Позвоночник у плода и шейный отдел
Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.
патологии позвоночника у плода
Причины возникновения внутриутробных аномалий позвоночника
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Когда можно обнаружить патологии позвоночника у плода
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Кистозная гигрома шеи
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
На ранних сроках делается биопсия хориона с целью выявления хромосомных нарушений. Если они подтвердятся, женщине предложат прервать беременность. В случае отсутствия генетических отклонений врачи придерживаются выжидательной позиции. очень часто к 18-20 неделе беременности гигрома рассасывается сама собой.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Выводы
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter

Spina bifida - дефект развития нервной трубки, представляющий собой расщепление спинномозгового канала (спинальный дизрафизм), часто с формированием грыж спинного мозга.
Центральная нервная система формируется из эктодермы на 3-й неделе эмбрионального развития. Длина эмбриона в этот период составляет всего 15 мм. Листки эктодермы сближаются и формируют невральный желобок, а затем, сблизившись, нервную трубку (рис. 1). Вокруг формируется костное кольцо. В норме закрытие невральной трубки происходит к 28-му дню гестации. Однако при нарушениях закрытия формируются такие ее дефекты, как анэнцефалия, энцефалоцеле и spina bifida (рис. 2).
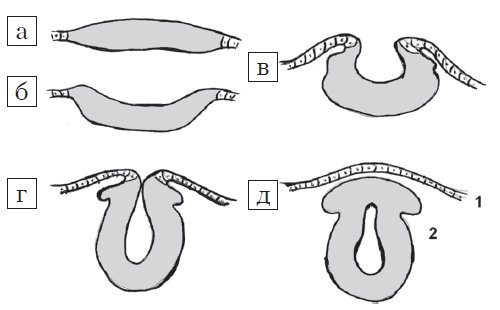
Рис. 1. Стадии эмбриогенеза нервной трубки: поперечный схематических разрез.
а) Медуллярная пластинка.
б, в) Медуллярная бороздк.
г, д) Нервная трубка: 1 - роговой листок (эпидермис); 2 - нейральные гребни.
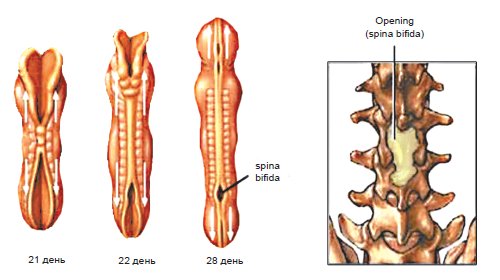
Рис. 2. Формирование дефекта нервной трубки.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Наиболее часто (до 70% случаев) spina bifida локализуется в пояснично-крестцовой области, в 21% - в грудном отделе и в 9% - прочей локализации [1].
Выделяют три варианта spina bifida
- Spina bifida occulta. Этот вариант еще называют "скрытым", так как видимого наружного дефекта нет. Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной "находкой" при рентгенологическом исследовании позвоночника или МРТ. Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка. Это наиболее благоприятный вариант spina bifida. Иногда в области дефекта имеются "маркеры" или кожные стигмы в виде липом, кистозных и/или солидных масс, участков аномального оволосения, гиперпигментации. При закрытых дефектах также встречаются аномалии позвонков, деформации стоп и аномально низкорасположенный конус. Закрытый вариант spina bifida не сопровождается синдромом Арнольда Киари II, вентрикуломегалией и другими интракраниальными изменениями [2].
- Meningocele. Менингоцеле представляет собой расщепление позвоночника с выпячиванием в дефект твердой мозговой оболочки, но без вовлечения в процесс нервных структур (рис. 3). Содержимое грыжевого мешка - мозговые оболочки и ликвор, форма его - обычно стебельчатая с суженной ножкой. Костный дефект захватывает обычно два-три позвонка. Клинические проявления заболевания вариабельны и колеблются от бессимптомного течения до нарушения функции тазовых органов, двигательных и чувствительных расстройств. Данный вариант spina bifida встречается редко.
- Myelomeningocele. Это наиболее тяжелая форма spina bifida, с вовлечением в грыжевой мешок оболочек, спинного мозга и его корешков. Костный дефект обычно широкий и протяженный, захватывает от 3 до 6-8 позвонков. Степень неврологического дефекта всегда тяжелая параплегия нижних конечностей, чувствительные расстройства, нейрогенный мочевой пузырь и парез кишечника. Именно эта форма спинномозговых грыж встречается наиболее часто - около 75% всех форм 5. Почти во всех случаях миеломенингоцеле сочетается с синдромом Арнольда - Киари II. Таким образом, обнаружение признаков аномалии Арнольда - Киари II у плода является маркером наличия spina bifida. Кроме того, в 70-80% случаев у плода развивается гидроцефалия [5, 6].
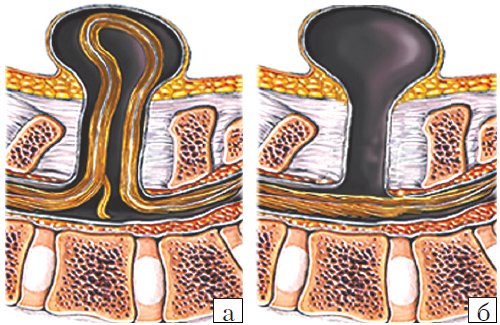
Рис. 3. Схема дефектов позвоночника плода.
а) Meningomyelocele.
б) Meningocele.
Представляем клинические наблюдения, демонстрирующие возможности эхографии в диагностике дефектов позвоночника плода.
Пациентка К., 26 лет, обратилась в клинику в 23 нед беременности. Беременность первая. Исследование проводилось на аппарате Accuvix-XQ (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. Показатели фетометрии полностью соответствовали сроку беременности. В процессе сканирования позвоночника во фронтальной и сагиттальной плоскостях выявлена угловая деформация позвоночника в грудном отделе, протяженностью около трех позвонков. В поперечной плоскости сканирования нарушения структур и целостности тканей не было обнаружено. В режиме 3D/4D реконструкции было выявлено асимметричное расхождение ребер правой и левой стороны грудной клетки (рис. 4).
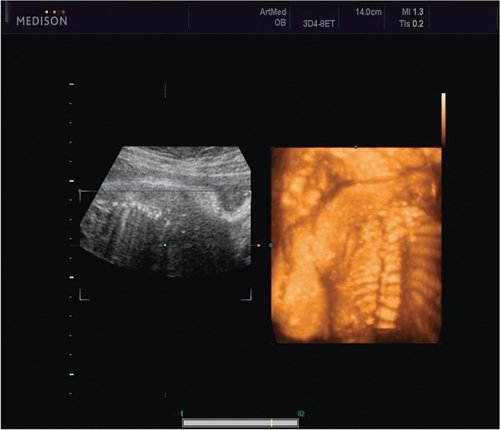
Рис. 4. Эхографическая картина асимметрии ребер в режиме 3D реконструкции.
Ребра левой стороны были сближены, межреберные промежутки уменьшены по сравнению с противоположной стороной (рис. 5, 6). Другой патологии у плода не было выявлено. Заподозрен врожденный сколиоз, основой которого является наличие боковых полупозвонков (hemivertebrae) или боковых клиновидных позвонков. В 26 нед ультразвуковая картина сохранялась. При проведении трехмерной эхографии получено отчетливое изображение асимметрии реберных дуг и сколиотическая деформация позвоночника.
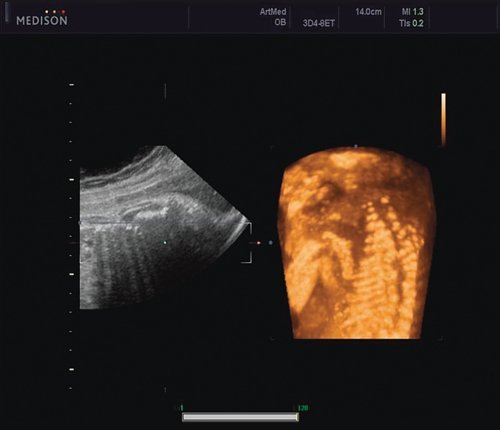
Рис. 5. Асимметрия межреберных промежутков в режиме 3D реконструкции.
Патологии позвоночника у плода в числе всех нарушений развития выявляются на скрининговом исследовании в подавляющем большинстве случаев. Чаще всего патологии позвоночника локализуются в поясничной зоне, несколько реже – в зоне шеи, нечасто – в грудном отделе и в области крестца.
Популяционная частота дефектов позвоночника и спинного мозга плода – 1 случай на 1000.
Диагностика дефектов позвоночника и спинного мозга плода – сроки и виды исследований
Поскольку параллельно с нарушениями развития позвоночного столба чаще всего обнаруживаются и изменения со стороны спинного мозга, что приводит к очень тяжелым последствиям – гибели плода внутриутробно на поздних сроках, смерти ребенка сразу после рождения или в раннем возрасте, или же глубокой инвалидности при выживании, трудно переоценить важность своевременного и качественного скрининга беременных женщин.
Скрининговое исследование позволяет диагностировать аномалии развития внутриутробно и принимать решение о целесообразности дальнейшего ведения беременности, рассмотреть возможности коррекции обнаруженных дефектов, прогнозировать исход болезни по объективным показателям диагностики.

Патология шейного отдела позвоночника, отсутствие шеи и полное недоразвитие переднего мозгового пузыря. Продольное сканирование
Скрининговый контроль беременности базируется на ультразвуковом исследовании, как самом доступном и эффективном методе.
Чаще всего диагностика ограничивается УЗИ-исследованием, как самым достоверным в любом триместре беременности.
-
Первое скрининговое УЗИ-исследование проводится после 11-й недели беременности. Уже на этом сроке можно выявить деформации формирующегося позвоночника по контуру мягких тканей над ним, и с большой долей вероятности диагностировать его расщепление, а также миелоцеле, менингоцеле или менингомиелоцеле. Если на УЗИ заметно нарушение мягких тканей и кожи плода в зоне деформации позвоночника, то диагноз не подлежит сомнению.

Дефект позвоночника на 3D УЗИ — спинномозговая грыжа
Второе скрининговое исследование проводится на 16-18 неделе, которое может подтвердить вышеназванные диагнозы, потому что позвоночник к этому времени более отчетливо дифференцирован на снимках УЗИ. Второй скрининг также позволяет выявить дефекты нервной трубки плода, что выражается в анэнцефалии и амиелии (отсутствии головного и спинного мозга) – эти патологии часто сопровождают рахишизис (расщелина позвоночника). На первом-втором скрининге можно выявить также дополнительные образования в зоне позвоночника или наличие добавочных позвонков.
При подозрении на дефекты позвоночника или другие патологии плода после первого скринингового исследования беременной назначается индивидуальная диагностическая программа с дополнительными исследованиями и консультированием специалистов.
Дефекты позвоночника и спинного мозга, которые могут быть выявлены внутриутробно
Костные структуры позвоночника плода хорошо визуализируются с 15 недели беременности – именно с этого срока можно с высокой долей вероятности диагностировать дефекты позвонков на УЗИ.
Ткани позвоночника плода от 15 недели имеют центры окостенения, которые в норме на поперечном срезе заметны параллельными линейными структурами. При дефектах позвоночника на УЗИ будет заметно их расхождение.
Продольными срезами на исследовании можно выявить наличие и размеры грыжевого образования.
Необходимо отметить, что расщепление позвоночника может быть разной степени выраженности, и не все дефекты будут заметны на УЗИ.
На визуализации УЗИ видно образование с жидкостью на задней поверхности позвоночника плода.
Стоит иметь в виду, что открытая щель позвоночника не имеет образования с жидкостью над дефектом. Если спинной мозг с оболочками не выбухает в зияющий просвет, то определить патологию на УЗИ довольно сложно, и во многих случаях она остается недиагностированной до родов.
Это – генетически обусловленная патология, которая проявляется значительным укорочением шеи из-за врожденного сращения шейных и верхнегрудных позвонков. Патологию у плода можно заметить уже в первом триместре беременности при внимательном рассмотрении визуализации шейного отдела – он представляется единым образованием, без отдельных сегментов.
При подозрении на данную патологию назначаются дополнительные диагностические исследования.
Дети с данным заболеванием вполне жизнеспособны, умственное развитие не страдает. Но заболевание неизлечимо, и дефекты не могут быть скорректированы впоследствии.
На визуализации МРТ-исследования плода на последних сроках беременности иногда возможно заметить следующие патологии развития позвоночного столба и спинного мозга:
Просветы в структуре спинного мозга (единичный или множественные) или полости с жидкостью.
Внутриутробно или в раннем детстве диагностируется очень редко.
Эта патология характеризуется недоразвитием дужек позвонка с одной стороны или с обеих сторон. В результате дефекта смежные позвонки становятся более подвижными относительно друг друга, и один из них соскальзывает вперед. Позвоночный канал в месте дефекта сужается, возникает угроза сдавления спинного мозга и корешков.
Внутриутробно данная патология диагностируется крайне редко, хотя возникает дефект на стадии формирования структур позвоночника, в первые месяцы внутриутробного развития.
Данные дефекты формируют неправильное строение позвоночного столба ещё внутриутробно, что проявляется врожденным сколиозом у ребенка сразу при появлении на свет.
Дефекты строения позвонков и добавочные позвонки и полупозвонки иногда могут быть замечены на визуализации УЗИ или МРТ плода.
Дефект встречается у 0,5% новорожденных.
Патология характеризуется наличием фиброзных отростков на шейных позвонках (чаще – на 7-м, реже на 6-м). Может быть односторонним и двусторонним, эти ребра могут быть полными и неполными, истинными, напоминающими настоящие ребра и соединяющиеся с грудной клеткой, или ложными.
Внутриутробно шейные ребра могут быть замечены на УЗИ или картинке МРТ, если они достаточно развиты и формируются, как костные ткани настоящих ребер.
Совсем маленькие по размерам рудименты могут оставаться незамеченными и при рождении ребенка, и в более позднем возрасте.
30 декабря 2016
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
28 февраля 2018 Подробнее
В Древнем Риме новорожденным детям РАБОВ намеренно сворачивали шею, чтоб они вырастали ПОДАВЛЕННЫМИ, ЗАТОРМОЖЕННЫМИ И НЕДОРАЗВИТЫМИ (потому в Риме и восстаний не было, а восстал только тот раб – СПАРТАК, который родился СВОБОДНЫМ, и шея у него в младенчестве свернута не была. ) Специально обученный человек подходил к младенцу рабыни – и по специальной методике СВОРАЧИВАЛ ЕМУ ШЕЮ. А что у нас.
В нижеприведённой работе автор делает выводы, что с 1950-х годов в нашей стране внедрена методика родовспоможения, которая зачастую приводит к повреждению шейного отдела позвоночника новорожденных.
Вот что пишет А.Ю.Ратнер:
РОДОВАЯ ТРАВМА
Соколов Д.Д.
Работая заведующим реабилитационным отделением курортной поликлиники в начале 80-х годов, на научной конференции невропатологов страны в Бальнеологическом институте мне довелось услышать доклад в ту пору самого молодого профессора – зав. кафедрой детской неврологии при Казанском институте усовершенствования врачей Александра Юрьевича Ратнера.
У меня его доклад вызвал шок и предопределил всю мою дальнейшую профессиональную судьбу. Невообразимое творилось в перерывах. Страсти кипели нешуточные. Не верилось, что источник болезней шея, а не голова. Ученые в основном раскололись на три лагеря. Одни, более молодые, понимали, что Ратнер прав. Другие, понимая Ратнера, скромно молчали, не вступая в дискуссию, так как при таком подходе нужно было останавливать тысячи работ по патологии головного мозга, на которые уже были выделены бюджетные деньги. Третьи категорически не согласились с молодым профессором, так как при таком подходе нужно было признать несостоятельность системы родовспоможения в стране.
Появляются проблемы с усвоением учебной программы, непослушание, неадекватное поведение. И это сфера деятельности не педагогов и психологов. Таких детей не воспитывать надо, а лечить. Я перечислил только часть самых распространенных жалоб при патологии шейного отдела позвоночника. Если же поражен поясничный отдел позвоночника - это проблемы с желудочно-кишечным трактом. Возможно недержание мочи и кала, развитие плоскостопия, дисплазии тазобедренных суставов и т. д.
А если страдают, хотя бы слегка, оба отдела спинного мозга, что на практике мы и видим - то все! Ребенок из-за несимметричного развития мышц обеих половин туловища обречен на нарушение осанки, сколиоз. Обследовав в 1991 году около 3000 детей в школьных и дошкольных учреждениях мы обнаружили в 98% случаев поражение опорно-двигательного аппарата. Это практически совпадает с исследованиями поражения спинного мозга школы Ратнера.
В 1972 года Александр Юрьевич Ратнер возглавил кафедру детской неврологии. Прошел не один десяток лет, пока идеи Ратнера наконец были приняты широким кругом специалистов. В настоящее время уже многим становится ясно, что несовершенство системы родовспоможения - одна из существенных причин болезней человека.
У нас есть программа подготовки будущей матери к зачатию и беременности. Это способствует хорошему вынашиванию плода и рождению здорового ребенка. При этом быстро восстанавливается здоровье самой роженицы после родов. Этими же средствами мы ведем первый период беременности и готовим будущую маму к нормальной лактации. В последний период перед родами готовим родовые пути к родоразрешению. Как правило, дети рождаются относительно здоровыми с минимумом осложнений и не доставляют ни матери ни нам значительных хлопот.
У взрослых людей 98% той патологии, которой они страдают, в значительной степени является результатом полученной еще при родах травмы. И все последующие болезни, сопровождающие человека всю его жизнь, возникают не случайно, не сами по себе. Все они являются этапами одного общего патологического процесса в организме, проявляясь на разных этапах развития разными болезнями. Каждая из вновь появляющихся болезней вызвана предыдущими и связана с ними. Это единый совокупный патологический процесс (ЕСПП). У этого процесса есть общее начало – первичные нарушения жизнедеятельности клеток из-за 3-х основных причин, приводящие ко всему многообразию заболеваний - и общий конец.
Например: нарушение осанки уже в подростковом возрасте вызывает вегето-сосудистую дистонию по гипотоническому типу (т. е. приводит к снижению артериального давления). А любой гипотоник в будущем гипертоник. К среднему возрасту сниженное давление сменяется его повышением (вегето-сосудистая дистания по смешанному типу). В дальнейшем, после 45-50 лет, она сменяется вегето-сосудистой дистонией по гипертоническому типу и приводит к гипертонической болезни, которая может закончится печальным финалом: кровоизлиянием в мозг или инфарктом миокарда. А это – стойкая тяжелая инвалидизация или смерть.
Но прежде чем разовьется гипертоническая болезнь больной страдает колитами, холециститами, болеет бронхопневмонией и т. д. С определенного момента начинаются головные боли. Затем они сменяются головокружением и у больного ухудшается зрение. И все эти болезни на протяжении всей человеческой жизни возникают не спонтанно, а являются этапами закономерного развития единого совокупного патологического процесса, начало которому, в значительной степени, положила родовая травма.
Многие исследователи в настоящий момент считают, что сердечно-сосудистые заболевания и злокачественный рост клеток (рак) имеют общие корни. Начало этого процесса закладывается при родах и в первом году жизни. Наш практический многолетний опыт и глубокое понимание динамики совокупного патологического процесса позволили нам найти эффективные методы борьбы с подобными заболеваниями, предотвращать их развитие, сохраняя этим саму жизнь и ее качество.
Родовая травма
Позвоночник ребенка чрезвычайно чувствителен к различным механическим нагрузкам, сопровождающим процесс родов.
Вероятность травмы резко возрастает при:
· стимуляции родовой деятельности;
· наложении акушерских щипцов;
· родоразрешении путем кесарева сечения;
· недоношенности;
· малой массе новорожденного (менее 3000);
· большой массе новорожденного (более 4000).
В последнем случае повреждения шейных позвонков или их связочного аппарата с последующими подвывихами и нестабильностью бывают практически всегда.
Опасность заключается в том, что эти подчас незначительные смещения шейных позвонков и травматизация их связочного аппарата ведут к:
· обеднению мозгового кровотока из-за пережатия позвоночных артерий;
· развитию спазма всего артериального русла в вертебро-базилярном бассейне даже при небольшом растяжении или компрессии позвоночных артерий вследствие их обильной вегетативной иннервации;
· нарушению венозного оттока из полости черепа;
· нарушению оттока ликвора из полости черепа.
Все это ведет к повышению внутричерепного давления и нарушению развития центральной нервной системы.
Основные проявления нарушения развития центральной нервной системы:
· задержка моторного развития
Ребенок значительно позднее начинает держать голову, переворачиваться, ползать, сидеть, стоять, ходить; замедленно развивается ручная умелость; · задержка развития речи.
Дети начинают говорить со значительным опозданием, у них имеется сложный характер нарушения речи обусловленный задержкой созревания отделов центральной нервной системы, ответственных за сенсорное восприятие речи, артикуляционный праксис, объем кратковременной и долговременной памяти и концентрацию внимания. В устной речи такие дети при повторении фраз меняют грамматическую структуру предложений, нарушают согласования слов, заменяют одни слова другими и т. д. При освоении письменной речи обнаруживается дисграфия – плохой почерк, “съезжание” со строки вверх или вниз, пропуск букв, замена одних букв другими, нарушение согласования слов и др.
· эмоциональная лабильность и гипервозбудимость
Основные проявления гипервозбудимости чаще приходиться видеть в различных формах двигательной расторможенности, которая не преследует конкретные цели, ничем не мотивированна, не зависит от ситуации и обычно не управляема ни взрослыми, ни ребенком. Ребенок все время торопится, суетится, приступает к заданию, не дослушав инструкции, делает много ошибок и не исправляет их. Это патологическое состояние приобретает особую значимость в младшем школьном и подростковом возрасте, когда развивается школьная или социально-трудовая дезадаптация.
· нарушение роста и развития опорно-двигательного аппарата
Это происходит из-за сбоя нервной регуляции и проявляется:
А) нарушением формирования физиологических изгибов позвоночника Поскольку травмы шейных (реже – поясничных) позвонков и их связочного аппарата никогда не бывают строго симметричными, то последующая обусловленная нарушением иннервации асимметрия развития скелетных мышц приводит к их разному тонусу справа и слева от позвоночного столба. Таким образом, часть сколиотических деформаций позвоночника обусловлена повреждениями в процессе родов.
Важно учитывать, что все эти деформации на определенном этапе развития ребенка полностью устраняются грамотным ручным воздействием; в противном случае, они закрепляются и сами становятся причиной последующих расстройств.
В) нарушением развития сводов стоп
Обычно своды стоп формируются к 6–7 годам и далее в процессе роста продолжают изменяться до 17–18 лет. Основными причинами развития плоскостопия являются слабость мышечного тонуса и связочного аппарата стоп, что закономерно у детей с повреждением центральной нервной системы.
· вегетативные нарушения
Это неизменные спутники травмы шейного отдела позвоночника. Их проявления многообразны:
1. головные боли;
2. нестабильность артериального давления;
3. сердцебиения;
4. метеозависимость;
5. обмороки;
6. головокружения;
7. повышенная потливость;
8. поносы, вздутия живота;
9. слабость, быстрая утомляемость;
10. нарушение терморегуляции;
11. дисфункция желчевыводящих путей.
· энурез (ночное недержание мочи)
А. Ю. Ратнер (1995) доказал, что в процессе тяжелых родов, при акушерских пособиях, при тяге плода за тазовый конец может легко возникнуть минимальная дислокация четвертого или пятого поясничных позвонков, что приводит к вовлечению в патологический процесс артерии Депорж-Готтерона. В результате сосудистой недостаточности спинного мозга, во время сна, происходит упускание мочи, то есть опорожнение мочевого пузыря по мере его наполнения.
Другой механизм энуреза заключается в том, что в результате травмы шейного отдела позвоночника в родах и сопутствующих этому микроповреждениях сосудов спинного мозга, могут страдать проводящие пути от коркового центра произвольного мочеиспускания.
· системные аллергические реакции
Встречаются практически у всех детей, перенесших травму шейного отдела позвоночника и могут проявляться:
1. нейродермитом
2. аллергодерматозом
3. экземой
4. бронхиальной астмой
5. пищевой аллергией и др.
Итак, проявления родовой травмы разнообразны, но их объединяет одно: возможность обратного развития при своевременной ручной коррекции патологических изменений в позвоночнике.
Обратите внимание, какое огромное число болезней вызвано ПОВРЕЖДЕНИЕМ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА.
И еще обратите внимание: автор статьи (медик. ) утверждает, что ЭТИ БОЛЕЗНИ МОЖНО ИЗБЕЖАТЬ ИЛИ ИЗЛЕЧИТЬ В РАННЕМ ВОЗРАСТЕ, если своевременно провести РУЧНУЮ КОРРЕКЦИЮ ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ В ПОЗВОНОЧНИКЕ. По-простому выражаясь: ЕСЛИ СОСРЕДОТОЧИТЬ ОСОБОЕ ВНИМАНИЕ НА СОСТОЯНИИ ПОЗВОНОЧНИКА НОВОРОЖДЕННОГО И ЕСЛИ В РОДДОМЕ БУДЕТ КОСТОПРАВ (ну и, конечно, будет наконец отменена ТРАВМИРУЮЩАЯ МЕТОДИКА РОДОВСПОМОЖЕНИЯ), то НАЦИЯ БУДЕТ ГОРАЗДО ЗДОРОВЕЕ, ЧЕМ СЕЙЧАС.
Но кто-то ведь постарался организовать в здравоохранении совершенно иную ситуацию:
ВНЕДРЕНА ТРАВМИРУЮЩАЯ МЕТОДИКА РОДОВСПОМОЖЕНИЯ, в результате которой происходит ПОВРЕЖДЕНИЕ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА НОВОРОЖДЕННЫХ, а ВНИМАНИЕ СПЕЦИАЛИСТОВ ПРИ ЭТОМ БЫЛО НАПРАВЛЕНО НА ПРОБЛЕМЫ ЛИШЬ МОЗГОВОЙ ДЕЯТЕЛЬНОСТИ, но никак не состояния позвоночника. Одни (с невинными глазками, действуя по инструкции) сворачивают шею, что является причиной огромного числа страшных болезней, а другие в это же время отводят внимание от проблем позвоночника: ИЩИТЕ ПРИЧИНЫ БОЛЕЗНЕЙ (например, детский церебральный паралич (да еще до года(. ) даже и диагноз НЕ СТАВЯТ. )) ТОЛЬКО В ГОЛОВЕ. Боже, сколько это еще будет продолжаться?!
Знаете ли вы что в роддомах главное – родить побыстрее и побольше. Администрации нужен план в койко-женщинах и килограммо-детях, врачи хотят поскорее уйти домой и поменьше загружать себя. Никто не заинтересован в физиологических неспешных родах. Наиболее близкие к людям по генетическому коду животные рожают минимум трое суток. Это креветки мечут 4 миллиона икринок за 2 секунды (одни роды в 0,0000005 сек). Разница в эволюционном развитии напрямую проявляется в различной продолжительности родов. Человек рожает дольше креветки в 518400000000 раз, следовательно во столько же раз он развитее. Не хочется навязывать аналогии, но у всех южных народов роды проходят быстрее как минимум в два раза.
Причем все повреждения у новорожденных вызванные ускоренными родами очень легко скрыть, так как они все неявные. Некоторые патофизиологически обусловленные состояния могут проявиться не раньше чем к 80 годам, за счет способности организма компенсировать нарушения.
Никто не занимается диагностикой разрушения здоровья невинно стремительно-рожденных младенцев. А если бы нашелся один такой честный и не боящийся специалист, он бы обнаружил не 15% и не 20% патологии, а в минимум в десяток раз больше.
Вообразите безвыходность ситуации – дети рожденные противоестественным методом когда-нибудь станут врачами. И кого они смогут разродить в свою очередь? Только уродов больших чем они сами. Ситуация будет прогрессивно ухудшаться. У нас есть время максимум на два поколения. Дальше – конец.
Отдельное зло – это обезболивание родов. Почему-то миллиарды лет люди рожали без обезболивания, а последнее десятилетие непременно понадобилось внедрить его в России. Причем сугубо извне. Для этого не жалеют никаких сил и средств. Спросите любого материально незаинтересованного акушера или анестезиолога как бы он хотел рожать сам – физиологически или под указку лжеспециалистов из Англии и Америки. Кто может считать себя умнее Матушки-природы.
Я не буду расшифровывать десятки осложнений широко навязываемой эпидуральной анестезии. Приведу лишь самые последние научные данные. Стопроцентно доказано что блокада важных нервных центров неизбежно приводит к импотенции у мужчин. У женщин происходит то же самое, пускай не так очевидно. Пострадавшие склонны скрывать свою ущербность десятилетиями. Это будет продолжаться, пока мы на себе не поймем, что это национальная проблема.
Это только тысячная часть информации которую можно озвучить. К сожалению, слишком многие могущественные люди не заинтересованы в ее обнародовании. Но рано или поздно страшные факты выплывут на поверхность, такая правда не тонет. Взято отсюда
Читайте также:


