Проекция грудных позвонков на грудную клетку
Нижние 2 или 3 позвонка видны обычно не достаточно отчетливо, так как их изображение перекрывается массивными плотными тенями органов брюшной полости. При наличии выраженного кифоза грудного отдела позвоночника верхние и нижние грудные позвонки подвергаются значительным проекционным искажениям, их тела проекционно наслаиваются друг на друга,
межпозвоночные диски в этих отделах не видны. Для детального рассмотрения этих отделов позвоночника необходимо делать специальные снимки при соответствующем выраженности кифоза наклоне рентгеновской трубки в краниальном (для верхних грудных позвонков) и в каудальном (для нижних грудных позвонков) направлении.
На прямом заднем снимке видны тела грудных позвонков, имеющих форму прямоугольников, ножки дуг в виде симметричных овалов, наслаивающихся на изображение верхнебоковых отделов тел, поперечные и остистые отростки. В верхнем отделе остистые отростки проекционно накладываются на изображение соответствующих тел позвонков, в нижнем отделе они проецируются на тела нижележащих позвонков. Промежутки между телами позвонков представляют собой межпозвоночные диски; высота их, так же как и размеры тел позвонков, постепенно увеличивается по направлению книзу.
.png)
СНИМОК ВЕРХНИХ ГРУДНЫХ ПОЗВОНКОВ В ПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для детального изучения верхних грудных позвонков без проекционного наложения изображений тел этих позвонков друг на друга.
Укладка больного для выполнения снимка. Больной лежит на спине.
Верхний край ее на 3—4 см выступает над областью надплечья. В зависимости от выраженности кифоза верхнегрудного отдела позвоночника определяют угол наклона рентгеновской трубки в краниальном направлении. При незначительном кифозе пучок рентгеновского излучения направляют под углом 7—10° к вертикали, при выраженном кифозе оптимальный угол составляет 20—25° к вертикали (рис. 229). Фокусное расстояние рекомендуют изменять в зависимости от степени кифоза: чем более выражен кифоз, тем меньше должно быть фокусное расстояние.
Информативность снимка. Снимок дает возможность детально изучить форму и структуру грудных позвонков без проекционного наслоения их друг на друга. На снимке видны тела позвонков, ножки дуг, сами дуги с отходящими от них отростками, межпозвоночные диски (рис. 230, а).
.png)
.png)
.png)
СНИМОК ВЕРХНИХ ГРУДНЫХ ПОЗВОНКОВ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для изучения четырех верхних грудных позвонков, не выявляемых на обзорном снимке грудного отдела позвоночника в боковой проекции из-за наслоения тени плечевого пояса. На снимке может быть получено изображение нижних шейных, а также средних грудных позвонков.
.png)
.png)
Информативность снимка. Снимок дает четкое представление о состоянии верхних грудных позвонков. На снимке хорошо видны тела этих позвонков, межпозвоночные диски, межпозвоночные отверстия и суставные отростки. Легочный рисунок обычно менее выражен в верхних легочных отделах и, как правило, не мешает выявлению костной структуры позвонков (рис. 239, а, б).
СНИМОК ГРУДНЫХ ПОЗВОНКОВ В КОСОЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для выявления межпозвоночных суставов, поперечных отростков и головок ребер.
Укладка больного для выполнения снимка. Вначале больного укладывают так же, как для снимка грудного отдела позвоночника в прямой проекции, затем поворачивают в сторону таким образом, чтобы фронтальная плоскость тела составила с плоскостью стола угол в 40—50° (предложены варианты укладки, когда этот угол составляет 70°). Для фиксации под плечевой пояс, поясницу и таз подкладывают мешочки с песком. В заданном положении больной удерживается рукой, обращенной к трубке, опираясь ею о край стола сзади. Рука, обращенная к кассете, отведена кпереди (рис. 240, а, 6).
Снимок маркируют одной буквой, соответственно обращенной к пленке стороне тела. Пучок рентгеновского излучения направляют отвесно, центрируя на переднюю подмышечную линию соответственно уровню угла лопатки. Фокусное расстояние— 100 см. .png)
Информативность снимка. На снимке выявляются тела средних и нижних грудных позвонков и суставные отростки, образующие межпозвоночные суставы на стороне, обращенной в сторону трубки. На этой же стороне видны поперечные отростки, а также головки и шейки ребер (рис. 241).
Диагностика при помощи рентгена — универсальный метод исследования, который направлен на выявление патологии со стороны костных структур. Обследование малоинвазивное, благодаря современным цифровым аппаратам удалось снизить уровень облучения до минимального.
Простота выполнения позволяет использовать метод как экспресс-диагностику острых и хронических патологий позвоночника в качестве начальной диагностики. Для первичного выявления заболеваний позвоночника назначают рентген грудного отдела.
- Для чего назначают рентген грудного отдела позвоночника
- Противопоказания к проведению диагностики
- Подготовка к исследованию
- Как проводится процедура
- Исследование с функциональными пробами
- Преимущества методики
- Цена
- Видео
![]()
Для чего назначают рентген грудного отдела позвоночника
Показаниями к проведению являются:
- травматическое повреждение (последствия ударов в область спины, дорожно-транспортное происшествие, падение с высоты и другие травмы позвоночника);
- болевой синдром в области грудного отдела позвоночного столба;
- признаки межрёберной невралгии;
- искривление в области грудного отдела позвоночника (кифотическая или сколиотическая осанка);
- искривление позвонков при пальпации (листез, врождённые аномалии развития, незаращение дужек — spina bifida);
- ограничение амплитуды движений грудной клетки (затруднение дыхательных движений) и позвоночного столба (неудобство или ограничение амплитуды при наклонах, поворотах корпусом, прогибах);
- дискомфорт в области грудной клетки и/или верхнем поясе конечностей;
- подозрение онкопроцессов костных структур позвонков, метастатическое поражение;
- деформация.
Проецированную рентгенографию позвоночного столба назначают врачи травматологи, ортопеды, невропатологи.
С помощью рентгенографии выявляют состояние костной ткани, межпозвоночных дисков, которые приводят к развитию неврологической симптоматики: болезненность, онемение верхних конечностей, затруднение дыхания.
Противопоказания к проведению диагностики
Так как рентгенологический метод использует ионизирующее облучения для получения снимка, то существуют противопоказания к проведению исследования:
- Беременность — так как излучение может привести к мутациям растущего плода.
- Ранний детский возраст — воздействие рентгеновских лучей может вызвать нарушение деления клеток, привести к необратимым последствиям и уродствам. За частотой рентгеновских исследований у детей тщательно следят.
Кормящим мама можно проводить диагностику, только требуется придерживаться некоторых мер предосторожностей. Они предполагают кратковременный отказ от естественного вскармливания и перевод малыша на смеси. Через 2-3 сцеживания после исследования возобновляют грудное вскармливание ребёнка.
При излишней массе тела пациента, тяжёлой степени ожирения диагностика может оказаться малоинформативной. К тому же степень облучения требуется увеличить, для получения чётких снимков. Поэтому диагностика проводится по прямым показаниям и при необходимости отдают предпочтение более информативным методам: КТ или МРТ.
Малоинформативным может оказаться исследование при наличии у пациента кардиостимулятора, который выглядит как артефакт на снимке и может перекрывать диагностируемую область, скрывая патологи. Таким же свойством обладают келоидные послеоперационные рубцы в области груди и спины.
Подготовка к исследованию
Специальной подготовки к диагностике не требуется. Часто проводится в качестве экспресс-теста и выявляет острые состояния, требующие срочной коррекции.
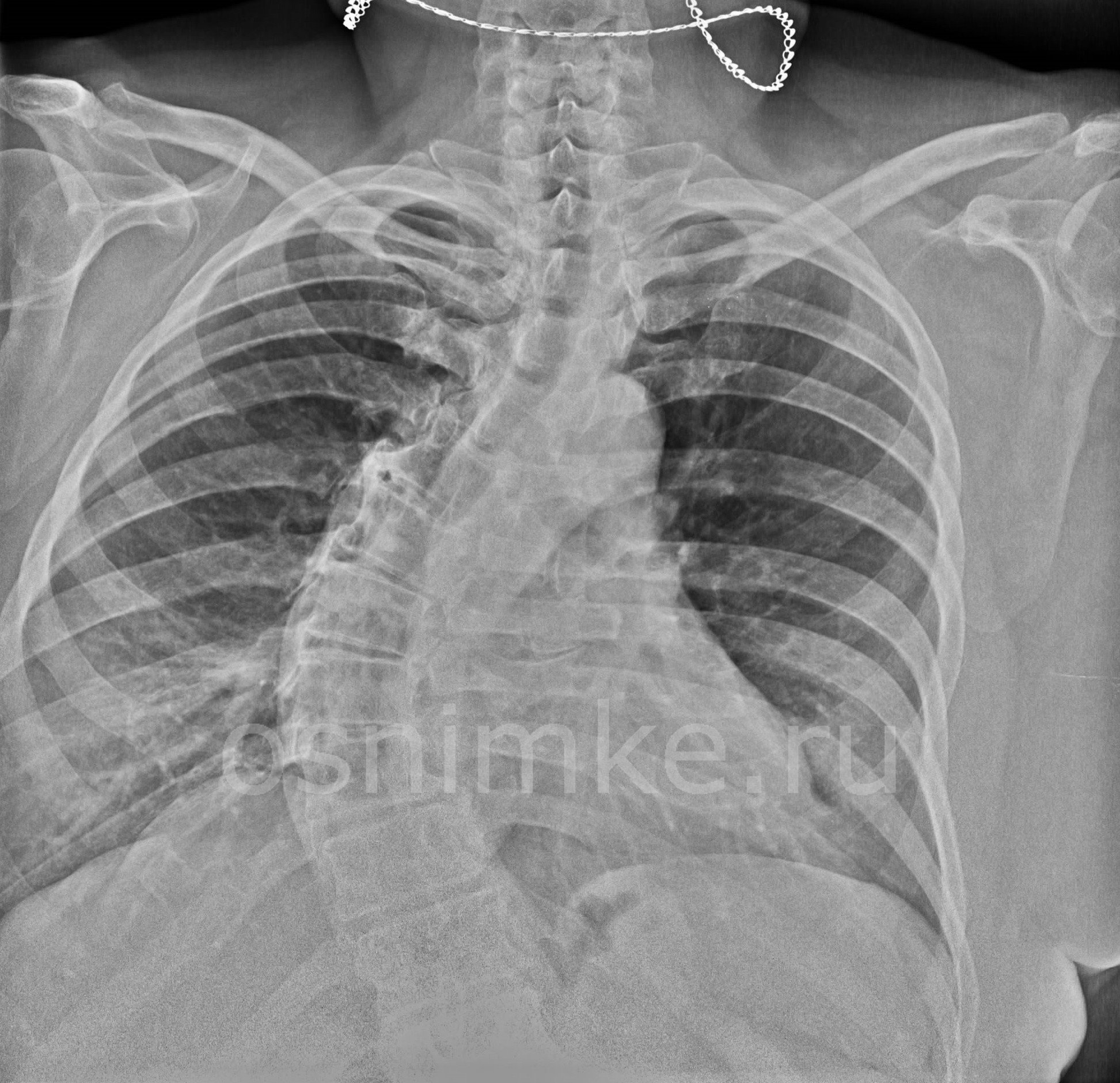
Подготовиться к исследованию можно в рентгенографическом кабинете, раздевшись до пояса, сняв с себя украшения, которые могут исказить результат. Взять крестик в рот или повесить цепочку на уши при этом исследовании не получится, так как диагностика захватывает и последние шейные позвонки, которые могут перекрываться металлом.
Как проводится процедура
Как же делают исследование? После кратковременной подготовки в виде освобождения грудной клетки от лишнего, пациент становится у экрана рентгеновского аппарата. Надевают защитный фартук, сделанный из свинца. Он необходим для защиты здоровых тканей от патологического воздействия рентгеновских лучей. Пациент становится спиной к ПЗС-матрице, внутри которого вставлено воспринимающее компьютерное устройство, передающее цифровое изображение на монитор рентгенолога.
Для полноты картины требуется провести рентген грудного отдела позвоночника минимум в двух проекциях: прямой и боковой, так как, например, кифотическое искривление покажет только снимок в боковой проекции.
При тяжёлом состоянии больной может оставаться на переносных носилках, при этом его укладывают на рентгеновский стол, внутрь которого вмонтирован воспринимающий датчик. Снимки делают в положении лёжа на спине, затем больного переворачивают боком.
Исследование с функциональными пробами

Определить остеохондроз позвоночных дисков можно только во время исследования грудного отдела в функциональных пробах. Предпочтительно проводить рентгеноскопию, при которой отслеживают динамические изменения.
Для обследования просят пациента максимально разогнуться, а потом согнуться. Иногда требуются дополнительные грузы или фиксация в области грудного отдела, изменение положения рук. Это помогает выявить функциональные нарушения позвоночника. Иногда требуется 5-6 снимков для достоверной и полной картины.
Такая диагностика определяет нестабильность позвонков, что свидетельствует о нарушениях в области межпозвоночных суставах, остеохондрозных изменениях.
Преимущества методики
Основным преимуществом является простота и быстрота выполнения. Исследование занимает не более 10 минут, результаты при цифровой диагностике можно получить в течение 15 минут.
Рентгеновские аппараты, в отличие от продвинутых современных КТ и МРТ исследований общедоступны и присутствуют в каждой клинике.


Ещё одним преимуществом метода является относительно низкая цена. Основная часть оплаты — непосредственно рентгеновская плёнка.
Средняя цена исследования — 300 рублей. При необходимости проекционных снимков и функциональных проб стоимость возрастает, но всё равно остаётся дешевле, чем КТ или МРТ грудного отдела позвоночного столба.
Рентгенографическая методика при правильном выполнении и квалифицированной расшифровке снимков может быть довольно информативной для диагностики патологий грудного отдела позвоночного столба. Современные КТ и МРТ до сих пор не способны полностью вытеснить классические диагностические пособия.
Видео
Грудь. Верхняя граница: яремная широка, ключица, акромиальный отросток лопатки, остистый отросток С VII.
Нижняя граница: мечевидным отросток, реберная дуга, XI–XII ребра, остистый отросток Th XII.
Внешние ориентиры: ребра, вертикальные линии. Костная основа: позвоночник, ребра, грудина. Каркас неподатлив, раневой канал соответствует длине ранящего объекта.
Послойное строение:
- • Кожа.
- • П/ж/к.
- • Поверхностная фасция.
- • Собственная фасция (образует футляр для m. pectoralis major).
- • Поверхностное субпекторальное пространство.
- • F. clavipectorale (образует футляр для m. pectoralis minor).
- • Глубокое субпекторальное пространство.
- • Ребра.
Ход межреберных сосудов: от околопозвоночной до передней подмышечной линии укрыты sul. costalis, кпереди смещаются и занимают срединное положение в межреберье. Повреждение межреберных сосудов приводит к значительному кровотечению: сосуды связаны с тканями и не спадаются, спереди анастомозируют с а. thoracica interna – оба конца кровоточат.
27).Молочная железа.
Границы: III и VI ребра, окологрудинная и передняя подмышечная линии. Поверхностная фасция образует капсулу вокруг МЖ, прикрепляется к ключице – lig. suspensorium mammae. Отроги фасции делят МЖ на 15-20 долек, из каждой выходит выводной проток и впадает в млечный синус, который открывается самостоятельным отверстием на соске.
Лимфоотток: 2 системы поверхностная (подкожная) и глубокая (в области ареолы).
Кровоснабжение : а. thoracica interna, а. thoracica lateralis.
Иннервация: межреберные, надключичные, передние грудные нервы, симпатические и парасимпатические нервы по ходу кровеносных сосудов.
31).Хирургическая анатомия средостения и его органов.
Средостение (mediastinum) представляет собой часть грудной полости, расположенной между грудными позвонками, диафрагмой, средостенными плеврами, грудиной и частично реберными хрящами.
Сверху средостение отделено от фасциально-клетчаточных пространств шеи фасциальными тяжами и пластинками, расположенными между органами и сосудами. Фронтальной плоскостью, проводимой через заднюю поверхность корня легкого, средостение условно делится на переднее и заднее.
По международной классификации средостение условно разделено на четыре отдела:
Верхнее средостение включает все образования, расположенные выше условной горизонтальной плоскости, проходящей на уровне верхних краев корней легких.
Верхнее средостение содержит:
• вилочковую железу (у взрослых она замещена клетчаткой и соединительной тканью);
• плечеголовные вены (a. brachiocaphalicae);
• верхнюю часть верхней полой вены (v. cava superior);
• дугу аорты и отходящие от нее ветви (truncus brachiocephalicus, а. carotis communis sinistra et a. subclavia sinistra);
• грудной лимфатический проток;
• нервные сплетения органов и сосудов;
• фасции и клетчаточные пространства.
Ниже условной горизонтальной плоскости, между телом грудины и передней стенкой перикарда расположено переднее средостение. Оно содержит клетчатку отроги внутригрудной фасции, и расщеплении которой кнаружи от грудины лежат внутренние грудные сосуды, а также окологрудинные, предперикардиальные и передние средостенные лимфоузлы.
Среднее средостение содержит перикард с заключенным в нем сердцем и внутриперикардиальными отделами крупных сосудов, бифуркацию трахеи и главные бронхи, легочные артерии и вены, диафрагмальные нервы с сопровождающими их диафрагмально-перикардиальными сосудами, фасциально-клетчаточные образования и лимфоузлы.
Заднее средостение расположено между бифуркацией трахеи с задней стенкой перикарда спереди и телами VII – XII грудных позвонков сзади. Это средостение включает: нисходящую аорту, непарную и полунепарную вены (v. azygos et v. hemiazygos) симпатические стволы, внутренностные и блуждающие нервы, пищевод, грудной проток, лимфоузлы, клетчатку и фасции.
Заднее средостение и его органы являются труднодоступными для оперативных вмешательств. Сложность топографии и опасность осложнений при операциях на органах заднего средостения обуславливают неблагоприятные условия при выполнении хирургических доступов и оперативных приемов на этих органах.
32).Пищевод.Наиболее частыми оперативными вмешательствами на органах заднего средостения являются операции на пищеводе. Поэтому рассмотрим хирургическую анатомию этого органа.
Грудной отдел пищевода простирается от II до XI грудного позвонка. Спереди он проецируется на грудную клетку от яремной вырезки рукоятки грудины до пищеводного отверстия диафрагмы. Его длина колеблется от 15 до 18 см.
В грудном отделе выделяют 3 части пищевода:
• верхнюю (до дуги аорты);
• среднюю (соответствующую дуге аорты и бифуркации трахеи);
• нижнюю (от бифуркации трахеи до пищеводного отверстия диафрагмы).
Пищевод имеет изгибы в сагиттальной и фронтальной плоскостях. Сагиттальные изгибы обусловлены искривлениями позвоночника, а фронтальные – расположением прилежащих к пищеводу органов. До уровня IV грудного позвонка пищевод располагается ближе к левой стороне позвоночника и спереди примыкает к трахее.
Ниже бифуркации трахеи пищевод прилежит к задней стенке перикарда, отделяющего пищевод от левого предсердия. Тесное прилегание пищевода к перикарду может вызвать его сужение при скоплении в полости перикарда жидкости, а при бужировании пищевода может возникнуть опасность повреждения перикарда и стенки сердца.
На уровне I грудного позвонка орган делает перекрест с дугой аорты и уклоняется вправо до V грудного позвонка. На этом уровне пищевод примыкает к дуге аорты, левому бронху и к задней поверхности левого предсердия.
На уровне VIII грудного позвонка он вновь отклоняется влево и на уровне VIII IX грудных позвонков пищевод отходит от позвоночника кпереди и располагается перед грудной аортой.
От грудных позвонков пищевод отделен рыхлой клетчаткой, в которой заложен грудной проток, непарная вена, правые межреберные артерии и конечный отдел полунепарной вены. На уровне корня легкого или ниже его к пищеводу подходят блуждающие нервы. При этом левый блуждающий нерв идет по передней поверхности, а правый – по задней поверхности органа.
В нижней трети пищевода клетчатка окружает орган со всех сторон. По своему ходу пищевод фиксирован к окружающим органам соединительнотканными тяжами, содержащими мышечные волокна и сосуды. Различают левую пищеводно-бронхиальную, пищеводно-аортальную связки и связку Морозова-Саввина, фиксирующую нижний отдел пищевода к диафрагме и аорте. Благодаря наличию околопищеводной клетчатки, пищевод относительно подвижен и выделяется тупым путем, за исключением мест, фиксированных связками.
В грудной полости находится три физиологических сужения пищевода: на уровне перекреста с дугой аорты (аортальное), на уровне перекреста с левым бронхом (Т4–Т5) и в месте прохождения пищевода через отверстие диафрагмы (уровень 10 грудною позвонка).
На уровне корня легких или ниже к пищеводу подходят блуждающие нервы. При этом левый н. идет по передней, а правый – по задней поверхности органа.
В области последнего (нижнего) физиологического сужения расположен нижний сфинктер пищевода, препятствующий забрасыванию кислого желудочного содержимого в пищевод.
Как и все полые органы, стенка пищевода состоит из 4 слоев:
Только брюшной отдел пищевода покрыт брюшиной. Отсутствие брюшинного покрова является неблагоприятным фактором в хирургии пищевода и это необходимо учитывать при наложении швов.
Кровоснабжение пищевода.
Верхняя часть получает артериальные ветви от нижних щитовидных и непостоянно – от подключичных и бронхиальных артерий.
Средняя треть пищевода кровоснабжается за счет бронхиальных и собственно пищеводных артерий, отходящих от дуги аорты.
Нижняя треть получает кровь от пищеводных артерий, отходящих от нисходящей аорты и ветвями межреберных артерий.
Брюшная часть пищевода снабжается левой желудочной, нижней диафрагмальной, а иногда – ветвями селезеночной и добавочной печеночной артериями.
Несмотря на обилие сосудов, кровоснабжение пищевода недостаточно, о чем свидетельствуют некрозы стенок пищевода после некоторых операций на нем.
Отток венозной крови осуществляется от пищевода через непарную и полунепарную вены в v. cava inferior, а через левую желудочную — в v. portae. Таким образом, в пищеводе образуются порто-кавальные анастомозы.
В иннервации пищевода принимают участие парасимпатические (блуждающие) нервы и симпатические волокна (от truncus sympaticus).
При операциях на пищеводе необходимо помнить об интимном взаиморасположении с ним грудного протока, что нередко приводит к ранениям последнего с последующим развитием хилоторакса, могущего привести к истощению больного и даже смерти.
Грудной отдел грудного лимфатического протока простирается от верхнего края аортального отверстия диафрагмы до уровня прикрепления I ребра к грудине. Ductus thoracicus образуется из соединения правого и левого поясничных стволов (truncus lymphaticus dexter et sinister) и непарного кишечного ствола (truncus intestinalis). Это соединение, начинаемое cysterna chyli, располагается забрюшинно на различном уровне: от XI грудного до II поясничною позвонка.
Проникая из брюшинной полости в грудную вместе с аортой через аортальное отверстие диафрагмы, грудной проток располагается в заднем средостении справа от аорты, между нею и v. azygos и позади пищевода, что может привести к травме протока при операциях на пищеводе. На уровне I или IV грудного позвонка ductus thoracicus смещается влево и проходит позади дуги аорты и пищевода. Поднимаясь на шею, он делает дугообразный изгиб и на уровне VII шейного позвонка, проходя над куполом правой плевры, впадает в левый венозный угол.
По ходу грудного отдела протока, особенно в нижнем отделе, лежат лимфатические узлы, к которым подходят сосуды от органов заднего средостения.
Грудной отдел, являясь продолжением дуги аорты, составляет часть нисходящей аорты. Аорта располагается в заднем средостении на уровне от IV до XII грудных позвонков вдоль их тел слева от срединной линии. На уровне V–VI грудных позвонков нисходящая аорта проходит кзади и влево от пищевода. При этом сначала аорта лежит на левой стороне тел позвонков, затем приближается к срединной линии, а затем (брюшная ее часть) снова уклоняется влево.
К передней поверхности аорты прилежит корень легкого и левый блуждающий нерв, сзади – полунепарная вена и левые межреберные вены. Слева грудная аорта тесно соприкасается с левым плевральным мешком, справа – с пищеводом (до уровня VIII или IX грудных позвонков) и стенкой грудного протока. В околоаортальной клетчатке расположено нервное сплетение.
Грудной отдел симпатического ствола (truncus symphaticus) образуют 11–12 (часто 9–10) грудные узлы с межганглионарными ветвями. Продолжаясь книзу, симпатический ствол проходит в диафрагме в щели между наружной и средней поясничными ножками диафрагмы.
Truncus symphaticus лежит в заднем средостении, в листках предпозвоночной фасции на передней поверхности головок ребер, проходя кпереди от межреберных сосудов, кнаружи от непарной (справа) и полунепарной (слева) вен. Ветви симпатического ствола образуют большой и малый внутренностные нервы (n. splanchnicus major (V–IХ грудные узлы), n. splanchnicus minor (от Х–ХII грудных узлов)). Вместе с блуждающими нервами ветви симпатического ствола участвуют в образовании нервных сплетений грудной полости и отдают соединительные веточки к межреберным нервам.
Операции на МЖ.
1. Операции при маститах.
- Премаммарный.
- Интрамаммарный.
- Ретромаммарный.
- Субальвеолярный.
Техника: ход разреза д.б. радиальным вокруг соска не переходя на ареолу (риск малигнизации, может образоваться молочный свищ), д.б. достаточно широким (ширина в 2 раза больше глубины). Длительное время абсцесс локализуется в 1 дольке, но м.б. и в 2 дольках. Рану необходимо промывать и дренировать.
2. Операции при раке МЖ.
• Радикальная мастэктомия по Холстеду. Выполняется окаймляющий разрез в 5-6 см от края опухоли – веретенообразный доступ. Удаляются mm. pectoralis major et minor и л/у из подмышечной ямки.
• Расширенная мастэктомия по Урбану (не применяется). Кроме того, резецируются ребра, удаляются л/у по ходу а. thoracica interna.
• Мастэктомия по Пети – с сохранением m. pectoralis major. Если Показания:
- Для оперативного доступа к плевральной полости.
- При торакопластике.
- При поражении ребер остеомиелитом.
- Для дренирования эмпиемы плевры.
Разновидности:
- Поднадкостничная.
- Чрезнадкостничная.
Торакопластика – ХО направленная на ? объема грудной полости. Очень обезображивающая операция.
Показания:
- Кавернозная форма туберкулеза.
- Хроническая эмпиема плевры.
Классификация:
- Экстраплевральная.
- Интраплевральная.
• Способ Шеде – выкраивается кожно-подкожный лоскут, резецируются ребра, удаляются мышцы, перевязываются сосуды, мягкие покровы вдавливаются внутрь.
• Способ Линберга (лестничная торакопластика) – резецируют одно ребро снизу, рассекают заднюю стенку надкостницы, определяют край полости и постепенно резецируя ребра и рассекая надкостницу образуют мостики. Их рассекают поочередно снаружи и изнутри и вдавливают внутрь.
Пункция плевральной полости. Частая операция.
Показания: Удаление крови, экссудата, лимфы, воздуха и т. д.
Выполняется в 7-8 межреберье по лопаточной или задней подмышечной линии. Граница определяется перкуторно и рентгенологически.
Техника: Положение сидя, производится инфильтрационная анестезия, кожа смещается книзу, шприцом с переходником выполняют прокол по верхнему краю нижележащего ребра перпендикулярно на 3-4 см, затем поворачивают вверх. Однократно удаляют не более 1 литра.
Осложнения:
- Повреждение сосудисто-нервного пучка.
- Повреждение печени.
- Попадание воздуха в плевральную полость. Удаление воздуха – по среднеключичной линии во 2–3 межреберье.
Пневмоторакс – попадание воздуха в плевральную полость.
- Открытый.
- Закрытый.
- Клапанный.
По наличию повреждения грудной клетки:
- Наружный.
- Внутренний.
• Закрытый — однократное попадание воздуха (после небольшой колотой раны, происходит смещение мышц). Через дней 7 воздух рассасывается самостоятельно.
• Открытый — постоянное сообщение с окружающей средой. Возникает смещение органов средостения, спадение легкого, плевропульмонарный шок.
• Клапанный — сообщение с окружающей средой, формируется клапан. На вдохе воздух проникает, а на выдохе выйти не может. Сильный плевропульмонарный шок.
Помощь при открытом пневмотораксе:
• 1-я помощь – разобщить сообщение с внешней средой (окклюзионная повязка).
• Врачебная помощь – убедиться в эффективности повязки, профилактика плевропульмонарного шока (вагосимпатическая блокада по Вишневскому).
• Хирургическая помощь – выполняется в торакальном отделении (обработка раны, аспирация крови, ушивание тканей).
1-я помощь при клапанном пневмотораксе – прокол грудной стенки толстой иглой (превращение клапанного пневмоторакса в открытый). Основная операция торакотомия с ушивание раны легкого или бронха. Дренаж по Петрову, по Бюлау.
Доступы к органам грудной полости.
- 1.Чрезплевральный (выполняется часто). Лежит на спине.
• Переднебоковой (от 3 ребра к грудине по 5 ребру до задней подмышечной линии, малотравматичен).
Лежит на животе.
• Заднебоковой (от остистого отростка Th VI по околопозвоночной линии до угла лопатки), обходят снизу лопатку по ходу 6 ребра до передней подмышечной линии. Высокотравматичен, но обеспечивает лучший доступ к корню легкого, больной должен лежать на животе, это снижает риск затекания содержимого.
2. Чрезгрудинный или внеплевральный (высокотравматичен).
• Доступ Минтона (продольный).
• Доступ Маженьяка (продольный и поперечный).
Пневмотомия операция рассечения легкого.
Показание: абсцесс легкого.
1. Одномоментная (если есть спайки между листками плевры).
2. Двухмоментная: первый момент — пневмопексия (париетальная и висцеральная плевра сшиваются между собой, создаются спайки), второй момент – производится пункция абсцесса, по игле производят разрез, удаляют гнойное содержимое, производят дренирование.
Ранение сердца. Ушивание ран сердца – легкая операция, причина смерти то, что не успевают доставить в лечебное учреждение, кровь скапливается в полости перикарда, возникает тампонада сердца.
Показания:
- Ранение в проекции сердца.
- Расширение тени сердца, тоны становятся глуше.
- Ухудшение общего состояния, гемодинамики, снижение АД.
• с повреждением коронарных сосудов.
Хирургическое лечение: доступ по месту повреждения, вскрывается перикард, пальцем зажимают место повреждения, полость перикарда высушивают, накладывают шелковые узловые швы. Эндокард можно прошивать или не прошивать.
Нельзя;
- Использовать кетгут.
- Захватывать много сердечной мышцы, так как под швом образуется рубец, возможно повреждение проводящей системы сердца.
- Допускать попадания коронарных сосудов в шов.
Не играет роли фаза сокращения сердца во время затягивания нитей. Затем убирают сгустки, кровь. Редкими швами ушивают перикард (нельзя не ушивать так как возможен вывих сердца).
Пункция перикарда.
• Ларрея (точка несколько выше и влево от прикрепления к грудине 7 реберного хряща, затем перпендикулярно вверх и несколько влево. При этом способе игла проходит через щель Ларрея, возможно повреждение а. epigastrica superior).
• Морфана (по срединной линии у вершины мечевидного отростка перпендикулярно на 3 см, затем вверх и латерально. Пунктируют передне-нижний синус перикарда, риск повреждения сердца очень низок).
Операции на коронарных артериях. Основная операция – аортокоронарное шунтирование.
Показания: атеросклероз, стеноз по проксимальному типу. С помощью рентгеноконтрастного исследования определяют места окклюзии. Доступ чрезгрудинный, участки v. saphena magna вставляется между аортой и коронарной артерией ниже места окклюзии. Другие операции (оментокардиопексия, перевязка а. thoracica interna) дают плохие результаты и малоэффективны.
Читайте также:



