Протрузии шейного отдела позвоночника больничный

Во время рецидива шейного, грудного, поясничного остеохондроза возникают настолько острые боли, что человек не способен выполнять свои служебные обязанности. Поэтому ему выдается больничный лист для предъявления в отдел кадров и подтверждения нетрудоспособности. Продолжительность освобождения от работы зависит от результатов диагностики. На сколько дней будет выдан больничный при остеохондрозе, влияет и тяжесть симптоматики.
В каких случаях оформляется больничный лист
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Остеохондроз — заболевание, которое диагностируется у большинства жителей земного шара. Поэтому для выдачи листа о временной нетрудоспособности при этой патологии характерен ряд особенностей. Он открывается при диагностировании у пациента устойчивой постоянной, эпизодической корешковой или миофасциальной боли, которая может быть острой или хронической, усиливающейся при движении. Такой характер болевого синдрома свидетельствует о прогрессировании патологии. Это особенно актуально в отношении работников, служебные обязанности которых предполагают длительное нахождение в нефизиологичном положении тела.

Состояние пациента оценивается неврологом, вертебрологом или врачебной комиссией. Решение о выдаче листа о временной нетрудоспособности принимается на основании общепринятой шкалы. Она учитывает особенности и выраженность симптоматики, анамнез, возникшие осложнения остеохондроза и длительность предстоящей терапии.
| Группа симптомов, которые служат основанием для выписки больничного листа при остеохондрозе | Подробное описание и характерные особенности |
| Рефлекторно-тонический синдром | Синдром клинически проявляется деформацией позвоночника (сутулость, искривление, смещение тел позвонков, кифоз). Наблюдается принятие больным вынужденного положения тела для снижения интенсивности болей. Мышечные волокна уплотняются, укорачиваются, а в триггерных точках происходит отложение солей кальция, что существенно ограничивает подвижность |
| Синдром натяжения | Характерно появление болей, усиливающихся при ходьбе или перемене положения тела. Основанием для выдачи документа становится диагностирование синдромов Вассермана-Мацкевича и Ласега-Фальре, положительная проба Нери |
| Висцеральный болевой синдром | Это совокупность болевых симптомов, причиной которых стало расстройство иннервации. К ним относятся боли в кардиальной и эпигастральной области, межреберная невралгия, расстройства мочеиспускания и дефекации |
| Симптомы выпадения | Признаки выпадения возникают на поздних этапах развития патологии, проявляются нарушениями чувствительности и иннервации, полной или частичной атрофией мышц, снижением рефлексов |
Как оформить больничный лист
Если для оценки состояния больного собирается врачебная комиссия, необходимо предоставить результаты инструментальных и общеклинических исследований. Иногда требуется проведение дополнительных диагностических мероприятий, например, мультиспиральной компьютерной томографии, электромиографии, денситометрии, серологических анализов для определения ревматоидного фактора.
Выписка листа о нетрудоспособности упрощается при принятии решения лечащим врачом. Когда остеохондроз обостряется внезапно, следует записаться на прием к неврологу или терапевту. Врач оценит состояние пациента, ознакомится с условиями его труда.
Также он выдается при необходимости реабилитации больного в санатории, госпитале, стационаре. Нужно предоставить врачебной комиссии направление в эти медицинские учреждения.
На какой срок выдают больничный при остеохондрозе
Длительность нахождения на больничном зависит от интенсивности симптомов, их влияния на способность пациента выполнять трудовые обязанности, необходимости стационарной или санаторной терапии. Средняя продолжительность лечения шейного, грудного, пояснично-крестцового остеохондроза — 3-10 дней. В этот период будет проведена медикаментозная терапия, массажные и физиопроцедуры, ЛФК.
Если самочувствие больного не улучшится, то больничный лист продлевается с условием дальнейшего лечения в стационаре или проведения хирургической операции.
Повторное обращение пациента с жалобами на обострение патологии становится основанием для его выдачи на такой срок:
- интенсивный болевой синдром — 7-10 дней;
- проведение терапии в стационарных условиях — 2-3 недели;
- хирургическое вмешательство — 2-6 недель в зависимости от метода операции.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
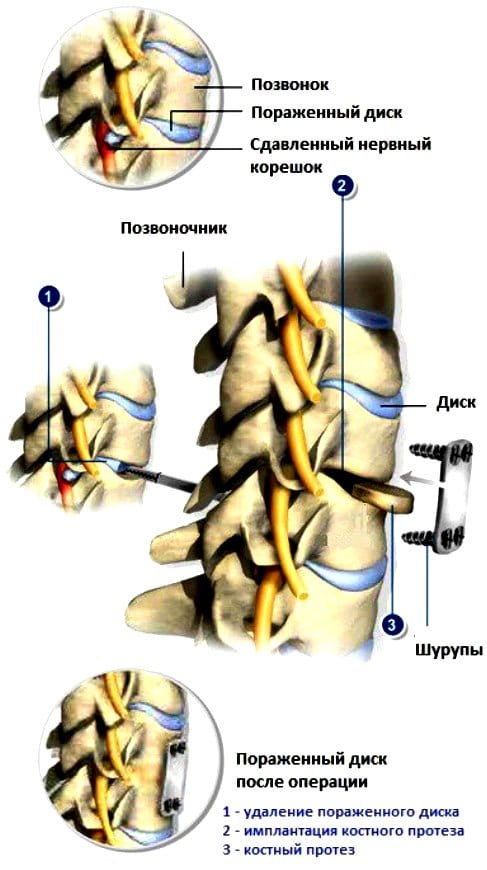
Если пациент обращается за медицинской помощью впервые, то нетрудоспособность определяется на 7 дней. Этого времени достаточно для купирования сильных болей или (и) асептического воспаления, спровоцированного повреждением мягких тканей.
Продолжительность больничного при осложнениях
К осложнениям остеохондроза любой локализации относятся межпозвоночная грыжа, дискогенная миелопатия, синдром позвоночной артерии, корешковый синдром. Многие из них являются основанием для выдачи больничного листа на срок 2-3 месяца.
Если рецидивы патологии возникают все чаще, то нетрудоспособность устанавливается на 4-6 месяцев. Такие больные с направлением врача и данными инструментальной диагностики имеют право обратиться в местное отделение МСЭК для определения группы инвалидности.
При развившихся осложнениях, которые не устраняются длительным проведением консервативной терапии, пациенту рекомендовано хирургическое лечение. После операции срок, необходимый для реабилитации, определяется выбранным методом вмешательства, скоростью восстановления больного. Применение малоинвазивных хирургических манипуляций не требует длительного больничного — достаточно 2 недель, чтобы пациент мог вернуться к облегченному труду. При полостных операциях с иссечением грыжевого выпячивания и межпозвонкового диска реабилитация займет до 6 месяцев.
В каких случаях не дают бюллетень с остеохондрозом
Если пациент отказывается от госпитализации или проведения назначенных врачом терапевтических мероприятий, лист временной нетрудоспособности ему не выдается. Это актуально и при нежелании больного обследоваться для обоснования выписки больничного. Другие основаня для отказа:
- отсутствие клинических проявлений, которые могли бы свидетельствовать о неспособности человека выполнять профессиональные обязанности;
- обращение за больничным на этапе ремиссии, когда большинство симптомов отсутствуют;
- присутствие на осмотре или диагностических мероприятиях в алкогольном или наркотическом опьянении.
Действие бюллетеня может быть прекращено при невыполнении лечебного режима, несоблюдении врачебных рекомендаций, отказе от периодических медицинских осмотров.

Возможно ли вылечить патологию за время получения листка нетрудоспособности
Остеохондроз — хроническая патология, которую пока не удается полностью вылечить. За срок действия больничного листа можно достичь устойчивой ремиссии. На этом этапе заболевание клинически не проявляется, а в деструктивно-дегенеративный процесс не вовлекаются здоровые позвоночные сегменты.
Если человек болен, то государство предоставляет ему право получения больничного листа. Некоторые заболевания имеют свои особенности, влияющие на выписку больничного и его длительность. Одно из них – остеохондроз.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Рассматривая болезни позвоночника, крайне сложно не обратить внимание на остеохондроз, представляющий собой длительно текущее заболевание, приводящее к дегенерации позвонков, хрящей, нервов и мышц. Как правило, им страдают взрослые люди, которые по роду деятельности должны заниматься тяжелым физическим трудом или вынуждены вести сидячий образ жизни. Если болезнь обостряется, то человек не может выполнять свои прямые обязанности, поэтому вынужден уйти на больничный и пройти курс лечения. Ниже об этом будет рассказано более подробно.
Учитывая то, что остеохондрозом болеет каждый второй житель нашей планеты, выдача больничного в подобной ситуации имеет ряд особенностей. Как правило, он выписывается, если:
- Заболевание переходит в острую форму и делает перемещение пациента проблематичным;
- Нервные окончания ущемляются;
- Пациент жалуется на острые боли как в момент движения, так и в состоянии покоя;
- Больной нуждается в прохождении медицинского обследования;
- Пациент отправляется на лечение в стационар или санаторий.
Следует заметить, что общее число суток, включенных в больничный лист, до последнего момента остается неизвестным. Между тем, данное заболевание является прогрессирующим, поэтому требует прохождения курсового лечения.
Если вас интересует возможная продолжительность больничного, выдаваемого взрослым пациентам, страдающим от остеохондроза, тогда сходите на прием к врачу. Только специалист сможет дать точный ответ на данный вопрос, а также назначит лечение, которое должно облегчить ваше состояние.
Важную роль в момент определения возможной длительности больничного играет стадия развития остеохондроза и его симптомы. Всего существует 4 варианта:
- Пациенты, у которых заболевание диагностируется впервые и наблюдаются серьезные проблемы с подвижностью, освобождаются от работы на срок от 3-х до 7-ми дней;
- Пациенты, отправляющиеся сначала на лечение в стационар, а после проходящие восстановительную терапию дома, освобождаются от работы на срок от 10-ти до 15-ти дней;
- Пациенты, у которых течение остеохондроза сопровождается многочисленными осложнениями, могут провести на больничном до 3-х месяцев;
- Пациенты, нуждающиеся в проведении операции и последующем отдыхе в лечебном санатории могут провести на больничном до 6-ти месяцев.
остеохондроз позвоночника опасен тем, что отсутствие соответствующего лечения может привести к инвалидности. Несмотря на это, наличие подобного диагноза не делает больного нетрудоспособным и не освобождает от физического труда. Если у человека диагностируется данное заболевание, то, как правило, врачом назначается лечение в виде принятия лекарственных препаратов, массажа или прохождения лечебных процедур.
Получить больничный лист можно только в том случае, если проявляются многочисленные симптомы, которые заметно снижают уровень работоспособности. Это свидетельствует о том, что пациенты с ранними стадиями развития остеохондроза могут получить освобождение от работы, только отправившись на лечение в стационар. Между тем, следует подчеркнуть, что наличие подобного диагноза требует от больного принятия соответствующих мер, благодаря которым процесс разрушения позвонков замедлится. Это никак не зависит от того, находится пациент на больничном или нет, ведь речь идет о его здоровье.
В описанной выше ситуации следует проконсультироваться с лечащим врачом и выбрать наиболее подходящий способ лечения, благодаря которому позвоночник укрепится, а симптомы остеохондроза исчезнут. Самое главное – никакого самолечения. Этим, кстати, грешат те больные, которые продолжают ходить на работу даже при сильных болях в спине. В данном случае гарантированно выписывается больничный, предназначенный для прохождения полного медицинского обследования.
Содержание

Что такое протрузия шейного отдела?
Протрузия дисков шейного отдела позвоночника – это стадия развития остеохондроза, для которой характерно выпячивание межпозвоночного диска.
Чтобы досконально разобраться с проблемой протрузии, предлагаю обратиться к анатомии шейного отдела позвоночника, что позволит более качественно вникнуть в суть заболевания.
Шейный отдел позвоночника состоит из семи позвонков. Первый позвонок (С1) – атлант – соединяется с основанием черепа при помощи специального сочленения – синдесмоза, которое, по сути, не является диском. Второй после атланта (С2) – аксис – соединен с атлантом опять же лишь небольшими суставными площадками, что позволяет совершать вращательные и сгибательные движения головой. А вот начиная со второго позвонка и вниз шейный отдел разделен межпозвонковыми дисками.
Диски – это специализированные хрящевые прокладки между позвонками, имеющие уникальное строение. В центре располагается студенистое ядро (nucleus pulposus), представленное на 98% водой и лишь на 2% органическим матриксом – коллагеном. Высокое содержание воды стабилизирует структуру ядра и удерживает его в динамическом равновесии с силами трения и давления. По периферии диска находится фиброзное кольцо (annulus fibrosus). Собственно, контактные площадки позвонков опираются именно на эту грубую хрящевую ткань кольца, тогда как ядро выполняет функцию амортизатора движений. Кольцо состоит из фиброзных волокон, переплетенных в разных направлениях, чтобы таким образом быть прочнее, не расслаиваться и сдерживать поползновения ядра вырваться наружу.
Питательные вещества к фиброзному кольцу доставляются не через кровь, а напрямую от окружающих тканей, прежде всего мышц, сухожилий, ликвора. И это очень важно понимать. Почему? Узнаем чуть позже.
Так вот, протрузия дисков – это выпячивание фиброзного кольца за пределы позвонка и всего позвоночного столба в целом более чем на 3 мм.


Причины заболевания
Главные причины разрушения хрящевых тканей фиброзного кольца:
- Неправильная осанка
- Механические нагрузки на шейный отдел позвоночника.
- Нарушение водного баланса.

В согнутом положении шеи позвонки давят друг другу на внешние стороны фиброзных колец. Лишь при правильной осанке спины нагрузки равномерны, и быстрое возвращение шеи в вертикальное положение спасает межпозвоночные диски от перегрузок.
Таким образом, мы понимаем, что малоподвижный образ жизни и сидячая работа в неудобной позе с постоянно согнутой головой являются самыми очевидными факторами риска развития протрузии.
Отсюда и развивается вся последующая картина заболевания.

Как видим, протрузия дисков шейного отдела это бич современного общества. Заболевание не наследуется, не является следствием инфекций или травм (хотя в малых процентах случаев и такое может быть), а происходит именно из-за неправильного отношения к своему телу!
Симптомы шейной протрузии
Как известно, проблемы начинаются, когда что-то выходит из-под контроля или за пределы дозволенного. И протрузия дисков шеи является хрестоматийным тому подтверждением.
Выпячивание фиброзного кольца диска на пределы осевого скелета позвоночника сопровождается раздражением, а в запущенных случаях и ущемлением межпозвоночных нервов шеи.
Раздраженные и ущемленные нервы провоцируют такие симптомы, как:
- Боль постоянная или преходящая (в шее, надплечиях, верхних конечностях, ладонях).
- Онемение, парестезия рук.
- Невозможность безболезненного вращения шеей, хруст и потрескивания при поворотах и наклонах.
- Неприятные ощущения в затылке, давление, тяжесть в голове.

Появление этих симптомов обусловлено областью иннервации межпозвоночных нервов шеи. К примеру, ущемление в области позвонка С4 (дорзальные корешки) вызывает:
- неврологические реакции лицевых нервов,
- болезни уха и носа,
- неврастению,
- головные боли.
Нарушения в области позвонка С5 вызывают трудности управления глотанием.
При протрузиях двух нижних дисков (C6, C7) возможны:
- временные параличи мышц плечевого пояса и верхних конечностей,
- артриты,
- бурситы.
Межпозвоночные нервы шеи пронизывают своими ветвями подбородок, часть затылка, шею, пояс верхних конечностей. Нервные корешки, отходя от спинного мозга, проходят через межпозвонковые отверстия в непосредственной близости к самим дискам. И если последние выпячиваются наружу, то естественно соприкасаются с нервами. А, как известно, лучше не мешать работе нервов, иначе беды не оберешься!

Такая группа симптомов характеризует кислородное голодание головного мозга. Нередко пациенты жалуются и на боли в сердце. Зачастую это сбивает с толку врачей, поскольку корень проблемы оказывается в пережатых нервах шеи.
Возможные осложнения
Шейная область спины весьма деликатная, поскольку выполнена из самых тонких и хрупких позвонков. А ведь именно они удерживают такой тяжелый конструкт на себе – голову, а также делают возможным все наши повороты и движения головой. Для сравнения, человек может долго и незаметно для себя жить с протрузией диска в поясничном отделе размером до 4 мм. Но с шейным отделом так дело не пойдет: здесь выпячивание даже на 1 мм может спровоцировать целую плеяду вышеуказанных неврологических симптомов.
Опасные последствия вовремя нераспознанной и нелеченной протрузии шеи:
- Воспаление ущемленного нерва – развитие шейного радикулита.
- Разрыв оболочки диска, выход ядра и образование грыжи.
- Постоянный паралич определенного участка тела (зависит от уровня образования грыжи).

Немудрено, что внимательное отношение к своему телу и своевременное обращение за помощью к специалисту помогут избежать многих грозных осложнений протрузии шеи.
Лечение шейной протрузии
Диагностика не вызывает особых трудностей у квалифицированных специалистов.
Диагностировав наличие протрузии диска шеи (с помощью общего осмотра, МРТ), опытный врач посоветует прибегнуть к комплексу лечебных и профилактических мероприятий. И так, как лечить протрузии? Комплекс слагается из лечебной физической культуры, физиотерапии, массажа, мануальной терапии. Сразу заметим, что народные средства здесь бессильны.
В очень тяжелых случаях (при ущемлении позвоночной артерии) нейрохирург может посоветовать оперативное лечение. При этом требуется предельно точная диагностика и верификация патологии. Однако мало кто из них решится на такую сложную и опасную процедуру, да и протрузия шеи без риска осложнений не предполагает хирургического лечения.

ЛФК для шейного отдела позвоночника имеет целью сформировать полезную привычку держать осанку прямо. Кроме того, преследуется цель улучшение кровотока в тканях шеи, улучшение метаболизма, самочувствия и повышение общей сопротивляемости организма человека. Для этого врач-ортопед назначает специальную гимнастику шеи и спины. Упражнения подбираются с учетом степени распространения процесса, его локализации (уровень образования протрузии) и характером неврологической симптоматики. Полезным дополнением могут служить упражнения из йоги, пилатеса. Помогает также самостоятельная зарядка по утрам, плавание, бассейн.
Физиотерапевтические процедуры дают ощутимый и безболезненный для пациента эффект. Для стимуляции кровотока в мышцах применяется:

- Тепловое прогревание
- Магнитотерапия
- УВЧ-терапия
- Грязевые компрессы для шейно-воротниковой области спины
- Электрофорез с новокаином (для снятия боли и блокады мышц)
- Радоновые ванны
Массаж шейного отдела позвоночника показан для снятия нагрузки с мышц спины, улучшения тока крови и стимуляции метаболических процессов в организме. Лишь сертифицированный и обученный специалист должен и может выполнять технику массажа на вашей шее. Всегда помните об этом!

Мануальная терапия также должна выполняться специалистом этого профиля. В ходе этих процедур врач самостоятельно вертит, крутит, сгибает и поворачивает вашу шею вместе с головой согласно определенным терапевтическим и ортопедическим правилам, о которых знают только обученные медики. Для этого могут быть задействованы некоторые инструменты, утяжелители, вытягивающие конструкции. Все это делает процедуры мануальной терапии весьма органичным и качественным дополнением к общему лечению.
Кроме вышеперечисленных мероприятий не будем забывать о медикаментозном сопровождении заболевания. Боль и неврологическая симптоматика могут купироваться:
- Нестероидными противовоспалительными препаратами (мази, гели, таблетки, инъекции)
- Миорелаксантами
- Ноотропами
- Лекарственными средствами, улучшающими периферическое кровообращение
- Витаминными и общеукрепляющими препаратами.
Видеоматериал о лечении протрузии шейного отдела:
Тренажер Древмасс
Можно делать упражнения для шейного отдела позвоночника, занимаясь всего по 5 минут в день на специальном, разработанном для данных проблем тренажёре Древмасс.
Тренажер отлично подходит в качестве профилактики, а также при лечении уже возникшей протрузии диска шеи. Ведь улучшая кровоток в мышцах шеи, мы тем самым напрямую питаем межпозвоночные диски и не позволяем развиться остеохондрозу.
Тренажер Drevmass действует не только на симптом, но и на причину заболевания!
- Снимает нагрузку с межпозвонковых дисков, растягивая позвоночник в длину. Действие происходит за счет роликов различных размеров.
- Улучшает кровоснабжение хрящей и питание дисков за счет действия на паравертебральные мышцы спины! Тем самым положительно влияет на функциональное состояние хрящей и дисков.
- Тонизирует мышцы спины, укрепляя и стабилизируя их. Положительно влияет на эластичный компонент межпозвонковых дисков!
Посмотрите видео о том, как женщина вылечила 8 протрузий в позвоночнике с помощью тренажера Древмасс:
Если вы хотите проконсультироваться по вопросам самостоятельного лечения сорванной спины и других заболеваний позвоночника с помощью профессиональных тренажеров Древмасс, мы будем рады ответить вам по телефону бесплатной горячей линии 8 800-700-37-79 или электронному адресу drevmass@gmail.com.
Вы также можете заказать обратный звонок или оставить ваш отзыв/предложение.
С пожеланием здоровья!
Ваша команда Древмасс
Общая характеристика заболевания
Патологические выпячивания подразделяются по месту локализации нарушения:
- Протрузия шейного отдела позвоночника.
- Протрузия грудного отдела позвоночника.
- Протрузия поясничного отдела позвоночника.
Шейная протрузия МПЗ диска считается наиболее опасной, поскольку эта часть позвоночника имеет наименьшее число окружающих мышц, находится на тонком участке позвоночного столба, следовательно, это зона уязвима более других частей спины. Кроме того, здесь располагается множество нервных отростков, что способствует развитию ощутимого болевого синдрома. При этом боль может отдавать в разные места в зависимости от того, какое нервное окончание защемляется при выпячивании дисков.
Профилактика
Избежать изменений в межпозвонковых дисках можно, соблюдая несложные правила:
- укреплять мышцы шеи;
- избегать резких движений;
- соблюдать правильную осанку;
- рационально питаться, при необходимости принимать дополнительно витаминно-минеральные комплексы;
- контролировать хронические заболевания, не допуская осложнений.
Учитывая, что с возрастом протрузия возникает чаще, всем людям старше 40-ка лет доктора рекомендуют проходить регулярные профилактические обследования позвоночника.
Симптоматика болезни
Для протрузии шеи характерны боли, отдающие в конечности, в межрёберное пространство, в затылочную часть головы, и, естественно, в шею. К распространённым симптомам относится онемение рук, ослабление в мышцах, болезненные ощущения в мышечной ткани или, наоборот, потеря чувствительности в области шеи.
Пациенты, как правило, жалуются на головные боли, головокружения, ощущение шума в ушах, потерю зрения, дискомфорт при поворотах головы и наклонах.
Боль бывает тем ощутимее, чем сильнее сдавливание нервных окончаний и компрессия спинного мозга. Все перечисленные симптомы ведут вначале к слабости конечностей, затем к скованности и ограничению двигательной активности.
Болевой синдром выражается у каждого обратившегося по-разному, это зависит от индивидуальных особенностей организма, у некоторых протрузия протекает вначале совершенно бессимптомно, и боли появляются лишь тогда, когда проникновение диска в спинномозговой канал становится значительным, у других реакция нервных корешков начинается с самой начальной стадии болезни.
Если вы ощущаете боль в перечисленных местах, и у вас появились описанные выше признаки, особенно при длительном нахождении в одной позе, например, при сидении за компьютером, то вам необходимо обратиться к врачу.
Не придавать значения и игнорировать тягучую боль и дискомфорт в шейном отделе позвоночника — это значит запустить болезнь, последствия которой могут быть очень неприятными.
Классификация
Протрузия межпозвоночных дисков классифицируется преимущественно по отделу, в котором локализируется. Самым уязвимым считается шейный, так как хрящевая прослойка в этой части небольшая, а нагрузка на область всегда повышенная. В зависимости от направления смещения выделяют правостороннюю или левостороннюю. Направление имеет значение для своевременного выявления симптоматики и определения опасности для здоровья в целом. Выпячивание с правой стороны менее распространено у пациентов, чем с левой.
В зависимости от степени смещения, протрузия делится на следующие виды:
- Вентральная. Относится к самым безобидным вариантам, так как патологические изменения не создают лишнего давления на нервное волокно. Диагностируется крайне редко, ввиду отсутствия симптоматики. Чаще всего обнаруживается совершенно случайно.
- Циркулярная. Для этой разновидности деструктивного процесса характерная круглая форма. В этом случае не идет речь о правостороннем выпячивании или левостороннем, так как процесс происходит во все направления одновременно.
- Фораминальная. Выпячивание в этом случае осуществляется в сторону межпозвоночного канала, где расположились корешки спинного мозга. Переносится большинством больных крайне тяжело.
- Медианная. Деструктивные процессы проходят в центре спинномозгового канала, поэтому проявляется болезнь резкими приступами острой боли. Если вовремя не начать лечение, прогрессирование осуществляется в короткие сроки. Защемление нервных путей нередко становится причиной паралича.
- Дорсальная. Самый распространенный тип патологических изменений, которые протекают в задней части позвоночных дисков. Выпячивание направлено в сторону спинномозгового отверстия.
- Диффузная. Положение диска при таком процессе отличается неравномерным изменением, относительно нормы. Выпячивание осуществляется неоднородно и в разных частях отличается между собой.
Симптоматика заболевания напрямую зависит от разновидности патологии. В некоторых случаях признаки протрузии ярко выражены, в других – изменения долго себя не выдают, и пациенты только жалуются на небольшой дискомфорт.
Подробнее о причинах и последствиях
Опасные последствия начинаются со второй степени протрузии, когда начинается заметное выпячивание, межпозвонковый диск выходит в канал до двух третьих своего размера. Если вовремя не принимать меры по излечению заболевания, то можно довести его до грыжи, которую лечить сложнее, она приносит страданий значительно больше, и часто бывает так, что заканчивается всё оперативным вмешательством. Такое может случиться при второй и третьей степени, когда выход диска достигает соответственно 3 и 5 мм, и более.
Чтобы прогрессирования болезни не наблюдалось, необходимо знать причины, при которых наступает протрузия, и заниматься профилактикой заболевания.
Условиями для развития протрузии являются:
- остеохондроз, сколиоз, остеопороз;
- кифоз, лордоз;
- травмы и опухоли позвоночного столба;
- воспалительные процессы в тканях позвоночника;
- беременность.
Те, кто находится в группе риска, должны прилагать все усилия, чтобы не допустить переход протрузии во вторую и дальнейшую степени.
Диагностика грыжи шейного отдела
Перед проведением диагностических мероприятий и постановкой диагноза необходимо посетить терапевта. Специалист выслушивает жалобы больного, записывает сведения в медицинскую карту и направляет пациента к ортопеду, травматологу или неврологу. После осмотра лечащего врача назначают исследование органов. Поначалу проводят первичное обследование с помощью рентгенографии. Проведение рентгена позволяет обнаружить грубые признаки протрузии или грыжи, определяет остеохондроз шейного отдела.
Если на рентгеновском снимке видны признаки проседания межпозвоночных дисков, то требуется дальнейшее обследование. Важно понимать, что начальной стадии появления выпячивания фиброзного кольца рентген может не заметить дегенеративный процесс, в особенности, если остеохондроз отсутствует (что является редкостью).
Дополнительное исследование – лабораторные анализы. Пациент сдает ревматологические пробы, С-реактивный белок и общий анализ крови. Если в анализах наблюдается повышение СОЭ, СРБ и ревмопроб, то это указывает на ревматологическое воспаление и поражение суставов. При грыже такие показатели отсутствуют.
Ключевой диагностический метод, 100% подтверждающий грыжу – МРТ. Томограф различает мельчайшие изменения в мягких тканях, что без проблем выявляет патологию. Если у пациента кардиостимулятор, его направляют на компьютерную томографию. КТ – более безопасный метод. Минусы таких видов диагностики – дороговизна исследования.
Лечение протрузии
Болевой синдром — это первое, на что обращают внимание врачи при назначении лечения:
- Боль при протрузии можно снять с помощью анальгетиков.
- Для устранения одновременно и боли и воспаления назначаются НПВС препараты.
- Чтобы снять спазмы в мышцах следует принимать миорелаксанты, они обладают расслабляющим действием.
- При протрузии нарушается кровоток в тканях, окружающих проблемное место, изменяется режим питания нервных корешков. Чтобы восстановить эти функции рекомендуется принимать биостимуляторы.
- Витамины В-группы помогают противостоять болезни и укрепляют иммунитет.
- Хондропротекторы — это наиболее эффективные препараты, они обеспечивают восстановление ткани хрящей, замедляют и останавливают процесс выпячивания диска.
Медикаментозное лечение — это лишь часть терапии, применяемой при протрузиях, комплексное исцеление включает в себя массаж акупунктурный, иглорефлексотерапию, аппаратную терапию.
Отличные результаты даёт физиотерапевтическое лечение электрофорез, фонофорез с применением компонентов папайи. В отечественной и зарубежной медицине это препараты карипаин, карипазим. Они предназначены для удаления и переработки омертвевших тканей.
ЛФК для занятий дома
Шейные позвонки можно привести к нормальному режиму работы, используя комплекс упражнений. Простая гимнастика поможет вам справиться с проблемой и станет отличным дополнением к медикаментозному лечению и физиопроцедурам.
Распространённые упражнения может делать каждый, пользу они принесут несомненную пользу, как на стадии лечения болезни, так и при профилактике протрузии:
Эти семь упражнений сможет сделать любой человек, они помогут восстановить кровоток, активизировать работу позвоночного столба в области шеи. Если делать гимнастику трижды в неделю, выполняя каждое упражнение по несколько раз, то вы облегчите и ускорите лечение болезни.
Профилактические мероприятия
Не допустить развитие протрузии межпозвоночного диска гораздо проще, чем впоследствии лечить ее. Любые заболевания опорно-двигательного аппарата появляются в результате неправильного образа жизни, отсутствия спорта, повышенные нагрузки на слабый мышечный корсет и т. д. Поэтому, в первую очередь, необходимо обратить свое внимание на следующие моменты:
- Питание. В меню должна быть качественная домашняя пища, сбалансированная и содержащая в себе все необходимые минералы, витамины и микроэлементы. Крайне важно отказаться от изнурительных диет, употребления жирных, копченых, сильно соленых продуктов.
- Спорт. В жизни должны быть постоянные нагрузки, укрепляющие мышечный каркас спины. Это может быть йога, плавание, пилатес или регулярные занятия по профилактической лечебной гимнастике.
- Активность в течение дня. Если работа преимущественно сидячая, необходимо каждые два часа делать пятнадцатиминутную разминку. Если есть возможность отказаться от лифта и ходить на работу пешком, то это только укрепит организм.
- Контроль веса. Дополнительную нагрузку на позвоночник создает лишняя масса тела. У людей с ожирением, проблемы с позвоночником возникают уже в молодом возрасте. Чтобы этого не произошло, необходимо проконсультироваться с диетологом и формировать программу похудения.
- Не носить тяжелые сумки. Особенно это касается людей, чья жизнь малоподвижна. Такие нагрузки только усугубят проблему и станут причиной смещения межпозвоночных дисков.
И также крайне важно всегда следить за осанкой, не сидеть, согнув спину за монитором. Уделять повышенное внимание спине даже при просмотре телевизора на диване. Такие простые профилактические мероприятия станут надежной защитой от развития протрузии в межпозвоночных дисках.
Патологические процессы в хрящевой ткани провоцируются неправильным образом жизни и острым нарушением метаболизма в хребте. Дегенеративный процесс, называемый протрузией, является первой стадией межпозвоночной грыжи. Поэтому при его появлении крайне важно принять все необходимые меры для торможения процесса.
Читайте также:


