Расщепление позвоночника что за болезнь
Генетические заболевания обусловлены патологическими нарушениями строения генома. "Дефектный" ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название - дисплазии.
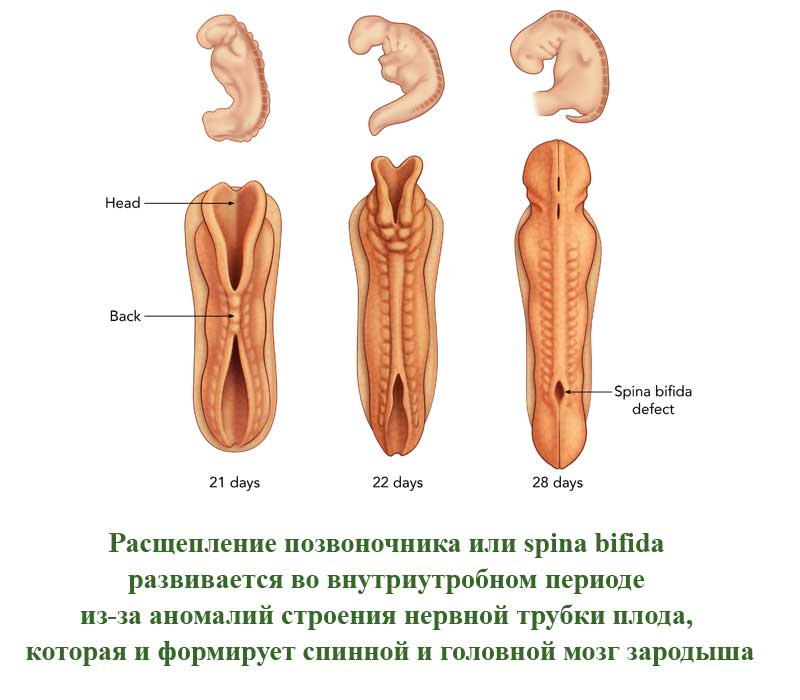
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также - черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные - 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома "Кость внутри кости".
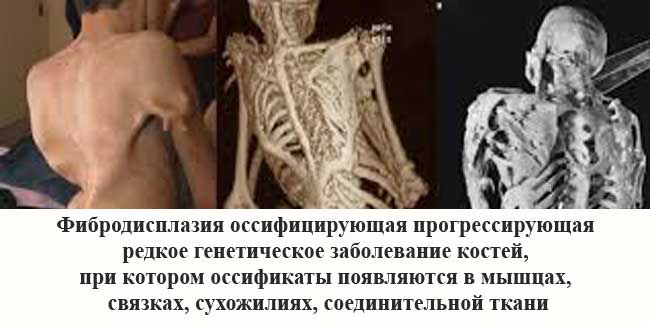
ФОП - это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя - на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название - остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
Каждый год примерно 8 миллионов детей (6 процентов новорожденных) во всем мире рождаются с врожденными нарушениями, 1 300 000 из которых имеют дефект заращения нервной трубки (ДЗНТ). Этот тип врожденного дефекта возникает, когда нервная трубка (структура эмбриона, которая в конечном итоге становится мозгом, спинным мозгом и позвоночником) не развивается нормально к 28-му дню беременности, что приводит к уродству в любой из области по всей длине трубки.
Одной из наиболее распространенных форм дефектов нервной трубки является расщепление позвоночника, или spina bifida. Это состояние затрагивает 1 из каждых 3000 новорожденных детей, что составляет примерно 1500 случаев в год. Это может приводить к изменяющей жизни инвалидности, однако с медицинской помощью ей можно справиться. 90 процентов пострадавших детей ведут вполне полноценную жизнь.
- Что такое расщепление позвоночника?
- Типы расщепления позвоночника
- Причины и факторы риска
- Симптомы и признаки
- Общие осложнения, вызванные расщеплением позвоночника
- Диагностика
- Варианты лечения
- Раннее вмешательство: операция до или сразу после рождения
- Общие методы терапии и лечение возникших осложнений
- Как предотвратить расщепление позвоночника?
- Прогноз
Что такое расщепление позвоночника?
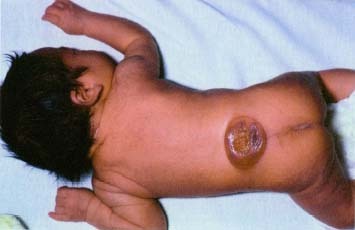
Расщепление позвоночника может возникнуть в любом месте вдоль позвоночника. Это может привести к физическим и умственным нарушениям, степень тяжести которых может отличаться для каждого пациента в зависимости от типа, размера и расположения отверстия в позвоночнике.
Как и при других дефектах нервной трубки, расщелина позвоночника развивается в течение первого месяца беременности. Несмотря на то, что патология была тщательно изучена в последние десятилетия, его точная причина до сих пор неизвестна. Исследователи предполагают, что это состояние может быть вызвано как генетическими факторами, так и факторами окружающей среды.
Типы расщепления позвоночника
Расщепление позвоночника подразделяется на 3 основных типа в зависимости от тяжести и расположения разрыва в позвоночнике:
Причины и факторы риска
До сих пор неизвестно, что именно вызывает расщепление позвоночника, но исследователи предполагают, что комбинация следующих генетических, экологических и пищевых факторов может играть роль в его развитии:
Согласно обсуждению на Ciba Foundation (симпозиум где собираются величайшие умы), витамин B9 участвует в цикле метилирования и является кофактором для ферментов, используемых в синтезе ДНК и РНК.
Симптомы и признаки
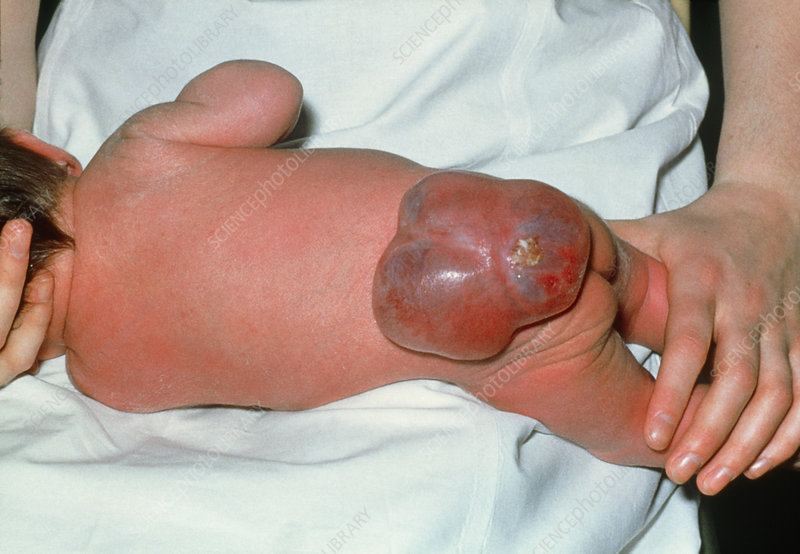
Симптомы расщепления позвоночника значительно различаются в зависимости от расположения расщелины в позвоночнике. Общие признаки, связанные с каждым типом расщепления позвоночника, включают:
- Скрытое расщепление позвоночника — поскольку спинной мозг и нервы не повреждены окклюзией, обычно он не вызывает видимых симптомов. Тем не менее, есть случаи, когда у детей, родившихся с этим типом заболевания, имеется аномальный пучок волос, небольшая ямочка или родимое пятно на месте позвоночного промежутка.
- Менингоцеле — эта форма болезни является более серьезной, чем скрытое, но менее тяжелой, чем миеломенингоцеле. Он характеризуется заполненным жидкостью мешком, содержащим мозговые оболочки, которые выступают в месте расположения позвоночника. Она может или нет быть покрыта тонким слоем кожи. Хотя обычно это не приводит к повреждению нерва, все же есть случаи, когда это приводило к незначительным нарушениям.
- Миеломенингоцеле — тяжелая форма расщепления позвоночника также характеризуется заполненным жидкостью мешком, который выступает на месте спинномозгового промежутка. Однако, в отличие от менингоцеле, этот мешочек удерживает не только мозговые оболочки, но и нервы и части спинного мозга.
В большинстве случаев мешочек также не покрыт слоем кожи — это обнажает и в конечном итоге повреждает нервы и спинной мозг, что приводит к частичному или полному параличу частей тела ниже локализации спинного мозга.
Помимо упомянутых выше симптомов, осложнения, вызванные болезнью, также могут быть показателем тяжести, размера и расположения разрыва в позвоночнике.
Общие осложнения, вызванные расщеплением позвоночника
Есть много осложнений, связанных с расщеплением позвоночника, но не все из них встречаются у детей с этим врожденным дефектом. Некоторые из наиболее распространенных осложнений включают:
- Проблемы с движением. Многие дети с расщеплением позвоночника испытывают слабость или паралич нижних конечностей. Чем выше разрыв на позвоночнике, тем больше вероятность паралича ног. Отсутствие регулярных движений также приводит к ослаблению мышц ног и спины, что в конечном итоге может повлиять на развитие кости и вызвать деформацию или вывих суставов, сколиоз и переломы костей.
- Проблемы с мочевым пузырем и кишечником — расщепление позвоночника, особенно миеломенингоцеле, может повредить нервы, которые контролируют мочевой пузырь и кишечник. Это осложнение обычно возникает, когда разрыв расположен в нижней части спинного мозга. У многих людей с это болезнью развивается недержание мочи, инфекции мочевыводящих путей, камни в почках, рубцевание почек и гидронефроз — состояние, при котором почки растягиваются и опухают из-за накопления мочи. Недержание кишечника также является распространенной проблемой среди людей с расщеплением позвоночника, поскольку они не могут должным образом контролировать мышцы сфинктера. Это может вызвать приступы запора, сопровождаемые периодами диареи.
- Гидроцефалия — характеризуется накоплением жидкости в головном мозге, гидроцефалия является распространенным осложнением среди детей, рожденных с миеломенингоцеле. Это состояние может повредить мозг и вызвать трудности в обучении, такие как короткая продолжительность внимания, затруднения при чтении и проблемы со зрением и физической координацией.
- Кожные заболевания — повреждение нервов может снизить чувствительность кожи ног, ступней, ягодиц и спины, затрудняя людям с болезнью возможность определить, есть ли у них синяк, рана или волдырь. Это может привести к раневым инфекциям и язвам.
Дети с расщелиной позвоночника также более подвержены аллергии на латекс, которая может вызывать легкие аллергические реакции, такие как слезотечение, сыпь, зуд и насморк. Аллергия на латекс также может вызывать опасные для жизни реакции, такие как анафилактический шок, что приводит к отеку лица и дыхательных путей, затрудняя дыхание ребенка.
Другие осложнения расщепления позвоночника включают нарушение циркуляции спинномозговой жидкости, менингит, нарушения сна и проблемы с дыханием.
Диагностика
Большинство случаев расщепления позвоночника диагностируется до рождения с помощью пренатальных скрининговых тестов (амниоцентез, УЗИ, анализ альфа фетопротеина крови), которые также направлены на проверку других врожденных дефектов. Тем не менее, эти тесты не идеальны — некоторые дети могут давать положительный результат на расщепление позвоночника, однако все равно родиться нормальными, тогда как отрицательный результат пренатального теста мог пропустить присутствие ДЗНТ (дефекты заращения нервной трубки).
Более легкие случаи болезни, которые не диагностируются во время пренатального скрининга, могут быть выявлены с помощью постнатального диагноза. Если врач подозревает, что у ребенка расщепление позвоночника, он может порекомендовать ребенку пройти УЗИ, магнитно-резонансную томографию (МРТ), рентген или компьютерную томографию (КТ), чтобы лучше изучить позвоночник и череп.
Варианты лечения
Лекарств от расщепления позвоночника нет. Если есть нервы, которые были повреждены из-за разрыва в позвоночнике, они не могут быть восстановлены или заменены. Тем не менее, существуют планы лечения, которые могут помочь уменьшить влияние этого состояния на качество жизни ребенка. Методы лечения зависят от типа и степени тяжести расщепления позвоночника.
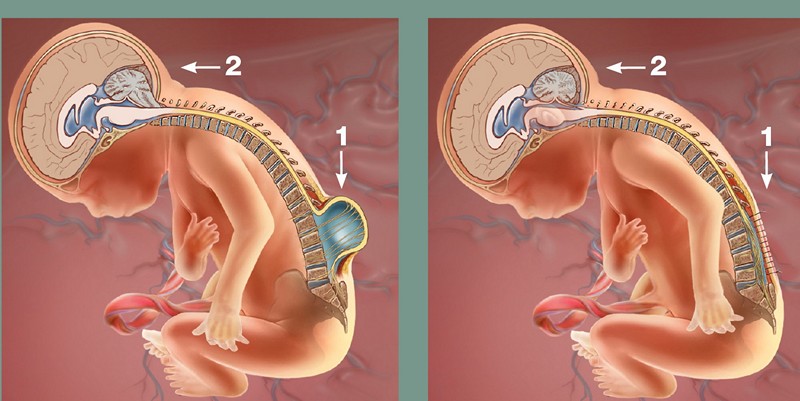
После постановки диагноза, особенно при миеломенингоцеле, одним из первых вариантов лечения, который может предложить врач, является пренатальная хирургия. Эта процедура в идеале должна быть сделана до 26-й недели беременности и включает в себя открытие матки для восстановления спинного мозга плода.
Тем не менее, хирургия плода может представлять значительные риски, такие как рубец на матке и преждевременные роды, поэтому убедитесь, что вы тщательно обсудили ее преимущества и недостатки с врачом. Эта специализированная операция должна выполняться только командой опытных специалистов по хирургии плода.
Большинство врачей рекомендуют рожать ребенка с расщеплением позвоночника посредством кесарево сечения, особенно если обнаруживают большой мешок на спине ребенка или имеется тазовое предлежание плода, что довольно часто встречается у детей с миеломенингоцеле.
Если предродовая операция невозможна, врач может порекомендовать ребенку пройти операцию в течение 48 часов после рождения. При процедуре нейрохирург поместит выступающий спинной мозг и ткань назад в их правильное место. Отверстие в спине ребенка затем закроют и покроют мышцами и кожей. Выполнение этой процедуры сразу после рождения помогает снизить вероятность заражения и защищает нервы и спинной мозг от травм.
Для ребенка с расщеплением позвоночника важно иметь план лечения, который поможет справится со осложнениями, позволяя им достичь полной функциональности и обрести независимость в дальнейшей жизни. Общие способы лечения и лечения осложнений включают:
Эта процедура позволяет избытку жидкости в мозге стекать в другую часть тела, обычно в брюшную полость.
Хирургия мочевого пузыря также может быть рекомендована для увеличения мочевого пузыря и улучшения его способности удерживать мочу.
Это состояние обычно лечится с помощью анального орошения — процедуры, при которой вода подается в анус с помощью специального оборудования для очистки кишечника.
Также могут быть рекомендованы хирургические процедуры, такие как антеградная клизма и колостомия.
Как предотвратить расщепление позвоночника?
Поскольку дефицит фолата играет очень важную роль в возникновении дефектов нервной трубки, женщинам, которые планируют беременность, рекомендуется принимать добавки фолата каждый день в течение по крайней мере одного месяца до зачатия и продолжая в течение первого триместра беременности.
Большинство добавок фолата, доступных сегодня, содержат синтетическую версию этого витамина, который известен как фолиевая кислота. Имейте в виду, что фолат и фолиевая кислота не одно и то же, хотя они часто используются взаимозаменяемо. Фолиевая кислота по-разному метаболизируется в организме, и исследования показали, что ее чрезмерное количество может увеличить риск развития колоректального рака и сердечно-сосудистых заболеваний.
Если вы хотите использовать фолатные добавки, рассмотрите возможность приема его в форме L-метилфолата (5-MTHF), который является биологически активной формой этого витамина. Имейте в виду, что настоящие продукты все еще являются лучшими источниками фолата. Если вы планируете забеременеть в ближайшее время, обязательно добавьте в свой рацион продукты, богатые фолатами:
| Шпинат | Эндивий (Цикорий салатный) | Листья салата |
| Спаржа | Салатная горчица | Зелень репы |
Если вы больны диабетом, страдаете ожирением или принимаете противосудорожные препараты, обязательно поговорите со своим врачом, чтобы правильно спланировать беременность и определить, сколько добавок витамина B9 вам необходимо принимать.
Прогноз
Расщепление позвоночника всегда рассматривался как сложный врожденный дефект с низкой вероятностью выживания. Но при правильном лечении и стабильной системе поддержки продолжительность жизни некоторых детей с данной болезнью может быть значительно увеличен, что позволит им дожить до зрелого возраста и вести полноценную жизнь, несмотря на физические, умственные, социальные и эмоциональные проблемы, с которыми они могут столкнуться.

Расщепление позвоночника — порок развития позвоночного столба, заключающийся в недоразвитии дужек и/или тел одного или нескольких позвонков с образованием дефекта в стенке позвоночного канала, через который могут пролабировать оболочки и ткани спинного мозга с формированием врожденной спинномозговой грыжи. Клинические проявления наблюдаются при образовании грыжи или сдавлении спинного мозга соединительнотканными и жировыми разрастаниями. Диагностируется клинически, а также при помощи рентгенографии, КТ и МРТ позвоночника. Лечение только хирургическое. Операция направлена на устранение имеющегося дефекта, но никак не может повлиять на имеющуюся врожденную патологию самого спинного мозга.


- Причины расщепления позвоночника
- Классификация расщепления позвоночника
- Симптомы расщепления позвоночника
- Осложнения расщепления позвоночника
- Диагностика расщепления позвоночника
- Лечение и прогноз расщепления позвоночника
- Цены на лечение
Общие сведения
Расщепление позвоночника — врожденная аномалия позвоночного столба, при которой на уровне одного или нескольких позвонков формируется дефект костных тканей, образующих спинномозговой канал. В канале проходит спинной мозг, который может пролабировать на уровне образовавшегося дефекта, формируя врожденную спинномозговую грыжу. В современной неврологии и неонатологии расщепление позвоночника обозначается также латинским термином spina bifida. Распространенность этой аномалии развития позвоночника среди населения по некоторым данным составляет до 20%. При этом частота встречаемости врожденных спинномозговых грыж не превышает 1 случай на 3000 новорожденных. Наиболее часто аномалия локализуется в пояснично-крестцовом отделе позвоночника. 99% врожденных грыж спинного мозга формируются в задней части спинномозгового канала. Содержимое грыжи может варьировать. Выход в грыжевой мешок тканей спинного мозга наблюдается в 75% случаев.

Причины расщепления позвоночника
Расщепление позвоночника обусловлено нарушениями в формировании нервной трубки, которое происходит на 3-ей неделе беременности и заканчивается к 23-му дню гестации. Расщепление позвоночника является мультифакторной патологией. В его развитии могут играть роль наследственные механизмы, спонтанные мутации и воздействие тератогенных факторов.
К последним относятся внутриутробные инфекции (цитомегалия, корь, краснуха, герпес), гипергликемия при сахарном диабете, постоянный перегрев организма беременной (инсоляция, горячие ванны, сауна), прием беременной фармпрепаратов с тератогенным побочным эффектом (например, антибиотиков, антиконвульсантов), недостаточность фолиевой кислоты, интоксикации (наркомания, алкоголизм, токсикомания, профессиональные вредности), радиация. Ситуация усугубляется тем, что зачастую на таких ранних сроках гестации женщина не знает о своей беременности и не соблюдает необходимый охранительный режим, направленный на максимальное исключение возможных тератогенных воздействий.
Классификация расщепления позвоночника
Выделяют скрытое и открытое расщепление позвоночника. Скрытое (spina bifida occulta) представляет собой небольшие костные дефекты (например, незаращение дуг позвонков) без формирования спинномозговой грыжи. Открытое расщепление позвоночника (spina bifida aperta) включает рахишизис и грыжи спинного мозга. Любой вид spina bifida может сопровождаться разрастанием фиброзно-жировой ткани, заполняющей костные дефекты, проникающей в субарахноидальное пространство и обуславливающей сдавление спинного мозга.
В зависимости от содержимого грыжевого мешка различают 4 формы врожденных спинномозговых грыж. При менингоцеле в грыжевом мешке находится лишь цереброспинальная жидкость (ликвор). Менингорадикулоцеле кроме ликвора содержит оболочки спинного мозга. При миеломенингоцеле грыжа состоит из цереброспинальной жидкости, оболочек и тканей спинного мозга. Миелоцистоцеле — это полное выпадение сегмента спинного мозга с оболочками, сопровождающееся выворотом и расширением спинномозгового канала. Рахишизис — расщепление позвоночника в наиболее тяжелом варианте, когда костный дефект большой протяженности сочетается с незаращением оболочек спинного мозга и кожи. При этом спинной мозг виден через зияющее отверстие в области позвоночника. Эта патология приводит к смертельному исходу.
Симптомы расщепления позвоночника
Скрытое расщепление позвоночника обычно имеет бессимптомное течение. Клинические проявления манифестируют в случаях разрастания фиброзно-жировой ткани со сдавлением корешков и других структур спинного мозга. Наиболее часто дебют клиники приходится на подростковый возраст. Характерны корешковые боли по типу радикулита, которые сами пациенты описывают как ощущение прохождения электрического тока. На коже в области костного дефекта, как правило, имеется пучок волос и/или пигментное пятно, иногда — папиллома.
Менингоцеле характеризуется видимым выпячиванием на позвоночнике, покрытым истонченным слоем кожи. Такое расщепление позвоночника протекает без развития неврологического дефицита. Менингорадикулоцеле представляет собой выпячивание, занимающее область от 4 до 5 позвонков. Характер неврологических расстройств зависит от числа вовлеченных в грыжевой мешок корешков и локализации грыжи. Клиника может варьировать от легких парезов до выраженного снижения мышечной силы, сенсорных и тазовых нарушений. Миеломенингоцеле и миелоцистоцеле охватывают от 6 до 8 позвонков и не покрыты кожей, характеризуются тяжелыми параличами, отсутствием чувствительности, недержанием мочи, энкопрезом.
Зачастую расщепление позвоночника сопровождается гидроцефалией. Может сочетаться с другими пороками развития: аномалией Киари, искривлением позвоночника (сколиозом, кифозом), косолапостью, врожденными деформациями конечностей, дисплазией тазобедренных суставов, врожденными пороками сердца, множественными дерматофибромами, липомами, тератомами.
Осложнения расщепления позвоночника
Расщепление позвоночника с образованием грыжи опасно инфицированием грыжевого мешка. Как правило, такое осложнение возникает при отсутствии кожного покрова над грыжевым выпячиванием. Кроме того, инфицирование может произойти при разрывах и других повреждениях истонченной кожи, покрывающей грыжу. В таких случаях наблюдается покраснение тканей грыжевого мешка и окружающих кожных покровов. Инфицирование опасно распространением воспаления на мозговые оболочки с развитием менингита, попаданием инфекции в кровяное русло с возникновением сепсиса.
Другим осложнением врожденных спинномозговых грыж может стать разрыв грыжевого мешка с истечением цереброспинальной жидкости (ликвореей), что приводит к падению ликворного давления и также открывает ворота для проникновения инфекции. Кроме того, расщепление позвоночника может осложниться нарастающей компрессией спинного мозга, со временем приводящей к необратимым изменениям спинномозговых тканей.
Диагностика расщепления позвоночника
Скрытое расщепление позвоночника зачастую при жизни не диагностируется. Диагноз врожденной спинномозговой грыжи устанавливается неонатологом совместно с неврологом по клинике и результатам пальпации — прощупывание костного дефекта позвоночника. Уточнение диагноза осуществляется при помощи КТ и МРТ позвоночника. КТ позвоночника в большей мере позволяет выявить имеющиеся костные дефекты и деформации, МРТ - получить информацию о состоянии спинного мозга и его оболочек, установить содержимое грыжевого мешка. Детям младшего возраста КТ не проводится из-за высокой лучевой нагрузки. В отсутствие возможности томографического обследования применяется рентгенография позвоночника.

В обязательном порядке проводится исследование соматических органов для выявления сочетанной врожденной патологии. С этой целью назначается биохимический анализ крови и мочи, урография, КТ почек, рентгенография грудной клетки, УЗИ сердца, УЗИ брюшной полости, МСКТ брюшной полости, рентгенография костей и суставов. К диагностике по мере необходимости могут привлекаться специалисты различных профилей: нефролог, кардиолог, гастроэнтеролог и др.
В некоторых случаях возможна пренатальная диагностика. Заподозрить расщепление позвоночника можно по данным акушерского УЗИ, амниоцентеза с последующим исследованием концентрации в амниотической жидкости ацетилхолинестеразы и α-фетопротеина. Внутриутробно диагностированное расщепление позвоночника является показанием для кесарева сечения, что позволяет предупредить травмирование спинномозговой грыжи во время естественных родов.
Лечение и прогноз расщепления позвоночника
Открытое расщепление позвоночника нуждается в хирургическом лечении. Операция осуществляется нейрохирургами в плановом порядке в первые дни жизни новорожденного. Она позволяет предотвратить развитие осложнений и нарастание неврологического дефицита, устранить имеющийся косметический дефект. При нарушении целостности грыжевого мешка и ликворее операция проводится в ургентном порядке. Противопоказаниями к хирургическому лечению могут выступать тяжелые нарушения со стороны соматических органов, обусловленные сочетанной врожденной патологией.
Операция проводится с применением общего наркоза. Ее суть - в закрытии имеющегося дефекта. По поверхности грыжевого выпячивания производится разрез. Нервные образования аккуратно отделяются и отводятся внутрь за спинномозговые оболочки. Оболочки послойно ушиваются, закрывается кожный дефект. Осложнениями хирургического вмешательства могут стать нарастающая гидроцефалия, инфицирование раны, расхождение ее краев, трофические расстройства в области послеоперационной раны, мешающие ее заживлению. Для предупреждения гидроцефалии может применяться люмбоперитонеальное шунтирование.
В послеоперационном периоде проводится реабилитационное лечение, направленное на увеличение мышечной силы и объема двигательной активности, профилактику контрактур суставов. Применяются различные методы физиотерапии, лечебная физкультура, массаж. Исход операции во многом зависит не от умений нейрохирурга, а от формы спинномозговой грыжи. Если расщепление позвоночника не сопровождается вовлечением тканей спинного мозга в грыжевой мешок, то после операции отмечается полное или значительное восстановление неврологических функций. При миеломенингоцеле и миелоцистоцеле после операции сохраняется имеющийся неврологический дефицит, поскольку хирургическое вмешательство не способно восстановить измененные ткани спинного мозга.
Спина Бифида — один из дефектов позвоночника пожизненного состояния, влияющий в первую очередь на двигательную способность. Это транскрипция латинских терминов – спина и расщепление, подразумевающая расщепление позвоночника или незаращение позвоночных дужек.
Ключевая деталь скелета – позвоночник. Его зачатки формируются в утробе матери, на третьей неделе беременности. В завершении второго триместра эмбрионального развития центральная нервная система, к которой относится спинной и головной мозг, будет полностью сформирована. Источник развития ЦНС – медуллярная трубка. Именно от ее строения зависит состояние будущего позвоночника. Образуется трубка соединением нервных складок. Неполное их срастание приводит к различным последствиям – от практически незаметных, внешне никак себя не проявляющих, до патологических состояний, представляющих угрозу для человеческой жизни.
В международной классификации код диагноза спина Бифида по справочнику МКБ 10 – Q05, раздел врожденных аномалий. Характеризуется неполным закрытием позвоночного канала, образованием щели, прикрытой мышцами и соединительнотканной оболочкой, выпячиванием через образовавшийся зазор оболочки, нервной ткани не полностью сформированного спинного мозга.
Формы спины Бифида

Такая аномалия развития встречается редко – частота случаев колеблется в пределах 1-2 на тысячу новорожденных. Выбухание может произойти на всем протяжении позвоночника: в 85% случаев смещаются сегменты в области поясницы, 15% приходится на шейный и грудной отделы. Чем выше расположена проблемная зона, тем серьезнее повреждение.
Выявление спины Бифида у плода – повод к искусственному прерыванию беременности, особенно если порок обнаружен в шейном или грудном отделе. Болезнь неизлечима, поврежденные нервы восстановлению не подлежат. При легкой и средней степени тяжести возможно хирургическое лечение с целью реанимировать позвоночный столб и облегчить состояние больного, в тяжелых случаях заболевание сопровождается мучительными болями, случается паралич конечностей, вплоть до нежизнеспособности. Важно как можно раньше выявить порог развития и степень выраженности.
Классифицируют спину Бифида по степени выраженности дефекта.
По типу расщепления различают:
Чаще эта форма свойственна расщеплению на уровне 5 позвонка поясничного отдела – L5 или первого позвонка крестцового сегмента – S1 . Неврологические симптомы и нарушение функций костной системы в детском возрасте часто отсутствуют, болезнь может вообще никак не проявляться и обнаружиться случайно при проведении рентген исследования.
Для нормальной жизнедеятельности достаточно носить и с ростом ребенка постоянно менять специальный корсет.
Показано оперативное лечение, призванное предотвратить дальнейшее повреждение нервов.
Прежде чем констатировать патологию, важно учитывать, что такое расщепление у детей – вариант нормы и это может быть связано с их анатомическими особенностями. Не у всех новорожденных происходит полное слияние дужек атланта (первого шейного позвонка) еще в эмбриональном периоде, в нормальных условиях процесс может растянуться до 3-х летнего возраста. Окончательно завершается окостенение только к 10 годам. Поэтому несращение дужек позвонка S1 и L5 в этом возрасте не является показателем порока развития.

Причины болезни
Точных причин возникновения патологии ученые пока не установили. Известно, что мальчики менее склонны к рождению со спиной Бифида. Частота встречаемости несмыкания участков нервной трубки и дефектов формирования спинного мозга выше у представителей европеоидной расы.
Зафиксировано 6-8% случаев повторного рождения младенцев с данным пороком развития, что позволяет предположить его наследственную обусловленность.
До 10% повышается риск возникновения патологических отклонений в развитии плода, если диагноз спины Бифида был поставлен ранее рожденному ребенку или одному из родителей.
Помимо генетической предрасположенности выявлены и другие причины врожденного порока – эндогенные и процессы экзогенного характера.
Вероятность родить ребенка с дефектом в области спины повышается при комбинации нескольких причин.
К таким негативным факторам относят:
Как проявляется спина Бифида
Каждая форма заболевания проявляет себя по-разному. Признаки обнаруживаются уже при первом визуальном осмотре новорожденного. Сложнее всего диагностировать скрытую форму, она потому так и называется, что расщепление скрыто, явные признаки часто отсутствуют. О возможной патологии говорит наличие кожной аномалии на месте несмыкания – небольшого родимого пятна, впадины, островка волос или потери пигмента. Неврологический проявлений не вызывает, в развитие ребенок не отстает, ходить, за редким исключением, начинает наравне со сверстниками.
Несрастание возникает обычно в крестцовом отделе, состоящем из 5 позвонков S1-S5, или поясничном – L1-L5.
Спина бифида S1 наиболее часто обнаруживается у взрослых. Основные признаки скрытой формы, начиная с подросткового периода:

Менингоцеле обнаружить не так сложно, выпячивание в виде содержащего жидкость грыжевого мешочка хорошо заметно. Он может быть открытым или укрываться тонкой, синюшного цвета кожей. Функции спинного мозга обычно не нарушены, чтобы предупредить развитие патологии, новорожденному показана срочная хирургическая коррекция.
Проявляется эта форма в период привития навыков ребенка пользоваться горшком. Наблюдаются следующие симптомы:
К симптомам, свойственным этому виду у взрослых, относится также:
Тяжела форма болезни – миеломенингоцеле, когда мозговая грыжа значительно выходит через щель позвоночника, характеризуется различными неврологическими нарушениями. Клиническая картина разнообразна, болезнь затрагивает опорно-двигательную, мочеиспускательную, пищеварительную системы и сопровождается сильными, нестерпимыми болями.
У взрослых миеломенингоцеле практически не встречается, т.к. пациенты редко доживают до этого возраста.
Порок развития позвоночника способен дать серьезные последствия:
Неполное закрытие нервной трубки на участке грудного отдела, позвонки D1-D12, или шейного – спина бифида C1-C7 несовместимы с жизнью.
Лечение Спины Бифида

Генетические предпосылки болезни требуют еще на стадии планирования беременности проконсультироваться с медицинским генетиком. Если будущая мать состоит на учете у невролога, то необходимо поставить его в известность, в случае приема противосудорожных препаратов, скорректировать схему лечения.
Еще до зачатия обеспечить будущей беременной полноценное питание, приступить к приему препаратов группы витаминов В, фолиевой кислоты. После зачатия начать проводить диагностические мероприятия как можно раньше, еще на стадии формирования нервной трубки позвоночной системы эмбриона (19-22 неделя). Это важно, т.к. при выявлении аномалии и неблагоприятном прогнозе будет решаться вопрос о прерывании беременности.
Если женщина решает сохранить ребенка, методы ранней диагностики помогут выбрать оптимальный способ родов, чтобы максимально защитить спинной мозг от возможного травмирования или инфицирования. При подозрении на спину Бифида показана операция кесарева сечения.
Выявить патологические отклонения поможет:

У взрослых диагностируют спину Бифида при помощи рентгена, магнитно-резонансной, компьютерной томографии, МРТ с миелографией. Происходит это часто во время планового осмотра или по врачебному направлению, выписанному в виду жалоб пациента на недержание мочи или наличие симптомов неврологического расстройства.
Если диагноз подтвердится, то дополнительно берут бактериологический и анализ мочи, чтобы определить стадию развития и назначить лечение.
При выявлении аномалии у новорожденного ему нередко сразу же (в течении 24 ч) назначают операцию, но излечить заболевание полностью нельзя, можно лишь избавиться от внешних проявлений болезни, внутриутробное нарушение формирования позвоночного столба наверняка позже еще проявится.
Но проводить операцию необходимо, чтобы вовремя закрыть позвоночный дефект и тем самым сберечь от дальнейшего повреждения спинномозговые нервы, корешки, функции спинного мозга. В случае необходимости параллельно с вправлением мягких мозговых оболочек устанавливают шунт в виде полой трубки, который остается в организме пожизненно.
Шунтирование необходимая профилактическая мера, призванная обеспечить отток жидкости и предотвратить гидроцефалию. В дальнейшем требуется регулярное наблюдение невролога и педиатра.
Хирургическое лечение патологического дефекта проводится преимущественно у детей, в экстренном порядке, чтобы предупредить развитие осложнений и сохранить двигательную активность функции мочевой и пищеварительной системы. Процесс разрушения необратим. Внутриутробная операция по исправлению дефекта позвоночника широко не практикуется, т.к. чревата большим риском и для матери и для плода. У взрослых показанием к операции является наличие заболеваний неврологического характера. В целях профилактики осложнений больным назначается ношение корсетов, массаж, курсы физиотерапии и лечебная гимнастика.
Читайте также:


