Расширитель для операций на спине
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.

Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
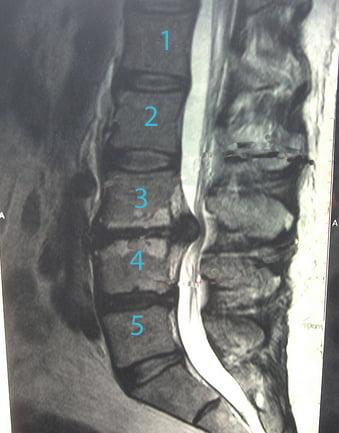
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
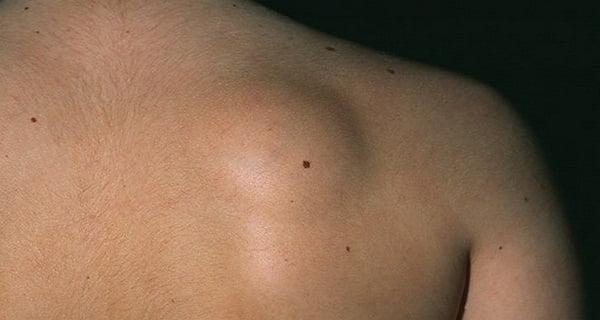
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
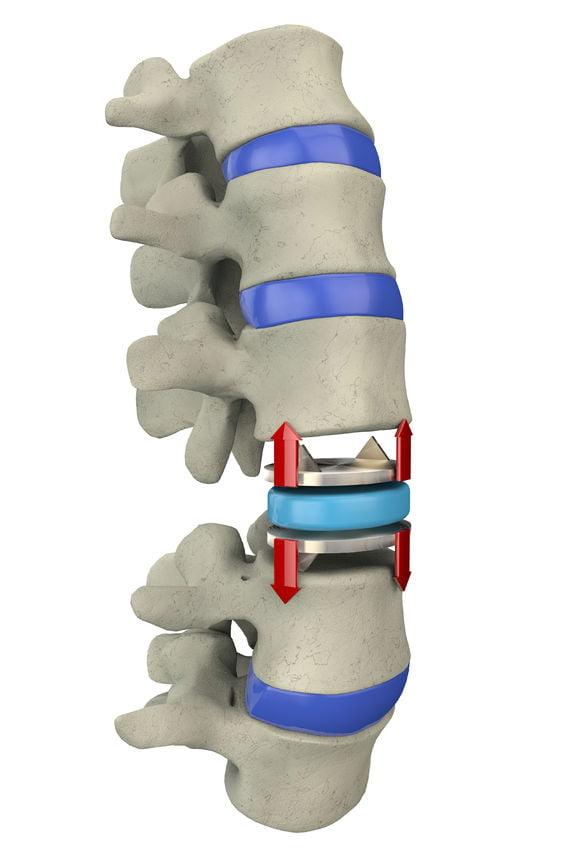
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.

Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
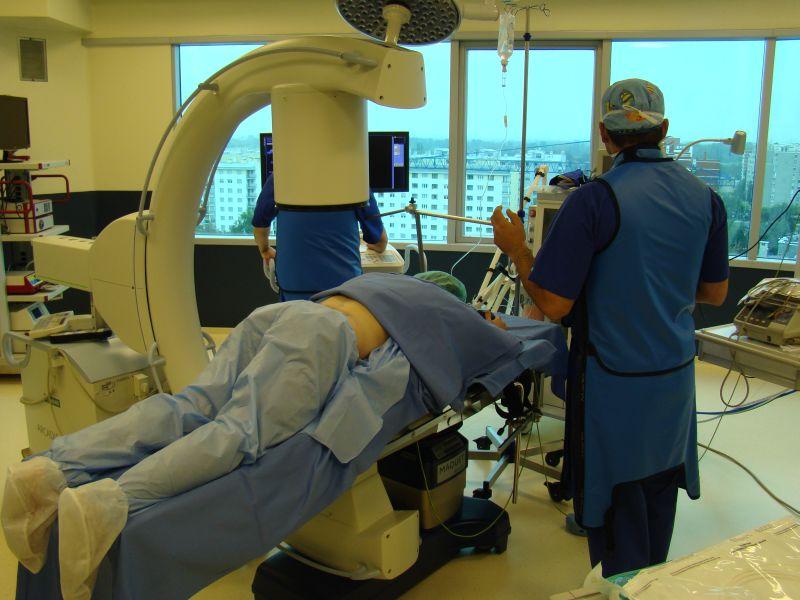
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
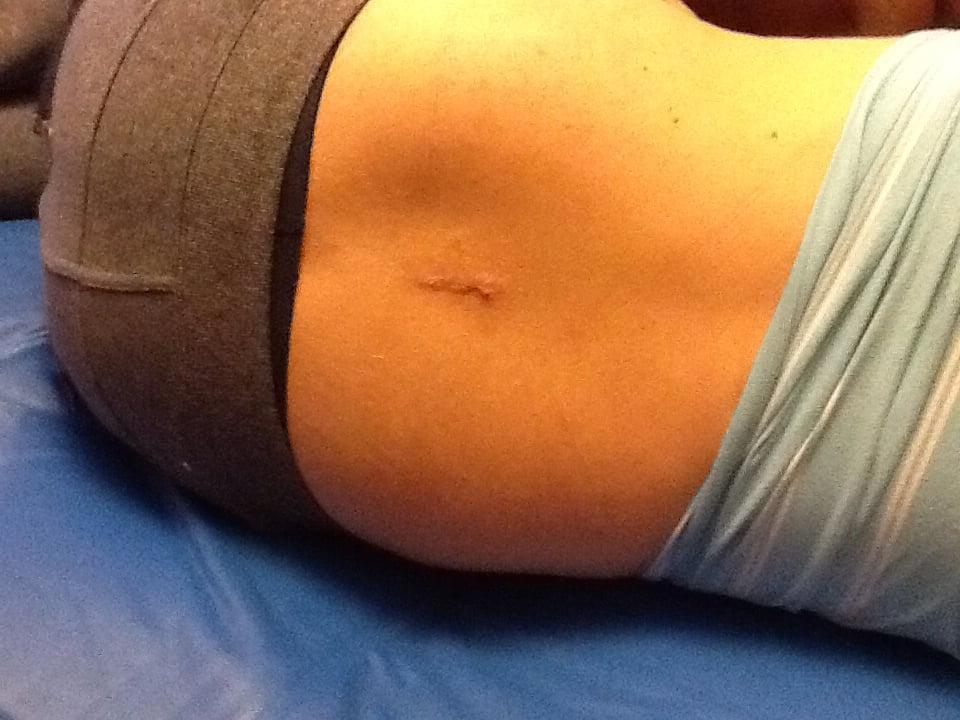
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
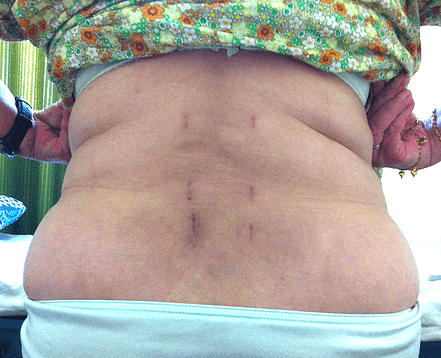
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
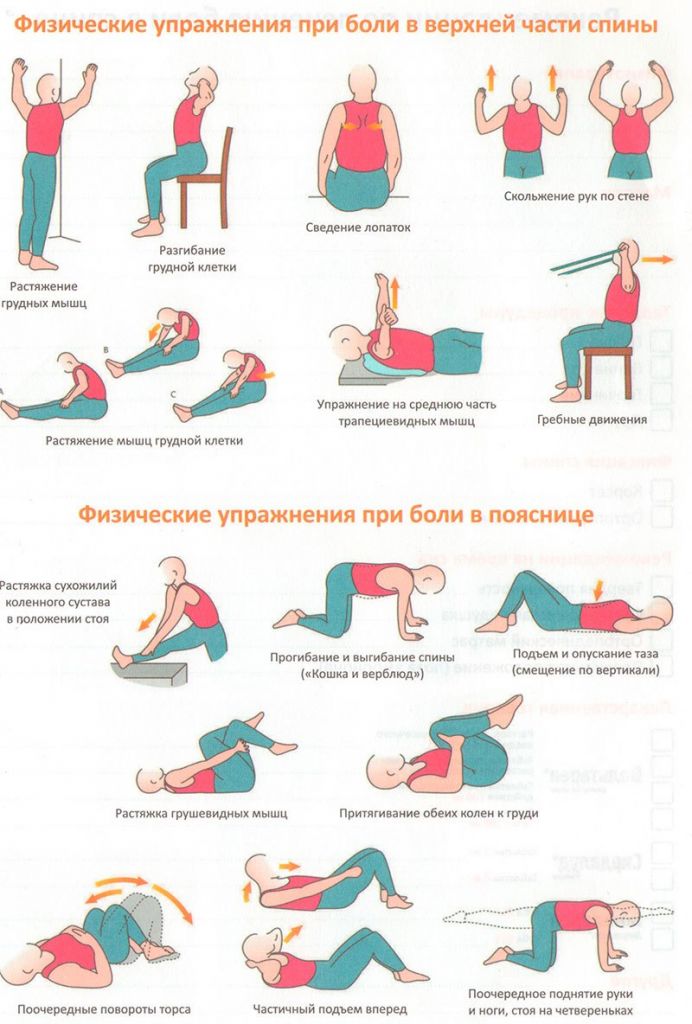
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.

Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.

. CCR-ретракторная система Система ретрактора шейки матки Система CCR используется для ретракции мягких тканей. Преимущества Высокая радиочастотная транслюция - Четкий обзор инструментов Не скользящие фенштексованные лезвия - Надежная посадка - .

. Каспар Инструменты Переднее шейное покрытие Система CASPARevolution содержит хирургические инструменты и имплантаты для фронтального шейного слияния и стабилизации пластин. .

. Классика позвоночника Система MLD Поясничный ретрактор для МИС-хирургии Система MLD обеспечивает минимально инвазивный подход к позвоночнику. Преимущества Уменьшенный базовый комплект - Состоит из экспертов с многолетним опытом работы .

. Ретрактор Sharp - 5-1/2 дюйма Размеры 2-7/8" размах 3 x 4 острые штыри Вайтлейнер Ретрактор, Ретрактор 3 x 4 Sharp Prongs,140 мм, 70 мм распространены Различные наконечники, размеры, формы и дизайн Доступны .
. Ретрактор Гельпи 3.5" Sharp Points 89см, Масса нетто инструмента 1.33 унции. Самоудерживающийся, небольшой разбрасыватель, подходящий для небольших участков, например, для хирургии перинеи у собак или ларинготомии у лошадей. Два лезвия, .

. Переосмысление межтелосного слияния бокового доступа вдохновило разработчиков системы бокового поясничного межтелосного слияния позвоночника OsteoMed PrimaLIF(tm) (LLIF). Контролируемое расширение изнутри ретрактора усиливает защиту .
. ЧРЕЗВЫЧАЙНЫЙ И ПОЛНОМОЧНЫЙ ПРЕДСТАВИТЕЛЬ Самозадвигающаяся система разбрасывателя, позволяющая пользователю оптимизировать хирургический подход. .

. Передний шейный синтез Phantom CS™ (ACF) Дистракторы расположены над сидячими отвлекающими винтами и используются для отвлечения дискового пространства. Дистракторы устанавливаются на все шейные отвлекающие винты и поставляются в стойках .

. Поперечные ретракторы предназначены для использования при шейном подходе к позвоночнику. Они доступны в различных стилях и исполнениях с длиной стоек от 120 до 150 мм. .

. Сковиллевые ретракторы TSI выпускаются в двух исполнениях для использования при шейном подходе к позвоночнику: Боковая загрузка (Sure-Lock) и верхняя загрузка (Ball Snap). Оба типа ретракторов имеют двойные шарниры, соответствующие анатомии .

. Система INSIGHT™ Access Retractor System предназначена для декомпрессии, установки внутритела и/или педиклового винта в задней части пояснично-крестцового отдела позвоночника. Эта система позволяет проводить независимую черепно-мозговую .

. Контур и форма вогнуты в вилку стандартного зеркала, убиратель расширяется за пределы ширины лопастей зеркала и втягивает боковые стенки свода влагалища для получения беспрепятственного обзора анатомии шейки матки. Детали и аксессуары 907043 .
. Хирургия позвоночника передним и боковым подходом - Протез поясничного диска, слияние передних поясничных межтел (ALIF) и позвонков замена кузова имплантата (VBR) - Для повышения прочности можно добавить еще одну точку крепления - Доступны .

. Luxor RetractorPart платформы LITe (Менее инвазивные технологии), этот ретрактор предназначен для обеспечения доступа к торакальному и поясничному отделу позвоночника с заднего подхода через небольшой разрез. Овальная конструкция уменьшает .

. Ретракторная система Clarity® - Боковой ретрактор Система Clarity® Retractor System - Lateral использует простую конструкцию, которая облегчает доступ к дисковому пространству с бокового подхода. Независимая манипуляция лезвиями позволяет .

. MARS™ MARS™ - это четырехлопастная система минимального доступа, разработанная для доступа к позвоночнику с использованием менее инвазивного подхода. MARS™ обеспечивает оптимальный доступ к заднему отделу позвоночника без значительного .

. Комплексная минимально-инвазивная ретракторная система SERENGETI® .. Минимально инвазивная система SERENGETI® Comx Spine Minimally Invasive Retractor System предлагает возможность комплексного восстановления позвоночника, сжатия и отвлечения .
Расширители — медицинские инструменты для расширения ран, естественных полостей и каналов, оттеснения органов, оттягивания (ретракции) мягких тканей при осмотре или оперативном вмешательстве, а также для предохранения окружающих тканей от случайного повреждения. Расширители, применяемые для расширения операционных ран, также называют ранорасширителями.
К Расширителям относят пластинки, лопатки и шпатели, крючки, подъемники, зеркала, ретракторы, ранорасширители, дилататоры и бужи. Особенность большинства Расширителей — блестящая поверхность, к-рая при введении Расширителя в полость, отражая свет осветительных ламп, создает ее дополнительное освещение. С распространением волоконных световодов (см. Эндоскопия), передающих в полость узко направленный мощный пучок света, поверхности Расширителей стали делать матовыми, не дающими бликов, мешающих работать оператору.
Наиболее простым видом оттесняющих инструментов являются пластинки, лопатки и шпатели (табл., 11, 12, 43). Они применяются при осмотре глотки, для оттеснения мягких тканей при операциях и других манипуляциях. Одним из первых Р. этого типа была лопатка (лопаточка) Буяльского (табл., 33) и пластинка (лопатка) Фарабефа для оттеснения внутренностей (табл., 34).
Для оттягивания и непродолжительного удерживания тканей, сосудов и нервов при оперативном вмешательстве предназначены крючки. Пластинчатые крючки (табл., 25, 26, 27) применяются гл. обр. при общехирургических операциях. Для операций на сердце пользуются гибким двусторонним слегка выгнутым по радиусу крючком из нержавеющей стали (табл., 24). Крючку в зависимости от топографии операционной раны можно придать необходимую форму. Универсальными являются парные крючки по Фарабефу. Распространены двух-, трех- и четырехзубчатые крючки (табл., 29, 30, 31) с тупыми зубцами для расширения мягких тканей и с острыми — для более плотных тканей. Однозубыми крючками по Бромфильду (табл., 28) пользуются для вправления отломков костей. Крючки широко применяются в офтальмологии (табл., 46, 47), в частности при микрохирургических операциях (см. Офтальмологический инструментарий), а также при протезировании барабанной полости (см. Оториноларингологический инструментарий), в стоматологии (табл., 48), нейрохирургии (табл., 6), акушерстве и гинекологии (табл., 4) и др.
Для подъема и отведения различных органов имеются подъемники — плоские или седлообразные крючки. Подъемник для лопатки по Тьюдору — Эдвардсу (табл., 35) для предотвращения ее соскальзывания снабжен зубчиками. Для манипуляций с мягкими тканями применяют подъемник со слегка загнутой овальной лопаточкой (табл., 36), для этих же целей пользуются ретрактором для языка (табл., 49). Нейрохирургический подъемник снабжен освещением (табл., 7).
Хирургические зеркала предназначены гл. обр. для расширения ран и полостей. Они бывают различной величины в зависимости от массы тканей и органов, подлежащих отведению или оттеснению. Как правило, их металлическая поверхность отполирована до зеркального блеска. При абдоминальных и торакальных операциях, когда размеры операционной раны достаточно велики, применяют брюшные седлообразные зеркала (табл., 13). Аналогичные зеркала предназначены для отведения печени, почек, мочевого пузыря (табл., 15, 50, 51, 52). В детской хирургии используют плоские и желобоватые печеночные зеркала (табл., 19, 20) нескольких размеров. Они изготовлены из легкого титанового сплава и имеют матовую поверхность, т. к. титан не поддается полировке до зеркального блеска. Из титанового сплава выпускают также зеркала для отведения левой доли печени, всей печени и др. Разнообразные зеркала применяются в гинекологии: зеркало для диагностических выскабливаний со сменными колпачками (табл., 2), по Мартини (табл., 3), Дуайену, Симсу (см. Акушерско-гинекологический инструментарий) и др. При операциях в офтальмохирургии пользуются миниатюрными векоподъемниками с неподвижным или подвижным зеркалом по Водовозову (табл., 45). Зеркала для сердца (табл., 16) отличаются эластичностью; на рабочих окончаниях у них имеется валик, что делает их а травматичными. При операциях на сердце и легких применяют также эластичные парные крючки (табл., 24), проволочные зеркала (табл., 17) и гибкие двусторонние крючки (табл., 23).
Универсальный ранорасширитель в полостной хирургии (рис. 39) и в гинекологии надлобковое брюшное зеркало с подставкой (табл., 1) дают возможность хирургу и его ассистенту частично высвободить руки во время операции. Ранорасширители имеют, как правило, два полуцилиндрических зеркала или крючка, к-рые раздвигаются с помощью рукояток; при достижении нужной степени расширения полости фиксируются кремальерой или винтом. Такой же конструкции зеркала ректальные (табл., 21), носовые (табл., 44) и др.
Кремальера имеется и у других Расширителей и ранорасширителей, напр, у трахеотомического расширителя, нейрохирургического ранорасширителя с острыми губками (табл., 9), двух- и трехстворчатого ранорасширителя (табл., 37) по Мейо — Симпсону — Коллену и др.
Для расширения полости рта применяют роторасширители с кремальерой (табл., 42) по Розеру — Кенигу или винтовые (табл., 41) по Гейстеру. Для того чтобы зеркала не закрывали доступа к стенкам полости, их рабочие части обычно делают проволочными, как, напр., у ректального зеркала с проволочными губками (табл., 22), носового зеркала (табл., 44) для разведения крыльев носа, нек-рых влагалищных зеркал, или с окнами. При полостных операциях пользуются мощными реечными ранорасширителями со специальным (цевочным) механизмом удерживания их рабочих частей в заданном положении. Для производства больших полостных операций их выпускают также спаренными (табл., 40). Реечные ранорасширители используют также при операциях на почках (табл., 53), позвоночнике (табл., 8) и др. При операциях на мочевом пузыре применяют проволочный ранорасширитель (табл., 54) типа Госсе с третьей губкой, крепящейся винтом, а также трехстворчатый ранорасширитель с устройством для отсоса и освещения. При кесаревом сечении применяют специальный ранорасширитель (табл., 5), в нейрохирургии — универсальный ранорасширитель Егорова — Фрейдина (табл., 10) со сменными губками и др. (см. Нейрохирургический инструментарий). С появлением волоконных световодов хирургические инструменты, в т. ч. и зеркала, выпускаются с осветителями так наз. холодного света. При больших полостных операциях используют ранорасширитель с органоудерживателями для брюшной полости (табл., 38).
Р., предназначенные для расширения с лечебной целью узких стенозированных ходов — гортани, пищевода, шейки матки,— называются дилататорами. Их применяют, последовательно вводя в полость по возрастающему диаметру. Дилататоры выпускаются наборами, напр, гортанные Р. набором из 8 штук диаметром от 6 до 12 мм, Р. для паллиативного протезирования пищевода — из 3 штук (диам. 3, 6 и 9 мм), дилататоры Хегара для расширения шейки матки — 32 штуки (диам. от 3 до 24 мм). Для исследования и лечения сужений мочеиспускательного канала и шейки мочевого пузыря служат бужи (см.).
Стерилизацию (см.) расширяющих инструментов рекомендуется проводить гл. обр. суховоздушным способом при t 160—180°, с учетом материала, из которого изготовлены Р.

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В России издавна существует мнение, что качественное лечение можно получить только за границей. В основном его поддерживают пациенты, разочаровавшиеся в отечественной системе ОМС — экстраполируя собственный опыт на всю нашу медицину. В общем, принято нашу медицину ругать, а я — постараюсь похвалить.
Да, в среднем уровень медицины за границей выше, но это не означает, что лететь в Израиль, Германию или США — единственный выход из ситуации. Альтернатива есть и в России — с тем же уровнем качества, но куда более гуманными ценами.
Операцию пациенту проводили через разрез длиной всего 1 см, она длилась 45 минут, и уже на следующий день человек без грыжи и без болей в спине уехал домой.
Вообще говоря, нейрохирургические операции всегда были сложными, тонкими и довольно рискованными. В России лечение межпозвонковых грыж и спинального стеноза (сужения центрального позвоночного канала) до сих пор осуществляется по устаревшим протоколам: когда годами может длиться консервативное лечение (лекарствами, массажами ), а операций стараются избегать.
Причина этого понятна: операции на позвоночнике традиционными методами предполагают, что хирургу приходится рассекать мышцы, сдвигать нервные корешки, рискуя их повредить, что может привести к параличу. Классическая операция на межпозвонковую грыжу требует установки металлических имплантов. Все подобные вмешательства чреваты серьезными осложнениями и требуют длительной последующей реабилитации с привлечением неврологов, физиотерапевтов и массажистов.
Можно понять и страхи пациентов, которые готовы терпеть физические ограничения и покупать обезболивающие, лишь бы не подвергаться рискам, связанным с операцией.
С болью в спине нужно идти к хирургу. Тем более, что современная эндоскопическая хирургия — это не страшно, безопасно и быстро.
Я приехал к Игорю Юрьевичу за пару часов до операции, и он устроил мне экскурсию. Вот как клиника выглядит изнутри.
Вообще, мне (в том числе, по роду деятельности) пришлось повидать множество негосударственных лечебных учреждений и есть, с чем сравнивать. Часто бывает, что все эти футуристичные интерьеры призваны напустить пыли в глаза пациенту и оправдать непомерную цену на медицинские услуги, и притом вовсе не гарантируют, что та же технологичность будет сопровождать человека в лечении.



О том, что это всё же больница, напоминает, пожалуй, лишь сестринский пост. Но тут уж ничего необычного. В палатах вокруг — пациенты с тяжелыми диагнозами, в основном онкологическими, им необходимо, чтобы помощь всегда была рядом и ни один медицинский пост никогда не бывает пустым. Здесь ситуация, когда на зов пациента никто не приходит — нонсенс. Абсолютный. Я считаю, это единственно правильный вариант для любой клиники, не только платной, а вообще — любой. Больница должна быть местом, где помощь неотлучно рядом с пациентом, чтобы он мог довериться врачам.

Ну, а дальше будет фоторепортаж, где я покажу, как проводят современные операции на позвоночнике. Игорь Юрьевич уже за операционным столом. Итак, начинаем.
Операция на шейном отделе позвоночника считается одной из самых сложных. В шейном отделе проходят магистральные сосуды и спинной мозг. Все структуры расположены очень плотно друг к другу. Хирург не имеет права на ошибку. Неловкое движение приведет к тяжелым последствиям, например, параличу.
1. Этап установки расширителей в зоне операции для введения эндоскопа.

2. Хирург контролирует введение инструментов при помощи рентгена.

3. Этап установки порта.


5. Ведение по расширителю порта и камеры.

6. Порт и камера введены.
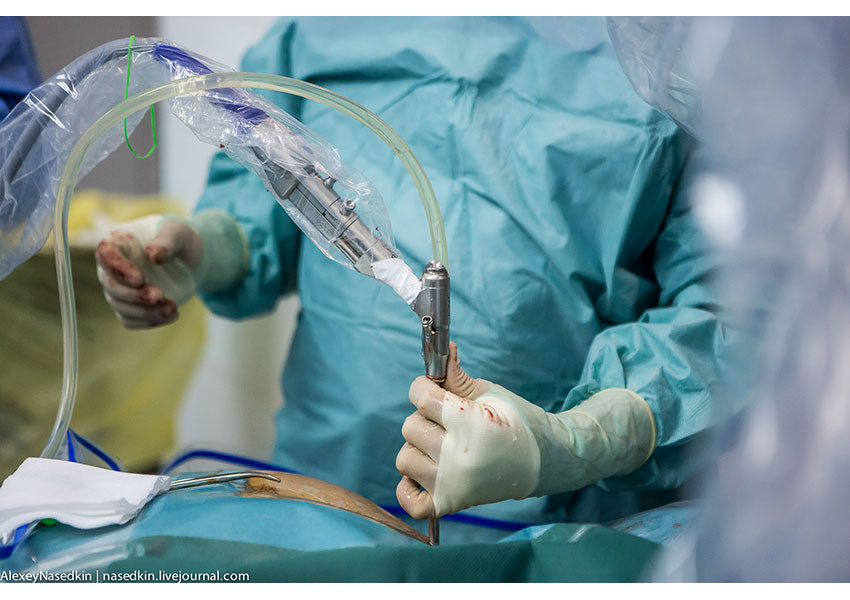
7. Виден участок позвоночного канала, сдавленный грыжей.
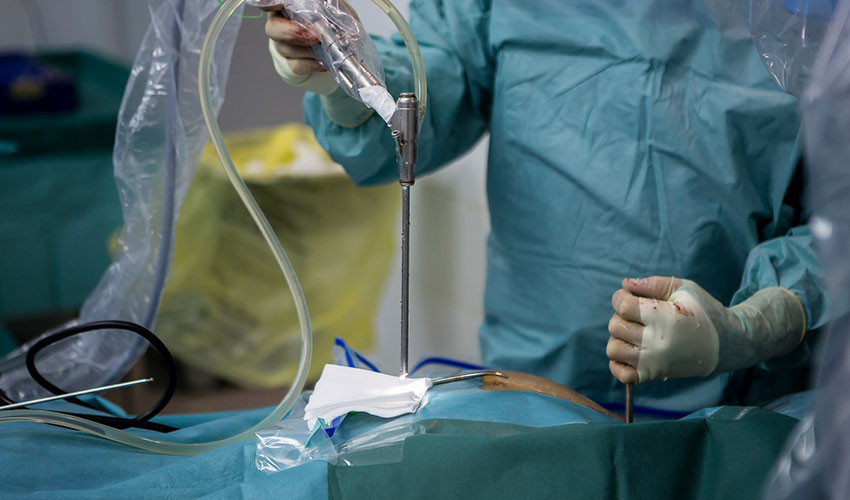
8. Специальным выявляем границы грыжи.

9. Всё происходящее хирург видит на мониторе с увеличением в 50 раз.

10. Этап расширения костного окна.

11. Собственно, этап удаления грыжи. Врач взял грыжу специальными микрокусачками и удаляет её через эндоскоп под непрерывным визуальным контролем.

12. Грыжа удаляется целиком через порт.

13. Измерение размера грыжи. Грыжа значительных размеров вызывала болевой синдром, боль и онемение в руке.

14. После операции на шее остаётся прокол диаметром 0,8 см.

15. Операция заканчивается наложением одного шва.
Читайте также:






