Шейный лимфаденит при раке

Причины лимфаденита шеи
В возникновении воспаления шейных лимфоузлов практически всегда виновата инфекция – бактериальная (стрептококки, стафилококки и другие) или грибковая (кандида, актиномицеты и другие). Реже встречается так называемый специфический лимфаденит, возникающий в рамках клинической картины таких редких заболеваний, как саркоидоз, чума, псевдотуберкулез, иерсиниоз. Также признаки лимфаденита могут указывать на наличие сифилиса и туберкулеза. Стоит отметить, что проникновение инфекции в лимфоузлы при незначительных местных травмах и воспалениях, свидетельствует, как правило, о нарушениях работы иммунной системы.
Симптомы шейного лимфаденита
При воспалительных изменениях шейных лимфоузлов пациентов беспокоит общая слабость, недомогание, головная боль, тяжесть при глотании. Главным симптомом лимфаденита шеи является наличие болезненной припухлости на шее в области лимфоузлов. При прогрессировании воспаления эта область может становиться горячей на ощупь и сопровождаться покраснением, а также повышением температуры тела. У детей, как правило, симптомы общей интоксикации возникают раньше и проявляются ярче. Общее недомогание сопровождается выраженной вялостью, отсутствием аппетита, плохим сном. Не стоит забывать, что заболевание, следствием которого является шейный лимфаденит, также может себя проявлять – например, при ангине будет сильная боль в горле. Если на воспаление шейных лимфатических узлов не обращать внимание, то лимфаденит может перейти в запущенную форму – припухлость увеличивается, болезненность усиливается, общее самочувствие значительно ухудшается. Это может привести к аденофлегмоне и даже сепсису. Поэтому даже при незначительных признаках, указывающих на возможный шейный лимфаденит, рекомендуется консультация врача.
Диагностика лимфаденита шеи
Во время осмотра главной целью врача будет выяснения причин воспаления лимфоузлов шеи, а также определение характера воспалительного процесса для назначения подходящей тактики лечения. Следует отметить, что безболезненное увеличение лимфоузлов шеи, особенно одностороннее, наличие твердого образования, спаянного с окружающими тканями, требует обязательного исключения лимфопролиферативных заболеваний, опухолей кроветворной системы и злокачественных новообразований головы и шеи, ведь подобные характеристики увеличенных лимфоузлов обычно свидетельствую о наличии в них атипичных клеток. Необходим тщательный осмотр всех возможных источников инфекции, часто требуются консультация стоматолога и оториноларинголога. УЗИ лимфатических узлов может показать их структуру, исключить наличие новообразований и гнойного расплавления. Компьютерная эхотомография позволяет визуализировать и поверхностные, и глубокие лимфатические узлы головы и шеи, определить их структуру, размеры и взаимоотношение с прилегающими тканями, а также проводить прицельную пункционную аспирационную биопсию. Часто рекомендуют выполнить флюорографию для исключения туберкулезной этиологии лимфаденита. В некоторых случаях назначают анализ на ВИЧ-инфекцию. Нередко врачи рекомендуют выполнить биопсию пораженного лимфоузла для гистологического или бактериоскопического исследования.
Как лечат шейный лимфаденит?
В большинстве случаев лимфаденит шеи лечат амбулаторно – пациенту рекомендуют покой, обильное теплое питье, отсутствие сквозняков и переохлаждений. Категорически запрещено применение местного тепла – компрессов, грелок и подобного, так как это усугубит воспаление и приведет к дальнейшему его распространению. Из рациона исключаются простые углеводы, пища должна быть легкоусвояемой и калорийной. Употребление жирного мяса, копченостей, молочных продуктов ограничивают. Медикаментозное лечение лимфаденита включает, как правило, антибиотики, противовоспалительные и иммуностимулирующие средства. Также при наличии повышенной температуры, слабости назначают антипиретики и детоксикационную терапию. Необходимо в первую очередь обратить внимание на заболевание, спровоцировавшее шейный лимфаденит – больной зуб следует удалить, а ангину и тонзиллит, кроме антибиотиков, лечат местными антисептическими и противовоспалительными средствами. Нередко в рамках комплексного лечения шейного лимфаденита назначают физиотерапию – УВЧ, лекарственный электрофорез и гальванизацию.
В случае признаков гнойного расплавления лимфоузла больному показано хирургическое вмешательство – вскрытие очага с удалением гноя и дальнейшим дренированием раны. Операция проводится в условиях стационара, с последующим наблюдением и комплексной терапией.
В случае обнаружения у пациента туберкулеза его немедленно госпитализируют в специализированный стационар с назначением соответствующего режима и химиотерапии противотуберкулезными препаратами, а также проводятся стандартные противоэпидемические мероприятия.
Если при биопсии обнаруживают атипичные клетки, то пациента направляют к онкологу для уточнения диагноза и верификации первичного очага. В настоящее время разработаны действенные протоколы лечения, доступны многие химиопрепараты, поэтому бояться консультации онколога не стоит.
Профилактика шейного лимфаденита
Для того, чтобы не развивалось воспаление лимфатических узлов шеи, необходима тщательная гигиена полости рта, регулярная санация у стоматолога, своевременное лечение воспалительных явлений в горле, носоглотке и ухе. Порезы и ссадины на коже следует тщательно обрабатывать антисептиком. Для укрепления общего иммунитета рекомендуют прием иммунноподдерживающих комплексов.
Не стоит пренебрегать симптомами воспаления лимфоузлов шеи – при таких заболеваниях крайне важно обратиться к врачу вовремя, получить рекомендации и не допустить осложнений.
Прогноз шейного лимфаденита
В случае своевременного обращения к врачу и правильно назначенного лечения прогноз заболевания благоприятный. Но стоит помнить, что течение может осложниться гнойным расплавлением лимфоузла, аденофлегмоной и сепсисом, поэтому самолечением заниматься категорически не рекомендовано.
Что такое шейный лимфаденит?
Шейный лимфаденит — болезнь, при которой воспаляются лимфатические узлы на шее, обычно из-за инфекции.
Лимфатические узлы — это маленькие, яйцевидные узелки, обычно размером от нескольких миллиметров до 2 см (смотрите фото). Они распределены по группам по ходу лимфатических сосудов, расположенных по всему организму.
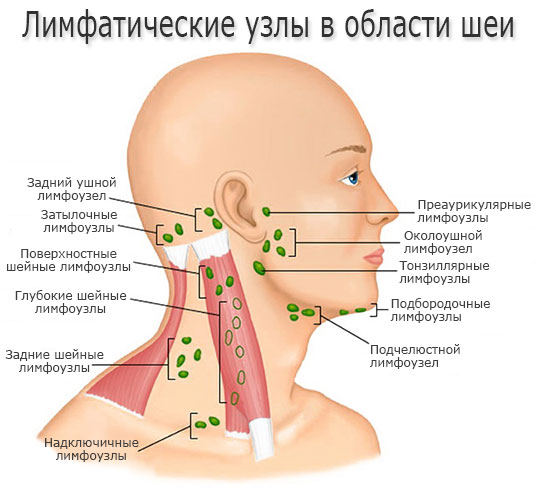
Основная функция лимфатических узлов — фильтрация микроорганизмов и аномальных клеток, накапливающихся в лимфатической жидкости.
Увеличение лимфатических узлов на шее является общим признаком при различных заболеваниях и может служить отправной точкой для последующего клинического исследования заболеваний ретикулоэндотелиальной системы или регионарной инфекции.
В течении патологического процесса выделяют 3 стадии:
- Катаральную, при которой кожа над лимфоузлом краснеет и становится горячей.
- Гиперпластическую, при которой происходит отек и пропитывание воспалительной жидкостью (экссудатом) ткани узла. В это время патологический процесс не распространяется за пределы капсулы лимфатического узла.
- Гнойную, при которой образуется абсцесс (ограниченный капсулой гнойник) или же инфицированное содержимое узла прорывается в прилежащие мягкие ткани с образованием разлитого гнойника — аденофлегмоны.
Классификация шейного лимфаденита
В практической медицине различают несколько типов шейного лимфаденита.
По характеру течения лимфаденит подразделяют на острый, хронический и реактивный.
Острый лимфаденит, в свою очередь, бывает:
- серозным — это вид характеризуется пропитыванием лимфоузла экссудатом без образования гнойника;
- гнойным — в этом случае происходит расплавление ткани узла с образованием абсцесса или флегмоны.
Хронический лимфаденит может быть:
- абсцедирующим (с образованием гнойника);
- продуктивным (гиперпластическим), при котором происходит значительное увеличение количество лейкоцитов в узлах.
По типу возбудителя патологический процесс может быть:
- бактериальным;
- вирусным;
- грибковым.
По характеру возбудителя выделяют следующие типы:
- неспецифический — вызванный стафилококковой, стрептококковой, вирусной инфекцией;
- специфический — вызванный специфической группой возбудителей (туберкулез и пр.).
В зависимости от того, каким способом проникает инфекция в узлы, лимфаденит делят на следующие виды:
- одонтогенный — при котором инфекция распространяется от пораженных кариесом зубов
- риногенный — вид, при котором источником инфекции является носовая полость;
- дерматогенный — при котором возбудитель попадает в лимфоузлы из воспаленных участков кожи;
- тонзилогенный — при котором инфекция распространяется от больных миндалин.
Причины шейного лимфаденита
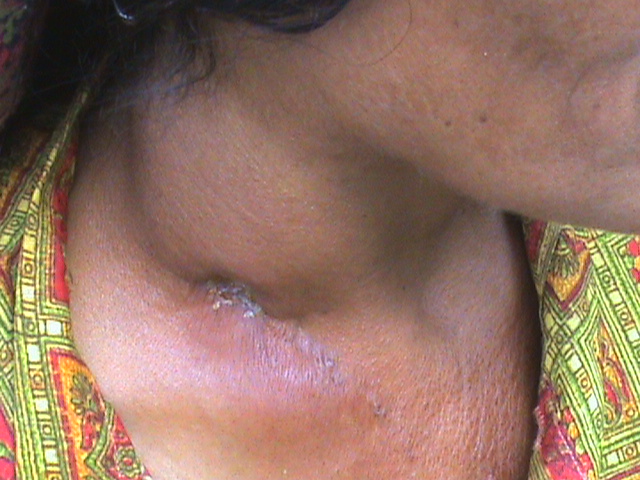
Причиной развития воспалительного процесса являются патогенные микроорганизмы и продукты их жизнедеятельности.
Причинами неспецифического лимфаденита могут стать:
- бактерии, живущие в организме и их токсины — стафилококки, стрептококки, кишечная палочка (Escherichia coli);
- вирусы — грипп, аденовирус, цитомегаловирус, герпес, вирус Эпштейна — Барра;
- грибки.
К специфическим возбудителям относятся:
- микобактерии туберкулеза;
- бледные трепонемы — возбудители сифилиса;
- бруцеллы — возбудители бруцеллеза;
- иерсинии — возбудители чумы;
- туляремийные палочки;
- актиномицеты.
Шейный лимфаденит редко выступает в качестве самостоятельного процесса. Наиболее часто он бывает проявлением инфекционных заболеваний:
- отита — воспаления наружного или среднего уха;
- ринофарингита — воспаления носоглотки;
- синуситов — инфекционно-воспалительного заболевания придаточных пазух носа;
- инфекционного тиреоидита — поражения щитовидной железы;
- гриппа;
- аденовирусной инфекции;
- инфекционного мононуклеоза;
- гнойных ран шеи и головы.
Симптомы шейного лимфаденита
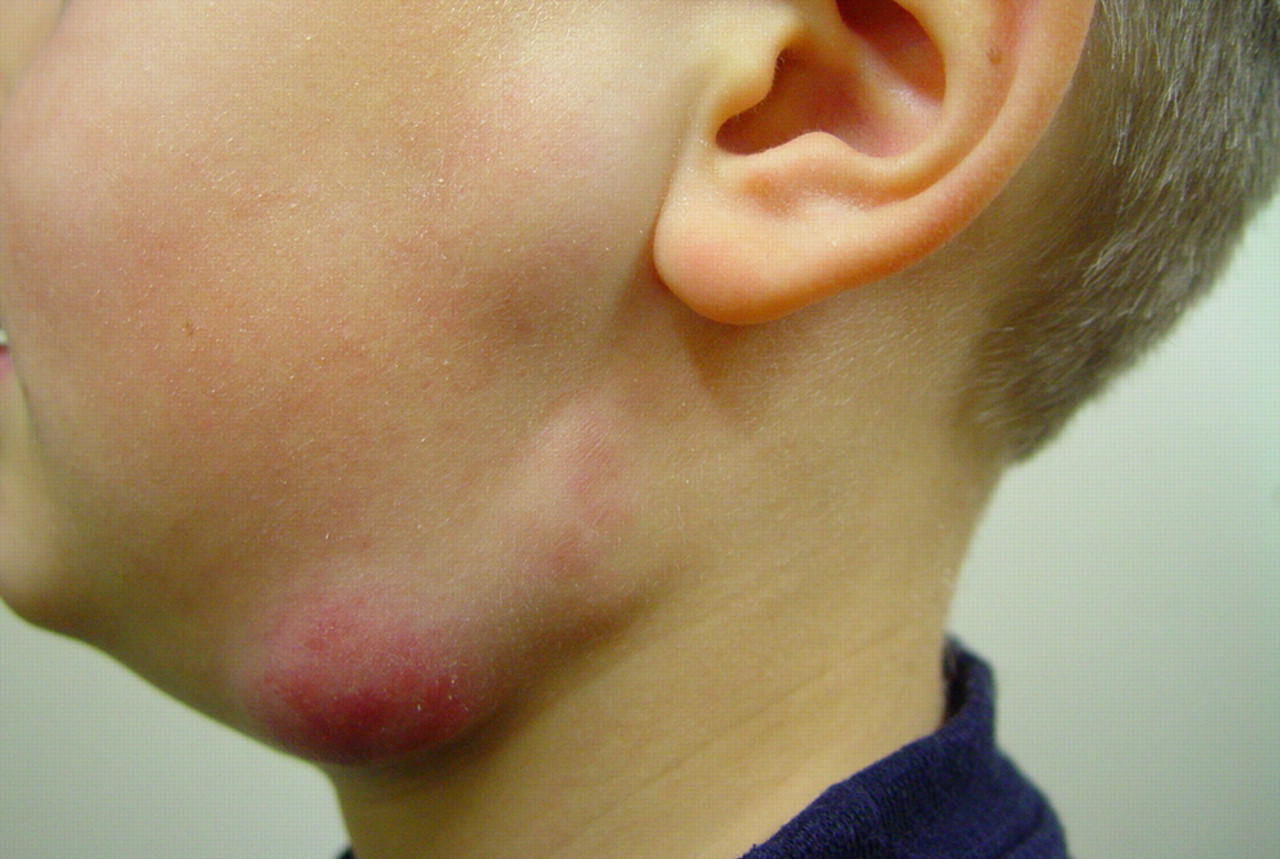
Клинические проявления шейного лимфаденита зависят от стадии патологического процесса.
Распознать серозное воспаление можно по следующим признакам:
- Боль в области шеи и под нижней челюстью. Симптом нарастает по мере прогрессирования болезни. При движении нижней челюстью может усиливаться.
- Увеличение лимфатических узлов в размерах — при осмотре и прощупывании они определяются в виде округлых или овальных образований размером от фасолины до ореха.
- Покраснение и отёчность кожи в области воспаления.
- Местное и общее повышение температуры.
При переходе в гнойную форму тяжесть симптомов нарастает:
- Пораженные лимфоузлы становятся плотными, спаиваются в единое образование.
- Кожа над гнойником натягивается, становится багрово-синюшной и горячей на ощупь.
- Боль беспокоит пациента даже без прикосновения к пораженной области.
- Движения нижней челюстью затруднены.
- Температура повышается до 40 градусов.
- Присоединяются признаки общей интоксикации организма — слабость, сонливость, головная боль, боли в суставах и мышцах.
Проявления хронического воспаления менее яркие. Лимфоузлы немного увеличены в размерах, плотные, но достаточно подвижные. Наблюдается небольшая болезненность и отечность прилегающих тканей из-за застоя лимфы в поражённой области.
Реактивный лимфаденит характеризуется молниеносным нарастанием клинических симптомов.
Диагностики
Для подтверждения диагноза шейного лимфаденита помимо расспроса и клинического осмотра пациента применяют лабораторные и инструментальные методы обследования.
В первую очередь пациенту назначают общеклинический анализ крови. Для воспалительного процесса характерны следующие изменения:
- увеличение общего количества лейкоцитов;
Эффективный и доступный метод исследования — ультразвуковой (УЗИ). С его помощью можно определить:
- размеры, форму и структуру узлов;
- имеется ли спаянность с прилежащими тканями;
- присутствие воспалительного процесса;
- наличие гнойных образований – флегмоны или абсцесса.
Компьютерная томография — современный высокоточный метод исследования. Его назначают для изучения размеров пораженных узлов, наличия гнойных осложнений и степени их распространения.
Крайне редко назначается пункционная биопсия ткани лимфатического узла — забор образца ткани с помощью тонкой иглы. Целью такого метода исследования служит:
- дифференциальная диагностика воспаления и онкологического заболевания;
- подозрение на хронический лимфаденит;
- уточнение диагноза при специфическом инфицировании.
Полученный при биопсии материал может быть посеян на специальные питательные среды для определения возбудителя инфекции и его чувствительности к антибактериальным лекарствам.
Тактика и методы лечения шейного лимфаденита
Для лечения шейного лимфаденита используют следующие средства и методы:
- лекарственные;
- физиотерапевтические;
- хирургические;
- народные (крайне редко и после консультации).
Тактика лечения зависит от тяжести состояния и причины, которая вызвала развитие лимфаденита.
Если острое заболевание прогрессирует, применяется медикаментозное лечение, направленное на устранение причины, купирование симптоматики и улучшение иммунитета. В зависимости от характера возбудителя назначают антибиотики широкого спектра, противотуберкулёзные, противовирусные препараты и пр.
Развитие гнойных осложнений (абсцесса или флегмоны) требует незамедлительного хирургического вмешательства.
Для лечения шейного лимфаденита применяются следующие группы медикаментозных средств:
- Направленные на устранение причины (этиотропные) — антибиотики, противовирусные, противогрибковые препараты.
- Направленные на коррекцию патологических механизмов (патогенетические) — антигистаминные, нестероидные противовоспалительные препараты, иммуномодуляторы.
Выделяют несколько основных групп лекарств:
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин. Разрушают клеточную стенку бактерии, вызывая тем самым гибель возбудителя. Угнетают процесс размножения бактерий (бактериостатическое действие).
- Противовирусные: Ацикловир, Ремантадин. Подавляют синтез РНК вируса и нарушает его размножение. Стимулируют естественный противовирусный иммунитет организма.
- Противогрибковые: Флуконазол, Амфотерицин. Повышают проницаемость клеточной стенки грибков, разрушают структуру клетки, приводя к гибели возбудителя.
- Противотуберкулезные: Этамбутол, Рифампицин. Эффективны при лечении лимфаденита, вызванного микобактериями туберкулеза. Подавляют процесс размножения микробных клеток и разрушают клеточную мембрану, приводя к гибели возбудителя.
- Противовоспалительные: Кеторолак, Нимесулид, Диклофенак, Нурофен. Угнетают активность фермента циклооксигеназы и подавляют выработку простагландинов — биологически активных веществ, отвечающих за развитие воспаления. Оказывают противовоспалительный, жаропонижающий и болеутоляющий эффект.
- Антигистаминные: Цетиризин, Тавегил, Кларитин, Супрастин. Обладают сосудосуживающим действием, уменьшают проницаемость капилляров и предупреждают развитие отёков. Подавляют миграцию лейкоцитов в очаг воспаления и угнетают выработку веществ, способствующих развитию воспаления.
- Иммуномодуляторы: Циклоферон, Иммунал, Ликопид, Виферон. Стимулируют естественную иммунную защиту организма. Эффективны при хронических формах патологии.
Применять народные методы лечения можно только после консультации с врачом и в совокупности с лекарственной терапией. В домашних условиях можно применять лечение сухим теплом. Делать это можно только на начальных стадиях развития болезни или в восстановительном периоде. Сухое тепло категорически противопоказано, если у пациента имеются:
- гнойный воспалительный процесс в лимфоузлах — абсцесс или флегмона;
- признаки опухолевого процесса;
- симптомы общей интоксикации — повышение температуры, боль в суставах, недомогание;
- признаки туберкулезного процесса.
Для лечения инфекционного процесса используют настои и отвары лекарственных растений, обладающих противомикробным и противовирусным действием.
Показаниями к хирургическому лечению шейного лимфаденита служат:
- абсцесс;
- флегмона;
- неэффективность консервативной терапии.
Оперативное вмешательство проводится под местной или общей анестезией. Последовательность действий при операции:
- Вскрытие гнойного очага;
- Удаление гнойного содержимого и отмерших тканей.
- Оценка состояния прилежащих тканей.
- Промывание полости антисептическими растворами и установка дренажа — специальной трубки, через которую будет выводиться гной и воспалительная жидкость (экссудат).
- Ушивание раны.
Противопоказаниями к оперативному вмешательству являются тяжелые декомпенсированные заболевания — острый инфаркт миокарда, инсульты, тяжелая почечная или печёночная недостаточность.
Для лечения воспалительного процесса используется:
- УВЧ-терапия — этот вид воздействия позволяет снять воспаление, боль и отек. Противопоказаниями к его назначению служат гнойные процессы и явления общей интоксикации.
- Ультразвук — используется в импульсном режиме, способствует рассасыванию воспалительного процесса.
- Ультрафиолетовое облучение — обладает противовоспалительным эффектом. Эта процедура проводится не только в области поражённого узла, но и на зоне входных ворот инфекции.
- Лазерная терапия — оказывает противовоспалительный эффект, снимает боль, улучшает кровообращение, активизирует восстановление тканей.
- Электрофорез — метод при котором лекарственное средство вводится с помощью слабого электрического тока.
Осложнения и прогноз шейного лимфаденита
Прогноз заболевания при своевременно начатом лечении бывает благоприятным. Если же не заниматься проблемой, могут возникнуть серьезные осложнения.
Наиболее часто при остром лимфадените это бывают:
- абсцессы или флегмоны мягких тканей шеи;
- некроз тканей;
- образование гнойных свищей;
- воспалительный процесс в близлежащих венах — тромбофлебит;
- разрушение стенок сосудов с развитием кровотечения;
- заражение крови (сепсис).
Осложнениями хронического лимфаденита может быть:
- нарушение лимфооттока с образованием отеков (лимфедемы);
- отмирание узлов и замещение их рубцовой тканью.
Профилактика шейного лимфаденита
Чтобы избежать развития болезни, необходимо придерживаться следующих правил:
- Своевременно устранять очаги инфекции в организме — лечить кариозные зубы, воспалительные процессы в носоглотке и пр.
- Тщательно обрабатывать антисептиками микроскопические порезы и ссадины на коже шеи и лица.
- Соблюдать правила личной гигиены, регулярно принимать душ.
- Избегать переохлаждения.
Важное значение имеет иммунитет. Для его повышения врачи рекомендуют принимать закаливающие процедуры, комплексы витаминов и иммуномодуляторы.
Лимфатическая система всегда первой реагирует на проникающие в организм инфекции. Заметные изменения размера лимфатических узлов свидетельствуют о воспалении. Вследствие заболеваний дыхательных путей, полости рта возникает шейный лимфаденит. Симптомы заболевания нельзя не заметить. Признаки воспаления проявляются с первых дней внедрения патогенной флоры в организм: лимфоузлы увеличиваются, диагностируется шейный лимфаденит. У взрослых патологическое изменение формы лимфатических узлов настораживает, поскольку причиной может быть онкология.
Чем опасен шейный лимфаденит
Лимфаденит – бомба замедленного действия. Главным фактором, приводящим к развитию болезни, являются вирусы, бактерии. Среди возбудителей неспецифической формы лимфаденита ведущая роль отводится стафилококкам, стрептококкам, которые попадают в лимфоузел из первичного очага инфекции с током крови, лимфы или контактным способом. Первичным очагом инфекции может быть рожистое воспаление, гнойная рана, фурункул, карбункул, кариес.
Часто шейный лимфаденит у взрослых возникает на фоне острых и хронических инфекций уха, ротовой полости, носа. У детей увеличение лимфатических узлов провоцируют такие недуги, как эпидемический паротит, скарлатина, краснуха.
Следует знать, что лимфаденит шейных лимфоузлов достаточно опасен осложнениями. Например, серозная форма нередко переходит в гнойный процесс. Если гной распространяется за пределы лимфатического узла, возникает флегмона. Флегмона – поражение мягких тканей гноеродными микроорганизмами. Патологический процесс протекает реактивно, за короткое время охватывает здоровые зоны, распространяется на сухожилия, мышцы. В борьбе с инфекцией организм старается ограничить воспаление, формируя капсулу. Но при снижении иммунитета, продолжительном течении хронической болезни ограничительная капсула не образуется и гной свободно распространяется на здоровые ткани. Если шейный лимфаденит осложнен флегмоной, а лечение не предпринимается, то существует большая вероятность летального исхода.
Шейный лимфаденит. Симптомы
Размер шейных лимфатических узлов зависит от стадии основного заболевания, вызвавшего шейный лимфаденит. Лечение определяют с учетом характера болезни: гнойный процесс или серозная форма, а также зоны распространения инфекции.
Первостепенный признак такого заболевания, как лимфаденит шейных лимфоузлов – мучительная боль, из-за которой больному приходится постоянно менять позу, принимая вынужденное положение.
В области больного лимфоузла кожные покровы приобретают ярко-розовый оттенок, заметна припухлость шеи. При прогрессировании воспаления температура тела повышается, появляется слабость, головная боль.
Следует помнить, что безболезненное увеличение лимфатических узлов, особенно с одной стороны, наличие плотного образования, спаянного окружающими тканями, требует обязательного исключения опухолевого процесса, рака крови, злокачественных новообразований шеи. Подобные характеристики видоизмененных лимфатических узлов подтверждают рак.
Атипичные клетки
На изменение структуры лимфоузлов следует обращать внимание, поскольку шейный лимфаденит, симптомы которого настораживают, может являться признаком наличия атипичных клеток в лимфатической системе.
В основе развития любого злокачественного новообразования лежит изменение строения ДНК и как следствие – возникновение атипичных клеток. Каждый день на человека воздействуют факторы, которые вызывают повреждение клеток. Это канцерогены, ультрафиолетовое излучение, химические вещества, радиация. Под влиянием данных факторов поврежденные клетки приобретают свойства, не характерные здоровым клеткам. При ослаблении защитных сил организма любая клетка может трансформироваться в атипичную, которая запускает развитие злокачественного процесса.
В организме присутствуют механизмы подавления опухолевого преобразования. Если порядок уничтожения атипичных клеток нарушается, то клетки трансформируются в рак.
Шейный лимфаденит. Виды
Шейный лимфаденит у взрослых классифицируют по определенным признакам.
- Острый шейный лимфаденит. Симптомы ярко выражены (высокая температура, отек лимфоузла, головная боль). Причина – инфекционное заболевание в острой форме, необработанная рана, хирургическое вмешательство.
- Хронический шейный лимфаденит. Причина – длительная хроническая инфекция или раковая опухоль.
- Рецидивирующий лимфаденит шейных лимфоузлов. Возникает при затяжных, хронических заболеваниях.
- Неспецифический. Возбудитель – грибковая флора, стрептококки, стафилококки, синегнойная палочка.
- Специфический лимфаденит шейных лимфоузлов. Сигнализирует о развитии сифилиса, туберкулеза.
- Серозный шейный лимфаденит. Данная форма заболевания является следствием жизнедеятельности вирусов или раковых метастазов
- Гнойный шейный лимфаденит – внедрение бактериальной флоры
Диагностика шейного лимфаденита
Во время медицинского осмотра основной целью врача является определение причины воспаления лимфатических узлов и установка характера воспалительного процесса для назначения эффективной терапии. Необходимо выявление возможных источников инфекции, часто требуется заключение ЛОРа и стоматолога. С целью исключения новообразований назначают УЗИ лимфатических узлов. Ультразвуковое исследование показывает структуру органов лимфатической системы, размеры. При необходимости выполняют пункционную диагностику лимфатического узла. Гистологический тест обозначит наличие онкологических клеток
Шейный лимфаденит. Лечение
В зависимости от стадии заболевания, подбирается эффективное лечение лимфоденита шейных лимфоузлов. После врачебного осмотра пациент сдает кровь на анализ. Если в крови отмечается повышенное содержание лейкоцитов, судят об инфицировании организма. Вовремя диагностированный шейный лимфаденит хорошо поддается лечению. На начальных стадиях пациента, как правило, не госпитализируют. Лечение проводится амбулаторно.
Установив возбудителей воспаления, назначают антибактериальную терапию. Лекарственные препараты при шейном лимфадените инфекционной природы назначают в том случае, когда защитные силы ослаблены, и организм не противостоит чужеродным агентам. Если шейный лимфаденит спровоцирован ангиной и гриппом, то после лечения данных заболеваний лимфатические узлы возвращаются к норме.
Лечение гнойного лимфаденита заключается в хирургическом вмешательстве, в ходе которого врач вскрывает лимфоузел с гнойным содержимым, ликвидирует гной и дренирует рану.
Для восстановления иммунитета используют витаминные комплексы, минералы и препараты, повышающие защитные силы организма.
Шейный лимфаденит – серьезное заболевание, которое вызывает опасные осложнения, например сепсис, тромбофлебит. Если лимфатические узлы уплотнены и болят, не стоит медлить с обращением к специалистам.
Лимфаденитом называют воспалительный процесс в лимфатических узлах, который проявляется из – за попадания в них различных микроорганизмов и их токсинов. Как правило, это заболевание не является самостоятельным, а свидетельствует о наличии патологии в том или ином участке организма.
Запущенные стадии лимфаденита перетекают в серьезную самостоятельную патологию и приводят к ряду серьезнейших осложнений, порою оспасных для жизни.
- Причины образования лимфаденита
- Симптомы, признаки и проявления
- Лечение лимфаденита
- Профилактика лимфаденита
Причины образования лимфаденита
У взрослых людей заболевание возникает чаще всего в ходе нахождения длительное время в опасных условиях труда. Еще одной распространенной причиной является вовремя не вылеченное заболевание и его запущенная стадия. Первичное септическое воспаление при несвоевременном его диагностировании перерастает в хроническую форму.

Самыми распространенными причинами лимфаденита можно назвать следующие инфекционные и неинфекционные факторы. К инфекционным относят стафилококк, стрептококк, кишечную палочку, пневмококк, синегнойную палочку, вирус иммунодефицита человека, туберкулезные микобактерии, мононуклеоз вирусного характера, грибковые и паразитарные инфекции.
Иногда патология возникает на фоне ангины, аденоидов, скарлатины или гриппа. У детей заболевание может проявиться при краснухе, паротита и дифтерии.
Еще есть ряд причин, приводящих к серьезной патологии:
- При онкологии лимфатических узлов или лимфоме.
- При вторичном раке, появившимся из других пораженных областей.
- Воспалительные реакции организма, в который проникло инородное тело.
Симптомы, признаки и проявления
В зависимости от вида, стадии и степени запущенности заболевания зависит острота проявления симптоматики. Как правило, симптомы и признаки лимфаденита сводятся к следующему перечню:
- Гиперемия и отечные явления. Эти явления носят местный характер. Они свидетельствуют о явной противоспалительной деятельности организма. При отеках ведется активная борьба лимфоцитов с вирусами и болезнетворными бактериями.
- Снижение аппетита, слабость, апатичное состояние. Все эти симптомы указывают на сильнейшее отравление организма токсическими веществами, выделяемыми возбудителями болезни.
- Гнойный процесс в области лимфоузла. Это явление говорит о развитии абсцесса.
- Тахикардия. Сердечная мышца не справляется с возложенными на нее нагрузками из – за давления нарастающего процесса на сердечно – сосудистую систему.
- Газовая крепитация. При проведении пальпации в области локализации можно ощутить характерное похрустывание.
- Нарушение двигательной активности. Из – за выраженного болевого синдрома больному становится невозможно шевелить конечностями, а также шеей, если патология захватила шейную область.
Симптоматика у лимфаденита может также проявляться в следующем:
- В зоне регионарных узлов ощущаются болевые ощущения.
- Лимфоузлы значительно увеличиваются в размерах и четко их можно определить при пальпации.
- Узлы новообразований с каждым днем становятся менее подвижными и приобретают светлый окрас кожи.
Хронический лимфаденит делится на первично-возникший, как результат проникновения в организм слабозаразной микрофлоры и на острый, который принял затяжную форму. При пальпации узлы безболезненные, но весьма плотные и упругие. При этом спайки на теле отсутствуют.
Увеличенные размеры могут держаться долго, но потом узлы уменьшаются из-за разрастания соединительных тканей. Общее состояние человека при хроническом лимфадените не нарушено, температура тела нормальная.
Лечение лимфаденита
Для проведение качественного лечения необходимо пройти комплексное диагностическое исследование. Для этого пациент должен пройти клинический анализ крови и анализ на ВИЧ – инфекцию. Также обязательной процедурой является УЗИ и проба на аллергические кожные заболевания. К тому же компьютерная томография и рентгенологическое исследование позволят рассказать о картине заболевания в более подробном варианте.
На начальных стадиях заболевания достаточно провести комплексное консервативное лечение. Сперва нужно обеспечить пораженное место полным состоянием покоя. В этом состоянии можно проводить физиологическое лечение по типу электрофореза и ультразвуковой терапии. При этом противовоспалительные мази и препараты, уменьшающие отеки, должны применяться регулярно.
Гиперпластический и катаральный лимфаденит требует более радикальных мер. Но иногда можно применить и консервативные способы:
- Принятие нестероидных противовоспалительных средств, таких как Кеторолак, Нимесулид.
- Препараты антигистаминного характера, например, Цетиризин.
- Антибиотики широкого спектра воздействия: Амоксиклав, Цефтриаксон, Клиндамицин, Бензилленициллин.
- Противовирусные препараты, такие как Римантадин, Ацикловир.
- Противотуберкулезные средства, из которых самыми действенными являются Этамбутол, Рифампицин, Капреомицин.
- Противогрибковые: Флуконазол, Амфотерицин В.
В случае гнойного осложнения лимфаденита прибегают к хирургическому вмешательству. Этапы оперативного вмешательства следующие:
- Вскрытие гнойника под местным или общим наркозом.
- Удаление всего гноя из эпицентра и из мест проникновения в дальние ткани.
- Промывание раны антисептическим раствором.
- Зашивание и дренаж с введением антисептических препаратов в рану.
Профилактика лимфаденита
Профилактика лимфаденита должна включать следующее:
- необходимо следить за тем, чтобы на коже не было травм, а при малейших порезах и ушибах нужно срочно ее лечить;
- предотвращения инфицирования полученных ссадин, ран и других повреждений эпидермиса за счет обработки соответствующими средствами (хорошим и эффективным таким средством можно назвать Мирамистин);
- своевременное устранение очагов инфекции (например, лечение кариеса зубов, ангины), таким образом при таких серьезных инфекциях необходимо не заниматься самолечением, а обращаться за помощью к специалисту;
- своевременное лечение гнойных патологических образований (фурункулов и панарициев) за счет покупки дорогих мазей для усиления положительного эффекта;
- своевременная, точная диагностика и адекватное лечение заболеваний, вызывающих специфические признаки;
- пролечивание затяжных форм лимфаденита (гонореи, туберкулеза, сифилиса, актиномикоза и других).
При возможных наследственных заболеваниях следует с особым вниманием отнестись к своему организму. Нельзя допускать запущенных заболеваний, лучше всего их пролечивать в соответствующем клиническом учреждении. Людям, находящимся в группе риска, нужно следить за своим питанием и за состоянием физической формы. Посещение врача должно проходить в обязательном порядке хотя бы раз в год.
Лимфаденит как заболевание иммунной системы сигнализирует о наличии патогенной флоры в организме. Лечить необходимо не только сам воспаленный лимфоузел, но в первую очередь недуг, что поспособствовал лимфадениту. Вовремя пролеченное основное заболевание не даст развиться патогенным микроорганизмам по телу и поможет избежать заражения лимфаденитом.
Читайте также:


