Шейный остеохондроз болит под ребрами
Межреберный хондроз проявляется как начальная стадия дегенеративных изменений в грудном отделе позвоночника. Чаще всего эта болезнь, а точнее изменения, протекают довольно медленно и сопровождается постепенным дегенеративным изменением в хрящах.
Чаще всего пациент испытывает острую боль в области между ребрами. Она носит приступообразный характер и может иррадиировать в область плеча и предплечья, а также между лопатками.
Что такое межреберный хондроз

Межреберным хондрозом называют такое заболевание, развитие которого приводит к дистрофическим изменениям в хрящевых структурах дисков между позвонками. Если заболевание не было вовремя приостановлено, то разрушение в последствии захватит все суставы между позвонками, а также ткани связок.
Важно помнить, что это заболевание является начальной стадией развивающегося остеохондроза. Таким образом, врачи не выделяют его в отдельную болезнь.
Более подробно про Остеохондроз читайте в нашей статье “Остеохондроз грудного отдела”.
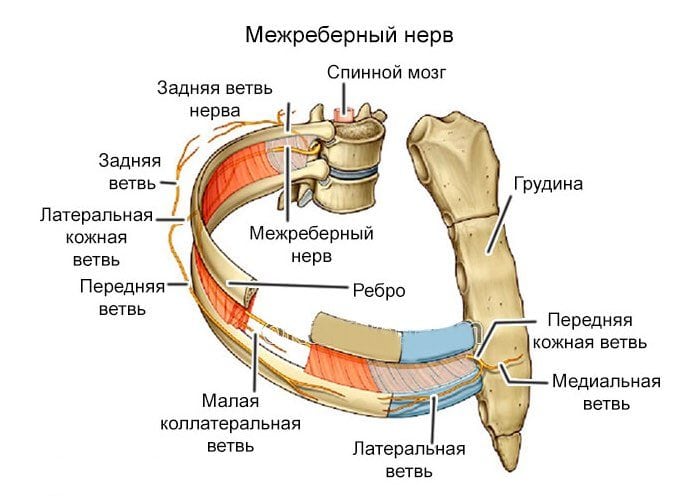
Прежде чем разобраться с таким возможным состоянием человеческого тела, как межреберный хондроз, необходимо представлять себе анатомическое строение этой части корпуса. Дело в том, что когда происходят любые дегенеративные изменения у человека, они затрагивают чаще всего не несколько суставов, а поражают целые области и могут постепенно захватить практически все однородные ткани организма.
Также обстоит дело с грудным остеохондрозом и межреберным хондрозом.

Хрящи разрушаются не только между двумя соседними позвонками Т1-Т12, но также распространяются на ткани, которые соединяют позвоночник с ребрами. Когда заболевание успело развиться, наблюдается окостенение в реберных хрящах имеющее диффузную природу.
Дело в том, что ребра примыкают в 2 конечных точках к грудине и непосредственно к позвоночнику, при помощи хрящевой структуры.
Причины возникновения заболевания
Межреберный хондроз симптомы которого зачастую путают с сердечно-сосудистыми заболеваниями имеет свои собственные причины развития. Они заключаются в следующем:
При возникновении переохлаждения.
Когда присутствуют в организме воспалительные процессы.
Недавние или застарелые травмы позвоночного столба.
Изменения в обменных процессах организма, в результате чего тело человека и его отдельные ткани и системы недополучают необходимых питательных веществ.
Отравления химическими веществами, которые могут привести к разрушению хряща.
Нарушения скорости кровяного русла – в результате этого организм недополучает всех питательных веществ, разносимых кровью, а также испытывает кислородное голодание.
Перенапряжения, которые вызывают в результате депрессивные состояния и хроническую усталость.
Человеку необходимо понимать, что чем более запущенным станет заболевание, тем больше проблем оно принесет своему хозяину в последствии. У человека могут не только усугубиться болезни позвоночника и суставов, но также возникнут отклонения в работе внутренних органов и жизненно важных систем.
Характерная симптоматика
Межреберный хондроз имеет следующие признаки, которые должны сразу насторожить человека:
Боль, которая пронизывает грудную клетку и максимально схожа с возникающей при сердечном приступе.
Человеку трудно сделать вдох на полную грудь.
Пациенту трудно описать врачу, где точно у него ощущается дискомфорт. Причина этому то, что сам по себе хондроз достаточно часто иррадиирует в различные части тела.
Боль может быть похожа на стенокардию.
Важно отметить, чтоб боль чаще возникает не в области позвоночника, а, наоборот, в передней части грудной клетки.
Помимо боли, может возникнуть состояние, которое человек описывает как жжение и онемение.
Обильное отделение пота.
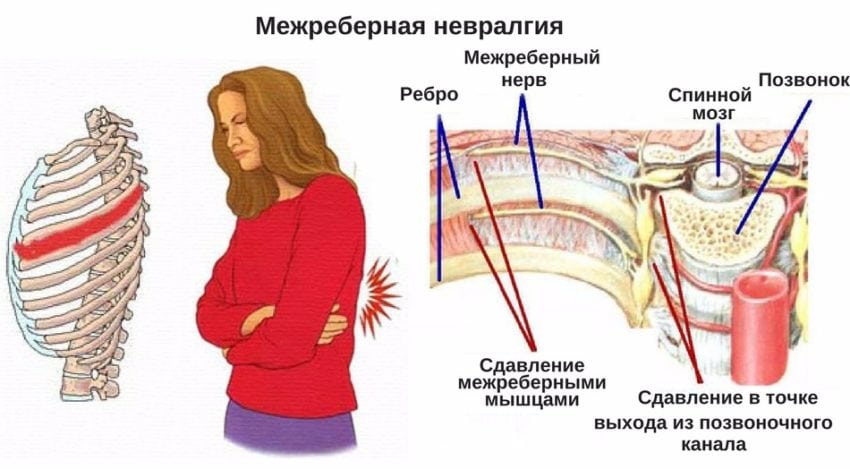
Очень важно понимать, что межреберная невралгия, то есть болевые ощущения различной степени тяжести и интенсивности, являются результатом остеохондроза, который развивается в реберных хрящах.
А еще боль в груди может быть вызвана Пекталгией – о данной болезни прочитайте узнайте по ссылке!

Боль при этом дегенеративном изменении возникает в результате следующей последовательности процессов, протекающих в человеческом организме:
Обменные процессы ухудшаются, вследствие чего ткани не получают нужных питательных веществ для их полноценного функционирования.
Под действием имеющейся динамической нагрузки, сочетающейся с ухудшением питания, скорость процесса разрушения превосходит сам процесс восстановления.
В организме развивается изменение структуры хряща – артроз и артрит.
Все хрящевые соединения утрачивают свою функциональность. За счет этого в патологический процесс разрушения начинают вовлекаться мышцы, сухожилия, связки и костные структуры.
В этот момент начинает проявляться ярко выраженная симптоматика ощущений дискомфорта при любых видах движения.
Но несмотря на периодически возникающую боль, пациент все же не обращается к врачу, так как его подвижность и функциональность сохраняется.
Все это приводит к еще большему усугублению дегенеративного изменения. Подвижность становится все более ограниченной, а симптоматика проявляет себя более острыми формами.
Боль возникает из-за того, что воспаленные мышечные, сухожильные и связочные ткани начинают сдавливать нервные корешки, отходящие от позвоночного канала. Они, в виде межреберных нервов, опоясывают по бокам грудину и переходят на ее переднюю поверхность.
Именно по этой причине боль, возникающая при межреберном хондрозе, так напоминает сердечно-сосудистую патологию.

К специфическим признакам этого изменения в организме можно отнести на начальной стадии развития:
Высокую подвижность в области грудины.
Но зажатые нервные окончания могут периодически раздражаться, что сопровождается несильной по интенсивности болью, которая локализуется в области груди.
Если человек отдохнул, то вся симптоматика достаточно быстро проходит.
На следующей, второй стадии, межпозвоночные диски теряют свою высоту. А это приводит к:
Уменьшению возможности совершать высокоамплитудные движения в этой части организма.
Боль становится все более яркой и может иррадиировать между соседними ребрами, а также отдавать в область предплечья.
На третьем этапе у пациента развивается ярко выраженный артроз со всеми вытекающими последствиями:
Диски между позвонками утрачивают амортизирующую функцию. Нервные окончания в связи с этим, подвергаются практически постоянному защемлению. В результате боль достаточно тяжело переносится, так как интенсивна по своему проявлению и очень часто охватывает организм.
Очень важно понимать, что пациент пропускает начальные стадии заболевания из-за того, что симптоматика напоминает скорее заболевания сердца. Поэтому назначается неадекватное лечение, которое не приносит облегчения. А дегенеративные процессы усугубляются из-за того, что на них никак не влияют ни физиологически, ни медикаментозно.

При остеохондрозе у человека возникают:
Уменьшение возможности совершать прогибы и скручивания позвоночника – то есть теряется гибкость.
Боль носит характер жжения и прострелов.
Болевой синдром развивается по ходу движения опоясывающих нервов.
Отражение боли захватывает лопатки и плечи.
При приеме препаратов, содержащих анальгетики – болевой синдром уходит.

Если боль возникает из-за болезни сердца, то у человека будут наблюдаться такие симптомы, как:
Ноющая или давящая боль, которая чаще всего дает отражение в руку, плечо, иногда в шею или живот.
Дискомфорт возникает приступообразно и может длиться около 20 минут.
Обострение происходит, когда человек пережил стресс или физическую нагрузку.
Также боль может усилиться, если долгое время находиться в лежачем положении.
Если при приеме нитроглицерина боль уходит, значит у человека именно сердечная патология, а не дегенеративные изменения в хрящах.
Диагностика межреберного хондроза

Как только у человека появились первые признаки развития хондроза, необходимо сразу же обратиться к врачу.
Специалист должен будет назначить обязательно аппаратное обследование. Так как выставить диагноз в этом случае, основываясь только на описаниях пациента и внешнем обследовании врача – невозможно.
Для исключения сердечных патологий назначают консультацию кардиолога и обязательное ЭКГ.
Если пациента захватывают боли в области живота, то необходимо обследование у гастроэнтеролога, подкрепленное гастроскопией и соответствующими анализами.
Во всех остальных случаях невропатолог и ортопед должны будут назначить рентгенографию грудной клетки, а также МРТ или КТ. Только эти аппаратные методы обследования дадут полную картину того, насколько запущенные изменения возникли в хрящевых тканях.
Можно также определить вовлеченность мягких тканей в воспалительный процесс.
Как лечить межреберный хондроз

После того как специалистом выставлен точный диагноз, основываясь на том, как проявляют себя симптомы и лечение назначено – можно приступать к процессу приостановления дегенеративных изменений и нормализации состояния здоровья.
Важно помнить, что хондроз ребер можно излечить только комплексным воздействием, которое будет непрерывно во времени.
Врач в первую очередь назначит различные типы лекарств. Чаще всего это сразу несколько препаратов – чего не стоит пугаться. Ведь каждый из них воздействует по-разному на человеческий организм. Так, например:
Препараты группы НПВС снимают воспаление в тканях, уменьшая зажатость нервных окончаний.
Глюкокортикостероиды – препараты гормональной группы чаще всего используют только в случае острых болевых ощущений, сопровождающихся интенсивным процессом воспаления. И только в том случае, если другими медикаментозными средствами снять признаки не получилось.
Группа миорелаксантов призвана расслабить гладкую мускулатуру, тем самым также повлиять на уменьшение защемления нервных корешков.
Витаминно-минеральные комплексы применяют для того, чтобы восполнить недостающий баланс необходимых веществ в организме.
Также врач может назначить препараты группы седативных средств для того, чтобы снять нервное напряжение, вызванное дискомфортным состоянием тела.
Различные физиотерапевтические процедуры применяют для того, чтобы улучшить обменные процессы в органах и тканях. Это должно привести к процессу более быстрого восстановления нормального функционирования. К таким методам лечения относя:
Электрофорез с лекарством.
Хирургическое вмешательство используют только в том случае, если традиционные методы лечения не дают результата, а ситуация со здоровьем пациента значительно ухудшается.
В этом случае операция делается на межпозвонковых хрящах. То есть при протрузии диска или при его грыже. В этом случае высота позвоночного столба нормализуется, хрящевая ткань возвращается на место, что приводит к уменьшению процесса защемления нервных окончаний и возвращении к нормальному состоянию тела человека.

Лечебная физкультура – отличный вариант избежать любых проблем с позвоночником. Но, в этом случае она должна быть неотъемлемым образом жизни с детского возраста. Правильная физическая нагрузка дает возможность поддержать здоровье спины, когда уже произошли дегенеративные изменения. В этом случае врач пропишет пациенту ЛФК. А специалист по лечебной реабилитации правильно подберет комплекс движений в каждом конкретном случае.
Народные средства
Если у пациента выявлен межреберный хондроз лечение в домашних условиях также допускается. Но важно понимать, оно не сможет полностью заменить классические методы воздействия на это заболевание. Поэтому народные рецепты и средства чаще всего применяют как дополнительную меру воздействия.
Зачастую используют разного рода мази с добавлением горчицы, чеснока, внутреннего жира, хрена и других компонентов, содержащих биологически активные вещества, оказывающие согревающий эффект.
Осложнения межреберного хондроза
Каждый пациент которому поставлен диагноз остеоартроз или выявлены признаки остеохондроза должен понимать, что нужно как можно раньше обращаться к врачу и проводить комплексные терапевтические воздействия.
Если этого не сделать, то дегенеративные процесс не останавливаются, а продолжают свое разрушающее воздействие на тело человека. В результате изменения в хрящевых тканях могут сформировать грыжу позвоночника, что придет впоследствии к полной инвалидизации и невозможности вести полноценный образ жизни.
Межреберным хондрозом называют начальные стадии остеохондроза грудного отдела позвоночника. Для патологии характерно медленное течение, сопровождающееся постепенным разрушением хрящевых тканей. Ее опасность заключается в слабовыраженной симптоматике, интенсивность которой нарастает по мере поражения межпозвонковых дисков. Ведущий признак хондроза — межреберная невралгия, возникающая при защемлении чувствительных нервных окончаний. Боль в груди острая, пронизывающая, иррадиирущая в область лопатки и плеча. Она напоминает боль, появляющуюся при сердечнососудистых патологиях, поэтому большинство людей записывается на прием не к ревматологу, а к кардиологу.

Для диагностирования межреберного хондроза используются различные инструментальные исследования, но самым информативным становится рентгенография. Лечение направлено на улучшение самочувствия пациента и предупреждение дальнейшего разрушения межпозвоночных дисков.
Механизм развития патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Остеохондроз часто поражает шейный и пояснично-крестцовый отделы позвоночника, а вот дегенеративно-дистрофические изменения в грудных позвонках диагностируются достаточно редко. Это объясняется малой подвижностью этого отдела и хорошей стабилизацией эластичным реберным каркасом. Обычно патология затрагивает не надежно защищенные межпозвоночные диски, а сочленения, соединяющие поперечные отростки, и хрящевые ткани, расположенные между ребрами и позвонками. Заболевание развивается следующим образом:
- под действием динамической нагрузки в хрящах скорость процессов распада тканей начинает превосходить скорость их восстановления;
- начинает развиваться артроз, или хроническое дегенеративное поражение суставных хрящей;
- сочленения утрачивают стабильность, их функциональная активность снижается, что становится причиной вовлечения в патологический процесс соединительнотканных структур — связок, мышц, сухожилий;
- на этой стадии межреберного хондроза появляются первые симптомы: человек ощущает определенный дискомфорт при ходьбе, наклонах корпуса. Так как подвижность грудного отдела пока полностью сохранена, больной не обращается за врачебной помощью;
- со временем интенсивность болей нарастает из-за деформирования суставных структур. Подвижность позвоночного столба ограничена, а симптоматика грудного остеохондроза сочетается с клиническими проявлениями межреберной невралгии.
Обычно межреберный хондроз диагностируется на этой стадии течения, когда деструктивные изменения затронули не только хрящевые, но и костные ткани позвонков и межпозвоночных дисков. Их характер необратим, так как гиалиновые хрящи восстановить невозможно.
Причины заболевания
Этиология межреберного хондроза не отличается от причин возникновения грудного остеохондроза. К развитию патологии нередко приводит травмирование этого отдела позвоночника: переломы, сильные ушибы, длительное сдавливание грудной клетки. К провоцирующим заболевание внешним и внутренним негативным факторам также относятся:
- системные суставные патологии: ревматоидный, псориатический артрит, остеоартрозы;
- доброкачественные и злокачественные новообразования;
- межпозвоночные грыжи, локализованные в любом отделе позвоночника;
- заболевания, связанные с нарушением обмена веществ: тиреотоксикоз, подагрический артрит, сахарный диабет;
- лишний вес, который становится причиной избыточных нагрузок на межпозвоночные диски.
Толчком к развитию межреберного хондроза может стать, как чрезмерная двигательная активность, так и малоподвижный образ жизни. В группу риска входят люди, чья профессиональная деятельность связана с подъемом и переносом тяжестей.
Клиническая картина
Для каждой стадии межреберного хондроза характерна особенная симптоматика. Разрушение хрящей и формирование остеофитов (разрастание костных тканей) сопровождаются неврологическими расстройствами различной степени выраженности:
- первый этап. Реберно-позвоночные соединения еще сохраняют подвижность, поэтому существенного сдавливания нервных корешков не наблюдается. Раздражаются отдельные нервные окончания, боль локализована в грудном отделе, не интенсивна, исчезает после непродолжительного отдыха;
- второй этап. Объем движений в суставах снижается, межпозвоночные диски уплощаются, позвонки могут смещаться относительно друг друга. Это становится причиной механического воздействия на расположенные в грудном отделе нервы. Отправной точкой боли является защемленный нерв, а затем она иррадиирует между ребрами;
- третий этап. Артроз достаточно выражен, позвонки смещаются часто, а межпозвоночные диски частично или полностью утратили амортизирующую функцию. Чувствительные нервные окончания регулярно сдавливаются, провоцируя острые, продолжительные боли. В тяжелых случаях они способны даже нарушать работу внутренних органов.
Стадию течения межреберного хондроза врачи определяют не только с помощью рентгенографии и МРТ, но на основании жалоб пациентов. Такой подход позволяет быстро выбрать оптимальную тактику лечения.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Клинические проявления хондроза на начальных стадиях рефлекторные, так как причина их возникновения — опосредованное воздействие деструкции хрящей на нервные окончания. Что чувствует человек при хондрозе 1 степени тяжести:
- после подъема тяжестей или длительном нахождении в одном положении между лопатками возникают дискомфортные ощущения, отдаленно напоминающие боль. Они исчезают, стоит человеку начать движение;
- немного позже появляется крепитация — характерное похрустывание или щелчки при наклонах, поворотах, попытках потянуться;
- между лопатками ощущается боль. Она выражена слабо, носит ноющий характер, не распространяется на другие участки тела.
Если больной обращается к врачу на этом этапе патологии, то деформацию межпозвоночных структур можно повернуть вспять.
На более поздних этапах хондроза возникает межреберная невралгия, или болевой синдром, вызванный сдавливанием нервных корешков. Пораженные нервы иннервируют внутренние органы, поэтому симптомы межреберного хондроза часто маскируются под признаки других заболеваний. Для патологии средней и высокой степени тяжести характерны такие клинические проявления:
- боль между лопатками и межреберная невралгия становятся постоянными, усиливающимися при движении;
- подвижность грудной клетки ограничена: при незначительной нагрузке возникает одышка, у человека появляется ощущение, что он не может полноценно вдохнуть;
- в кардиальной области груди чувствуется колющая боль, принимаемая за приступ стенокардии. Интенсивность кардиалгии нарастает при резком движении, глубоком вдохе, переутомлении.
Если межреберная невралгия затронула нижние позвонки грудного отдела, то возникают неврологические симптомы со стороны желудочно-кишечного тракта (обычно боли в эпигастрии во время приема пищи). Намного реже диагностируются ложные печеночные колики: в правом подреберье появляется резкая приступообразная боль.
Диагностика
В отличие от других суставных патологий межреберный хондроз диагностировать на основании жалоб пациентов удается редко. Заподозрить его можно по характерной позе, которую принимает пациент в кабинете врача. Для уменьшения давления на поврежденный нерв он наклоняется в противоположную сторону. При пальпации межреберного пространства появляется болевой пароксизм. А если патология поразила сразу несколько нервных окончаний, то кожа человека в этой области может полностью утратить чувствительность.
Основной задачей врача становится дифференцирование болевого синдрома. При жалобах пациента на боли в сердце проводится ЭКГ (электрокардиограмма). Когда симптомы хондроза имитируют панкреатит, гастрит или язву ЖКТ, требуется гастроскопия и определение уровня панкреатических энзимов в системном кровотоке. Также обязательно назначаются инструментальные исследования грудных позвонков:
- рентгенография;
- магнитно-резонансная или компьютерная томография.
На полученных изображениях хорошо просматриваются разрушения хрящевых, а иногда и костных тканей. Результаты диагностики позволяют установить степень их повреждения и стадию остеохондроза.
Основные принципы терапии
Практикуется комплексный подход к терапии межреберного хондроза. На начальном этапе необходимо улучшить самочувствие пациента — устранить боль, вернуть подвижность суставам. После стабилизации его состояния лечение направлено на предупреждение прогрессирования патологии. В терапии используются такие фармакологические препараты:
- нестероидные противовоспалительные средства (НПВС) в таблетках, инъекционных растворах, лекарственных формах для наружного применения. Препаратами первого выбора становятся Диклофенак, Нимесулид, Мелоксикам, Кеторолак, Ибупрофен. Они обязательно комбинируются с ингибиторами протонного насоса, обычно Омепразолом или его структурными аналогами: Омезом, Ультопом. Такое сочетание позволяет избежать поражения слизистой желудка. После ослабления болей НПВС назначаются в виде мазей: Фастума, Вольтарена, Долгита;
![]()
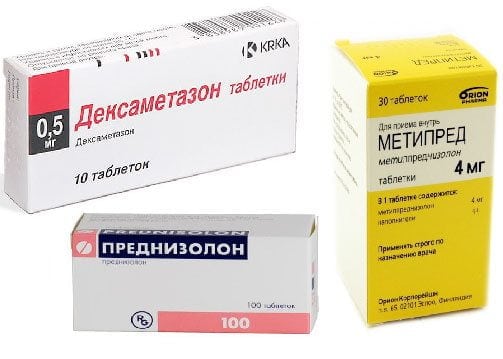
- глюкокортикостероиды — Преднизолон, Гидрокортизон, Триамцинолон, Кеналог, Дексаметазон. Медики стараются избежать использования гормональных препаратов при хондрозе из-за их выраженных побочных проявлений. Глюкортикостероиды назначаются только при острых болях, сопровождающихся воспалительным процессом. Они показаны пациентам для перорального приема или проведения блокад в комбинациях с анестетиками, анальгетиками;
![]()
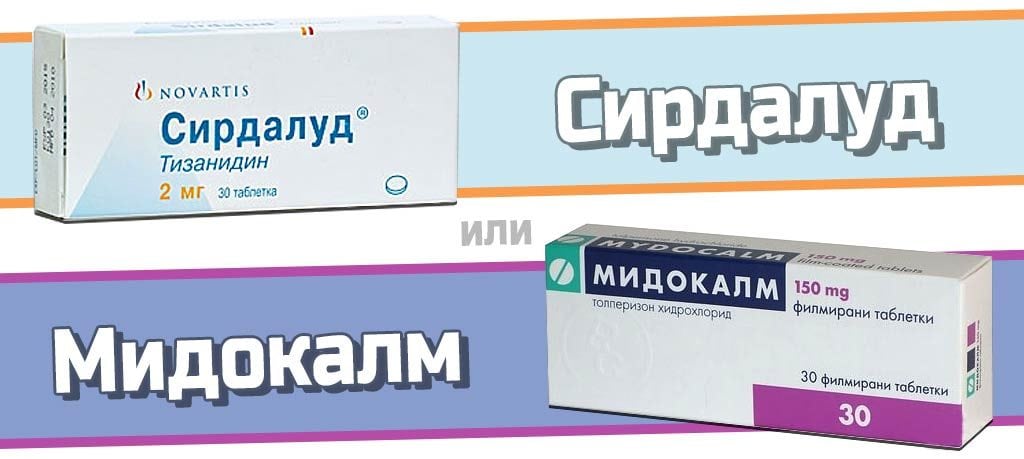
- миорелаксанты — Баклосан, Сирдалуд, Мидокалм — в инъекциях или таблетках. Применяются препараты при заболевании, протекающем на фоне спазмов мышц, расположенных около разрушающихся позвонков или поврежденных нервов. Сирдалуд и Мидокалм могут быть назначены для длительного лечения — 2-3 недели. Баклосан и его аналог Баклофен нельзя принимать дольше недели из-за высокого риска болезненного привыкания;
![]()
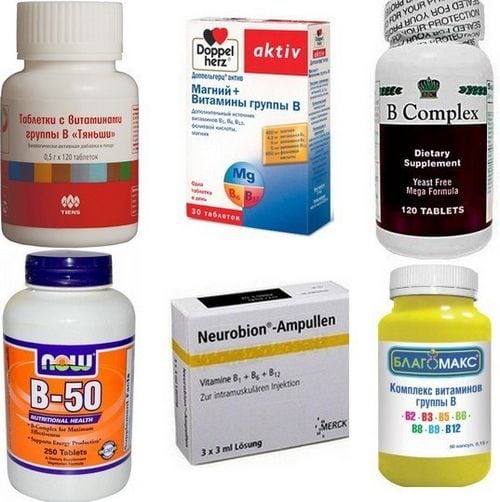
- витамины группы B — Пентовит, Мильгамма, Комбилипен — в инъекциях и таблетках. Средства обладают нейропротективным действием, восстанавливают иннервацию в грудном отделе позвоночника. Витамины оказывают общеукрепляющее действие, улучшают функционирование центральной и вегетативной нервной системы. Их курсовое использование способствует ускоренному восстановлению пораженных нервов;
![]()
- седативные средства. В терапии межреберной невралгии часто используются препараты для стабилизации психоэмоционального состояния пациента. Из-за непонимания происходящего, а также постоянного ожидания возникновения болезненных приступов у человека может диагностироваться депрессия, другие неврологические нарушения. В таких случаях не обходится без приема антидепрессантов, нейролептиков, транквилизаторов.
В лечении межреберного хондроза любой степени тяжести используются хондропротекторы. Их регулярное применение помогает восстановить поврежденные гиалиновые хрящи на начальной стадии патологии. Если поражение тканей необратимо, то прием хондропротекторов (Дона, Терафлекс, Структум) позволит предупредить прогрессирование заболевания. Медикаментозное лечение успешно дополняется физиопроцедурами. Пациентам назначается проведение сеансов магнитотерапии, ультрафонофореза, рефлексотерапии, УВЧ-терапии.
Народные средства не применяются в терапии хондроза. Возникающие боли настолько сильны, что устранить их иногда не могут даже НПВП и анальгетики. Ревматологи, вертебрологи, травматологи рекомендуют обращаться к ним для проведения лечения при первых симптомах патологии. При отсутствии врачебного вмешательства через несколько месяцев или лет у больного диагностируются тяжелейшие осложнения, самым опасным из которых является анкилоз — полная утрата подвижности грудного отдела позвоночника.
- Причины
- Опоясывающая боль под ребрами и в спине
- Болят ребра на спине с обеих сторон
- Боль в подреберье сзади со спины
- Боли в правом подреберье и спине
- Боли в левом подреберье и спине
- Видео по теме
Опоясывающая боль под ребрами и в спине, дискомфортные ощущения с правой или левой стороны — признаки протекающего в организме патологического процесса. Это может быть сбой в работе опорно-двигательной системы, почек, поджелудочной железы, пищеварительного тракта. Избавиться от острых или тупых, давящих болей позволит полное обследование позвоночника и внутренних органов.
Причины
Причины любого болевого синдрома в подреберье со стороны спины бывают естественными и патологическими. К последним относятся острые, подострые и хронические заболевания, поражающие позвоночник и внутренние органы, а также травмы различной степени тяжести. Выставить начальный диагноз, быстро обнаружить причину болезненности врачу помогает не только ее локализация, но и комплекс сопутствующих симптомов. Например, тугоподвижность, повышение местной температуры тела, хруст при наклонах и поворотах корпуса явно указывает на прогрессирующий остеохондроз.
Физиологичных причин болей под ребрами, отдающих в спину, не так уж и много. Они естественны для начинающих спортсменов, сразу приступивших к активным тренировкам. Неподготовленные мышцы не успевают адаптироваться к повышенным нагрузкам, поэтому болят на протяжении нескольких дней. Подобный дискомфорт характерен и для всего периода вынашивания ребенка.
Провоцируют его различные факторы:
- постоянные колебания гормонального фона;
- дефицит в рационе питания продуктов с высоким содержанием витаминов и минералов;
- сдавление растущей маткой органов, расположенных в брюшной полости.
В клинической практике отмечены случаи возникновения болей на фоне стрессов, эмоциональных потрясений, депрессий. Чтобы избавить от них пациентов, врачи включали в лечебные схемы не анальгетики, а нейролептики, транквилизаторы, антидепрессанты.

Опоясывающая боль под ребрами и в спине
Боль в спине в области ребер сзади, которая распространяется на живот и (или) нижнюю часть грудной клетки, — ведущий симптом многих патологий. Чаще всего это признак воспалительного или дегенеративно-дистрофического процесса в грудном или поясничном отделе позвоночника. Дискомфортные ощущения значительно усиливаются при наклонах и даже перемене положения тела. Они могут быть вызваны и недавно перенесенными травмами: ушибами, падениями, направленными ударами. К их появлению предрасполагает и снижение функциональной активности одного из органов мочевыделительной системы.
С возрастом скорость течения восстановительных процессов в организме снижается. На фоне уменьшения выработки коллагена это приводит к медленному, но упорному разрушению хрящевых межпозвонковых дисков. Они утрачивают прочность, эластичность, смещаются за пределы позвоночного столба. Формируется грыжа, ущемляющая кровеносные сосуды и чувствительные нервные корешки. Помимо опоясывающих болей на нее указывают такие симптомы:
- тоническое мышечное напряжение;
- ограничение движений в пораженном участке позвоночника.
Подобное патологическое состояние настолько болезненно, что требует незамедлительного использования мощных анальгетиков. Причинами становятся травмы, остеохондроз, злокачественные и доброкачественные новообразования, активизация герпесвирусов, интоксикации, желудочно-кишечные патологии. Сильное сдавливание нервного окончания воспалительным отеком, костным наростом, мышечным спазмом проявляется такими симптомами:
- постоянными острыми болями, жжением, покалыванием;
- их усилением при кашле или чихании, поворотах корпуса;
- вынужденным положением тела для облегчения болей;
- потерей чувствительности;
- сильной потливостью;
- резкими скачками артериального давления.
Болезненность спины с обеих сторон, иррадиирущая в переднюю часть тела, может свидетельствовать о поражении почек пиелонефритом. Так называется неспецифическая инфекционная патология, спровоцированная внедрением бактерий. Для острой формы характерны повышение температуры, боли в области поясницы, озноб, лихорадочное состояние. О развитии хронического пиелонефрита свидетельствует слабость, нарушение аппетита, учащение мочеиспусканий и неинтенсивные опоясывающие боли. Для лечения применяются антибактериальные препараты, к которым чувствителен данные вид патогенных микроорганизмов.
Болят ребра на спине с обеих сторон
Боли в спине под ребрами — специфический симптом поясничного, пояснично-крестцового или грудного остеохондроза. Они возникают время от времени после травм, если пострадавший не обращался за медицинской помощью. Разорванные связки, сухожилия, мышцы спины срослись неправильно, поэтому не справляются с возникающими при ходьбе нагрузками. Боль во всем подреберье указывает и на развитие почечных патологий.
Он возникает из-за повышенных физических нагрузок, малоподвижного образа жизни, естественного старения организма, нарушений кроветворения, эндокринных расстройств. Межпозвонковый диск разрушается, утрачивает свои амортизирующие свойства. Он уже не смягчает удары позвонков друг о друга, что приводит к их деформациям. Костные структуры разрастаются с образованием наростов — остеофитов. Боли в подреберье сзади со спины являются закономерным последствием их сдавления спинномозговых корешков. Для поясничного и пояснично-крестцового остеохондроза характерны следующие симптомы:
Клиника грудного остеохондроза значительно разнообразнее. На приеме у врача пациенты жалуются на сухой непродуктивный кашель, ощущение нехватки воздуха при вдохе, першение в горле. Сдавление кровеносного сосуда остеофитом на уровне грудных позвонков может стать причиной кислородного голодания грудного мозга. Человек страдает от головокружений, сильных головных болей, нарушений координации движений, ухудшения памяти, снижения умственной работоспособности.
Мочекаменная болезнь — патология, проявляющаяся формированием конкрементов в органах мочевыделительной системы. На начальном этапе развития она протекает бессимптомно. Изредка возникают слабые дискомфортные ощущения, которые быстрые исчезают. Но с течением времени из микроскопических песчинок формируются камни, серьезно нарушающие мочеиспускание.
В клинической картине преобладают такие симптомы:
- болезненность в области поясницы, которая при обострении ощущается и спереди;
- отделение небольших порций мочи;
- ощущение неполного опорожнения мочевого пузыря;
- появление в моче примесей крови, ее сгущение;
- отечность лодыжек, голеней, лица.
Если мочеточник закупорен крупным камнем, то в лоханке почки происходит резкое повышение давления. Эта почечная структура оснащена множеством болевых рецепторов, которые задействуются при ее растяжении. Они ущемляются и при отхождении камня, а его попадание в мочеточник чревато разрывами, опасными для жизни человека.
Боль в подреберье сзади со спины
Если болят ребра только со стороны спины, то требуется проведение тщательной диагностики органов брюшной полости и позвоночника. Они могут свидетельствовать об инфекционном и неинфекционном поражении почек, проблемах с мочевым пузырем, почками, мочевыводящими путями. Частые причины болевого синдрома подобной локализации — радикулит, остеохондроз, ревматизм средней или умеренной степени тяжести. Также следует сообщить врачу о недавних травмах, особенно пожилым пациентам. Ведь в этом возрасте даже незначительная трещина в позвонке не исчезает в течение длительного времени.
Если пациент жалуется, что боль отдает в спину, то врач подозревает ревматизм. Это воспалительная инфекционно-аллергическая патология, поражающая соединительные ткани. Повреждаются не только позвоночные и суставные структуры, но и сердце с кровеносными сосудами.
Причиной ревматизма становится генетическая предрасположенность к формированию неадекватного иммунного ответа на внедрение в организм стрептококков. Каждое последующее проникновение болезнетворных бактерий приводит к ревматическим атакам. Их специфические признаки:
- повышение температуры тела;
- множественные симметричные артралгии;
- острый болевой синдром в поясничной области.
Лечение ревматизма длительное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных средств. Но окончательно справиться с ним пока не удается. Поэтому важная часть комплексной терапии — профилактика стрептококковых инфекций.
Радикулопатия — заболевание, возникающее в результате поражения спинномозговых корешков. В основе его патогенеза лежат дегенеративно-дистрофические изменения позвоночника. Они всегда рано или поздно приводят к деформации тел позвонков, истончению и хрупкости межпозвонковых дисков.
При ущемлении нервного окончания, расположенного около позвоночного столба, появляется сильнейшая, пронизывающая боль, отдающая в бедра, бока и даже голени. Он иррадиирует по ходу нерва, чей корешок сдавлен остеофитом.
Радикулопатия проявляется следующим образом:
- уменьшением мышечной силы;
- выпадение чувствительности;
- изменением походки;
- вынужденным положением тела.
Боли в подреберье сзади со спины характерны и для грудной радикулопатии, опасной вовлечением в патологический процесс симпатических нервов. Отмечаются различные вегетососудистые нарушения. Человек страдает от избыточной потливости, похолодания конечностей, отечности. Из-за общности иннервации нередки боли в кардиальной области, одышка, кашель.
Боли в правом подреберье и спине
Болевой синдром такой локализации всегда становится причиной тщательного обследования почек. А при его частом появлении под лопаткой врач подозревает поражение легких. Обычно это указывает на развитие воспалительного процесса бактериального, вирусного или грибкового происхождения. Но не исключено и формирование в них злокачественных новообразований, снижающих функциональную активность.
Боли под правым ребром возникают далеко не сразу. Проходит несколько суток с момента проникновения в легочную плевру инфекционных возбудителей. Пневмония часто становится последствием не обращения к врачу при трахеитах, бронхитах, тонзиллитах, гриппе. К ней также предрасполагает застойная сердечная недостаточность хронические бронхиты, хроническая носоглоточная инфекция, врожденные пороки развития легких, тяжелые иммунодефицитные состояния, длительная иммобилизация, пожилой и старческий возраст. Заболевание проявляется такими симптомами:
- Повышением температуры.
- Сильными болями за грудиной справа.
- Одышкой, ощущением нехватки воздуха при вдохе.
- Бледностью кожи, посинением носогубного треугольника.
- Избыточным потоотделением.
У детей и ослабленных больных нередки расстройства пищеварения и перистальтики — диарея, приступы тошноты и рвоты, угнетение аппетита.
Болезненность внизу ребер, расположенных справа, может указывать на плеврит — формирование воспалительного очага в зоне плевральных листков. Это приводит к отложению волокон фибрина на плевре с дальнейшим образованием спаек. Возможно и скопление внутри плевральной полости гнойного, серозного или геморрагического выпота.
В большинстве случаев у пациентов диагностируется инфекционный плеврит: паразитарный, бактериальный, грибковый, вирусный. Но он развивается и вследствие злокачественных опухолей плевры, рака молочной железы, лимфомы, опухолей яичников, системного васкулита, красной волчанки, ревматоидного артрита, инфаркта миокарда. Помимо болей с правой стороны плеврит характеризуется:
- кашлем;
- повышением температуры до значительных цифр;
- снижением аппетита;
- землистым оттенком кожи;
- неприятным запахом изо рта.
Проводится одновременная терапия и плеврита, и спровоцировавшей его патологии. Применяются системные антибиотики, антимикотики или противовирусные средства. При тяжелой форме используются глюкокортикостероиды в виде инъекционных растворов.
Боли в левом подреберье и спине
Боли в спине и под левым ребром встречаются значительно реже и характерны для патологий внутренних органах. На начальных этапах их развития они локализованы только на определенном участке. Но по мере прогрессирования воспалительного или дегенеративного процесса боли иррадиируют в грудной или поясничный отдел позвоночника. О возникновении каких патологий может свидетельствовать постоянные или временные боли в левом боку:
- панкреатита;
- гломерулонефрита;
- стенокардии;
- абсцессе селезенки.
Болезненность слева — один из типичных симптомов предынфарктного состояния. Поэтому необходима незамедлительная госпитализация человека, иначе высок риск тяжелого, необратимого поражения сердечной мышцы.
Даже слабая, редко возникающая боль в подреберье и спине должна стать сигналом для обращения к врачу. Патология, обнаруженная на начальной стадии, значительно легче поддается лечению. Если человек заглушает боли приемом анальгетиков, игнорирует их усиление, то развиваются осложнения. Поэтому вскоре врачу приходится лечить не только патологию высокой степени тяжести, но и избавляться от ее последствий.
Читайте также: