Шейный отдел позвоночника-остеохондроз сегментов с5-с7
Остеохондроз шейного отдела — это дистрофическая патология позвонков и дисков.
Симптомы остеохондроза шейного отдела принято делить на корешковые и рефлекторные.
Возникают из-за воздействия на нервы, выходящие из позвоночника.
Из позвоночника выходит множество нервов. Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу. Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а ни где попало — в произвольном месте.
К корешковым симптомам остеохондроза шейного отдела относятся:
- Снижение или выпадение рефлексов;
- Мышечная слабость;
- Нарушение чувствительности;
- Корешковая боль.



Остеохондроз C3–C4 — указывает, что поражены 3-й и 4-й шейные позвонки и диск между ними. При этом страдает 4-й спинномозговой нерв, который идёт на шею. Основные признаки — снижается чувствительность по всей окружности шеи. Возникает дискомфорт, а иногда боль, в этой области.
Остеохондроз С4–С5 — воздействует на 5-й спинномозговой нерв. Боль от шеи распространяется по надплечью к верхней передней части плеча. Чувствительность снижается по наружной поверхности плеча. В этой же зоне возникает онемение. Обязательно слабеет дельтовидная мышца.
Симптомы остеохондроза шейного отдела:
- зависят от стадии остеохондроза.
- усиливаются при наклонах и поворотах головы.
- чаще проявляются после 35–45 лет.
- у женщин проявляются примерно в 3 раза чаще, чем у мужчин.
При выборе клиники — главное — попасть к опытному и знающему врачу.
На сегодняшний день существует ряд современных методов аппаратной диагностики остеохондроза. Самые точные из них — МРТ и КТ. Но главным методом по-прежнему остаётся клиническая диагностика — это когда опытный врач сопоставляет данные минимум из трёх источников — из жалоб пациента, результатов МРТ и тех симптомов, которые были выявлены им при осмотре. Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения.
Не попадитесь на удочку мошенников!
Вернуть позвонкам и дискам первозданный вид — невозможно!
Мягкая мануальная терапия — это главный вид лечения остеохондроза шейного отдела. Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.

Прием у врача мануального терапевта. Консультация врача.

Прием у врача мануального терапевта. Диагностика заболевания.

Прием у врача мануального терапевта. Диагностика заболевания.
Питание дисков напрямую связано с мышцами, окружающими шейные позвонки. К тому же, сами мышцы шеи являются одной из составных причин боли при остеохондрозе шейного отдела. Мягкая мануальная терапия представляет собой специальные методы, позволяющие вернуть мышцам их природную физиологию, устранить спазмы, мышечные зажимы и улучшить питание дисков.
Межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц.
Кроме того, проводя лечение с помощью рук, врач мануальный терапевт:
- снимет нагрузку с пораженных позвонков и дисков и правильно ее распределит;
- расслабит мышцы и поможет им вернуться к нормальному состоянию.
- избавит пациента от зажимов;
- улучшит питание дисков;
- восстановит двигательные функции организма;
- нормализует кровообращение.
Мануальное воздействие мобилизует внутренние силы организма и запускает механизмы самовосстановления. Лечение происходит абсолютно безопасно.
- Постизометрическая релаксация;
- Фасилитация;
- Ингибиция;
- нормализует кровообращение.
- Рекойл;
- Артикуляции;
- Трастовые манипуляции;
- Глубокий тканевой массаж;
- Миофасциальный релиз.
Лечение лекарственными препаратами. При лечении шейного остеохондроза используют медикаменты различного спектра действия. Это препараты, снимающие отёк глубоких тканей, воспаление и боль. Препараты, улучшающие кровообращение. Кроме того, используют препараты, способствующие восстановлению поврежденной хрящевой ткани диска и зажатых нервов — хондропротекторы и витамины группы В. Прием медикаментов, в комплексе с другими методами лечения, при необходимости, прописывает врач мануальный терапевт.
Физиотерапия. Существует много физиотерапевтических методов, помогающих мануальной терапии в лечении остеохондроза шейного отдела, например, лечение ультразвуком, электрофорезом, лазером и др. Конкретную рекомендацию даст лечащий врач мануальный терапевт.
Чтобы избежать рецидивов, создавайте себе удобные условия для сна и работы. Следите за своим весом и правильным питанием. Поддерживайте свою физическую активность. Но главное — нужно не пренебрегать своим здоровьем и не экономить на нём. Не пускайте дело на самотёк. После выздоровления старайтесь делать хотя бы по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это снизит факторы риска. Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска.
Грыжи в шейном отделе вторые по частоте возникновения. Он образован 7 позвонками, наиболее подвижными из которых является участок между 5 и 6 позвонками. Поэтому именно в этом позвоночно-двигательном сегменте наблюдается образование выпячивания межпозвоночного диска, что называют грыжей диска С5–С6. Способствуют их развитию перенесенные ранее травмы, остеохондроз , длительное сохранение вынужденного положения со склоненной головой, например, при работе со смартфоном, планшетом и т. д. Это в сочетании со слабостью мышечно-связочного аппарата создает все предпосылки для растягивания фиброзного кольца, образованию протрузии, а затем и грыжи шеи С5–С6.

Основная опасность заболевания заключается в стенозе спинного мозга. А поскольку на уровне шейных позвонков находятся его верхние отделы, их компрессия может приводить к тяжелейшим неврологическим осложнениям.
Виды грыж шейного отдела позвоночника
Фиброзное кольцо может истончаться и деформироваться в любом месте. Поэтому различают передние и задние (дорзальные) грыжи С5–С6. Первые возникают достаточно редко и не представляют серьезной опасности для жизни и здоровья. Но дорзальные грыжи выпячиваются в позвоночный канал, средняя ширина которого составляет всего 1,5–2 см. Поэтому их образование грозит стенозом спинного мозга и компрессией нервных окончаний, что вызывает тяжелые неврологические нарушения.

В зависимости от того, в какую часть позвоночного канала выпячивается межпозвоночный диск, расположенный между 5 и 6 позвонком, различают следующие виды грыж:
- медианные – располагаются по центру диска, что может вызывать дискомфорт с одной или обеих сторон тела;
- парамедианные – образуются с левой или правой стороны задней части межпозвонкового диска, поэтому нарушения чувствительности и боли присутствуют только в одной руке;
- фораминальные – выпячивание формируется в одной из самых узких анатомических структур позвоночника, фораминальных отверстия, где проходят чувствительные нервные корешки, что усложняет диагностику, симптомы и лечение грыжи С5–С6;
- диффузные – страдает вся поверхность диска, что провоцирует двусторонние нарушения.
В связи с особенностями расположения грыжа диска С5–С6 шейного отдела позвоночника может сдавливать кровеносные сосуды, отвечающие за кровоснабжение мозга. Это способно приводить к инсульту. А при отделении от нее секвестра требует срочная операция.
Симптомы:
Первыми признаками образования грыжи шейного отдела позвоночника С5–С6 являются:
- острая боль в шее при поворотах головы;
- ограничение подвижности шеи;
- иррадиация болей в плечо, руку и голову (нередко присутствуют мигренеподобные боли);
- головокружения;
- слабость и онемение бицепсов, разгибателей запястья;
- ощущение покалывания или ползанья мурашек, отдающие в кисть и большой палец;
- повышение артериального давления;
- шум в ушах;
- изменение голоса.
Поскольку симптомы грыжи диска шейного отдела позвоночника С5–С6 очень сходны с проявлениями других заболеваний, без проведения инструментальных методов диагностики не всегда удается обнаружить ее на ранних стадиях развития. Поэтому проводится несоответствующее ситуации лечение. В результате патология прогрессирует и может развиваться стеноз спинного мозга, что еще более усугубляет состояние больного и вызывает:

- выраженную слабость одной или обеих рук;
- сложности при захвате предметов, выполнении мелких движений;
- сильные боли.
В подобных случаях больным требуется неотложная медицинская помощь.
Диагностика
При возникновении болей в шее, отдающих в плечевой пояс, голову и руки, следует обратиться к неврологу или вертебрологу. Врач проведет осмотр и при возникновении подозрений на образование грыжи шеи 5 и 6 позвонка назначит инструментальные методы диагностики:
- КТ;
- МРТ;
- рентген;
- электромиографию.

Наиболее полную информацию о состоянии хрящевых тел позвоночника предоставляет МРТ. Метод позволяет получить послойные снимки тканей и точно оценить расположение выпячивания, его размеры.
Консервативные методы лечения
Когда присутствие грыжи шейного отдела позвоночника С5–С6 подтверждено и определены ее размеры, при отсутствии тяжелых неврологических нарушений лечение начинают с назначения консервативной терапии. Ее применение целесообразно при грыже диска С5–С6 до 0,3 см, максимум 0,5 см.
- медикаментозное лечение;
- вытяжение позвоночника;
- ЛФК;
- физиотерапию.
Также на время лечения рекомендуется носить воротник Шанса. Он поможет уменьшить нагрузку на пораженный позвоночно-двигательный сегмент, что создаст благоприятные условия для его восстановления. Важно соблюдать правильный режим отдыха и работы, не перегружать шею.
Как лечить грыжу шейного отдела позвоночника С5–С6 в каждом случае решается врачом индивидуально. Это зависит не только от ее размеров, но и имеющейся клинической картины.
Изначально всем пациентам назначается комплекс лекарственных средств, сочетание которых позволяет уменьшить воспалительный процесс и боли, улучшить нервную проводимость и создать хорошие предпосылки для регенерации хрящевой ткани. Это:
- НВПС – обладают обезболивающими и противовоспалительными свойствами;
- миорелаксанты – устраняют спазмы мышц, что уменьшает болевой синдром и улучшает трофику тканей;
- витамины группы В – положительно влияют на качество проведения нервных импульсов;
- хондропротекторы – способствуют улучшению состояния хрящей.
Поскольку образование грыжи обычно спровоцировано повышенным давлением позвонков на диск, увеличение расстояния между ними должно приводить к улучшению состояния пациента. С этой целью применяется вытяжение позвоночника или тракционная терапия. Курс сеансов позволяет уменьшить нагрузку на межпозвонковый диск и тем самым снизить интенсивность болей.

Лечебная гимнастика помогает укрепить мышцы шеи и создать поддержку для позвоночника. Комплекс упражнений подбирается индивидуально. Для получения эффекта его нужно выполнять ежедневно, но если в ходе любого упражнения возникают боли, следует немедленно обратиться к врачу.

Для улучшения обменных процессов и ускорения восстановления тканей назначается курс сеансов электрофореза, магнитотерапии, ультразвуковой терапии.

Операция при грыже диска на уровне С5–С6
Сегодня по возможности стараются избежать оперативных вмешательств в области шейного отдела позвоночника. Но иногда другого выхода нет. Спинальные хирурги рекомендуют операцию при:
- отсутствии эффекта от консервативного лечения после 1–3 месяцев непрерывного проведения и сохранении острых болей;
- нарастании неврологических нарушений;
- существенном снижении качества жизни.
Современные технологии позволяют предельно снизить интраоперационные риски и избежать развития осложнений. Поэтому хирургическое лечение грыжи диска С5–С6 шейного отдела позвоночника осуществляется посредством:
- нуклеопластики;
- эндоскопической операции;
- микродискэктомии.
Нередко патология требует полного удаления пораженного межпозвонкового диска. В таких случаях для сохранения нормального объем движений рекомендуется эндопротезирование диска с применением имплантатов М6-С. Они очень похожи на природный межпозвоночный диск как внешне, так и функционально, выдерживают десятки тысяч циклов движения и не ограничивают подвижности позвоночно-двигательного сегмента. Если возможности установить эндопротез нет, нейрохирурги применяют тактику транспедикулярной фиксации или добиваются спондилодеза сохранившихся позвонков.
Это самая малотравматичная операция, практически лишенная вероятности развития осложнений. Она выполняется через точечный прокол мягких тканей и погружение в центр диска С5–С6 канюли или специального инструмента. Посредством действия лазера, холодной плазмы, радиоволн или напора жидкости (гидропластика) разрушается часть пульпозного ядра. В результате выпирающая его часть немного втягивается назад, что устраняет давление с нервных окончаний и мгновенно приводит к устранению болей.

Сегодня чаще проводится именно гидропластика, поскольку ее технология исключает риск сильного нагрева тканей и позволяет точно контролировать, какой объем пульпозного ядра будет удален. Таким образом можно за один сеанс провести лечение нескольких грыж, например С5–С6, С6–С7.
После операции остается лишь точечный прокол, который не требует наложения швов. Послеоперационный рубец не образуется.
Это щадящая методика удаления грыжи С5–С6, так же предполагающая точечный прокол, но несколько большего диаметра, чем при нуклеопластике. Сквозь него вводится специальное эндоскопического оборудование, оснащенное камерой. Поэтому контроль над манипуляциями осуществляется через монитор.

Если невозможно удалить грыжу диску 5 и 6 позвонка щадящими методами проводится микродискэтомия с тотальной заменой м/п диска. Операция выполняется под общим наркозом. Для получения доступа к позвоночнику разрез делают на передней поверхности шеи, но его размер обычно не превышает 1,5–2 см. Несмотря на кажущуюся травматичность, хирургическое вмешательство не сопряжено с серьезными кровопотерями и занимает не более 1–1,5 часов.

Реабилитация
Как будет протекать реабилитация и какие ограничения будут накладываться, зависит от вида проведенной операции. После гидропластики пациент может в тот же день покинуть клинику, полностью избавившись от болей и вернуться к привычному для себя образу жизни. Эндоскопическое удаление грыжи диска Ц5–Ц6 предполагает пребывание в стационаре несколько дней.
После же микродискэтомии выписка пациента из стационара проводится обычно на 5–7 день, но для полного восстановления требуется несколько месяцев. В этот период пациентам запрещаются лишь серьезные физические нагрузки, другие ограничения не накладываются.
Для ускорения процессов восстановления назначаются:
- медикаментозная терапия – обычно рекомендуются аналгетики или препараты группы НПВС для устранения послеоперационных болей и воспалительного процесса;
- физиотерапия – процедуры магнтитотерапии, электрофореза ускоряют процессы регенерации тканей;
- ЛФК – специальные упражнения помогают укрепить мышцы и создать надежную поддержку позвоночнику;
- ношение ортопедического воротника – помогает уменьшить нагрузку на шейный отдел позвоночника.
Именно гимнастика при грыже шейного отдела позвоночника С5–С6 помогает предотвратить рецидив и избежать образования выпячивания в другом позвоночно-двигательном сегменте. А для улучшения результата пациентам рекомендуется регулярно посещать бассейн.

Таким образом, тактика лечения грыжи С5–С6 хорошо отработана. Но чтобы лечение было результативным и малотравматичным стоит обращаться только к врачам-вертебрологам, хорошо разбирающимся в тонкостях диагностики и лечения заболеваний позвоночника. Именно этот специалист сможет сказать, нужна ли операция в конкретном случае или нет.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Итак, ежели диск выпал в просвете:
Исцеление грыжи позвоночника шейного отдела – условие исцеления
Спецы выделяют несколько разновидностей этой заболевания, в зависимости от того, где возникает болевой очаг. Статистика утверждает, что в числе самых всераспространенных болезней не крайнее место занимают грыжи. Так, бывают шейная, грудная, поясничная грыжа. Потому исцеление грыжи позвоночника шейного отдела – процесс чрезвычайно ответственный, с которым лучше всего не затягивать, ежели не желаете остаться инвалидом. Нужно узреть, что шейный отдел позвоночника – самый страшный в плане появления заморочек, так как конкретно там по позвоночному столбу идёт снабжение кислородом таковых принципиальных органов, как сердечко, лёгкие, печень.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Разберемся с симптомами на каждом определенном уровне поражения.
- Физиотерапия и упражнения. Включают в себя исцеление теплом (различные прогревания), ультразвуком. Также чрезвычайно пригоден комплекс упражнений австралийца Р. Маккензи. Основан он на прогибах в области плеч, позвоночника в различных положениях.
- Тракция, или по-другому вытяжка, осуществляется с помощью аппарата, в состав которого заходят лямки. В итоге этой процедуры возрастает место меж позвонками, что значительно понижает боль.
- Ношение корсета.
- Релаксанты для мускул, устраняющие болевые спазмы. Можно именовать некие из них: баклофен, мидокалм.
- Целебный эффект дают и таковые процедуры, как массаж, мануальная терапия.
Но ежели все перечисленные средства оказываются неэффективны, приходится отдавать себя в руки докторов.
Почаще всего грыжа возникает на уровне дисков С4-С7. Шейный отдел позвоночника состоит из 7 дисков, которым отдали условное обозначение С1, С2 и т.д. Нрав болей зависит от того, какой конкретно диск деформирован.
- Для удаления симптомов боли и исцеления употребляются разные средства.
- В основном это анальгетики с антивосполительным действием: ибупрофен, диклофенак, индометацин.
- Можно использовать продукты, которые щадяще действуют на оболочку желудка, не приводят к бронхоспазмам. Это – найз, немесил, кеторол, кетанов.
- Из инъекций могут применяться амбене.
- Ежели болевой синдром чрезвычайно силён и купировать его никак не выходит, докторы прибегают часто к блокадам, используя кенол, гидрокортизон с большой дозой витамина с новокаином.
- Болезни шеи нехороши ещё и тем, что затрагивают и психику нездорового, возникают таковые симптомы, как раздражительность, плаксивость, нарушение сна. В таковых вариантах назначаются успокаивающие средства – радедорм, фенозепам, элениум, глицин. Посодействуют совладать с депрессией, сделать лучше настроение и снять тревогу коаксил, стимулон и остальные продукты.
- Так именуемыми отвлекающими средствами являются мази: троксевазин, диклофенак, финалгон.
Всё перечисленное выше считается основными консервативными (без вмешательства доктора) способами исцеления. Но есть еще и доп способы.
- Что же таковое грыжа?
- Симптомы болезни
- Диагностика грыжи шейного отдела
- Исцеление грыжи межпозвонковых дисков в шейном отделе
Грыжа – это выпуклость, а время от времени и выпадение диска, размещенного меж позвонками, в позвоночный канал. Очевидно, всё это приводит к защемлению нервных окончаний, которое дает о для себя знать обыкновенными болями. Иными словами, диск, припоминающий по собственному составу желе, прорывает наиболее плотную оболочку в слабеньком месте и попадает наружу. Сопоставить этот процесс можно с выдавливанием внутренности из пончика.
К ним относятся:
Что же может назначить доктор? Ни один доктор не поставит диагноз лишь на базе жалоб нездорового, он проведёт доп диагностические исследования.
Самые нередкие операции, помогающие вылечить грыжу.
- С4-С5 – традиционно нездоровые жалуются на слабость в предплечье, онемения конечностей не наблюдается. Может проявляться болью в плече.
- С5-С6 – более нередкий вариант поражения. Отмечается слабость в мускулах плеча и мускулах, ответственных за разгибание конечностей. Онемение и болевые чувства могут возникать в зоне огромного пальца кисти.
- С6-С7 – 2-ой по частоте уровень поражения. Боль в трехглавой мускулу плеча. Покалывание проходит от предплечья до среднего пальца на руке.
- С7-Т1 – отмечается слабость в кисти, а также онемение руки в районе мизинца.
Все это, естественно же, общие симптомы, клиническая картина зависит от личных изюминок организма, и то, что приемлимо для 1-го нездорового, может отсутствовать у иного.
- шейная дискектомия передней поверхности шеи. Делается надрез и удаляется излишний кусок диска, который давит на нерв. Заместо него вводится особое костное вещество, содействующее сращению тканей;
- шейная дискектомия задней поверхности шеи. Похожая процедура, но делается сзаду;
- подмена покоробленного диска. Проводится традиционно при передней дискектомии. Заместо удаленного сустава вставляется искусственный. Преимущество этого способа в том, что сохраняется подвижность, в отличие от сращения, когда косточки обездвиживаются.
- микроэндоскопическая дисектомия. Удаляется излишний кусок кости, чтоб открыть доступ к нерву и диску, а уже позже удаляется сама грыжа.
Неверное исцеление грыжи позвоночника шейного отдела или отказ от ее исцеления может привести к чертовским последствиям и спровоцировать остальные болезни.
- Магнитно-резонансная томография – относительно юная диагностика, при которой болевые чувства отсутствуют. Сущность ее состоит в том, что при помощи магнитного поля доктор получает целостную картину всех структур тела. Снимки представляют собой срезы. Переводя на общедоступный язык, можно огласить, что картина выходит в виде фрагментов, схожих кускам колбасы, которые вы нарезаете для бутербродов. МРТ неплоха тем, что можно узреть различные опухоли, абсцессы, разрастания тканевого покрова.
- Миелограмма – исследование рентгеновским аппаратом с помощью введения в спинной мозг контраста. Обследованный участок на снимке представляет собой пятно белоснежного цвета, на фоне которого непревзойденно видны наросты, опухоли, а также наличие защемления нерва.
- Компьютерная томограмма – назначается традиционно опосля миелограммы. Это полностью безболезненная процедура. Это дозволяет получить двухмерные снимки. В особенности рекомендуется для выявления уровня повреждения позвоночника.
- Электромиография и скорость нервного проведения – обрисовывает, с какой скоростью нервишки и мускулы отвечают на электростимуляцию. Исследование проводится, чтоб подтвердить поражение нерва и мышечную слабость.
- Рентгеновское исследование – обнаруживает сужение щелей, артрические конфигурации в структуре позвонков, но полагаться лишь на одно это исследование при постановке диагноза нельзя.
Итак, диагноз поставлен и доказан, на отданный момент самое время испытать совладать с заболеванием. Последствия могут быть самые плачевные. Ни в коем варианте исцеление грыжи позвоночника шейного отдела нельзя осуществлять без помощи других. Лишь доктор сумеет подобрать соответственный конкретно вашему организму целебный комплекс.
Конкретно в силу этого, грыжа шейного отдела позвоночника небезопасна, и исцеление необходимо незамедлительное.
Выделяются последующие способы диагностики:
Что касается вида жизни, тут у болезни нет особенных предпочтений: оно может поразить как офисного работника, ведущего неподвижный образ жизни, в итоге чего мускулы атрофируются, так и спортсмена, у которого нередкой предпосылкой появления могут быть суровые травмы. В особенности мощный всплеск этого болезни отмечается в 30 пять-сорок 5 лет. По наблюдениям статистики, грыжа возникает в основном в возрастном просвете от 30 до пятидесяти лет. Кто же наиболее всего подвержен этому болезни? Более уязвимыми являются мужчины.
- Основной предпосылкой возникновения заболевания являются травмы. Это могут быть как родовые, так и обыденные бытовые или спортивные травмы в зрелом возрасте. Сначала они, как правило, не дают о для себя знать, но с течением времени приводят к таковым последствиям.
- Также к грыже могут привести таковые болезни, как спондилёз или остеохондроз.
- Докторы также отмечают риск появления болезни у людей, ведущих сидящий образ жизни, имеющих некорректную осанку.
- Самая редкая из всех встречающихся событий – это дегенеративная патология.
Остеохондрозом называется хроническое дегенеративное поражение межпозвонкового диска с последующим вовлечением в патологический процесс тел позвонков (спондилез), межпозвонковых суставов (спондилоартроз) и связочного аппарата позвоночника.
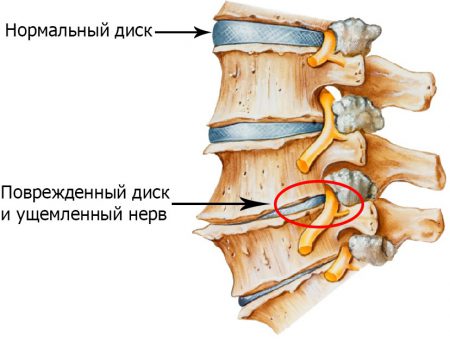
Остеохондроз шейного отдела позвоночника чаще всего характеризуется поражением наиболее подвижных позвонков – C5–C6–C7.
При этом возникают самые разные симптомы: от болей в шее до появления признаков нарушения мозгового кровообращения.
Отчего возникает остеохондроз?
Заболевают люди всех возрастов. В последние годы наблюдается рост заболевания среди молодых людей. Болеют одинаково часто и мужчины, и женщины. Хотя, следует отметить, что женщины, как правило, имеют более выраженную симптоматику заболевания.
Шейный остеохондроз развивается медленно. От начала патологического процесса и до появления первых симптомов может пройти несколько лет.
У лиц пожилого возраста остеохондроз шеи часто сопровождается другими дегенеративными поражениями шейного отдела позвоночника (ШОП): унковертебральным артрозом, спондилезом и т. д.
Причины развития
Существует множество факторов, непосредственно влияющих на здоровье шейного отдела позвоночника. При их воздействии в течение длительного времени могут возникать патологические изменения в позвонках, что способствует формированию остеохондроза шеи:
- Наследственная предрасположенность.
- Избыточная масса тела.
- Различные нарушения осанки (искривления позвоночника).
- Травмы шеи и спины.
- Чрезмерные физические нагрузки.
- Малоподвижный образ жизни (гиподинамия).
- Заболевания обмена веществ.
- Стрессы, нервное перенапряжение.
- Хронические инфекционные заболевания, переохлаждение.
- У спортсменов при резком прекращении тренировок или ошибках в тренировочном процессе.
Вышеперечисленный список является далеко не полным. Важно знать, что, например, длительное неподвижное сидение перед компьютером или телевизором не менее вредно для позвоночника, чем тяжелая физическая работа.
Как устроен шейный отдел позвоночника?
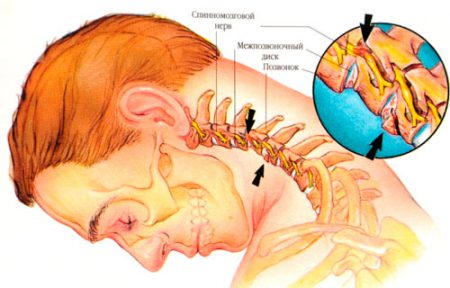
Для полного понимая патологических процессов, происходящих при развитии заболевания, следует кратко вспомнить строение позвоночника.
Шейный отдел позвоночника образован семью позвонками (С1–С7). Межпозвонковый хрящевой диск появляется начиная с третьего позвонка. Каждый позвонок кроме С1 и С2 состоит из двух частей: тела и дужки. Вместе они образуют канал, в котором проходит спинной мозг. В каждой дужке имеется семь отростков, с помощью которых позвонки сочленяются друг с другом, а также в их отверстиях проходят жизненно важные сосуды и нервные пучки.
Механизм развития (патогенез)
Механизм развития остеохондроза шеи (другое название – шейный хондроз) все еще недостаточно изучен. Предполагается, что болезнь возникает на фоне обменных нарушений в шейном отделе позвоночника.
Под воздействием неблагоприятных факторов начинается постепенный процесс деструкции или разрушения межпозвонкового хряща, который затем переходит и на костную ткань – возникает остеохондроз шейного позвонка.
Возникновение таких изменений в межпозвоночном диске ШОП обусловлены его особенностями строения:
Существуют и другие, менее значимые факторы, способствующие дегенерации межпозвонкового диска и развитию шейного хондроза.
Стадии развития шейного остеохондроза
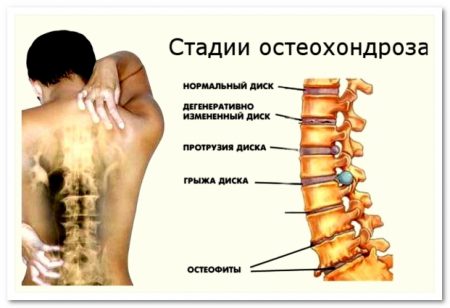
Согласно современным представлениям о механизме развития болезни условно выделяют три стадии процесса дегенерации диска:
- Дисфункции или начальная. Позвоночный диск становится уязвимым для механических воздействий. На нем появляются трещины, которые со временем превращаются в выпячивания хрящевой ткани – грыжи.
- Нестабильности или промежуточная. Развивается патологическая подвижность в позвоночном сегменте. Позвоночник неспособен адекватно защищать нервные и сосудистые структуры, находящиеся в его костных каналах. Стадия выраженных клинических признаков шейного остеохондроза.
- Рестабилизации или конечная. Разрушенный диск заменяется фиброзной тканью, исчезает нестабильность ШОП и межпозвонковые грыжи. Однако, развивается резкое ограничение подвижности соседних позвонков. А изменения, произошедшие в костных структурах позвонков, вызывают стеноз (сужение) позвоночного канала со специфическими неврологическими симптомами.
Понимание этих процессов и изучение симптомов или проявлений болезни позволит более грамотно ответить на главный вопрос, который возникает у многих: как лечить шейный хондроз?
Проявления остеохондроза ШОП (синдромы)
Признаки остеохондроза шейного отдела позвоночника часто отсутствуют в течение длительного времени. Выраженность их зависит от степени костных изменений позвонков.
Течение заболевания хроническое с периодами обострений и ремиссий.
Обострения могут провоцироваться различными факторами: переохлаждением, длительной статической нагрузкой (например, неудобная поза сна или работа за компьютером), физической перегрузкой и т. д.
Шейный остеохондроз проявляется множеством симптомов, которые можно объединить в три группы или синдрома. Эти синдромы очень часто комбинируются друг с другом.
Достаточно частое явление у больных с шейным остеохондрозом. Появляется при сдавлении (компрессии) корешков спинномозговых нервов.
Главным проявлением обострения заболевания является боль.
Она обычно распространяется сверху вниз: от надплечья к плечу, а затем и к пальцам кисти. Усиливается при минимальной физической нагрузке, чихании, кашле, а также при наклоне головы в здоровую сторону. Характер боли острый, режущий.
Возникает при сдавлении спинного мозга. При остеохондрозе шейного отдела возникает редко, однако, протекает тяжело. Проявляется нарастающим снижением чувствительности, реакции на болевые раздражители. Возникает слабость мышц конечностей и туловища.
Возможно развитие пареза или паралича.
Этот синдром возникает наиболее часто – почти в 75% всех случаев заболевания имеются те или иные его симптомы. Чаще проявляется у женщин.
Локализация поражений при возникновении обострения болезни распространяется на верхнюю половину туловища, руки и голову.
Помимо нижеописанных явных неврологических симптомов при развитии вегетативных дисфункций у женщин часто возникают раздражительность, нарушения сна и менструального цикла.
При поражении межпозвонкового диска и обострении заболевания возникают боли в шее, имеющие постоянный или приступообразный характер. Возникает боль после сна, при поворотах головы обычно усиливается. Движения в шее могут сопровождаться хрустом.
Эти боли отличаются от таковых при корешковом синдроме тем, что они не имеют четкой локализации возникновения и не сопровождаются иррадиацией (распространением) по ходу нерва или сосуда.
Голова находится в вынужденном положении, отмечается ее наклон в сторону пораженного диска. Выявляется напряжение мышц шеи.
Передняя лестничная мышца шеи начинается от С3–С4 и присоединяется к первому ребру.
Синдром проявляется распространением боли по ходу внутренней поверхности плеча, предплечья и пальцев кисти.
Иногда возникают боли в груди, что ошибочно принимается за заболевания сердца. Возникает похолодание конечности, ее синюшность (цианоз), чувство онемения, отечность.
Характеризуется отраженными болями, которые распространяются на плечо, а иногда и на всю руку.
Боли в большинстве случаев острые, иррадиируют в шею или в руку.
Обычно возникают или усиливаются ночью. Нарушается только отведение руки. Все остальные движения сохраняются практически в полном объеме, что и отличает этот синдром от поражений плечевого сустава.
Синдром позвоночной артерии или Барре–Льеу возникает при сдавление позвоночной артерии с одной или с обеих сторон с последующим нарушением кровообращения в ней. Эти артерии кровоснабжают задние отделы головного мозга (продолговатый и мозжечок), а также шейный отдел спинного мозга. Соответственно, при их поражении возникает нарушение кровообращения в этих отделах.
Самыми частыми симптомами при таком поражении являются головная боль, головокружения, шум в ушах.
Иногда бывает тошнота и рвота на высоте обострения приступа. Иногда встречаются такие симптомы, как снижение слуха, остроты зрения.
Диагностика
Заподозрить шейный остеохондроз возможно уже на основании жалоб больного и данных осмотра.
В установлении диагноза играют важную роль дополнительные методы исследования. К ним относятся:
- Рентгенологическое исследование.
- Компьютерная и магнитно-ядерная томография.
- Электроэнцефалография (ЭЭГ). Этот и последующие методы применяются преимущественно для выявления нарушений кровообращения в головном мозге.
- Реография.
- Допплерографическое исследование сосудов шеи.
Все эти методы, как правило, применяются сочетано и позволяют установить правильный диагноз.
Как лечить шейный остеохондроз?
Теперь мы подошли к главному вопросу: как лечить остеохондроз шейного отдела и возможно ли его вылечить?
Лечение хондроза шеи является комплексным. Выбор лечебных мероприятий прямо зависит от выраженности симптомов заболевания, степени поражения позвонков и стадии процесса (обострение или ремиссия).
В этот период больному необходим покой. Часто лечение проводят в условиях стационара с последующей реабилитацией дома.
Для создания иммобилизации (неподвижности) применяют специальные приспособления: воротник Шанца, гипсовый или полужесткий ошейники и др.

Из лекарственных препаратов с целью уменьшения боли применяются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты. При неэффективности этих препаратов выполняется блокада (чаще всего – новокаиновая) иннервации пораженной области.
При нарушениях кровообращения головного мозга применяются средства, улучшающие кровоток в нем, а также проводится симптоматическое лечение (противорвотные, уменьшающие вестибулярные нарушения и т. д.).
Широко применяется витаминотерапия, средства, улучшающие нервно-мышечную проводимость и другие.
Лечение физическими факторами широко применяется как в период обострения, так и продолжается при стихании острых симптомов.
В остром периоде применяется ультрафиолетовое облучение, лечение электромагнитными полями (УВЧ), диадинамическим током и др.
В период ремиссии применяется электрофорез с различными препаратами, ультразвук, индуктотермия и различные виды бальнеолечения.
В фазу ремиссии лечение остеохондроза шейного отдела позвоночника продолжается в амбулаторных условиях, то есть дома. Помимо вышеуказанных методов, показаны массаж и лечебная физкультура (ЛФК).
Эти методы строго противопоказаны в острую фазу болезни, так как могут вызвать обострение заболевания.

Массаж должен выполняться исключительно специалистом с медицинским образованием, имеющим специальную подготовку. Необходимо помнить, что любые неграмотные воздействия на шейный отдел позвоночника приводит к весьма плачевным последствиям.
Обычно проводят массаж шеи и воротниковой зоны.
Однако, по назначению врача ареал воздействия может быть расширен. Хорошие результаты дает подводный массаж.
Комплекс упражнений при шейном остеохондрозе подбирается таким образом, чтобы максимально снизить нагрузку на шею и в это же время укрепить ее мышцы. Также упражнения должны воздействовать на мышцы спины, брюшного пресса и конечностей.
Упражнения необходимо выполнять ежедневно. Их регулярное выполнение улучшает лимфо- и кровообращение, повышает тонус мышц.
Также могут подбираться специальные упражнения, которые позволяют провести коррекцию осанки при ее нарушениях.
Выполняя комплекс несложных упражнений дома можно предупредить развитие болезни даже при наличии предрасполагающих факторов.
Профилактика
Профилактика остеохондроза шеи направлена, прежде всего, на исключение провоцирующих факторов. Следует избегать переохлаждений. Необходимо позаботиться о правильной осанке во время сидения (особенно, длительного) и сна.
Для профилактики заболевания при длительной работе за компьютером полезно проводить 10–15-минутные перерывы каждый час и выполнять в это время специальный комплекс упражнений.
Полезно позаботиться о подушке для сна, которая должна быть средней, едва мягкой.
Также в профилактике хондроза шеи большую роль играет снижение избыточного веса и лечение сопутствующих заболеваний.
И, разумеется, если появились хоть малейшие признаки шейного остеохондроза, то не стоит откладывать визит к врачу. При раннем начале лечения заболевания существенно увеличиваются шансы его вылечить.
Читайте также:


