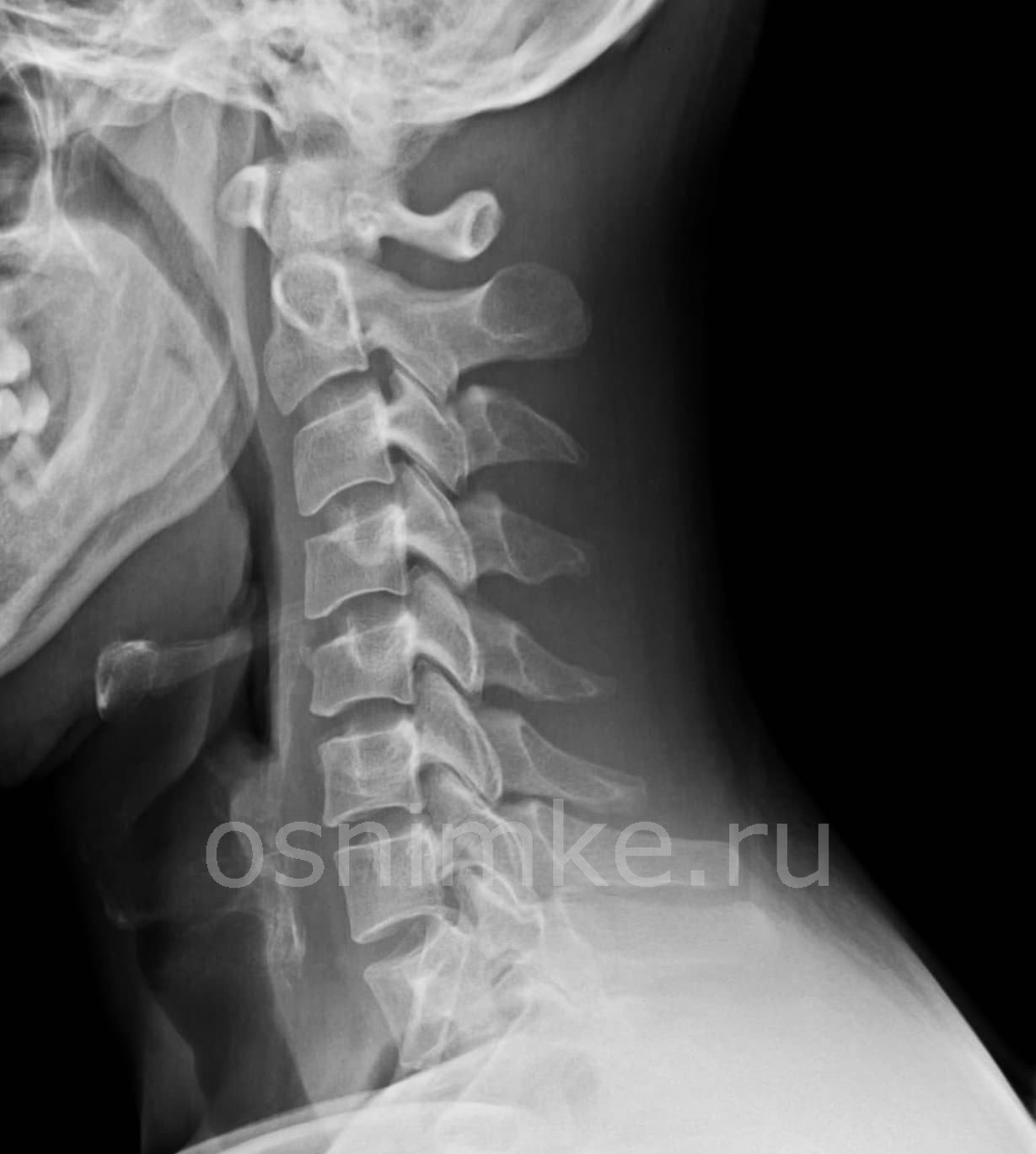
Шейный отдел позвоночника у ребенка снимок
Рентгеновское исследование позвоночного столба имеет чрезвычайно важное значение при диагностике патологий опорно-двигательной, нервной и кровеносной систем. В шейном отделе позвоночника исследование имеет особое значение, поскольку рентген шеи показывает патологии, влияющие на работу головного мозга, церебральных сосудов.
- Показания к проведению рентгена
- Результаты диагностики
- Чего не увидит доктор на снимке
- Подготовка к рентгенографии шеи
- Проведение рентгенографии
- Диагностика с функциональными пробами
- Проведение рентгена шеи у детей
- Стоимость диагностики
- Противопоказания
- Оздоровительная гимнастика (видео)
![]()
Показания к проведению рентгена
Исследование назначается врачом исключительно по показаниям. Рекомендовано обследоваться людям с жалобами на:
- головные боли;
- появление хруста в шее;
- изменение мышечного тонуса в шее;
- болезненность при повороте шеи;
- головокружение без видимых причин;
- проблемы со зрением или слухом;
- механические повреждения;
- онемение рук;
- раскоординация, шатающаяся походка;
- боль острого характера в области шейных позвонков.
Выполнение рентгена шейного отдела позвоночника возможно несколькими видами диагностики. Какая именно понадобится пациенту в конкретном случае — определяет только лечащий врач, направляющий человека на диагностику.
При выполнении исследования врач может обнаружить следующие проблемы:
- смещение позвонков друг относительно друга;
- проблемы с дисками шейных позвонков;
- трещины или переломы в теле позвонков;
- опухолевые новообразования;
- инфекционные патологии, например, туберкулёзное поражение;
- искривление позвоночника в шейном отделе.
![]()
Результаты диагностики
Получив результаты исследования, врач внимательно изучает, что показал рентген шейного отдела позвоночника. По результатам снимков можно увидеть отклонения или особенности в этом отделе:
- последствия травматического повреждения позвоночного столба в области шеи. Это могут быть вывихи, ушибы, смещения, трещины;
- трансформация позвоночника в области шеи;
- наросты, образовывающиеся вокруг позвоночной артерии в районе первого шейного позвонка — это аномалия Киммерле. Эта патология является врождённой, поэтому диагностировать её можно даже у маленьких детей. При сдавливании позвоночной артерии происходит нарушение кровоснабжения;
- дегенеративно-дистрофические изменения, например, шейный остеохондроз;
- воспалительные патологии, провоцирующие раздражение межпозвонкового нерва. Это состояние провоцирует шейный радикулит;
- наличие аномального костного образования, например, клиновидного позвонка;
- искривление позвонков из-за разрастания костной ткани. К таким патологиям относится спондилез;
- остеопороз в шейном отделе позвоночника;
- обменные нарушения;
- кифоз в шейно-грудном сегменте;
- опухоли, локализованные в шейном отделе;
- грыжи и протрузии дисков.
Чего не увидит доктор на снимке
Рентгенографическое исследование, хотя и является информативным, оно не даёт полного представления о наличии патологий в шейной зоне. Применяется методика давно и при попытках модернизировать рентген, появились новые разновидности диагностики, однако, некоторые патологии и на сегодняшний день для рентгена недостижимы.
Врач даже при наличии чёткого снимка может не выявить следующие патологии:
- мелкие гематомы;
- незначительные трещины или переломы;
- маленькие новообразования.
В таком случае диагностировать такие мелкие, трудные для визуализации отклонения может лучше компьютерная томография, а если же требуется получить информацию о состоянии мягких тканей, то правильным выбором будет магнитно-резонансная томография.


Несмотря на эти особенности, рентгенографию широко применяют в качестве диагностического мероприятия, поскольку даёт ценные сведения о состоянии опорно-двигательного аппарата.
Рентгенография будет ценным исследованием для диагностики остеохондроза шейного отдела, который трудно визуализировать без специальных методик. Эта патология довольно распространена, поскольку связана с сидячей работой, гиподинамией. При помощи рентгенографии позвоночника можно своевременно диагностировать патологию и начать лечение. 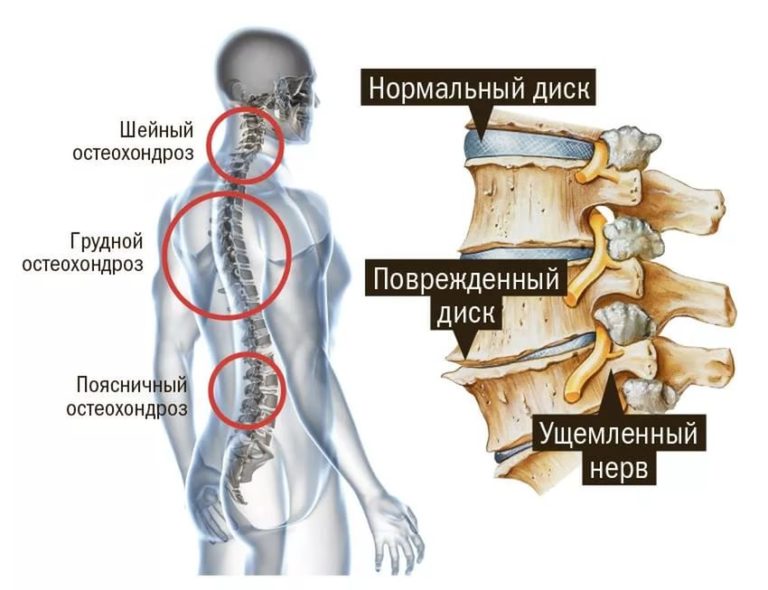
Подготовка к рентгенографии шеи
Рентгенография шейного отдела позвоночника не требует подготовки. Возможно, о чём предупредит доктор пациента — ограничить себя в питании (желательно), чтобы не спровоцировать повышенное газообразования и изжогу.
Если рентген шеи сделать на пустой желудок, то врач получит качественные снимки и поставит правильный диагноз без труда.
Проведение рентгенографии
Рентгенографическое исследование шейного отдела позвоночника является безопасным видом диагностики. Оно может быть проведено в нескольких проекциях:
- в задней проекции;
- в боковой;
- в задней косой;
- в задней прямой проекции через рот.
![]()
В среднем длительность рентгена шейного отдела позвоночника не превышает двадцати минут. При непосредственном проведении исследования пациент должен сохранять неподвижность и соблюдать указания лаборанта или врача-рентгенолога, работающего в кабинете диагностики. Он подскажет, как делать рентген шейного отдела позвоночника верно.
Перед тем как делать снимки, пациенту требуется снять металлические украшения, а также съёмные зубные протезы, если они имеются. Далее, врач будет выполнять снимок в двух или в трёх проекциях.
При проведении рентгена шейного отдела позвоночника в двух проекциях пациента ставят на небольшое возвышение, разворачивают тело в нужной позиции, а потом плотно прижимают к экрану, слегка выдвинув вперёд подбородок. В такой позиции луч пройдёт перпендикулярно экрану на уровне четвёртого шейного позвонка.
Если выполняется рентгеновское исследование в трёх проекциях, то это даст информативные данные о состоянии здоровья пациента. Доктор будет разворачивать пациента несколько раз в нужном положении, чтобы получить снимки с трёх проекций.
Есть ещё один способ увидеть шейные позвонки — это сделать снимок через рот. Процедура больше неудобна, нежели болезненна, поэтому пациентам не стоит переживать перед проведением такого вида рентгенографии. Детям этот вид исследования не применяют, поскольку малыши не могут достаточно открыть рот и посидеть неподвижно при проведении обследования. 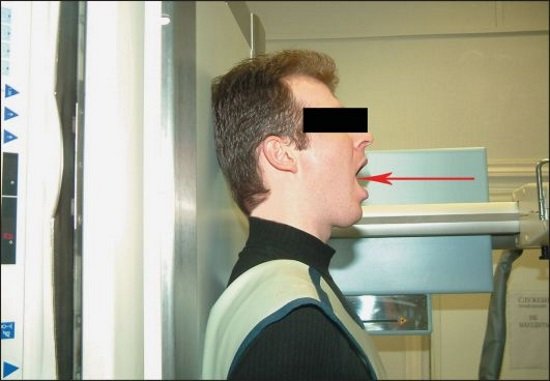
Диагностика с функциональными пробами
При рентгенографическом исследовании с функциональными пробами у врачей есть уникальная возможность изучить наиболее подвижные части шейных позвонков. Проводится с целью диагностирования патологической подвижности между позвонками или, наоборот, блокирование позвонков.
При выполнении функционального теста врачи получают результаты:
- видят смещение позвонков друг относительно друга;
- могут установить степень изменения стенки позвоночного канала спереди и установить характер этих отклонений.
Проведение рентгеновского исследования с функциональными пробами помогает выявить некоторые патологии на ранней стадии развития.
Например, информативным является исследование при наличии у пациента остеохондроза на ранней стадии. При диагностике заболевания уже можно принимать меры по остановке патологического процесса и лечения последствий деструктивных изменений.

Снимок с функциональными пробами
Проведение рентгена шеи у детей
Рентгенограмма шейного отдела позвоночника проводится не только взрослым пациентам, но и детям. Дети подвержены травмам в области шеи, а также будет необходим в том случае, если доктор подозревает наличие врождённых патологий.
Не стоит переживать, что рентгенография может вызвать неприятные ощущения или побочные эффекты — дети хорошо переносят исследование, особенно рентген в двух или трёх проекциях. С рентгеном через ротовую полость сложнее — такой вид исследования рекомендован только маленьким пациентам старше четырёх лет.
Чаще у детей диагностируются на снимке следующие патологии:
- подвывих;
- ортопедические отклонения;
- гипертонус мышц;
- аномальная подвижность позвонков в шейной зоне;
- родовые травмы.
При правильной и своевременной диагностике врачи назначают лечение пациентам и у большинства детей дефекты шейной зоны позвонка устранимы. 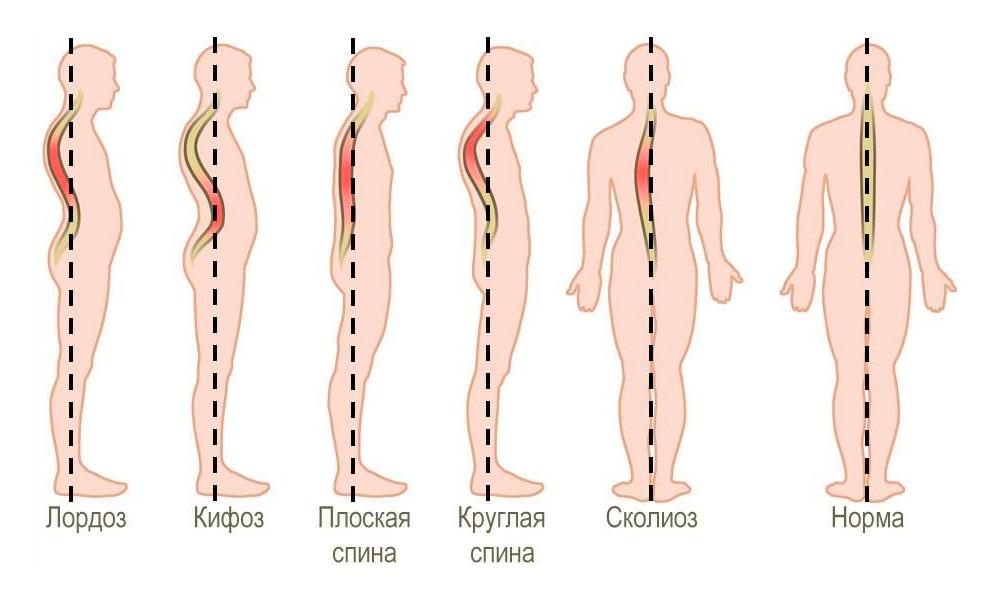
Стоимость диагностики
Рентгенографическое исследование отличается по цене в зависимости от количества проекций. В Москве в частном диагностическом центре сделать исследование можно за 1500 рублей, а в дополнительных проекциях будет стоить ещё 1000 рублей. Есть клиники, которые делают исследование дороже — чуть более 2000 рублей.
Диагностика с функциональными пробами стоит около 5000 рублей. Это средняя цена по клиникам.
Противопоказания
Исследование имеет минимум противопоказаний.
Не делают рентген женщинам в период беременности — в таком случае прибегают к магнитно-резонансному исследованию. В период лактации рентген разрешён, но такое молоко рекомендовано сцедить.
Запрещено проводить пациентам несколько исследований. Малоинформативным будет рентген при ожирении пациента — врачи могут поставить неправильный диагноз.
Рентгеновское исследование шейных позвонков является чрезвычайно важным видом диагностики при патологиях позвоночника. Если своевременно выявить заболевание на рентгеновском снимке, то можно начать лечение и остановить прогресс болезни.
Оздоровительная гимнастика (видео)
Министерство здравоохранения Российской Федерации
Федеральное государственное бюджетное учреждение
Министерства здравоохранения Российской Федерации
Диагностика травмы шейного отдела позвоночника у детей
УДК 616.711.1-001.5-053.2-073.75
ББК 54.58+53.6
1. Мушкин А.Ю., д.м.н., профессор, главный научный сотрудник, руководитель научно-клинического центра патологии позвоночника, руководитель клиники детской хирургии и ортопедии ФГБУ "СПб НИИФ" Минздрава России
2. Ульрих Э.В., д.м.н, профессор, научный руководитель второго хирургического отделения ФГБОУ ВО "СПб ГПМУ" Минздрава России
Содержание
Список сокращений
Введение
Тема 1.
Особенности строения рентгенологической анатомии шейного отдела позвоночника у детей
Тема 2.
Повреждение спинного мозга в шейном и грудном отделах позвоночника без рентгенологического (или КТ) подтверждения травмы
Тема 3.
Клиническая диагностика травмы шейного отдела позвоночника у детей
Тема 4.
Лучевая диагностика.
Список цитируемой литературы
Тестовый контроль
Ответы
Список дополнительной литературы
ШОП – шейный отдел позвоночника
МРТ – магнитно-резонансная томография
МСКТ –мультисрезовая компьютерная томография
МPR – мультипланарная реконструкция
SCIWORA - Повреждение спинного мозга в шейном отделе позвоночника без рентгенологического (или КТ) подтверждения травмы
TSCIWORA - Повреждение спинного мозга в грудном отделе позвоночника без рентгенологического (или КТ) подтверждения травмы
3D – реконструкция – объемное изображение
NEXUS – национальное исследование по оказанию экстренной помощи в области рентгенографии
STIR – Short tau inversion recovery – инверсия –восстановление с коротким Т1 (синусового эха).
Травма позвоночника у детей составляет только 2-3% от травмы позвоночника у взрослых, а пациенты моложе 15 лет - менее 10% от взрослых с травмой спинного мозга. Согласно популяционным исследованиям, в США и Канаде повреждения спинного мозга у детей встречаются с частотой 1 : 1 000 000 в год, в то время, как у взрослых - 17 : 1 000 000. При этом травма спинного мозга без рентгенологического подтверждения (SCIWORA) составляет 1/3 всех повреждений спинного мозга у маленьких детей или 1% повреждений позвоночника (Hoffman JR) (1992) [1, 2]. Повреждения шейного отдела позвоночника не превышают 7,41 на 100 000 населения в год, что, по данным моноцентровых исследований соответствует 1,3% - 1,9% пациентов, поступивших в детские травматологические стационары [2, 3, 7].
По данным J.C.Patel et al., 2001, частота повреждений верхнего шейного, нижнего шейного отдела позвоночника или обоих составляет 52%, 28% и 7% соответственно [цит. по 3], что несколько отличается от данных Babu RA (2016), зарегистрировавшему травму верхнего шейного отдела позвоночника у 36% пациентов [10]. Дети страдают от атлантоаксиальных травм в 2,5 раза чаще, чем взрослые [9], при этом в возрасте до 11 лет превалируют переломы зубовидного отростка, встретившиеся, по данным McGrory, в 10 из 39 наблюдений повреждений шеи, в то время, как у подростков 11-15 лет - только в 7 из 104 таких случаев. У более старших детей, как и у взрослых, чаще встречается травма субаксиального отдела. P. Viccellio et al. (2001) отмечает переломы нижних шейных позвонков (C5-C7) в структуре повреждений шейного отдела у детей в 45,9% [8], Babu RA (2016) - в 63% при соотношении мальчиков и девочек 6:1 [10]. Самые частые причины повреждений позвоночника и спинного мозга - авто и мото- катастрофы, кататравма и спортивная травма [11]: падения являются причиной травм шейного отдела позвоночника в 18% - 30% случаев у детей младшей возрастной группы ( 8 лет).
Стандартные лечебные алгоритмы, используемые при травме шеи у взрослых, невозможно создать для детей в связи с тем, что не удается накопить достаточный по количеству клинический материал [3, 4, 5, 6]. Лечение детей с травмой шейного отдела позвоночника не всегда проводится своевременно и адекватно по следующим причинам:
1. клиническая картина повреждения часто не отражает его тяжести, нередко завуалирована сочетанными повреждениями внутренних органов или скелета;
2. отсутствует настороженность врачей первичного звена в связи с недостаточной подготовкой и редкой встречаемостью травмы;
3. неосведомленность врачей о возможностях современной вертебрологии, особенно в аспекте повреждений атлантоаксиальной области у детей младше 8 – 10 лет.
Особенности рентгенологической анатомии шейного отдела позвоночника у детей
Знание особенностей строения шейного отдела позвоночника у детей является ключом точной диагностики. Повышенная эластичность связок, лишенные дегенеративных изменений диски и дугоотросчатые суставы, очевидно, прекрасно адаптируют ребенка к подвижному, с большим количеством незначительных травм образу жизни без тяжких последствий. Тем не менее, относительно тяжелая голова и слабость мышечного аппарата играют ключевую роль в возникновении повреждений шеи при высокой кинетической энергии воздействия.

1. Тело СII смещено кпереди;
2. Перелом ножек СII;
3. Основание остистого отростка СII смещено кзади от линии Swischuk более чем на 2 мм.
Рис. 4 Боковая рентгенограмма шейного отдела позвоночника ребенка со сдавлением спинного мозга. Широкое переднее атланто-дентальное расстояние - ADI (сустав Крювелье). Узкое заднее атланто-дентальное расстояние - PDI (ширина позвоночного канала).
ADI + Зуб > PDI. Правило Still нарушено. Пространство для спинного мозга резко сокращено.
Псевдоперелом Джефферсона (рис.5) определяется на трансоральных рентгенограммах как выстояние суставных площадок атланта (до 6 мм) над суставными площадками аксиса. Типичный рентгенологический феномен у детей до 4 лет может встречаться до 7 летнего возраста [21]. Связан с отсутствием окостенения латеральных поверхностей суставных фасеток CII.
Ядро окостенения верхушки зубовидного отростка (рис.5) визуализируется отдельно от тела у 26% детей от 6 до 8 лет, что может имитировать перелом [13,14l].

Рис. 5. Трансоральная рентгенограмма здорового ребенка 4 лет. Вертикальными линиями ограничены видимые края суставных площадок CI и CII. Стрелкой указано отдельное ядро окостенения верхушки зубовидного отростка, расположенное в седловидной выемке основной части эпистрофея
Отсутствие шейного лордоза у детей до 16 лет (Рис.6). Выпрямление сагиттального профиля шейного отдела позвоночника у взрослых является показателем патологии и, чаще всего, рассматривается как признак болевой контрактуры. Отсутствие лордоза или легкое кифозирование в средне-шейном отделе позвоночника обнаруживается на сагиттальных рентгенограммах в среднем положении головы у 14% здоровых детей с 8 до 16 лет. Для дифференциальной диагностики с травматическими изменениями необходимо произвести рентгенограмму с разгибанием, на которой, в случае нормы, лордоз восстановится [22, 23].

Рис.6. Боковая рентгенограмма шейного отдела позвоночника здорового ребенка 9 лет. Прямой сагиттальный профиль. Вариант нормы.
Частичное захождение передней дуги атланта на зубовидный отросток (“верхний псевдовывих”). Наблюдается у 20% детей в возрасте от 1 до 7 лет на рентгенограммах в боковой проекции с разгибанием [13]. Захождение может достигать 2/3 передней дуги CI. Данный феномен объясняется хрящевым строением верхушки зубовидного отростка (Рис. 7).
Рис. 7 Феномен захождения передний дуги атланта над зубовидным отростком на боковой рентгенограмме здорового ребенка 3 лет.
Расширение интерспинального расстояния CI- CII. Расстояние между остистыми отростками - показатель целостности связочного аппарата в шее, в норме не должно отличаться более чем в 1,5 раза в сегменте выше или ниже исследуемого [24]. У детей это расстояние может резко увеличиваться между СI-CII и является обычной рентгенологической находкой в норме [25](Рис. 8).

Рис. 8 Широкое интерспинальное расстояние СI-CII на рентгенограмме шейного отдела позвоночника у здорового ребенка 6 лет.
Тень паравертебральных тканей перед телами позвонков на боковых рентгенограммах (ретрофарингеальное пространство) - показатель кровоизлияния или отека в результате травмы. Тень до 6 мм у детей на уровне СIII - вариант нормы. Для исключения травмы необходимо повторить снимок на вдохе при разгибании шеи.
Дата добавления: 2019-03-09 ; просмотров: 212 ;
IV. Особенности строения шейного отдела позвоночника у детей
Знание особенностей строения и биомеханики шейного отдела позвоночника у детей – ключ к пониманию лучевой картины и, соответственно, уменьшению диагностических ошибок.
Мы предполагаем, что большинство описанных ниже особенностей являются основой обеспечения высокой подвижности, эластичности и прочности этой части тела ребенка.
Физиологическая гипермобильность второго шейного позвонка (рис. 4.1–4.4)
Клиновидная форма тел шейных позвонков (рис. 4.1)
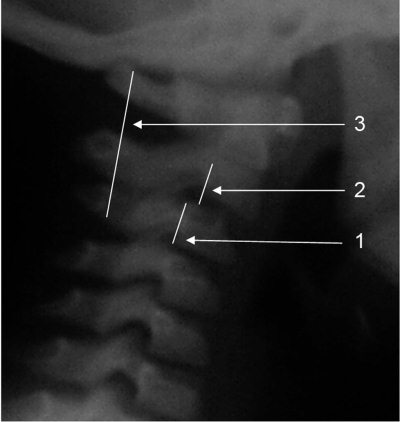
Рис. 4.1. Спондилограмма здорового ребенка 6 лет.
1. Клиновидная деформация тела CIII.
2. Физиологическая гипермобильность CII (псевдолюксация).
3. Линия Swischuk касается основания остистого отростка CII (объяснения см. рис. 4.2
1. Тело CII смещено кпереди.
2. Перелом дуги CII.
3. Основание остистого отростка CII смещено кзади от линии Swischuk более чем на 2 мм
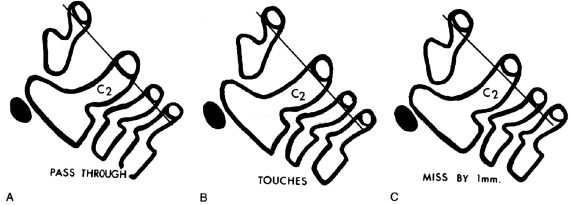
Широкий сустав Крювелье (рис. 4.5–4.6)
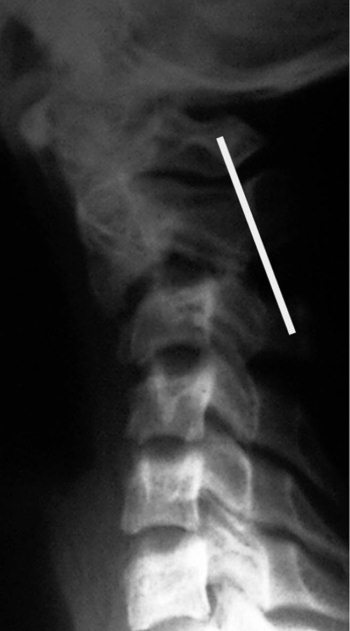
Рис. 4.4. Истинный травматический передний вывих CII у ребенка 16 лет. Линия Swischuk не нарушена (дуга CII не сломана). Имеется разобщение суставных поверхностей CII–CIII. Смещение CII кпереди и вниз на Vi тела CIII
При обнаружении пороков развития с нестабильностью CI–CII или воспалительных процессов в этой области величину SAC необходимо уточнять по КТ, так как она может уменьшаться за счет гипертрофии связок зубовидного отростка. SAC может быть увеличено при пороках за счет spina bifida posterior CI, что является нередкой аномалией, компенсирующей ширину позвоночного канала и не нарушающей стабильности в атланто-аксиальном сочленении.
Необходимо учитывать не только абсолютную величину сустава Крювелье, но и ее увеличение на функциональных рентгенограммах, дельта не более 2 мм. Атланто-аксиальное сочленение не обеспечивает сгибание в шее, и переднезадний люфт в этом суставе должен быть минимален.
Псевдоперелом Джефферсона (рис. 4. 7)
Определяется на трансоральных рентгенограммах как выстояние суставных площадок атланта (до 6 мм) над суставными площадками аксиса. Типичный рентгенологический феномен у детей до 4 лет, но встречается и до 7-летнего возраста [9]. Связан с отсутствием окостенения латеральных поверхностей суставных фасеток CII.
Ядро окостенения верхушки зубовидного отростка (рис. 4. 7)
Визуализируется отдельно от тела у 26 % детей от 6 до 8 лет, что может имитировать перелом [2, 3].
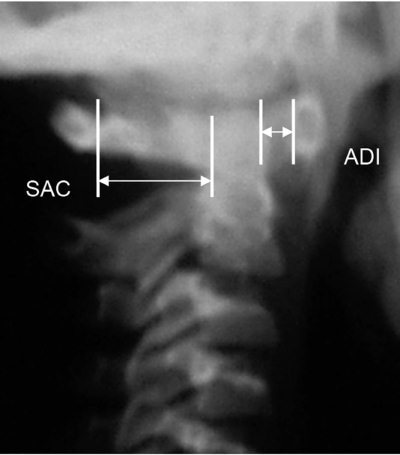
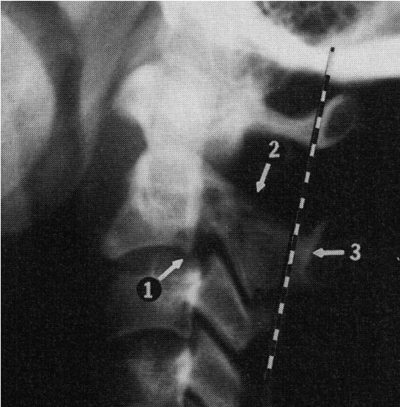
Рис. 4.5. Боковая рентгенограмма шейного отдела позвоночника здорового ребенка 8 лет. Широкое переднее атланто-дентальное расстояние – ADI (сустав Крювелье) вариант нормы. Широкое заднее атланто-дентальное расстояние – SAC. ADI + зубовидный отросток SAC. Позвоночный канал резко сужен. ADI + зубовидный отросток занимают резервное пространство для спинного мозга – правило Still нарушено
Отсутствие лордоза у детей до 16 лет (рис. 4.8)
Закладка шейного лордоза, как и остальных сагиттальных изгибов позвоночника, происходит во внутриутробном периоде. Возрастной рентгенологической нормы для детей не существует.
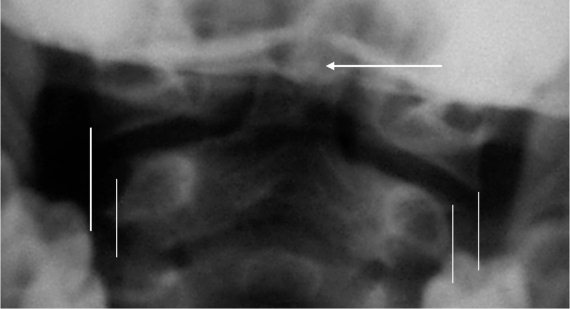
Рис. 4.7. Трансоральная рентгенограмма здорового ребенка 4 лет. Вертикальными линиями ограничены видимые края суставных площадок CI и CII. Стрелкой указано отдельное ядро окостенения верхушки зубовидного отростка, расположенное в седловидной выемке основной части эпистрофея
Выпрямление сагиттального профиля шейного отдела позвоночника у взрослых является показателем патологии и чаще всего рассматривается как признак болевой контрактуры.
Отсутствие лордоза или легкое кифозирование в среднешейном отделе позвоночника обнаруживается на сагиттальных рентгенограммах в среднем положении головы у 14 % здоровых детей с 8 до 16 лет [7]. Делая заключение необходимо учитывать особенности укладки (рис 4.8 В)!
Для дифференциальной диагностики с травматическими изменениями необходимо произвести рентгенограмму с разгибанием, на которой в случае нормы лордоз восстановится.
Частичное захождение передней дуги атланта на зубовидный отросток (рис. 4.9)
Наблюдается у 20 % детей от 1 до 7 лет на рентгенограммах в боковой проекции с разгибанием [6]. Захождение может достигать 2/3 передней дуги CI. Данный феномен объясняется хрящевым строением верхушки зубовидного отростка.
Расширение интерспинального расстояния CI–CII (рис. 4.10)
Расстояние между остистыми отростками – показатель целостности связочного аппарата в шее, и в норме не должно отличаться более чем в 1,5 раза в сегменте выше или ниже исследуемого [5, 6, 7]. У детей это расстояние может резко увеличиваться между CI–CII, что является обычной рентгенологической находкой в норме [5, 7].
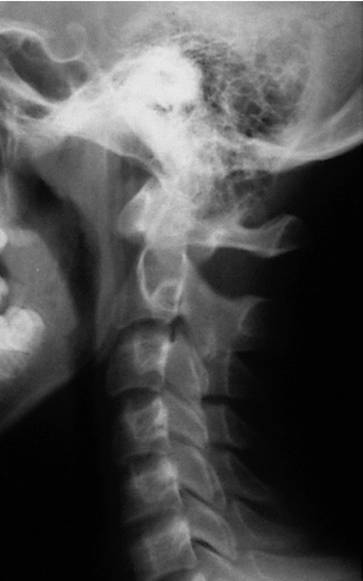
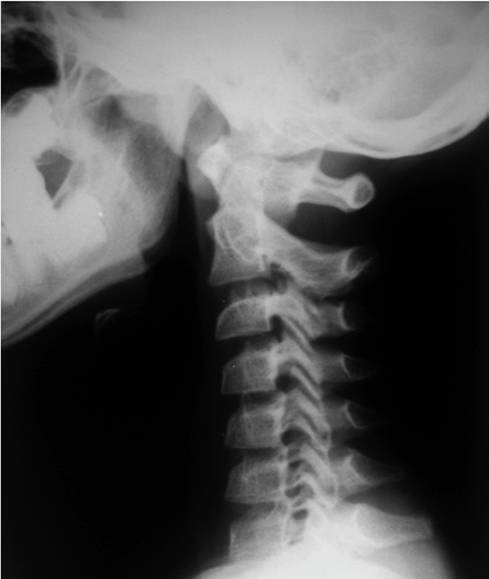
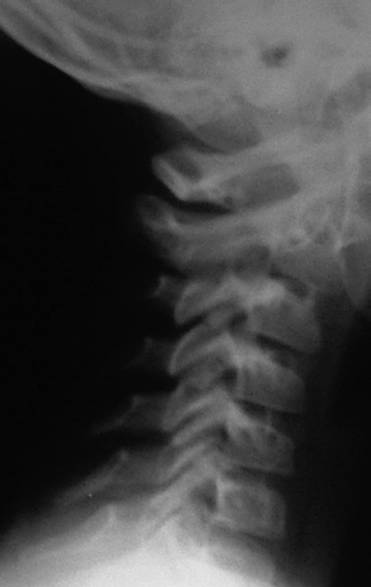
Рис. 4.8. Отсутствие лордоза у детей до 16 лет А – нормальный лордоз у подростка 14 лет.
Б – боковая рентгенограмма здорового ребенка 9 лет. Прямой сагиттальный профиль. Вариант нормы.
В – пологое кифозирование на уровне CII–CV у ребенка 6 лет. Снимок сделан лежа – видна поверхность стола, и голова наклонена вперед. Сагиттальный профиль связан с особенностью укладки
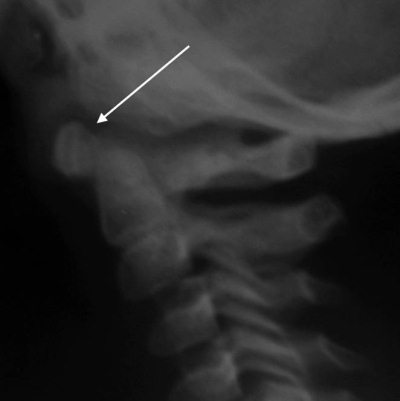
Рис. 4.9. Феномен захождения передний дуги атланта над зубовидным отростком на боковой рентгенограмме здорового ребенка 3 лет
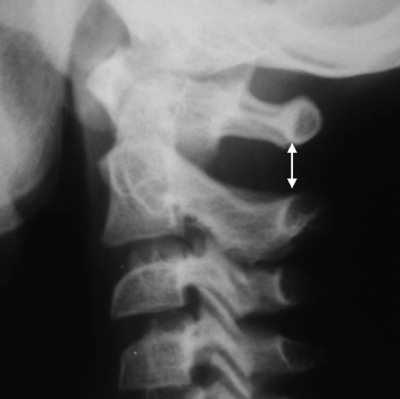
Рис. 4.11. Расширение ретрофарингеального пространства в области взрывного перелома тела CV у ребенка 15 лет (указано стрелкой)
Рис. 4.10. Широкое интерспинальное расстояние CI–CII на рентгенограмме шейного отдела позвоночникам у здорового ребенка 6 лет
Тень паравертебральных тканей перед телами позвонков на боковых рентгенограммах (ретрофарингеальное пространство) – показатель кровоизлияния или отека в результате травмы (рис. 4.11).
Тень до 6 мм у детей на уровне CIII вариант нормы. Для снятия подозрения на травму необходимо повторить снимок на вдохе при разгибании шеи [7].
1. Jones E. T. Fractures of the spine / E. T. Jones, R. T. Loder, R. N. Hensinger //
Fractures in children / eds. C. A. Rockwood Jr. [et al.]. – Philadelphia, 1996. – P. 1023–1061.
2. Henrys P. Clinical review of cervical spine injuries in children / P. Henrys, D. L. Lyne, C. Lifton, G. Salciccioli // Clin. Orthop. – 1977. – N 129. – P. 172–176.
3. Bonadio W. A. Cervical spine trauma in children. General concepts, normal anatomy, radiographic evaluation / W. A. Bonadio // Am. J. Emerg. Med. – 1993. – Vol. 11. – P. 158–165.
4. Campbell’s Operative Orthopedics, 11th Edition / ed. by S. Canale, J. Beaty. – 2008. – 5512 p.
5. Lustrin E. S. Pediatric cervical spine: normal anatomy, variants, and trauma / E. S. Lustrin [et al.] // RadioGraphics. – 2003. – Vol. 23. – P. 539–560.
6. Swischuk L. Imaging of the Cervical Spine in Children. – Springer, 2004. – 141 p.
7. The Cervical Spine, 4th Edition / ed. by C. R. Clark. – Lippincott Williams and Wilkins, 2004. – 1250 p
Когда стоит делать рентген шейного отдела (Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии) позвоночника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Рентген назначается при самых разных симптомах:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- дискомфорт в шее при повороте головы;
- головные боли неизвестного происхождения (может быть, их предпосылкой является остеохондроз или спондилез шейного отдела позвоночника);
- повреждения шеи;
- боли в руках неизвестного происхождения;
- подозрения на развитие дегенеративных болезней шейного отдела позвоночника;
- патологии инфекционного нрава, которые могут навредить позвоночнику;
- некие остальные патологии.
Достаточно нередко конкретно рентген является единственной возможностью установить диагноз, исключить болезни, идентичные по собственной симптоматике.
Что представляет собой патология
Непостоянность шейного отдела позвоночника у детей, или ШОП, представляет собой патологию, при которой отдельные позвонки сдвигаются со собственного физиологически-правильного положения по отношению к общей суставной оси. В итоге этого возникает неконтролируемая свобода движения шейкой и ее перекашивание.
Ввиду того, что шея является основной опорой для головы, а также очень подвижной частью тела, патологические процессы, возникающие тут, сурово усугубляют качество жизни малыша.
Патология многофункциональной непостоянности шейного отдела позвоночника условно разделяется на 4 вида:
- дегенеративная;
- диспластическая;
- посттравматическая;
- постоперационная.
Дегенеративная дефицитность проявляется при наличии суровых болезней позвоночника. Нередко она развивается в итоге остеохондроза. Заболевание диспластического типа появляется при разных аномалиях строения и развития шейных суставов и тканей у малыша. Посттравматический тип заболевания (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) проявляется опосля травм шейного отдела позвоночника. Чрезвычайно нередко это травмы, которые получил ребенок конкретно в процессе собственного рождения.
Постоперационная патология может развиваться как следствие проведенных хирургических операций на шейном отделе позвоночника.
Сущность процедуры
Рентгенографией именуется инструментальное исследование, основанное на внедренье рентгеновского излучения. Это доступный способ, дешевый, и в то же время чрезвычайно информативный.
Рентген шейных позвонков (составляющий элемент (кость) позвоночного столба) посодействует выявить таковые заболевания:
- патологический искревление шейного отдела (деформация позвоночника вперед);
- патологический кифоз шейного отдела (деформация назад);
- остеохондроз шейного отдела;
- межпозвоночная грыжа, протрузия;
- последствия травмы.
Верно установленный диагноз дает возможность назначить адекватное исцеление, чтоб избежать отягощений и необратимых действий, к примеру, компрессии спинного мозга. Она чревата системными расстройствами, что может окончиться частичным или полным параличом.
Каждый, кто ощутил мельчайшую болезненность в шее, должен знать, где сделать рентген шейного отдела позвоночника. Сейчас это не составит труда. Большая часть больниц имеют цифровое рентгеновское оборудование. Пациент получает совершенно маленькую дозу облучения, безопасную для его здоровья.
Потому обследование может быть назначено как в пожилом, так и в детском возрасте. Беременным дамам традиционно не делают рентген (Рентген (Р) — внесистемная единица экспозиционной дозы радиоактивного облучения рентгеновским или гамма-излучением), за исключением каких-либо экстренных вариантов. Проводят диагностику в особых кабинетах, защищенных экранами, предотвращающими проникновение рентгеновского излучения за их пределы.
Внутренние органы обследуемых также накрепко защищают от облучения свинцовыми фартуками и жилетами.
Рентген шейных позвонков показан при последующих симптомах:
- головная боль;
- чувство скованности в шее;
- шум в ушах;
- резкие скачки давления;
- чувство онемения и покалывания в руках;
- затрудненное дыхание;
- мощное головокружение.
Рентгеновское обследование помогает найти патологию только костного аппарата. Ежели разрушены мягенькие ткани, целесообразны другие способы инструментального обследования.
Подготовка чрезвычайно проста: пациенту следует раздеться до пояса, сняв декорации из сплава, так как они могут усугубить качество изображения. Традиционно делают назначение на рентген шейного отдела позвоночника в 2-ух проекциях: передней и боковой. Время от времени создают снимок передней стены шейного отдела сверху, через открытую ротовую полость.
Для высококачественного и точного изображения нездоровой во время обследования должен принять верное положение и лежать совсем бездвижно. Процедура занимает не больше 20 минуток и не несет пациенту никаких противных чувств.
Рентгеновский аппарат является источником рентгеновского излучения слабенькой мощности. На этом и основано его действие. Понятно, что эти лучи имеют способность проходить через поверхности хоть какой плотности.
Все органы и ткани людского тела, в свою очередь, владеют способностью пропускать (ткань легких, мускулы) или задерживать (кости, хрящи) частички рентгеновского излучения.
В итоге, на снимке получаются различные по интенсивности окрашивания участки, надлежащие различным по плотности тканям. Можно просто различить черные и наиболее плотные позвонки и светлые позвоночные диски.
Принципиально сделать рентген шейного отдела позвоночника в 2-ух проекциях, ведь на снимке мы лицезреем двухмерное изображение нездорового органа. Для приятной и объективной картины заболевания вылечивающий доктор сопоставляет два изображения 1-го и того же участка позвоночника.
При зрительном обследовании позвоночника (несущий элемент скелета позвоночных животных (в том числе, скелета человека)) может быть выявлена суровая неувязка. Может быть, позвонки мощно сдвинуты или разрушены, а одна из стен обследуемого позвоночного канала больно деформирована. В таковой ситуации (когда нужно уточнить диагноз), дополнительно может быть назначена рентгенография шейного отдела с многофункциональными пробами.
Многофункциональная проба – это доп условие, используемое при обследовании внутреннего органа, позволяющее сделать диагностику наиболее подробной и информативной.
При исследовании органов (Орган — обособленная совокупность различных типов клеток и тканей, выполняющая определённую функцию в пределах живого организма) опорно-двигательной системы используются лишь механические многофункциональные пробы (благородных металлов — определение различными аналитическими методами пропорции, весового содержания основного благородного металла (золота, серебра, платины,палладия и т. п.) в пробируемом сплаве). Это означает, что рентген шейного отдела позвоночника делается в состоянии, когда пациент полностью сгибает, а потом полностью разгибает шею.
В результате спец имеет снимки патологических состояний органа, которые при обыкновенном обследовании получить нереально. Он просто может диагностировать исходную степень деформации позвонков, остеохондроз шейного отдела на ранешней стадии и остальные заболевания.
Рентгенография позвоночника с многофункциональными пробами — процедура совсем безобидная и безболезненная.
Рентгенография вероятна с младенческого возраста. Есть юные матери, которые настороженно относятся к обследованию такового рода, предполагая, что излучение может неблагоприятным образом воздействовать на самочувствие их малыша. На самом деле угрозы нет.
Участковый педиатр подскажет, где сделать рентген шейного отдела позвоночника малышу. Нужно выбрать поликлинику, в которой имеется современное цифровое диагностическое оборудование.
В этом варианте придется обратиться в личный диагностический центр, оснащенный по крайнему слову мед техники.
Методика проведения рентгенографии (+ греч. gráphō, пишу) — исследование внутренней структуры объектов, которые проецируются при помощи рентгеновских лучей на специальную плёнку или бумагу) ребенку и взрослому человеку одна и та же. Детям тоже делают рентген шейного отдела позвоночника в 2-ух проекциях. Основная сложность ее проведения – сохранение неподвижности пациента во время съемки. Это условие в особенности трудно выполнить детям, которым еще нет 3 лет. Таковым детям не представляется вероятным делать снимки верхнего отдела позвоночника через ротовую полость. Рентген позвоночника с многофункциональными пробами малышам тоже не показан.
В истории заболевания доктор делает отметку о дате и показывает дозу рентгеновского облучения, полученную ребенком. Эта мера покажет, когда схожее обследование можно будет провести вновь.
Обследование такового рода нельзя делать беременным дамам, а также клиентам, у которых есть аллергическая реакция на рентгеновское облучение. Нельзя делать рентген людям, уже получившим не так давно значимую лучевую перегрузку, так как существует риск развития лучевой заболевания.
Большой вес, превосходящий 150 кг, тоже может явиться препятствием для рентгенографии, так как будет трудно сделать высококачественный, информативный снимок.
Рентгенографию позвоночника с многофункциональными пробами нельзя делать людям, у которых этот орган травмирован или есть механические повреждения костной ткани.
Рентген нельзя делать беременным дамам
Разные травмы и заболевания органов опорно-двигательной системы лишают нас активности и усугубляют качество жизни. Из всех исследовательских способов более всераспространен конкретно рентген шейного отдела позвоночника, что указывает, как уязвима эта область людского организма.
Это более безопасный и высококачественный способ диагностики. Он неплох тем, что все имеющиеся больные состояния выявляются на ранешних стадиях.
В большая части вариантов можно достигнуть исцеления, не прибегая к лечущее средствам и оперативным вмешательствам, а используя средства реабилитации по назначению спеца (ЛФК, массаж, оптимальное питание).
Что таковое подвывих шейного позвонка
Подвывих шейного позвонка – это патологический процесс, при котором происходит частичная утрата связи 2-ух расположенных вблизи позвонков. В большей степени встречается поражение атланта (С1).
Наиболее томные травмы содействуют полной утрате контакта меж суставными поверхностями, при котором сохраняется целостность костной ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей), то есть к полному вывиху шейного отдела позвоночника.
Болезнь возникает при хоть какого рода ушибах, падениях, ударах и резких поворотах шеи. При скудных симптомах патологическое состояние не постоянно выявляют вовремя. Отсутствие терапии приводит к развитию суровых отягощений, грозящих жизни нездорового (ишемия и отек головного мозга, ухудшение зрительной функции, у детей вероятны расстройства походки).
Смещение позвонков, появившееся в итоге падения или авто трагедий может сочетаться с поражениями остальных частей тела, таковых как перелом конечностей и позвонков, черепно-мозговая травма, травм грудной клеточки.
Читайте также: