Сколиоз 2 степени клиновидный полупозвонок
Клиновидные полупозвонки являются часто встречающейся аномалией у маленьких детей. Патология характеризуется ярко выраженным искривлением позвоночника в различных направлениях. У таких пациентов развивается кифоз и нарушение легочного дыхания. Своевременное терапевтическое воздействие позволяет эффективно восстановить здоровье пациента. Лечением должен заниматься только квалифицированный специалист. Самостоятельное лечение может вызвать ухудшение ситуации и развитие хронического заболевания.
Виды патологических изменений костного каркаса
Аномальное развитие позвоночного сегмента может произойти под влиянием различных факторов. Часто патологические позвонки располагаются на верхней части грудного отдела столба. При этом наблюдается зеркальное расположение полупозвонков на различном уровне. Такое расположение называется альтернатирующим и часто встречается при неправильном внутриутробном развитии.
Клиновидная форма позвонка характеризуется наличием в сегменте половины дуги и клиновидного отростка. Позвонок может иметь только одно ядро. В столбе может встречаться одиночное, двойное или множественное включение полупозвонком. Особое значение имеет их расположение. Специалисты выделяют три вида локализации полупозвонков:
- На передней части столба;
- Задняя поверхность позвоночника;
- Боковая локализация.
Расположение патологического позвонка зависит от ядра окостенения. Если у сегмента недоразвито переднее ядро, то патология будет диагностироваться на передней поверхности позвоночника. При заднем расположении наблюдается недоразвитие заднего ядра окостенения. Боковая деформация часто влечет появление горба у детей.
Полупозвонки располагаются обычно зеркально. Наличие нескольких деформированных сегментов на одной стороне встречается редко.
Если же полупозвонки расположены на одной оси, то наблюдается бабочковая форма сегмента. У многих детей наблюдается боковая форма деформации. При этом недоразвитый позвонок располагается между здоровыми сегментами. На снимке наблюдается внедрение костного клина между позвонками.
Причины появления патологии

Развитие полупозвонков разделяется на две основные группы:
- Внутриутробное деформирование;
- Приобретенная форма заболевания.
Основной тип развития клиновидной формы происходит при патологическом внутриутробном развитии младенца. Зависит она от различных факторов, которые вызывают изменение в течение беременности. У многих детей выявляется генетическая форма заболевания. Такое развитие происходит у ребенка, родители которого имеют патологию в анамнезе. Также на характеристику здоровья влияет неправильный образ жизни беременной женщины. На это может повлиять неправильное питание, вредоносное воздействие окружающей среды, получение травм во время беременности, наличие дополнительных сопутствующих заболеваний.
Приобретенная форма заболевания развивается у людей в различном возрасте. У детей такие изменения происходят из-за получения различных травм в области позвоночника. При этом нарушается окостенение мягких сегментов. Это влечет к быстрому изменению формы позвонков. Полупозвонки можно устранить в течение 2–3 лет после их появления. Если лечение не осуществляется, происходит стойкое окостенение, которое плохо поддается терапии.
Также клиновидная форма полупозвонка может выявиться вследствие заражения ребенка воспалительными заболеваниями. Хронический воспалительный процесс влияет на работу иммунной системы. Организм перестает защищаться, происходит активизация аутоиммунной системы. Система предназначена для выведения различных патогенных микроорганизмов из кровяного русла. При сильном упадке иммунитета система начинает разрушать коллагеновые волокна. Они входят в состав всех суставных тканей. При этом у ребенка образуются множественные клиновидные включения. Такая форма заболевания влияет на дальнейшую жизнь пациента. Восстановление происходит не во всех случаях.
У взрослых людей патология выявляется в нескольких случаях. На клиновидное изменение полупозвонков влияет получение сильной травмы костной ткани, дегенеративные процессы в позвоночнике, наличие сильных иммунных изменений. Заболевание во взрослом возрасте плохо поддается терапевтическому воздействию. Патология сохраняется до старости.
Деформация позвонков может произойти и при наличии серьезных суставных заболеваний. Так изменение формы выявляется при рахите. Рахит оказывает патологическое влияние на затвердевание костей. Окостенение позвонков при рахите частичное. Процесс можно восстановить при своевременной диагностике рахита. Также дегенеративные изменения наблюдаются у пациентов, переболевших полиомиелитом. При этом заболевании у больных происходит сильное изменение формы всего костного каркаса.
Симптоматика патологии
Клиновидное формирование полупозвонков сопровождается сопутствующими изменениями в организме. Признаками патологии служат такие проявления, как:
- Наличие болевого синдрома у больного;
- Изменение формы позвоночника;
- Ухудшение осанки;
- Нарушение кровообращения в спинном мозге;
- Кислородная недостаточность тканей.
Многие пациенты жалуются на болевые ощущения различной интенсивности. Боль может носить мимолетный характер и быть слабовыраженной. При сильном искривлении столба выявляется режущая острая боль на пораженном участке. Снятие боли анальгезирующими средствами долго эффекта не оказывает. Синдром возвращается через несколько часов после последнего приема препарата.
Видимым симптомом является изменение формы позвоночника. Выявить незначительное изменение можно при помощи несложных манипуляций. Больной принимает прямостоячее положение и тянется головой вверх. После этого пациенту необходимо наклониться вперед. На поверхности кожи выделяются позвонки. Если форма столба при этом меняется, необходимо обратиться за консультацией к специалисту. Сильная клиновидная деформация же вызывает рост горба на пораженном участке. Такие изменения влекут ухудшение осанки, быструю утомляемость человека.
При этом заболевании нарушается работа спинного мозга и сосудистой системы. Сжатие нервных окончаний приводит к появлению головных болей. Нередко они сопровождаются головокружением и шумом в ушах.
Кифозные изменения в столбе оказывают патологическое влияние на грудную клетку. Она меняет свою форму, органы при этом смещаются. Они давят на диафрагму и легкие. Объем легких значительно уменьшается. Кислорода в кровь поступает меньше. У больного наблюдается кислородная недостаточность. Он не может полноценно двигаться, тяжелые физические нагрузки становятся недоступными.
Не стоит относиться к заболеванию легкомысленно. Патологические изменения влекут развитие различных осложнений. При клиновидных полупозвонках у пациентов часто диагностируются следующие недуги:
![]()
Гипертоническая болезнь;- Потеря двигательной активности;
- Миокардические патологии;
- Желудочно-кишечные изменения;
- Неврологические заболевания мышечного каркаса.
Опасным осложнением является гипертоническая болезнь. Она развивается из-за сильной нехватки кислорода и нарушения работы спинного мозга. При этом происходит усиление кровообращения. Организм пытается компенсировать нехватку молекул кислорода. Стенки сосудов расширяются, становятся тонкими и хрупкими. Кровоток влечет повышение артериального давления. Под влиянием этих изменений происходит усиление сократительной функции миокарда. Он начинает часто сокращаться, его стенки меняют форму. Миокардические изменения могут вызвать инфаркт.
Желудочно-кишечные патологии развиваются из-за изменения расположения органов пищеварения. При кифозном искривлении наблюдается смещение поджелудочной железы. Она перестает вырабатывать достаточное количество фермента. У больного повышается кислотность, нарушается расщепление пищи. Такие изменения вызывают нарушение работы кишечника. У больного могут выявиться длительные и стойкие запоры.
Клиновидный позвонок оказывает пагубное влияние на состояние нервных окончаний столба. У многих людей с данным диагнозом происходит передавливание нервных корешков лишним позвонком. Процесс влечет развитие хронического болевого синдрома.
Диагностирование патологических процессов в позвоночном столбе
Патология требует тщательной медицинской диагностики. Для выявления деформированных полупозвонков используются следующие методы:
- Магнитно резонансное исследование;
- Рентгенографическое изучение;
- Ультразвуковая диагностика.
Изучение позвоночного столба точнее проводится при помощи магнитно резонансного обследования. Данный аппарат позволяет внимательно изучить строение позвоночника, наличие различных новообразований в столбе, определить характер заболевания. МРТ столба позволяет точно установить характер и локализацию проблемы.
Менее эффективным методом исследования является рентгенография. Данный метод позволяет установить патологические изменения только на небольшом участке. Полный снимок столба не позволяет обнаружить патологические процессы. Частое же излучение противопоказано людям.
Терапия проводится различными методами. Основным видом лечения считается консервативный метод. Он заключается в мануальном воздействии на деформированный полупозвонок. Больному назначается курс медицинского массажа, подбираются упражнения для восстановления положения столба. Более сложные изменения в позвоночнике можно устранить только хирургическим путем. Время оперирования и способ проведения вмешательства подбирается для каждого пациента строго индивидуально. Основное же лечение заключается в своевременной профилактике.
Патологические изменения в позвоночном столбе влияют на жизнедеятельность человека. Своевременное обращение к специалисту поможет быстро восстановить качество жизни.
Сколиоз 2 степени часто начинается незаметно. Прогрессирование патологии чревато печальными последствиями. Отсутствие своевременного лечения приводит к необратимым изменениям костных структур, мышц и сосудов.
Прочитайте наш материал, и Вы узнаете, как избежать осложнений, избавиться от сколиоза второй степени, быть полноценным и здоровым человеком.
Содержание
Что такое сколиоз?
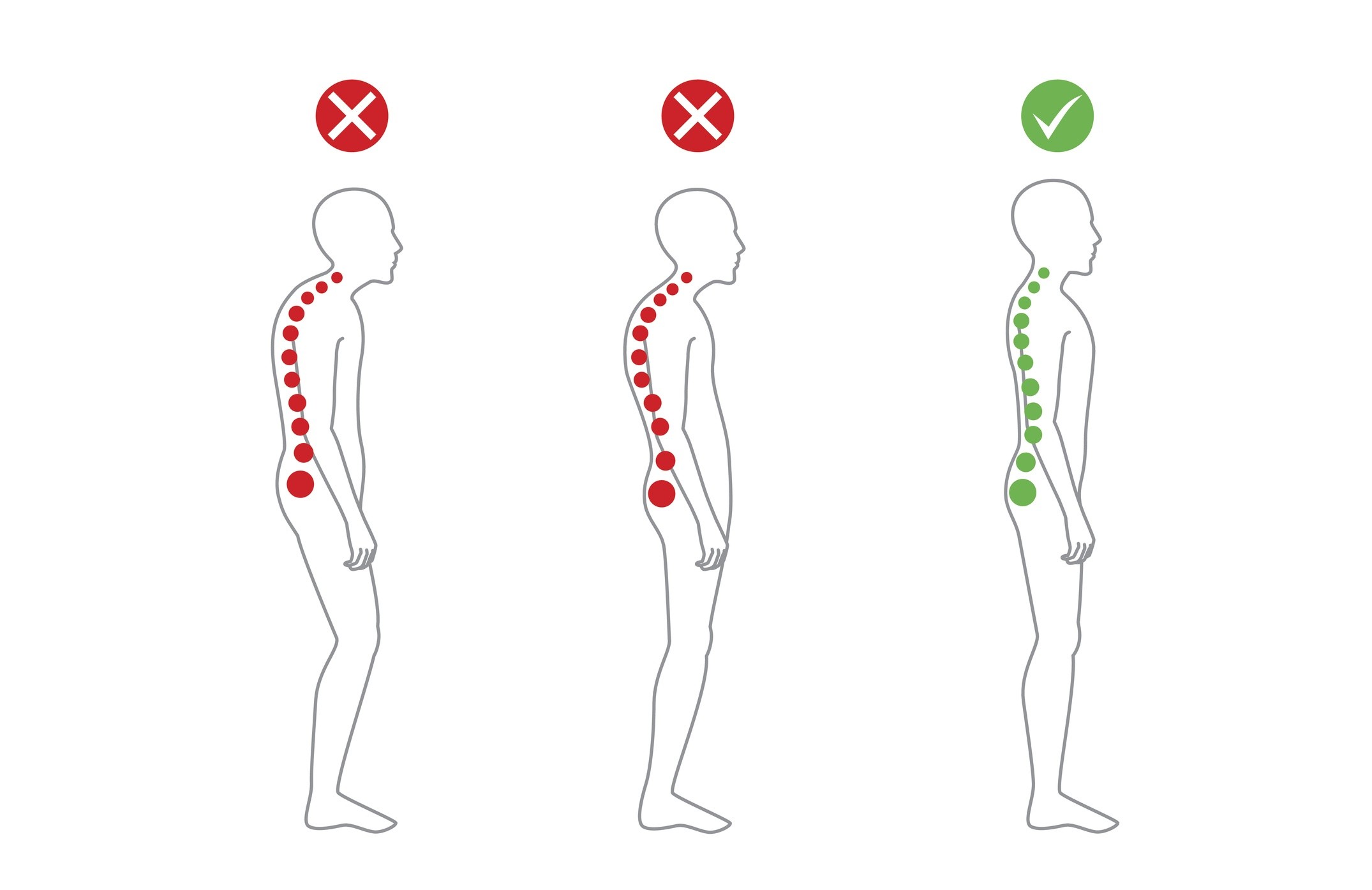
Сколиоз 2 степени – это искривление позвоночника в боковой плоскости.
До 90% взрослого населения в той или иной мере подвержены изменениям структуры позвоночного столба. Обычно сопутствует заболеванию остеохондроз. Он вызывает разрушение, деградацию и деформацию межпозвоночных дисков. Поражаются разные отделы позвоночника.
На начальной стадии его трудно обнаружить визуально.
Если искривление достигает второй степени, будет заметно опущение одного плеча или разница в длине ног.
Опасен сколиоз тем, что на первых стадиях он никак себя не проявляет, а в запущенной форме проявляется изменениями в структуре позвонков, суставов и может привести к инвалидности.
Причины заболевания
Развитие патологического процесса начинается с раннего возраста.
Во время активного роста костного скелета, подростки:
Все это приводит к искривлению позвоночника у подростка – сколиозу 1 степени.
Игнорирование первой стадии сколиоза может привести к дальнейшему прогрессированию заболевания.
В молодом возрасте, можно легко снизить угол искривления. Проще всего это сделать до 22 лет.
Причиной сколиоза 2 степени может быть врожденное нарушение строения позвоночного столба.
Важно! Врожденные или наследственные дефекты позвоночника редко поддаются классическим методам лечения в полной мере.
Полезное видео о причинах сколиоза:
Симптомы сколиоза 2 степени

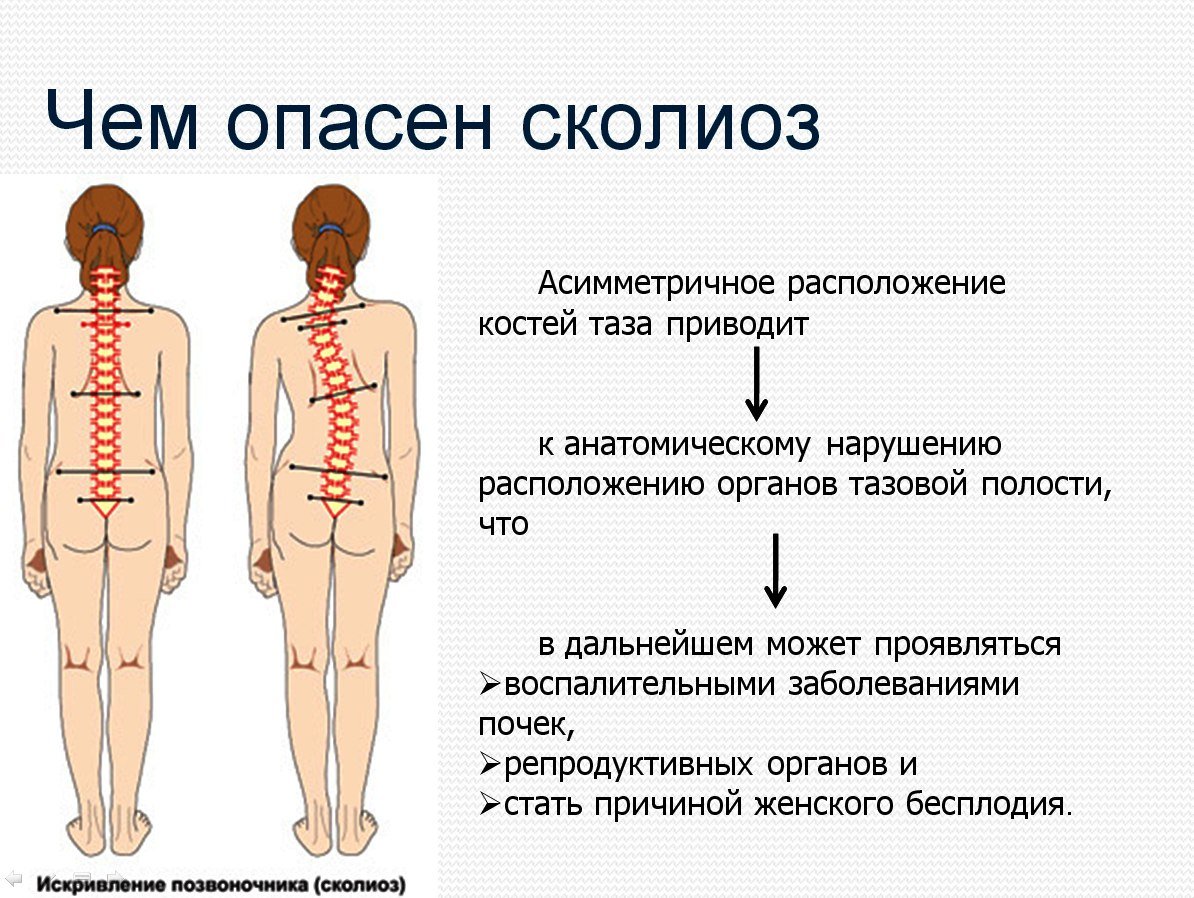
- Наблюдается асимметрия лопаток, плеч;
- Нарушается осанка;
- Спина становится сутулой;
- Из-за спазма мышц или выпячивания ребер, образуется горб в области искривления;
- Руки или ноги могут быть визуально разной длины;
- Сильно устает спина;
- При долгом нахождении в одном положении возникает дискомфорт;
- Чувствуется боль в позвоночнике.
При игнорировании заболевания, искривление продолжает прогрессировать.
Разновидности сколиоза по отделам позвоночника
Сколиоз 2 степени имеет разные формы искривления:
- С-образную;
- S-образную;
- Z-образную.
С-образный сколиоз имеет одну дугу искривления, S-образный – две; Z-образный – три.
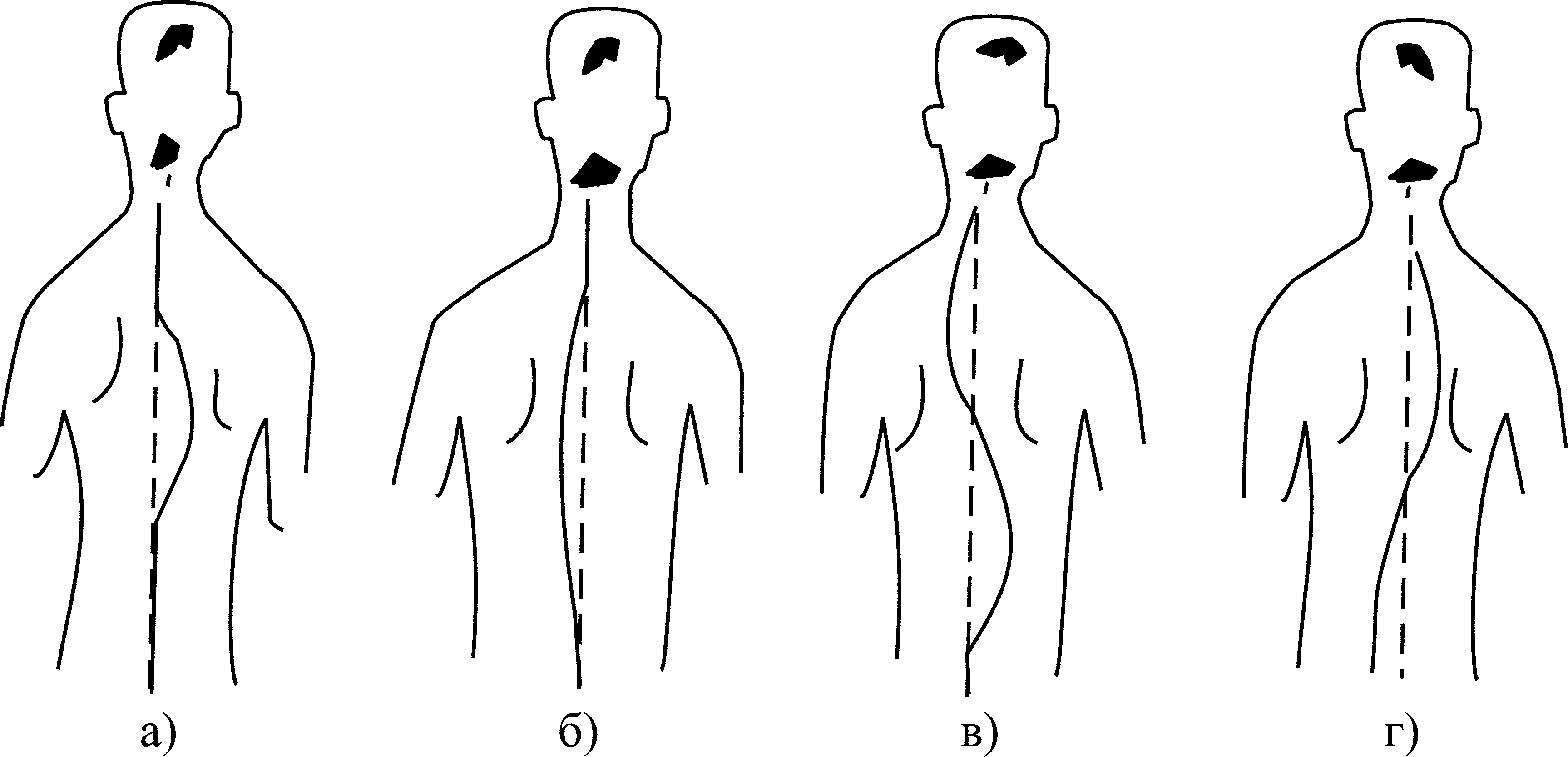
По отделам позвоночника, где может возникнуть сколиоз 2 степени, выделяют:
- Шейно-грудной – деформируются 4 и 5 позвонки.
- Грудной – повреждаются 6 и 7 позвонки; присутствует явная асимметрия тела – лопатки и плечи находятся на разном уровне; происходит деформация грудной клетки и нарушается работа внутренних органов; появляется горб.
- Поясничный. Сколиоз поясничного отдела позвоночника чаще имеет левый угол наклона, реже правый. Обнаружить его сложно, часто пациент путает заболевание с остеохондрозом. Диагностировать сколиоз 2 степени поясничного отдела может только опытный ортопед.
- Грудопоясничный. Деформируются 10 и 11 позвонки. Развивается небыстро, трудно поддается лечению. Данный вид сколиоза является довольно частым и часто сопровождается остеохондрозом.
Методы лечения сколиоза 2 степени
Лечится ли сколиоз?
Основная проблема сколиоза второй степени – он практически не поддается лечению классическими методиками.
Симптомы можно приглушить, устранить болевые ощущения, немного уменьшить угол искривления, но полностью вылечить его не удастся, даже в юном возрасте.
Связно это с тем, что процесс деформации позвоночника уже запущен.
Важно!Нарушается структура межпозвонковых дисков, кровообращение, работа внутренних органов и спинного мозга.
Как исправить сколиоз, если выявлена 2 стадия?
В связи с тем, что сколиоз 2 степени не поддается терапевтическому лечению, задача ортопеда, невролога одна – остановить процесс прогрессирования заболевания.
Процесс этот не быстрый, требует от пациента выполнения всех рекомендаций врача.
Только от человека и его подхода к лечению зависит эффективность проводимой терапии.
Только после констатации наличия сколиоза, назначается прием медикаментов, которые частично восстанавливают и останавливают процесс деградации хрящевых дисков.
Необходимо принимать препараты, которые повышают иммунитет и витамины.
Только комплексный подход позволит получить хороший результат.
Полный курс состоит из:
- Медикаментозной терапии;
- Лечебной физкультуры;
- Посещения кабинета массажа;
- Физиопроцедур;
- Занятий плаванием и ЛФК;
- Курсов мануальной терапии.
Нередко, пациенту предлагается хирургическое вмешательство.
Прим медикаментов всегда идет в комплексе с назначением лечебной гимнастики.
Преимущество ее в том, что упражнения при сколиозе 2 степени можно делать дома, в любое удобное для пациента время.
Физическая активность нужна для укрепления мышц позвоночника, улучшения кровообращения и питания мышечного каркаса. Наличие крепких мышц предотвращает дальнейшую деформацию позвоночного столба.
Перед началом занятий, необходимо сделать разминку, совершить круговые движения головой, плечами, руками, туловищем.
При выполнении круговых движений туловищем руки держат на поясе. Число повторений – 5 – 25 раз.
После разминки, переходят к основным упражнениям:
- Лежа на спине сделать ногами ножницы (15 раз).
- На животе, делать лодочку, поднимая то ноги, то корпус тела.
- Встать на четвереньки, прогибать и выгибать спину.
- Стоя с прямой спиной, расположить руки вдоль корпуса и пытаться свести лопатки вместе.
Каждый комплекс упражнений повторяют, по 2 – 4 подхода. Начинать занятия лучше вместе с инструктором для того, чтобы избежать травм.
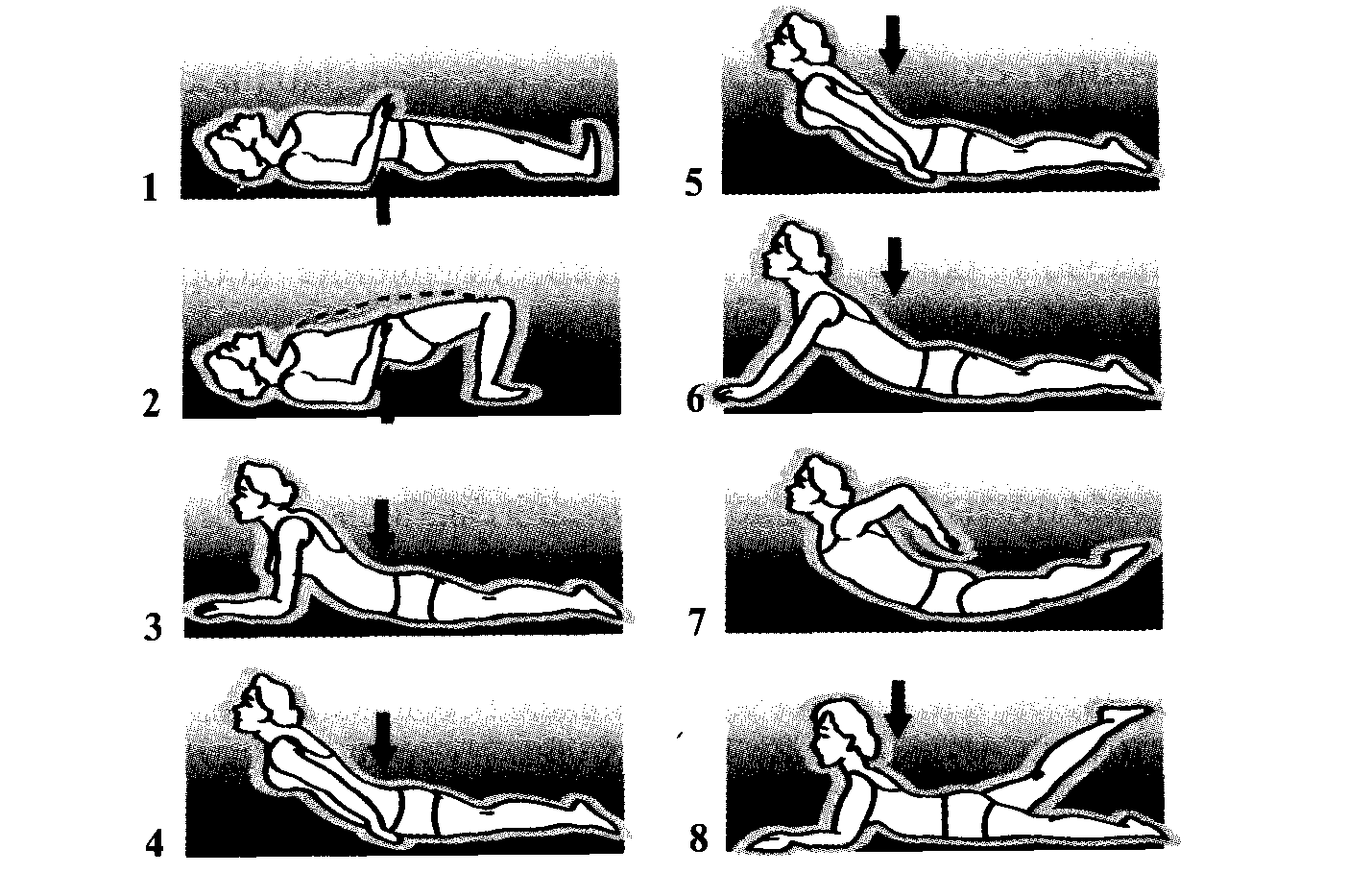
В заключении, необходимо вначале походить на пятках с руками за спиной, потом походить на носках с поднятыми вверх руками.
Время ходьбы – 30 секунд для каждого упражнения.
Лечебную гимнастику выполняют каждый день, увеличивая количество подходов.
При наличии сколиоза грудного отдела позвоночника, к общему комплексу, добавляется дыхательная гимнастика.
Комплекс при сколиозе 2 степени подбирается ортопедом в индивидуальном порядке. Самостоятельно выбирать упражнения не рекомендуется.
Массаж при сколиозе направлен на ослабление патологического тонуса мышц и улучшение кровообращения. Назначают спокойный массаж с минимальным воздействием на позвоночник.
При правостороннем сколиозе интенсивно массируется левая сторона спины. Если сколиоз левосторонний – правая. Для достижения эффекта, необходимо посетить минимум 10 сеансов массажа. Массажист должен иметь соответствующую квалификацию. Курсы массажа назначают регулярно – 2 раза в год.
Внимание! Слишком интенсивный массаж может вызвать обострение заболевания.
Посещение бассейна не только отличный спорт, но и лечебная процедура. Заниматься при сколиозе 2 степени нужно с опытным тренером. Специалист подбирает темп занятий и правильные лечебные упражнения. Тренер следит за качеством и правильностью их выполнения.
Лечебное плавание позволяет укрепить мышцы, снизить степень искривления позвоночника.
Упражнения позволяют улучшить состояние мышечного каркаса, укрепить позвоночный столб, оздоровить спину. Важно понимать, все способы направлены на растяжение позвоночника, создание крепкого мышечного каркаса и восстановление кровообращения.Простая зарядка не поможет при выраженном искривлении, важно подобрать правильный комплекс упражнений.
При выполнении рекомендаций, Вы не только избавитесь от болевых ощущений, которые вызваны наличием сколиоза и остеохондроза, но и от сопутствующих заболеванию проблем, например, головной боли. Главное преимущество – все упражнения можно выполнять дома, в любое время.
Незаменимым помощником в проведении домашних упражнений является тренажер-массажер Древмасс. Он разработан специально для пациентов, имеющих проблемы с позвоночником. Тренажер сертифицирован.
Достаточно всего 5 минут занятий в день, и Ваша спина будет вам благодарна.
Многие пациенты со сколиозом и остеохондрозом пользуются данным массажером и оставляют только положительные отзывы.
Смотрите схему занятий на тренажере Древмасс в следующем видео:
Не исключено, при наличии сколиоза 2 степени, ношение специального корсета. Он поддерживает спину, таким образом, уменьшает нагрузку на позвоночник. Изготовляются корсеты в индивидуальном порядке для каждого пациента.
Для этого делается модель в режиме 3d на компьютере и создается слепок корпуса пациента.
Полезен ли корсет?
Постоянное ношение корсета при сколиозе может быть не всегда полезно. Мышечный каркас ослабляется и не выполняет основной функции. Если Вы носите корсет, не стоит забывать выполнять нужные упражнения и давать достаточную нагрузку.
Нужна ли специальная кровать при сколиозе?
Нередко врачи рекомендуют людям со сколиозом спать на наклонных кроватях с жестким ортопедическим матрасом. Это не избавляет от заболевания, но снижает нагрузку на спину и делает комфортным пребывание в лежачем положении.
Лечебная физиотерапия позволяет с помощью электро-импульсов воздействовать на мышцы позвоночного столба и улучшить кровообращение. Сколиоз первой степени с помощью физиотерапии можно даже вылечить. При наличии сколиоза 2 степени, лечебная процедура имеет хороший вспомогательный эффект.
Опытный мануальный терапевт знает все тонкости своей работы и не навредит пациенту, а только улучшит его состояние.
Сколиоз 2 степени у взрослых и детей не нуждается в обязательном хирургическом вмешательстве. Чаще операции назначают, когда заболевание перешло в 3 или 4 степень.
Если имеется выраженная деформация, боль и параличи, операции не избежать. Перед хирургическим вмешательством, необходимо обследовать пациента на наличие противопоказаний.
Можно ли вылечить сколиоз второй степени при помощи операции?
Осанку исправляют с помощью металлических штифтов, которые позволяют зафиксировать позвоночник в ровном положении.
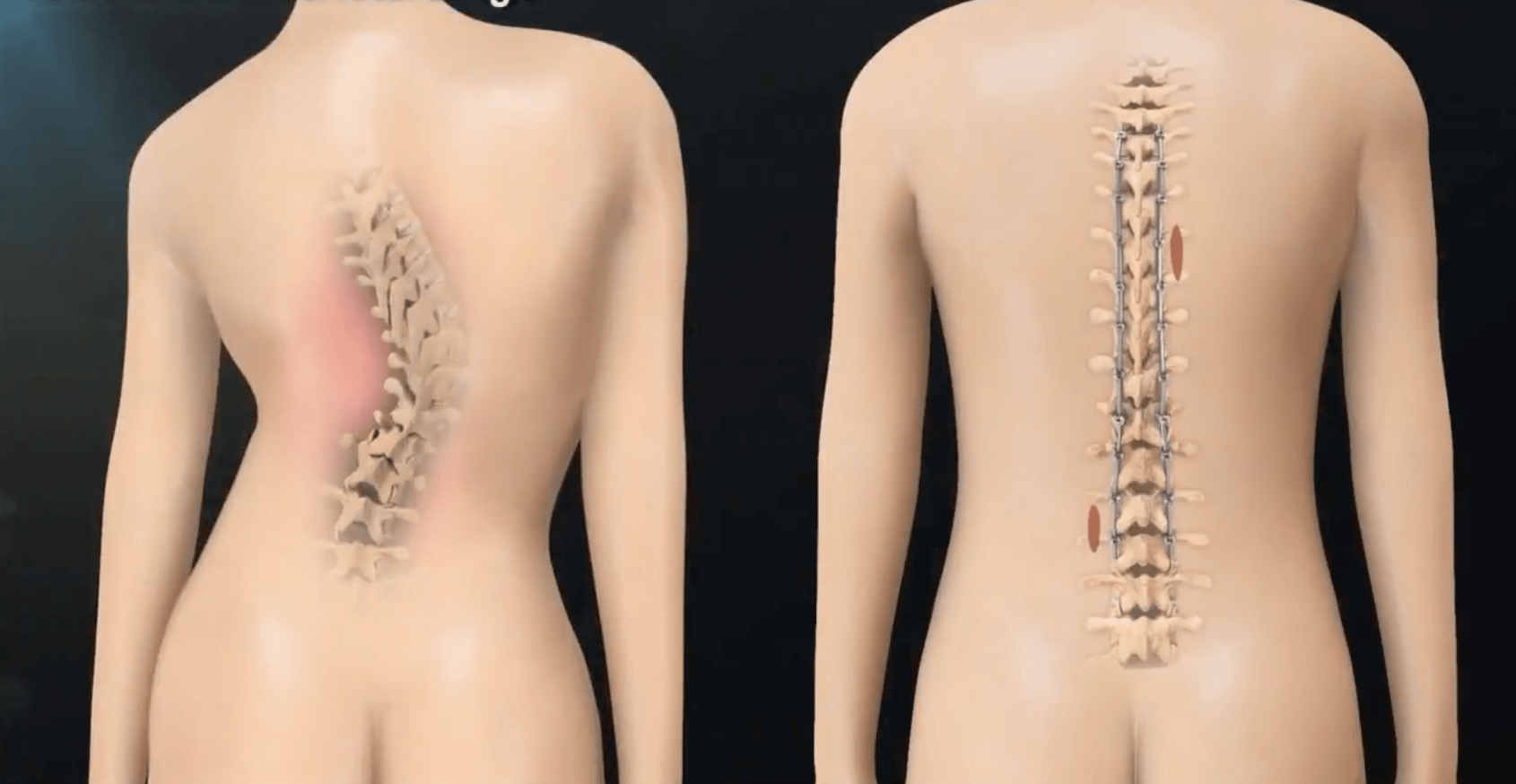
Помните! Любая операция на позвоночнике имеет свои последствия. Даже при удачном завершении манипуляции, процесс восстановления достаточно длительный и требует значительных усилий от пациента.
Как вылечить сколиоз 2 степени?
Основная методика, которая позволяет снизить степень искривления позвоночного столба, это систематические упражнения.
Только регулярные занятия помогут контролировать заболевание и убрать болевые ощущения. Применение специальных тренажеров значительно усиливает эффект от обычной ЛФК.
Профилактика сколиоза
Профилактика заболевания проста. Важно следить за здоровьем позвоночника, начиная со школьного возраста. Легче не допустить формирование детского сколиоза, чем потом лечить его последствия.
- Исключать асимметричные нагрузки;
- Вести подвижный образ жизни;
- Не пребывать долго в сидячем положении;
- Правильно питаться;
- Не переутомляться и высыпаться;
- Чаще бывать на свежем воздухе.
Стоит приучать ребенка держать ровно спину: всегда и везде.
Взрослым важно заниматься видами спорта, которые благоприятно воздействуют на позвоночный столб: плавание, пилатес, йога.
Если Вы заметили малейшие признаки искривления позвоночника, начинайте домашние тренировки с помощью тренажера Древмасс, это будет лучшей профилактикой и предотвратит прогрессирование процесса.
Заниматься можно в домашних условиях, при этом достаточно 5 минут в день.
Смотрите видео: 5 советов по укреплению спины:
Берут ли в армию со сколиозом?
Сколиоз второй степени не является противопоказанием для службы в армии, если:
- Угол отклонения до 17 градусов;
- Отсутствуют жалобы и боли.
В случае если юноша испытывает головные боли, тошноту, постоянно чувствуется онемение конечностей, есть боли в позвоночнике, имеются зафиксированные систематические жалобы – он освобождается от призыва.
Важно! Все патологические изменения должны быть зафиксированы в медицинской карте призывника. Единовременные боли в позвоночнике не являются ограничением для службы в армии.
В карте должны быть указаны систематические обращения к врачу, заключение специалиста. Только при наличии данных факторов, медицинская комиссия в военкомате может признать ограничено годным, и направить в запас.
Какие нагрузки противопоказаны при сколиозе 2 степени?
Общими противопоказаниями для всех пациентов, у которых имеется сколиоз второй степени, являются:
- Занятия боксом, тяжелой атлетикой, футболом, хоккеем, волейболом, баскетболом;
- Фитнес с гантелями: выпады, приседы;
- Марафонский бег.
Что нельзя делать при искривлении позвоночного столба?
При данном заболевании запрещены активные, травмоопасные виды спорта. Следует избегать неравномерных нагрузок.
Это лишь общие ограничения. В каждом индивидуальном случае, возможны корректировки. Если Вы хотите заниматься спортом, при наличии данного заболевания позвоночника, необходима консультация с опытным травматологом.
Что делать, если болит спина при сколиозе второй степени
Каждый сам выбирает для себя оптимальное решение. Можно обратиться к именитым специалистам, посещать постоянно массажи, процедуры, заниматься на дорогостоящем оборудовании. Или постоянно пить болеутоляющие таблетки.
Для того чтобы получить хороший эффект, часто достаточно наладить правильную систему домашних тренировок на тренажере Древмасс. Посмотрите отзывы тех, кто уже начал заниматься и получил первый результат.
Методики действительно работают, это доказано на практике и подтверждено врачебным опытом.
Просто закажите тренажер и начните занятия.
Желаем отличного здоровья и хорошего самочувствия!
Ваша команда Drevmass

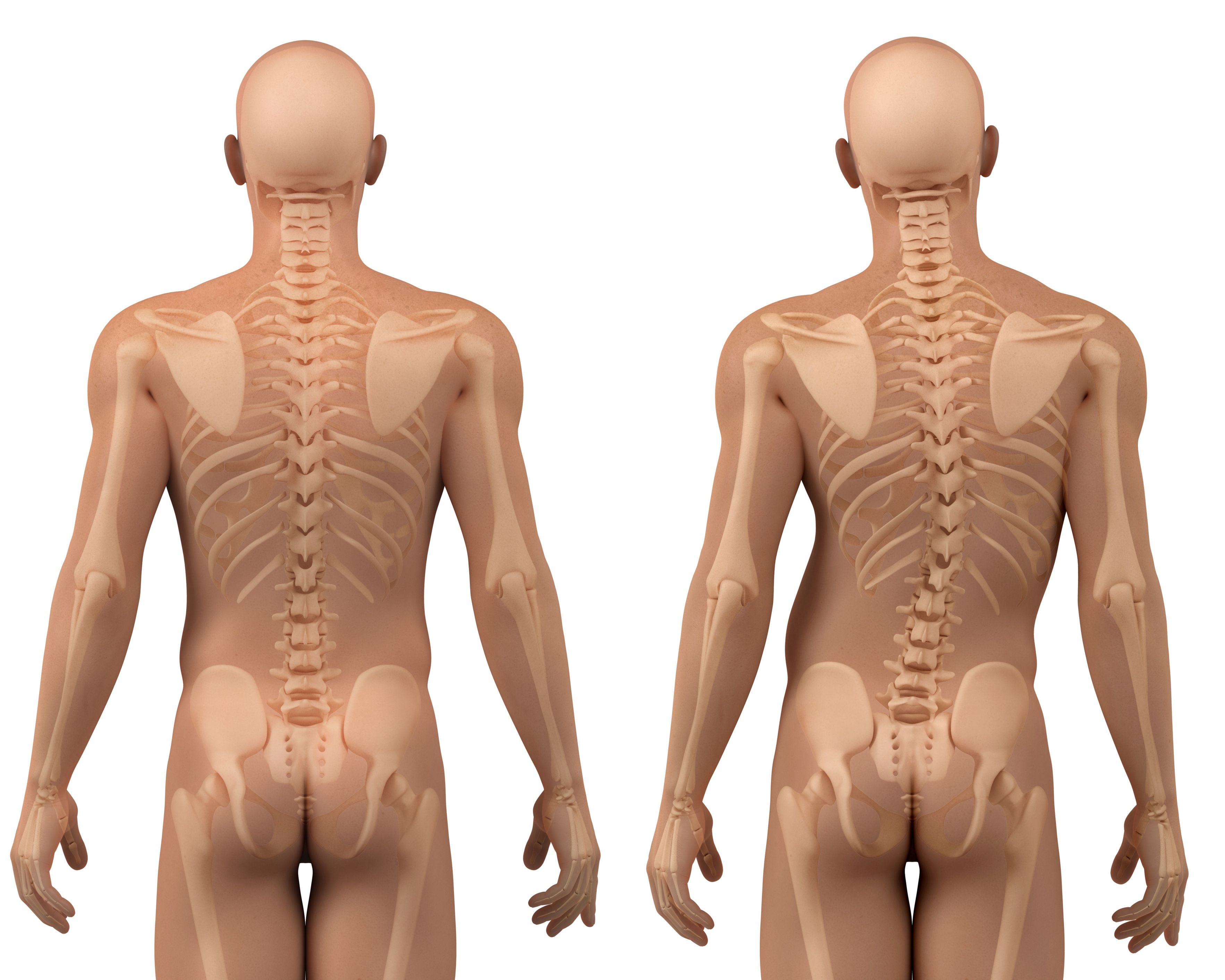
Клиновидные позвонки или полупозвонки представляют собой распространенную аномалию формирования позвонка, характеризующуюся недоразвитием переднего или бокового отдела его тела.
Клиновидные позвонки могут формироваться в разном возрасте, как в период внутириутробного развития, так и у взрослых людей вследствие различных факторов.
Что представляет собой? ↑
В отличие от обычных, клиновидные позвонки состоят из полудуги с отростком и полутела.
Они могут быть:
- одиночными;
- двойными;
- множественными.
Два клиновидных позвонка, расположенных на разной высоте и с противоположных сторон, называют альтернатирующими.

Если неправильно сформировавшихся позвонков три и более — возникает широкое нарушение сегментации.
Тело позвонка может состоять и из двух клиновидных половин, которые сходятся вершинами, в результате чего возникает бабочковидная аномалия развития.
Односторонние двойные и тройные полупозвонки диагностируются достаточно редко, но их практически невозможно выявить при рентгенографии, необходимо достаточно дорогое и сложное изучение макропрепаратов позвоночника.
Кроме того, клиновидная деформация тел позвонков может быть:
- передней;
- задней;
- боковой.
Передняя клиновидная деформация тел позвонков развивается вследствие недоразвития переднего ядра окостенения. Задняя — вследствие недоразвития заднего ядра окостенения.
Именно данный вид деформации часто становится причиной появления горба.

Фото: горб при клиновидной деформации позвонков
Боковой клиновидный позвонок имеет форму клиновидной костной массы, внедрившейся между двумя нормальными позвонками.
Такие позвонки могут быть одинарными и двойными (на разной высоте с двух сторон), чаще всего формируются в верхнем поясничном или нижнем грудном отделах, в шейном встречаются крайне редко.
Причины появления полупозвонков ↑
Количество случаев врожденных патологических изменений в позвоночнике, в том числе появления клиновидных позвонков, увеличивается с каждым годом.
- Генетические факторы (болезнь Шейерман-Мау, которая чаще всего диагностируется у мальчиков в возрасте от 14 до 16 лет и передается по наследству как по женской, так и по мужской линии, через поколение);
- Инфекционные заболевания и заболевания эндокринной системы, гипертоническая болезнь, перенесенные беременной женщиной;
- Стрессы во время беременности;
- Нерациональное питание беременной;
- Проживание в экологически-неблагоприятном регионе;
- Вредные условия труда.
У детей, родившихся здоровыми, клиновидный полупозвонок может сформироваться в младенческом, дошкольном или подростковом возрасте в результате:
- травм спины;
- перенесенных инфекционных, воспалительных и гранулематозных заболеваний.
Фото: деформация грудной клетки, вызванная клиновидными позвонками
Наличие врожденных клиновидных позвонков в грудном отделе – один из основных факторов, способствующих развитию тяжелых форм кифоза, то есть искривления позвоночника, вызывающего горбатость или сутулость.
При отсутствии адекватного лечения в течение 2-3 лет болезнь приводит к стойкой деформации грудного отдела позвоночника, в котором ограничивается подвижность, и уплощению грудной клетки. Помимо болей в спине, ограничения подвижности, со временем данные заболевания вызывают нарушения в работе сердечно-сосудистой системы, уменьшению жизненной емкости легких.
Клиновидная деформация позвонков у взрослых может сформироваться в результате:
- травм;
- дистрофических процессов;
- метастатических поражений.
Симптомы и признаки заболевания ↑
Основными причинами, приводящими пациентов с клиновидной деформацией позвонков в кабинет врача, являются:
- боли в спине различного характера и интенсивности;
- быстро возникающая усталость;
- нарушение осанки — от незначительных до появления горба, затрудняющего движения.
- головные боли (при клиновидной деформации позвонков шейного отдела).

Фото: искривление грудной клетки при клиновидных позвонках
Чем опасна? ↑
Клиновидная деформация тел позвонков – достаточно серьезное заболевание, которое может существенно ухудшить качество жизни.
Оно неизбежно приводит к:
- нарушению осанки, что становится причиной смещения внутренних органов;
- нарушению работы сердечно-сосудистой, пищеварительной, дыхательной систем;
- развитию иных хронических заболеваний;
- постоянным болям.
Методы диагностики ↑
Поскольку для назначения эффективного лечения врачу крайне важно иметь четкое представление о состоянии каждого позвонка и характере имеющихся клиновидных деформаций, для диагностики могут использоваться различные методы.
Они могут иметь различную степень информативности в зависимости от вида клиновидной деформации и места расположения полупозвонка.
Магнитно-резонансная томография
МРТ или магнитно-резонансная томография, по мнению многих специалистов – метод первого выбора при дифференциальной диагностике клиновидной деформации позвонков.
В отличие от других методов лучевой диагностики, МРТ дает более полную картину, позволяя изучить состояние позвонков, спинного мозга, эпидурального пространства, дисков, дурального мешка.
Клиновидная деформация позвонков нередко возникает именно в результате поражения спинного мозга.

Поэтому данный метод исследования и целесообразно применять, обследуя пациентов с симптомами, указывающими на возможность клиновидного смещения позвонков или их деформации.
Радионуклидный метод
Радионуклидный метод, или остеосцинтиграфия, применяется при дифференциальной диагностике клиновидных деформаций позвонков, особенно в тех случаях, когда она вызвана метастатическими поражениями.
Радионуклидный метод используется в сочетании магнитно-резонансной томографией, поскольку она имеет более ограниченные возможности при диагностике локальных поражений позвонков.

Фото: изображение, полученное при остеоцинтиграфии
Рентгеновская компьютерная томография
Рентгеновская компьютерная томография позволяет:
- достаточно объективно оценить состояние пораженного позвонка, паравертебральных мягких тканей, диска;
- точно определить патоморфологический субстрат поражения.
- благодаря контрастному усилению, подтвердить или исключить онкологическую природу патологических процессов.

Фото: клиновидная деформация позвонка
Однако метод имеет ряд существенных недостатков:
- позволяет увидеть степень распространения патологических процессов только на уровне нескольких позвоночных сегментов;
- реконструкция РКТ производится исключительно в аксиальной плоскости, что не всегда дает возможность получить изображение хорошего качества;
- данные о содержимом позвоночного канала также малоинформативны.
Лечение клиновидной деформации позвонков ↑
Не всегда возможно и целесообразно удаление клиновидных полупозвонков.
Одиночные полупозвонки могут лишь незначительно влиять на качество жизни, при этом их месторасположение позволяет врачам давать условно-благоприятный прогноз течения болезни.
В некоторых же случаях, помимо заболевания позвоночника, у пациента имеются и другие серьезные поражения внутренних органов, делающие оперативное вмешательство крайне нежелательным.
При таких заболеваниях, как умеренный сколиоз и болезнь Шейерман-Мау, консервативное лечение достаточно эффективно и прибегать к помощи хирургии нет необходимости.
Основными методами консервативной терапии при клиновидных деформациях позвонков являются:
- массаж и мануальная терапия;
- лечебная физкультура;
- плавание и специальные упражнения в воде;
- ношение ортопедических корсетов;
- физиотерапевтические процедуры,
- санаторно-курортное лечение.

Рис.: ЛФК для разгрузки позвоночника при кифозе
Схема выполнение данных упражнений:
- 1 — глубокое положение спины;
- 2 — полуглубокое положение спины;
- 3 — горизонтальное положение;
- 4 — ползание на четвереньках;
- 5 и 6 — ползание с вытянутыми (5) и с согнутыми руками в перекрестном шаге (6);
- 7 и 8 — ползание с вытянутыми руками (7) и со взмахом рук и вытягиванием ног (8);
- 9 — ползание в горизонтальном направлении;
- 10 — ползание со взмахами рук и вытягиванием ног;
- 11— ходьба со взмахом руки и наклоном тела в сторону;
- 12 — вращение туловища;
- 13 — ползание стоя на коленях без опоры.
Если такая деформация позвонков становится причиной серьезных и неизбежно прогрессирующих нарушений работы опорно-двигательного аппарата, а консервативное лечение неэффективно, улучшить качество жизни пациента и сохранить его здоровье возможно лишь операция.
Поскольку заболевание может быть как врожденным, так и приобретенным в детском или зрелом возрасте, время для проведения хирургического лечения определяется индивидуально в зависимости от особенностей течения заболевания и общего состояния пациента.
Они же определяют и методы оперативного вмешательства, среди которых:
- задний споидилодез без инструментария;
- задний спондилодез с применением инструментария, то есть дополнение металлоимплантантами, позволяющее увеличить стабилизацию позвоночника, уменьшить зависимость от качества внешней иммобилизации и в большей степени корректировать деформацию;
- переднезадний спондилодез
- переднезадний эпифизеоспондилодез, позволяющий остановить рост костной ткани на выпуклой стороне деформации, сохранить его на вогнутой, что особенно важно при хирургическом лечении детей;
- эксцизия полупозвонка.

Современная медицина достаточно успешно может диагностировать и лечить клиновидную деформацию позвонков.
Но наиболее эффективным лечением по-прежнему остается несложная профилактика, начиная с периода внутриутробного развития и заканчивая глубокой старостью.
Правильное питание, умеренные физические нагрузки, контроль осанки у детей, осторожность при поднятии тяжестей и соблюдение простых правил безопасности, позволяющих избегать травм, своевременное лечение воспалительных процессов, помогут во много раз снизить вероятность формирования клиновидных позвонков.
Читайте также: