Сколиоз сосудов головного мозга что это такое

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Антелистез — это разновидность смещения позвонков. Данная патология чаще всего развивается на фоне остеоартроза и врожденного спондилолиза. При антелистезе позвонок смещается вперед. При отсутствии должного лечения эта патология может привести к корешковому синдрому и ограничению подвижности позвоночника.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Антелистез позвонка — это патология, которая чаще всего затрагивает поясничный отдел. Выше расположенный позвонок смещается по отношению к нижнему. Чаще всего диагностируется антелистез l5. Реже в процесс вовлекаются третий и четвертый поясничные позвонки. Иногда патологический процесс локализуется вверху.
Смещение шейных позвонков встречается гораздо реже. Болеют преимущественно молодые люди до 40 лет. Распространенность этой патологии среди населения составляет около 2%. Антеролистез бывает изолированным или сочетается с другой патологией. Очень часто у таких людей обнаруживаются остеохондроз, патологический кифоз, сколиоз и спондилолиз. Данной проблемой занимаются неврологи, вертебрологи и ортопеды.
Известны следующие виды смещения позвонков:
- посттравматическое;
- инволютивное;
- истмическое;
- диспластическое;
- патологическое.

Смещение бывает стабильным и нестабильным. В последнем случае расположение позвонков относительно друг друга нарушается при изменении положения тела. Известны 4 степени смещения. Имеется классификация Мейердинга. Согласно ей, смещение первой степени диагностируется в случае изменения расположения позвонка на 1/4 от его длины. Спондилолизный спондилолистез 2 степени характеризуется смещением не более чем на половину длины позвонка. В более тяжелых случаях этот показатель увеличивается.
Смещение тела позвонка вперед обусловлено различными факторами. Известны следующие причины развития данной патологии:
- врожденные пороки развития;
- переломы;
- чрезмерно интенсивное разгибание позвоночника;
- занятие некоторыми видами спорта;
- малоактивный образ жизни;
- дегенеративные изменения костной и хрящевой ткани;
- патологический грудной кифоз;
- сильно выраженный поясничный изгиб;
- болезнь Педжета;
- опухоли позвоночника;
- артрогрипоз;
- ушибы;
- болезнь Бехтерева;
- межпозвоночная грыжа;
- протрузия;
- незаращение дужки позвонка.

Спондилолистез поясничного отдела чаще всего связан с неправильным развитием тканей. Причина кроется во врожденной патологии. Это могут быть дисплазия отростков, незаращение дужки, гипоплазия и высокое стояние l4 позвонка. С данной проблемой часто сталкиваются спортсмены, которые вынуждены постоянно разгибать и сгибать спину.
В группу риска входят гребцы, игроки в регби и гимнасты. Высокие нагрузки способствуют переломам. Развивается спондилолиз. Это дефект дужки поясничных и шейных позвонков. С подобной проблемой часто сталкиваются люди преклонного возраста. После 60 лет развивается дегенеративная форма антеролистеза. Причина кроется в истончении и разрушении хрящевой ткани суставов на фоне остеоартроза.

Истинный передний спондилолистез возможен на фоне травм. Причиной являются падения, транспортные происшествия, несоблюдение техники безопасности и прямые удары. Значительно реже смещение позвонков c2 и с3 связано с дефектом костной ткани. Это наблюдается при болезни Педжета и злокачественных новообразованиях.
Опытный врач обязан знать симптомы данной патологии. Наиболее постоянным признаком является боль. Она имеет следующие особенности:
- умеренно выраженная или сильная;
- локализуется в области шеи или поясницы;
- сочетается с неврологическими симптомами.

Данный признак неодинаков у людей разного возраста. У детей боль чаще всего ощущается в пояснице и бедрах. Люди среднего возраста предъявляют жалобы на дискомфорт в шее и внизу спины. При антеролистезе изменяется внешний вид больных. Таз наклоняется вперед или поворачивается назад. В тяжелых случаях выявляется относительное увеличение нижних конечностей.
Туловище больных становится более коротким. Спинная борозда углубляется. Усиливается грудной кифоз. У человека формируется горб. В тяжелых случаях выпрямляется поясничный изгиб. При нестабильном смещении позвонка вперед больные предъявляют жалобы на напряжение мышц в области таза.
Оно усиливается во время работы, резких движений и поднятия тяжелых предметов. При поражении шейного отдела позвоночника наблюдается сутулость. Ромб Михаэлиса в области крестца становится асимметричным. Нередко наблюдаются гипотрофия мышц и контрактура (ограничение движений). При пальпации позвоночника отмечается болезненность.

При данной патологии может изменяться походка. Больные люди устанавливают стопы по одной линии. При тяжелом течении антелистеза появляется неврологическая симптоматика. Наблюдаются следующие признаки:
- ощущение тяжести в ногах;
- положительный симптом Ласега;
- парестезии;
- снижение некоторых рефлексов;
- парез;
- усиление коленных рефлексов.
При смещении позвонков возможно развитие синдрома конского хвоста. Он характеризуется недержанием мочи, потерей чувствительности в промежности и вялым парезом нижних конечностей. Появляется боль в области ягодиц, крестца и бедер. При защемлении нервов она может иррадиировать в голень и стопу.

Нужно знать не только причины спондилолистеза и что это такое, но и чем опасна для человека эта патология. При смещении позвонков на уровне с2 или с4 возможны следующие негативные последствия:
- снижение слуха;
- сильная головная боль по типу мигрени;
- хроническая гипоксия головного мозга;
- снижение внимания и памяти;
- косоглазие;
- нарушение сна;
- нарушение чувствительности в области верхних конечностей.
При компрессии нервных корешков могут развиться парапарез и параплегия. На фоне смещения позвонков возможно нарушение работы вегетативной нервной системы. Появляются такие симптомы, как икота, рвота и чувство кома в горле. Сдавливание сосудов позвонками опасно тем, что нарушается кровоснабжение головного мозга. Развивается синдром позвоночной артерии. Возможно сужение позвоночного канала. Имеется вероятность образования арахноидальных кист. В тяжелых случаях затрудняется течение лимфы. При антеролистезе поясничного отдела позвоночника иногда нарушается функция мочеполовых органов.
Лечение антелистеза следует начинать после уточнения диагноза и исключения другой патологии. Понадобятся следующие исследования:
- КТ или МРТ;
- электроэнцефалография;
- рентгенологическое исследование.
Обязательно собирается анамнез и проводится физикальный осмотр. В процессе опроса врач должен выявить основные жалобы, время появления симптомов, характер болевого синдрома (интенсивность, продолжительность, время возникновения, связь с физической нагрузкой и временем суток) и возможные факторы риска.
Требуется консультация невролога. Он проводит полный осмотр. Определяются менингеальные симптомы, патологические рефлексы, объем движений, поверхностная и глубокая чувствительность.

На рентгене можно выявить смещение позвонков вперед. Нередко обнаруживается сужение спинномозгового канала. Позвонки могут быть деформированы. Это наблюдается при остеоартрозе.
Рентгенография проводится в двух проекциях. Очень важно точно определить уровень смещения позвонков. Для уточнения диагноза может потребоваться компьютерная или магнитно-резонансная томография. При необходимости проводится контрастное исследование. Клинические анализы при антелистезе чаще всего в норме.
При отсутствии осложнений проводится консервативная терапия. Основной целью лечения является восстановление естественного положения позвонков. Консервативная терапия включает в себя:
- гимнастические упражнения;
- водные процедуры;
- массаж;
- физиопроцедуры;
- ношение специального фиксирующего корсета;
- применение обезболивающих.
Больным запрещены все силовые виды спорта. Нельзя носить тяжести и перенапрягаться.
Помогает ЛФК (лечебно-физкультурный комплекс). Упражнения должны быть направлены на устранение сколиоза и укрепление мышц. ЛФК рекомендуется сочетать с плаванием. Оно полезно для спины. Хороший эффект оказывает бальнеотерапия.

Водолечение повышает иммунитет, тонизирует, расширяет кровеносные сосуды и расслабляет мышцы. Больным рекомендуется принимать ванны, проводить орошения и обливаться водой. При выраженном болевом синдроме одного ЛФК недостаточно. Требуется физиотерапия. Наиболее часто проводится электрофорез с новокаином.
При антелистезе с болевым синдромом показаны НПВС в виде таблеток, капсул и наружных средств. В тяжелых случаях выполняются эпидуральные инъекции. Лекарство вводится над твердой оболочкой мозга. Если причиной смещения позвонков послужил спондилолиз, то необходимо ношение корсета. Он фиксирует позвоночник, предупреждая его растяжение. При компрессии нервов дополнительно назначаются витамины группы B (Комбилипен, Мильгамма).
Если позвонки принимают лестничный вид и консервативная терапия не помогает, то проводится операция. Наиболее часто организуется спондилодез. Позвоночник больного человека фиксируется. Хирургическое вмешательство часто требуется при нестабильном антелистезе. При сужении спинномозгового канала может понадобиться ламинэктомия. Иногда используются искусственные импланты. После операции рекомендуется соблюдать постельный режим в течение 2 месяцев и спать с согнутыми ногами. Показано ношение гипсового корсета.

При смещении позвонков вперед прогноз чаще всего благоприятный. Он ухудшается при развитии синдрома позвоночной артерии или компрессии корешков. Специфическая профилактика спондилолистеза не разработана. Чтобы предупредить данную патологию и возможные осложнения, необходимо придерживаться следующих правил:
- правильно организовать рабочее место;
- вести подвижный образ жизни;
- спать на жесткой и ровной поверхности;
- своевременно лечить сколиоз;
- предупреждать развитие остеохондроза и артроза;
- полноценно питаться;
- отказаться от алкоголя и курения;
- делать гимнастику при длительной письменной работе;
- чаще менять позу;
- отказаться от монотонных движений с разгибанием спины;
- не поднимать тяжести;
- не заниматься бодибилдингом;
- плавать;
- периодически проходить рентгенографию;
- отказаться от обуви на высоком каблуке;
- исключить травмы спины;
- пользоваться противорадикулитными поясами.
При вождении автомобиля не нужно наклонять голову вперед. Это может привести к остеохондрозу и смещению позвонков в будущем. Рекомендуются занятия легкими видами спорта (ходьбой, бегом, плаваньем).
Если смещение уже произошло, то с целью предупреждения негативных последствий нужно обращаться к врачу (неврологу, терапевту, ортопеду, травматологу).
Таким образом, передний спондилолистез встречается очень часто. Болеют преимущественно взрослые. При своевременном и правильном лечении трудоспособность больных сохраняется.
Александра Павловна Миклина
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы

Причины, симптомы, народные методы лечения для победы над заболеванием с опасными последствиями – атеросклерозом сосудов головного мозга.
Атеросклероз сосудов головного мозга
– это образование отложений внутри сосудов, в результате чего теряется их эластичность и снижается проходимость. Кровь перестает поступать к мозгу в необходимом количестве, что приводит к неприятным последствиям и развитию многих сопутствующих заболеваний.
Атеросклероз: причины и признаки
Более других атеросклерозу подвержены пожилые люди, так как в сосудах происходят возрастные изменения. Но современная экология, культура питания и образ жизни сделали это заболевания весьма популярным и среди молодежи.
Причинами сосудистых отложений могут быть:
1) вредные привычки, стрессы и беспорядочный жизненный ритм;
2) неправильное питание (преобладание в рационе трансжиров, животных жиров и холестерин содержащих продуктов);
3) генетическая предрасположенность к атеросклерозу;
4) неактивный образ жизни (отсутствие физкультуры, сидячая работа и пр.);
5) различные заболевания сосудов, диабет, гормональный разлад.
Медики выделяют начальную стадию атеросклероза, стадию средней тяжести и запущенное состояние.

Выявить заболевание на раннем этапе можно по следующим периодически возникающим симптомам:
1) ноющие боли головы;
2) потемнение в глазах, шум в ушах;
3) дрожание рук, нарушение координации;
4) беспокойство, потливость, бессонница;
5) расширение зрачков и пр.
“Запущенный атеросклероз приводит к повреждению тканей мозга и полному разладу когнитивных функций. “
Избежать этих последствий поможет своевременное лечение и эффективные рецепты народной медицины.
Атеросклероз сосудов головного мозга: лечение народными средствами
Травы, растительные компоненты и целебные дары природы помогают растворять холестериновые отложения, укрепляют сосудистую ткань и делают лечение атеросклероза более эффективным. Самые популярные народные средства и рецепты на их основе мы решили рассказать вам сегодня.
Лечение атеросклероза натуральными продуктами и травами
Настой лугового клевера. Для настаивания следует собрать ранние цветы клевера и высушить их в тени. Готовить настой нужно в расчете 5 ст. ложек клевера на пол литра кипятка. Запарить траву можно в термосе. 500 мл нужно распределить на 2 дня, принимая по 50 мл за раз.

Картофельный сок и масло. Популярен в лечении атеросклероза свежий картофельный сок, который нужно принимать по ложке натощак. В течение дня, кроме сока, выпейте 3 чайных ложки масла растительного.
Отвар корня хрена. 250 гр. чищеного корня хрена измельчите, и запарьте 3 л кипятка. Проварите 20 мин., остудите и выпивайте по полстакана 3 раза в сутки.
Смесь сухофруктов от атеросклероза. В равных долях возьмите курагу, инжир, ягоды шиповника и изюм. Промойте и залейте водой эту смесь сухофруктов. На ночь все поместите в холодильник, а затем измельчите блендером. Эту полезную и вкусную кашицу нужно употреблять 4-5 раз в день по ложке.
Разнотравье для здоровья сосудов. Для отвара приготовьте 4 части боярышника, 3 части перечной мяты и по 1 части березовых почек, бессмертника, листа брусники, череды и зверобоя. Каждый день запаривайте половиной литра кипятка 2 ложки травяной смеси. Пейте по 1/2 стакана перед едой.
Лук с сахаром. Большую луковицу измельчите со стаканом сахарного песка. Настаивайте лук 3 суток и принимайте по ложке трижды в день.
Широко применяются в народной медицине овощные соки для лечения атеросклероза сосудов головного мозга. Готовьте соки из сельдерея, тыквы, моркови, свеклы, белокочанной капусты и других овощей, богатых витаминами С, РР и В. Натуральные средства нужно принимать достаточно долго, чтобы добиться устойчивого лечебного эффекта – от 1 до 3 месяцев.
Медовые рецепты против атеросклероза
Мед с чесноком. На 300 гр. меда нужно взять головку чеснока. Перемешайте мед с измельченным чесноком и ешьте по ложке трижды за день.
Мед с маслом и лимоном. Ежедневно натощак принимайте смесь меда, растительного масла и сока лимона, в расчете – по чайной ложке каждого компонента.
Медово-травяное снадобье. Сок из листа подорожника – 20 частей, смешать с соком золотого уса – 1 часть. Смесь соков довести то кипения на паровой бане, остудить и смешать пополам с медом. В день нужно принять 2 ложки снадобья после завтрака.
Лечение народными методами всегда дает хороший результат, особенно, если его начать на ранней стадии атеросклероза. Не пропустите у себя симптомы этого заболевания, проводите частую профилактику с помощью народных рецептов, и вы сможете обезопасить себя от атеросклероза на долгие годы.
Патологическое искривление позвоночника способно кардинально изменить жизнь больного, вплоть до приведения его к инвалидности. Сколиоз необходимо лечить — в этом у медицины сомнений нет. А вот как именно — это уже тема для дискуссии. Рассмотрим варианты, которые предлагает обычная и восточная медицина.
Позвоночник человека имеет 4 физиологических изгиба: крестцовый и грудной отделы изогнуты назад (естественные кифозы), поясничный и шейный — вперед (естественные лордозы). Эволюционно они возникли как приспособительная реакция организма к вертикальному положению, превратив позвоночный столб в мощный амортизатор, способный выдерживать многочисленные статические (в неподвижном состоянии) и динамические (в движении) нагрузки. Физиологическая норма изгибов естественных кифозов и лордозов не превышает 20–40 градусов. Каждый позвонок имеет почти правильную прямоугольную форму и одинаковую высоту, и состоит из тела , на которое приходится основная нагрузка, дужки , образующей позвоночный канал, и отростков (эпифизов и апофизов), соединяющих позвонки в единый столб. Незначительное отклонение от показателей нормы трактуется как функциональное нарушение , значительное отклонение от физиологического положения и/или анатомической формы позвонков — патологической деформацией позвоночного столба , которую называют сколиозом, кифозом, лордозом.
Таким образом, не все отклонения от нормы являются паталогическими — многие состояния позвоночника можно определить как нарушение осанки, что не является заболеванием. Однако подобное нарушение не должно оставаться без внимания и требует своевременной коррекции.
Как правило, сколиоз прогрессирует только в процессе роста позвоночника, то есть до 18-ти лет, намного реже — до 25-ти лет. Но при этом следует понимать, что к прогрессу заболевания подталкивают неправильные условия обучения, работы и быта. В этом контексте прогрессирование сколиотической болезни возможно в любом возрасте.
Особенности лечения сколиоза у детей и взрослых
Сколиоз может быть и врожденным, и приобретенным. В возрасте от 5 до 15 лет организм ребенка пребывает в фазе активного роста. Именно на этот жизненный период выпадает развитие образовательное. Школьник садится за книги и тетради, много часов проводит за компьютером, часто пренебрегая физической активностью. Подросток не замечает, что наклоняется слишком низко, постоянно выставляя одно плечо выше другого. А если и замечает, то не придает этому значения. Между тем неправильная осанка только в отдельных случаях является причиной сколиоза, а в остальных — это его симптом. Искривление позвоночника появляется как следствие многочисленных патологических процессов в организме, когда позвонки не просто сдвигаются, а изменяют структуру. Первая и главная цель лечения сколиоза у подростков и детей — это вернуть позвонки в физиологическое положение. У молодого организма высок шанс самостоятельного восстановления. Когда патологический процесс уже запущен, пациенту назначают специальные ортопедические корректоры, а в особо тяжелых случаях — хирургическую операцию. Позвоночник стабилизируют за счет пластики и металлических конструкций. Важно понимать, что оперативное лечение не убирает сколиоз, а останавливает развитие и снижает пагубное воздействие на другие системы организма.
Отметим, что на доклинической стадии внешние симптомы сколиоза неразличимы не только для больных, но порой и для многих ортопедов. Поэтому в ряде случаев после консультаций со специалистами имеет смысл прибегать к инструментарию, показанному при ранней диагностике .
Ранняя диагностика — на доклиническом, субклиническом и клиническом этапах — включает:
Конечно, ранняя диагностика должна базироваться на знании и понимании этиологии и патогенеза идиопатического сколиоза, а значит — борьба с заболеванием должна вестись на четырех фронтах:
Первая группа лечебных мероприятий направляется на контроль и управление процессом роста, а именно на коррекцию:
- гормонального статуса;
- функций головного и спинного мозга;
- функций вегетативной (автономной) нервной системы;
- зон роста позвонков;
- тонуса мышечного корсета.
Вторая группа терапевтических мероприятий призвана обеспечить благоприятный фон для успеха первой группы. В нее входят:
- лечебная физкультура (ЛФК);
- лечебный массаж (различные его виды);
- плавание;
- ношение корсета.
При прогрессирующем сколиозе процесс преодоления патологических механизмов не может быть быстрым, а иногда он растягивается на 5–6 лет.
Консервативная терапия
Перспектива избавления от сколиоза зависит от глубины проблемы. Искривление на ранней стадии можно исправить сравнительно легко. Лечение сколиоза у взрослых, как правило, — процесс длительный. В таком случае применяются:
Базовые упражнения для лечения сколиоза:
В советское время ортопеды активно советовали тем, кто испытывал проблемы со спиной, спать на полу или на очень жестком матрасе. Современная медицина внесла коррективы в эти рекомендации. Сегодня спать на досках советуют только в подростковом возрасте и в случае, если искривление продолжает нарастать. В остальных случаях разрешен матрас средней жесткости, а после 20-ти лет его нужно заменить на более мягкий.
Это, пожалуй, основные компоненты фоновой и основной терапии в консервативном лечении. Они широко используются на начальных этапах развития болезни.
Оперативное лечение сколиоза
Безусловно, не всем везет с ранней диагностикой, и зачастую с заболеванием приходится бороться на заключительной стадии развития болезни, когда обойтись без хирургического вмешательства бывает невозможно.
Современное поэтапное хирургическое лечение при незавершенном росте позвоночника призвано обеспечить:
- сохранность роста позвоночного столба;
- эпифизеодез (выравнивание, сочленение) позвоночника по выпуклой стороне основной кривизны;
- сохранение и восстановление физиологических изгибов фронтального и сагиттального профилей позвоночника и баланса туловища;
- минимизацию потери операционной коррекции в течение периода роста пациента (предотвращение дальнейшего прогрессирования деформации);
- коррекцию искривления во всех 3-х плоскостях и полисегментарную фиксацию позвоночника с использованием металлоконструкции (специального инструментария).
Показаниями для поэтапной хирургической коррекции считают:
- угол искривления позвоночника свыше 50-ти градусов;
- значительный потенциал роста позвоночника;
- возраст до 12-ти лет;
- отсутствие эффекта от консервативного лечения.
Врачи-ортопеды выделяют 4 стадии развития сколиоза.
- 1-я стадия : угол искривления не превышает 10-ти градусов. Наиболее трудная для диагностики. Пациент не чувствует болей и не обращает внимания на изменения осанки. Обнаружение искривления столь рано можно считать большим везением. Лечение сколиоза 1 степени — это массаж и лечебная физкультура.
- 2-я стадия : угол дуги — от 10 до 25 градусов. Вторая дуга только начинает формироваться, появляется асимметрия лопаток при наклоне. Пациенту назначают массаж, комплекс физических упражнений и несколько часов ношения корсета в день (как правило, по ночам). Болей нет, поэтому лекарства не выписывают.
- 3-я стадия : угол от 25 до 50 градусов. Тяжелая форма. Асимметрию лопаток добавляет реберный горб, который отчетливо видно сбоку. Деформация начинает влиять на работу грудной клетки, органов дыхания, сердечно-сосудистой системы. Пациенту назначают ношение корсета не меньше чем на 16 часов в день. Лечение сколиоза 3-й степени подразумевает комплексную терапию: плавание, ЛФК, мануальные процедуры, массаж. Иногда требуется медикаментозное обезболивание. В тяжелых случаях врач может принять решение об операции.
- 4-я стадия : наиболее тяжелая, угол искривления выше 50-ти градусов. Деформацию тела отчетливо видно, почти всегда это приводит к инвалидности. Единственным способом лечения сколиоза 4-й степени является операция.
Сколиоз – это стойкое искривление позвоночника в боковой проекции относительно своей оси. Чаще всего это заболевание возникает в детском возрасте из-за неправильного положения тела ребенка во время занятий или сна. Намного реже первые признаки искривления позвоночника появляются у взрослых.
Пожилой возраст также может привести к стойким нарушениям осанки. В редких случаях сколиоз бывает врожденной патологией.
Небольшая степень искривления позвоночного столба поддается коррекции с помощью ЛФК и занятий с тренером в бассейне. Способствуют выздоровлению регулярные сеансы массажа, сбалансированный режим дня и правильное питание.
Когда обращаться к врачу?
Существует несколько признаков, обнаружив которые вы можете заподозрить сколиоз у себя или у своего ребенка. Ни в коем случае не ограничивайтесь домашней диагностикой, обязательно посетите специалиста, особенно если испытываете боль в районе поясницы, шеи или лопаток!
Только опытный врач-ортопед знает, как определить сколиоз и в каком лечении нуждается конкретный пациент.
Симптомы
Сколиоз может облюбовать любой отдел позвоночника – шейный, грудной или поясничный. Изредка болезнью могут быть затронуты сразу несколько отделов. Прислушайтесь к себе или своему ребенку, чтобы не пропустить начало заболевания, ведь основные признаки сколиоза можно заметить самостоятельно.
Симптомы у прогрессирующего сколиоза могут быть следующие:
- Деформация одного или нескольких сегментов позвоночного столба видна невооруженным глазом;
- Изменена естественная конфигурация грудной клетки – межреберные промежутки выступают с выпуклой стороны дефекта и западают с внутренней;
- Торсия (скручивание) – позвонки поворотно смещены вокруг вертикальной оси;
- Постоянное напряжение мышц в поясничной области;
- Дискомфорт внутренних органов по причине изменения объемов брюшной полости и грудной клетки;
- Нехватка кровоснабжения головного мозга из-за пережатия сосудов шеи;
- Изменяется походка, нередко присоединяется плоскостопие или косолапость;
- Боли в пояснице, между лопатками, в грудной клетке, головная боль.
Диагностика в домашних условиях
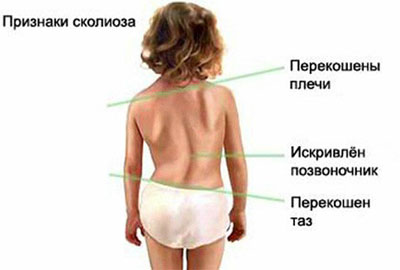
Есть несколько способов провести диагностику сколиоза самостоятельно. Основные признаки сколиоза – асимметрия и нарушение осанки. С помощью простых тестов можно определить, есть ли необходимость визита к врачу.
- В первую очередь нужно обратить внимание на уши, особенно если есть жалобы на головную боль. Если уши расположены на разной высоте, можно заподозрить искривление шейного отдела. Присмотритесь к шее – совпадает ли ее ось с осью остального позвоночного столба.
- Найдите седьмой позвонок – он находится у основания шеи и выступает больше других. Прижмите к этой точке нитку, к концу которой подвешен грузик. Если нитка проходит ровно вдоль позвоночника и ниже между ягодицами – беспокоиться не о чем. Отклонение позвоночного столба от отвеса и попадание мимо ягодичной складки говорит о возможности развития S-образного сколиоза.
- При наклоне осматриваемого вперед уделите внимание лопаткам. Если одна из лопаток выступает вверх, это может способствовать формированию реберного горба и говорит о дефекте грудного отдела. Для более точной оценки можно воспользоваться зеркалом.
- Высота надплечий, подвздошных костей, углы лопаток должны быть одинаковыми, линии талии симметричными. Определить это можно, положив свои ладони на таз. Если есть отклонение в сторону межъягодичной складки, а под коленями и ягодицами складки не симметричны, это может означать деформацию поясничного отдела.
- Наличие скрытого сколиоза можно определить следующим образом. Район шеи, граничащий сзади с головой нужно прощупать пальцами, отступая на 1 см от оси шеи. Если вы ощутили ткани неравномерной плотности, это говорит о наличии искривления.
Обнаружение хотя бы одного из вышеперечисленных симптомов говорит о том, что необходима диагностика сколиоза у специалиста.
Врач сделает рентген и проведет другие исследования, которые помогут поставить точный диагноз и определить тактику лечения.
Дискомфорт при сколиозе

Искривление позвоночника – это не только косметическая проблема. При этом заболевании страдают все органы. Последствиями могут быть дискомфорт, боли в спине или головокружения. Решить проблему можно только следуя всем указаниям врача.
Головная боль при сколиозе является следствием защемления или спазма кровеносных сосудов, питающих головной мозг. Чтобы снять острые симптомы, врач может назначить анальгезирующие, противовоспалительные и спазмолитические препараты. Параллельно необходим курс сосудорасширяющих средств, улучшающих кровообращение. Также показаны витамины группы B. Помогут купировать острую боль разогревающие мази. Они снимут мышечное напряжение, усилив приток крови к шее.
Не менее важны процедуры физиотерапии – электрофорез, аппликации с парафином и озокеритом.
Лечебная физкультура поможет увеличить подвижность шеи и укрепит ее мышцы. Регулярные занятия снизят количество приступов боли.
При проблемах с позвоночником сон должен быть комфортным.
Оборудуйте спальное место качественным ортопедическим матрасом и подушкой. Они способны поддерживать тело человека в правильном положении, что дает возможность закрепить эффект лечения, назначенного врачом.
Читайте также:







