Спинальная мышечная атрофия у моего ребенка
Спинальная мышечная атрофия или СМА – генетически обусловленная патология, обнаруживаемая у младенцев, детей дошкольного возраста, подростков и взрослых и сопровождающаяся равносторонней атрофией нейронов спинномозговых передних рогов и корешков периферических нервов, что приводит к снижению мышечного тонуса и прогрессирующему параличу. В первом случае медики вынуждены констатировать тот факт, что ребенок никогда не сможет самостоятельно стоять, сидеть и ходить. В остальных он будет постепенно утрачивать эти способности и однажды окажется прикованным к инвалидному креслу.


Что такое спинальная мышечная атрофия и ее виды
Под этим термином объединяется несколько различных видов наследственных заболеваний, сопровождающихся ограничением двигательных способностей. Этим и объясняется тот факт, что в части случаев нарушения обнаруживаются не в младенческом возрасте, а у подростков или уже зрелых людей.
Впервые заболевание было описано в 1891 г. Г. Верднигом и в 1892 г. было выделено в отдельную нозологическую единицу Дж. Хоффманом, благодаря стараниям которых и получила свое второе название. Примерно через полвека Е. Кугелбергом и Л. Веландером была открыта другая подобная болезнь, развивающаяся в более позднем возрасте и отличающаяся более благоприятным течением.
Различают следующие формы патологии:
- СМА 0;
- СМА 1 (тяжелая форма);
- СМА 2 (промежуточная форма);
- СМА 3 (легкая форма);
- СМА 4 (поздняя форма).
Все их объединяет то, что причина их возникновения кроется в мутации рецессивного гена 5 хромосомы SMN. Это приводит к сбоям в продукции протеинов в организме, являющихся строительным материалом всех клеток. В результате страдают мотонейроны спинного мозга и постепенно разрушаются. Поскольку без них невозможна передача нервных импульсов к мышечным волокнам, они постепенно атрофируются, что становится причиной утраты способности двигаться.

К счастью, даже при наличии у обоих родителей мутации гена SMNу них с 75% вероятностью может родиться здоровый ребенок. Но практически всегда он также будет носителем этого гена. Поэтому при планировании беременности стоит проходить генетическое исследование, особенно при наличии случаев СМА в семье.
Это врожденная болезнь, признаки которой обнаруживаются обычно еще в роддоме. Она встречается редко и ее часто объединяются со СМА-1. Для этого вида типично абсолютное отсутствие подвижности, слабость мышц, отсутствие сухожильных рефлексов и ограничение функциональности коленных суставов. С первых дней жизни ребенок страдает от нарушения дыхания.
Спинально-мышечную атрофию важно дифференцировать с перинатальной энцефалопатией и родовыми травмами, но если при них состояние детей постепенно улучшается, то при СМА оно не меняется. Более того часто присоединяются осложнения, которые практически всегда приводят к смерти младенцев в течение первого месяца жизни.

Этот тип течения спинальной мышечной атрофии характеризуется очень тяжелым протеканием. Обычно она обнаруживается до 6-ти месяцев и сопровождается слабостью мышц, периодическими спазмами, что сложно заметить в связи с особенностями анатомии детей первого года жизни (присутствия ярко-выраженной подкожно-жировой клетчатки).
Также заболевание проявляется регулярно пробегающей по языку дрожью, снижением рвотного, сосательного, глотательного рефлексов. Это приводит к возникновению серьезных трудностей при кормлении. Присутствует нарушение слюноотделения, кашель. Ребенок часто громко кричит.
Эта форма спинально-мышечной атрофии может сопровождаться олигофренией и врожденными пороками сердца. Дети подвержены тяжелым нарушениям дыхания, развитию воспаления легких. В связи с этим более половины детей не доживает до 2 лет и только 10% могут отметить свой 5-летний юбилей. Причиной смерти становятся пневмония, остановка сердца или дыхательная недостаточность.
Заболевание обнаруживается у детей от 6 месяцев до 1,5–2 лет. Поэтому такую форму СМА часто называют поздней младенческой. Для нее типично:
- слабость и дрожь в мышцах;
- тремор пальцев, языка;
- скованность движений, обусловленная ограничением подвижности конечностей;
- задержка развития;
- недобор веса.
Дети с таким диагнозом способны самостоятельно сидеть, играть, есть, но стоять и передвигаться нет. К сожалению, патология склонна прогрессировать, что приводит к постепенному ослаблению мышц груди и шеи, следствием чего становится невозможность удерживать голову прямо и часто она безвольно свисает. Затем пропадают сухожильные рефлексы, слабеет голос и отмечаются нарушения акта глотания.
Длительность жизни при таком диагнозе составляет около 10–12 лет. Но треть больных погибает в возрасте до 4-х лет.
Спинальную мышечную атрофию этого вида диагностируют обычно после 2 лет. Она так же проявляется слабостью мышц, но не в такой степени как при СМА 1 или даже СМА 2. Больные могут самостоятельно стоять, но только в течение короткого периода времени. В связи с атрофией мышц это дается им с трудом.
Несмотря на имеющееся заболевание, до 10–12 лет ребенок развивается нормально, что может ввести его родных в заблуждение и вызвать сомнения в правильности поставленного диагноза. Но, достигая этого временного рубежа, возникают первые признаки СМА. Ребенок начинает спотыкаться чаще обычного, падает и не может выполнять физическую работу или заниматься спортом, часто сталкивается с переломами. Постепенно бег, а затем и ходьба даются все сложнее из-за возникновения ограничения подвижности суставов. Впоследствии подросток теряет способность передвигаться без инвалидного кресла.
Прогрессирование патологии приводит к возникновению тяжелого сколиоза, что влечет за собой изменение формы грудной клетки и появление трудностей при дыхании. Именно в этом таится главная угроза болезни для жизни.
К этому типу заболевания относят несколько разных не влияющих на продолжительность жизни, но приводящих к инвалидизации амиотрофий:
- бульбоспинальную Кеннеди;
- дистальную Дюшена-Арана;
- перонеальную Вюльпиана.
Их объединяет то, что первые клинические признаки заболевания проявляются в период от 16 до 60 лет, чаще в 35–40 лет. Это сопровождается угасанием сухожильных рефлексов и заметными спазмами мышц. При атрофии Дюшена-Арана сильнее всего страдают кисти, а для болезни Вюльпиана характерно изменение формы лопаток на крыловидную.
Симптомы СМА
Различные разновидности заболевания объединяет череда общих проявлений, хотя каждая из них имеет и специфичные симптомы. К числу общих признаков принадлежат:
- нарастающая мышечная слабость и постепенная атрофия;
- при тех видах спинальной мышечной атрофии, что обнаруживаются после года или двух лет, наблюдается деградация имеющихся физических достижений, к примеру, способности бегать, ходить;
- тремор пальцев, языка;
- искривление позвоночника;
- частое сохранение нормального психического развития и умственных способностей.
Статистика показывает, что чаще СМА поражает мальчиков.
Диагностика
Предельно информативным методом диагностики СМА считается генетический анализ. Его можно проводить ребенку и взрослому в любом возрасте, а с целью ранней диагностики его выполнение возможно еще на этапе внутриутробного развития. При невозможности проведения анализа ДНК и для окончательного подтверждения диагноза назначаются:
- биохимический анализ крови;
- гистологический анализ мышечных волокон;
- МРТ;
- электромиография;
- микроскопия спинного мозга;
- тандемная масс-спектрометрия.

Лечение спинально-мышечная атрофия
Больным назначается комплексная консервативная терапия, направленная на улучшение способности нервных импульсов проходить к мышцам и работы головного мозга. В этих целях рекомендуется прием:
- ноотропов;
- препаратов α-липоевой кислоты, ацетил-L-карнитина, α-глицерофосфохолина;
- витаминных комплексов, включающих, прежде всего, витамины группы В;
- средств, улучшающих обмен веществ.

Сегодня в разработке находятся специфические лекарственные средства, способные воздействовать на причину развития СМА – дефицит ряда белков. Но в данный момент они находятся на стадии испытаний. Пока что единственным способом хотя бы частично обеспечить организм необходимыми белками является соблюдение специальной диеты. Она подразумевает употребление продуктов, богатых на аминокислоты, а именно зерновых культур, орехов, кисломолочных продуктов, рыбы, мяса. Весьма полезно включение в меню шпината, брокколи, грейпфрутов. Особенно ценны блюда из бурого риса и овса.
Для поддержания мышечного тонуса рекомендованы:
- занятия ЛФК;
- массаж;
- физиотерапевтическое лечение;
- нейромышечная стимуляция.
Современная медицина способна помочь пациентам с СМА за счет выравнивания позвоночника. Вы можете существенно повысить качество жизни и избавиться от болей с помощью хирургического лечения нейромышечного сколиоза. Наши спинальные хирурги способны грамотно провести операцию с учетом всех особенностей пациента и добиться предельно высоких результатов. Цены наших услуг приведены в прайсе.
Суть хирургического лечения нейромышечного сколиоза заключается в выполнении многоуровневой фиксации позвоночника с помощью специальных конструкций. Это предполагает изменение и закрепление в максимально приближенном к нормальному положению каждого сегмента искривленной части позвоночного столба.
Многоуровневая фиксация реализуется за счет установки многочисленных опорных элементов и выбора в качестве опорных точек крестца и таза и позвонков верхнегрудного отдела. Но часто ее проведение требуется практически по всей длине позвоночника, так как у больных спинальной мышечной атрофией сколиотические деформации достигают предельно тяжелых форм.
Она позволяет не только практически полностью выровнять позвоночник, но и равномерно распределить нагрузку на него, а также надежно удерживать его в новом положении. Благодаря этому больной избавляется от выраженного комфорта во время сидения и лежания, решаются психологические проблемы, спровоцированные выраженной деформацией позвоночного столба. Но главное достоинство операции заключается в устранении негативного влияния сколиоза на легкие и другие внутренние органы.
Стоимость коррекции сколиоза при СМА от 640 000 руб и зависит от:
— Тяжести заболевания (сколько времени пациент проведен в стационаре после операции)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Нейрофизиологический мониторинг
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
На первичной консультации ответим на все интересующие вас вопросы, точно определим возможные риски и потенциальную пользу хирургического лечения и подарим вашему ребенку если не возможность ходить, то уверенно сидеть без болей и психологического дискомфорта.

- Что это?
- Классификация
- Причины
- Проявления
- Лечение
Спинальная мышечная атрофия – тяжелая патология, которая часто делает простые действия, такие как хождение, сидение, недоступными для ребенка. Малыш может оказаться лишен даже такой естественной возможности, как самостоятельное дыхание. Прогнозы при данной патологии делать очень сложно, ведь ни специального лечения, ни профилактики не существует, а все зависит от формы недуга и факторов, которым медицина объяснения найти не может.


Что это?
Говоря о спинальной мышечной атрофии, подразумевают не одно конкретное заболевание, а целую группу болезней под общей аббревиатурой СМА. Все они наследственные и связаны с дегенерацией нервных клеток спинного мозга, отвечающих за двигательные функции.
Среди генетических патологий у детей спинальные мышечные атрофии занимают лидирующие места по частоте распространения. И примерно один из 6 тысяч детей рождается на свет с таким страшным диагнозом. В 50% случаев дети не доживают до двухлетнего возраста и погибают. Жизнь остальных – это инвалидность.


Проблема, по мнению генетиков, куда шире, чем может показаться по приведенной статистике.
Группа болезней впервые была описана в XIX веке Гвидо Вердингом, именем которого потом была названа одна из детских разновидностей СМА.


Классификация
Самой распространенной формой СМА у детей является проксимальная. Она представлена несколькими видами заболевания, не все из которых становятся очевидными сразу после рождения ребенка.
- Болезнь Вердинга-Гоффмана – СМА 1 типа, тяжелая младенческая болезнь, которая проявляется в первые полгода жизни ребенка. Прогнозы при ней самые неблагоприятные, большинство пациентов погибают. Ребенок с СМА 1 типа не может ни стоять, ни сидеть, ни переворачиваться самостоятельно. У многих новорожденных нарушены сосательные и глотательные рефлексы. Часто отсутствует возможность самостоятельного дыхания или дыхание затруднено.
- Атрофия Дубовица – СМА 2 типа, поздняя младенческая. Проявляется обычно в возрасте от полугода до полутора лет и позднее. Ходить, стоять ребенок не может, но способен сидеть, питание не нарушено, он вполне справляется с задачей глотания, сосания. Сколько проживет малыш, зависит от того, в каком состоянии находятся дыхательные мышцы.
- Атрофия Кугельберга-Веландер – СМА 3 типа, инфантильная. Обычно обнаруживается в возрасте от полутора лет, чаще в два года. Прогностически более благоприятная форма. Маленькие пациенты могут стоять, сидеть, перемещаться, но испытывают сильнейшую слабость, а потому в большинстве случаев нуждаются в инвалидном кресле, без которого нормальная жизнедеятельность для них затруднена.
- Атрофия Кеннеди – СМА 4 типа, бульбоспинальная. Обычно считается взрослой формой, но изредка выявляется и у детей после 15 лет. На длительность жизни влияет редко, ослабление мышц происходит медленно, постепенно, человек, который вел обычную жизнь и считал себя здоровым, со временем становится инвалидом и утрачивает способность перемещаться самостоятельно.




У детей регистрируются не только изолированные формы СМА, когда, кроме дистрофии мышц, ничего не беспокоит, но и сочетанные формы, когда спинальная атрофия – не единственный диагноз и у ребенка есть другие генетические или врожденные проблемы, например, пороки сердца и сосудов, олигофрения.

Причины
Как уже говорилось, речь идет о генетическом заболевании, а потому причины его возникновения – область поисков генетиков. Ребенок наследует один из рецессивных генов на пятой хромосоме (это могут быть гены SMN, NAIP, H4F5, BTF2p44).
Вероятность передать потомству такой ген у носителя высока – 25%. Если и мама, и папа – скрытые носители мутировавшего гена, то вероятность СМА у ребенка – 50%. Пораженный аномальный ген не дает нормально протекать процессам выработки белка SMN и нервные клетки, отвечающие за двигательные функции мышц, в спинном мозге начинают постепенно погибать. Процесс их гибели продолжается и после того, как малютка появится на свет.


Проявления
Симптомы зависят от типа болезни. Поскольку мы рассматривает только детские четыре типа, то следует отметить, что для всех характерна мышечная слабость, мышечная атрофия. В остальном каждый тип имеет собственную клиническую картину и отличительные особенности.
- СМА 1 типа (атрофия Вердинга-Гоффмана) доступна для обнаружения еще во время беременности. Заподозрить заболевание у плода врач может при очень вялых шевелениях. Но подтвердить диагноз на этапе вынашивания ребенка сложно, это обычно происходит после родов. Малыш с такой атрофией не может сам держать головку, ворочаться с боку на бок, не садится. Он почти постоянно лежит на спинке, его поза расслаблена, он не поднимает ножки, не сводит их вместе, не складывает вместе ладошки рук. На самом раннем этапе могут быть огромные проблемы с тем, чтобы накормить ребенка, ведь глотать у него получается очень плохо или не получается. Большая часть деток погибает еще до двухлетнего возраста. Некоторым удается дожить до семи-восьми лет, но атрофия только усиливается. Обычно гибель происходит из-за недостаточности работы сердца, легких, пищеварительных органов.
- СМА 2 типа (атрофия Дубовица) при рождении обычно не обнаруживается, ведь ребенок способен дышать, глотать пищу, и только после полугода становится очевидным прогресс мышечной атрофии. Если первые симптомы приходятся на возраст, когда ребенок уже научился стоять в кроватке, то ярким признаком может быть подкашивание ножек, беспричинные падения крохи. Постепенно ему становится сложно глотать. Со временем ребенок начинает нуждаться в инвалидном кресле.
- СМА 3 типа (амиотрофия Кюгельберга-Веландера) может обнаружиться в любом возрасте после 2 лет до совершеннолетия. Ребенок, который нормально рос и развивался, постепенно начинает жаловаться на слабость, обычно в области плеч, предплечий. По мере прогрессирования ему становится трудно бегать, ходить по лестнице, приседать. Все зависит от ухода – некоторые сохраняют способность перемещаться самостоятельно на протяжении долгих лет.
- СМА 4 типа (атрофия Кеннеди) встречается только у пациентов мужского пола, поскольку считается сцепленной с половой хромосомой Х. Первые признаки – слабость в области бедренных мышц, постепенно поражаются черепные нервы. Заболевание прогрессирует медленно.


Лечение
Также рекомендуется систематический прием средств, усиливающих энергообмен на клеточном уровне, витаминов группы В, ноотропных средств, а также препаратов калия и никотиновой кислоты.
Ребенку с СМА показано соблюдение диеты с высоким содержанием белка, но последние исследования показали, что роль диеты несколько преувеличена – нет доказательств, что большое содержание протеина в пище хоть каким-то образом влияет на скорость прогрессирования недуга.
А вот с калориями следует быть более внимательными – из-за сниженной активности мышц ребенок быстро может набрать лишние килограммы.
Помочь продлить период более-менее полноценной жизни помогут лечебный массаж, УВЧ, электрофорез, программы дыхательной гимнастики для поддержания дыхательных мышц, плавание. Рекомендуется ношение поддерживающих спинных и грудных ортопедических приспособлений.



Подробнее о болезни рассказывает специалист в видео, представленном ниже.
медицинский обозреватель, специалист по психосоматике, мама 4х детей

Лидия Мониава:
— Очень тяжелый, длинный, но очень важный для меня текст. У неизлечимого генетического заболевания СМА есть 3 формы. С сильной формой СМА дети ездят в электрокреслах, ходят в школу и живут до взрослого возраста.
Но со слабой формой СМА дети умирают в младенчестве. Часто врачи подключают их к аппарату ИВЛ и тем самым растягивают процесс умирания на месяцы и даже годы.
Многие родителей детей с самой тяжелой формой СМА не хотят, чтобы их детям продлевали страдания, потому что невозможно смотреть, как мучаются обездвиженные дети, все в трубках и приборах, одни в реанимации. Тем не менее,
отказ от продления страданий — очень сложный, неоднозначный, законодательно не прописанный выбор. Таким семьям приходится сложнее всего.
Леша Пресняков умер 22 февраля 2016 года, когда ему было полгода и один день.
Мама Леши решилась рассказать публично свою историю, чтобы поддержать родителей детей с самой агрессивной формой СМА1, которым только предстоит сделать выбор.
Ольга Преснякова, мама Леши:
Мы с мужем ждали рождения сына 7 лет

— Муж бизнесмен, я логопед-дефектолог в детском саду. У нас в семье две дочки. Наш первый сын Леша родился 21 августа 2015 года. Мы очень хотели, чтобы Леша стал священником — у нас в роду было два старообрядческих митрополита, замученных большевиками голодом в тюрьмах. Дедушка Леши был протоиереем.
На следующий день сказали, что, скорее всего, это СМА, спинально- мышечная атрофия, проживет ребенок 2 года. На третий день врач сказала, что у Леши самая тяжелая форма СМА, продолжительность жизни – 6 месяцев. С помощью аппарата ИВЛ можно искусственно продлевать жизнь, но ребенок ничего не сможет делать, только лежать и смотреть мультики. Лечения от СМА нет.
Ко мне прислали психолога. Она советовала обращаться с Лешей как с обычным ребенком, играть… А я думала – окно у нас в палате забито, наверное, кто-то уже делал попытки выпрыгнуть отсюда? Муж приходил к нам каждый день и плакал. Я сказала ему, что если врачи правы в своих прогнозах, то еще не наступило время нам плакать.
В реанимацию к сыну нас пускали на 15 минут
Обследования закончились, нас выписали домой. Первое, что мы сделали, это пошли в церковь и крестили ребенка. А дальше вместо того чтобы слабеть, Леша начал развиваться — научился удерживать голову, шевелить ногами. Муж сказал, что когда Леша начнет ходить, мы за руку приведем его в Морозовскую больницу — показать врачам, как они ошиблись.
В два с половиной месяца Леша подхватил инфекцию и заболел, поднялась температура, начался кашель. Я крутила его с бока на бок и отстукивала, чтобы помочь откашляться. В очередной раз я повернула Лешу на другой бок и увидела, что он весь белый, глаза закатились, дыхание прерывистое.
Дальше все было как в кино – скорая, адреналин, реанимация. Я сидела возле дверей реанимации, подписывала какие-то документы. Потом приехал муж и попросил, чтобы нас пустили помазать Лешу церковным маслом. Дежурная врач оказалась добрым человеком и пошла нам навстречу. Дальше нам сказали ехать домой и приезжать на следующий день к 13.00. О том, что можно просить остаться с ребенком в реанимации, нам даже в голову не пришло. Мы безоговорочно выполняли все указания врачей.
На следующий день я не поехала в больницу, потому что боялась увидеть Лешу всего в трубках. Поехал муж. Его пустили на 15 минут. У Леши сразу стал зашкаливать пульс, как пришел папа. Наверное, он просто не понимал, почему он один, хотел, чтобы мы взяли его на ручки и не уходили.
Пульс на мониторе был 200, и медсестра сказала, чтобы папа ушел. Я думаю, что родители должны там быть постоянно, когда заходишь всего на 15 минут, это тяжело и для ребенка, и для родителей. Многие дети проводят в реанимации свои последние дни. Получается, что родители не видят своего ребенка последние драгоценные минуты, и дети умирают там одни.
Мы все равно ждали, что Леша поправится
В больнице медсестры приходили со специальным прибором, отсосом, чтобы убирать слизь у Леши из горла, помочь ему дышать. Я всегда закрывала глаза, когда они лезли трубкой ему в горло. Когда мы оказались дома, муж поехал в аптеку, купил такой отсос, и я стала сама убирать мокроту, сама вводила ему антибиотики.
Я понимала, что вызывать скорую не имеет никакого смысла, врачи ничего не могут сделать. Я перестала пускать дочерей в Лешину комнату, чтобы они не принесли инфекции.
В паллиативную службу мы обращаться не стали, т.к. понимали, что это для детей, которые умирают. А мы ждали, что Леша поправится.
Мы с мужем решили отказаться от трахеостомы, потому что понимали, что если Лешу нельзя вылечить, мы не должны искусственно продлевать его страдания. Мы не хотели, чтобы в конце жизни ему доставляли дополнительные болезненные ощущения, резали его.
Мы бы потом всю жизнь себе этого не простили.
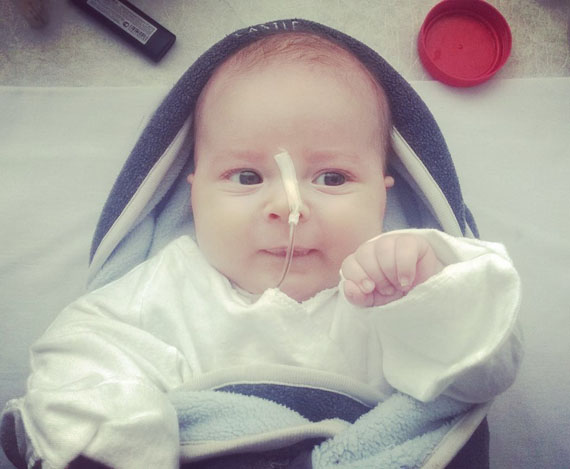
Дети со СМА – очень умные, все понимают
Я все думала и думала. Я понимала, что Леше просто продлевают агонию этим аппаратом ИВЛ. Он уже ничего не может сам. Его кормят через трубку, дышит он через трубку, катетером из горла ему откачивают слизь, даже в туалет он уже не мог сходить сам, ему вставляли свечки. Это бесконечное мучение для него. И для нас родителей мучительно видеть своего ребенка в таком состоянии. Так не должно быть, человек должен умирать естественной смертью, окруженный любовью, заботой, а не всеми этими трубками и пищащими приборами. Беда еще в том, что дети со СМА очень умные, они все понимают, что с ними происходит…
Мы были как заложники в этой реанимации. Получилось, что вызвав скорую, мы хотели помочь ребенку, но дальше цикл медицинской системы закрутился, и теперь наш ребенок привязан к аппарату ИВЛ, и у нас больше нет выбора, мы оказались загнаны в клетку.
Вскоре нас вызвали в органы опеки, в которую обратилась больница, и спрашивали — почему мы отказываемся от лечения ребенка.
Мы с мужем были как загнанные звери
Днем и ночью мы молились, чтобы Леша смог задышать без аппарата ИВЛ, и мы забрали бы его из больницы домой.
Целыми днями мы проводили с Лешей в реанимации. Из-за трубок я не могла взять его на ручки, покачать, не могла дать соску. Я просто сидела рядом и гладила его по голове.
Когда я была рядом, он почти не плакал, спокойно засыпал. Я понимала, что потом буду очень жалеть о том месяце в предыдущей реанимации, когда я не могла с ним проводить время. Реаниматологи стали тренировать Лешу дышать самостоятельно. Потом из хосписа нам привезли аппарат для неинвазивной вентиляции, чтобы попробовать перевести Лешу с трубки на маску.
Я поняла, что нужно выписываться домой как можно скорее, иначе этот ужас может повториться. Просила нашего врача поскорее попытаться перевести Лешу на вентиляцию через маску. И это удалось сделать. Леша дышал на маске спокойно, поулыбался и быстро заснул. Заведующая паллиативным отделением сказала, что завтра в 9 утра мы можем выписываться. Но какое-то чувство внутри подсказывало мне, что надо ехать домой сегодня, иначе ситуация, когда Леше без наркоза вставляют в горло трубку, может повториться снова.
Заведующая отделением не хотела отпускать нас вечером. Она кричала и сказала, что обратится в полицию, если мы уедем вечером из больницы.
И действительно, мне на мобильный позвонили с незнакомого номера: «Здравствуйте, это отдел по делам несовершеннолетних. Где вы сейчас находитесь?
Мы с Лешей еще были в больнице, а к нам домой приехала полиция на 2 машинах. Они звонили в дверь, но муж не открыл.
Я вызвала частную машину скорой помощи, и мы поехали домой. Леша улыбался, мне кажется, он понимал, что мы едем домой.
Дома мы каждые 3 часа кормили его через зонд, откашливали с помощью откашливателя, санировали. Леша дышал с помощью аппарата неинвазивной вентиляций легких через маску. Мы с мужем брали его на ручки, качали, разговаривали с ним, читали вслух.
На следующий день к нам домой пришла инспектор по делам несовершеннолетних. Очень долго задавала нам с мужем вопросы, протоколировала ответы. Какой у ребенка диагноз, когда мы попали в больницу, когда выписались, как он себя чувствует.
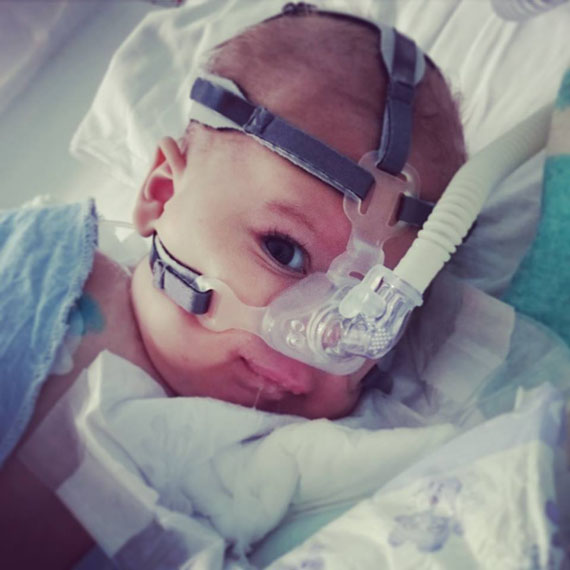
Так быть не должно
Последние 2 дня было видно, что организм работает все хуже. Леша перестал усваивать еду, мы давали ему совсем маленькие порции из шприца, но Леша все срыгивал. Мы с мужем понимали, что скоро Леша уйдет. Молились, чтобы это случилось от остановки сердца, чтобы он не задыхался.
В 2 часа ночи мы покормили его в последний раз. В 5 утра откашляли, посанировали. Муж спал рядом с Лешей, я пошла в другую комнату, чтобы хотя бы немного выспаться – я не спала уже много суток. В 8 утра меня как будто кто-то разбудил. Я пошла к Леше и поняла, что аппарат уже просто гоняет воздух, Леша умер. Первое время у меня не было слез, наоборот я почувствовала облечение, что Леша больше не страдает, что он отмучился.
Что происходило дальше, я плохо помню.
Приехала скорая, полиция, несколько следственных групп, перевозка. У нас был полный дом людей, они фотографировали Лешу, что-то измеряли, осматривали его тело. Потом его увезли на вскрытие. Мы хотели отказаться от вскрытия, ведь Леша умер от неизлечимого заболевания, но это оказалось невозможно, такие законы.
Я очень хочу, чтобы российские врачи научились лучше разбираться в диагнозе СМА.
Когда один врач, глядя на твоего ребенка говорит, что он не доживет и до полугода, а другой обещает, что ребенок научится говорить и будет жить до 18 лет, это очень тяжело.
Важно, чтобы врачи научились определять тип СМА, чтобы родители хотя бы примерно понимали, что их ждет. Есть семьи, которые выберут искусственные приспособления.
Но я говорила с несколькими мамами, у которых дети живут дома на ИВЛ уже 4, 5 лет. Они сказали, что если бы была возможность вернуться назад, они бы уже не выбрали для своего ребенка жизнь на ИВЛ. При самой тяжелой форме СМА 1 аппарат ИВЛ продлевает не жизнь, а страдания наших детей.
Ребенок ничего не может сказать, не может пошевелиться, не может играть… Суставы болят от контрактур, аппараты постоянно пикают, семьи часто не выдерживают такой нагрузки, папы уходят… Так не должно быть.
Я верю, что Леша попал в рай. И что мне теперь так нужно прожить свою жизнь, чтобы потом с ним встретиться.
Такие детки показывают нам, что на все воля Божья. Не бойтесь рожать детей и принимайте все с благодарностью и смирением.
Читайте также:


