Спондилодисцит позвоночника лечение народными средствами

Спондилоартроз представляет собой одну из форм остеоартроза, характеризующуюся дистрофическими изменениями в хрящах суставов позвоночника.
В результате этого они теряют свою эластичность и подвижность, в патологический процесс вовлекается суставная сумка и околосуставные участки кости, происходит образование костных шиповидных наростов.
Основные симптомы заболевания ↑
Спондилоартроз является самой частой причиной болевых ощущений в позвоночнике, особенно в поясничном отделе.
Его возникновению способствуют:
- травматические повреждения;
- нарушения, обусловленные ограничением подвижности суставов;
- плоскостопие;
- врожденные анатомические патологии;
- неправильная осанка;
- низкий уровень подвижности;
- чрезмерные нагрузки;
- возрастные изменения.

Встречается спондилоартроз наиболее часто у лиц, принадлежащих к старшей возрастной группе, хотя при наличии провоцирующих факторов может развиваться и у молодых людей.
Как и при любом дегенеративном заболевании костно-мышечной системы, изменения происходят не только в хрящах, но и капсуле, связках, периартикулярных мышцах. Изменения самого хряща, как и при других видах остеоартроза, происходят поэтапно, начиная с дистрофических изменений в нем и заканчивая возникновением остеофитов.
Заболевание проявляет себя характерными, почти постоянными болями и ограничением подвижности на пораженных участках.
Болевые ощущения не распространяются при этом на другие части тела и не сопровождаются неврологическими симптомами типа онемения.
Характерно возникновение отека в области поражения.

Таковы общие симптомы спондилоартроза. Кроме этого, существует целый ряд специфических симптомов, свойственных каждой конкретной разновидности болезни.
Является самым распространенным видом этого заболевания.
Данный участок позвоночника наиболее подвержен различным повреждениям, потому что на него приходится большая часть всевозможных нагрузок.
Для этого вида спондилоартроза характерны:
- ноющие рецидивирующие боли локального характера в спине и поясничной области;
- иррадиация в ягодичную и бедренную область;
- возникновение болей после длительного пребывания в однообразном положении, а также, при переходе от состояния покоя к движению;
- сопровождение болей ощущением скованности в области поясницы, которое исчезает после выполнения разминочных упражнений;
- в отличие от болей при грыже позвоночного диска не сопровождается онемением и слабостью в нижних конечностях.

Шейный спондилоартроз, который называют еще болезнью интеллектуалов, имеет свой контингент больных — это люди, работающие долгое время в склоненном неподвижном состоянии.
При этом виде заболевания обычно наблюдаются:
- боли в шее, отдающие в затылок, лопатку или межлопаточную область, а также верхние конечности;
- корешковый синдром в результате воздействия костно-хрящевых разрастаний на шейные корешки спинного мозга;
- синдром позвоночной артерии из-за вдавливания этих разрастаний в канал позвоночной артерии.

Заболевание данного отдела позвоночника отличается тем, что редко достигает значительной степени выраженности.
Этому способствует сравнительно небольшая подвижность грудного отдела.
Характеризуется в основном локальными болевыми ощущениями на этом участке.
Основные симптомы дорсартороза следующие:
- боли в пораженных отделах при движениях или изменениях положения тела;
- явления межлопаточной симпаталгии;
- ощущение утренней скованности на пораженных участках;
- нарушения чувствительности;
- функциональные нарушения органов брюшной полости.
Как лечить спондилоатроз в домашних условиях? ↑
При лечении заболевания преследуются цели купирования воспалительного процесса и болевого синдрома, предотвращения дальнейшей дегенерации ткани хряща, устранения мышечно-тонического дисбаланса в рассматриваемом сегменте позвоночного столба, улучшение трофических процессов в нем.
Для этого обычно назначаются:
- медикаментозное лечение;
- физиотерапия;
- иглорефлексотерапия;
- лечебная гимнастика;
- тракционная терапия или вытяжение позвоночника;
- санаторно-курортное лечение;
- народные средства.
Неосложненные формы болезни можно лечить в домашних условиях, принимая назначенные врачом медикаментозные средства, используя таинства народных методов, выполняя упражнения лечебной гимнастики.

При этом состояние пациента не должно требовать постоянного динамического наблюдения со стороны врача, применения блокад и физиотерапевтических методов лечения.
Медикаментозная терапия ↑
При лечении спондилоартроза лекарственная терапия проводится в большинстве случаев.
Она позволяет быстро купировать болезненную симптоматику и значительно улучшить состояние больного.
Обычно назначаются препараты следующих фармакологических групп:
- нестероидные противовоспалительные средства, необходимые при выраженном болевом синдроме, среди них наибольшее распространение получили лекарственные средства второго и третьего поколения – кетопрофен, диклофенак, целекоксиб;
- стероидные гормоны, которые назначаются при неэффективности вышеописанных средств в виде артикулярных блокад;
- миорелаксанты центрального действия, необходимые для снятия мышечного спазма, среди которых наиболее часто используют баклофен и мидокалм;
- хондропротекторы, улучшающие питание хрящевой ткани и замедляющие ее дегенерацию, это препараты хондроитина сульфата и глюкозамина.

Народные средства ↑
Лечение в домашних условиях можно быстро выполнить с помощью народных средств.
Наилучший эффект наблюдается при сочетании целительских методов с лекарственной терапией.
На начальных стадиях процесса иногда удается ограничиться использованием только народных методов. В любом случае перед их применением необходима консультация и разрешение врача, который укажет на возможные противопоказания.
К их числу относятся, например, повышение артериального давления, нарушения мозгового кровообращения и сердечного ритма и т. п.
Среди наиболее эффективных средств, применяемых в народе при спондилоартрозе, следующие:
- 1 ст. ложка оливкового масла смешивается с 3-4 каплями эфирного масла лимона, добавляется столько же капель масла лаванды и 5-7 капель масла сосны. Полученную смесь хорошо перемешивают и втирают массажными движениями в больные места.
- нарезают мелкими кусочками около 100 г эвкалипта и заливают половиной литра водки, настаивают 7-8 дней в таком месте, где полностью отсутствует дневной свет. Полученный настой используют для растирания больных мест. Производить эту процедуру желательно перед сном плавными круговыми движениями.
- схожее действие оказывает настойка березовых почек, ее настаивают на водке, выдерживая в темном месте около недели. Параллельно с растираниями можно принимать березовый чай, который готовится из расчета: 1 ч. л. березовых почек и листьев на стакан кипятка. Принимается в виде чая после еды.
- 200 г сухой соли и 100 г сухой горчицы размешиваются с небольшим количеством керосина до консистенции сметаны. Втирать досуха в больные места, выполняется процедура перед сном.
- предлагает народная медицина и лечение йодом, для этого берут по 10 мл глицерина, нашатырного и муравьиного спирта, а также 10 мл аптечной желчи, которые смешивают с 5-6 каплями йода.
Хочется предупредить ярых поклонников народных средств, что спондилоартроз является довольно непредсказуемым заболеванием, которое может не проявлять себя до тех пор, пока не достигнет последних стадий.

Поэтому, не стоит полагаться только на народные методы, которые в большинстве случаев лишь снимают симптомы заболевания, не убирая причину.
Болезнь любого рода невозможно вылечить, уничтожая только ее внешние проявления, она будет возникать вновь и вновь, пока не примет хроническую форму.
В каждом отдельном случае нужно анализировать причины ее появления и устранять их путем сочетанного применения всех возможных и доступных методов.
Гимнастика ↑
Важным элементом лечения данного заболевания является лечебная физкультура.
С помощью упражнений удается решить следующие задачи:
- укрепить мышцы спины, формирующие внутренний корсет позвоночника;
- увеличить объем движений;
- предотвратить развитие анкилоза, т. е. полной утраты подвижности сустава.
Особенностью ЛФК при этом заболевании является воздействие на организм с помощью не динамических, а статических нагрузок.
Комплекс упражнений подбирается индивидуально специалистом по лечебной физкультуре в зависимости от локализации процесса.

Данный перечень упражнений пациент должен будет выполнять на протяжении длительного времени в обычных домашних условиях.
Это особенно важно для пациентов молодого возраста, у которых слабость мышц является одной из причин развития заболевания.
Хорошим дополнением к лечебной физкультуре станет массаж.
Традиционный комплекс лечебной гимнастики при спондилоартрозе состоит из более десятка различных упражнений.
Приведем самые эффективные из них:
№ 1
Пациент лежит на спине с расслабленными вытянутыми ногами.
На счет 1-2 нога максимально сгибается в колене. На счет 3 — согнутая в колене нога сгибается в области тазобедренного сустава и прижимается к телу. На счет 4-5 удерживание в этом положении продолжается, на счет 6 — стопа опускается на пол.

На счет 7-8 нога, наконец, полностью выпрямляется. Повторить другой ногой. Общее количество повторений 10-15 раз.
№ 2
Пациент лежит на спине с согнутыми в коленях ногами.
Согнутую ногу нужно оторвать от пола с помощью рук, прижать к грудной клетке на пару секунд, после чего опустить и выполнить упражнение другой ногой.

Количество повторений 10 раз.
№ 3
Исходное положение: лежа на спине.

№ 4
Исходное положение — сидя на стуле.
Пациент должен коснуться руками кончиков пальцев ног, выпрямляясь после каждого касания.

Повторить 10 раз.
№ 5
Исходное положение — стоя на полу, опираясь ягодицами на столешницу.
Колени слегка согнуть и развести в стороны, носки врозь.

С прямой спиной нагнуться вперед и вернуться в прежнее положение. Повторить 10 раз.
Хорошим тестом перед началом гимнастики будет выполнение следующих движений: голову наклонить до предела вперед, касаясь подбородком грудной клетки.

Затем — запрокинув голову посмотреть вверх, после чего выполнить наклоны ею влево-вправо, касаясь ухом плеча.
Если при выполнении таких движений выявлены какие-либо ограничения, то дальнейшие занятия должны быть направлены на их устранение.
При выполнении упражнений пациенту рекомендуется избегать мышечного напряжения, резких наклонов.
Любые виды движений будут полезными только тогда, когда они не причиняют боли.
Кроме описанных выше упражнений, при данном заболевании эффект оказывают вис на турнике, плавание в бассейне.

При спондилоартрозе шейного отдела в комплекс желательно включать дыхательные упражнения.
Таким образом, лечение спондилоартроза в домашних условиях вполне осуществимо.
Наибольший эффект будет достигнут при сочетании различных доступных методов лечения – фитотерапии, лекарственной терапии, лечебной гимнастики и массажа.
На первых этапах при выраженном болевом синдроме рекомендуется ограничение двигательной активности, по окончании — весьма желателен курс санаторно-курортного лечения.
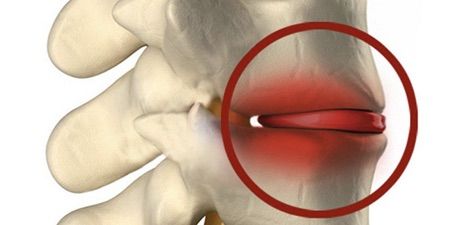
Спондилодисцит характеризуется воспалительным поражением хрящевой ткани межпозвоночных дисков. Болезнь часто связана с бактериальной, вирусной инфекцией или возникать на фоне аутоиммунных и травматических процессов. Своевременное обследование и комплексное лечение позволяют устранить причину патологии, выявить симптоматику, предупредить рецидивы болезни. В клинике доктора Длина мы используем современные методы лечения, которые одобрены ведущими экспертами мировой практики.
Хронический спондилодисцит развивается у людей при определенных причинах. К ним относят травмы области позвоночного столба, длительно текущие вирусные и бактериальные инфекции, остеохондроз, нестабильность положения позвонков, аутоиммунные и ревматоидные патологии. Врачи выделяют факторы риска, при наличии которых вероятность развития болезни увеличивается в несколько раз:
- Гиподинамия, малоподвижный образ жизни. Эти состояния характеризуются дистрофией и атрофией мышц, хрящевой ткани в межпозвонковых дисках.
- Хронические инфекционные заболевания.
- Искривления позвоночника, нарушения осанки, приводящие к неправильному распределению нагрузки на отдельные сегменты позвоночника.
- Ортопедические патологии стоп, дисбаланс крупных суставов.
- Тяжелые спортивные нагрузки, чрезмерный физический труд.
Выявление конкретной причины и факторов риска необходимо для подбора правильного лечения. Рекомендуется обращаться в клинику при первых признаках нарушений. В том случае, если симптомы сохраняются у больного длительный срок, терапия имеет более низкую эффективность. При этом у пациента возможны частые рецидивы болевого синдрома.
Хронический спондилодисцит — завершающая стадия болезни, которая имеет характерную симптоматику. Основным признаком становятся острые болевые ощущения в области спины, которые усиливаются при любых движениях и физической нагрузке. Кожа над очагом поражения гиперемирована из-за усиленного кровотока в капиллярах. Это приводит к небольшой отечности мягких тканей, которые отдают болезненностью при пальпации. В связи с выраженным воспалением, у пациента повышается температура тела, появляются признаки интоксикационного синдрома: головные боли, общая слабость, тошнота.
Симптоматика хронического спондилодисцита зависит от того, какой отдел позвоночника поражен. При воспалении в шейном отделе у больного преобладают болевые ощущения в области шеи и затылка, наблюдается снижение подвижности головы. Из-за нарушенного мозгового кровообращения у пациента выражена общая усталость, сонливость, проявляются нарушения памяти. При прогрессировании воспаления развиваются неврологические симптомы в виде расстройства чувствительности, снижения мышечной силы.
Поражение грудного отдела часто становится следствием заболеваний легких. Основная жалоба — болевые ощущения в области лопаток, которые усиливаются при глубоком дыхании, кашле, физической нагрузке. Спондилодисцит поясничного отдела позвоночного столба выявляется у больных остеохондрозом. Дегенеративные процессы в межпозвонковых дисках приводит к воспалительным изменениям и сдавлению тел позвонков. Состояние характеризуется болевыми ощущениями.

Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Обследование при хроническом синовите комплексное. Оно начинается с осмотра врача. Профессионалы клиники назначают следующие исследования:
- лабораторное исследование крови (ОАК, биохимические показатели и другие);
- бактериологические методики выявления возбудителя болезни, определения его чувствительности к антибиотикам;
- микроскопическое исследование патологического отделяемого;
- ультразвуковая диагностика пораженной области;
- рентгенологические методы обследования.
Огромная роль в постановке диагноза отведена оценке места локализации очага поражения, профессиональному анализу симптомов болезни и основных жалоб пациента. Врачи изучают историю болезни больного, выясняют признаки развития патологии, исследуют важную медицинскую документацию, результаты прошлых скринингов.
При необходимости к диагностике подключаются профильные специалисты. По результатам обследования можно получить все необходимые сведения, определиться с дальнейшей тактикой лечения, разработать схему профилактики обострений хронического синовита.
В нашей клинике лечение хронического реактивного синовита проводят квалифицированные врачи с использованием комплексных процедур. Тактика подбирается в соответствии с состоянием больного, результатами диагностики. При обострении хроническую форму болезни лечат с обязательной иммобилизацией конечности, ее нахождением в преимущественно приподнятом положении.
При выявлении инфекционных возбудителей используют методики струйного промывания загноившегося сустава растворами антибиотиков. При обширном патологическом процессе проводят пункцию, отсасывая выпот с дальнейшим дренированием. В нашей клинике есть современная аппаратура, позволяющая проводить борьбу с синовитами максимально эффективно, малотравматично и комфортно. Опыт врачей помогает оказывать высокопрофессиональные услуги в области ортопедии.
После определения причины заболевания лечение назначают на 2-3 месяца. Больную конечность иммобилизуют. Из консервативных методов применяются обезболивающие, противовоспалительные, антибактериальные препараты, физиопроцедуры (ударно-волновая терапия, ХИЛ терапия, остеопатия, мануальные техники, массаж). В начальной стадии эффективны внутрисуставные инъекции, местные лечебные составы, электрофорез с гидрокортизоном или новокаином, УВЧ.
При гнойной форме патологии проводят вскрытие и дренаж сухожилия. Иногда требуется местно вводить современные антибактериальные средства, которые быстро снимают воспаление, уменьшают боли, заглушают развитие инфекционного процесса. При неэффективности консервативной терапии показано использование хирургических техник.
Суженные каналы рассекают, вскрывают полости, заполненные гноем, дренируют их, вводят туда антибиотики. Характер операции определяется индивидуально, исходя из клинической картины. Главное своевременно обнаружить синовит, чтобы провести его лечение. В таком случае удастся избежать массивного хирургического вмешательства.
Для того чтобы после операции не возникало контрактур и ограничений в подвижности суставов, специалисты проводят комплекс реабилитационных мероприятий по разработке сухожилий, восстановлению питания и кровообращения в тканях. С пациентами работают квалифицированные физиотерапевты, реабилитологи, ортопеды, которые действуют сообща, помогая больным вернуться к активному образу жизни, избежав развития осложнений в дальнейшем.
Врачебный состав клиники использует физиопроцедуры: электрофорез с лекарственными средствами (новокаином, йодидом калия), лечебные суставные пункции, фонофорез, магнитотерапию, ударно-волновую терапию, массажные техники, занятия ЛФК. Лечение включает коррекцию основных патологий, спровоцировавших развитие хронического воспалительного процесса.
Ди-Тазин терапия заключается в фиксации аппликации на месте возникновения боли. При свечении лазером лекарственный состав, которым пропитана аппликация, проникает глубоко в пораженные ткани, усиливая восстановление, нормализуя кровообращение, лимфодренаж и ускоряя регенеративные процессы.
При появлении необратимых изменений в структурах сустава проводят хирургическое удаление синовиальной оболочки. Эта операция максимально щадящая, малотравматичная и безопасная. Доктора организуют всем своим пациентам качественные реабилитационные мероприятия, которые сокращают период восстановления, минимизируют риски развития непредвиденных ситуаций, устранят любые дискомфортные ощущения.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Инфекционные заболевания позвоночника возникают по двум причинам:
Возбудителями заражения МП диска в большинстве случаев выступают те же гноеродные бактерии, что вызывают наиболее опасные поражения костных тканей (остеомиелит, туберкулез):
- золотистый стафилококк;
- синегнойная палочка;
- кишечная палочка;
- эпидермальный стафилококк;
- протеи;
- микобактерия туберкулезная и др.
Гематогенное инфицирование тканей позвоночника вторично по характеру, т.к. сначала бактериальной атаке подвергаются внутренние органы грудной и брюшной полостей и таза.
Для информации: согласно статистике воспалительный процесс в центре МП диска возникает по необъяснимой причине в каждом третьем случае.
Спондилодисцит с большей частотой поражает детей и подростков (от 7-8 лет до 18-20 лет) в период активного роста позвоночника, а также взрослых людей в возрасте после 45-50 лет. Как и большинство инфекционных заболеваний позвоночника, спондилодисцит чаще выявляется у мужчин (60-70%). Инфекционное воспаление МП диска может быть (и бывает) множественным: в случае гематогенного инфицирования поражаются соседние позвонки. Чаще такие поражения бывают у детей 8-10 лет.
Механизм развития и симптоматика
Воспалительно-деструктивный процесс начинается с замыкательных пластинок. Затем гнойный расплав, содержащий живые бактерии, лимфоциты, бактериофаги, антигены, антитела и смесь ферментов, выделенных погибшими бактериями и иммунными клетками, распространяется в более плотных тканях фиброзного кольца и в самом тонком месте (в центре диска) прорывается в пульпозное ядро.
Абсцесс в межпозвоночном пространстве создает эмбол (пузырек) с истонченными стенками, внутри которого повышенное давление жидкого содержимого вызывает болезненные ощущения в позвоночнике: корешки спинномозговых нервов сигнализируют о раздражении, создаваемом выпирающими краями фиброзного кольца (как при остеохондрозной протрузии).
Гнойная масса может стать причиной инфицирования внешних мягких тканей надкостницы и связок, расположенных в паравертебральном (околопозвоночном) пространстве.
Прорыв экссудатов в спинномозговой канал вызывает образование эпидурального абсцесса, инфицирование спинномозговых оболочек и компрессию спинного мозга. Возможные последствия: парезы мускулатуры, дисфункции внутренних органов, нарушение двигательной функции.
Расплавление хрящевых тканей МП диска не остается только в пределах межпозвоночного пространства: активная бактерицидная атака иммунной системы может повредить костные ткани тел позвонков. Остеолитические ферменты, выделяемые некоторыми видами гноеродных бактерий и бактериофагами, разрушают поверхностные слои остеоцитов. Начинаются эрозия и деминерализация костных тканей, соседствующих с замыкательными пластинками. Это может стать предпосылкой для более глубокого инфицирования тел позвонков.
Рассасывание абсцесса после прекращения иммунной реакции становится первой фазой восстановительного процесса. Клетки соединительной ткани замещают пострадавшую хрящевую прослойку, что не восстанавливает межпозвоночный диск. Наоборот, менее прочная соединительная ткань истирается, костные тела позвонков соприкасаются.
Симптоматика инфекционных заболеваний вторичного характера, к которым можно отнести спондилодисцит, схожа в рамках иммунной реакции:
- повышение температуры (по большей части до уровня субфебрильной, 37,5-38,2о);
- отсутствие аппетита, снижение массы тела;
- физическая слабость, заторможенность;
- головные боли.
Болевой синдром в спине и частях тела зависит от локализации в позвоночнике. В результате ущемления верхних корешков блокируются нервные импульсы от сенсорных рецепторов (ослабляется острота ощущений вплоть до онемения). Блокирование нижних корешков, передающих командные импульсы от спинного и головного мозга, влечет за собой ослабление двигательных функций конечностей и нарушение деятельности дыхательной, сердечнососудистой, пищеварительной, выделительной и половой систем.
Чаще всего от инфекционных поражений страдают позвонки поясничного и грудного отделов. Гематогенное заражение от инфицированных органов мочеполовой системы и легких (туберкулезная инфекция) является причиной до 50% всех известных случаев спондилодисцита.
Воспаление мягких тканей в паравертебральной области определяется по отечности и повышенной кровенаполненности пораженного участка. Болевой синдром выражается в тупых тянущих болях с приступами при поворотах и наклонах. Спазмы глубоких мышц, соединяющих поперечные отростки, искажают осанку и стесняют движения пораженного отдела позвоночника. Длительное спазмирование и дорсомиалгия (болезненные ощущения в мышцах спины) приводят к нарушению кровообращения, с чего и начинается дистрофия мышечных волокон.
Исследование мягких тканей позвоночника с помощью рентгенографии дает неоднозначные результаты: явственно различить нарушения целостности МП дисков не удается. Гнойное расплавление и формирование абсцессов можно определить только по размыванию контуров замыкательных пластинок и искажению очертаний тел позвонков.
Компьютерная томография делает изображение более наглядным, представляя на экране монитора в виде трехмерной фигуры, и позволяет точнее оценить размеры абсцесса.
Обзорные спондилограммы пораженного участка, выполненные с помощью рентгеновской установки, дают визуальную информацию об эрозии поверхностных слоев и склеротизации костной ткани по краям позвонков.
Первостепенная задача при инфекционном воспалении – правильно определить вид микроорганизма-возбудителя болезни. Наличие инфекции определяется по общим и клиническим анализам крови:
Биопсия или пункция с забором экссудата из очага воспаления — наиболее эффективный способ получить достоверные результаты. Микробиологические исследования выявляют ненормально размножившуюся бактерию, уточнят концентрацию. Высеянные культуры также испытываются на чувствительность к антибиотикам.
Тактика лечения инфекционных заболеваний позвоночника опирается на консервативные методы: медикаментозную терапию, щадящий двигательный режим (в крайнем случае – иммобилизация, т.е. постельный режим). Спондилодисцит лечится по такой же схеме.
Первоначально для уничтожения агрессивной микрофауны используются антибиотики (целевые, если возбудитель известен; широкого спектра действия, если в анализах обнаружено несколько видов болезнетворных микроорганизмов и заключение спорно). В течение первых 2-4 недель лекарства вводятся внутривенно. Затем, если анализы крови (СОЭ) оказывают положительную динамику, больной получает менее активные формы лекарств.
Когда врачи считают, что инфекционная атака подавлена, больному назначаются регенеративные препараты (хондропротекторы), противовоспалительные нестероидные средства. Дополнительно прописываются витамины и иммуностимуляторы.
Иммобилизация рекомендуется пациентам, перенесшим операцию на позвоночнике или тем, у кого воспаление достигло значительной стадии разрушения дисков. Жесткий ложемент помогает сохранить неподвижность.
Хирургические операции по удалению абсцесса и реконструкции МП диска назначаются 25% пациентов. Откачивание экссудата (дренирование) из центральной области межпозвоночного пространства – самая простая из операций при спондилодисците. Дренирование внутренних многокамерных абсцессов (внутри спинномозгового канала) занимает больше времени, т.к. требуется создавать доступ через мягкие или костные ткани.
Также проводятся ламинэктомии (удаления костных пластинок) для высвобождения корешков из-под осевших суставных отростков. Декомпрессия спинномозговых нервов – наиболее важная из причин для проведения операций.
Дискэктомия (удаление разрушенного диска) и корпэктомия (удаление фрагмента тела позвонка) позволяют полностью очистить пораженные ткани. Внедрение распорочных трансплантатов (вырезанных из костных структур, взятых в ребрах или гребне подвздошной кости) позволяет хрящевым тканям начать восстанавливаться, а фиксирующие позвоночный столб титановые конструкции временно снимут нагрузку на пострадавшие позвонки. Реабилитация занимает от 3 месяцев до полугода. Прогноз на излечение спондилодисцита всегда положителен.
Читайте также:


