Спондилодисцит позвоночника на мрт
а) Терминология:
1. Синонимы:
• Пиогенный спондилодисцит, инфекция межтелового пространства
2. Определения:
• Гнойно-воспалительное заболевание позвонков и межпозвонкового диска бактериальной этиологии
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Гипоинтенсивность Т1-сигнала костного мозга без четких границ, размытость контуров обеих смежных межпозвонковому диску замыкательных пластинок
• Локализация:
о Любой позвоночно-двигательный сегмент:
- Поясничный (48%) > грудной (35%) > шейный (6,5%) отдел позвоночника
• Морфология:
о Снижение высоты межпозвонкового диска
о Патологическое изменение сигнала диска
о Деструкция субхондральной кости замыкательных пластинок
о Изменение сигнала костного мозга с нечеткими границами
о Коллапс позвонков
о Инфильтративные изменения паравертебральных тканей ± эпидуральной клетчатки ± ограниченные скопления жидкости:
- Отмечается в 75% случаев пиогенного спондилита
2. Рентгенография неспецифического пиогенного спондилита:
• Рентгенография:
о Неинформативна в течение 2-8 недель с момента начала заболевания
о Остеолиз замыкательных пластинок и костной ткани тел позвонков с последующим склерозированием костной ткани
о Снижение прозрачности паравертебральных тканей и стирание границ между клетчаточными пространствами
о Формирование костного блока на поздних стадиях заболевания
3. КТ неспецифического пиогенного спондилита:
• Бесконтрастная КТ:
о Остеолитические/склеротические изменения замыкательных пластинок
о Деформация позвоночника, лучше всего видна на фронтальных и сагиттальных реконструкциях
о Увеличение объема паравертебральных мягких тканей
• КТ с КУ:
о Контрастирование межпозвонкового диска, костного мозга и паравертебральных мягких тканей
4. МРТ неспецифического пиогенного спондилита:
• Межтеловое пространство:
о Гипоинтенсивность Т1-сигнала
о Вариабельная интенсивность, чаще гиперинтенсивность Т2-сигнала
о Диффузное или периферическое усиление сигнала при контрастировании гадолинием
о Снижение высоты межтелового пространства
• Патологическое изменение сигнала костного мозга в областях, смежных с межпозвонковым диском:
о Гипоинтенсивность Т1 -сигнала
о Гиперинтенсивность сигнала в режимах Т2 и STIR с насыщением жировой ткани
о Выраженное усиление сигнала при контрастировании гадолинием
• Паравертебральные и эпидуральные флегмона или абсцесс:
о Интенсивность Т1 -сигнала идентична мышечной ткани
о Гиперинтенсивность Т2-сигнала
о Диффузное или периферическое контрастное усиление сигнала
• Сдавление спинного мозга
• Диффузионно-взвешенные изображения:
о Острый процесс: гиперинтенсивность сигнала тел позвонков, замыкательных пластинок и межпозвонковых дисков
о Хронический процесс: гипоинтенсивность сигнала
• МР-томография в динамике:
о Не существует ни одного МР-признака, который бы характеризовался наличием четкой связи с клинической картиной заболевания
о Менее выраженные явления воспаления паравертебральных тканей и менее выраженное контрастное усиление сигнала эпидуральной клетчатки в сравнении с первичным исследованием
о Контрастное усиление сигнала тел позвонков и межпозвонковых дисков, аналогичный или более выраженный отек костного мозга в сравнении с первичным исследованием
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о При трехфазовой сцинтиграфии с дифосфонатом технеция-99m отмечается усиление захвата изотопа во всех трех фазах исследования
• Сцинтиграфия с галлием:
о Усиление захвата цитрата галлия ( 67 Ga):
- Более высокую чувствительность обеспечивает ОФЭКТ
• Сцинтиграфия с меченными лейкоцитами:
о У пациентов с хроническим спондилитом нередко дает ложноотрицательный результат
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т2-ВИ и Т1-ВИ:
- Чувствительность (96%), специфичность (92%), точность (94%)
о Хорошей альтернативой МРТ является ОФЭКТ с 67 Ga:
- Чувствительность и специфичность не ниже 90%
• Протокол исследования:
о Режимы STIR и FSE Т2 с подавлением сигнала жировой ткани являются наиболее чувствительными в отношении диагностики отека костного мозга, поражений эпидурального пространства
о Также увеличить чувствительность МРТ позволяет исследование в Т1 -режиме с контрастированием гадолинием:
- Режим более информативен в отношении оценки состояния эпидурального пространства и мягких тканей
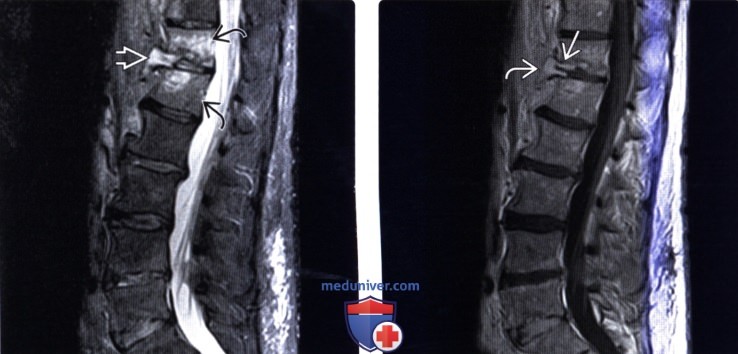
(Слева) Сагиттальный срез, STIR МР-И: признаки отека костного мозга на фоне спондилодисцита Т12-L1, жидкость из межтелового промежутка распространяется в мягкие ткани превертебральной области. Отмечается нарушение непрерывности смежных замыкательных пластинок.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: периферическое контрастное усиление межпозвонкового диска Т12-L1, видна усиливающая сигнал паравертебральная флегмона. При МР-контроле в динамике воспалительные изменения паравертебральных тканей и эпидурального пространства обычно уменьшаются. 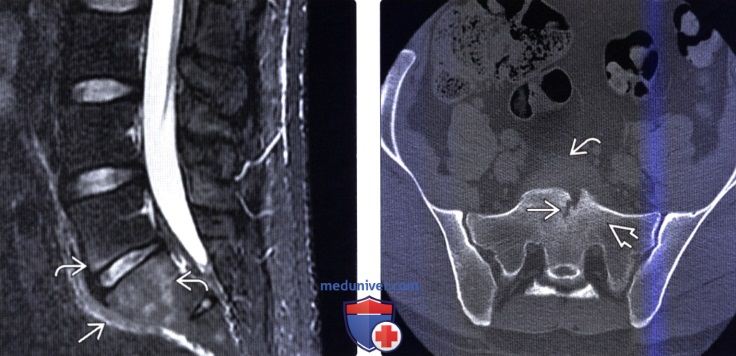
(Слева) Сагиттальный срез, STIR МР-И: признаки отека костного мозга тел L5 и S1 позвонков. Отмечается накопление жидкости в пресакральной области Б. Передняя кортикальная пластинка крестца экранирована. В динамике наблюдаемые изменения в сравнении с данными первичного исследования могут сохраняться или усиливаться.
(Справа) Аксиальный КТ-срез: нарушение целостности кортикальной пластинки передней поверхности S1 позвонка неправильной формы Б, минимально выраженный склероз окружающей кости и увеличение объема пресакральных мягких тканей. 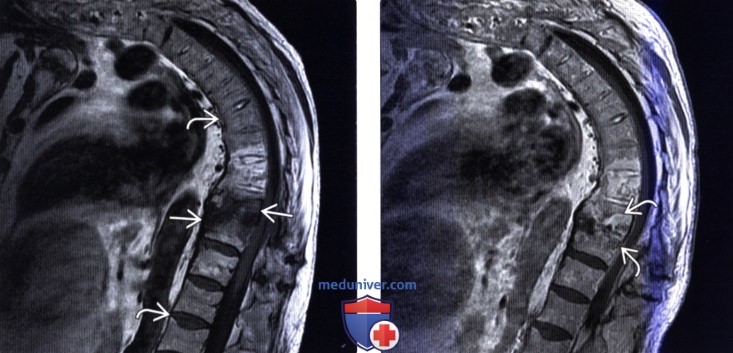
(Слева) Обратите внимание на патологическую гипоинтенсивность Т1-сигнала костного мозга тел двух смежных позвонков среднегрудного отдела позвоночника. Соединяющие тела позвонков тонкие синдесмофиты соответствуют картине анкилозирующего спондилита (АС).
(Справа) Т1-ВИ с КУ: контрастное усиление сигнала смежных замыкательных пластинок. Течение анкилозирующего спондилита (АС) может осложняться развитием асептического спондилодисцита. Пролиферативные изменения эпидуральных тканей без воспалительной их инфильтрации и новообразование костной ткани могут стать механическими причинами неврологических осложнений.
в) Дифференциальная диагностика:
1. Дегенеративные изменения замыкательных пластинок:
• Наиболее распространенное состояние, лучевые признаки которого напоминают спондилит
• Дегидратация межпозвонкового диска:
о Гипоинтенсивность Т1- и Т2-сигнала
о Минимальное или полное отсутствие усиления сигнала при контрастировании гадолинием
• Сохранение целостности замыкательных пластинок
2. Туберкулезный спондилит:
• Поражение среднегрудного отдела и грудопоясничного перехода > поясничный или шейный отдел
• Коллапс позвонков, деформация позвоночника с формированием горба
• ± деструктивные изменения замыкательных пластинок
• Массивные расслаивающие ткани паравертебральные абсцессы, размеры которых непропорциональны позвоночным поражениям
3. Нейрогенная спондилоартропатия:
• Последствие травмы спинного мозга
• Исчезновение межпозвонкового диска/гиперинтенсивность Т2-сигнала, эрозии/склероз замыкательных пластинок, спондилофиты, мягкотканный компонент:
о Подобные изменения могут встречаться как при спондилодисците, так и при нейрогенной спондилопатии
• Феномен вакуума/периферическое контрастное усиление, поражение дугоотростчатых суставов, спондилолистез, костный дебрис, дезорганизация позвоночника
4. Хроническая гемодиализная спондилоартропатия:
• Наиболее часто поражается шейный отдел позвоночника
• Исчезновение межтелового пространства, эрозии замыкательных пластинок, деструкция позвонков
• Гипоинтенсивность сигнала костного мозга в Т1- и Т2- режиме
• Низкая или промежуточная интенсивность Т2-сигнала межпозвонкового диска
5. Метастатическое поражение позвоночника:
• Четко или нечетко ограниченные очаговые поражения позвоночника:
о Гипоинтенсивные в Т1-режиме
о Гиперинтенсивные в Т2-режиме
о Усиление сигнала при контрастировании гадолинием
• Нередко поражение задних элементов позвонков
• Сохранение межпозвонкового диска
(Слева) Сагиттальный КТ-срез (костный режим), пациент со спондилодисцитом верхнегрудного отдела позвоночника: признаки деструкции тел Т1 и Т2 позвонков в непосредственной близости к коллабированному межтеловому пространствуй с разрушением смежных замыка-тельных пластинок и выраженной кифотической деформацией.
(Справа) Аксиальный КТ-срез: отмечается деструкция тел Т1 и Т2 позвонков с выраженным разрушением замыкательных пластинок и формированием крупного мягкотканного превертебрального образования (абсцесс). 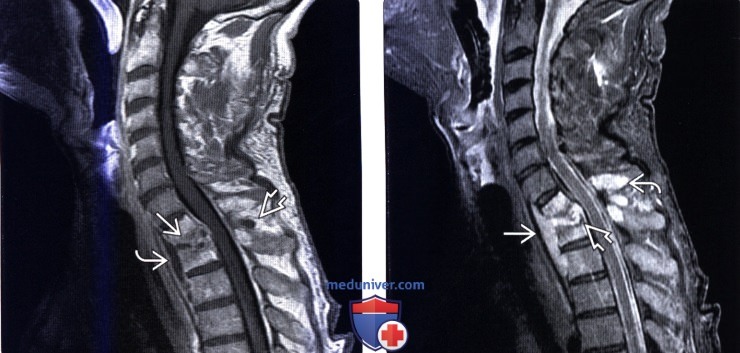
(Слева) Сагиттальный срез, Т1 -ВИ с КУ: множественные очаги инфекционного поражения с деструкцией и коллапсом замыкательных пластинок, крупный превертебральный абсцесс и распространение процесса на задние элементы позвонков.
(Справа) Сагиттальный срез, STIR МР-И: коллапс тел Т1 и Т2 позвонков с деструкцией замыкательных пластинок и формированием крупного преверте-брального абсцесса, отслаивающего переднюю продольную связку. Инфекционный процесс распространяется на задние элементы позвонков. 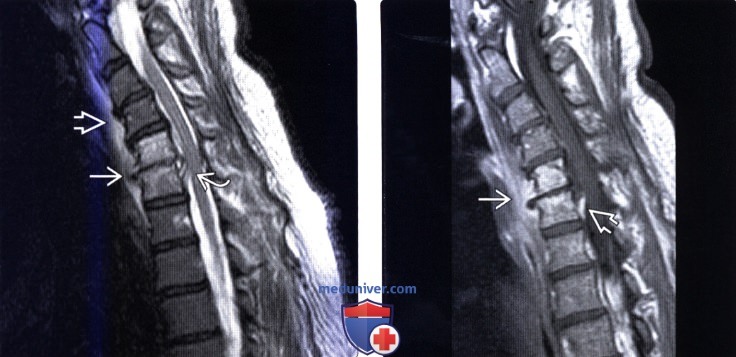
(Слева) Сагиттальный срез, Т2-ВИ: признаки инфекционного поражения межпозвонкового диска С5-С6 с усилением сигнала смежных тел позвонков и распространенным отеком превертебральных тканей. Виден небольшой эпидуральный абсцесс, несколько оттесняющий спинной мозг.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: контрастное усиление сигнала тел С5 и С6 позвонков с минимально выраженной деформацией замыкательных пластинок и диффузным контрастным усилением сигнала превертебральных тканей. Также виден небольшой абсцесс в вентральном отделе эпидурального пространства.
г) Патология. Общие характеристики:
• Этиология:
о Предрасполагающие факторы:
- Внутривенная наркомания
- Иммунодефицитные состояния
- Хронические заболевания (почечная недостаточность, цирроз печени, рак, сахарный диабет)
о Наиболее частым возбудителем заболевания является Staphylococcus aureus:
- Из грам-отрицательных палочек наиболее распространенным возбудителем является Escherichia coli
- У пациентов с серповидноклеточной анемией нередко встречаются поражения, вызванные бактериями рода Salmonella
о Бактериемия, первичным источником которой является внепозвоночный очаг инфекции:
- Гематогенный путь является наиболее распространенным путем инфицирования
- Источниками инфекции могут быть мочеполовая система, желудочно-кишечный тракт, легкие, сердце, кожа/слизи-стые оболочки
- Первичный очаг инфекционного воспаления возникает в области хорошо васкуляризированной субхондральной кости замыкательных пластинок
- Далее процесс распространяется на соседние участки позвонков и межпозвонковый диск
- Межпозвонковый диск ввиду хорошей васкуляризации является первичным очагом инфекционного поражения позвоночника у детей
о Прямая инокуляция возбудителя при проникающих ранениях, хирургическом вмешательстве или диагностических процедурах
о Распространение процесса из близлежащих очагов инфекции:
- Дивертикулит, аппендицит, воспалительные заболевания кишечника
- Пиелонефрит
• Сочетанные изменения:
о Спинальный менингит:
о Нарушение кровообращения спинного мозга и миелит
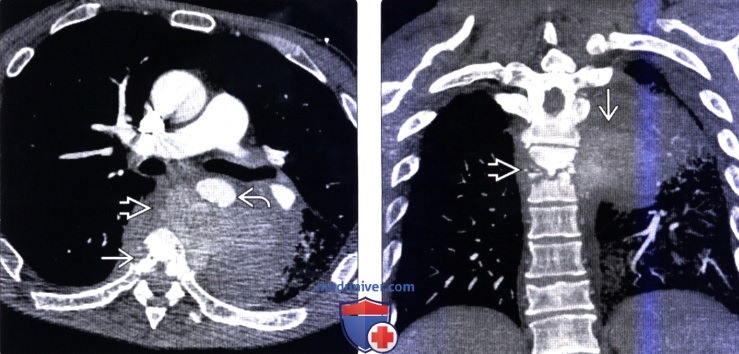
(Слева) Аксиальная КТ-ангиограмма: микотическая аневризма аорты, развившаяся вследствие распространения инфекционного процесс из соседних грудных позвонков. Определяется массивное накапливающее контраст образование, представляющее собой псевдоаневризму средостения и оттесняющее аорту кпереди. Видны признаки деструкции позвонка вследствие спондилита.
(Справа) Фронтальная КТ-ангиограмма пациента с микотической аневризмой аорты на фоне спондилита смежных позвонков видны псевдоаневризма, окруженная воспалительным мягкотканным компонентом, и признаки костной деструкции в области межтелового промежутка. 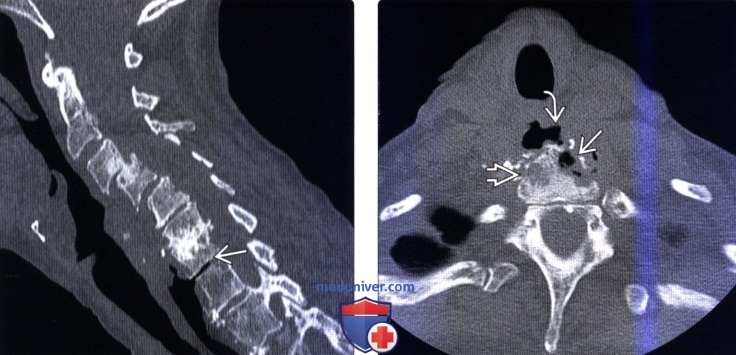
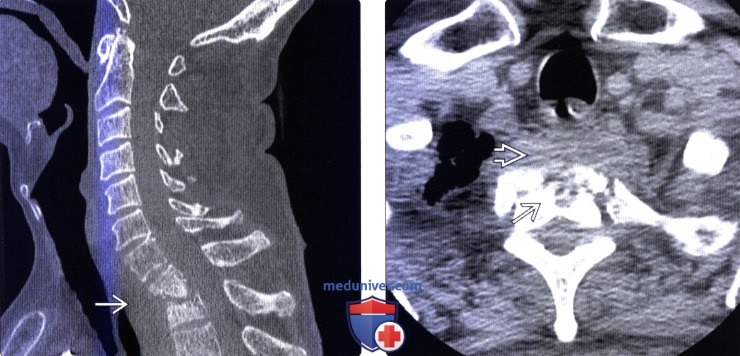
(Слева) Сагиттальный КТ-срез: случай перфорации пищевода (лучевая терапия в анамнезе с последующей стриктурой пищевода) с формированием свища, соединяющего пищевод с межпозвонковым диском (и развитием спондилита на смежном уровне).
(Справа) Аксиальный КТ-срез (костный режим): признаки литической деструкции тела С7. Отмечается распространение газа из полости пищевода в межпозвонковый диск. 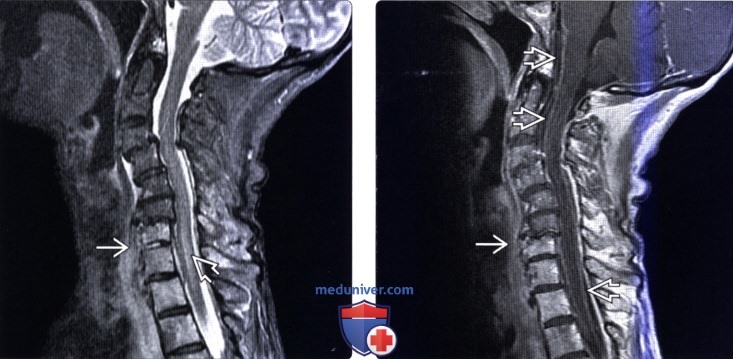
(Слева) Сагиттальный срез, STIR МР-И, пациент с фистулой пищевода в межпозвонковый диск: патологическое усиление сигнала превертебральных тканей, распространяющееся на межпозвонковый диск С7-Т1. Патологическое усиление сигнала отмечается также в толще спинного мозга, что является следствием облучения либо развитием менингита и миелита.
(Справа) Т1-ВИ с КУ: диффузное контрастное усиление сигнала превертебральных тканей в области фистулы на уровне С7 позвонка с диффузным менингитом, признаком которого является диффузное контрастное усиление сигнала мягких мозговых оболочек.
д) Клинические вопросы:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Острая или хроническая боль в спине
о Локальная болезненность при пальпации
о Лихорадка
• Другие симптомы/признаки:
о Миелопатия при поражении спинного мозга
о Увеличение СОЭ, уровня С-реактивного белка, лейкоцитоз
• Особенности течения заболевания:
о Средняя продолжительность заболевания с момента манифестации до постановки диагноза составляет семь недель
2. Демография:
• Возраст:
о Бимодальный характер заболеваемости:
- Дети
- Взрослые: 6-7 десятилетия жизни
• Эпидемиология:
о Спондилиты составляют 2-7% всех гнойно-воспалительных заболеваний костной системы
3. Течение заболевания и прогноз:
• Уровень смертности: 2-12%
• Благоприятный прогноз: полное разрешение симптоматики при условии ранней диагностики и начала лечения:
о У 15% пациентов может сохраняться остаточный функциональный дефицит
• При незавершенном лечении частота рецидивов заболевания составляет 2-8%
• Необратимый неврологический дефицит:
о Поздняя диагностика и наличие неврологических осложнений на момент установки диагноза являются неблагоприятными прогностическими факторами в отношении развития стойкого неврологического дефицита
о Перенесенное ранее вмешательство по поводу осложнений спондилита: высокая частота повторных госпитализаций в течение первого года после выписки пациентов с впервые перенесенным инфекционным поражением позвоночника
о Независимые прогностические факторы развития стойкого или длительно сохраняющегося неврологического дефицита:
- Наличие неврологических осложнений на момент постановки диагноза, продолжительность заболевания с момента манифестации до постановки диагноза > 8 недель, тяжелое течение заболевания
• Положительная рентгенологическая динамика может не успевать за клиническим улучшением состояния пациента
4. Лечение неспецифического пиогенного спондилита:
• Открытая или закрытая под КТ-контролем биопсия позвоночника позволяет установить причинный микроорганизм значительно чаще, чем бактериологическое исследование крови (77% против 58%):
о Ранее проводимая антибактериальная терапия значительно ограничивает информативность биопсии (23% против 60%)
• До выявления причинного микроорганизма назначается эмпирическая антибактериальная терапия препаратами широкого спектра действия
• Микроб-специфическая антибактериальная терапия продолжается на протяжении 6-8 недель
• Наружная иммобилизация позвоночника на срок 6-12 недель
• Хирургическое лечение:
о Ляминэктомия, дебридмент, ± стабилизация
о Показано при эпидуральном абсцессе, развитии нестабильности
е) Диагностический поиск. Нюансы интерпретации изображений:
• Диффузное контрастное усиление сигнала межпозвонкового диска, смежных участков костного мозга, мягких тканей, эрозивные изменения замыкательных пластинок являются теми признаками, которые позволяют заподозрить у пациента наличие спондилита
ж) Список использованной литературы:
1. Falip С et al: Chronic recurrent multifocal osteomyelitis (CRMO): a longitudinal case series review. Pediatr Radiol. 43(3)355-75, 2013
2. Fantoni M et al: Epidemiological and clinical features of pyogenic spondylodiscitis. Eur Rev Med Pharmacol Sci. 16 Suppl 2:2-7, 2012
3. Sehn JK et al: Percutaneous needle biopsy in diagnosis and identification of causative organisms in cases of suspected vertebral osteomyelitis. Eur J Radiol. 81(5)340-6, 2012
4. Kowalski TJ et al: Follow-up MR imaging in patients with pyogenic spine infections: lack of correlation with clinical features. AJNR Am J Neuroradiol. 28(4):693-9, 2007
5. Modic MT et al: Vertebral osteomyelitis: assessment using MR. Radiology. 157(1):157-66, 1985
Редактор: Искандер Милевски. Дата публикации: 17.8.2019
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Терминология.
Остеомиелит или спондилит позвоночника – воспаление позвонка с разрушением костной ткани.
Дисцит – воспаление межпозвонкового диска.
Спинальный эпидуральный абсцесс или эпидуральный абсцесс позвоночника – это абсцесс или, проще говоря, гнойник, который располагается в эпидуральном пространстве, то есть в позвоночном канале, где находится спинной мозг с его оболочками и нервными корешками.
Остеомиелит позвоночника редко протекает изолированно и часто сочетается с воспалением межпозвонкового диска, в таком случае говорят о спондилодисците. Именно этот диагноз вы чаще всего можете встретить в заключении МРТ или услышать от своего лечащего врача. При остеомиелите позвоночника вначале страдают тела позвонков, а уже потом вовлекаются межпозвонковые диски, а при дисците в первую очередь воспалению подвергаются межпозвонковые диски, а потом присоединяются тела позвонков. На фоне остеомиелита позвоночника или спондилодисцита часто формируется спинальный эпидуральный абсцесс. Про спинальный эпидуральный абсцесс можно прочитать в отдельной соответствующей статье.
Код по МКБ 10 спондилодисцита: М46.2 (остеомиелит позвонков); М46.3 (инфекция межпозвонковых дисков (пиогенная)); М46.4 (дисцит неуточненный); М46.5 (другие инфекционные спондилопатии); М49.0 (туберкулез позвоночника); М49.1 (бруцеллезный спондилит); М49.2 (энтеробактериальный спондилит); М49.3 (спондилопатии при других инфекционных и паразитарных болезнях, классифицированных в других рубриках).
Классификация спондилодисцита.
В зависимости от морфологических особенностей инфекционного процесса выделяют:
- Гнойные спондилодисциты, которые по характеру течения могут быть острыми и хроническими;
- Гранулематозные спондилодисциты (гноя нет, но образуется новая грануляционная ткань), среди которых по этиологии (причине) выделяют три клинических варианта: туберкулезные спондилодисциты (микобактериальные), грибковые спондилодисциты (микотические), сифилитические спондилодисциты (спирохетные).
По типу выделяемой бактериальной флоры:
- Неспецифический спондилодисцит (стафилококковый, стрептококковый, вызванный Coli-флорой);
- Специфический спондилодисцит (туберкулезный, тифозный, гонорейный и д.р.).
Причины спондилодисцита.
Факторы риска:
- Сахарный диабет;
- Внутривенное злоупотребление наркотиками;
- Хроническая почечная недостаточность;
- Алкоголизм;
- Онкология;
- Мочевые инфекции;
- ВИЧ;
- Пожилые больные, даже при отсутствии других конкретных факторов риска;
- Как осложнение хирургических вмешательств на позвоночнике.
Возбудители.
Чаще всего возбудителем спондилодисцита является золотистый стафилококк. За ним следует эпидермальный стафилококк. Описаны так же другие меногочисленные возбудители. Так же может быть туберкулезный спондилодисцит – болезнь Потта.
Наиболее часто поражается поясничный отдел позвоночника, затем следует грудной, шейный и крестцовый.
Симптомы спондилодисцита.
- Болевой синдром. Боль в позвоночнике обычно умеренная или сильная, усиливается при любых движениях спины, обычно хорошо локализована.
- Неврологическая симптоматика (наблюдается примерно у 17% больных), которая заключается в поражении нервных корешков, а затем и спинного мозга (только если воспаление находится выше 1-2 поясничных позвонков, так как ниже этих позвонков спинного мозга уже нет, а есть только нервные корешки). Проявляется в виде корешковых болей, онемения, снижения чувствительности, парезов (слабость в конечностях) вплоть до плегии (отсутствие движений в конечностях) и нарушения функции тазовых органов (мочевой пузырь и кишечник). Неврологическая симптоматика при спондилодисците являнется следствием сдавления нервных структур либо спинальным эпидуральным абсцессом, либо фрагментами тела позвонка и межпозвонкового диска в результате патологического перелома.
- Лихорадка (повышение температуры тела выше 37,0⁰), профузное потоотделение и сильный озноб – встречается не у всех, примерно только у 30-50% пациентов.
Диагностика спондилодисцита.
Методы диагностики спондилодисцита:
- Наличие симптоматики, которая описана выше;
- Общий анализ крови: количество лейкоцитов обычно в пределах нормы, редко превышает 12,0х10 9 , СОЭ (скорость оседания эритроцитов) в большинстве случаев более 60 мм/ч;
- Посев крови на бактериальную флору полезен в некоторых случаях для определения возбудителя;
- Повышение С-реактивного белка крови;
- Диаскинтет используют для исключения туберкулезного поражения позвоночника, заключается в постановке внутрикожной пробы, которая вызывает у лиц с туберкулезной инфекцией специфическую кожную реакцию, более эффективен, чем проба Манту;
- ПЦР диагностика на туберкулез (полимеразная цепная реакция), очень чувствительный метод, суть которого заключается в выявлении в исследуемом материале не самого возбудителя инфекции, а частички его ДНК;
- МРТ (магнитно-резонансная томография) – метод выбора, обязателен при диагностике спондилодисцита, остеомиелита позвоночника и дисцита, демонстрирует вовлечение дискового пространства и тела позвонка, позволяет исключит паравертебральный или эпидуральный спинальный абсцессы, малоинформативна для определения сращения костей;
- КТ (компьютерная томография) - так же позволяет исключить паравертебральный или спинальный эпидуральные абсцессы, более информативна для остеомиелита позвоночника, который часто сопровождает спинальный эпидуральный абсцесс;
- Биопсия - необходимо постараться получить прямые посевы из диска или тела позвонка на пораженном уровне. Возможно выполнение как чрезкожной биопсии под местной анестезией, так и получение биопсии в ходе отрытой операции. Выбор оптимальной тактики осуществляет Ваш нейрохирург.
Лечение спондилодисцита.
В 75% случаев достаточным является лечение антибиотиками и иммобилизация позвоночника корсетом. Иммобилизация, вероятно, не влияет на окончательный исход, но обычно дает более быстрое облегчение боли и позволяет быстрее восстановить активность.
В большинстве случаев сначала назначают строгий постельный режим.
Если возбудитель и источник спондилодисцита неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!). Ванкомицин назначают под обязательным контролем уровня креатинина крови. Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
Лечение внутривенным введением антибиотиков осуществляют обычно около 4-6 недель, а затем переводят на таблетированные формы антибиотиков еще в течение 4-6 недель или же лечение внутривенным введением антибиотиков осуществляют до нормализации СОЭ, а затем переходят на таблетированные формы антибиотиков. Хочу обратить внимание на то, что обычно СОЭ держится высокой долго, даже если возбудителя уже нет.
Требуется только примерно в 25% случаев.
Показания к хирургическому лечению спондилодисцита:
- Неясный диагноз, особенно если есть серьезное подозрение на опухоль, возможно выполнение чрезкожной биопсии иглой под контролем рентгена или открытая биопсия.
- Необходимость декомпрессии нервных структур, особенно при наличии спинального эпидурального абсцесса или реактивных разрастаний грануляционной ткани или патологического перелома тела позвонка.
- В некоторых случаях требуется радикальная санация и стабилизация позвоночника, например при патологическом переломе тела позвонка и/или формировании кифотической деформации позвоночника.
Операция не производится пациентам с тяжелой сосудистой патологией, с септическим состоянием, тяжелой сопутствующей патологией, при которой исход операции сопряжен с высоким риском летальности
Способы хирургического лечения.
нажми на картинку для увеличения 
Передняя дискэктомия и корпорэктомия. 1-тело позвонка; 2-кейдж; 3-титановая пластина. нажми на картинку для увеличения 
Ламинэктомия нажми на картинку для увеличения 
Ламинэктомия с транспедикулярной фиксацией. 1-тело позвонка; 2-дужка позвонка; 3-титановый винт; 4-ламинэктомия.
- Передняя дискэктомия (удаление межпозвонкового диска) и корпорэктомия (удаление тела позвонка) с радикальным удалением инфицированных тканей и установкой с целью стабилизации позвоночника аутотрансплантата из гребня крыла подвздошной кости или резецированного (удаленного) ребра или специального титанового кейджа. Обширное удаление передней части позвоночного столба часто создает большие дефекты и негативно влияет на стабильнсть позвоночника. Доказана эффективность применения титановых кейджей для стабилизации позвоночника при воспалительных поражениях. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной флоры. Радикальная санация и восстановление стабильности позвоночника являются необходимым условием устранения инфекции и образования костного блока.
- Задняя ламинэктомия (удаление дужки позвонка) может быть достаточной для экстренной декомпрессии нервных структур. Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется.
Исход спондилодисцита.
Исходы спондилодисцита обычно хорошие и характеризуются полным выздоровлением.
Летальные исходы спондилодисцита наблюдаются в основном у пожилых пациентов и пациентов с парализацией до операции ввиду развития осложнений, например, тромбоэмболии легочной артерии (ТЭЛА), сепсиса, пневмонии, урологической инфекции и других.
Улучшение выраженного неврологического дефицита встречается редко, даже если операция выполнена в первые 6-12 часов после его развития.
У молодых пациентов без неврологического дефицита исход обычно благоприятный.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.
Читайте также:


