Стопа не поднимается вверх грыжа межпозвоночная
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.
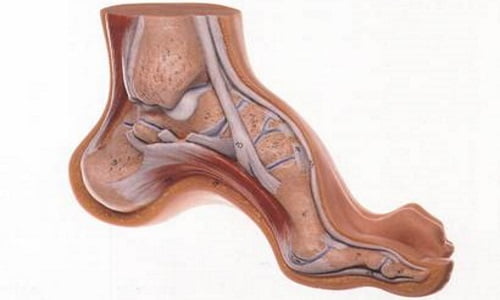

Все знают, что наибольшая нагрузка в теле человека на протяжении всей жизни ложится на кости скелета. Естественно, основную роль в этом играет позвоночник, но не стоит забывать, что следующими в списке по нагрузке на костные структуры стоят стопы.
По статистике человек преодолевает пешком, в среднем, около 200 километров, при этом огромная нагрузка ложится именно на ноги человека, в основном на стопы. Различают множество патологий, связанных с патологией стоп. Одной из более заметных и проблемных является парез стопы.
Парез стопы. Виды, причины и факторы риска
Парез стопы – не является самостоятельным заболеванием, а лишь признаком патологии в нервной, мышечной или костной структуре.
Выделяют одно- и двусторонний парез стопы.
Дальнейшая классификация разделяет парез стопы по причине возникновения и градации силы.
- Грыжа межпозвоночных дисков (чаще поясничного отдела осложненные давлением на спинной мозг или нервные корешки).
- Повреждение малоберцового нерва.
- Травма или заболевания повреждающие седалищный нерв.
- Патология пояснично-крестцового нервного сплетения.
- Синдром конского хвоста (поражение нервных корешков внутри спинного канала).
- Травмы спинного и головного мозга.
- Заболевания спинного и головного мозга (полиомиелит, онкологические поражения, острые нарушения мозгового кровообращения).
- Генетически обусловленные патологии нервной системы (невральная амиотрофия и наследственная невропатия)
Учитывая, что нерв, который контролирует подъем стопы, проходит близко к поверхности кожи с внешней стороны стопы, тогда любое сдавление нерва можно распознавать как фактор риска развития пареза стопы.
К таким можно отнести: привычка скрещивать ноги (нога на ногу), длительное стояние на коленях, сидение на корточках, гипсовые повязки.
Симптомы пареза стопы

К сопутствующим жалобам при парезе стопы относят:
- Боль в стопе с чувством покалывания или онемения
- Нарушение сгибания стопы
- Нарушение чувствительности на тыльной и подошвенной стороне стопы
- Атрофия мышц нижней конечности (при межпозвоночных грыжах и нарушении функции центральной нервной системы)
Диагностика пареза стопы
В постановке диагноза очень важную роль играет осмотр врача невропатолога. Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Но, не забывайте, в 95% случаев парез стопы лишь симптом основного заболевания, которое привело к данным нарушения.
Для уточнения диагноза необходимо использовать полный спектр лабораторных и инструментальных методов обследования.
К таким относят общий клинический анализ крови, биохимический анализ крови, электромиографию, магнитно-резонансную томографию и магнитно-резонансную нейрографию.
Лечение
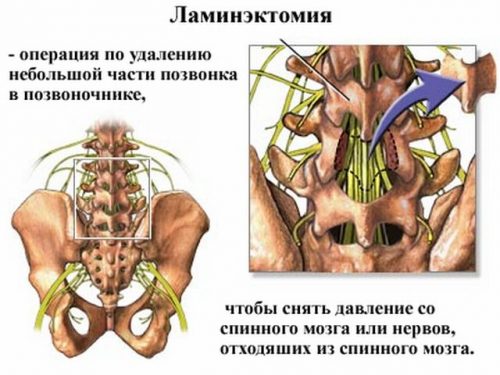
Парез стопы, причиной которого является сдавление корешков спинного мозга лечится только оперативным путем. Лишь после декомпрессии спинномозгового корешка возможно восстановить функцию стопы в полном объеме.
Если причина не в воздействии на спинной мозг и спинномозговые корешки, тогда приступают к консервативному лечению. Стоит заранее себя настроить на продолжительность восстановления. Лечение консервативными методами в среднем проходит 4-6 недель.
К консервативным методам лечения относят лечебную физкультуру и гимнастику, внутрисуставные и паравертебральные медикаментозные блокады, витамины группы В.
Из физиопроцедур отлично себя зарекомендовали амплипульс терапия, лечебные массажи, мануальная терапия, ударно-волновая терапия и иглорефлексотерапия.
Прогноз и профилактика

К основным методам профилактики относят умеренные физические нагрузки, избегание травм позвоночника и нижних конечностей, модификация образа жизни. Ежегодные профилактические осмотры у врачей .
Прогноз пареза стопы на прямую зависит от первоначальной причины. При нарушениях, связанных с травмой или повреждением нерва парез стопы поддается лечению и функции восстанавливаются в полном объеме.
В случаях, когда парез стопы связан с заболеванием нервной системы и заболевание прогрессирует, полного восстановления достичь сложнее, но, за частую, это никак не сказывается на продолжительности жизни.

Предвестником пареза (слабости) в ступнях в большинстве случаев является пронзительная боль в спине, затем в икре ноги с внешней стороны.
По истечении некоторого времени болевые ощущения проходят, но ступня немеет, при ходьбе не работает, свисает и подворачивается внутрь. Такое состояние называют парезом стопы, и возникает оно в основном при грыже позвоночника.
Симптомы и причины патологических изменений
В различных медицинских источниках при описании пареза в этой области используют термины "паралич стопы", "конская стопа", "свисающая" или "хромая".
Больные обычно не могут стоять на пятках или носках, ходить на каблуках, подниматься по лестнице, нажимать на педали. При посадке в автомобиль испытывают дискомфорт и затруднения, так как приходится опираться на больную ногу.
Чтобы не испытывать подобных трудностей при ходьбе, человек вынужден менять походку — высоко поднимать ногу, чтобы не волочить пальцы по земле, или ставить на носок здоровую ногу.
При первых симптомах пареза необходимо обращаться за консультацией к врачу для постановки точного диагноза. Основные причины "свисающей стопы":
- поражение седалищного нерва;
- позиционный парез разгибателей ступни при сидении (проходит при смене положения ноги);
- травма голени;
- диабетическая невропатия;
- межпозвоночная грыжа поясничного отдела;
- поражение нервных корешков.
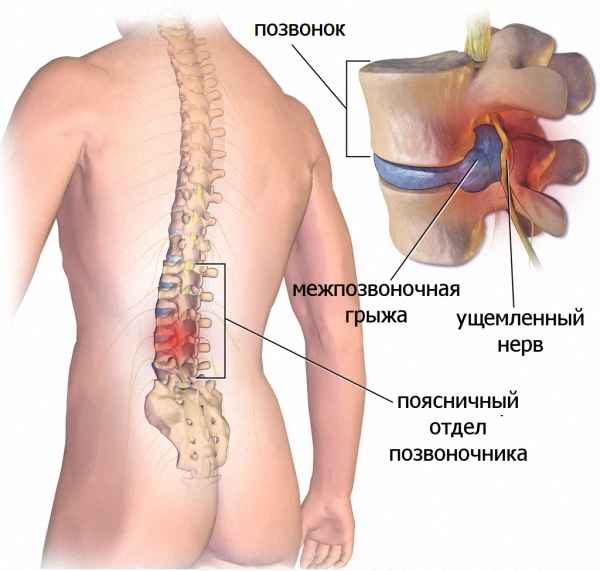
В случае повреждения нервного корешка в области позвонка L5, причиной возникновения пареза стопы служит межпозвоночная грыжа.
Диагностика заболевания

В основном причиной слабости разгибателей ступни является повреждение корешков спинного мозга.
Это происходит при наличии межпозвоночной грыжи в отделе поясницы между позвонками L4-L5 или L5-S1.
Эта грыжа защемляет нерв и провоцирует частичное, а иногда полное поражение и отмирание нервных корешков и прекращение функции сгибания и разгибания ноги.
При помощи обычного рентгена и даже компьютерной томографии невозможно провести диагностику поврежденных нервов. Подобное поражение может точно диагностировать только МРТ или магнитно-резонансная нейрография.
Если в результате обследования у вас подтвердился диагноз пареза стопы при межпозвоночной грыже, значит, требуется неотложное оперативное вмешательство.
Большинство нейрохирургов придерживаются одинакового мнения: главное — не упустить время. Наиболее оптимальные сроки для проведения операции — от 7 до 10 дней, не более.
Почему необходима срочная операция
Если человек заметил, что при вставании на пятки он не может поднять носок одной ноги, или наоборот, не может встать на носки одновременно обеими ногами, налицо нарушение функций нервных корешков L5 или S1, в худшем случае — их отмирание.
Если срочно не выполнить операцию, то эти патологические изменения не излечатся, останутся навсегда. В абсолютном большинстве случаев наличие пареза стопы при грыже дисков около 1 месяца не оставляет вероятности восстановления двигательных функций даже после операции.
Из-за сильных болевых ощущений, пациенты обычно сначала не принимают во внимание нарастающую слабость в стопе. По мере затихания боли, лишь через некоторое время начинают замечать нарушение функции движения, изменение походки.
К сожалению, ослабление боли говорит об отмирании нерва, поэтому уже невозможно удерживать ступню в правильном положении. Если нерв окончательно атрофировался, то помочь восстановить походку и двигательные функции уже невозможно.
Постепенно атрофируются и мышцы, что также является свидетельством поражения нервов. Нога начинает "усыхать", становится тоньше другой.
Поэтому, чтобы не упустить драгоценное время, при первых симптомах — болях в спине и "свисающей" ноге, следует безотлагательно обращаться к нейрохирургу. Своевременное оперативное вмешательство и 4-6 месячный курс реабилитации позволит хотя бы частично восстановить двигательные функции и мышечную массу.
Консервативное лечение
Своевременное обращение к невропатологу дает шанс без вреда для пациента начать лечение пареза стопы при межпозвоночной грыже при помощи консервативной терапии. Лечение проводится амбулаторно или стационарно и включает лекарственную терапию, массажи, курс физиотерапии и проведение блокад.
Основной недостаток подобного вида терапии заключается в том, что основная причина патологии — грыжа межпозвоночного диска — не излечивается, а лишь снимаются симптомы воспаления защемленного нервного корешка.
Сам процесс достаточно продолжителен — от 2 до 4 месяцев, прием большого количества лекарственных препаратов наносит вред печени, почкам. Кроме того, при возвращении к обычной активной жизни возможно возобновление воспаления.
Все это говорит в пользу выбора операции при парезе стопы, спровоцированного грыжей позвоночника, но окончательное решение каждый пациент должен принять сам, обязательно прислушавшись к советам компетентного врача-невропатолога.
Смотрите видео: как лечится межпозвоночная грыжа поясничного отдела
![]()
Всем привет! Много похожих тем, но точного совпадения не нашел.
Мне 29 лет, началось всё в августе прошлого года. Сначала появилась боль в левой ягодице. Когда выходил из машины хромал секунд 20, потом всё проходило. Потом начало отдавать в район крестца. Далее боль усилилась и стала постоянной буквально за считанные дни (неделя примерно). Стала болеть не только нога и ягодица, но и крестец, поясница и спина до лопаток примерно.
Пошел к неврологу. Сделали блокады, полегчало немного совсем. Дали направление на МРТ. Грыжа L5-S1, 0,85 см с каудальной миграцией на 0,5 см, ретролистез L5 позвонка, спондилоартроз на уровне l3-s1 сегментов, гемангиома в теле L1 позвонка, остеохондроз. По результатам МРТ назначили уколы и капельницу. Проколол, прокапал - ничего не изменилось. Левая прямая нога совсем перестала подниматься из положения лежа (как будто связь с мозгом отключилась на это движение). Нагнуться не могу. Максимум достаю ладонями колени. При этом живот уходит в правую сторону, позвоночник очень сильно искривляется. Было больно сидеть из за боли в крестце, а стоять и ходить было почти не возможно тоже из за боли в крестце.
Пошел на йогу. Сначала было улучшение, но после нескольких недель занятий состояние ухудшилось. Пошел на массаж. Ходил месяца полтора. Проработали триггерные точки. Улучшение огромное. Я могу стоять и ходить. Правда метров 500, но это лучше чем 50. Боль со спины и поясницы ушла, болит только ягодица и нога . Нога стала поднимается на 30 градусов, связь с мозгом вернулась. Ограничение подьема ноги, даже при помощи второго человека, происходит в самом верху ягодицы. Как будто что то не дает. Что то сжалось и не растягивается. Еще нога была вывернута наружу при ходьбе. Решил что хватит с меня массажа, так как пора закачивать спину и укреплять мышечный корсет. Пошел в качалку с тренером. был это уже конец декабря.
После недели занятий стало лучше и я уже ходил пешком в зал 1км туда и столько же обратно. Нога разработалась, перестала смотреть наружу. Но подниматься так и не хотела. Спина и поясница не болит. Попил недельку нимесил, вообще боль прошла даже на ноге, но подвижность не вернулась. Пару недель жил без боли, ходил в зал. Но потом вдруг опять начала болеть спина и высыпали большие прыщи на пояснице как раз в том месте где болит. Совпадение? С залом завязал. Было это в конце января. С тех пор был у невролога, нейрохрурга, который сказал что дело не в грыже. Потом пошел опять к тому массажисту, но толку не было, пошел к другому с жесткой китайской техникой + иглоукалывание. Тоже безтолку. Пошел к третьему. Стало получше, но прогресс быстро остановился. Да и деньги кончились уже.
Сейчас картина такая: боль только в ягодице и в пояснице. Сгибание тела вниз максимум ладонями до колен, живот в правую сторону, позвоночник сильно искривляется. Прыщи на пояснице так и не прошли. Стоять могу минут 30, сидеть тоже минут 30 если на табуретке. Дольше не могу из за того что тяжело поддерживать корпус в вертикальном положении, охота опереться. Раньше было больно сидеть из за боли в крестце, сейчас такого нет. Хожу в лес с треккинговыми палками, могу пройти километров 8-10. Без палок пока не рискую, но по ощущениям километров 5 точно пройду. При крутом подъёме и спуске боль проходит. Как выхожу на ровный рельеф, так опять болит поясница. Нога так и не поднимается выше 30 градусов (Синдром Ласега). Массажист говорит, что грушевидная не в гипертонусе, седалищный нерв она не пережимает, но он воспален. Редко, но бывают боли по всей задней поверхности ноги до пятки. Квадратные мышцы были выключены. Сейчас заработали, но слабо. Опять же массажист говорит что триггерных точек в них больше нет.
Вопрос: Что делать с ногой и поясницей? В каком направлении продолжать лечение? За всё время болезни обошел больше десятка врачей, но никто ответа не дал внятного. Всё черпается самостоятельно из интернета по крупицам. Каждый день борюсь с этим недугом.
Многие люди страдают позвоночной грыжей, которая создает проблемы не только в спине, но и в других частях тела. Частое явление — парез стопы при грыже позвоночника, который изначально проявляется как острая боль в спине и передней части икры на ноге. Через некоторое время такая симптоматика проходит, но человек чувствует онемение ступни во время ходьбы, нога начинает свисать и подворачиваться.

Причины патологических изменений
Люди с парезом стопы не могут нормально ходить, наступать на пятки, подниматься по ступенькам. Даже посадка в автомобиль способна доставить сильный дискомфорт из-за нагрузки на больную стопу.
Для того чтобы не чувствовать боль, человеку приходится менять привычную походку. Часто приходится поднимать выше ноги, чтобы свисающие пальцы на больной ноге не волочились по земле. Иногда человек ходит на носках.
Основной причиной возникновения пареза ступни является грыжа в поясничном отделе позвоночника. Это происходит из-за защемления нервов и нарушения работы нервных окончаний. В большинстве случаев страдает только одна стопа. Еще одной причиной возникновения такого заболевания может быть нейропатия на фоне диабета. В таком случае поражаются 2 ноги и происходит это из-за поражения нервных окончаний на ногах и плохого кровообращения.

Причинами возникновения такого заболевания могут быть следующие факторы:
- генетическая предрасположенность;
- начальная стадия бокового амиотрофического склероза;
- как следствие продолжительного ношения на голени гипса;
- злокачественная или доброкачественная опухоль головного мозга;
- ишемическая болезнь сердца;
- инсульт;
- нейропатия, вызванная алкогольной зависимостью;
- последствия полиомиелита;
- последствия энцефалита.
Парез стопы не является самостоятельным заболеванием, а считается осложнением различных заболеваний опорно-двигательной системы и нервной системы. Поэтому при лечении в первую очередь ищут источник, вызвавший такое осложнение.
Классификация парезов
Стадии развития пареза бывают различные. В современной медицине заболевание имеет пять стадий: легкая, умеренная, выраженная, глубокая и плегия. Каждая стадия определяет, на сколько стопа может разогнуться. Врач оценивает эту процедуру в баллах, где 0 — это невозможность разогнуть стопу, ставится стадия под названием плегея. То есть функции стопы полностью утрачены. Легкая степень ставится при показателях 4–4,5 балла. Если из-за заболевания человек теряет профессию, то может оформить инвалидность по утрате трудоспособности и может рассчитывать на 3 группу инвалидности.
Характерные симптомы
Парез стопы чаще всего встречается на левой ноге, но может быть заболевание и обеих ног. Для выявления заболевания достаточно самостоятельно в домашних условиях сделать легкую манипуляцию. Просто нужно попытаться согнуть стопу силой мышц стопы. Если такая манипуляция не получается, то, скорее всего, парез уже существует.
Нужно обратить внимание на следующую симптоматику:
- Кардинальное изменение в походке, человек ходит, раскачиваясь из стороны в сторону. Также может наблюдаться ходьба на носках.
- При поднятии ноги над землей пальцы ступни свисают, а при ходьбе происходит шаркающая походка.
- Постоянное ощущение слабости в мышцах нижних конечностей до такой степени, что простые манипуляции, такие как присесть на стул, даются сложно;
- Постоянное ощущение боли, онемения в ступне;
- Чувствительность на стопе уменьшается.

Если не обращать внимания на первые признаки, то можно запустить заболевание. Запущенность пареза грозит полным параличом всей ступни.
Диагностика
Главной причиной возникновения проблем с разгибанием ступни является повреждение корешков спинного мозга при межпозвоночной грыже в поясничном отделе. В основном при наличии грыжи между позвоночными дисками L4–L5 или диска S1. Имеющаяся грыжа начинает давить на нервные окончания, что и приводит к частичному, а иногда и к полному некрозу нервных корешков. Это влияет на функциональность ступни.
Диагностировать болезнь рентгеном или компьютерной томографией практически нереально. Диагностика нервных волокон хорошо определяется при помощи МРТ или магнитно–резонансной нейрографии. Если диагностика подтвердила, что парез присутствует и причина заболевания — межпозвонковая грыжа, то требуется хирургическое вмешательство как можно скорее. В такой ситуации главное — не потерять время, т.к. болезнь не стоит на месте, а все время прогрессирует. Желательно делать операцию в течение недели после постановки диагноза.
Методы лечения
Поскольку парез может возникнуть не только от межпозвоночной грыжи, но и в результате иных заболеваний, стоит рассмотреть различные варианты лечения. В тех случаях, когда причина возникновения пареза состоит в каком-то неврологическом заболевании, лекарственная терапия может полностью справиться с болезнью.
В медицине способы борьбы с парезом делятся на следующие группы:
- Консервативное лечение, которое состоит из курса массажа, лечебной физкультуры и применения в жизни стоподержателя.
- Оперативное вмешательство, когда болезнь лечат при помощи операции.
- Народная медицина. Этот путь является самолечением и не рекомендован медициной как основное лечение.
Консервативное лечение используется лишь для восстановления работоспособности ног. Массаж стоп провоцирует усиленное кровообращение, снимает тонус мышц, предотвращает неправильное изменение ноги. Проводят процедуру 2 массажиста сразу на двух ногах снизу вверх.

Курс лечения пареза напрямую зависит от основного заболевания, которое спровоцировало развитие болезни. Например, если толчком к заболеванию стало повреждение головного или спинного мозга, то для лечения пареза используют антибактериальные препараты. Если причина в тяжелом токсичном инфекционном заболевании, то назначаются препараты, которые борются с таким заболеванием. Если парез был вызван злокачественной или доброкачественной опухолью, единственное лечение — это хирургическое вмешательство.
Когда человек замечает что-то неладное в реакции стоп на команду мозга, нужно немедленно обратиться к врачу, т.к. невозможность контролировать подвижность стоп вызвана нарушением работы нервных корешков L5 или S1. В некоторых случаях происходит некроз этих корешков. Если немедленно не прибегнуть к хирургическому вмешательству, то произойдут изменения в стопах, которые в дальнейшем не будут подлежать лечению.
Если промедлить всего 1 месяц, вероятность восстановления двигательной функции стоп равна нулю. Поскольку заболевание сопровождается сильными болевыми ощущениями в позвоночнике, человек может проигнорировать слабость в ногах. И лишь когда боль начинает уходить, больной замечает проблемы в работе ног.
Уменьшение болевого ощущения говорит о том, что уже происходит стадия отмирания нервных корешков и усыхание мышц. Поэтому как можно быстрее нужно проводить хирургическое вмешательство, чтобы в дальнейшей жизни быть полноценным человеком. После операции больному понадобится примерно 5 месяцев на реабилитацию, которая позволит максимально восстановить опорно–двигательный аппарат.
Как и при любом заболевании, лучше обратиться к врачу при обнаружении первых признаков патологии. Своевременное обращение к невропатологу позволяет вылечить парез, вызванный грыжей между позвонками, без оперативного вмешательства. Лечение может проводиться как амбулаторно, так и стационарно и будет заключаться в применении курса лекарственных препаратов, массажа и физиотерапии, введения блокад.
Самая большая проблема лекарственной терапии в том, что при помощи препаратов невозможно полностью вылечить грыжу позвоночного отдела, но происходит устранение воспалительного процесса на нервных корешках. Продолжительность курса может достигать 4 месяцев. Также плохо то, что нужно пить большое количество различных препаратов, которые могут навредить работе печени или почек. Минус и в том, что через некоторое время возможен рецидив. Все эти факторы указывают на то, что хирургическое вмешательство наиболее эффективно в лечении пареза, вызванного межпозвоночной грыжей.

Лечебная физкультура влияет на укрепление мышц на ногах и помогает исправить дефекты, которые возникли в результате заболевания. Применение специальных стоподержателей и гипсовых повязок увеличивает подвижность нижних конечностей, т.к. помогает мышцам поднимать и переносить ногу в нужное время. Лечебная физкультура проводится строго под наблюдением квалифицированного медицинского работника.
Неправильно проведенные курсы лечебной физкультуры могут привести к усугублению ситуации. Комплекс физических нагрузок подбирается индивидуально врачом–реабилитологом, который опирается на стадию заболевания и различные факторы. Назначается такой курс совместно с курсом массажа, а также медикаментозным лечением и физиотерапией.
Важно применять лечебную физкультуру в период послеоперационной реабилитации. Такой курс делят на 4 этапа и проводят в течение 1,5 месяцев. Задача лечебного курса — устранить наличие двигательных проблем и нормализовать двигательные функции ног. Во время процедур происходит снижение тонуса мышц и восстановление работы сердечно-сосудистой системы.
При парезе назначается курс массажа для того, чтобы избежать возникновения параличей мышц на ногах, для улучшения поступления крови в стопы. Самым главным условием массажа является тот фактор, что ноги должны массажировать одновременно 2 профессиональных массажиста.

Часто при данном заболевании используют методику акупунктуры, которая заключается в том, что вводится игла в точку на теле. На такое введение тело начинает достаточно сильно реагировать. Такое действие заставляет нужные части тела отвечать самостоятельно. Мастер акупунктуры производит процедуру безболезненно и безопасно.
Прогноз
О точном прогнозе больного человека может сказать только лечащий врач, опираясь на результаты исследования и выявления причины заболевания.
При обращении к врачу на начальной стадии возможно полное излечение. Если человек обращается к врачу с запущенной формой болезни, то лечение может не принести 100% результата, а лишь немного улучшить состояние пациента. При полном параличе стопы лечение неэффективно, и если данное заболевание привело к утрате работоспособности, то можно добиться назначения инвалидности 3 группы.
Данная патология не влияет на продолжительность жизненного цикла человека, а лишь на качество жизни. При правильном подборе обуви больной может хорошо передвигаться.
Профилактика
Профилактика в большей степени зависит от того, насколько человек заботится о своем здоровье и прислушивается к малейшим изменениям в теле. При различных инфекционных заболеваниях и травмах не нужно заниматься самолечением, лучше обратиться к профессионалам, т.к. некоторые болезни могут повлечь осложнения. Правильный образ жизни уменьшает вероятность не только развития различных заболеваний, но и возникновения тяжелых осложнений.
Заключение
Для того чтобы быть здоровым, нужно вести правильный образ жизни. Внедрить в ежедневное расписание систематические занятия спортом, прогулки на свежем воздухе и придерживаться правильного питания. Рекомендуется несколько раз в год проходить курс общего массажа, особенно людям, достигшим пенсионного возраста. И самое главное — быть в гармонии со своим телом и воспринимать малейшие сигналы об изменениях.
Читайте также:


