Структура позвонков поротична что это
Автор статьи - Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Остеопороз позвоночника – это заболевание, при котором наблюдается понижение плотности костной ткани позвонков. В результате повышается хрупкость позвонков, что может привести к развитию переломов позвоночника.
Появлению остеопороза более подвержены женщины.
Причины развития остеопороза
Заболевание развивается в результате патологий, связанных с нарушением кальциевого обмена. К ним можно отнести следующие состояния:
- заболевания щитовидной железы (гипотиреоз; диффузный токсический зоб);
- нарушения обмена веществ (ожирение, сахарный диабет);
- патология надпочечников (болезнь Иценко-Кушинга);
- системные заболевания суставов (ревматоидный артрит);
- заболевания желудочно-кишечного тракта (так как происходит нарушение всасывания кальция).
Также имеется ряд предрасполагающих факторов, при которых риск развития остеопороза значительно повышается:
- злоупотребление алкоголем;
- злостное курение;
- повышенное употребление кофеина (крепкого кофе или чая);
- небольшая масса тела;
- недостаточная физическая активность;
- длительная терапия гормональными препаратами (кортикостероидами, гормонами щитовидной железы);
- менопауза у женщин (снижение женских половых гормонов);
- наследственная предрасположенность;
- пониженное содержание кальция в питании.
Более редкая причина развития остеопороза – нарушение баланса между деятельностью остеокластов и остеобластов, специфических костных клеток.
Выделяют следующие типы остеопороза позвоночника:
- постменопаузальный остеопороз появляется у женщин в период менопаузы;
- сенильный остеопороз развивается у пожилых лиц, когда нарушаются процессы работы остеокластов и остеобластов;
- комбинированный остеопороз включает признаки двух типов;
- остеопороз, развившийся в результате других заболеваний, называют вторичным.
Симптомы остеопороза позвоночника
В начальных стадиях заболевания, когда разрушения костной ткани минимальны, остеопороз может развиваться без каких-либо явных признаков (остеопороз I степени). Косвенно о начале заболевания могут говорить такие признаки, как ломкость ногтей, чрезмерное выпадение волос, постоянная сухость кожи.
В дальнейшем, по мере нарастания разрушения костной ткани появляется первый симптом - болевые ощущения в спине. В начале боли ноющего характера, возникают после интенсивных физических нагрузок (остеопороз II степени).
При прогрессировании заболевания происходит разрушение позвонков, в этот период боли становятся выраженными. Болевой синдром становится постоянным, а не только после физической нагрузки.
Происходит формирование нарушений осанки:
- сутулость;
- усиливается позвоночный изгиб в поясничном отделе;
- формирование горба.
IV стадия остеопороза встречается редко – она характеризуется крайней запущенностью. На этом этапе больной, как правило, не может передвигаться и самостоятельно себя обслуживать.
Часто остеопороз проявляется компрессионными переломами позвонков, которые сопровождаются появлением следующих симптомов:
- возникает резкая выраженная боль в позвоночнике;
- даже при минимальных движениях происходит усиление боли;
- при поверхностной пальпации спины в области позвоночника возникает сильная боль.
Иногда диагностирование остеопороза происходит только в случае перелома позвонков.
Диагностика
Прежде всего проводится осмотр врачом-терапевтом, ревматологом.
При осмотре можно выявить клинические симптомы и поставить предварительный диагноз.
Затем назначается дообследование с использованием инструментальных и лабораторных методов диагностики.
1. Рентгенография позвоночника в нескольких проекциях. Можно выявить:
- повышение прозрачности костной ткани позвонков;
- снижение высоты тел позвонков;
- деформация тел позвонков;
- переломы тел позвонков.
2. Денситометрия костей позвоночника позволяет оценить плотность костной ткани. Этот метод применяется и для диагностики остеопороза, и для оценки проводимого лечения.
3. Магнитно-резонансная и компьютерная томография проводятся для более точной диагностики и оценки изменений.
4. Оценивают содержание кальция, щелочной фосфатазы в крови (при остеопорозе уровень кальция будет понижен, а щелочной фосфатазы повышен).
5. Проводят исследования уровня гормонов щитовидной железы, половых гормонов.
6. При необходимости проводится обследование на выявление сопутствующих патологий, которые могли привести к развитию остеопороза.
Лечение остеопороза позвоночного столба
- повышение плотности костной ткани,
- нормализация обмена кальция,
- снятие болевого синдрома,
- профилактика развития осложнений.
Терапия остеопороза требует длительного комплексного лечения.
Диета и лечение в домашних условиях
Правильное питание при остеопорозе несет одну из ключевых нагрузок. При несоблюдении диеты эффективность лечения значительно падает. А остеопороз I стадии с большой вероятностью можно вылечить в домашних условиях, не прибегая к медикаментозным препаратам.
Основа правильного питания при остеопорозе – это продукты с повышенным содержанием кальция.
- Показано ежедневное употребление молочных продуктов (сыров, творога, йогуртов), рыбы жирных сортов.
- Отказ от употребления алкоголя, и курения;
- Снижение в рационе продуктов из мяса и полное исключение кофеина.
Подробнее о питании при остеопорозе – в нашей отдельной статье.
Ежедневные занятия лечебной физкультурой.
Существует целый комплекс упражнений для укрепления позвоночника. Первые занятия лучше делать с инструктором по лечебной физкультуре. Большинство упражнений проводятся в положении лежа.
Регулярные курсы массажа помогают улучшить кровоснабжение позвоночника, и укрепить мышцы спины.
Медикаментозная терапия
Она проводится в нескольких направлениях:
- прием препаратов кальция – кальций-Д3-никомед, Миокальцикс, кальция глюконат (принимаются для того, чтобы быстро восполнить уровень кальция);
- витамины группы Д для улучшения усвоения кальция (аквадетрим, вигантол);
- проведение заместительной гормональной терапии женщинам при наличии показаний (эстрадиол, эстриол);
- препараты, усиливающие работу остеобластов (оссин);
- препараты, замедляющие процессы разрушения костной ткани – бисфосфонаты (например, акласта), миокальцик.
- в качестве обезболивающих применяют нестероидные противовоспалительные препараты (нимесулид, мелоксикам, кеторолак).
Физиолечение проводится для улучшения кровоснабжения, снятия выраженности болевого синдрома. Применяют следующие виды физиолечения:
- магнитотерапия;
- ультразвук с гормональными препаратами;
- электрофорез с новокаином;
- лазеротерапия;
- грязелечение, парафинотерапия.
Осложнения остеопороза и последствия
Самое грозное осложнение остеопороза - это перелом позвоночника. Чаще всего происходит компрессионный перелом, он развивается при нагрузке на позвоночник. В запущенных случаях, в III-IV стадии, перелом может развиться под тяжестью собственного тела.
При множественных переломах проводят хирургическое лечение – вертебропластику.
Для предупреждения переломов больным рекомендуются профилактические меры:
- избегать тяжелых физических нагрузок, особенно связанных с поднятием тяжестей;
- не выходить на улицу при гололеде;
- регулярно носить удерживающие корсеты;
- избегать длительных вертикальных нагрузок на позвоночник.
Последствия при развитии перелома позвоночника могут привести больного к инвалидности. Больной при тяжелых, распространенных переломах позвонков может оказаться прикованным к кровати.
Профилактика
Для предупреждения развития остеопороза необходимо выполнять следующие рекомендации, особенно в пожилом возрасте:
- ежедневное употребление пищи, богатой кальцием или прием препаратов кальция;
- исключение из рациона большого количества кофе, алкоголя;
- ежедневные умеренные физические нагрузки;
- поддержание нормальных показателей массы тела;
- контроль уровня кальция в крови и проведение денситометрии в климактерическом периоде женщинам и мужчинам старше 55 лет.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
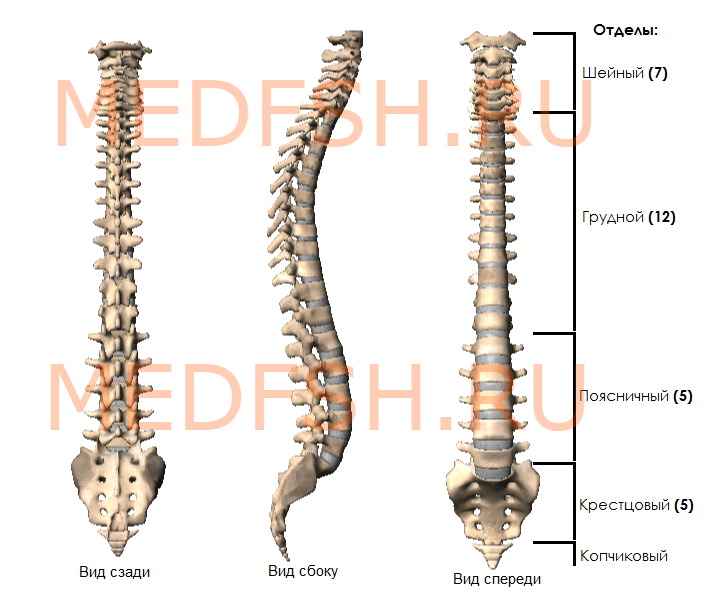
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
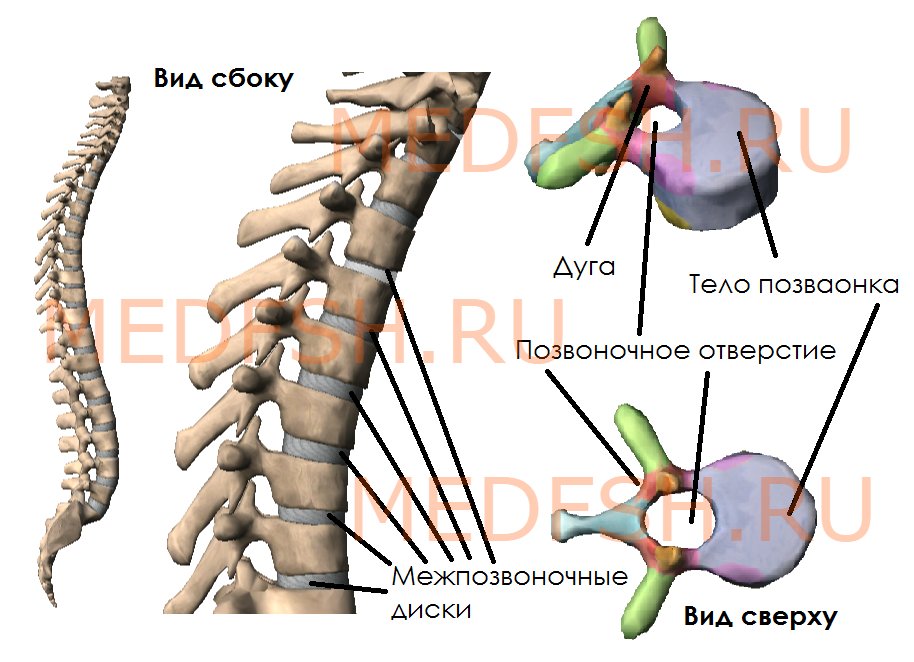
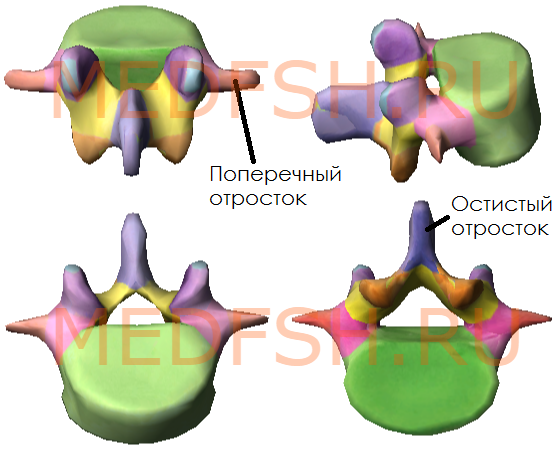
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
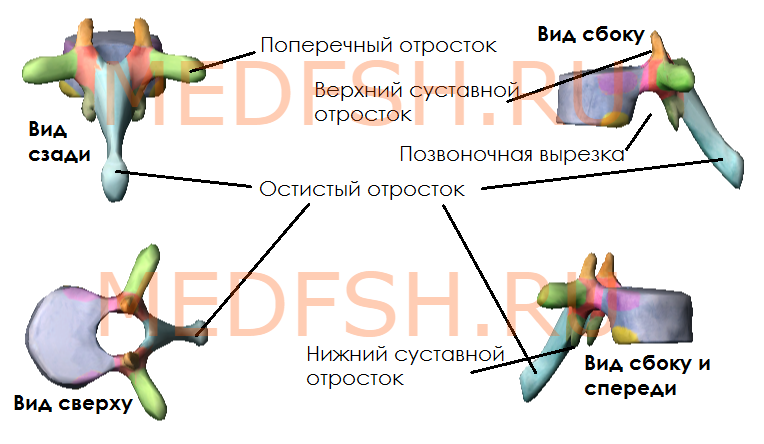
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
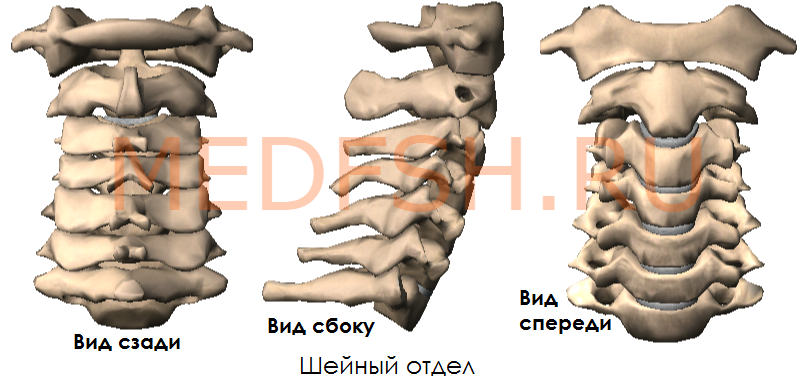
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
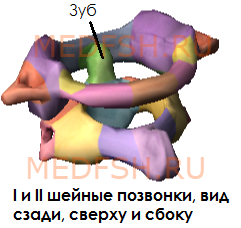
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
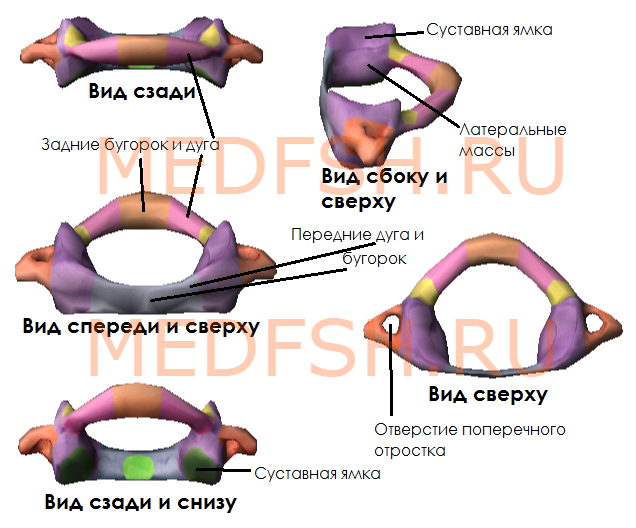
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
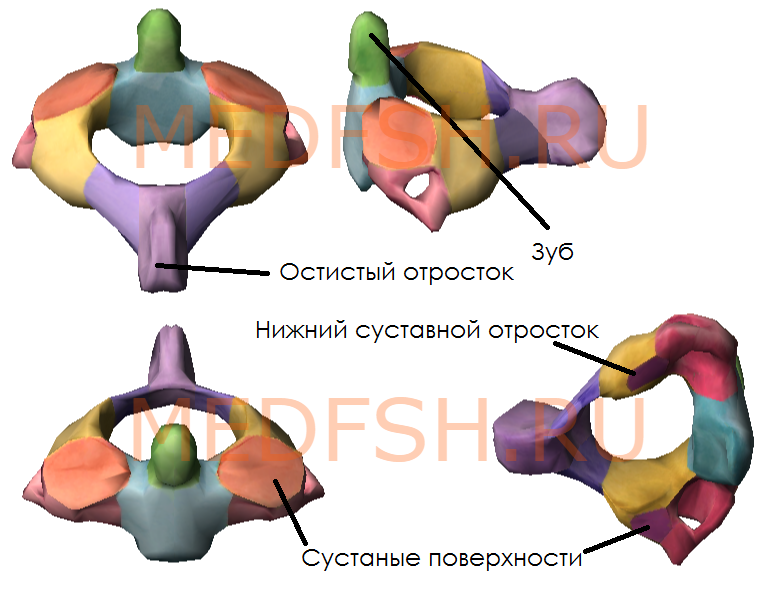
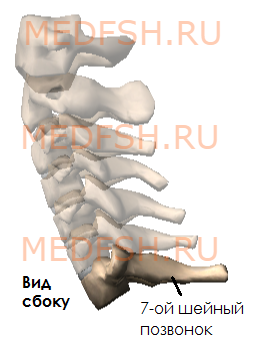
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
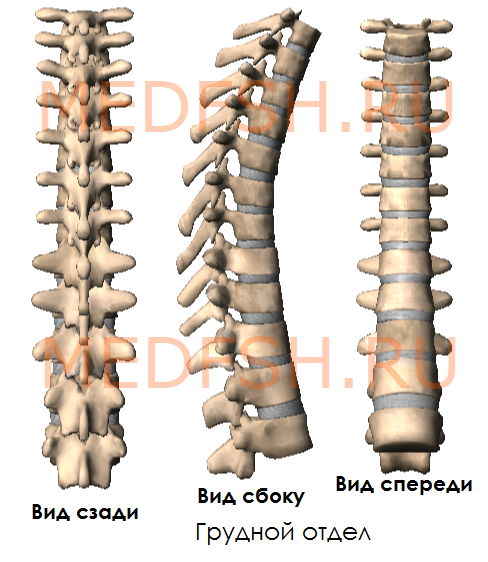
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
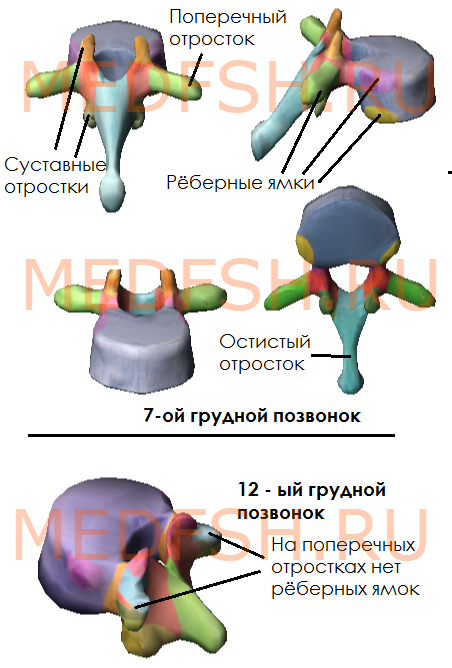
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
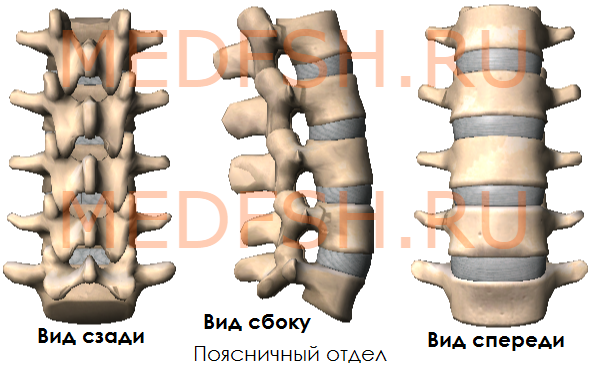
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
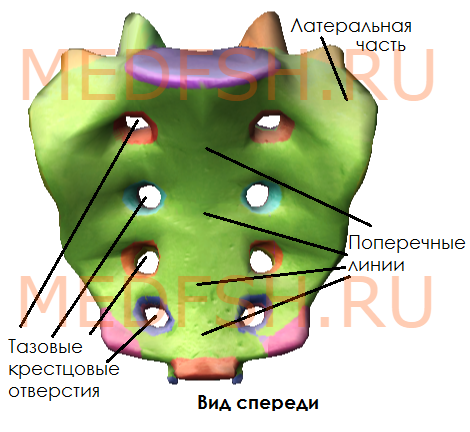
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
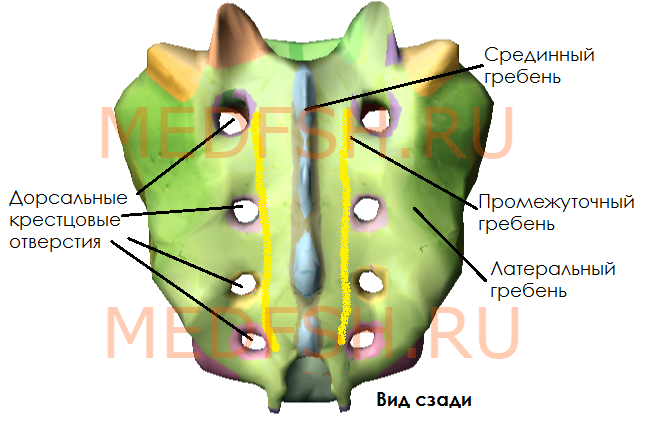
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
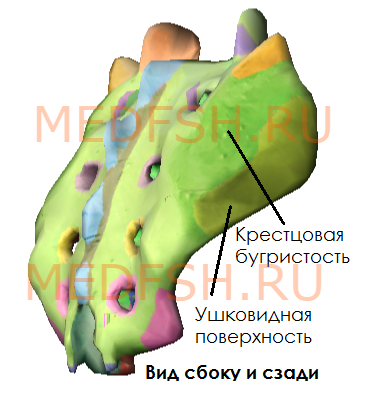
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
Остеопороз позвоночника — это заболевание, сопровождающееся нарушением микроскопической структуры костной ткани, приводящей к уменьшению массы костных структур (позвонков) и потере их прочности с повышением риска перелома позвоночника. Опасность заболевания заключается в постепенном нарастании структурных изменений без каких-либо клинических проявлений, вплоть до нарушения целостности кости. Чаще остеопороз развивается на фоне имеющегося заболевания опорно-двигательного аппарата (ревматоидный артрит).
Причины
- Нарушения питания (ограниченное поступление белковых соединений, кальция и витамина D).
- Низкой физической активности (атрофия мышц и костей вследствие недостаточного кровоснабжения).
- Наследственной предрасположенности.
В качестве отягчающего фактора при снижении массы кости важная роль отдается изменению гормонального фона вследствие менопаузы, врожденных аномалий половых желез, отсутствия яичников после оперативного вмешательства. Негативным фактором также является алкоголизм.
Для постепенно развивающегося заболевания, как остеопороз позвоночника, симптомы начальной стадии отсутствуют или выражены незначительно. Поэтому диагноз ставится на поздних сроках, когда разрушение позвонков начинает проявляться в виде переломов и деформаций позвоночника, и других костей.
Для остеопороза характерно острое начало с появления острой боли после нагрузки, когда происходит компрессионный перелом позвоночника — о лечении которого мы поговорим далее. Боль становится выраженной при попытках подняться, изменить положение тела. Болезненность сохраняется до 6 недель, затем постепенно начинает ослабевать.
Начальные проявления обычно затрагивают поясничный или грудной отдел позвоночника. Это происходит вследствие повышенной нагрузки на данные отделы вследствие наличия физиологических изгибов. Остеопороз грудного отдела позвоночника проявляется постоянной болью в спине, усиливающейся при кашле, смехе или даже глубоком вдохе. Характерным симптомом является сутулость, переходящая в формирование горба.
Остеопороз поясничного отдела позвоночника встречается наиболее часто и проявляется постепенным сдавлением тел позвонков и укорочением длины тела, в некоторых случаях — на 10-15 см.
Отличительной чертой остеопороза является отсутствие неврологической симптоматики при переломах. Изменения затрагивают только костную ткань, не вызывая повреждений спинного мозга и нервных волокон.
По мере развития деструктивных нарушений в телах позвонков происходит сглаживание физиологических изгибов (лордоза) в поясничном отделе. Живот постепенно выдается вперед, талия расширяется. Прогрессирующий остеопороз пояснично-крестцового отдела позвоночника приводит к тому, что при переломах позвонков нижние ребра опускаются настолько, что могут касаться верхушек гребней подвздошных костей.
Диагностика
Остеопороз диагностируют на основании ряда тестов и оценки антропометрических данных. Нарастающий грудной кифоз, а также чрезмерный поясничный лордоз позволяют заподозрить остеопороз позвоночника. Дальнейшее исследование включает измерение длины тела, степени грудного кифоза с применением специального инструмента — кифометра, расстояние от нижних ребер до верхних точек гребней подвздошных костей. Данные измерения позволяют достоверно установить наличие перелома позвонка и отдел позвоночника, в котором он произошел.
Более точную информацию о структуре и форме позвонков обеспечивает компьютерная томография. Этот метод позволяет получить информацию о плотности внутренних частей позвонков и сравнить полученные данные с нормальными показателями. Данный вид диагностики более достоверен, чем обычное рентгенологическое исследование.
В качестве безвредного информативного метода все более широко применяется ультразвуковая денситометрия позвоночника. Это способ определения состояния костных структур с помощью ультразвука. Информативность данного метода в ряде случаев значительно превышает рентген.
Для подтверждения диагноза с целью дифференциальной диагностики проводят ряд лабораторных тестов. Исследования включают оценку минерального состава крови, в частности кальция и фосфора, а также контроль степени выведения кальция почками (анализ мочи). Для остеопороза не характерно изменение вышеуказанных показателей.
Лечение
Лечебное питание при остеопорозе позвоночника должно содержать продукты, богатые кальцием.
Для восполнения его дефицита рекомендуется употреблять:
- молоко и молочные продукты;
- рыбу;
- цветную и морскую капусту;
- лесной орех.
Назначение медицинских препаратов может производиться только специалистом, знающим, как лечить остеопороз позвоночника.
Стимуляция костного роста, активизация восстановительных процессов и восполнение тяжелого дефицита необходимых элементов производится с помощью комплексного применения:
- Препаратов кальция, витамина D.
- Гормональных препаратов.
- Средств, стимулирующих метаболизм (анаболики).
Психологическая подготовка играет немаловажную роль в лечении больных с переломами позвонков. Важно настроить пациента на дальнейшую жизнь с существующими нарушениями, так как остеопоротические переломы невозможно восстановить.
Физические упражнения при остеопорозе позволяют предупредить переломы позвоночника и положительно влияют на деформацию отдельных его участков. Занятия подбираются индивидуально и включают дозированные физические нагрузки, растяжения для повышения гибкости, а также дыхательную гимнастику.
Оценка эффективности проводимого лечения производится посредством контрольной денситометрии 1 раз в 2-3 года.
Остеопороз позвоночника – одна из самых тяжелых форм этого заболевания. При ней разрушаются позвонки (происходят компрессионные переломы). В результате появляются боли, меняется походка, утрачивается равновесие. Часто переломы приводят к инвалидности.
Содержание статьи:
- Симптомы остеопороза позвоночника
- Причины развития остеопороза
- Стадии развития остеопороза позвоночника
- Виды остеопороза позвоночника
- Как проводится диагностика остеопороза
- Как лечить остеопороз позвоночника
- Как избавиться от болей при остеопорозе:
- Неотложная помощь при острой боли
- При недавнем переломе
- Хронические боли и долгосрочная перспектива
- Как избежать переломов при остеопорозе
- Медикаментозные методы лечения остеопороза
- Профилактика остеопороза позвоночника
Что такое остеопороз позвоночника: патология, при которой костная ткань становится пористой. В результате повышается хрупкость, а переломы возможны даже при незначительном воздействии.
Симптомы остеопороза позвоночника
Остеопороз может очень долго протекать без каких-либо симптомов. На ранних стадиях определить его можно, измерив свой рост и сравнив его с тем, каким он был в 20-25 лет. Также на остеопороз грудного отдела позвоночника или шейного укажет изменение осанки.
По мере развития остеопороза позвоночника проявляются следующие признаки:
- Боль. Она возникает в основном при компрессионных нагрузках. Это может быть падение, поднятие тяжести. Остеопороз поясничного отдела позвоночника проявляется болью при резких поворотах торса. Болевой синдром может ослабевать через 4-6 недель после проявления. Если позвоночник поражен множественными микропереломами, это приводит к видоизменению позвонков и их постепенному прогибанию. Пациенты в этом случае ощущают периодическую боль, которая обостряется при смехе, чихании, кашле, смене положения тела после долгого сидения.
- Снижение роста. Разница между прежними и нынешними показателями может составлять 10-15 см.
- Остеопороз грудного отдела позвоночника проявляется уменьшением размеров грудной клетки. Из-за этого руки выглядят неестественно длинными.
- Деформация позвоночника. Происходит, когда болезнью поражены более одного позвонка. Обычно такую симптоматику дает остеопороз поясничного отдела позвоночника при поражении 1-2 позвонков. Деформация происходит и при вовлечении в процесс грудного отдела – 10-12 позвонков. Человек в результате становится сутулым, по мере прогрессирования болезни может сформироваться горб или горбы.
- Уменьшение расстояния между тазовыми костями и зоной ребер. При этом человек с остеопорозом позвоночника чувствует боль в боку.
- Болезненность позвонков при пальпации. Этот симптом проявляется при недавнем компрессионном переломе.
- В патологический процесс могут вовлекаться нервные корешки и спинной мозг. При этом возникают самые разные дисфункции: от потери чувствительности на каких-то участках тела до паралича конечностей.
- Остеопороз шейного отдела позвоночника вызывает боль после долгого сидения или стояния, слабость и болезненность в руках, дискомфорт в плечевом поясе, головные боли, скачки АД, онемение, покалывание и судороги в руках.
- Ломкость волос, ухудшение состояния зубов и ногтей.
Причины развития остеопороза
Причин развития данной патологии очень много:
- нарушения в работе эндокринной системы;
- недостаток двигательной активности, сидячая работа;
- дефицит кальция и витамина D в организме;
- хронические заболевания ЖКТ;
- негативная наследственность;
- длительный курс глюкокортикостероидов (более 1 месяца);
- нарушение менструального цикла у женщин, аменорея;
- злоупотребление алкоголем;
- курение;
- употребление более 5-6 чашек кофе в день;
- избыточные физические нагрузки;
- нарушение обменных процессов, при котором кости недополучают необходимые витамины и микроэлементы;
- неправильное питание – остеопороз позвоночника могут вызывать как длительная и неграмотно составленная диета, так и преобладание жирной пищи, которая препятствует всасыванию важных полезных веществ.
Стадии развития остеопороза позвоночника
Внешних проявлений заболевания нет. Обычно оно обнаруживается в рамках профилактической диагностики или даже случайно. Однако можно заметить признаки дефицита кальция – выпадение, ломкость, тусклость волос, сухость кожи, ломкость и расслоение ногтей.
Человек испытывает болезненность между лопатками и/или в пояснице. Она усиливается при нагрузках. Происходят судороги в икрах, наблюдаются сбои в работе сердца. Кости начинают разрушаться из-за снижения плотности, что видно на рентгенограмме.
Деформация позвонков уже становится хорошо заметной. Человек ощущает боль в нескольких отделах позвоночника, которая не проходит самостоятельно. Уменьшается рост, возможно появление горба. На этой стадии уже есть опасность переломов даже при небольшой нагрузке.
Виды остеопороза позвоночника
Остеопороз позвоночника, лечение которого нужно начинать незамедлительно при обнаружении перечисленной симптоматики, классифицируется по нескольким признакам.
По локализации различают следующие виды остеопороза:
- шейного отдела;
- грудного отдела;
- поясничного отдела.
По тяжести последствий заболевание бывает:
- с наличие патологических переломов;
- без патологических переломов.
Основные три типа остеопороза позвоночника:
- Сенильный. Это возрастной тип заболевания, который связан с постепенным нарушением процесса восстановления костной ткани и ее разрушением.
- Постменопаузальный. Данный вид появляется у женщин после наступления последней менструации в первые 5-10 лет менопаузы.
- Комбинированный. Сочетает оба типа, ему подвержены только женщины.
По механизму возникновения остеопороз бывает:
- Первичным. Развивается как самостоятельная патология, носит системный характер. Составляет до 94% от всех видов остеопороза.
- Вторичный. Вызывается различными причинами и факторами, развивается на фоне других заболеваний, после пересадки органов и др.
Первичный остеопороз позвоночника подразделяется по происхождению на:
По распространенности остеопороз делится на:
- локализованный – поражает какой-то один отдел позвоночника;
- диффузный – распространенная патология, поражающая не только весь позвоночник, но и другие кости скелета.
Вторичный остеопороз подразделяется по факторам, которые его вызывали. Это нарушения в работе следующих систем организма:
- пищеварительная;
- эндокринная;
- кроветворительная;
- мочевыводящая (болезни почек);
- коллагеноза.
Как проводится диагностика остеопороза
Самый информативный, простой, безболезненный и быстрый способ диагностики – УЗ-денситометрия. Такое исследование позволяет буквально за 5 минут определить плотность костей и уровень риска переломов. Денситометрия способна выявить остеопороз на ранней стадии и даже минимальные потери костной массы. В процессе лечения ее проводят, чтобы определить эффективность терапии и динамику изменения плотности костей.
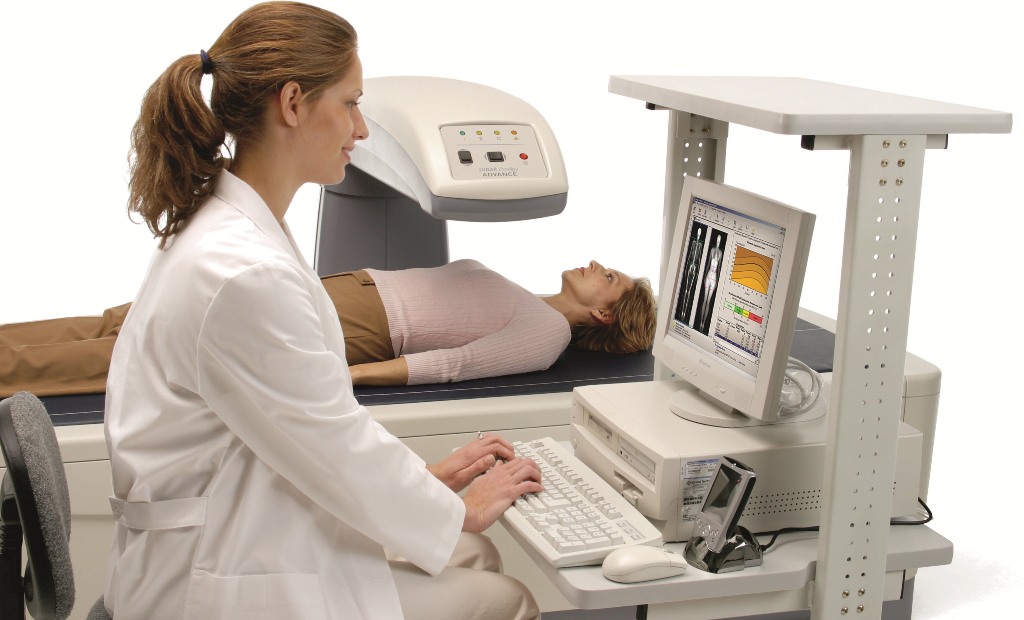
- определение уровня ТТГ (при остеопорозе он повышен);
- общий анализ крови (снижен уровень гемоглобина);
- исследование крови на уровень кальция (он будет повышен, потому что кальций вымывается из костей с кровью);
- определение щелочной фосфатазы в крови (будет повышена);
- исследование мочи на кальций (любое отклонение может говорить о патологии);
- определение уровня тестостерона у мужчин (при остеопорозе он снижен);
- маркеры разрушения костей – деоксипиридинолин, пиридинолин, С-и N-концевой телопептид, бета-CrossLaps (эти показатели при наличии заболевания будут повышены).
Дополнительные инструментальные и аппаратные исследования:
- рентгенография (выявляет тяжелую стадию остеопороза позвоночника, лечение которого уже будет затруднено);
- остеосцинтиграфия (изотопный метод, позволяющий исключить другие причины болей в области позвоночник и выявляющий недавние переломы);
- биопсия кости (нужна при нетипичных видах остеопороза);
- МРТ (позволяет обнаружить переломы и отечность костного мозга).
Как лечить остеопороз позвоночника
Терапия этого заболевания включает существенную коррекцию диеты, прием специальных препаратов, изменение образа жизни и в некоторых случаях – физиотерапию.
Важно! Если выпить 0,5 л молока, то вы удовлетворите суточную потребность в белке на 20%, в фосфоре – на 10%, в кальции – на 72%, в йоде – на 22%, в различных витаминах – на 30%.
Если человек не переносит лактозу, то нужно употреблять другие продукты, содержащие кальций. Это стакан обогащенного кальцием апельсинного сока в день (500 мг кальция), ¾ стакана зерновых культур (200-250 мг), ½ стакана отваренных соевых бобов (90 мг), 1 апельсин (50 мг), ½ стакана отваренной брокколи (35 мг).
Чтобы кальций лучше усваивался, необходим витамин D. Он синтезируется в организме под влиянием ультрафиолета. Однако в средней полосе люди часто испытывают его дефицит из-за малого количества солнечных дней в году. Поэтому необходимо употреблять больше продуктов, содержащих витамин D: мясо, яйца, сливочное масло. Однако с пищей возможно получать до 100 МЕ в сутки, чего недостаточно, потому что нужно от 600 до 1000 МЕ. Поэтому добавляют витамин D в форме таблеток.
Для хорошего усвоения кальция также необходимы витамин А, фосфор и магний. Последний элемент в большом количестве содержится в гречневой крупе, бананах, овсяных хлопьях, пшене, арахисе, семенах подсолнечника и тыквы, сыре, горохе, фасоли, зеленом перце. Если просто употреблять магний, то 2/3 полученного количества выведется из организма. Повысить усвояемость можно с помощью витамина В6.
Рацион должен содержать достаточно белка – 1 г на каждый кг веса в сутки. Для этого нужно употреблять больше мяса, яичного белка, зеленых овощей. Можно включать в рацион белковые коктейли.
Важен баланс между фосфором и кальцием. Кальция должно быть в два раза больше. Содержание в организме этих веществ нужно регулярно проверять, сдавая кровь по назначению врача. Фосфор в большом количестве содержится в телятине, говядине, пшене, твердом сыре, семенах тыквы, яичном белке, говяжьей и свиной печени, молоке, белой фасоли, орехах, зерновом хлебе, курице, индейке, утке. Также лечащий врач должен объяснить, как поддерживать нужный уровень натрия.
У женщин остеопороз чаще всего формируется, когда нарушается выработка эстрогенов. Чтобы поддержать уровень женских гормонов, нужно употреблять продукты, содержащие фитоэстрогены – все виды зелени, сою, бобовые, сырые орехи.
Как избавиться от болей при остеопорозе
Причины болей при остеопорозе различаются. Они могут быть вызваны переломами, остеоартритом, дегенеративными процессами в межпозвонковых дисках.
Пациенту назначаются анальгетики, обладающие периферическим действием. Они эффективнее, чем анальгетики с центральным действием. Периферические обезболивающие – это парацетамол, аспирин, метамизол. Также хорошо снимают острую боль НПВС (нестероидные противовоспалительные средства), например ибупрофен.
Костные боли хорошо устраняют бисфосфонаты, которые входят в курс лечения.
Когда болевой синдром взят под контроль, все усилия больной должен направлять на укрепление мышечного корсета. Для этого применяется физиотерапия, специальная гимнастика. Программа занятий и физиотерапии разрабатывается индивидуально для каждого пациента. Один из самых лучших методов снятия нагрузки с позвоночника и одновременного укрепления мускулатуры спины – плавание.
Как избежать переломов при остеопорозе
Самое важное – это активный образ жизни и укрепление мышечного корсета. Если возникает дефицит мышечной массы, то человек теряет устойчивость, становится немощным, а это повышает вероятность падений с последующим переломом. Чтобы профилактировать падения, необходимы силовые упражнения для укрепления мускулатуры спины и улучшения координации движений.

Медикаментозные методы лечения остеопороза
Когда диагноз уже подтвержден и плотность костей доказано снижена, врач подбирает специальные препараты:
- добавки кальция, чтобы прекратить процесс потери плотности костей;
- бисфосфонаты, которые предотвращают потерю прочности костной ткани;
- анаболические средства, укрепляющие кости;
- антирезорбтивные препараты, останавливающие деформацию позвоночника;
- добавки, которые содержат витамин D, а также одновременно витамин D и кальций.
Профилактика остеопороза позвоночника
Нужно ли начинать профилактику, можно определить по простой формуле: (вес в кг – возраст в годах):5. Если полученное значение больше 4, то риска остеопороза нет. Если индекс менее 4, то необходимо пройти денситометрию. При значении менее -1 нужно как можно скорее начинать принимать кальций и обратиться к врачу.
Профилактика заключается в укреплении костей. Для этого человек еще с детства должен употреблять больше молочных продуктов, курсами принимать препараты кальция.
Важна умеренная физическая активность. Лучший способ профилактики остеопороза – больше ходить.
После 25-30 лет необходимо крайне ответственно подойти к коррекции образа жизни. Нужно отказаться от чрезмерного употребления спиртного, пить меньше кофе, отказаться от курения. Кости разрушают газированные напитки, поэтому их в рационе вообще не должно быть либо стоит сильно ограничить их употребления.
Нужно вести здоровый образ жизни, заниматься физкультурой, принимать витамин D курсами одновременно с кальцием.
Читайте также:


