Травматическое повреждение шейного сплетения

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Для точного и дифференцированного управления движениями головы многочисленные мышцы шеи требуют раздельной иннервации. Поэтому значительная часть волокон от спинномозговых корешков и нервов, не переплетаясь, проходят прямо к мышцам или коже шеи и головы.
Первый шейный нерв (n. cervicalis primus) выходит из позвоночного канала через щель между затылочной костью и атлантом по sulcus a. vertebralis и делится на переднюю и заднюю ветви.
Передняя ветвь СI выходит на переднебоковую поверхность позвоночника между латеральной прямой мышцей головы и передней прямой мышцей головы и их иннервирует. Сокращение латеральной прямой мышцы головы на одной стороне способствует наклону головы в эту же сторону, при двустороннем сокращении - вперед. Передняя прямая мышца головы наклоняет голову в свою сторону.
Задняя ветвь CI называется подзатылочным нервом (n. suboccipitalis) и снабжает большую заднюю и малую заднюю прямые мышцы головы, верхнюю и нижнюю косые мышцы головы. При одностороннем сокращении все эти мышцы наклоняют голову назад и в сторону, при двустороннем - кзади.
Изолированное поражение I шейного спинномозгового нерва встречается редко и наблюдается при патологических состояниях в верхних шейных позвонках. При раздражении волокон этого нерва возникают судорожные сокращения нижней косой мышцы головы. При односторонней клонической судороге этой мышцы голова ритмично поворачивается в пораженную сторону; при ее тонической судороге голова поворачивается медленно и поворот этот более продолжительный. В случае двусторонней судороги происходят повороты головы то в одну, то в другую сторону - вращательная судорога (tic rotatore).
Второй шейный нерв (n. cervicalis secundus), выйдя из межпозвоночного отверстия СII, делится на переднюю и заднюю ветви. Передняя ветвь участвует в образовании шейного сплетения. Задняя ветвь проходит кзади между атлантом и осевым позвонком, огибает нижний край нижней косой мышцы головы и делится на три главные ветви: восходящую, нисходящую и большой затылочный нерв (n. occipitalis major). Две ветви иннервируют часть нижней косой мышцы головы и ременную мышцу. При одностороннем сокращении этих мышц вращается голова в соответствующую сторону, при двустороннем - наклоняется голова назад с разгибанием шеи.
Тест для определения силы задней группы мышц головы: больному предлагают наклонить голову назад, исследующий оказывает сопротивление этому движению.
Большой затылочный нерв выходит из-под нижнего края нижней косой мышцы головы и дугообразно направляется вверх. Вместе с затылочной артерией этот нерв прободает сухожилие трапециевидной мышцы вблизи наружного затылочного выступа, проникает под кожу и иннервирует кожу затылочной и теменной областей. При поражении этого нерва (грипп, спондилоартрит, травмы, опухоли, рефлекторный спазм нижней косой мышцы головы) появляется резкая болезненность в затылке. Боль носит приступообразный характер и усиливается при резких движениях головы. Больные удерживают голову неподвижно, слегка наклоняя ее назад или набок. При невралгии большого затылочного нерва болевая точка локализуется на внутренней трети линии, соединяющей сосцевидный отросток и наружный затылочный выступ (место выхода этого нерва). Иногда отмечаются гипо- или гиперестезия в области затылка и выпадение волос.
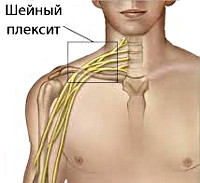
Шейное сплетите (plexus cervicalis). Образуется передними ветвями СI - СIV спинномозговых нервов и располагается сбоку от поперечных отростков на передней поверхности средней лестничной мышцы и мьшщы, поднимающей лопатку; спереди прикрыто грудино-ключично-сосцевидной мышцей. От сплетения отходят чувствительные, двигательные и смешанные нервы. По ходу этих нервов имеются участки прободения через фасции или саму мышцу, где могут создаваться условия для компрессионно ишемических поражений ствола нерва.
Малый затылочный нерв (n. occipitalis minor) отходит от шейного сплетагая и состоит из волокон спинномозговых нервов CI – CIII. Он проходит через фасциальное влагалище верхней косой мышцы головы и разветвляется в коже наружной части затылочной области. Клиника поражения представлена жалобами на парестезии (онемение, покалывание, ползание мурашек) в наружной затылочной области. Они возникают по ночам и после сна. Выявляются гипестезия в зоне разветвления малого затылочного нерва и болезненность при пальпации точки у заднего края грудино-ключично-сосцевидной мьшщы в месте ее прикрепления к сосцевидному отростку.
Сходные ощущения могут возникать в височно-затылочной области, ушной раковине и наружном слуховом проходе. В таких случаях дифференциальная диагностика проводится с поражением большого ушного нерва, который состоит из волокон СIII спинномозгового нерва. Если парестезии и боли локализуются по наружной поверхности шеи от подбородка до ключицы, можно думать о поражении поперечного нерва шеи (n. transversus colli) - ветвь СII - СIII спинномозговых нервов.
От передних ветвей СIII и CIV спинномозговых нервов формируются надключичные нервы (nn. supraclavicularis). Они выходят из-под заднего края грудино-ключично-сосцевидной мышцы и направляются косо вниз в надключичную ямку. Здесь они делятся на три группы:
- передние надключичные нервы разветвляются в коже над грудинным участком ключицы;
- средние надключичные нервы пересекают ключицу и снабжают кожу с области груди до IV ребра;
- задние надключичные нервы идут вдоль наружного края трапециевидной мышцы и заканчиваются в коже верхнелопаточной области над дельтовидной мышцей.
Поражение этих нервов сопровождается болями в области шеи, усиливающимися при наклонах головы в стороны. При интенсивных болях возможно тоническое напряжение затылочных мышц, которое приводит к вынужденному положению головы (наклонена в сторону и неподвижно фиксирована). В таких случаях приходится дифференцировать от менингеального симптома (ригидности мышц затылка). Наблюдаются расстройства поверхностной чувствительности (гиперестезия, гипо- или анестезия). Болевые точки обнаруживают при давлении по заднему краю грудино-ключично-сосцевидной мышцы.
Мышечные ветви шейного сплетения иннервируют: межпоперечные мышцы, которые при одностороннем сокращении участвуют в наклоне шеи в сторону (иннервируются сегментом CI - СII); длинную мышцу головы - наклоняет шейный отдел позвоночника и голову вперед (иннервируются сегментом СI-СII); нижние подъязычные мышцы (mm. omohyoideus, stenohyoideus, sternothyroideus), которые оттягивают подъязычную кость при акте глотания (иннервируются сегментом CI - СII); грудино-ключично-сосцевидную мышцу - при одностороннем сокращении наклоняет голову в сторону сокращения, а лицо при этом поворачивается в противоположную сторону; при двустороннем сокращении - голова запрокидывается назад (иннервируется сегментом СII -СIII и n. accessorius).
Тесты для определения силы грудино-ключично-сосцевидной мышцы:
- обследуемому предлагают наклонить голову в сторону, а лицо повернуть в сторону, противоположную наклону головы; обследующий оказывает сопротивление этому движению;
- предлагают наклонить голову назад; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу.
Мышечные ветви шейного сплетения также иннервируют трапециевидную мышцу, которая приближает лопатку к позвоночнику, если сокращается вся мышца, поднимает лопатку - при сокращении верхних пучков, опускает лопатку - при сокращении нижней порции (иннервируется сегментом СII - CIV, n. accessorius).
Тест для определения силы верхней части трапециевидной мышцы: обследуемому предлагают пожать плечами; обследующий оказывает сопротивление этому движению. При сокращении верхней части m. trapezii лопатка поднимается кверху и нижний угол ее поворачивается кнаружи. При параличе этой мышцы плечо опускается, нижний угол лопатки поворачивается в медиальную сторону.
Тест для определения силы средней части трапециевидной мышцы: обследуемому предлагают двигать плечо назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную часть мышцы. В норме при действии средней части m. trapezii лопатка приводится к позвоночному столбу; при параличе лопатка отводится и слегка отстает от грудной клетки.
Тест для определения сипы нижней части трапециевидной мышцы: обследуемому предлагают двигать поднятой верхней конечностью назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную нижнюю часть мышцы. В норме при этом лопатка несколько опускается и приближается к позвоночному столбу. При параличе этой мышцы лопатка несколько поднимается и отделяется от позвоночного столба.
Диафрагмальный нерв (n. phrenicus) - смешанный нерв шейного сплетения - состоит из волокон СIII -CV спинномозговых нервов, а также симпатических волокон от среднего и нижнего шейных узлов симпатического ствола. Нерв располагается по передней лестничной мышце вниз и проникает в грудную полость, проходя между подключичной артерией и веной. Левый диафрагмальный нерв идет по передней поверхности дуги аорты, впереди корня левого легкого и по левой боковой поверхности перикарда к диафрагме. Правый - располагается впереди корня правого легкого и проходит по боковой поверхности перикарда к диафрагме. Двигательные волокна нерва снабжают диафрагму, чувствительные - иннервируют плевру, перикард, печень и ее связки, частично брюшину. Этот нерв анастомозирует с чревным сплетением и симпатическим сплетением диафрагмы.
При сокращении купол диафрагмы уплощается, что увеличивает объем грудной клетки и способствует акту вдоха.
Тест для определения действия диафрагмы: обследуемому в положении лежа на спине предлагают глубоко вдохнуть, обследующий пальпирует напряженную стенку живота. При одностороннем параличе диафрагмы отмечается ослабление напряжения соответствующей половины брюшной стенки.
Паралич диафрагмы приводит к ограничению подвижности легких и некоторому нарушению дыхания. При вдохе диафрагма пассивно поднимается мышцами передней брюшной стенки. Тип дыхательных движений становится парадоксальным: при вдохе подложечная область западает, а при выдохе - выпячивается (в норме - наоборот); затрудняются кашлевые движения. Подвижность диафрагмы хорошо оценивается при рентгеноскопическом исследовании.
При раздражении диафрагмального нерва возникает судорога диафрагмы, что проявляется икотой, болями, распространяющимися в область надплечья, плечевого сустава, шеи и грудной клетки.
Поражается диафрагмальный нерв при инфекционных заболеваниях (дифтерия, скарлатина, грипп), интоксикациях, травмах, метастазах злокачественной опухоли в шейные позвонки и др.
Одновременное поражение всего шейного сплетения встречается редко (при инфекции, интоксикации, травме, опухоли). При двустороннем параличе мышц шеи голова наклоняется вперед, поднять ее больной не может. Раздражение стволов шейного сплетения приводит к судороге, которая распространяется на косые мышцы головы, ременную мышцу шеи и диафрагму. При тонической судороге ременной мышцы шеи голова наклонена назад и в пораженную сторону, при двусторонней - запрокидывается назад, что создает впечатление ригидности мышц затылка.
Невралгический синдром поражения шейного сплетения выражается болью в затылочной области, заднебоковой поверхности шеи и в мочке уха. В этой зоне возможны нарушения чувствительности.

[1], [2], [3], [4], [5], [6], [7], [8]
Шейный плексит — это поражение шейного нервного сплетения инфекционного, травматического, компрессионно-ишемического, токсического, дисметаболического генеза. Клиническая картина включает болевой синдром, сенсорные расстройства, икоту, затруднения при попытке кашлять или громко говорить, поверхностное и частое дыхание. Диагностика осуществляется при помощи рентгенографии, УЗИ, томографии, электрофизиологических исследований. Главной задачей лечения является устранение причинного фактора развития плексита и проведение восстановительной нейропротекторной и сосудистой терапии.
МКБ-10
- Причины
- Симптомы шейного плексита
- Диагностика
- Лечение шейного плексита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Шейный плексит встречается намного реже плечевого плексита и пояснично-крестцового плексита. Различают двусторонний, право- и левосторонний шейный плексит. В большинстве случаев шейный плексит является вторичным и требует поиска причинной патологии, вследствие которой он возник. Вопросы диагностики и лечения поражений шейного сплетения находятся в ведении специалистов в области неврологии, травматологии-ортопедии.
Шейное сплетение располагается в толще мышц шеи сбоку от поперечных отростков позвонков и прикрыто спереди грудино-ключично-сосцевидной мышцей. Оно сформировано передними ветвями CI-CIV — верхних шейных спинномозговых нервов. Двигательные ветви шейного сплетения иннервируют мышцы головы и шеи, мышцу, поднимающую лопатку, частично трапецевидную мышцу. Чувствительные ветви отвечают за сенсорное восприятие кожи затылка, ушной раковины, передне-боковой поверхности шеи и передней поверхности верхней части грудной клетки. В шейном сплетении берет начало смешанный диафрагмальный нерв, иннервирующий диафрагму, перикард, плевру и частично брюшину.

Причины
Шейный плексит вследствие переохлаждения встречается довольно редко. Чаще он имеет инфекционно-аллергический, компрессионно-ишемический, метаболическийхаракте или посттравматический характер. Ведущие причины:
- Инфекции. Возникает на фоне инфекционного заболевания (туберкулеза, бруцеллеза, сифилиса, гриппа, ангины и др.) или в качестве поствакцинального осложнения.
- Компрессия. Причиной является сдавление ветвей шейного сплетения опухолевым процессом, шейным ребром или увеличенными лимфоузлами при шейном лимфадените.
- Токсико-метаболические факторы. Поражение шейного сплетения может наблюдаться при дисметаболических заболеваниях (сахарном диабете, подагре) и интоксикациях.
- Травмы. Шейный плексит может иметь место при подвывихах шейных позвонков, переломах, ушибах и других травмах позвоночника в шейном отделе. У новорожденных плексит шейного сплетения возможен в результате родовой травмы, сопровождающейся растяжением или сдавлением ветвей сплетения. Травматический плексит может иметь ятрогенный характер и возникать в результате хирургических вмешательств на шее.
- Дегенеративные заболевания. Спровоцировать шейный плексит могут патологические изменения, происходящие при остеохондрозе позвоночника, затрагивающем шейный отдел.
Симптомы шейного плексита
Основными проявлениями выступают болевой синдром и расстройства чувствительности. Их локализация зависит от того, какие именно ветви шейного сплетения поражены. Боли возникают в передне-латеральной части шеи, надключичной области, затылке, ушной раковине. При поражении диафрагмального нерва они распространяются на грудную клетку. Сенсорные нарушения включают парестезии (преходящие покалывания, ощущение ползающих по коже мурашек) и онемения (понижение чувствительности). Если шейный плексит возник в результате переохлаждения, отмечается его острая манифестация с выраженным болевым синдромом. При плексите компрессионного генеза, как правило, наблюдается постепенное развитие симптомов.
Двигательные нарушения реже сопровождают шейный плексит, чем чувствительные. Чаще всего пациенты жалуются на затруднения при попытке громко говорить или покашлять. При одностороннем поражении сплетения может наблюдаться мышечная кривошея. Поражение диафрагмального нерва проявляется икотой. Если поражение двустороннее, то диафрагма выключается из акта дыхания, что провоцирует появление учащенного и более поверхностного дыхания, одышки. Интенсивный болевой синдром, в свою очередь, ограничивает дыхательную экскурсию грудной клетки и усугубляет одышку.
Диагностика
Шейный плексит диагностируется неврологом по данным анамнеза, жалоб и объективного осмотра. В диагностике важное место отводится распознаванию причины плексита. Если имела место травма, то пациента должен осмотреть травматолог. При подозрении на возникновение плексита вследствие опухолевого процесса требуется консультация онколога. Направления диагностического поиска:
- Диагностика вертеброгенных патологических процессов. Осуществляется при помощи рентгенографии позвоночника в шейном отделе, КТ или МРТ позвоночника. Возможно проведение УЗИ шеи.
- Исключение патологии висцеральных органов. При болях в грудной клетке назначается рентгенография органов грудной полости, КТ средостения, УЗИ сердца.
- Неврологическое ЭФИ. С целью уточнения топики поражения нервной системы может быть проведена электромиография мышц шеи и электронейрография.
Дифференцировать шейный плексит необходимо от проявлений шейного остеохондроза, спондилоартроза, корешкового синдрома, шейного спондилеза, неврита, шейного миозита, миелопатии шейного отдела.
Лечение шейного плексита
Терапия имеет два основных направления: купирование первичного заболевания, являющегося причиной плексита, и восстановление функции нервных волокон сплетения.
- Этиотропная терапия. При инфекционном процессе назначают антибактериальную терапию, при травме — иммобилизацию, при токсическом плексите осуществляют дезинтоксикацию, проводят коррекцию метаболических нарушений. С целью купирования воспаления показаны НПВС (кеторолак, диклофенак, нимесулид, ибупрофен). Плексит компрессионно-ишемического генеза может требовать хирургического лечения с удалением фактора компрессии (опухоли, лимфатического узла, гематомы, шейного ребра). Операция может потребоваться и при полном перерыве ветвей сплетения. В таких случаях по показаниям выполняется шов нерва или его пластика.
- Патогенетическое лечение. Функциональное восстановление сплетения проводится при помощи нейрометаболических фармпрепаратов (витаминов В6, В и В12, галантамина) и средств, улучшающих кровообращение пораженного сплетения (никотиновой кислоты, ксантинола никотината, пентоксифиллина).
- Физиотерапия. Наряду с фармакотерапией, репаративным процессам в нервной ткани способствует физиотерапевтическое лечение. Применяют амплипульстерапию, диадинамические токи, УВЧ, фонофорез гидрокортизона, электрофорез на область сплетения, аппликации озокерита, электромиостимуляцию. Для уменьшения болевого синдрома используется ионофорез с новокаином, иглорефлексотерапия, электроакупунктура.
- Восстановительная терапия.Массаж и ЛФК начинают примерно спустя 14-21 день, после стихания островоспалительных процессов. В позднем восстановительном периоде показано грязелечение и водолечение сероводородными, хвойными, радоновыми ваннами.
Прогноз и профилактика
Исход зависит преимущественно от этиологии плексита и степени поражения сплетения. При правильном и вовремя проведенном лечении прогноз чаще благоприятный. Отсутствие такового со временем может привести к формированию мышечной кривошеи, осложнениям со стороны органов дыхания вследствие пареза диафрагмы.
Профилактика направлена на предупреждение травм шеи и позвоночника, особенно в спорте; эффективную терапию инфекционных заболеваний; коррекцию нарушений, возникающих при дисметаболической патологии; своевременное распознавание и лечение новообразований. Профилактика родовых травм сплетения заключается в адекватном родовспоможении, правильном выборе способа родоразрешения.
Поражения шейного сплетения — заболевание является комплексом симптомов, включающих в себя признаки поражения нервов, образующих шейное сплетение. К данным нервам относятся: большой затылочный нерв, малый затылочный нерв, большой ушной нерв, поперечный нерв шеи, надключичные нервы.
КЛИНИЧЕСКАЯ КАРТИНА
Малый затылочный нерв (nervus occipitalis) minor является чувствительным. Данный нерв осуществляет иннервацию кожи, затылочной области головы (ее наружной части) и части ушной раковины. При поражении малого затылочного нерва развивается нарушение чувствительности в зоне, получающей иннервацию от его волокон. Раздражение малого затылочного нерва вызывает появление резкой боли в области затылка – затылочная невралгия. При пальпации заднего края грудино-ключично-сосцевидной мышцы определяются точки болезненности.
Большой ушной нерв (nervus auricularis magnus), по своей функции является чувствительным. Волокна большого ушного нерва осуществляют иннервацию кожи наружного слухового прохода, нижнечелюстной области и частично иннервируют кожу ушной раковины. При поражении этого нерва происходит нарушение чувствительности в данных зонах, появляется боль в области угла нижней челюсти, а также в области наружного слухового прохода.
Надключичные нервы (nervi supraclaviculares). По своей функции они являются чувствительными. Надключичные нервы осуществляют иннервацию кожи над и подключичной ямок, верхней части лопатки, а также плеча. Нарушение чувствительности, появление боли в вышеперечисленных областях свидетельствует о поражении надключичных нервов.
Диафрагмальный нерв (nervus phrenicus). По выполняемой функции он является смешанным, т. е. в его состав входят двигательные и чувствительные ветви. Диафрагмальный нерв является самым мощным нервом шейного сплетения. Посредством двигательных ветвей нерв осуществляет иннервацию мышцы диафрагмы, чувствительные ветви иннервируют плевру, перикард, диафрагму, а также брюшину, прилегающую к ней. Поражение диафрагмального нерва является наиболее тяжелым, чем поражение других нервов, входящих в состав шейного сплетения. Так как иннервирует мышцу диафрагмы, то при его поражении развивается ее паралич. Клинически патология проявляется затруднением дыхания и появлением кашлевых движений. Кроме поражения возможно раздражение диафрагмального нерва.
Затылочная невралгия. Данное заболевание является комплексом симптомов, включающих в себя признаки поражения нервов, образующих шейное сплетение. К данным нервам относятся: большой затылочный нерв, малый затылочный нерв, большой ушной нерв, поперечный нерв шеи, надключичные нервы.
СИМПТОМЫ
Клинически данная патология будет проявляться следующими симптомами: одышка, икота, позывы на рвоту, боль в области грудной клетки, шеи, надключичной ямки. Доминирующим симптомом затылочной невралгии является боль, локализующаяся в области иннервации пораженных нервов. При этом боль носит постоянный характер. В большинстве случаев поражается большой затылочный нерв, в более редких случаях – малый затылочный нерв. В первом случае боль локализуется в затылочной области головы, во втором случае – в области латеральной части затылка. В патологический процесс может вовлекаться большой ушной нерв. В данном случае боль локализуется в области наружного слухового прохода, а также в области ушной раковины. Усиление болевых ощущений происходит при движениях головы, кашле, и чихании. Боль может иррадиировать в надключичную и подключичную области, в редких случаях, в лицо и лопатку.
Во время болевого приступа голова больного наклонена в сторону поражения. При пальпации в зонах иннервации в пораженных нервах отмечается нарушение всех видов чувствительности по типу гиперестезии, по ходу пораженных нервов определяются точки болезненности.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом — неврологом. Самолечение недопустимо. Лечение затылочной невралгии включает в себя применение симптоматических средств, а также необходимо провести лечение основного заболевания.
Из всех пациентов, жалующихся невропатологу на нарушение подвижности или чувствительности верхней конечности, почти 40% имеют травму плечевого сплетения. Эта патология требует быстрого врачебного вмешательства, поскольку связана с нервными структурами. А они восстанавливаются не менее, чем за полгода с момента старта реабилитации.
Поэтому стоит отметить не только причины, по которым происходит травма, но и всевозможные симптомы с методами лечения. Прогноз при патологии будет благоприятным, стоит только подобрать личную схему терапии заболевания.
Причины, провоцирующие факторы
Травма плечевого сплетения называется плексопатией. Причины этого явления :
- огнестрельные ранения над‐ и подключичных областей;
- переломы ключицы, первого ребра, периоститы первого ребра;
- вывихи плечевого сустава;
- травмы по причине перерастяжения сплетения (при быстром и сильном отведении руки назад);
- травматическое воздействие, когда рука заложена за голову, а голова повернута в противоположную от конечности сторону.

Травма возникает по причине растяжения нервных волокон, разрыва или надрыва ствола плечевого сплетения.
К такому явлению могут приводить постоянные ношения тяжелых грузов на плечах, а также опухоли, абсцессы и гематомы над‐ и подключичной областей, аневризмы подключичной артерии. Причиной сдавливания и травмы подключичного сплетения становятся дополнительные шейные ребра – аномалия развития. Реже провоцирующими факторами нарушения целостности плечевого сплетения являются инфекционные процессы :
- ОРВИ, острый тонзиллит;
- бруцеллез;
- туберкулез;
- сифилис.
Причина повреждения плечевого сплетения у детей – родовая травма, а также отсутствие дополнительной миелиновой (внешней) оболочки нервных волокон. Во время родов после головки ребенка по родовым путям проходят плечики. Этот момент может сопровождаться неправильными действиями акушера‐гинеколога, что в дальнейшем становится причиной плексопатии и родового травматизма.
Клиническая картина
Симптоматика патологии зависит от места надрыва, количества пораженных структур. Клиническая картина проявляется на основе классификации повреждения :
При нарушении плечевого сплетения развивается болевой синдром. Боль наблюдается в 70% случаев, а в 30% из них она приобретает хронический характер, приводящий к инвалидизации, и требующий хирургического вмешательства.
Нарушения чувствительности проявляются в виде парестезий (ощущения ползания мурашек по руке), слабых ощущений прикосновений, перепадов температур. Больного может беспокоить чувство жжения в руке.
Диагностика
Постановка диагноза происходит на основе клинической картины патологии, а также таких признаков, как нарушение двигательной активности, глубоких рефлексов и чувствительности по периферическому типу. Наблюдаются вегетативно‐трофические расстройства.
После физикального обследования врач‐невропатолог назначает такие инструментальные методы :
- Электромиография. Используется для оценки потенциала действия и реакции мышц на электрические импульсы.
- МРТ (магнитно‐резонансная томография). Позволяет выявить корешки плечевого сплетения, а также менингоцеле (грыжу спинного мозга) в местах отрыва корешков. С помощью МРТ можно выявить степень атрофии участков спинного мозга в местах отрыва корешков, а также обратить внимание на структуру кости и мышц, которые иннервирует плечевое сплетение. Они могут быть атрофированы.
- Контрастная миелография. Метод, который подразумевает введение рентгеноконтрастной жидкости в спинномозговой канал, оценку места отрыва корешков плечевого сплетения. Используется реже, чем МРТ по причине аллергогенности контрастного вещества.
- Гистаминовая проба. Пациенту в предплечье на пораженной стороне вводится 0,05 миллилитров 0,1% раствора гистамина. При отсутствии травмы плечевого сплетения у пациента спустя минуту возникает красноватая папула в диаметре до 1,5 сантиметров. Если папула не появляется вовсе, то у пациента повреждены корешки плечевого сплетения. Если размер папулы превышает 3 сантиметра, то кроме корешков плечевого сплетения поврежден спинальный ганглий или часть спинного мозга.
Все методики позволяют точно диагностировать травму плечевого сплетения и выбрать оптимальный для пациента метод лечения.
Лечение

Лечение зависит от основной причины заболевания. Если плечевое сплетение было травмировано внешним механическим фактором, то необходимо подобрать оперативное вмешательство при разрывах волокон, или ортопедическое лечение при надрывах, растяжениях структур. Рука нуждается в фиксированном положении с помощью повязки‐косынки или фиксационного бандажа (без накладывания гипсовых повязок).
Внешнее сдавливание плечевого сплетения требует этиологического лечения :
- оперативного вмешательства при аневризме подключичной артерии;
- лучевого лечения и химиотерапии при раке Панкоста;
- резекции шейного ребра при аномалии развития;
- вправления плечевого сустава с его дальнейшей реабилитацией;
- медикаментозной терапии при инфекционно‐токсических процессах.
Продолжительность лечения зависит от причины травмы. В среднем курс терапии и реабилитации занимает до 6 месяцев при надрывах или растяжениях плечевого сплетения, до двух лет при полном разрыве волокон.
Медикаментозная терапия применяется только в случаях сопутствующего неврита, а также для купирования болевого синдрома. В случае неврита плечевого сплетения пациенту назначают тепловые процедуры, а также кортикостероиды (Преднизолон) в дозировке 1 миллиграмм на килограмм веса. При болевом синдроме проводят новокаиновые блокады по Вишневскому в плечевое сплетение 0,25% или 0,5% раствором. Для снятия болезненности дополнительно назначают нестероидные противовоспалительные средства (Диклофенак, Нимесулид, Целекоксиб). Курс лечения и дозировка подбираются лечащим врачом.
Оптимальным периодом для хирургического вмешательства является срок в промежутке от 2 до 4 месяцев после травмы. До этого момента возможно консервативное лечение и спонтанная регенерация поврежденных структур плечевого сплетения. Спустя 4 месяца после травмы эффективность операции снижается по причине плохого восстановления нежизнеспособных тканей.
Существуют абсолютные показания к оперативному вмешательству :
- менингоцеле (спинномозговая грыжа в местах отрыва корешков);
- синдром Горнера (сужение зрачка, опущение века глаза, выпячивание глаза на поврежденной стороне);
- прогрессирующий болевой синдром;
- вегетотрофические нарушения;
- открытые травмы, задевающие магистральные сосуды (плечевые артерии, подключичную артерию).
Доступ к участку плечевого сплетения можно получить через боковой треугольник шеи или через подмышечный участок. Затем происходит процесс невролиза или декомпрессии нервов плечевого сплетения. Отдельные участки нервов необходимо избавить от лишнего давления мышцами, видоизмененными кистами. Кисты и наросты на нервном стволе иссекаются и ушиваются. Затем оторванные участки нервов необходимо сопоставить с помощью специального шва. Правильное сопоставление обеспечит быструю регенерацию ткани. Если разрыв большой и сопоставить концы не удается, дефект нервного волокна можно закрыть с помощью аутотрансплантата. В качестве заменяющего материала можно взять медиальные подкожные нервы предплечья.
Комплекс упражнений составляется на длительный период – до двух лет. Тренировки должны быть ежедневными, и начинаются они с пассивных движений.
Основная цель – предотвращение атрофии мышц и контрактуры суставов.
Пациент выполняет сгибание, разгибание в локтевом суставе. Дополнительного восстановления может потребовать и плечевой сустав, об упражнениях подробнее можно узнать в этой статье. Для восстановления нервных волокон, пациенту необходимо мысленно выполнять движения во всех суставах, особенно в раннем периоде после операционного вмешательства.
Затем акцент в ЛФК делается на изометрических сокращениях, то есть меняется тонус мышц без изменения длины волокон (выполняется напряжение мышц без их перемещения в пространстве). Упражнения выполняются не менее 8 – 10 раз в день. Особенное внимание уделяется сгибательной и разгибательной деятельности пальцев. Необходимо выполнять ежедневные активные движения каждым из них, если этого сделать не получается, нужно мысленно сгибать пальцы, глядя на них.
Физиотерапевтические методы используются как самостоятельный способ лечения травм плечевого сплетения, так и в периоде восстановления после хирургического вмешательства. К физиотерапии также относят акупунктуру или иглоукалывание. Активно используются массаж, бальнеолечение, тепловые процедуры. К ряду тепловых процедур при травмах плечевого сплетения относят соллюкс, аппликации парафином и озокеритом.
Для эффективности лечения необходимо проходить процедуры курсами, минимальный курс составляет 15 дней. Основная цель, которую необходимо достигнуть с помощью физиотерапии – прекращение появления контрактур в суставах, а также вегетативно‐трофических нарушений, атрофии мышц и язв на коже.
Последствия травмы
Последствия травмы плечевого сплетения зависят от степени разрыва, а также от места надрыва нервных волокон. Прогноз считается благоприятным для пациентов с неполным разрывом нервных волокон или отрывом корешков от спинного мозга. Если поражена верхняя часть плечевого сплетения, то она восстановится быстрее, чем нижняя. Это объясняется длиной волокон, в верхней части сплетения они короче.
Если есть поражение корешка, а именно его отрыв от нервного узла (ганглия) или спинного мозга, то у пациента наблюдается сенсорный или чувствительный дефицит. Это явление, а также хроническая болезненность являются менее благоприятными признаками для полного выздоровления. Но хирургическое вмешательство дает возможность восстановить функции конечности на 90%. Более чем у половины пациентов спустя два года после травмы будет наблюдаться стойкая резидуальная мышечная слабость.
Отсутствие лечения патологии приведет к атрофии мышечных волокон, а также к вегетативно‐дистрофическим нарушениям (появлению язв и пигментных пятен на коже, ограниченности суставов в движениях). Чем дольше не лечить патологию, тем меньше шансов на восстановление функций конечности и ее работоспособности.
Выводы
Травма плечевого сплетения или плексопатия – заболевание, которое при отсутствии лечения приводит к инвалидности. Необходимо запомнить такие моменты, связанные с патологией :
- Травмы плечевого сплетения бывают у новорожденных и у взрослых людей. В 90% случаев они закрытые.
- При нарушении двигательной и сенсорной функции руки необходимо заподозрить плексопатию.
- Болезненные ощущения наблюдаются только в 70% клинических случаев.
- Максимальный срок обращения к врачу для полного излечения составляет 4 месяца. Затем восстановить нервные структуры полностью невозможно.
- Процесс восстановления после травмы может длиться до двух лет с резидуальными явлениями (ограничение подвижности верхней конечности).
Читайте также:


