Травмы шеи при борьбе
Одним из самых распространенных повреждений спины считается травма шейного отдела позвоночника. Возникает эта патология при сильном прямом воздействии, повороте либо резком сгибании-разгибании.
В травматологии это считается наиболее опасными типами травм, ввиду большой вероятности летального исхода или дальнейшей инвалидности пациента. Типы таких повреждений, особенности неотложной помощи, дальнейшего лечения и реабилитации рассмотрены в нашей информации.
Какие бывают виды травмы шеи

Травмы шейного отдела классифицируют по разным признакам.
В зависимости от направленности удара:
- Сгибательно — вращательные;
- Вертикально – сдавливающие;
- Боковые сгибательные;
- Сгибательные;
- Разгибательные;
- Неопределенной направленности.
Степень повреждения позвонков:
- Стабильная травма диагностируется при одностороннем повреждении позвонков. В этом случае спиной мозг не задет, его основные функции сохранены.
- Нестабильная травма характеризуется локализацией повреждения позвонков с разных сторон. Повреждения спинного мозга в таких ситуациях весьма вероятны.
![]()
Разновидности шейных травм:
- Подвывихи и вывихи позвонка Атланта;
- Смещение позвонков;
- Переломовывихи;
- Переломы остистых отростков;
- Разрывы межпозвоночных дисков;
- Перелом второго шейного позвонка Аксиса;
- Компрессионные переломы.
Травма шеи редко бывает одиночной, обычно в процессе повреждаются и другие отделы позвоночника. Большая подвижность двух верхних позвонков — Атланты и Аксиса позволяет нам совершать множество разнообразных движений, но за счет особого строения эти структуры также подвержены многочисленным повреждениям.
Симптоматика такого типа повреждений
Полученная травма шеи имеет характерные симптомы, по которым и определяется тип повреждения. Обычно пациент чувствует резкую боль в шейном отделе, вплоть до потери сознания. Легкие травмы могут проявляться дискомфортом различной интенсивности, но также требуют обязательного осмотра специалиста.
Симптоматика полученных травм может проявляться по-разному:
- Боль в шее, отдающая в затылок, плечи и спину;
- Потеря чувствительности ниже места основного удара;
- Непроизвольное опорожнение кишечника и мочевого пузыря;
- Потеря сознания, судороги, нарушения координации;
- Нарушения или затруднения функции дыхания;
- Невозможность совершать глотательные движения (дисфагия);
- Трудности с речью (афония);
- Нарушения функции зрения, сужение зрачков, западение глазных яблок;
- Замедление или ускорения сердечного ритма.

Даже в случае, если после падения, автомобильной аварии или прямого удара пациент не чувствует ярко выраженной боли, обязательно стоит исключить и вероятность смещения или разрыва шейных сочленений. Подобные травмы могут приводить в состояние шока, потере болевой и температурной чувствительности.
Какие последствия бывают:
- Приступы головной боли и обмороки;
- Скачки артериального давления;
- Ишемическая болезнь сердца;
- Отек спинного мозга.
![]()
Опасность заключается также в том, что даже при незначительном повреждении проходимости спинномозговой жидкости и кровотока, кислородное голодания начинает испытывать головной мозг. Это приводит к необратимым нарушениям функций, проблемах работы опорно-двигательного аппарата, сердечной недостаточности.
От скорости оказания медицинской помощи будет зависеть дальнейший прогноз выздоровления, поэтому этот момент очень важен.
Как оказать первую помощь пострадавшему
В зависимости от состояния пациента, ситуации, повлекшей за собой повреждение, а также подготовленности оказавшихся поблизости людей, необходимо принять срочные меры по госпитализации пострадавшего.
Как проводится первая помощь:
- Нельзя поднимать пострадавшего, пытаться привести в чувство ударами по щекам, а также менять положение тела;
- Перенос больного осуществляется очень аккуратно, предварительно необходимо зафиксировать положение тела и провести иммобилизацию (обездвиживание) при помощи специального оборудования или подручных средств;
- По приезду в медицинское учреждение проверяется уровень артериального давления, реакция глазных зрачков на свет, а также проводится полный осмотр внешних повреждений и опрос очевидцев;
- При полной обездвиженности пациента выполняется рентген снимок в боковой проекции. В дальнейшем необходимо будет провести еще ряд исследований для точной диагностики типа травм и ее локализации.
Травма шейного позвонка может быть оскольчатой, поэтому любые ненужные движения, а также неквалифицированная помощь могут привести к разрыву артерии с последующим летальным исходом.
Специалист-травматолог также должен определить чувствительность тела ниже полученного повреждения. Если эта функция сохранена, прогноз более благоприятный. Часто пациенты пребывают в состоянии шока, что дает заведомо ложную информацию о тяжести повреждения. Именно поэтому рекомендован полный покой и обязательное обследование в условиях стационара.
Как проводится лечение
Травма шейного отдела позвоночника, последствия которой очень сложно спрогнозировать, лечиться исключительно в условиях стационара. Даже в случае благоприятного исхода, пациенту показана специальная медикаментозная терапия и физиопроцедуры, а также длительное ношение шейного корсета.

Оптимальный план лечения назначается только после полного обследования пациента, в ходе которого устанавливается степень повреждений, возможная утечка спинномозговой жидкости и сопутствующие нарушения.
Лечение исключительно индивидуальное и включает следующие мероприятия.
Консервативный план лечения и реабилитации пострадавшего:
- Ортопедические приспособления. К ним относится корсет, специальные вытяжные устройства, позволяющие зафиксировать позвонки в нормальном положении.
- Болеутоляющие средства в различной форме и дозировке. Обычно используется новокаиновая блокада позвоночника.
- ЛФК используется для восстановления подвижности позвоночных соединений после устранения основных повреждений.
- Курсы массажа также используются в реабилитации после травмы шейного отдела позвоночника. Проводить сеанс должен дипломированный специалист после определения возможной нагрузки.
- Восстановление дыхательной функции используется для устранения возможных последствий травм. Хорошо помогает специальная дыхательная гимнастика.
Срок нахождения пациента под вытяжкой варьируется от 3 до 5 недель, в зависимости от тяжести травмы. После этого рекомендуется ношение специального корсета (от 7 до 9 недель). Срок реабилитации обычно составляет общее время лечения. В случае неосложненных травм при сохранении функции спинного мозга этот период может занимать от трех месяцев
. Если травма была с осложнениями, но лечение прошло успешно, реабилитация все равно составляет не менее шести месяцев. Наиболее неблагоприятный прогноз в том случае, когда у пациента были многочисленные повреждения позвонков с временной потерей чувствительности конечностей. В этом случае реабилитация занимает от года и более.
Хирургическое лечение травм шейного отдела
Сложные повреждения шейного отдела позвоночника во многих случаях успешно лечатся оперативным вмешательством. Обычно показаниями для проведения операции являются сложные повреждения нервных окончаний, грозящие инвалидностью и серьезными осложнениями в дальнейшем. Кроме того, это необходимо при осколочном виде травм, а также разрушении позвонков и отдельных его элементов.
Операции классифицируют на следующие разновидности:
- Передний хирургический доступ;
- Задний хирургический доступ;
- Смешанный тип (передний и задний доступ).
Обычно оперативное вмешательство направлено на соединение соседних позвонков между собой. Это нарушит двигательную способность, но позволит избежать серьезных осложнений. Такая операция называется спондилодез, имеет много разновидностей и последствий. Обычно разрушенный позвонок нуждается в замене (протезировании).

После хирургического вмешательства проводиться дальнейшая реабилитация пациента, которая зависит от успешности проведения процедуры, состояния пациента и типа травмы. Обязательно проводится медикаментозная терапия, исключающая риск возникновения инфекции, а также нормализующая функции спинного мозга.
Продолжительность реабилитационного периода может быть разной:
- При отсутствии повреждений пациент может ограничиться ношением корсета и ограничением движений в течение двух-трех недель;
- При разрыве связок и незначительных повреждениях проводится консервативная терапия и ограничение движения на срок до двух месяцев. Дальнейшая реабилитация также занимает 2-2,5 месяца;
- Серьезные повреждения и возможное оперативное лечение и медикаментозная терапия занимает от трех до шести месяцев. Столько же составляет и длительность реабилитации;
- Осложненная травма шеи с возможным повреждением спинного мозга и нарушением основных функций организма лечиться консервативными и хирургическими методами. Активная реабилитация продолжается год и более.
![]()
Профилактика травм шеи
Уберечься от возможных повреждений очень трудно, в некоторых случаях просто невозможно. Вместе с тем, особенности строения шейного отдела и хрупкость позвонков предполагает, что большинство травм получены пациентами вследствие неосторожности или трагических случаев.
Также к таким повреждениям могут привести сопутствующие заболевания: остеохондроз, кифоз позвоночника. Для укрепления костной ткани и межпозвоночных соединений следует уделять внимание количеству и качеству потребляемых продуктов, регулярной физической нагрузке, а также правилам здорового образа жизни.

Травмы шейного отдела позвоночника чрезвычайно распространены и по медицинской статистике занимают от 40 до 60% от общего числа повреждений позвоночника. Они характеризуются тяжелыми последствиями и высокой вероятностью летального исхода. Спровоцировать такой тип повреждения может не только прямой удар, но и резкий наклон или поворот головы.
Большую часть пациентов составляют случаи неудачного ныряния либо дорожно-транспортные происшествия. Минимизировать риск тяжелых последствий и полного паралича тела можно при оказании квалифицированной медицинской помощи.
Лечение и реабилитация даже легких случаев проводится исключительно в стационарном отделении и занимает несколько месяцев, а то и лет. Особенности такого типа повреждений, дальнейшее лечение и реабилитация пациента рассмотрена в нашей статье.
Опасные ситуации в борьбе
Во время схватки должен присутствовать дежурный врач, который наделен полномочиями останавливать поединок в случае, если здоровью кого-либо из спортсменов угрожает опасность. Тем не менее, травмы в этих видах спорта не редкость. Рассмотрим более подробно виды травм, которые наиболее часто встречаются в вольной и греко-римской борьбе.
Причины травм в борьбе. Борьба характеризуется очень высоким процентом травм, полученных во время как соревновательной, так и тренировочной деятельности. Исследование, проводившееся на протяжении 5 лет Национальной студенческой спортивной ассоциацией (НССА), показало, что из представителей 13 видов спорта наиболее высокий процент травм был у борцов.
Анализ повреждений показал, что чаще всего травмировались коленные суставы, голова, шея, лицо, туловище, спина, плечевые и голеностопные суставы. Общий коэффициент травм составил почти 2 травмы на 1 борца в год.
Большое количество травм в этом виде спорта можно объяснить тем, что борьба — контактный вид спорта, в котором, в отличие от других видов спорта, контактирование происходит практически постоянно. Это обусловливает высокую степень риска травм. Кроме того, для борьбы характерно большое число столкновений. Они имеют место, когда борец пытается осуществить "сваливание". Травмы возникают во время "сваливаний", поскольку они являются "взрывными".
Исследование, проведенное на чемпионате НССА 1986 г., показало, что по сравнению с неспортсменами у бывших борцов проблем с шеей в 3 раза больше, с коленными суставами — почти в 4 раза больше, а 42 % по-прежнему имеют различные проблемы с опорно-двигательным аппаратом.
Два эпидемиологических исследования в 1986 и 1991 годах позволили выявить ряд факторов, объясняющих высокий риск возникновения повреждений у борцов. Так, коэффициент травм значительно выше во время матчей (в 40 раз), чем во время тренировочных занятий. Тем не менее, большинство повреждений происходит во время тренировок, что отражает большое количество времени, которое расходуют борцы на подготовку к матчам.
Более высокая степень риска травм отмечается в начале сезона. Во время проведения турниров борцам приходится проводить 3—6 поединков в день, при этом перерыв между матчами не превышает 1 ч. Ввиду проведения большого количества поединков возникает реальная опасность, что незначительное повреждение перерастает в серьезную травму.
Вероятность получения борцом повреждения увеличивается, если он уже был травмирован. У борцов, имевших в прошлом повреждения коленных суставов, травмы коленных суставов встречались в два раза чаще. Риск возникновения повреждений определенного вида также зависит от того, ведет ли борец атакующие или защитные действия. Так, во время проведения атакующих действий увеличивается риск повреждения шеи, а при ведении защитных действий повышается риск повреждения коленных суставов.[6]
Травмы головы и шеи. Смертельные травмы головы и шеи редко встречаются в любительской борьбе. Большинство серьезных повреждений обусловлены соприкосновением головы с борцовским ковром. Менее серьезные, но более распространенные повреждения головы и шеи, включая сотрясения, чаще всего возникают вследствие столкновений голова/голова, голова/колено, голова/бедро во время выполнения "сваливаний".
После получения спортсменом серьезной травмы головы или шеи главная задача состоит в том, чтобы не сделать травму еще более серьезной. Необходимо тщательно обследовать и немедленно доставить травмированного спортсмена в больницу для своевременного оказания ему адекватной медицинской помощи.
Если борец возобновляет активность до исчезновения болевых ощущений и полного восстановления диапазона движений, вероятность повторной травмы является довольно высокой. Важно не допустить повторных повреждений шеи, поскольку это ведет к образованию остеофитов, результирующему сужению межпозвонкового отверстия и постоянной неврологической симптоматике. Вместе с тем даже при отсутствии повторных повреждений 28 % бывших борцов, имевших повреждения шеи, отмечают наличие невропатических симптомов.
Типичная травма борцов — ушная гематома, является результатом непосредственной травмы уха, например, вследствие удара о голову или колено соперника. Наиболее эффективное средство защиты от этой травмы — использование специального защитного устройства. Рекомендуется всем борцам использовать его в процессе тренировочной деятельности, а также во время соревнований, если это разрешено правилами.
Наиболее эффективный метод лечения был описан Шуллером и др. После аспирации гематомы ватные стоматологические валики пришивают к латеральной и медиальной части ушной раковины. Борец может выступать уже через 24 ч. Авторы исследования отмечают, что рецидивы наблюдались только в 5 % случаев.
У борцов также довольно часто отмечаются повреждения лица, у 18,4 % были травмы в участке возле глаза.
Травмы плеча. Три основных механизма обусловливают повреждения плечевых суставов.
1. При броске на борцовский ковер из положения стоя борцы пытаются смягчить силу удара, вытягивая руку и тем самым распределяя силу на плечевой пояс, что может привести к его повреждению.
2. Если борец не может вытянуть руку, то он приземляется непосредственно на плечо, что также может привести к повреждению.
3. Атакуя ноги соперника, борец может оказаться в захвате при чрезмерном выпрямлении туловища. В этом положении голова оказывается внизу, а рука поднята над головой. Тело соперника оказывается на плече борца. Когда соперник "отбрасывает" бедро назад и увеличивает силу нагрузки на плечо, происходит чрезмерное сгибание и может произойти передний подвывих.
Существует множество борцовских захватов, которые подвергают плечевой сустав спортсмена значительному скручиванию и растяжению. Большинство из них являются запрещенными. Снижению количества повреждений плечевых суставов может способствовать создание более биомеханически обоснованных борцовских ковров.
Травмы поясницы. Повреждения поясницы встречаются у борцов реже и обычно являются менее серьезными, чем травмы шеи. Довольно редки такие повреждения, как переломы или последствия повреждений — спондилёз. Большинство повреждений возникает во время "сваливаний". Борцы тянут и толкают друг друга при несколько сверхвыпрямленном поясничном отделе позвоночника. Это в сочетании с выкручиванием может привести к травме. Повреждение может возникнуть и при попытке поднять соперника, лежащего на ковре. Главным средством профилактики является укрепление и растягивание соответствующих мышц.
Травмы колена. Коленный сустав — анатомический участок, наиболее часто подвергающийся повреждениям. Большинство повреждений возникает при выполнении "сваливаний". Большая вероятность повреждения характерна для защищающегося борца. Наиболее типичными повреждениями являются бурсит надколенника, повреждения медиальных и латеральных коллатеральных связок и разрывы менисков. Разрывы латеральных менисков наиболее распространены в борьбе, чем в любом другом виде спорта.
Травмы стопы. Повреждения голеностопных суставов встречаются относительно часто. Наиболее типичным из них является повреждение передней таранно-малоберцовой связки. Повреждение, как правило, возникает во время "сваливаний".
Во-первых, когда борец пытается бросить соперника, атакующий спортсмен приподнимается на носках и вращается. Мгновенная потеря равновесия может привести к тому, что атакующий борец "перекатится" через голеностопный сустав. Второй механизм повреждения возникает в отношении защищающегося борца во время "сваливания". Когда соперник поднимает одну ногу, масса тела приходится на эту ногу. По мере того как соперник пытается бросить защищающегося борца на борцовский ковер, выполняя различные комбинации и приемы, может возникнуть супинационная нагрузка.
Что касается борцовской обуви, она практически не защищает голеностопный сустав от серьезных травм. Основная ее задача - обеспечить надежное сцепление с поверхность ковра и препятствовать скольжению. В будущем обувь должна обеспечивать большее сопротивление чрезмерной пронации и супинации стопы, не нарушая при этом подошвенное или тыльное сгибание.[7]
Другие заболевания в борьбе. Дерматологические заболевания в борьбе. Дерматологические заболевания могут привести к дисквалификации борца. Проверка кожи перед соревнованием направлена на выявление стафилококковых, стрептококковых и герпетических инфекций, которые могут передаваться путем контакта.
Наиболее типичными и контагиозными инфекционными кожными заболеваниями у борцов являются герпес "гладиаторум", простой герпес I типа, лишай. В случае возникновения этих заболеваний следует немедленно прекратить участие в тренировках и соревнованиях. Нередко до появления высыпаний борцы жалуются на ощущение жжения или покалывания. Высыпания (пузырьки) небольшие, наполнены жидкостью. Чаще всего они появляются на лице, плечах или руках.
Венерические болезни. Вирус иммунодефицита (ВИЧ) и вирусный гепатит типа В. Оба эти серьезные заболевания могут передаваться с кровью или другими жидкостями организма. Поскольку борцы находятся в постоянном контакте, то вероятность передачи инфекции через кровь является довольно высокой. Как показали результаты наблюдений, во время одного из турниров появление крови отмечалось в 30—40 %. Различные повреждения, сопровождающиеся кровотечением, нередко отмечаются во время тренировочных занятий.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Хлыстовая травма шеи – это патология, обусловленная повреждением ее связок и межпозвонковых суставов вследствие резкого сгибания вперед и быстрого разгибания обратно, что, в некотором роде, напоминает удар хлыста. Название патологии дал американский врач Н.Сrowe, а сама она была обнаружена в 1928 году.
Причины травмирования
В основном, хлыстовая травма шеи является следствием автомобильных аварий.

Однако она может быть получена и при:
Признаки

Признаки патологии во многом зависят от степени ее тяжести.
Так, легкая хлыстовая травма может проявиться спустя пару часов или даже дней после события к ней приведшего. Болезнь в данном случае сопровождают неврологические проявления – тошнота, головокружение и онемение кончиков пальцев, однако, как правило, они незначительны и проходят через короткий промежуток времени.
Тяжелая хлыстовая травма шейного отдела позвоночника проявляется мгновенно. Больной чувствует резкую боль в шее, грудном отделе позвоночника и поясничной области. Затем к указанной симптоматике присоединяются головокружения, расстройства зрения, тошнота и рвота, нарушения функций тела.
Хлыстовая травма: диагностика
Как правило, выявление данного вида травмы осуществляется посредством:
Рентгенография в данном случае не позволяет оценить степень травмирования мягких тканей, однако, дает выявить сопутствующие патологии – вывихи и переломы позвонков, деформацию межпозвоночной грыжи.

Магнитно-резонансная и компьютерная томографии позволяют обнаружить дегенеративные изменения, происходящие в тканях.
Электронейромиография дает возможность найти защемление или повреждение нервного корешка.
Лечение
Задачами лечения в данном случае являются:

В подавляющем большинстве случаев консервативное лечение подразумевает:

Хирургическое лечение рекомендуется в случаях:
Реабилитация
Во время реабилитационного периода больным, перенесшим хлыстовую травму, назначаются:
Осложнения
Не пролеченные вовремя тяжелые хлыстовые травмы шеи могут привести к развитию:
Кроме того, у больных могут наблюдаться:
Именно поэтому при травмировании шейного отдела позвоночника следует сразу же показаться врачу вне зависимости от степени выраженности симптоматики.
Профилактические меры
Профилактика хлыстовых травм заключается, прежде всего, в их предупреждении.

Естественно, тяжело предвидеть падение, аварию, драку или удар. Однако водителям можно рекомендовать следующее:
Прогноз
В подавляющем большинстве случаев регресс симптоматики, вызванной хлыстовыми травмами шеи происходит на протяжении 1-6 месяцев после травмирования. Если же говорить об улучшении состояния в целом, то у 60% больных спонтанное выздоровление наступает в течение первого года, у 32% – на протяжении последующего, а у 8% – симптоматика становится перманентной.
Ушиб шейного отдела позвоночника (МКБ 10 S10) считается довольно опасной травмой, которая может грозить серьезными последствиями для организма. Он может блокировать нормальную работу мышц и подвижность конечностей, а также нарушить кровообращение.
К таким травмам нужно относиться очень серьезно, так как даже самый незначительный ушиб может привести к серьезным повреждениям спинного мозга. Подобные повреждения встречаются довольно часто. В большинстве случаев эти травмы отмечаются у мужчин 35-45 лет.
Особенности нарушения
Ушиб шейного отдела позвоночника (по МКБ 10 S10) – травма позвоночного столба, при которой наблюдается повреждение нервных окончаний, мышц, а также некроз тканей с сохранением целостности позвонков и спинного мозга. Повреждение может быть у пациентов любого возраста. Травмы шеи могут быть осложненными и неосложненными. Самые тяжелые случаи повреждения шейного отдела сопровождаются:
- защемлением нервных окончаний и травмированием спинного мозга;
- образованием гематомы на поврежденной области;
- нарушением циркуляции спинномозговой жидкости, спровоцированной передавливанием спинного мозга.
Травмы, при которых наблюдается деформация позвоночного столба и ушиб лимфоузла имеют неоднозначный прогноз. Смертность при подобных повреждениях составляет более 35 %. Прогноз жизни для выживших пациентов зависит от того, насколько правильно и быстро была оказана медицинская помощь.
Ушибы. Виды
Ушиб шейного отдела позвоночника (код по МКБ 10 S10) относится к опасной травме. Подразделяется на такие виды как:
- компрессионный;
- без повреждения спинного мозга;
- с повреждением.
При компрессионной травме позвоночника происходит сжатие позвонков, которое приводит к передавливанию спинного мозга. Есть множество причин возникновения подобной травмы, но зачастую ушиб спровоцирован:
- автомобильной аварией;
- остеопорозом;
- падением;
- неудачным приземлением на ноги.
Компрессионная травма характеризуется резкой и сильной болью, слабостью, онемением, передавливанием нервных окончаний. Последствия могут быть очень серьезными, что приводит к развитию остеохондроза, кифосколиоза.
Ушиб позвоночника без повреждения спинного мозга сопровождается такой симптоматикой как:
- отечностью мягких тканей;
- болью;
- наличием гематомы и синяков.
Прогноз достаточно благоприятный и зачастую признаки травмы проходят через 2-3 недели. Иногда последствием может быть посттравматический остеохондроз.
Ушиб шейного отдела позвоночника может повлечь за собой различные повреждения спинного мозга, а именно:
- передавливание;
- сотрясение;
- разрыв;
- кровоизлияние.
Симптоматика может быть различной, все зависит от степени тяжести травмы. Период реабилитации может продолжаться до 6 месяцев, но остаточные явления сохраняются всю жизнь.
Степень тяжести
Травматологи ушиб шейного отдела позвоночника подразделяют по степени тяжести травмы:
- Легкая характеризуется тем, что повреждения в основном затрагивают рядом расположенные мягкие ткани. Неврологические изменения отсутствуют. Восстановление работоспособности занимает примерно 45 дней.
- Средняя степень диагностируется при ушибе позвонков с сотрясением спинного мозга. Подобное состояние сопровождается неврологическими изменениями, которые негативно сказываются на подвижности пораженной области. Период реабилитации занимает примерно 4 месяца.
- Тяжелая степень поражения позвоночника сочетается с ушибом спинного мозга. Спровоцированные травмой подкожные кровоизлияния становятся причиной некроза. При этом наблюдается нарушение нормальной микроциркуляции цереброспинальной жидкости, а также сильное передавливание нервных окончаний. При этом ярко выражена неврологическая симптоматика. Реабилитация занимает 6 месяцев, а затем возможно возникновение патологических отклонений.
Причины травмы
Основной причиной появления ушиба шейного отдела позвоночника считается любое механическое воздействие, а именно:
- механический удар;
- удар головой о дно при нырянии;
- бытовые и спортивные травмы;
- травмы в результате автомобильной аварии;
- драка.

На серьезность полученной травмы во многом влияют возраст и вес пострадавшего, состояние его здоровья, а также сила и интенсивность механического воздействия.
Основные симптомы
Основными признаками ушиба шейного отдела позвоночника считаются такие:
- сужение зрачков;
- отечность мягких тканей в пораженной области;
- образование гематомы;
- головокружение и потеря сознания;
- деформация позвоночника.
При сильных повреждениях, сопровождаемых разрывами спинного мозга и его компрессией, у пациента наблюдается потеря чувствительности конечностей, полная остановка дыхания, нарушение дыхания. Если не оказать срочную помощь, то пациент может просто погибнуть.
Если появляется сильная боль и хруст в пораженной области, то это со временем может привести к очень серьезным последствиям. Это может быть ограничение движений вплоть до инвалидности.
Первая помощь
Если у человека ушиб шейного отдела позвоночника, то обязательно нужно оказать ему первую помощь. Для этого требуется уложить пострадавшего на ровную жесткую поверхность. По возможности зафиксировать шею шиной или с помощью ортопедического воротника. Это нужно для того, чтобы предотвратить разрыв артерии, риск которого при травмировании шейного отдела значительно возрастает.
Очень важно сразу же вызвать скорую помощь, а также уведомить о том, как именно человек получил травму и в каком состоянии находится. Осторожно осмотреть пострадавшего. Если у него появилась гематома, то к ней нужно приложить холодное.

Если состояние человека критичное, то важно провести реанимационные мероприятия, включая непрямой массаж сердца и искусственную вентиляцию легких.
Если есть возможность самостоятельно доставить пострадавшего в больницу, то во время транспортировки нужно обеспечить неподвижность пораженной области. Для этого рекомендуется применять воротник Шанца. Нарушение этого требования может спровоцировать серьезные осложнения.
Проведение диагностики
Ушиб шейного отдела позвоночника можно диагностировать только после проведения целого ряда исследований. К ним нужно отнести:
- общий осмотр;
- неврологические тесты;
- рентген;
- томографию.
Изначально доктор проводит осмотр и опрос пострадавшего, пальпируя поврежденную область. Исследования помогают установить причину травмы, обнаружить хронические болезни, которые нужно учитывать при выборе стратегии терапии.

Неврологический осмотр помогает отследить нарушение чувствительности конечностей, их подвижности, а также ухудшение рефлексов. Рентген применяется для диагностики состояния позвонков. Он помогает выявить трещины, переломы и вывихи. МРТ позволяет определить повреждение оболочек спинного мозга, сосудов, а также состояние межпозвоночных дисков.
Особенности терапии
Лечение ушиба шейного отдела позвоночника проводится в отделении нейрохирургии или травматологии. Проводится противошоковая терапия с постоянным контролем давления, а также требуется поддержание функций поврежденных внутренних органов. Облегчить болезненные проявления помогут противовоспалительные средства и анальгетики. Кроме того, назначаются антикоагулянты и ангиопротекторы.
В зависимости от имеющейся симптоматики назначаются многие другие препараты и процедуры. В основном больным показаны курсы массажа, физиотерапия, лечебная физкультура и ношение корсета. По назначению доктора, еще некоторое время место ушиба смазывают согревающими и обезболивающими мазями. По окончании острого периода проводят реабилитационные мероприятия. Проведение операции назначается в исключительных случаях.
Медикаментозная терапия

Физиотерапия
Добившись стабилизации состояния пациента, ему назначаются физиотерапевтические процедуры, в частности, такие как массаж и лечебная гимнастика. Обязательно нужны общеукрепляющие упражнения, которые выполняются лежа в кровати. Они помогают укрепить мышцы и нормализовать кровообращение.
Массаж проводится с умеренной интенсивностью, без активных движений и сильного надавливания. Для устранения симптомов и последствий ушиба шейного отдела позвоночника доктор назначает физиотерапевтические методики, в частности, такие как магнитотерапия, лечение лазером, волновое воздействие.
Проведение операции
Если гематома в месте ушиба длительное время не рассасывается, то ее опорожняют оперативным путем, а именно, методом пункции. Радикальные меры применяются только в самых исключительных случаях, если патологический процесс связан с повреждением спинного мозга.
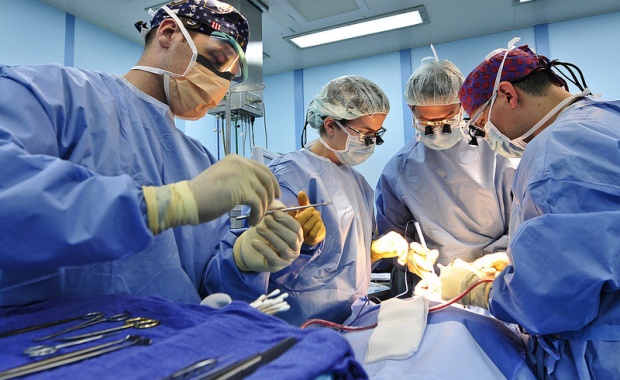
Операция проводится в самые короткие сроки после получения травмы. Промедление может привести к необратимым изменениям или даже смерти пациента.
Почему важна своевременная терапия?
Последствия ушиба шейного отдела позвоночника могут быть очень серьезными, если своевременно не провести лечение. В отдаленной перспективе они могут стать причиной очень серьезных неврологических осложнений. Самыми распространенными считаются такие как:
- паралич конечностей;
- потеря чувствительности кожного покрова;
- парезы;
- искривление позвоночника.
Иногда последствия серьезных травм и ушибов шейного отдела могут быть очень опасными, вплоть до комы.
Читайте также:





