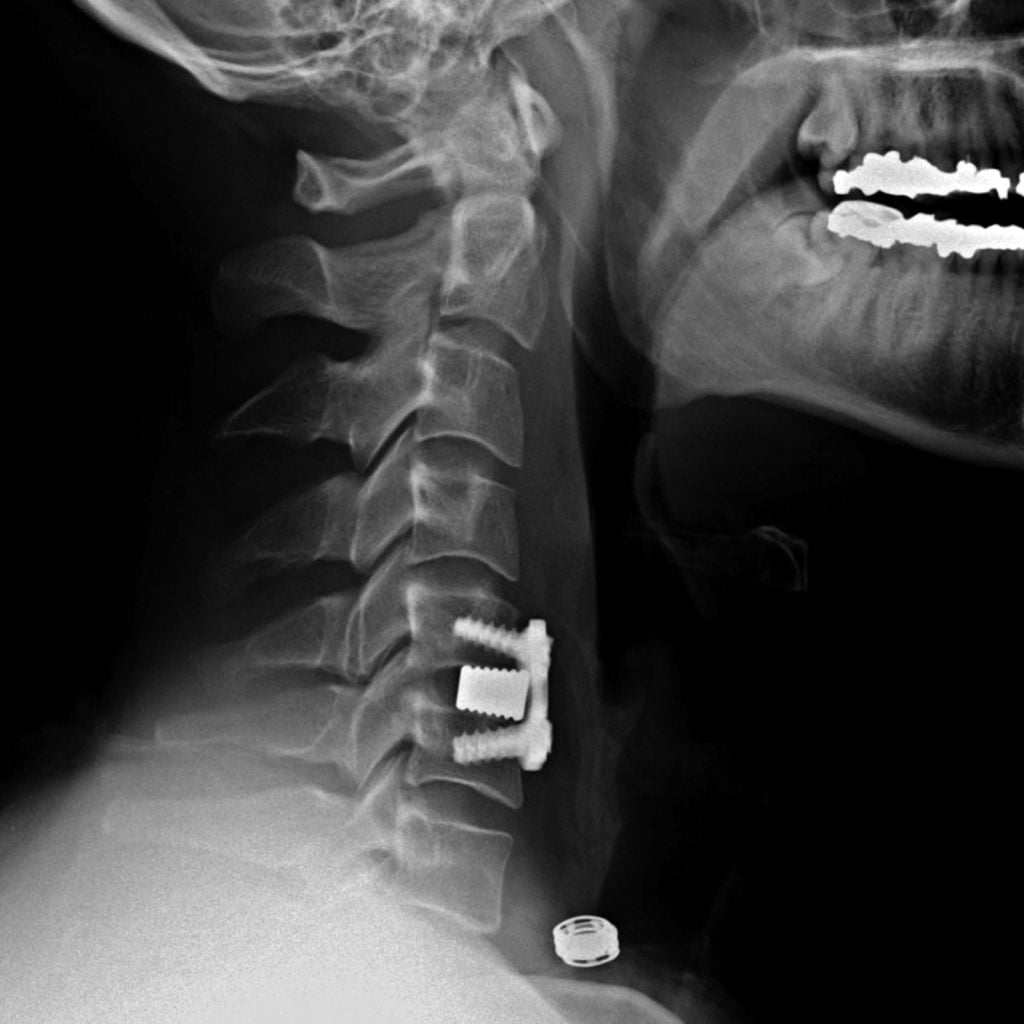
Удален 6 шейный позвонок
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
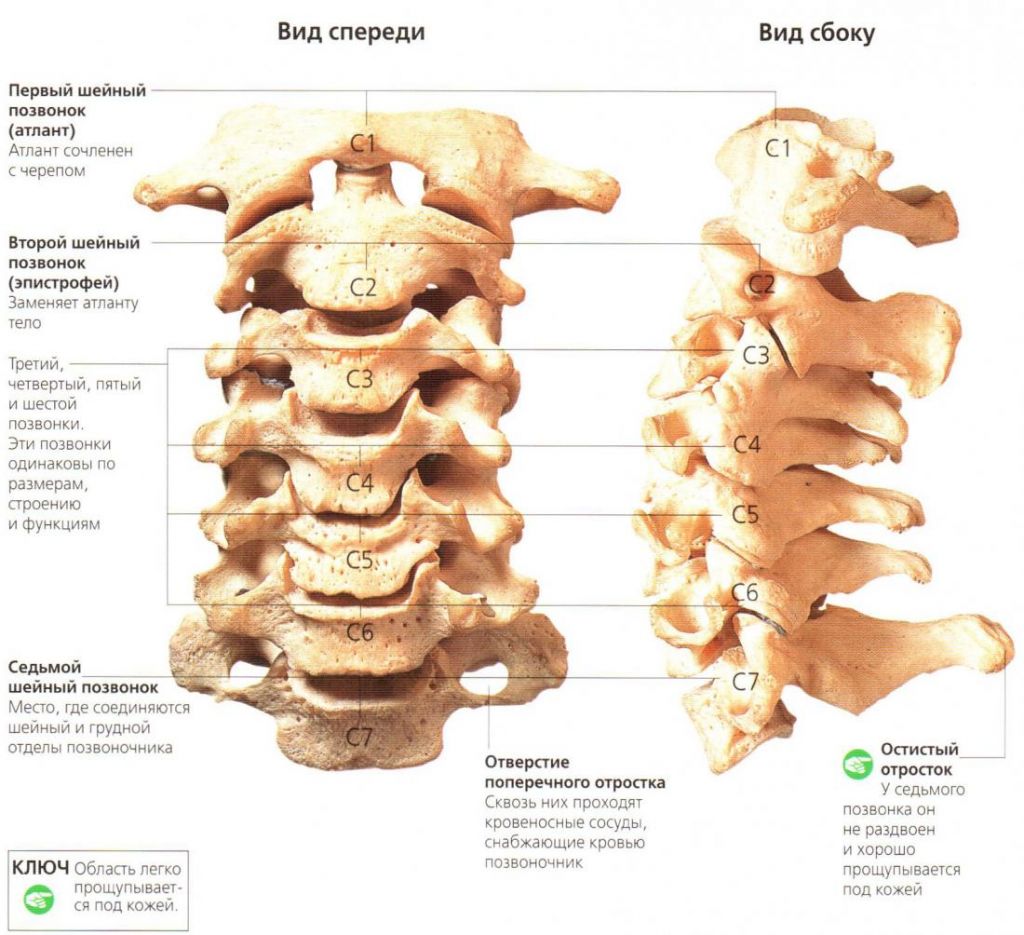
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
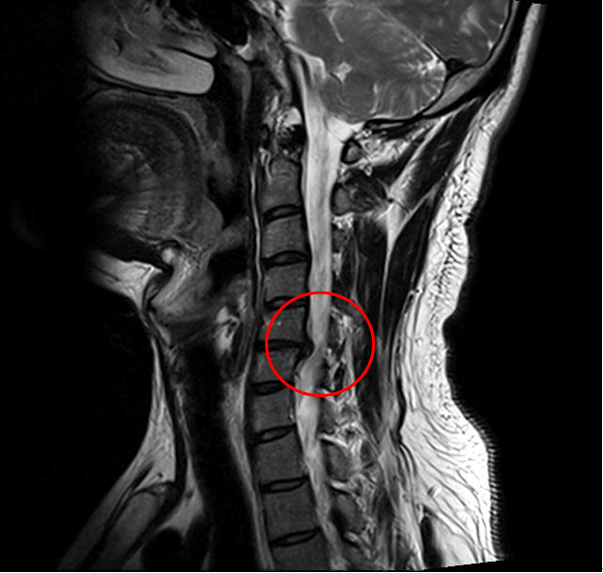
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
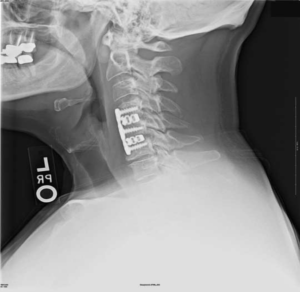
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
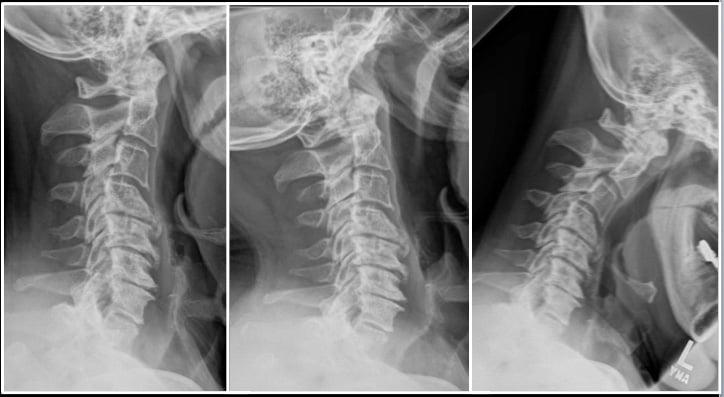
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
а) Показания для удаления тела шейного позвонка с последующей реконструкцией:
- Спондилотическое поражение спинного мозга.
- Окостенение задней продольной связки.
- Кифоз в результате дегенеративных или посттравматических изменений.
- Перфорация позвонка или компрессионный перелом.
- Опухоль тела позвонка.
- Инфекционное поражение позвонка: остеомиелит, передний эпидуральный абсцесс, комбинация воспаления позвонка и межпозвонкового диска (спондилодисцит).
б) Относительные противопоказания для удаления тела шейного позвонка:
- Стеноз позвоночного канала на уровне одного или нескольких шейных межпозвонковых дисков.
- Стеноз позвоночного канала на нескольких уровнях в результате гипертрофии задней продольной связки.
- Обширное окостенение задней продольной связки.
- Сдавление преимущественно задней части спинного мозга.
- Лордоз высокой степени.
- Развивающийся стеноз.
- Предшествующие операции или повреждения мягких тканей на передней поверхности шеи.
- Остеопороз тяжелой степени.
- Предшествующее облучение.
- Аномалия анатомии позвоночной артерии.
- Значительная деформация.
- Сопутствующие заболевания.
в) Оборудование для удаления тела шейного позвонка с реконструкцией:
- Плоский операционный стол со скользящей поверхностью.
- Аппарат для рентгеноскопии с С-дугой (крайне рекомендуется).
- Гелевый обруч, валики или иные приспособления для стабилизации головы.
- Грузы или держатели для вытяжения (используются редко).
- Ленты для фиксации плеч.
- Коагулятор низкой температуры модели Bovie с защитным наконечником.
- Биполярный коагулятор.
- Боковые ретракторы (ручные ретракторы модели Clo-ward) для разведения и удерживания тканей.
- Спинальная игла 22G для определения местонахождения пораженных уровней; следует избегать введения иглы в здоровые уровни.
- Система автоматических ретракторов (модель Shadow-Line [производство CareFusion, США], модель Trim-Line [производство Medtronic, США], или модель Black Belt [производство Koros USA, США]).
- Спицы модели Caspar (12,14 и 16 мм) с присоединяющимися дистракторами.
- Высокоскоростная дрель со сверлом модели М8/match-stick; 3-мм алмазное сверло при окостенении задней продольной связки.
- Гемостатические материалы (моделей FloSeal или Gel-foam) с тромбином.
- Ватные тампоны 12 и 25 мм.
- Операционный микроскоп.
- Нейрофизиологический мониторинг (рекомендуется использовать в большинстве случаев).
д) Положение пациента:
- Пациента фиксируют на операционном столе в положении на спине, обеспечив симметрию в шейном отделе с помощью гелевого обруча; при необходимости под плечи помещают валик, чтобы обеспечить небольшую амплитуду разгибания шеи.
- По кожной складке отмечают линию разреза, который начинается от переднего края грудинно-ключично-сосцевидной мышцы и продолжается чуть дальше срединной линии; либо возможен вертикальный кожный разрез вдоль медиального края грудинно-ключично-сосцевидной мышцы.
- Для подтверждения корректных положения головы и линии разреза настоятельно рекомендуется выполнение предоперационной рентгенографии
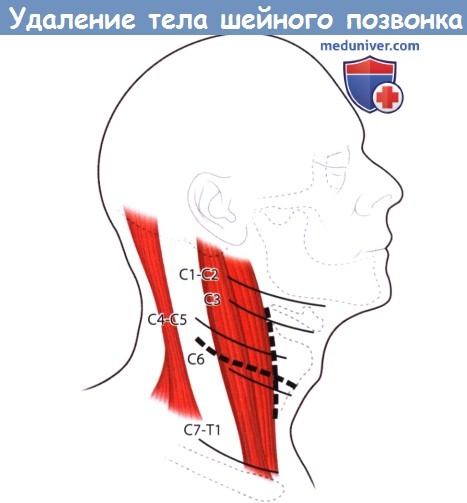
е) Оперативный доступ при удалении тела позвонка в шейном отделе:
- Горизонтальный разрез подходит при удалении тел одного или двух позвонков, тогда как при многоуровневых операциях рекомендован продольный разрез.
- Переднюю поверхность шейного отдела позвоночника обнажают стандартным передним доступом, описанным ранее.
- Иглой для позвоночника определяют необходимый уровень операции и смежные межпозвонковые пространства.
Линии разреза относительно анатомических структур.
Подъязычная кость расположена на уровне С3, щитовидный хрящ — на уровне С5, перстневидный хрящ — на уровне С6; разрез над ключицей проводят для доступа к уровню С7-Т1.
В зависимости от объема операции может быть применен как горизонтальный, так и вертикальный разрез. 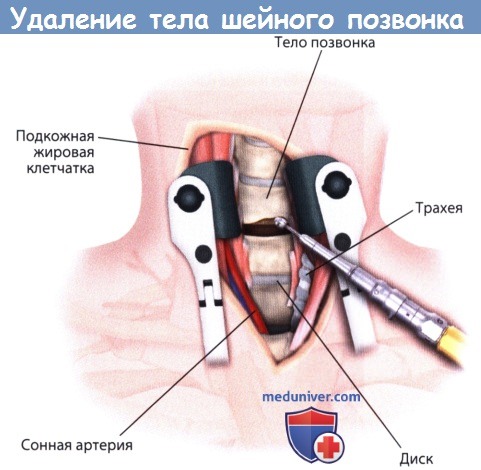
Анатомия передней области шеи в ходе операции по удалению тела позвонка.
При хирургическом доступе пищевод и трахею отводят в медиальном направлении, а сонную артерию — в латеральном.
ж) Удаление межпозвоночного диска:
- В смежных межпозвонковых пространствах с помощью лезвия № 15 формируют отверстие в фиброзном кольце.
- По стандартной методике удаляют вещество межпозвонкового диска и определяют замыкательные пластинки.
- Высокоскоростной дрелью осторожно просверливают замыкательные пластинки.
и) Подготовка замыкательных пластинок:
- Высокоскоростную дрель используют для подготовки замыкательных пластинок, с поверхности которых частично удаляют кортикальную пластинку, чтобы улучшить соединение костных структур в процессе спондилодеза.
- Кюретки могут быть использованы для удаления вещества межпозвонкового диска, а также для подготовки поверхности замыкательных пластинок.
- Множество методов может быть применено, чтобы предотвратить смещение имплантата на данном этапе. Формируют 2-мм задний выступ костной ткани или сохраняют заднюю часть замыкательной пластинки на теле нижележащего позвонка, чтобы предотвратить смещение имплантата.
к) Удаление задней продольной связки:
- После удаления задней части кортикальной пластинки полностью визуализируется задняя продольная связка;
у связки, которая может быть соединена с твердой мозговой оболочкой, могут выделяться несколько слоев.
- Крайне важно определить границу между волокнами связки и твердой мозговой оболочкой. Для этого может быть использован специальный крючок для фиксации нерва, который подводят под заднюю продольную связку с боковой стороны от межпозвонкового отверстия; определив границу, используют кусачки модели Kerrison для удаления связки.
- Твердая мозговая оболочка может визуализироваться в виде гладкого, блестящего, пульсирующего слоя соединительной ткани.
- Для остановки кровотечения из концов задней продольной связки и эпидуральных вен используют биполярный коагулятор.
- Также для остановки эпидурального кровотечения могут быть использованы гемостатические губки моделей Gelfoam и FloSeal.
л) Подготовка к реконструкции позвонка:
1. Костный трансплантат:
- Трикортикальный аутотрансплантат из гребня подвздошной кости получают с помощью остеотомов и придают трансплантату размер, соответствующий промежутку, образованному в ходе операции по удалению тела позвонка. Также могут быть использованы аутотрансплантат из малоберцовой кости или аллогенные трансплантаты.
- При растяжении позвонков между ними размещают трансплантат, выравнивая его передний край по передним поверхностям тел позвонков.
- Затем прекращают растягивать позвонки, чтобы аккуратно зафиксировать костный трансплантат. На этом этапе рекомендуется провести рентгеноскопию.
- Рентгенограмму получают для подтверждения корректного размещения трансплантата и полной декомпрессии позвоночного канала. Крючок для фиксации нерва используют для проверки пространства позади трансплантата. Чтобы удалить трансплантат, обеспечивают растяжение позвонков и смещают трансплантат с помощью изогнутой кюретки.
- Промежутки и щели между трансплантатом и телами позвонков обильно заполняют заранее подготовленной костной стружкой.
2. Полиметилметакрилат:
- Полиметилметакрилат может быть использован различными способами, как обсуждалось выше, с применением спиц Штейнмана или параллельной двухпросветной реконструкции трубками контейнерного типа.
- Необходимо проявить осторожность, чтобы защитить твердую мозговую оболочку от термического повреждения при размещении полиметилметакрилата; для этого на поверхность твердой мозговой оболочки помещают слой гемостатической губки модели Gelfoam.
3. Титановые нераздвижные кейджи:
- С помощью штангенциркуля измеряют высоту промежутка, сформированного в ходе операции, выбирают подходящий кейдж и изменяют его размер до необходимого.
- Кейдж заполняют костным трансплантатом перед установкой при растяжении позвонков. Возможно изменение формы кейджа до его установки для обеспечения лордоза с небольшой степенью искривления.
- Концевым окружностям кейджа также можно придать определенный наклон, чтобы предотвратить смещение имплантата.
4. Модульные кейджи:
- Кейджи из полиэфирэфиркетона и усиленного углеродистым волокном полиэфирэфиркетона выпускают с заранее рассчитанной необходимой высотой; кейджи из других материалов предварительно обрезают до нужного размера.
- Центральную полость имплантата заполняют костным трансплантатом перед установкой при растяжении позвонков.
- Рентгеноконтрастные метки на кейдже помогают определить глубину установки.
5. Раздвижные кейджи:
- С помощью штангенциркуля измеряют высоту и диаметр необходимого кейджа.
- Кейдж заполняют трансплантатом и размещают при плавном растяжении позвонков.
- Рентгеноскопия помогает избежать избыточное растяжение позвонков и смещение имплантата.
- Затем кейдж фиксируют на месте с помощью стопорного механизма.
- Костный трансплантат размещают вокруг кейджа для улучшения спондилодеза.
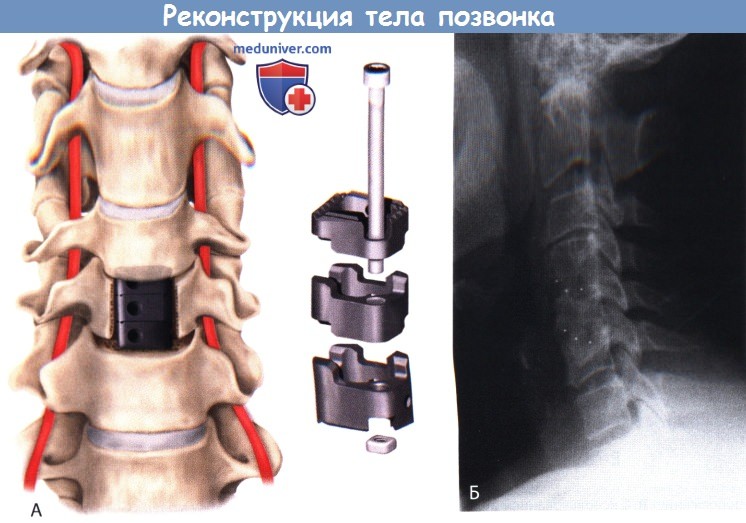
А. Модульные шейные кейджи, состоящие из усиленного углеродистым волокном полимера,
могут быть использованы для спондилодеза после удаления тела позвонка, а необходимая высота имплантата достигается путем изменения количества модулей (модель Bengal, производство DePuy Spine, США).
Б. Рентгенограмма шейного отдела позвоночника в боковой проекции: установлены кейджи из усиленного углеродистым волокном полиэфирэфиркетона;
кейджи рентгенопроницаемы, что помогает легче оценить качество соединения в послеоперационном периоде. 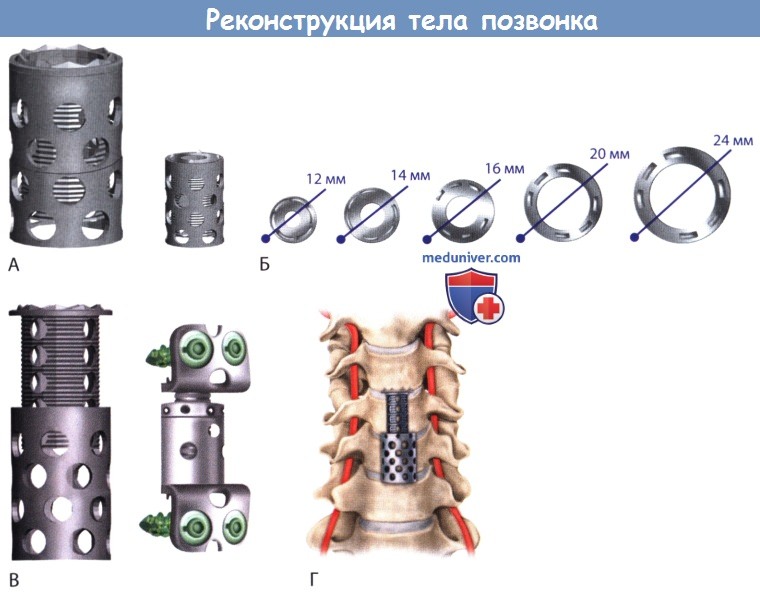
Раздвижные кейджы доступны для применения в ходе реконструкции шейных позвонков:
А. Устройство для переднего растяжения и кейджи для реконструкции тела позвонка (производство Ulrich Medical, Германия).
Б. Доступны кейджи различных размеров в диапазоне от 12 до 24 мм.
В. Раздвижной кейдж модели VBR и конструкция из специальных пластин для раздвижных кейджей.
Г. После двухуровневого удаления тел позвонков установлен раздвижной шейных кейдж. 
м) Дополнительные конструкции:
1. Передние пластины:
- После переднего удаления тела шейного позвонка всегда устанавливают передние шейные пластины, чтобы предотвратить смещение имплантата.
- Установка передних пластин увеличивает качество спондилодеза; уменьшает время, необходимое для соединения костей, а также время послеоперационного ношения воротника для наружной фиксации; ускоряет возвращение пациента к обычной активности; и восстанавливает симметрию в шейном отделе.
- Перед установкой пластин необходимо удалить остеофиты, которые мешают пластинам плотно соприкоснуться с поверхностью позвонков.
- При необходимости пластины можно слегка изогнуть в сагиттальной плоскости, чтобы обеспечить лордоз в шейном отделе.
2. Дополнительные задние конструкции:
- Задняя шейная стабилизация при многоуровневом удалении тел позвонков помогает предотвратить смещение имплантата, улучшает симметричное выравнивание и качество соединения.
- Решение о необходимости задней конструкции принимают индивидуально в каждом конкретном клиническом случае.
н) Ушивание послеоперационной раны:
- Операционную рану ушивают послойно, начиная с соединения подкожной мышцы шеи с помощью викриловых нитей 3-0.
- Подкожную жировую клетчатку соединяют викриловым швом 3-0.
- Внутрикожный шов формируют нитями из монокрила 4-0.
- Кожу соединяют кожным клеем фирм Dermabond или Steri-Strips.
- Дренажи фиксируют швами при необходимости.
о) Уход после операции удаления тела позвонка в шейном отделе позвоночника с реконструкцией:
- Большинство пациентов могут быть экстубированы по окончании операции, если нет симптомов отека дыхательных путей, и переведены в терапевтическое/ хирургическое отделение.
- После многоуровневого удаления тел позвонков рекомендовано не удалять интубационную трубку и оставить пациентов в отделении интенсивной терапии.
- Глюкокортикостероидные препараты применяют, чтобы уменьшить отек дыхательных путей и мягких тканей.
- Антибиотикопрофилактику продолжают до удаления дренажей.
- Обычно назначают ношение жесткого шейного воротника для наружной иммобилизации.
- Пациентам назначают исключительно жидкую диету с постепенным ее изменением; желательно переходить на твердую пищу в течение длительного времени.
- Для визуализации установленной конструкции и смежных структур получают послеоперационные рентгенограммы в передне-задней и боковой проекциях.
Перелом шеи является очень опасной травмой. Позвонки выполняют защитную функцию для костного мозга, а так же работают как амортизатор во время движений головой и туловищем. Когда возникает перелом шейного отдела позвоночника, то может стать причиной сдавливания позвоночного канала, а вместе с ним и спинного мозга. Такое повреждение носит прямую угрозу жизни пострадавшего.
Чтобы обезопасить себя от подобных травм и последствий, необходимо знать, в каких ситуациях может произойти перелом шейных позвонков и какие возникают симптомы перелома шеи. А так же какие действия необходимо предпринять, если человек сломал шейный позвонок.

Причины
Шейный отдел позвоночника можно сломать из-за таких причин;
- При ДТП, особенно если отсутствует подголовник над сиденьем. В момент резкого торможения или удара автомобиля, голова водителя или пассажира делает резкий наклон вперед, а потом назад, вследствие чего происходит перелом шеи.
- Из-за прямого удара по шее. Это может быть как случайностью, так и преднамеренным нападением.
- По причине сильного удара областью шеи обо что-то твердое.
- Во время удара или прыжка с определенной высоты. При этом совершенно не обязательно ударяться шеей;
- При ударе головой об дно во время ныряния.
Кроме главных причин перелом шейного позвонка могут спровоцировать:
- У людей пожилого возраста можно чаще встретить данную травму, поскольку позвонки имеют свойство изнашиваться с годами. Структура позвонков становится более слабой и подвергается дегенеративным изменениям, приводящим к ее разрушению.
- Люди, занимающиеся спортом, часто получают различные повреждения костной ткани, они часто ломают руки, ноги и шею.
- Водители личного или служебного транспорта подвержены переломам шейного отдела, так как авария может произойти не только по причине алкогольного опьянения, но и от усталости, либо невнимательности человека за рулем.
- Быстрое снижение веса может послужить фактором травмы. Хорошо развитая мышечная ткань поддерживает и равномерно распределяет нагрузку в отделе шеи. При получении человеком удара в шею, мышечная ткань, сокращаясь, предотвращает возникновение перелома. У людей астенического телосложения такой защитной функции не наблюдается.
Каковы бы не были причины, приводящие к травме, перелом шеи может стать причиной инвалидности или даже летального исхода.
Анатомия шейного отдела

Шея человека состоит из трех отдельных столбцов. В переднем отделе расположены передние трети позвонков, диски и фиброзное кольцо. Средний отдел состоит из задней трети позвонков, фиброзного кольца и межпозвоночных дисков. Задний отдел состоит из дужек, пластины и остистых отростков. При возникновении перелома в одном столбце спинной мозг защищается от повреждения двумя остальными столбцами. Если же повреждаются сразу 2 столбца, то происходит разделение позвоночника на две части. При такой травме очень легко может произойти разрыв спинного мозга.
Все позвонки в медицине обозначаются буквой С и цифрой (порядковым номером). Всего позвонков в шее семь:
- Первый позвонок называется Атлантом или С1. Данный позвонок служит связывающим звеном между позвоночником и черепом человека. Перелом атланта встречается довольно редко, но является очень тяжелым.
- Второй позвонок имеет название эпистрофей. Другое название данного позвонка — остистый позвонок или С2. Перелом второго позвонка может стать причиной повреждения спинного мозга.
- Позвонки от С3 до С6 собственных названий не имеют, они небольшие, имеющие короткие отростки. Наиболее часто возникает перелом с4, хотя перелом 5-го и 6-го шейного позвонка тоже не является редкостью.
- Позвонок С7 неофициально называют выступающим, он имеет длинный отросток, его можно нащупать внизу шейного отдела.
Самой опасной является травма, произошедшая вверху шеи, первого или второго шейного позвонка.
Клинические проявления
Симптомы перелома шеи зависят от того, в каком именно позвонке произошло нарушение целостности костной ткани. Однако есть и общие признаки, характерные для повреждения любого из позвонков. К ним относится нарушение двигательной функциональности в области шеи, а также значительные болевые ощущения, которые постепенно становятся сильнее.

В зависимости от локализации травмы клиническая картина выглядит следующим образом:
- при переломе самого верхнего позвонка будет болеть не только шея, но и область затылка;
- перелом шеи в области второго и третьего позвонка протекает с нарушением движений головой или параличом;
- перелом 4-го, а также 5-го шейного позвонка, как и шестого, сопровождается отечностью тканей и резким болевым синдромом. Человек утрачивает возможность совершать движения головой, шеей и плечами. Есть риск возникновения неврологических нарушений;
- когда ломается 7-й позвонок, это можно понять даже без рентгена, тем более, если перелом сопровождается смещением. При травме седьмого позвонка кость выпирает и визуализируется сквозь кожный покров.
При возникновении любого признака, указывающего на травму шеи, следует вызвать медицинских работников и оказать пострадавшему первую помощь.
Оказание доврачебной помощи
До приезда нельзя медиков перемещать человека, сажать его и всячески двигать.
Поворачивать потерпевшего в положение на живот можно только в том случае, если из-за отечности шеи у него произошел сбой дыхательной системы. Для предотвращения травматического шока следует дать человеку обезболивающий препарат, если он в состоянии совершать глотательные движения. Пострадавшему, находящемуся в бессознательном состоянии недопустимо пытаться давать какие-либо препараты или воду.
Постановка диагноза

При повреждении среднего отдела шеи, например, четвертого или пятого позвонков, доктор может обнаружить повреждение во время пальпации. При переломе в седьмом позвонке травму видно невооруженным взглядом. Для постановки диагноза при повреждении первых двух позвонков необходимо проведение рентгенографии в боковой проекции и в передней через рот пациента.
Помимо осмотра врач направляет больного на рентген, компьютерную и магнитно-резонансную томографию. Благодаря данным методикам диагностики доктор определяет точное место расположения травмы, ее тип, а также может обнаружить сопутствующие осложнения, к примеру, повреждение спинного мозга.
Лечебные мероприятия
Во время лечения пациенту придется пребывать в специальном шейном воротнике, поддерживающим позвонки, обеспечивающим неподвижное состояние и фиксирующим анатомическое положение шеи. Выздоровление невозможно без соблюдения пациентом постельного режима. Также для купирования болевого синдрома прописываются анальгетики, а при сильно выраженной боли и наркотические обезболивающие средства.

При нарушении в спинном мозге доктора прибегают к хирургическому вмешательству, в ходе которого восстанавливается правильное положение позвонка. При этом освобождаются нервные корешки, и увеличивается позвоночное пространство. При переломе с костными отломками тело позвонка восстанавливается или заменяется имплантом. После окончания операции на шею пациента надевают специальный бандаж на срок около трех месяцев.
Возможные последствия
Последствия перелома шейных позвонков могут возникнуть не сразу, а через какой-то промежуток времени. Одним из опаснейших последствий является пневмония не бактериального характера. Данное воспаление легких происходит из-за плохой их вентиляции по причине дыхательной недостаточности. Так как образование бактерий не происходит, то болезнь не поддается лечению с помощью антибиотиков и часто приводит к смерти пациента.
При длительном вынужденном лежачем положении высок риск появления пролежней, а также обострения хронических заболеваний. При минимальном повреждении спинного мозга при переломе шеи последствия проявляются в виде нарушения полноценной двигательной активности и чувствительности конечностей. Выполнение врачебных рекомендаций и реабилитация способна улучшить состояние больного и хоть частично справиться с параличом.
Читайте также:


