Уточненные болезни спинного мозга
Болезни спинного мозга – это большая группа различных патологий, которые различаются по некоторым признакам. Спинной мозг, располагающийся в центре позвоночного столба, играет огромную роль в нервной системе. Поэтому важно знать сами заболевания их симптомы и вовремя начинать терапию.
Симптомы и признаки заболеваний спинного мозга
У болезней спинного мозга очень много признаков. Этот орган разделяется на определенные сегменты, которые связываются с конкретной парой нервных окончаний. Каждая такая пара полностью отвечает за работу определенных органов. Волокна серого вещества перекрещены, именно по этой причине патология с левой стороны является прямым нарушением с правой.
Ткань спинного мозга состоит из двух элементов: серого вещества (нервные клетки) и белого вещества (отростки). Его длина составляет примерно 45 см, он регулирует все функции организма, а его работа происходит при помощи передачи импульсов.
Симптомы могут различной степени. Самыми легкими из них считаются головокружение и тошнота, а также болезненность в мышцах, которая появляется периодически. В зависимости от интенсивности ощущений, состояние может ухудшиться.

Частыми и опасными признаками считаются двигательные нарушения, то есть ограничения движения полным или частичным параличом. Сопровождается это повышенным тонусом в мышечной ткани. Обычно такие нарушения симметричны, но в некоторых случаях могут быть исключения.
Нарушение чувствительности зависит от места нахождения болезни и ее степени. Оно бывает поверхностным, температурным или болевым. Вегетативные нарушения сопровождаются высокой температурой и сильной потливостью. При этом нарушается обмен веществ, меняется характер стула и мочеиспускания. При защемлении нервов болевые симптомы уходят в руки. Если произошло поражение поясницы, то боль будет ощущаться в нижних конечностях.
Кроме основных симптомов, которые сопровождают болезнь, она быть выражена в:
- бесконтрольном опорожнении кишечника,
- болезненности в мышцах,
- атрофии мышц.
Компрессионные заболевания спинного мозга
Некоторые патологии могут вызвать пережатие канала спинного мозга, которое называется компрессией. При этом всегда нарушаются функции этого органа. Этот процесс могут вызвать такие заболевания, как отит, гайморит. При их длительном течении появляются менингиты и энцефалиты. Также опасность возникновения компрессии имеют кровоизлияния, произошедшие вследствие травм или проблем со стенками сосудов. Кроме того, опасны опухоли, остеохондроз, грыжа и артрит.
Опухоли мозга
Абсолютно любые новообразования в спинном мозге опасны, поэтому большее значение уделяется не злокачественности, а расположению опухоли. Обычно выделяют три группы таких образований – экстрадуральные, интрадуральные и интрамедуллярные.
Экстрадуральные самые опасные и быстрее остальных прогрессируют. Они появляются в позвонках или твердой ткани мозга. Интрадуральные возникают под твердой тканью оболочки спинного мозга. Интрамедуллярные располагаются в самом мозге.
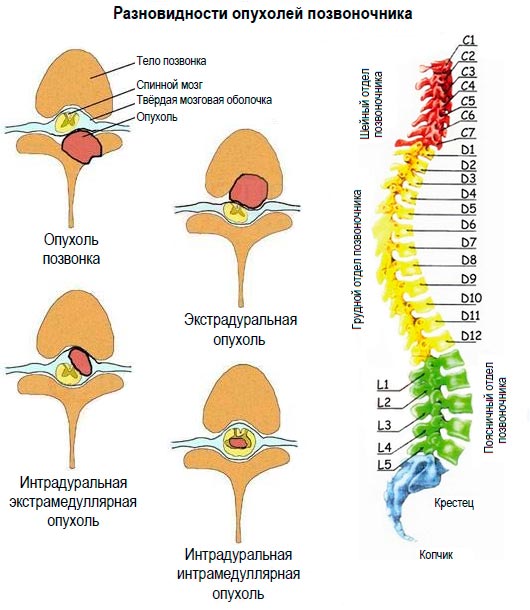
Опухоли лечатся только при помощи операции, которая не всегда проходит удачно. Восстанавливающая терапия назначается только после успешного хирургического вмешательства, иначе будет неэффективной.
Межпозвоночные грыжи
Самыми частыми среди всех заболеваний в спине являются межпозвоночные грыжи. Изначально образуется протрузия, а только спустя время возникает грыжа из-за того, что происходит разрыв фиброзного кольца, которое выполняет фиксирующую функцию ядра диска.
После того, как происходит разрыв, вся жидкость начинает вытекать и, чаще всего, она попадает в спинномозговой канал. Если заболевание затрагивает спинной мозг, начинает развиваться миелопатия (разрушение вещества позвоночника).
Бывают случаи, когда заболевание никак не проявляется, и больной чувствует себя прекрасно, но когда вовлекается в заболевание спинной мозг, то проступают такие симптомы:
- болезненность в пораженной зоне,
- изменение чувствительности,
- потеря контроля над конечностями,
- слабость,
- нарушение работы внутренних органов,
- боль распространяется от поясницы до коленной чашечки.
Эти признаки появляются, когда грыжа достигает огромного размера. Для лечения применяют терапевтическое воздействие, с применением медикаментозных препаратов и физиотерапии.
Некомпрессионные неопластические миелопатии
Радиационная и паракарциноматозная миелопатии считаются болезнями, которые тяжело разграничить. При проведении МРТ виден сильный отек спинного мозга, который лечится с использованием лучевой терапии.
Некротическая миелопатия в момент обострения поражает одновременно несколько отделов в спинномозговом канале. Причина этого – сильные раковые новообразования, которые сопровождаются воспалением. У больных может наблюдаться частичный или полный паралич, возможны нарушения тазовых органов.
Карциноматозный менингит возникает из карциномы. В некоторых случаях он не вызывает миелопатии, при условии, что не развивается расхождение по нервным корешкам, которые становятся причиной инфильтрации спинномозгового канала и провоцируют обостренную компрессию.
Инфаркт спинного мозга
Причиной инфаркта часто становится сильное нарушение спинального кровеносного обращения, в результате которого происходит сильный сбой в работе спинного мозга, так как кровь поступает к нему с сильным затруднением. Такое может случиться в любом позвоночном отделе. В том, который сильнее поражен, и развивается инфаркт.
Чаще всего, определить истинную причину, по которой произошел инфаркт очень сложно. Но самой распространенной является образование тромбов в мелких кровеносных сосудах. Они поставляют кровь к спинному мозгу даже тогда, когда происходит поражение экстравертебральных артерий.
Наиболее часто таким нарушением страдают люди в возрасте старше 50 лет, а у больных в возрасте до 40 лет инфаркт происходит при патологиях аорты и васкулите.
Развитие инфаркта происходит при образовании тромбоза или в момент расслоения аорты. Но он может появиться и по другим причинам – при артериите и сывороточной болезни. Ишемический инфаркт общего типа часто вызывается за счет нарушения спинального кровеносного обращения или при миелоишемии. Когда возникает инфаркт, поражается сразу несколько отделов.
Причиной для развития инфаркта может стать незначительная травма, например, при занятиях спортом. В этом случае его вызывает отколовшаяся от грыжи межпозвонкового диска микрочастица.
Симптомы болезней спинного мозга самые разнообразные. Возникает сильная болезненность в области спины, снизиться чувствительность, как болевая, так и температурная. В некоторых случаях случается двусторонний вялый паралич конечностей. Признаками спинального инфаркта является постоянная боль в голове, тошнота и слабость, которые сопровождаются обмороками.
Воспалительные миелопатии
Заболевания спинного мозга способны активировать воспалительный процесс. Этот синдром обычно развивается в течение нескольких дней или недель. Самой частой причиной считается инфекционная болезнь.
Если обостряется миелит, то больной жалуется на болезненность в области спины и сильную слабость в мышечном корсете, которая развивается очень быстро. К тому же, возможно появление парестезии в нижних конечностях.
Когда спинной мозг поражается вирусом, то могут возникать специфические типы миелита. Частой причиной болезни становится опоясывающий герпес.
Еще одним заболеванием является арахноидит – воспалительный процесс в спинном и головном мозге. Именно он поражает паутинную оболочку. Причин его появления много. Это болезни различного вида и степени тяжести, травмы и воспалительные процессы в носовых пазухах. При назначении лечения сначала ликвидируется инфекционный источник, для этого выписывают антибиотики и различную терапию.
Хронические миелопатии
Заболевания хронического типа могут локализоваться в различных участках и проявлять себя по-разному.
Одной из распространенных причин является спондилез. Он опасен тем, что способен вызывать сильные изменения в межпозвоночных дисках. Эти нарушения вызывают компрессионные отклонения в спинном мозге и нервных корешках. Локализоваться он может в грудном, шейном и поясничном отделах.
Спондилез становится причиной отложения солей, а они значительно сужают каналы позвоночного столба и отверстия между позвонками. Его осложнением является образование грыж между позвонками.
Само заболевание является следующим этапом развития остеохондроза и активно прогрессирует при плохом питании позвоночника, травмах и физических нагрузках. Это заболевание распространяется среди мужского населения старше 40 лет. Ключевым симптомом является болезненность после нагрузок, переохлаждения и при резких движениях. В некоторых случаях может ограничиваться движение позвоночного столба.
Лечение назначается в зависимости от степени и симптомов заболевания спинного мозга, но оно всегда комплексное и направлено на замедление течения болезни, снятие болезненности и симптомов, а также предотвращение возможных осложнений. Используют массаж, физиотерапию и медикаменты.
Еще одно хроническое заболевание – это люмбальный стеноз. Болезнь вызывает сужение центрального канала в позвоночном столбе, в результате чего образуется компрессия в позвоночнике и нервных окончаниях. Патология делится на два вида:
- Врожденный стеноз. Появляется из-за узкого прохода в позвоночном канале и определенных особенностей позвонков и их аномалий.
- Приобретенный стеноз. Вызывается смещением позвонков или их уменьшением, которое произошло после травмы. Болезнь может стать причиной опухолей, протрузий дисков или образования грыж.
Диагностирование заболевание осуществляется при помощи МРТ. Для лечения используют консервативный метод, а в некоторых случаях возможно оперативное вмешательство.
Сосудистые заболевания
Болезнь сосудов спинного мозга вызывается нарушениями в сосудистой системе. Развиваться они могут при компрессионном поражении или в момент изменения стенок, а также при врожденных аномалиях.
Бывают случаи, когда причиной сосудистых отклонений являются аномалии в строении самих капилляров, а также нарушения в венозных руслах. Такие отклонения могут не проявлять себя в течение многих лет. Прогрессировать они могут по-разному.
Лечение этих заболеваний назначают с особой осторожностью, и только после полного обследования с точной постановкой диагноза. Неправильно подобранные методы для терапии заболевания спинного мозга могут вызвать ухудшение состояния. В таких случаях болезнь начинает активно прогрессировать.
Кроме стандартного комплексного лечения в некоторых случаях требуется оперативное хирургическое вмешательство, которое восстанавливает кровообращение в спинном мозге.
Если при обследовании были выявлены острые или осложненные отклонения в кровеносной и сосудистой системе, то одновременно проводится дальнейшее обследование, назначается повторная сдача анализов и препаратов, которые будут снимать симптоматику и улучшать общее состояние больного.
Отклонения в спинном мозге, если не начать своевременное лечение, могут вызвать серьезные осложнения. Заниматься самостоятельным лечением в этом случае недопустимо, так как можно ухудшить состояние. Рекомендуется пройти полное обследование, установить истинные причины болезни и начинать лечение, которое в некоторых случаях назначается индивидуально.
- Спинной мозг
- Неврологические симптомы, связанные с анатомическим строением спинного мозга и позвоночника
- Неврологические синдромы заболеваний спинного мозга
Спинной мозг
Спинной мозг является частью центральной нервной системы. Он содержит в себе нервные пути, берущие своё начало от нервных ядер в головном мозге, и собственные нейроны, сообщающиеся с периферическими органами и головным мозгом. Спинной мозг и отходящие от него нервные корешки располагаются в просвете позвоночного канала. Он пролегает от начала шейного отдела и заканчивается в верхнем отделе поясничного отдела позвоночника у взрослых людей.

Спинной мозг расположен в позвоночном канале и окружён эпидуральной жировой клетчаткой.
Некоторые болезни спинного мозга могут приводить к необратимым неврологическим нарушениям у пациента и часто к их последующей инвалидизации. Повреждения спинного мозга при своих небольших габаритах могут приводить к параличу рук и ног (тетраплегии), или только ног (параплегии) с полным отсутствием или снижением чувствительности ниже места повреждения. Так как спинной мозг по сути похож в своём поперечном сечении на многожильный кабель, то достаточно бывает незначительных размеров его повреждений для появления непреходящих неврологических симптомов и инвалидизации больного.
При заболевании, вызывающем сдавление спинного мозга (извне или изнутри), возникший неврологический дефицит может быть обратимым. В таких случаях важно во время устранить возникшее сдавление спинного мозга, чтобы у пациента не успела развиться гибель его нервных структур.
Анатомия спинного мозга имеет сегментарное строение. Спинной мозг осуществляет иннервацию конечностей и туловища. От него отходят 31 пара спинномозговых нервов. Этот сегментарный тип строения и иннервации облегчает диагностику пациента. При неврологическом осмотре определить локализацию патологического процесса в спинном мозге позволяют граница расстройств чувствительности, паралич или слабость мышц рук или ног (параплегия, парапарез) и другие типичные синдромы.
Кроме неврологического осмотра пациента производят магниторезонансную (МРТ) или компьютерную (КТ) томографию спинного мозга. Ранее распространенный метод миелографии сейчас уже отошёл на второй план в клинической практике в связи появление более точных и безопасных методик исследования заболеваний спинного мозга и позвоночника (МРТ и КТ). Анализ спинномозговой жидкости (СМЖ, ликвора) способен дать уточняющие данные при постановке диагноза при некоторых заболеваниях спинного мозга.
Неврологические симптомы, связанные с анатомическим строением спинного мозга и позвоночника
Знание анатомического строения спинного мозга (сегментарный принцип) и отходящих от него спинномозговых нервов позволяет невропатологам и нейрохирургам на практике точно определять симптомы и синдромы повреждения. Во время неврологического осмотра пациента, спускаясь сверху вниз, находят верхнюю границу начала расстройства чувствительности и двигательной активности мышц. Следует помнить, что тела позвонков не соответствуют расположенными под ними сегментами спинного мозга. Неврологическая картина поражения спинного мозга зависит от повреждённого её сегмента.

По мере роста человека длина спинного мозга отстаёт от длины окружающего его позвоночника.
Во своего формирования и развития спинной мозг растет медленнее чем позвоночник. У взрослых людей спинной мозг заканчивается на уровне тела первого поясничного L1 позвонка. Отходящие от него нервные корешки буду спускаться дальше вниз, для иннервации конечностей или органов малого таза.
Клиническое правило, используемое при определении уровня поражения спинного мозга и его нервных корешков:
- шейные корешки (кроме корешка C8) покидают позвоночный канал через отверстия над соответствующими им телами позвонков,
- грудные и поясничные корешки покидают позвоночный канал под одноименными позвонками,
- верхние шейные сегменты спинного мозга лежат позади тел позвонков с теми же номерами,
- нижние шейные сегменты спинного мозга лежат на один сегмент выше соответствующего им позвонка,
- верхние грудные сегменты спинного мозга лежат на два сегмента выше,
- нижние грудные сегменты спинного мозга лежат на три сегмента выше,
- поясничные и крестцовые сегменты спинного мозга (последние формируют мозговой конус (conus medullaris) локализуются позади позвонков Th9-L1.
Чтобы уточнить распространение различных патологических процессов вокруг спинного мозга, особенно при спондилёзе, важно тщательно измерить сагиттальные диаметры (просвет) позвоночного канала. Диаметры (просвет) позвоночного канала у взрослого человека норме составляет:
- на шейном уровне позвоночника — 16-22 мм,
- на грудном уровне позвоночника —16-22 мм,
- на уровне позвонков поясничных L1-L3 — около 15-23 мм,
- на уровне позвонков поясничных L3-L5 и ниже — 16-27 мм.
Неврологические синдромы заболеваний спинного мозга
При поражении спинного мозга на том или ином уровне будут выявляться следующие неврологические синдромы:
- утрата чувствительности ниже уровня его поражения спинного мозга (уровень расстройств чувствительности)
- слабость в конечностях, иннервируемых нисходящими нервными волокнами кортико-спинального пути от уровня поражения спинного мозга
Нарушения чувствительности (гипестезия, парестезия, анестезия) могут появиться в одной или обеих стопах. Расстройство чувствительности может распространяться вверх, имитируя периферическую полинейропатию. В случае полного или частичного перерыва кортико-спинальных и бульбоспинальных путей на одном и том же уровне спинного мозга, у пациента возникает паралич мышц верхних и/или нижних конечностей (параплегия или тетраплегия). При этом выявляются симптомы центрального паралича:
- мышечный тонус повышен
- глубокие сухожильные рефлексы повышены
- выявляется патологический симптомом Бабинского
В зависимости от уровня повреждения спинного мозга у пациента будут возникать двигательные и чувствительные нарушения.
Во время осмотра больного при повреждении спинного мозга обычно обнаруживают сегментарные нарушения:
- полосу изменений чувствительности вблизи верхнего уровня проводниковых сенсорных расстройств (гиперальгезия или гиперпатия)
- гипотонию и атрофию мышц
- изолированное выпадение глубоких сухожильных рефлексов
Уровень расстройств чувствительности по проводниковому типу и сегментарная неврологическая симптоматика примерно указывают на локализацию поперечного поражения спинного мозга у пациента. Точным локализующим признаком служит боль, ощущаемая по средней линии спины, особенно на грудном уровне. Боль в межлопаточной области может оказаться первым симптомом компрессии спинного мозга у больного. Корешковые боли указывают на первичную локализацию поражения спинного мозга в области наружных его масс. При поражении конуса спинного мозга боли часто отмечаются в нижней части спины.
На ранней стадии поперечного поражения спинного мозга в конечностях может отмечаться снижение тонуса мышц (гипотония), а не спастика по причине спинального шока у пациента. Спинальный шок может длиться несколько недель. Иногда его ошибочно принимают за обширное сегментарное поражение. Позднее сухожильные и периостальные рефлексы у пациента становятся повышенными. При поперечных поражениях, особенно обусловленных инфарктом, параличу часто предшествуют короткие клонические или миоклонические судороги в конечностях. Другим важным симптомом поперечного поражения спинного мозга служит нарушение функции тазовых органов, проявляющееся в виде задержки мочи и кала у пациента.
Характер возможных двигательных и чувствительных неврологических нарушений зависит от объёма повреждения спинного мозга.
Сдавление внутри (интрамедуллярное) или вокруг спинного мозга (экстрамедуллярное) клинически может проявляться схожим образом. Поэтому одного неврологического осмотра больного не достаточно, чтобы определить локализацию поражения спинного мозга. К неврологическим признакам, свидетельствующим в пользу локализации патологических процессов вокруг спинного мозга (экстрамедуллярно) относятся:
- корешковые боли,
- синдром половинного спинального поражения Броун-Секара,
- симптомы поражения периферических мотонейронов в пределах одного или двух сегментов, часто асимметричные,
- ранние признаки вовлечения кортико-спинальных путей,
- существенное снижение чувствительности в крестцовых сегментах,
- ранние и выраженные изменения спинномозговой жидкости (ликвора).
К неврологическим признакам, свидетельствующим в пользу локализации патологических процессов внутри спинного мозга (интрамедуллярно) относятся:
- с трудом локализуемые жгучие боли,
- диссоциированная утрата болевой чувствительности при сохранности мышечно-суставной чувствительности,
- сохранение чувствительности в области промежности и крестцовых сегментах,
- поздно возникающая и менее выраженная пирамидная симптоматика,
- нормальный или незначительно измененный состав спинномозговой жидкости (ликвора).
Поражение внутри спинного мозга (интрамедуллярное), сопровождающегося вовлечением наиболее внутренних волокон спиноталамических путей, но не затрагивающего самые внешние волокна, обеспечивающие чувствительность крестцовых дерматомов, проявится отсутствием признаков поражения. Будет сохранено восприятие болевых и температурных раздражений в крестцовых дерматомах (нервные корешки S3-S5).
Синдромом Броун-Секара обозначают комплекс симптомов половинного поражения поперечника спинного мозга. Синдромом Броун-Секара клинически проявляется:
- на стороне поражения спинного мозга — параличом мышц руки и/или ноги (моноплегия, гемиплегия) с утратой мышечно-суставной и вибрационной (глубокой) чувствительности,
- на противоположной стороне — выпадением болевой и температурной (поверхностной) чувствительности.
Верхнюю границу расстройств болевой и температурной чувствительности при синдроме Броун-Секара нередко определяют на 1-2 сегмента ниже участка повреждения спинного мозга, поскольку волокна спиноталамического пути после формирования синапса в заднем роге спинного мозга переходят в противоположный боковой канатик, поднимаясь вверх. Если имеются сегментарные нарушения в виде корешковых болей, мышечных атрофий, угасания сухожильных рефлексов, то они обычно бывают односторонними.
Спинной мозг кровоснабжают одна передняя спинномозговая и две задние спинномозговые артерии.
Если очаг поражения спинного мозга ограничен центральной частью или затрагивает ее, то он преимущественно будет повреждать нейроны серого вещества и сегментарные проводники, которые производят свой перекрест на данном уровне. Такое наблюдается при ушибе во время спинномозговой травмы, сирингомиелии, опухоли и сосудистых поражениях в бассейне передней спинномозговой артерии. При центральном поражении шейного отдела спинного мозга возникают:
Поражения конуса спинного мозга, локализующиеся в области тела позвонка L1 или ниже, сдавливают спинальные нервы, входящие в состав конского хвоста. Это вызывает периферический (вялый) асимметричный парапарез с арефлексией. Этому уровню поражения спинного мозга и его нервных корешков сопутствует нарушение функции тазовых органов (дисфункция мочевого пузыря и кишечника). Распределение чувствительных расстройств на коже пациента напоминает очертания седла, достигает уровня L2 и соответствует зонам иннервации корешков, входящих в конский хвост. Ахилловы и коленные рефлексы у таких больных снижены или отсутствуют. Часто пациенты отмечают боли, отдающие в промежность или бедра.
При патологических процессах в области конуса спинного мозга боли выражены слабее, чем при поражениях конского хвоста, а расстройства функций кишечника и мочевого пузыря возникают раньше. Ахилловы рефлексы при этом угасают. Компрессионные процессы могут одновременно захватывать как конский хвост, так и конус спинного мозга, что вызывает комбинированный синдром поражения периферических мотонейронов с повышением рефлексов и появлением патологического симптомом Бабинского.
При поражении спинного мозга на уровне большого затылочного отверстия у пациентов возникает слабость мускулатуры плечевого пояса и руки, вслед за которой появляется на стороне поражения слабость ноги и руки на противоположной стороне. Объемные процессы данной локализации иногда дают боль в шее и затылке, распространяющуюся на голову и плечи. Другим свидетельством высокого шейного уровня (до сегмента Тh1) поражения служит синдром Горнера.
Некоторые заболевания позвоночника могут вызвать внезапную миелопатию без предшествующих симптомов (по типу спинального инсульта). К их числу относятся эпидуральное кровоизлияние, гематомиелия, инфаркт спинного мозга, выпадение (пролапс, экструзия) пульпозного ядра межпозвонкового диска, подвывих позвонков.
Хронические миелопатии возникают при следующих заболеваниях позвоночника или спинного мозга:
В настоящее время все у большего числа обратившихся за медицинской помощью людей диагностируются заболевания спинного мозга и позвоночника. При этом, как правило, патологии данных отделов представляют опасность не только для здоровья, но и для жизни пациента. В связи с этим успешность лечения напрямую зависит от своевременности обращения к врачу. Ниже представлены названия заболеваний спинного мозга, которые выявляются наиболее часто. Кроме того, указаны их причины и симптомы, а также способы диагностики и лечения.
Стеноз позвоночного канала
Причины возникновения данного заболевания спинного мозга:
- Мукополисахаридозы.
- Дисплазии суставов.
- Болезнь Книста.
- Рахит.
- Синдром Дауна.
- Различного рода травмы позвоночника.
- Артроз.
- Болезнь Форестье.
- Остеохондроз.
- Спондилез.
- Оссификация элементов связочного аппарата.
- Нарушение обмена веществ.
- Наличие рубцов и спаек после оперативного лечения.
- Болезнь Бехтерева.
- Гематомы.
Стеноз - это заболевание спинного мозга, для которого характерны следующие симптомы:
Диагностика заболевания спинного мозга заключается в проведении рентгенографии, МРТ, контрастной миелографии и КТ. На основании результатов исследований врач составляет схему лечения, которая может включать как консервативные, так и оперативные методы.
Инфаркт спинного мозга
Считается одним из самых опасных состояний. Данное заболевание спинного мозга может возникнуть в любом возрасте. В основе патогенеза недуга лежит нарушение кровоснабжения тканей. В результате спинной мозг не получает достаточного количества питательных веществ и кислорода. Следствием этого является некроз.
Инфаркт спинного мозга - сосудистое заболевание, основными причинами развития которого являются следующие патологии:
- Аневризма аорты.
- Нарушение процесса свертываемости крови.
- Мальформация сосудов.
- Нарушение целостности вен и артерий.
- Остеохондроз.
- Наличие новообразований.
- Грыжа межпозвоночных дисков.
- Атеросклероз.
- Тромбоз.
- Варикозное расширение вен позвоночника.
Клинические проявления и их интенсивность напрямую зависят от пораженного участка. Общими для данного сосудистого заболевания спинного мозга являются следующие симптомы:
- Болезненные ощущения в спине.
- Плегии.
- Параличи.
- Парезы.
- Частичная или практически полная потеря чувствительности.
- Неконтролируемое выделение мочи и каловых масс.
Как правило, симптомы проявляются внезапно. При их возникновении необходимо незамедлительно вызвать бригаду скорой помощи. Постановка диагноза не сопряжена со сложностями, грамотный врач может точно определить патологию уже на этапе сбора анамнеза и осмотра пациента.
Лечебные мероприятия проводятся, как правило, в реанимационном отделении стационара. Выбор тактики ведения пациента напрямую зависит от причины возникновения инфаркта спинного мозга. Цель лечения - восстановить кровоснабжение очага патологии и остановить кислородное голодание тканей. Если причиной патологии является уменьшение просвета сосуда грыжей или опухолью, показано оперативное вмешательство.
Синдром конского хвоста
Однородный симптомокомплекс характерен для поражения конского хвоста спинного мозга. Заболевание может развиться вследствие воздействия следующих провоцирующих факторов:
- Межпозвоночной грыжи.
- Травматических повреждений.
- Роста новообразований.
- Деформаций позвоночника.
Основные симптомы недуга:
- Болезненные ощущения в области крестца и поясницы. Нередко они иррадиируют в пах и нижние конечности.
- Повышенная степень чувствительности (с течением времени она сменяется на онемение).
- Парестезии.
- Мышечная слабость.
- Быстрое наступление утомления при ходьбе.
- Аноргазмия.
- Эректильная дисфункция.
- Потеря ощущения наполненности прямой кишки и мочевого пузыря.
Диагностика синдрома конского хвоста осложняется тем, что недуг имеет симптомы, схожие с проявлениями иных заболеваний спинного мозга. Для выявления патологии назначаются следующие исследования: КТ, МРТ, люмбальная пункция, гистологический анализ.
Лечение подразумевает использование как консервативных, так и оперативных методов. При задержке урины проводится катетеризация мочевого пузыря. Если причиной синдрома является грыжа, опухоль или аномалии развития позвоночника, показано хирургическое вмешательство.
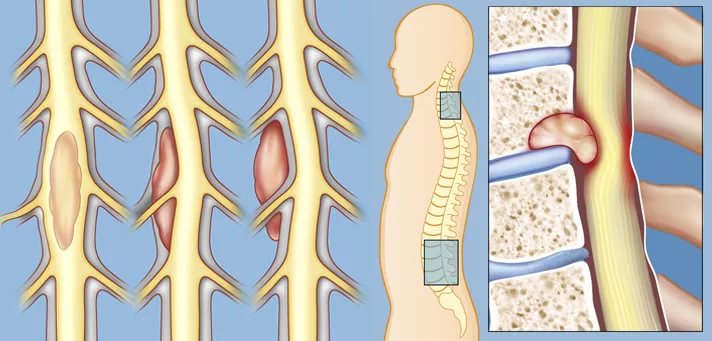
Онкология
В настоящее время опухоли спинного мозга диагностируются нечасто. Но опасность заболевания заключается в том, что на ранних стадиях его развития клинические проявления, как правило, отсутствуют. В результате пациенты обращаются к врачу уже тогда, когда поражены близлежащие ткани.
Опухоли могут носить как доброкачественный, так и злокачественный характер. Кроме того, они могут быть первичными и вторичными (метастазы).
Причины развития патологии медицине неизвестны, однако доказано, что провоцирующими являются следующие факторы:
- Длительное нахождение в зоне радиации.
- Интоксикация организма вследствие контакта с вредными химическими соединениями.
- Табакокурение.
- Наследственная предрасположенность.
- Возраст.
Симптомы заболевания спинного мозга не являются специфическими. Основные клинические проявления:
- Болезненные ощущения. Они возникают резко и выражены сильно. При этом боль не исчезает после приема медикаментов. Интенсивность ощущений усиливается по мере роста новообразования.
- Покалывание и онемение в спине.
- Изменение чувствительности кожного покрова.
- Чрезмерное потоотделение.
- Параличи и парезы.
Диагностика заболевания затруднена из-за отсутствия на ранних этапах роста опухоли каких-либо симптомов. Для того чтобы выявить недуг, врач назначает комплексное обследование, включающее:
- МРТ.
- КТ.
- Радионуклидную диагностику.
- Анализ спинномозговой жидкости.
Опухоли, как правило, имеют большие размеры и сильно врастают в ткани. В связи с этим новообразования иссекаются не полностью. Если опухолей очень много и они дали метастазы, хирургическое вмешательство проводить нецелесообразно. В этом случае показано медикаментозное лечение, направленное на восстановление кровообращения в очагах патологии и купирование симптомов.
Тромбоз передней спинальной артерии
Как правило, данное заболевание выявляется у пожилых людей. Наиболее вероятной причиной недуга медики считают атеросклероз. К факторам риска относятся: различного рода травмы, новообразования и недавно перенесенные хирургические вмешательства.
Тромбоз передней спинальной артерии - это патология, для которой характерна закупорка сосуда кровяным сгустком. В большинстве случаев очаг патологии локализуется в поясничном, шейном и грудном отделах.
- Мышечная слабость.
- Незначительное ухудшение чувствительности.
- Потеря подошвенного или ахиллового рефлекса.
- Парестезии.
Диагностика заболевания подразумевает проведение лабораторных анализов, дуплексного сканирования, МРТ и радионуклидного исследования.
Лечение тромбоза осуществляется исключительно в условиях стационара. Легкая степень заболевания требует медикаментозной терапии. При наличии тяжелой формы недуга врач принимает решение о проведении хирургического вмешательства. Методики оперативного лечения: тромбэктомия, шунтирование, стентирование, прошивание артерии.
Сирингомиелия
Под данным термином понимается нервное и дегенеративное заболевание спинного мозга, имеющее хроническую форму течения. Патология в настоящее время неизлечима. Как правило, она развивается у молодых людей и сопровождает их на протяжении всей жизни.
Сирингомиелия - это недуг, при котором в веществе спинного мозга образуются полости. В основе механизма развития заболевания лежит дефект глиальной ткани, имеющий врожденный характер. После размножения патологические клетки гибнут, образуя полости. При этом наблюдаются дегенеративные изменения в нервных волокнах. С течением времени полости становятся все больше, усугубляя состояние человека.
Симптомы нервного заболевания спинного мозга:
- Нарушение чувствительности.
- Парестезии.
- Болезненные ощущения тупого характера. Как правило, они локализуются в области шеи, рук, грудной клетки и между лопаток.
- Цианоз и утолщение кожного покрова.
- Даже небольшие порезы долго заживают.
- Деформация костных структур и суставов.
- Остеопороз.
- Мышечная слабость.
- При поражении шейного отдела западают глазные яблоки, расширяются зрачки и происходит опущение век.
Диагностика патологии заключается в проведении следующих исследований: рентгенографии, миелографии, МРТ.
На начальном этапе развития патологии показано облучение очагов поражения и лечение радиоактивным фосфором и йодом. Если у пациента выявлены парезы конечностей, назначается хирургическое вмешательство. В процессе его проведения осуществляется дренирование полостей, удаление спаек и декомпрессия тканей.
Миелит
Это воспалительное заболевание спинного мозга, характеризующееся поражением его серого и белого веществ. Патология может носить как первичный, так и вторичный характер.
В зависимости от причин миелит может быть:
- Вирусным. Вызывается возбудителем гриппа, бешенства и патогенными микроорганизмами, относящимися к группе Коксаки.
- Инфекционным. Чаще всего развивается на фоне гнойного менингита. Также провоцирующими факторами возникновения инфекционного заболевания спинного мозга являются следующие патологии: сифилис, корь, брюшной тиф, бруцеллез.
- Травматическим.
- Токсическим. Развивается на фоне длительного контакта организма с вредными химическими соединениями.
- Поствакциональным.
- Лучевым. Развивается при терапии злокачественных новообразований.
- Острым идиопатическим. В этом случае принято говорить об аутоиммунной природе недуга.
Клинические проявления миелита:
- Общая слабость.
- Боль в мышцах.
- Повышенная температура тела.
- Расстройство чувствительности нижних конечностей, переходящее в паралич.
- Задержка кала и мочи или, напротив, их самопроизвольное выделение.
- Болезненные ощущения в спине.
- Быстрое формирование пролежней.
Для выявления заболевания назначается пункция спинномозговой жидкости. Ликвор исследуется на предмет обнаружения вирусов и бактерий.
Лечение патологии напрямую зависит от причины, его вызвавшей. В любом случае показана консервативная терапия.

Арахноидит
Под данным термином понимается воспаление оболочки, окружающей спинной мозг. В результате запускается процесс формирования спаек и кист.
Основные причины развития арахноидита:
- Травмы позвоночника.
- Осложнения после перенесенного хирургического вмешательства.
- Тяжелые формы стеноза.
- Контакт организма с контрастным веществом. Медики полагают, что пусковым фактором развития болезни может являться миелография.
- Инфекционные патологии.
Довольно долгое время основным симптомом заболевания является нарушение чувствительности. С течением времени возникают следующие клинические проявления:
- Слабость в ногах.
- Онемение конечностей.
- Необычные ощущения. Например, человеку кажется, что по нему ползет насекомое или по ноге течет вода.
- Судороги.
- Стреляющая боль, которая чаще всего ассоциируется с ударами током.
В настоящее время не существует эффективного лечения недуга. Все проводимые мероприятия направлены исключительно на купирование боли и улучшение качества жизни пациента.

Диффузно-диссеминированный склероз
Под данным термином понимается демиелинизирующее заболевание спинного мозга, представляющее серьезную угрозу для жизни. Оно характеризуется разрушением нервных волокон.
Основные причины развития недуга:
- Вирусы (гриппа, Эпштейна-Барр, герпеса, Коксаки и пр.).
- Инфекционные патологии (корь, краснуха, паротит, ветряная оспа, пневмония и пр.).
Клинические проявления недуга:
- Паралич тела с одной стороны.
- Резкое уменьшение массы тела.
- Замедленность всех движений.
- Неспособность оценивать поведение окружающих.
- Нарушение слуха и зрения.
Диагностика заболевания подразумевает проведение КТ, МРТ, анализов крови и мочи.
Лечение недуга заключается в введении медикаментов, активные компоненты которых купируют неприятные ощущения и способствуют поддержанию функциональных возможностей организма.
В заключение
Существует множество заболеваний спинного мозга. При этом большинство из них представляет угрозу не только для здоровья, но и для жизни пациентов. В связи с этим при возникновении первых тревожных признаков необходимо обращаться к неврологу.
Читайте также:


