В германии операции по пересадке спинного мозга
- Ахалазия
- Болезнь Крона
- Гастрит
- Гепатит
- Дисбактериоз
- Колоноскопия
- Цирроз печени
- Шунтирование желудка
- Эндоскопия
- Язва желудка
- Язвенный колит
- Панкреатит
- Геморрой
- Выпадение прямой кишки
- Гепатит А
- Гепатит В
- Гепатит С
- Гистерескопия
- Киста яичника
- Кольпит
- Лейкоплакия
- Миометрит
- Миома матки
- Нарушения менструального цикла
- Опущение матки
- Полипы шейки матки
- Цервицит
- Эндометриоз
- Эндометрит
- Бесплодие
- Аденомиоз
- Миопатия
- Прогрессивная мышечная атрофия
- Болезнь Лайма
- Искривление носовой перегородки
- Ринит
- Синусит
- Тимпанопластика
- Тонзиллит
- Удаление камней из слюнной железы
- Фарингит
- Гайморит
- Болезнь Ниманна-Пика
- Болезнь Танжера
- Болезнь Фабри
- Остеопороз
- Ожирение
- Подагра
- Головного мозга
- Aденома гипофиза
- Аневризма сосудов головного мозга
- Артериовенозная мальформация
- Менингиома головного мозга
- Гамма-нож
- Глиома
- Гемангиома
- Гидроцефалия
- Артроз
- Артроскопия
- Болезни суставов
- Вывихи
- Диагностика позвоночника
- Магнитная терапия
- Межпозвоночная грыжа
- Остеосинтез
- Остеохондроз
- Остеохондропатия
- Переломы
- Сколиоз
- Травмы суставов
- Хирургия голеностопного сустава
- Хирургия позвоночника
- Хирургия коленного сустава
- Хирургия плеча
- Хирургия локтевого сустава
- Мениски
- Пяточная шпора
- Плоскостопие
- Полая стопа
- Кифоз
- Артрит
- Боли в спине
- Артрогрипоз
- Гинекомастия
- Пластика груди
- Пластика губ
- Пластика подбородка
- Пластика половых губ
- Трансплантация волос
- Увеличение и уменьшение ягодиц
- Удаление потовых желез
- Удаление татуировок
- Удаление шрамов
- Удлинение ног
- Пластика век
- Пластика живота
- Уколы ботокса
- Отопластика
- Липосакция
- Абдоминопластика
- Болезнь Бехтерева
- Ревматизм
- Ревматоидный артрит
- Васкулит
- Кесарево сечение
- Сохранение беременности
- Репродуктивная медицина
- ЭКО
- Ведение беременности
- Болезни почек
- Гидроцеле
- Заболевания простаты
- Литотрипсия
- Трансуретральная резекция простаты
- Импотенция
- Обрезание
- Заболевание мочеточника
- Медицинская стерилизация
- Заболевания яичек
- Аденома предстательной железы
- Варикоцеле
- Коагуляция
- Склеротерапия
- Эмболизация
- Лапароскопия
- Абдоминальная хирургия
- Вальгусная деформация
- Ригидный первый палец стопы
- Молоткообразная деформация пальцев
- Голеностопного сустава
- Коленного сустава
- Локтевого сустава
- Плечевого сустава
- Позвоночника
- Суставов кисти
- Тазобедренного сустава
Хирургия позвоночника в Германии
Несмотря на гигантский технологический прогресс в медицине, лечение позвоночника в отечественных клиниках основывается на оперативной технике, в которой доступ к позвоночнику происходит методом обширного рассечения оболочек.
В Германии для лечения проблем позвоночника применяется лазерная и микроинвазивная хирургия. В результате достигаются:
- кардинальное улучшение комфортности во время процедуры;
- сокращение пребывания в больнице;
- быстрое восстановление;
- снижение риска осложнений.

В немецких клиниках спинальной нейрохирургии устраняют следующие патологии:
- межпозвоночные грыжи ;
- сужение спинномозгового канала;
- нестабильность позвоночника;
- периферические неврозы (туннельные синдромы);
- опухоли спинного мозга.
Операции на шейном отделе позвоночника в Германии чаще проводятся с целью ликвидации нестабильности. А вот в поясничном отделе больше встречаются межпозвоночные грыжи, которые устраняются малоинвазивными методами.
Показания к оперативному лечению позвоночника
Длительная (более трех месяцев) боль в различных сегментах позвоночника считается хронической. С ней бороться труднее, а лечение дает плохие результаты, и пациенты нуждаются в интенсивной терапии под руководством специалистов по реабилитации. Только небольшой группе пациентов с серьезными клиническими признаками и радиологической картиной показано хирургическое вмешательство до проведения консервативной терапии. В случаях, когда консервативное лечение под руководством квалифицированных ортопедов не дает результата, немецкие специалисты назначают операцию.
На первом этапе хирургическое вмешательство в обязательном порядке назначается в таких случаях:
- ослабление мышечной силы нижних конечностей;
- нарушение функции сфинктеров;
- расстройство чувствительности в конечностях;
- сильный болевой синдром.

Чрезкожная нуклеопластика технологией Cablation
Нуклеопластика позвоночника в Германии выполняется с целью декомпрессии межпозвонкового диска. Рекомендуется метод для лечения закрытой грыжи ядра. В Германии, благодаря применению технологии Coblation, запатентованной компанией ArtroCare, удаление тканей нуклеопластической технологией обеспечивает безопасную и эффективную декомпрессию межпозвонкового диска. Эту процедуру выполняют в амбулаторных условиях – без последующей госпитализации пациента.
С 2000 года нейрохирургические клиники Германии провели более 100 000 процедур нуклеопластики запатентованной технологией Coblation. Для удаления ядра используют хирургическое оснащение SpinWand. Удаление ткани происходит при низкой температуре, что позволяет сохранить окружающие здоровые ткани во время декомпрессии. 
Эффективность процедуры подтверждена научными и клиническими доказательствами ведущих специалистов Германии, а также многочисленными публикациями. В исследованиях доказано, что после нуклеопластики наблюдается:
- уменьшение компрессии;
- положительные биохимические изменения межпозвонковых дисков;
- улучшение стандартных критериев клинической оценки.
Эндоскопическая дискэктомия в Германии
Эндоскопическая резекция ядра отличается от классической, открытой дискэктомии своей низкой травматичностью. Малоинвазивная спинальная хирургия в немецких клиниках дает следующие преимущества:
- незначительное повреждение окружающих тканей (мышцы отслаиваются от позвоночника, а не разрезаются);
- небольшая потеря крови (около 100-150 мл, для сравнения при классической операции теряется 300-500 мл);
- маленький, косметический разрез (приблизительно 1,5-2 см длиной, при стандартном вмешательстве 5-10 см).
Благодаря этому в клиниках Германии стало возможным:
- сокращение пребывания в больнице до 12-24 часов;
- снижение интенсивности послеоперационного болевого синдрома;
- сокращение восстановительного периода до 1-3 недель.
Такой результат позволяет избежать ненужных финансовых затрат и быстро вернуться к повседневной жизни даже профессиональным спортсменам.
Открытая декомпрессия
В случае невозможности выполнить эндоскопическое вмешательство, удаление межпозвоночного диска производится методом открытой дискэктомии с задним доступом. Лечение позвоночника в Германии осуществляется с использованием оптического микроскопа, что улучшает визуализационные возможности и повышает безопасность процедуры. Пребывание в клинике составляет 48-72 часа.
Дискэктомия с фиксацией искусственным протезом
Операция выполняется стандартным методом с использованием переднего доступа. Инновация, применяемая в хирургии, — использование в качестве имплантата искусственного диска. Его задача состоит в сохранении и восстановлении подвижности позвоночника на прооперированном участке. Рекомендуется для пациентов с дископатией без смещения в канал спинного мозга.
Для эндоскопической хирургии позвоночника в Германии применяют современное дорогостоящее оборудование. Качественная оптика и освещение позволяют хорошо различать все нервные и костные элементы, что значительно повышает безопасность операции и результативность работы нейрохирурга. Выполняемые в Германии хирургические операции уникальны в Европейском масштабе. 
Кифопластика — метод малоинвазивной хирургии
Подобные операции на позвоночнике в Германии предназначены для ликвидации компрессионных переломов. Заключается манипуляция во введении в позвонок с помощью иглы специального катетера. На конце вводимого катетера крепится шарик, который раздувается в теле позвонка, восстанавливая его форму. После через катетер вводится полиметилакрилатное цементирующее вещество. Метод показан пациентам с переломами вследствие остеопороза.
- устранение болевого синдрома;
- восстановление физиологической целостности позвоночника;
- предупреждение деформации в будущем.

Удаление диска со стабилизацией — ламинэктомия
Для резекции сложных дегенеративных изменений проводятся стабилизирующие операции на позвоночнике классическим методом. На место удаленного диска помещается жесткий имплантат из углерода или биоматериала. Затем конструкция закрепляется титановыми стержнями.
Ламинэктомия проводится только в случаях отсутствия альтернативных методов хирургии, когда для достижения результата требуется создать достаточное пространство, чтобы устранить сдавление тканей, восстановить кровообращение и купировать болевой синдром.

Хирургия позвоночника при опухолях спинномозгового канала
Оперативное вмешательство проводят под общей анестезией в положении больного лежа на животе, что обусловлено спецификой расположения опухолей.
В ходе операции осуществляется:
- полное либо частичное удаление образования;
- декомпрессия позвоночника;
- создание условий для правильной циркуляции спинномозговой жидкости.

Тотальной резекции подлежат доброкачественные образования: невриномы и менингиомы. Использование интраоперационного нейромониторинга позволяет определить функциональную активность нервных корешков. В результате опухоль удаляется полностью без травматизации нервов. После операции опытные специалисты подготавливают индивидуальную восстановительную программу. Стоимость операции на позвоночнике в Германии может рассчитываться как с включением реабилитационной программы, так и без таковой.
Если Вы хотите узнать больше или не нашли интересующую Вас информацию, свяжитесь с нами
Пересадка костного мозга (трансплантация стволовых клеток) – один из наиболее эффективных методов лечения тяжелых онкологических заболеваний, которые ранее считались неизлечимыми. Это сложная медицинская процедура, требующая специальной подготовки, использования инновационного оборудования и тщательного подбора донора.

- Что такое костный мозг?
- При каких заболеваниях делают пересадку?
- Как проходит операция?
- Противопоказания и осложнения
- Сколько живут после пересадки?
- Сколько стоит костный мозг и операция?
- Как стать донором?
- Как происходит забор костного мозга?
- Отзывы
Что такое костный мозг?
Костный мозг выполняет несколько функций, и одна из них – функция кроветворения. В его красной части происходит зарождение клеток, которые впоследствии трансформируются в элементы крови.
При некоторых заболеваниях костный мозг истощается и теряет свою способность вырабатывать кровяные тельца, и единственный выход сохранить жизнь и здоровье больного – трансплантация костного мозга (ТКМ онкологии).
Нужно понимать, что ТКМ – не замена собственного костного мозга, а всего лишь помощь организму для восстановления кроветворной функции.
При каких заболеваниях делают пересадку?
В число заболеваний, при которых рекомендуется операция на костном мозге, входят:
- Лейкозы (миелобластный, лимфобластный).
- Апластическая анемия.
- Раковые опухоли (костная онкология, саркома, рак молочной железы, спинного мозга и т.д.).
- Тяжелые генетические патологии кроветворной системы.
- Иммунодефицитные состояния (врожденные или приобретенные).
- Аутоиммунные заболевания.
- метаболические расстройства.
При раке крови, лимфоме и других онкологических недугах для сдерживания роста патологических клеток пациенты проходят химиотерапию или облучение, которые губительно действуют на костный мозг.
В данном случае больным также пересаживают донорские или собственные клетки, чтобы восстановить кроветворную функцию в организме.
Как проходит операция?
Процесс пересадки костного мозга представляет собой достаточно простую процедуру – намного сложнее проходят подготовительный и послеоперационный этапы.

Операция по трансплантации бывает двух видов – аутологичная или аллогенная.
На первом этапе операции больной проходит курс химиотерапии и лучевой терапии, которые должны полностью разрушить костный мозг. Далее в его кровоток вводят катетер и вливают стволовые клетки.
Во время проведения процедуры и в течение некоторого времени после нее за пациентом и его жизненными функциями должен наблюдать врач.
Для приживления донорских клеток требуется от 21 до 35 дней, а полная реабилитация больного может занять год или больше.Трансплантация костного мозга считается относительно безопасной операцией, поэтому ее часто проводят у детей.

Противопоказания и осложнения
Противопоказаниями к пересадке костного мозга являются следующие патологии:
- Острые инфекционные процессы в организме (бактериальные и вирусные инфекции, сифилис, туберкулез, мононуклеоз).
- Недостаточность жизненно важных органов, включая печень, почки, сердце.
- Невосприимчивость злокачественных клеток к химиотерапии.
- Некоторые патологии иммунной системы и кроветворения (иммунная деструкция тромбоцитов).
- Ярко выраженные нарушения общего состояния здоровья пациента.
Основное осложнение, которое встречается у реципиентов – отторжение донорского костного мозга иммунной системой пациента, которая воспринимает его как чужеродные клетки. Чтобы избежать подобных последствий больному назначают антибактериальные и иммуноподавляющие препараты.
Рост патологических клеток в послеоперационный период также возможен – такое состояние называется рецидив после пересадки, и требует повторной трансплантации стволовых клеток.
Сколько живут после пересадки?
Прогноз на выживание пациента после операции зависит от нескольких факторов, включая первичное заболевание и его течение, возраст и состояние здоровья, совместимость с донором и т.д.
При успешно проведенной операции и отсутствии осложнений жизнь больного может исчисляться десятилетиями.
Сколько стоит костный мозг и операция?
Трансплантацию костного мозга проводят во многих странах Европы и СНГ, в том числе в Украине, Беларуси и России – соответствующие медицинские учреждения находятся в крупных городах (в СПб, в Москве, в Минске, в Киеве).

Сумма, которую нужно будет заплатить за операцию, зависит от страны и конкретной клиники – так, цена ТКМ в Германии составляет около 200 тыс. евро, а стоимость в Израиле – около 250 тыс. без учета проживания пациента и поиска донора в международном реестре (если ни один из близких родственников больного не подходит в качестве донора).
Российским пациентам придется заплатить около 3-х миллионов рублей, если операция проводится в московских клиниках, и около 2-х миллионов в Санкт-Петербурге.
Также В России и в Белоруссии существует квота на бесплатную пересадку костного мозга – в данном случае процедуру финансирует государство или благотворительные фонды.
Чаще всего квоты начисляются детям из малоимущих семей, родители которых неспособны самостоятельно оплатить лечение.
Как стать донором?
Обычно костный мозг, который пересаживается пациентам, берется у близких родственников, но донором может стать и абсолютно чужой человек. Донорство стволовых клеток распространено во всем мире не меньше, чем донорство крови.
Сдать биологический материал может любой человек от 18 до 50 лет, который не болел гепатитом или ВИЧ, а также не является носителем инфекционных заболеваний.
Доноры для конкретных пациентов подбираются исходя из так называемой тканевой совместимости – определенные белки на поверхности клеток у донора и больного должны совпадать.

Существует специальный международный реестр, включающий миллионы потенциальных доноров; кроме того, подобный реестр существует практически в каждой стране.
В условиях финансового кризиса многих людей интересует вопрос – сколько платят донорам в России, ведь многие клиники предлагают деньги за семенную жидкость и яйцеклетки.
Следует отметить, что сдача костного мозга производится добровольно, анонимно и безвозмездно.
Донорам оплачивается дорога к месту проведения процедуры, проживание и питание, а также компенсируются финансовые потери на работе.
Иными словами, продать костный мозг невозможно – спасение чужой жизни уже можно считать достаточной наградой.
Как происходит забор костного мозга?
Забор клеток костного мозга производится двумя способами: из прокола в тазовой кости или из периферической крови.

Сдавать костный мозг не опасно. Это не больно и абсолютно безопасно – негативные последствия для донора крайне редки, а реабилитация занимает около месяца.
Чтобы стать донором костного мозга, человек должен сдать кровь для определения фенотипа и подписать соглашение о вступлении в реестр. Если кому-то понадобятся стволовые клетки конкретного донора, ему будет нужно пройти полное обследование и сдать биологический материал для трансплантации.
Отзывы
Спинной мозг так же, как и головной, относится к центральной нервной системе, управляющей всеми функциями организма. 
Такая патология, как опухоли, довольно тяжелая и чревата осложнениями и инвалидностью.
Спинной мозг тесно связан с головным и как бы является его продолжением, проходящим по каналу позвоночника. Он проводит нервные импульсы от всех органов и систем к головному мозгу и обратно, обеспечивая их нормальную жизнедеятельность. При развитии опухолей этот процесс нарушается, и возникают тяжелые расстройства в организме.
Разделяют первичные, растущие непосредственно из его тканей или оболочек, и вторичные – метастазы опухоли из различных органов. Так же, как и в головном мозге, степень злокачественности этих опухолей не так важна, как их размер и степень сдавления мозга. Поэтому клинически их классифицируют по характеру роста – интрамедуллярные, растущие непосредственно в нервной ткани, и экстрамедуллярные, растущие под мозговыми оболочками.
Внутри мозга растут астроцитомы и эпендимомы, повреждающие в наибольшей степени мозговую ткань. Под оболочкой опухоли чаще растут из соединительной и сосудистой ткани – нейрофибромы, менингеомы. Но эти собственно опухоли спинного мозга встречаются крайне редко. Чаще всего спинномозговой канал является излюбленным местом оседания метастазов из различных органов, пораженных раком.
- Основными проявлениями являются боли в позвоночнике, связанные со сдавлением нервных корешков. Часто эти боли имею характер невралгии, радикулита, миозита, и больные нередко лечатся у невропатолога, не пройдя рентгенологического обследования позвоночника.
- Позже присоединяются расстройства чувствительности – онемение различных участков тела или наоборот, их повышенная чувствительность.
- Могут возникать судороги в мышцах, параличи.
- При расположении опухоли в поясничном отделе позвоночника могут присоединиться тазовые расстройства – нарушение мочеиспускания, половой функции.
- Иногда опухоль прорастает и в сам позвонок, разрушая его. В этом случае даже при небольшой нагрузке, движениях может возникнуть перелом позвонка.
Обычная рентгенография часто лишь косвенно указывает на наличие опухоли, поэтому применяется контрастная рентгенография с введением контрастного вещества под оболочки.
Но самыми достоверными методами, применяемыми для диагностики опухолей спинного мозга, является компьютерная томография и магнитно-резонансное обследование. Больной помещается в специальный аппарат-камеру, где проводится послойное исследование каждого микрона ткани мозга и позвоночника.
Для диагностических целей используют спинномозговую пункцию, исследуется жидкость на наличие опухолевых клеток.
Обязательно исследование крови на онко-маркеры.
В обязательном порядке проводится обследование всех внутренних органов, так как практически из всех органов при поражении их раком, метастазы могут быть занесены в позвоночник. Особенно это касается молочной и щитовидной желез.
Лечение опухолей спинного мозга
При опухолях спинного мозга ведущим методом в Германии является оперативное лечение.
Операции удаления опухолей, выполненные квалифицированными нейрохирургами, как правило, приводят к выздоровлению в сочетании с восстановительным лечением. Часто операцию удаления опухоли сочетают с резекцией диска или пораженного позвонка, с последующей фиксацией металлической пластиной.
При злокачественном характере опухоли применяется радиотерапия и химиотерапия. 
Самая совершенная аппаратура для облучения позволяет точно определить область воздействия, чтобы не повредить здоровую нервную ткань.
Результаты лечения опухолей спинного мозга в Германии по достоинству оценены мировой нейрохирургической наукой. В последние годы разработаны новейшие революционные методики стабилизации позвоночника, и все они применяются в нейрохирургических клиниках.
Среди всего многообразия оперативных вмешательств на позвоночнике в нейрохирургических клиниках выполняются так называемые стабилизирующие операции. Они направлены на создание прочности и устойчивости больного сегмента позвоночника и предупреждение выпадения дисков, смещения позвонков и сдавливания ими спинного мозга и нервных корешков.
Показания к стабилизирующим операциям позвоночника
Стабилизация одного или нескольких участков позвоночного столба выполняется чаще всего при смещении и выпадении дисков, когда консервативное лечение не дает результатов. Это бывает при выраженном остеохондрозе, деформирующем спондилезе. При этих заболеваниях нередко бывает смещение и самих позвонков, чаще в пояснично-крестцовом отделе, где наибольшая осевая нагрузка.
Вероятно, многим людям знакомо слово спондилолистез. Это и есть смещение тел позвонков. Далее, при разрушении позвонков опухолью, метастазами, туберкулезным процессом, также возникает необходимость в стабилизации. При травмах - переломах тел позвонков, особенно множественных, нередко прибегают к их хирургической фиксации. В каждом индивидуальном случае из всего многообразия методов фиксации позвоночника выбирается метод, подходящий только конкретному больному. Перед операцией проводится тщательное обследование больного с использованием самых точных и современных аппаратов – компьютерного и магнитно-резонансного томографов.
Выделяют две группы стабилизирующих операций – спондилодез – неподвижная фиксация позвонков, и динамическая стабилизация, дающая определенную возможность движений в оперированном участке.
Традиционной и общепринятой в мире методикой является спондилодез. Он осуществляется путем соединения позвонков пластиной – костным трансплантатом или металлическим. Костный трансплантат нужной длины обычно выкраивается из берцовых костей больного и фиксируется к позвонкам шурупами. Такая операция становится все менее актуальной ввиду ее большой травматичности и возможности развития воспалительных осложнений. Поэтому преимущество отдается более надежным пластинам из специальных сплавов металлов.
Спондилодез является довольно надежным методом фиксации. Но недостатки его в том, что увеличивается нагрузка на позвонки, расположенные выше и ниже пластины и со временем может развиться их смещение, выпадение дисков. Поэтому при выборе стабилизирующих операций предпочтение отдается современным альтернативным динамическим методам.
Широко применяются стабилизирующие системы от самых известных мировых производителей. Они изготавливаются из упруго-эластических материалов, способных к моделированию в том или ином отделе позвоночника. Эти современные системы обеспечивают фиксацию, частично сохраняя подвижность сегмента позвоночника, одновременно препятствуя его патологической подвижности.
К динамическим стабилизирующим операциям относятся также замена дисков с фиксацией их специальным акриловым клеем. Искусственные диски изготавливаются из специального сверхпрочного силикона или титановых сплавов. Используется также инновационная методика IDET – внутридисковая электротермальная терапия. Она выполняется с помощью эндоскопической техники. Через эндоскоп вводится специальный термический стержень, выполняющий сварку диска и его фиксацию.
Среди эндоскопических методов используется лазерная сварка диска или его регенерация – восстановление путем воздействия малых стимулирующих доз лазера.

В Китае впервые пересадили голову от одного мертвого человека к другому. Изначально планировалось, что на тело донора будет пересажена голова российского программиста Валерия Спиридонова, но история имела печальный конец. Хирург отказался оперировать пациента из России.
В пятницу 17 ноября в Китае прошла первая в мире пересадка человеческой головы. Правда, голова была пересажена с одного мертвого тела на другое.
Смысл такой пересадки был в том, чтобы успешно соединить спинной мозг, нервы и кровеносные сосуды. И как заверил хирург Серджио Канаверо, это ему удалось вполне успешно. Ранее планировалось пересадить голову российскому программисту Валерию Спиридонову. Но эта история закончилась печально — операция была отменена.
Напомним, в начале 2015 года итальянский врач Серджио Канаверо заявил, что готов пересадить голову от живого добровольца на донорское тело. Эту информацию увидел российский программист Валерий Спиридонов, и не мог не откликнуться. Дело в том, что Спиридонов страдает врожденным заболеванием — синдромом Верднига-Гоффмана. Из-за этого у него практически полностью атрофированы мышцы спины. То есть 32-летний парень практически обездвижен, и со временем эта ситуация усугубляется. Хирург встретился с Валерием лично и убедился в искренности его намерений, в готовности пойти на риск.
Как прошла операция по пересадке головы российскому программисту
В Китае впервые пересадили голову от одного мертвого человека к другому. Изначально планировалось, что на тело донора будет пересажена голова российского программиста Валерия Спиридонова, но история имела печальный конец. Хирург отказался оперировать пациента из России.
Ебашь текст не читая! Дублируй абзацы! Скорее! Поспешай!
так-то от мертвого к мертвому в любом морге башку "пересадят" ;)
Для ЛЛ: никак, хирург отказался оперировать пациента из России.
>>Как прошла операция по пересадке головы российскому программисту
В Китае впервые пересадили голову от одного мертвого человека к другому.
Главне, что слово российский использовано. не хакер, но почти
при этом на самом деле был китайский труп, но похуй
да китайцы любят что попало пересаживать. даже на логотипах.

А мертвый сам сообщил что пересадка прошла успешно?
Чем завершилась пересадка головы человеку?
Похоже операцию перенесли, в сети мало информации по этому поводу, обидно :с
Официального заявления об этом не было.
В ноябре китайские врачи пришили голову к мертвому телу. 18 часов медики соединяли позвоночник, нервы и сосуды. Но вряд ли стоит сравнивать эту процедуру с настоящей операцией. И на данный момент приживление головы — это что-то из области фантастики. К тому же в области медицины есть множество других важных проблем.
![]()
В Китае итальянский хирург проводит первую в мире операцию по пересадке головы
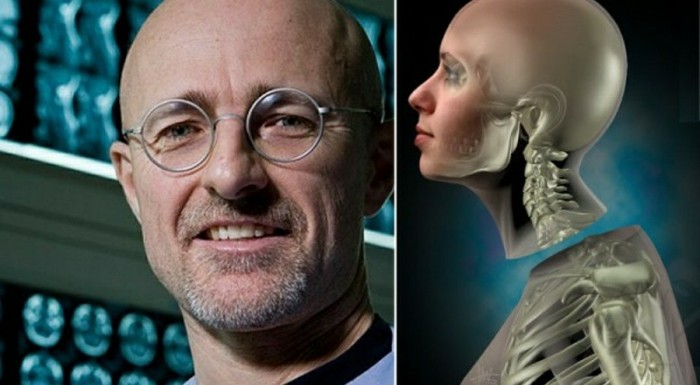
Сегодня весь мир замер в ожидании сенсации. Удастся ли скандально известному хирургу Сержио Канаверо то, чего не удавалось никому, – пересадка головы живому человеку? Он уже приступил к операции, которая проходит в условиях строжайшей секретности.
Это может стать операцией века или наоборот – крупнейшим провалом в истории медицины. То, к чему готовились и чего ждали несколько лет – происходит прямо сейчас. Китайская клиника превратилась в поле для эксперимента, который уже называют сенсацией – именно здесь может случиться то, что было реально лишь на страницах романа Беляева: группа хирургов в эти минуты проводит первую в мире пересадку человеческой головы.
Эти смельчаки поставили на карту и жизнь пациента, и свою репутацию. Руководит ими скандально известный итальянец Серджио Канаверо. Его называют то шарлатаном, то величайшим гением современности. Как бы то ни было, именно этот человек обещает открыть то, что искали и китайские императоры, и английские монархи, и средневековые чернокнижники – дорогу к бессмертию и вечной молодости.
Детали грандиозной операции – строжайшая тайна. До последнего держали в секрете и то, кто именно рискнет отдать свою жизнь во благо науки. Претендентом номер один на пересадку был россиянин – программист Валерий Спиридонов. Диагноз – спинальная мышечная атрофия, он был готов на все, чтобы избавиться от тела, которое полностью обездвижено. Предоставить клинику для проекта согласились в Китае. В распоряжении Канаверо оказались не только операционная, команда врачей, но и пациент из Поднебесной. Тем более что любые эксперименты официальный Пекин поощряет и не скупится на финансовую поддержку. Только шокирующие факты о том, как ищут доноров, в Китае предпочитают умалчивать.
Последний успешный эксперимент Серджио Канаверо, который придали огласке, – пересадка головы обезьяны.
Про опыты на людях Канаверо тоже рассказывал, однако никаких доказательств не предоставлял. В прессу просочились слухи о том, что по его методу голову пересаживали умершему человеку. 18-часовая операция стала последнем шагом на пути к событию, за которым сегодня следит весь мир.
Ассистировать Канаверо взялся ортопед из Поднебесной. Пять лет назад он практиковался в подобных операциях на грызунах – подопытные в итоге могли прожить максимум пару часов, – но он не спешит опускать руки.
Читайте также:


