В какую клинику обратиться при болях в спине

Сначала осмотр, потом МРТ
Большинство болей в спине не требуют дополнительной диагностики в виде компьютерной томографии, рентгена и МРТ. Если боль возникла впервые, имеет умеренную интенсивность, то при грамотном подходе лечится без дополнительного исследования. Достаточно осмотра врача и опроса пациента. В случае подозрения на травму, которая возникла после падения, какого-то агрессивного воздействия и т. д., чаще всего применяется рентгенография, при возможности — компьютерная томография.
Многие уверены, что с болями в спине нужно идти на консультацию к врачу-специалисту уже со снимком МРТ. Однако есть исследования, говорящие о том, что чрезмерная диагностика проблем с позвоночником может затягивать лечение либо вести его в неправильное русло. Например, часть анатомических изменений позвоночника — протрузии, грыжи — могут протекать бессимптомно и никак не беспокоить человека. Однако увидев на МРТ такие изменения, врач начинает их лечить. При этом причиной боли может быть что-то другое. Получается, что врач лечит картинку МРТ, а не пациента и его боль. Поэтому более разумный подход — сделать так, чтобы врач решил, нужно это обследование или нет, и выдал соответствующее направление.
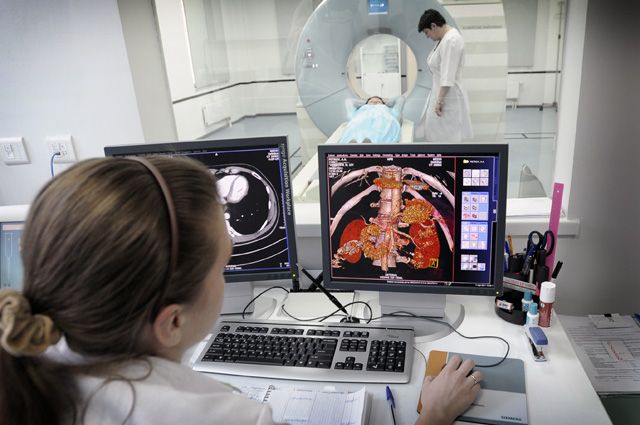
Если же есть подозрения, что боли в спине вызваны именно межпозвонковой грыжей, дегенеративными изменениями позвоночника (остеохондрозом, говоря народным языком), МРТ необходимо. Это метод, который позволяет увидеть позвоночник и окружающие его мягкие ткани в реалистичном виде. При этом картинка МРТ зависит от мощности аппарата, которая определяется силой магнитного поля, измеряемого в Тесла (Тл). При болях в спине рекомендуется выполнение МРТ на высокопольном томографе мощностью не менее 1,5 Тесла. Качественное МРТ увеличивает шансы на то, что врач ничего не пропустит. Так что если имеется выбор, в какой именно клинике делать МРТ, есть смысл предварительно выяснить, каковы возможности предлагаемого диагностического оборудования.

Если не было травмы
Иногда боли в спине вызывают инфекции — спондилиты и спондилодисциты. Это воспаление позвонков и межпозвонковых дисков. Прежде чем назначать пациенту антибактериальную терапию, нужно обязательно подтвердить диагноз на МРТ.
В редких случаях, когда есть подозрения на онкологические проблемы, применяется исследование, которое называется сцинтиграфия — поиск метастазов опухоли в позвоночнике.
Пациентам с остеопорозом может назначаться денситометрия — метод измерения минеральной плотности костей.
Не оправдано при болях в спине выполнение ультразвукового исследования. Позвоночник — достаточно сложная структура, которая включается в себя и кости, и связки, и мягкие ткани, увидеть в ней какие-то патологии с помощью УЗИ практически невозможно: скажем, один специалист может увидеть грыжу, другой нет.
Когда проблема не в спине
Стоит помнить, что боль в спине нередко может быть проявлением заболеваний совсем других органов. Например, как боль в пояснице может ощущаться почечная колика. Нередки случаи, когда пациенты с приема невролога направляются на экстренную консультацию уролога или иногда даже в операционную. Хотя у человека просто болела спина. Однако после исследований выясняется, что у него проблема с мочевыводящей системой.
Боль в спине, которая отражается в область лопатки или грудины, может быть спутана с острым коронарным синдромом или острым инфарктом миокарда. При таком характере болей надо сначала выполнить ЭКГ, чтобы исключить инфаркт. И только после исключения приступать к лечению непосредственно болей в спине. Это ещё один аргумент за то, что не надо сразу бежать на МРТ, как только заболела спина.
Есть и другие патологии, с которыми нужно дифференцировать проблемы с позвоночником. В любом случае не стоит заниматься самолечением. Боль в спине бывает разная. И различной должна быть диагностика. Для пациента 80 лет это одно исследование и схемы лечения, для молодого человека 20 лет — совершенно другое. В любом случае диагностика — это вотчина врача, а не пациента.
Боль в спине – рядовое явление, с которым сталкивается с определенной периодичностью каждый человек. Повышенные физические нагрузки, переохлаждение, беременность, длительное сидение за компьютером, работа, связанная с постоянным пребыванием на ногах и куча других причин могут провоцировать возникновение дискомфорта в спине.

К кому обращаться при боли в спине
В подавляющем большинстве случаев дискомфорт в спине является признаком заболеваний позвоночника и окружающих его структур. Поэтому в первую очередь следует обращаться к:
- вертебрологу;
- спинальному хирургу;
- ревматологу;
- ортопеду-травматологу;
- неврологу.
Все эти специальности перекликаются между собой и частично взаимозаменяемы. Поэтому одно и то же заболевание может успешно диагностировать и лечить, например, ревматолог и вертебролог или вертебролог и невролог.

Это специалист достаточно широкого профиля, занимающийся диагностикой и лечением болезней позвоночника и связанных с ним органов и тканей, в том числе стеноза позвоночного канала, остеохондроза , спондилолистез а, сколиоза, радикулита и т. д.
Консультация доктора этой специальности будет лучшим вариантом при возникновении болевого синдрома впервые. Именно он сможет досконально разобраться в ситуации и определить его характер. Также записаться на прием к вертебрологу следует при:
- регулярных болях в спине;
- ограничении подвижности;
- дискомфорте во время ходьбы;
- прострелах в ногах;
- чувстве сдавления по бокам;
- дрожи в конечностях
- слабость в руках и ногахи пр.
Это врач, к сфере деятельности которого принадлежат диагностика и лечение заболеваний суставов и соединительной ткани. Поэтому его консультация нужна, если подозревается или ранее были диагностированы подагра, ревматоидный артрит, болезнь Бехтерева, ревматизм, васкулиты.
Помощь ревматолога нужна при:
- возникновении скованности в суставах утром после сна и ее постепенное исчезновение после начала движения;
- отечности в проекции сустава, межпозвоночного диска;
- дискомфорте в одной точке, усиливающемся после физических нагрузок;
- слабости в конечностях.
Специалист, занимающийся лечением последствий травм, врожденных патологий и приобретенных деформаций позвоночника. Его консультация будет полезной при:
- появлении болей после удара или действия другого травмирующего фактора;
- отсутствии ощущения полного восстановления после травмы;
- нарушении осанки;
- быстрой утомляемости;
- изменении нормальных очертаний спины, появлении отсутствовавших ранее выпуклостей или впадин и пр.
Ранее называемый еще невропатологом, этот доктор специализируется на диагностике и лечение заболеваний нервной системы. Он способен точно определить источник боли, обнаружить любые поражения нервных окончаний, начиная от воспалительных процессов и заканчивая компрессией другими структурами.
С консультации невролога можно начинать поиск причины появления дискомфорта в спине. Также записаться к нему на прием стоит, если это дополняется:
- частыми головными болями;
- мигренями;
- головокружениями;
- потерей сознания;
- нарушением координации движения;
- слабостью в мышцах;
- нарушениями речи.
Благодаря помощи невролога при длительных, изнуряющих болях в спине удается предотвратить образование болевого очага в головном мозге и обусловленных этим осложнений.
Конечно, всегда можно получить консультацию терапевта. Но это будет только напрасной тратой времени и сил. Терапевт на основании жалоб пациента только сможет направить его к более узкому специалисту – одному из перечисленных выше. Поэтому посещение терапевта оправдано только в том случае, когда абсолютно не ясно, к какому врачу стоит идти и требуется собрать анамнез. А лучше сразу сделать МРТ, и тогда все сомнения рассеются, и станет очевидным, консультация какого врача нужна.
Врачи смежных сфер
Боли в спине не всегда являются признаком возникновения нарушений именно в позвоночнике или мышцах. Иногда причина кроется в нарушении работы других органов, не имеющих к спине никакого отношения. Поэтому, если ревматолог или ортопед не нашли серьезных отклонений, пациенту рекомендуется обратиться к другим специалистам.
В связи с особенностями иннервации внутренних органов нарушения в их работе, воспалительные процессы и другие факторы могут приводить к возникновению болевого синдрома не только в очаге поражения, но и по ходу иннервирующих их нервов. Поэтому в определенных случаях патологии органов мочеполовой, пищеварительной систем приводят к дискомфорту в спине.
Для их обнаружения и подбора правильной тактики терапии требуются консультации:
- гинеколога – женский доктор может обнаружить эндометриоз, миому, воспалительные и другие заболевания половых органов, при которых боли часто склонны иррадиировать в поясницу;
- уролога – осуществляет диагностику и лечение не только заболеваний органов мужской половой системы, но и нарушений в работе почек, мочевого пузыря у представителей обоих полов (мочекаменная болезнь часто сопровождается сильными болями в пояснице);
- гастроэнтеролога – сможет диагностировать заболевания органов желудочно-кишечного тракта, провоцирующие боли в спине;
- кардиолога – консультация поможет точно установить, не вызван ли дискомфорт в спине проблемами с сердцем, так как они очень часто проявляются подобным образом;
- эндокринолога – поможет обнаружить нарушения в обмене веществ и вызванный этим остеопороз.
Что нужно взять с собой на прием
Чтобы консультация была максимально информативной для пациента, врачу необходимо предоставить все имеющиеся на руках медицинские документы, особенно касающиеся хронических заболеваний. Также следует взять с собой (если есть):
- результаты анализов;
- рентгеновские снимки;
- выписки из истории болезни при проведении хирургического лечения, получении травм;
- результаты МРТ, КТ, УЗИ.
Это позволит врачу изначально более детально понять суть проблемы и сразу подобрать начальную терапию. Ее характер в дальнейшем может корректироваться и уточняться. Также для получения полной картины доктор может рекомендовать другие методы диагностики.

Методы диагностики причин боли в спине
Чтобы точно установить причину дискомфорта, в зависимости от особенностей клинической картины врач назначает комплекс диагностических исследований, в состав которого могут входить:
- МРТ – основной метод диагностики заболевания позвоночника, поэтому обычно он назначается больным в числе первых;
- рентген – применяется для оценки состояния костей;
- УЗИ – позволит визуализировать структуру и строение внутренних органов, суставов;
- КТ – дает исчерпывающие данные о состоянии костной ткани;
- ОАК – позволяет обнаружить признаки воспалительных процессов;
- биохимический анализ крови – показывает наличие типичных для конкретного заболевания маркеров.
На основании полученных результатов можно не только судить о природе возникающих болевых ощущений, но и необходимости экстренной хирургической помощи пациенту. Ведь некоторые болезни имеют скудную клиническую картину, но при этом несут серьезную угрозу жизни человека, к примеру, онкологические.
Когда консультация врача нужна в экстренном порядке
В ряде случаев при болях в спине с обращением за медицинской помощью медлить нельзя. Речь идет о:
- хронических болях;
- прострелах;
- регулярном возникновении болевых ощущений после физической нагрузки;
- сохранении дискомфорта без улучшений на протяжении 3–5 дней;
- отсутствии облегчения в состоянии покоя;
- возникновении чувства онемения в руках, ногах или лице;
- иррадиации болевых ощущений в ноги, ягодицы, бедра, промежность;
- присутствии давящей боли внутри;
- лихорадке;
- нарушениях дыхания;
- боли в груди;
- ограничении подвижности.
Эти симптомы могут быть признаками серьезных нарушений, требующих неотложной помощи.
Почему важно не заниматься самолечением
Поскольку в подавляющем большинстве случаев причины дискомфорта кроются в заболеваниях позвоночника, использование средств для местного применения с обезболивающим эффектом на время приглушает их симптоматику и вызывает у больного ложное ощущение нормализации состояния. Такой подход чреват развитием осложнений, ведь дискомфорт чаще всего является следствием:
- Остеохондроз а – дистрофически-дегенеративное заболевание, при котором межпозвоночные диски постепенно разрушаются. Это приводит к формированию протрузий и грыж, а также ряду других осложнений.
- Межпозвоночных грыж – патологическое выпячивание межпозвонкового диска может представлять серьезную угрозу, особенно при его секвестрации. Поскольку новообразование оказывает давление на окружающие ткани, в числе которых могут оказаться нервные корешки, кровеносные сосуды, спинномозговой канал, возникает сильный болевой синдром. При длительном невмешательстве возможно развитие инсульта в результате сильного нарушения кровоснабжения головного мозга.
- Сколиоза – диагностируемое чаще всего в детском возрасте заболевание. С течением лет может прогрессировать и провоцировать смещение внутренних органов и нарушение их функционирования. Чаще всего страдают сердце и легкие. В запущенных случаях помочь больному можно только хирургическим путем.
Подобным образом проявляется спондилез, спондилоартроз и другие патологии, способные приводить к инвалидизации.
Единственным случаем, когда умеренные, ноющие боли в спине можно считать физиологическими, является беременность. Но и в этом случае после родов стоит перестраховаться и посетить специалиста. Ведь сильное увеличение нагрузки на позвоночник и продолжительное ее сохранение может дать старт развитию патологических изменений в его хрящах, т. е. провоцировать развитие остеохондроза , протрузий и грыж.
Если диагностировать эти отклонения на ранних стадиях с ними можно быстро справиться посредством консервативной терапии. Если же запустить болезнь и глушить ее проявления обезболивающими, возможны необратимые изменения или развитие состояний, в которых привести к улучшению и устранению угрозы для здоровья или даже жизни способно только хирургическое вмешательство.
Лечение болей в спине
После точного определения причины, что провоцирует дискомфорт, врач первоначально назначает консервативную терапию. Обычно она носит комплексный характер и включает прием ряда индивидуально подобранных лекарственных средств из числа:
- НПВС;
- кортикостероидов;
- миорелаксантов;
- антидепрессантов;
- средств для местного применения.

При сильном болевом синдроме в условиях клиники может быть сделана блокада. Суть процедуры состоит во введении растворов анестетиков в определенные точки. Это позволяет блокировать передачу болевых импульсов и приводит к нормализации состояния за 2–5 минут.
С целью повышения эффективности медикаментозной терапии больным дополнительно назначается курс физиотерапевтических процедур, мануальная терапия, занятия лечебной физкультурой и ношение ортопедических бандажей. Они помогают снизить нагрузку на позвоночник, улучшить кровообращение, ускорить процессы регенерации и уменьшить выраженность болей.
В большинстве случаев ЛФК отводится весомая роль в лечении, поэтому пренебрегать ежедневными занятиями не стоит. Но только специалист, которому точно известен диагноз, может разработать комплекс упражнений, приносящий пользу, а не вред. В отдельных ситуациях занятия ЛФК противопоказаны. Поэтому не стоит самостоятельно пытаться улучшить состояние физическими упражнениями.
При обнаружении тяжелых патологий в отдельных случаях пациенты срочно госпитализируются с целью тщательного медицинского контроля над их состоянием или проведения хирургического вмешательства.
Хирургическое лечение при болях в спине
При неэффективности консервативной терапии или обнаружении ряда отклонений от нормы пациентам может быть рекомендована операция. Хирургическое лечение показано при:
- увеличивающихся грыжах межпозвонковых дисков и сдавлении ими спинномозгового канала, нервных корешков и пр.;
- секвестрированных грыжах;
- переломах позвоночника;
- стенозе позвоночного канала;
- гемангиомах;
- нестабильности позвоночно-двигательного сегмента позвоночника;
- тяжелых формах спондилоартроза;
- синдроме конского хвоста ;
- сколиозе 3–4 степени;
- новообразованиях;
- нарушении работы тазовых органов и других случаях.

Выполнение операции – задача спинального хирурга. Этот специалист владеет методиками хирургического лечения самых разнообразных заболеваний позвоночника и головного мозга. Он может устранить деформации, компрессию нервных корешков, кровеносных сосудов, ликвидировать врожденные аномалии и новообразования любой природы.
Хирургия при болях в спине
В арсенале спинальных хирурговприсутствует огромное многообразие различных методик, благодаря применению которых можно устранить практически любые нарушения. Операции могут производиться задним доступом (со стороны спины), боковым (применяется при операциях на шее) и передним (доступ к позвоночнику обеспечивается путем проникновения к нему через брюшную полость).

Для каждого пациента вид доступа и методика проведения операции выбираются индивидуально. Это могут быть:
- Дискэктомия – хирургическое вмешательство на межпозвоночном диске, предполагающее удаление грыжи или всего диска открытым способом, через небольшой разрез (микродискэктомия) или эндоскопическим методом. Благодаря ему устраняется давление патологически измененного хряща на нервы, что приводит к устранению болевого синдрома и нарушений подвижности.
- Чрескожные методы лечения межпозвоночных протрузий – хирурги способны добиться уменьшения размеров патологического выпячивания только путем введения тонкой иглы в пораженный межпозвоночный диск. Через нее в толщу пульпозного ядра погружается световод или специальный электрод. Они создают тепловую энергию или облако холодной плазмы, которые приводят к склерозированию части студенистого ядра и уменьшению размеров диска. К числу таких методов принадлежат холодноплазменная, лазерная и радиочастотная нуклеопластика.
- Ламинэктомия – удаление части позвонка и его дужки над спинномозговым корешком. Метод позволяет увеличить свободное пространство вокруг нерва, что приведет к улучшению его кровоснабжения, ликвидации отечности периневральной оболочки и как следствие уменьшению компрессии.
- Спондилодез – метод, подразумевающий удаление межпозвоночного диска и соединение позвонков пораженного сегмента между собой, в результате чего они полностью сращиваются. Это приводит к стабилизации позвоночно-двигательного сегмента, устраняет патологическую подвижность позвонков и предотвращает травмы.
- Вертебропластика – малоинвазивный метод лечения компрессионных переломов, гемангиом и некоторых других опухолей, остеопороза позвоночника, подразумевающих заполнение дефекта костным цемент ом. Он вводится в необходимую область посредством тонкой иглы. Процедура может проводиться под местной анестезией и отличается коротким восстановительным периодом.
- Эндопротезирование межпозвонкового диска – при сильном разрушении хрящевой ткани возможна замена дисков искусственными имплантатами. Они обладают хорошими биомеханическими свойствами и выдерживают большие нагрузки.
- Операции по коррекции искривлений (деформаций) позвоночника – при сколиозе с целью выравнивания позвоночного столба применяются металлические конструкции. Они бывают разных типов и требуют применения различных способов монтажа. Металлоконструкции устанавливают по всей сколиотической дуге и позволяют добиться существенного выравнивания позвоночника.

Стоимость таких операций рознится в достаточно широких пределах. Наиболее высокими ценами отличаются микрохирургические вмешательства и операции, предполагающие установку имплантатов или дорогих фиксирующих конструкций.

Наша клиника специализируется на лечение заболеваний позвоночника, неврологических нарушений и ряда других патологий. У нас вы не только можете получить консультацию высококвалифицированных врачей, но и быстро пройти все необходимые в конкретном случае диагностические мероприятия на оборудовании последних поколений. Мы сможем точно определить причину болей и подобрать оптимальную тактику лечения, что обеспечит наступление улучшения состояния и достижение стойкой ремиссии.
При наличии показаний вы сможете получить помощь профессиональных спинальных хирургов в лучших клиниках столицы. Наши хирурги имеют большой практический опыт, регулярно повышают свою квалификацию и осваивают передовые методики оказания хирургической помощи больным с разными диагнозами.
| Услуга | Цена, руб. |
|---|---|
| Бэк-Лайф терапия | 500 |
| Лечение болевых синдромов позвоночника | 2000 |
Боль в спине — частый симптом множества заболеваний, в основном опорно-двигательного аппарата. Это признак поражения костных структур, межпозвоночных дисков, связочного аппарата, спинного мозга, органов малого таза, брюшной полости, нервов, мышц, кожи. При перечисленных патологиях боль локализуется в нижней части спины.
Если болезненные ощущения отмечаются в верхней части спины, это повод заподозрить заболевания аорты, наличие онкологических новообразований в грудной клетке, воспалительное поражение позвоночника.
Симптом возникает при повреждении связочного аппарата, суставов позвоночника после подъема тяжестей, резких поворотов, вследствие длительного сидения при искривленном позвоночнике (сколиоз). Также часто причиной боли становится межпозвоночная грыжа. К заболеваниям и патологическим состояниям, которые проявляются болевым синдромом в спине, относятся:
- остеохондроз;
- травматическое повреждение (растяжение, надрыв связок, разрыв мышц);
- метастатические поражения позвоночника, спинного мозга;
- поясничный стеноз позвоночного канала;
- аневризма аорты;
- кокцигодиния;
- анкилоз;
- дегенеративные поражения межпозвоночных дисков;
- эндометриоз;
- мочекаменная болезнь;
- заболевания почек;
- артрит (псориатический, реактивный);
- ишиас;
- опоясывающий лишай;
- радикулит.
Также боль в спине наблюдается при беременности вследствие большой нагрузки на поясничный отдел позвоночника.
Диагностические исследования
Первичную диагностику проводит, как правило, терапевт. На основании анализа клинических симптомов, проведения объективного осмотра, оценки симптома Пастернацкого он ставит предварительный диагноз. После этого пациент направляется к неврологу, вертебрологу, травматологу, нефрологу, гинекологу, инфекционисту.
Для полного обследования назначается:
- ультразвуковое исследование органов малого таза, брюшной полости, забрюшинного пространства;
- допплерография;
- компьютерная, магнитно-резонансная томография;
- рентгенография позвоночника;
- электронейрография;
- электромиография;
- лабораторные исследования крови, мочи (позволяют исключить заболевания почек).
Основные этапы лечения
План лечения составляет врач на основании результатов диагностики. Если причина боли — в почечной патологии, назначаются антибактериальные средства, сосудистые, противовоспалительные препараты. Хороший эффект дают фитопрепараты — Фитолизин, Канефрон и др.
Если боль стала следствием патологии опорно-двигательного аппарата, следует ограничить физическую активность, избегать подъема тяжестей, использовать корсет.
Для уменьшения болевых ощущений применяются нестероидные противовоспалительные средства (Диклофенак, Мовалис) в виде мазей, растворов для внутримышечного введения, таблетированных форм. Также назначаются блокады с местными анестетиками.
При чрезмерной зажатости мышц используются миорелаксанты (Мидокалм), которые устраняют мышечный спазм. При поражении хрящевой ткани назначаются хондропротекторы, что позволяет затормозить деструктивный процесс, стимулировать регенерацию.
Также широко применяются физиотерапевтические процедуры, ЛФК, мануальная терапия, иглорефлексотерапия.
Осложнения
Боли в спине опасны тем, что без выявления основного заболевания, их вызвавшего, оно будет и дальше прогрессировать. Поздно начатое лечение или его отсутствие чреваты возникновением кровотечения при повреждении стенки аорты, почечной недостаточности, ущемлением спинного мозга, корешков нервов с появлением неврологической симптоматики.
Боль в спине или дорсалгия — главная причина снижения качества жизни людей в России и во всем мире. По частоте обращений за медицинской помощью она уступает только простудным заболеваниям и травмам. И действительно, от болей в шее, между лопаток или в пояснице бы раз в жизни страдал почти каждый из нас.
Что такое боль и почему ее нельзя терпеть
Боль — это реакция организма в ответ на развитие болезни. Она никогда не появляется просто так.
![]()
Врачи выделяют два основных механизма развития болей:
– ноцицептивный — при раздражении болевых рецепторов в поврежденных органах и тканях;
– нейропатический — при нарушении работы нервов, головного или спинного мозга.
В обоих случаях боль — это следствие заболевания или травмы.
От позвоночника и мышц, которые его поддерживают, зависит возможность человека стоять, ходить, наклоняться, двигать руками в полном объеме. Появление болей в этой области может угрожать потерей жизненно важных функций.
Болит спина? Значит организм подает сигнал, что есть некая проблема и ему нужна помощь! Болевые ощущения в области шеи, лопаток, поясницы могут сопровождать заболевания позвоночника, мышц и связок туловища, а также внутренних органов.
Кроме неприятных ощущений, боль влияет на давление, пульс и уровень гормонов, ограничивает подвижность тела.
Чем дольше человек мучается от болей, тем сильнее у него меняются физиологические параметры и психоэмоциональный настрой.
Часто боль проходит сама собой или после приема таблеток. Она исчезает в среднем через месяц у 75–90% пациентов, даже если ничего не делать для ее снятия. Поэтому многие недооценивают опасность дорсалгии и не обращаются к врачу.
Но без лечения основного заболевания обострение болей перейдет в ремиссию и как только появится фактор риска, она вернется. Обезболивающие лекарства тоже не действуют на причину заболевания — они лишь на время устраняют его проявления.
В результате основное заболевание прогрессирует, работоспособность человека снижается вплоть до полной утраты и качество жизни ухудшается.
Факторы риска обострения боли в спине
Боль в спине — это не болезнь, а лишь ее проявление. Она может исчезать сама собой, даже без лечения. Но если не устранить первопричину болей, скорее всего приступы будут повторяться.
![]()
Врачи установили факторы, которые могут спровоцировать боли внизу спины и других ее частях:
1. Механизация и автоматизация рабочих процессов. Машины и роботы избавили человека от тяжелого физического труда. Вместе с тем практически исчезла естественная нагрузка на позвоночник и мышцы, что ведет к их слабости и предрасположенности к заболеваниям и травмам.
2. Телефон, интернет, дистанционные пульты и другие средства связи. Злоупотребление этими вещами снижает двигательную активность человека. Зачем вставать и куда–то идти, если можно нажать на кнопку и получить желаемое — пообщаться с близкими, заказать еду домой, переключить ТВ–канал и т.п.
3. Личные автомобили и общественный транспорт. Возможность добраться до любой точки мира превратилась в неспособность пройти пешком пару остановок.
4. Ожирение. Лишний вес негативно действует на позвоночник и суставы — способствует их перегрузке и разрушению.
5. Вредные производственные факторы. Работа в неблагоприятных условиях (вибрация, шум, электромагнитное излучение, холод, сквозняки) приводит к развитию профессиональных заболеваний опорно–двигательного аппарата и внутренних органов, которые могут стать источниками болей в спине.
6. Рутинная работа. Повторение однообразных, монотонных движений и пребывание подолгу в вынужденной позе (работа кассиров, учителей, фасовщиков, компьютерщиков и т.п.).
7. Сидячий образ жизни. Офисные работники, школьники, студенты проводят в сидячем положении большую часть дня. Это снижает мышечный тонус и способствует нарушениям осанки.
8. Работа, связанная с высокими психоэмоциональными нагрузками и ответственностью. Руководящие работники, педагоги, диспетчера, банковские служащие, медики, сотрудники правоохранительных органов, водители — все они подвержены хроническому стрессу, который может сработать, как спусковой крючок для развития любого заболевания и болей.
9. Несоответствие между физическими возможностями организма и нагрузкой на него. Сверхнагрузки ведут к мышечному перенапряжению и повышенной травмоопасности. Спортсмены и те, чья работа связана с тяжелым физическим трудом (строители, грузчики, шахтеры и т.д.) часто работают на пределе физических возможностей и подвержены риску появления болей мышц спины и позвоночника.
Все эти факторы способствуют снижению активности, нарушению двигательных стереотипов и психоэмоциональному перенапряжению человека. Чем чаще они на него воздействуют, тем больше он подвержен болям в области позвоночника.
Виды болей в спине и при каких заболеваниях они бывают у взрослых и детей
Боль — это субъективное ощущение. Для удобства ее описания врачи используют несколько характеристик.
![]()
По локализации часто болят мышцы спины:
– в шее;
– между лопаток;
– в пояснице;
– копчик и около него;
– ягодицы.
Боль внизу спины (между 12 парой ребер и ягодичными складками) еще называют люмбалгией. Она встречается чаще других, возникает в основном после переохлаждения, резких движений туловища, поднятия тяжестей.
По течению боль бывает:
– острой — длится до 12 недель;
– хронической — длится 12 недель и дольше.
В зависимости от причины:
— Неспецифические — характерны для 85–90% пациентов. Источниками таких болей могут быть: капсулы суставов позвоночника, мышцы, связки, фасции, межпозвоночные диски, позвонки.
— Специфические — до 5% случаев. Их причина — это какое–либо серьезное состояние: опухоль, метастазы, остеомиелит, перелом позвоночника или заболевание внутренних органов, которые сопровождаются болями.
— Возникшие в результате радикулопатии и стеноза поясничного канала — встречаются в 7–10% случаев. Связаны с поражением корешков спинного мозга или сужением его канала.
Среди заболеваний, которые сопровождаются болями в спине, есть те, что непосредственно связаны с позвоночником и мышечным корсетом, и те, что не имеют к ним прямого отношения:
– дегенеративные изменения в позвоночнике (грыжи и протрузии дисков, остеохондроз, спондилез и др.);
– миофасциальный болевой синдром — появление в мышцах болезненных уплотнений;
– радикулопатии;
– фасеточный синдром — нарушение функции межпозвоночных суставов;
– сужение позвоночного канала;
– искривления позвоночника (сколиозы, патологические лордозы, кифозы);
– травмы и их последствия (переломы, ушибы, вывихи, родовая травма и др.);
– хирургические операции;
– заболевания внутренних органов (ишемия сердца, почечная колика).
У детей и подростков болит спина в результате:
– травм и их последствий, например, после падений во время игр или родовых травм;
– нарушений осанки на фоне гормональной перестройки;
– врожденных аномалий позвоночника и его структур.
У взрослых болят мышцы спины в результате:
– возрастных разрушений и изменений позвоночника и его структур;
– перестройки организма во время беременности;
– остеопороза;
– занятий спортом;
– перенесенных травм и операций;
– работы в неблагоприятных условиях.
Сложность ведения пациентов с болью в том, что часто специалисты ищут ее причину в позвоночнике или окружающих его мышцах и нервах, а не во всем организме. Для снятия этих болей они часто проводят лечебные мероприятия только в области позвоночника: блокады, массаж, хирургические операции.
Причина дорсалгии может быть связана с внутренними органами, эмоциональным состоянием, перенесенными операциями, стрессом, очагом воспаления в организме. Если упускать это из виду, то она плохо поддается лечению.
Диагностика
– наличие опухолей;
– потеря веса без видимой причины;
– длительный прием кортикостероидов;
– травма;
– возраст, моложе 20 или старше 50 лет;
– остеопороз;
– появление болей в покое, по ночам;
– жар;
– тазовая дисфункция (недержание);
– нарушения походки;
– симптомы очагового поражения нервной системы (параличи, судороги, припадки, потеря чувствительности, координации и др.).
Поэтому врачу необходимо подробно опросить и осмотреть пациента с болью, при необходимости провести дополнительные исследования.
![]()
Остеопатический подход при болях отличается от традиционного, ведь остеопат ищет причину болезни во всем организме, а не только в позвоночнике. Его интересует абсолютно все о жизни пациента — как протекала беременность его матери, как прошли роды, что за травмы и болезни он перенес, какой образ жизни ведет — все это может иметь отношение к заболеванию.
Лечение
К какому врачу обращаться, если болит спина? Что делать, чтобы избавиться от болей навсегда?
Задачи любого врача при обращении к нему пациента с болями:
— Не пропустить красные флаги.
— Улучшить его качество жизни.
— Восстановить работоспособность.
— Не навредить.
Общие принципы лечения дорсалгии — это донесение до пациента основных причин ее появления и важности адекватной физической нагрузки. Он должен остерегаться факторов риска, вести активный образ жизни и избегать длительного постельного режима даже в случае возникновения болей.
Патогенетически лечение болей направлено на снятие воспаления, нормализацию мышечного тонуса и восстановление кровоснабжения в тканях.
Для этого традиционная медицина использует лекарства, физиотерапию и хирургические операции. Но не один из этих способов не эффективен на 100%, потому что:
1. Они лечат симптомы, а не заболевание. Например, с помощью таблеток можно снять спазм, воспаление в тканях и болезненность, но нельзя убрать источник этих симптомов, а значит они вернутся снова.
2. Они не всегда могут найти истинную причину болей. Заболевания позвоночника и мышц — это далеко не все возможные причины болей в спине. Часто они скрываются в органах, не связанных напрямую с позвоночником. Например, боли внизу спины могут быть вызваны опущением внутренних органов и растяжением связок, которые их поддерживают и крепятся к поясничным позвонкам.
Остеопатия, в отличие от традиционной медицины, рассматривает организм, как единое целое. Ее методы диагностики и лечения направлены на поиск и устранение первопричины болей и возвращение здоровья пациенту за счет мобилизации его собственных сил, без использования лекарств и хирургических инструментов.
![]()
Остеопатия не конкурирует с традиционной медициной, а дополняет ее, поэтому интерес к ней в последние годы растет.
Остеопатия в комплексе с ЛФК помогает нашим пациентам устранить первопричину их заболеваний, восстановить подвижность, работоспособность, избавиться от болей и вернуть нормальное качество жизни.
Заключение
С болями в спине хотя бы один раз в жизни сталкивался каждый из нас. Особенно те, кто подвержен действию предрасполагающих факторов. Многие не понимают, что боль — это опасно. Просто отлеживаются в постели или пригоршнями пьют обезболивающие. В результате болезненные приступы возникают чаще, длятся дольше и купируются сложнее.
Человек с больной спиной не может жить полноценной жизнью, нормально работать, а в особенно тяжелых случаях — даже обслуживать себя. Поэтому будьте внимательны к своему здоровью и обращайтесь за помощью вовремя.
Читайте также:


