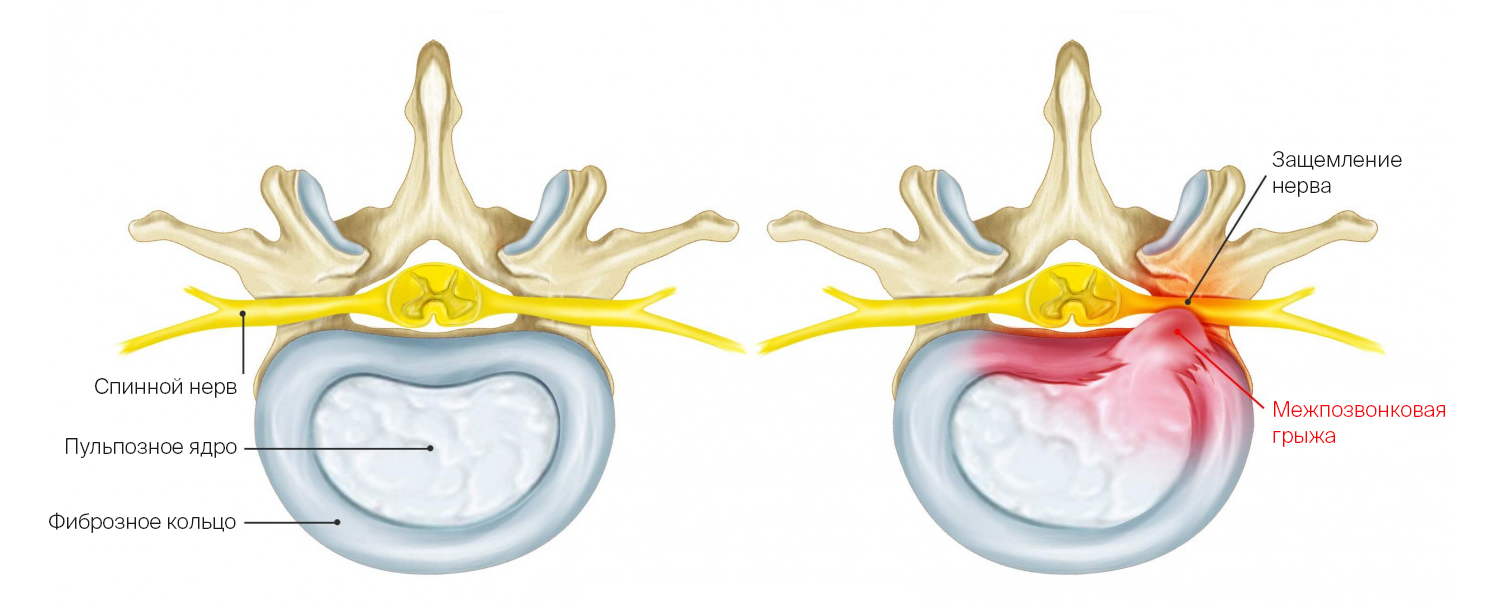
Вертебра при межпозвоночной грыже
Почему болит спина? Этот вопрос мучает множество людей разного возраста. По статистике каждый второй человек рано или поздно сталкивается с проблемами, связанными с болями в спине. Причиной этому очень часто становится такое заболевание как остеохондроз и его самая распространенная и тяжелая форма - межпозвоночная грыжа.





Межпозвонковая грыжа (грыжа межпозвонкового диска) — это смещение пульпозного ядра межпозвонкового диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе.
Причины появления межпозвоночных грыж.
- различного рода нарушения в обменных процессах,
- травмы, это может быть сильный удар, направленный в спину или падение на нее.
- инфекции и нарушение осанки.
- показатели массы тела, превышающие норму,
- различного масштаба искривления позвоночника,
- внезапный поворот корпусом тела в сторону
Симптомы межпозвоночной грыжи пояснично - крестцового отдела позвоночника.
- регулярные боли в зоне проекции пораженного диска, усиливающиеся при нагрузке;
- боль, иррадиирующая в ягодицу, по задней, задненаружной поверхности бедра и голени на стороне поражения (ишалгия),
- онемение и покалывание в области пораженных корешков, слабость в нижней конечности;
- слабость и нарушение чувствительности в обеих ногах;
- нарушение функций тазовых органов — мочеиспускания, дефекации и потенции, онемение в перианогенитальной области.
Симптомы межпозвонковой грыжи в шейном отделе позвоночника.
- регулярные боли, отдающие в плечо или руку
- головокружение
- подъёмы артериального давления
- сочетание головных болей с подъёмами артериального давления и головокружением
онемение пальцев рук.
Симптомы межпозвонковой грыжи в грудном отделе позвоночника.
- постоянные боли в грудном отделе при работе в вынужденной позе
- сочетание болей в грудном отделе позвоночника со сколиозом или кифосколиозом
Лечение межпозвонковой грыжи.
Межпозвоночная грыжа очень серьёзное заболевание, к которому нельзя относится легкомысленно! На сегодняшний день в современной медицине существует два подхода к лечению межпозвоночной грыжи - хирургический и консервативный.
Хирургический вид лечения помогает быстро избавиться от боли, но применяется только в том случае, когда другие способы лечения не принесли результата. В некоторых случаях приходится делать повторные операции. Хирургическое лечение межпозвоночной грыжи должно рассматриваться только как крайняя мера, и только после безуспешных попыток консервативного лечения., которое не смогло взять под контроль болевой синдром.
Поэтому важно начинать лечиться на ранних стадиях, используя консервативные средства: лекарства, массаж, гимнастику и, конечно, физиотерапию, где современная медицина все чаще отдает предпочтение.
В большинстве случаев симптомы межпозвоночной грыжи стихают в течение шести недель после их появления, наступает ремиссия и хирургическое вмешательство не требуется.
Метод динамической электронейростимуляции (ДЭНС) относится к методам электрорефлексотерапии (Регистрационное удостоверение Федеральной службы по надзору в сфере здравоохранения и социального развития РФ № ФС-2005/004 от 04 марта 2005 г.). Метод может быть рекомендован в комплексном лечении болевых синдромов позвоночника, так как в механизме действия имеет обезболивающий, противовоспалительный, антиспастический, сосудистый, противоотечный, иммуномодулирующий, стресслимитирующий, трофостимулирующий, общерегуляторный эффекты.
В основе ДЭНС-терапии лежит воздействие на биологические активные зоны с помощью нейроимпульса. В результате лечения практически все больные получают положительный терапевтический эффект.
Для лечения межпозвонковой грыжи в домашних условиях и медицинских учреждениях Корпорация ДЭНАС МС предлагает несколько аппаратов на выбор:

1) Комплект аппарат НейроДЭНС - ПКМ + аппликаторы
Аппарат имеет специализированные программы "Боль", "Боль сильная", "Спина" и все необходимые лечебные частоты для лечения заболевания.
Грыжа позвоночного диска – патологическое состояние, при котором разрывается фиброзное кольцо, и пульпозное ядро выходит наружу. Оно может зажимать нервные ткани, провоцировать гипертонус мускульного корсета, вызывать боль во время обострений.
Состояние опасное, способно вести к тяжелым последствиям, потому его нужно незамедлительно лечить. В материале рассмотрено, как осуществляется терапия при острой и хронической форме течения патологии.
Какой врач лечит?
Что делать при появлении подозрений на формирование грыжи?
Самолечением заниматься запрещено – необходимо незамедлительно обратится к врачу. но перед этим важно точно определить, какой врач лечит патологию.
Хорошо, если удастся обратиться к вертебрологу, так как он осуществляет комплексное обследование, лечение спины. Но принимают такие специалисты не во всех клиниках. Ортопеды также могут назначить терапию, но в большинстве случаев ее осуществляют совместно невролог и хирург. Основным лечащим врачом является невролог.
Не стоит обращаться к мануальному терапевту для снятия патологической симптоматики. Его сеансы может назначить только лечащий врач – невролог. В противном случае такие сеансы способны навредить.

Можно ли вылечить полностью?
Лечится ли грыжа поясничного отдела полностью? Полное излечение возможно только после проведения хирургического вмешательства, предполагающего замену позвоночного диска, так как иначе целостность разрушенного фиброзного кольца качественно устранить невозможно.
Но без операции, с применением консервативной терапии, удается добиться длительной ремиссии, редких, непродолжительных, невыраженных обострений, остановки прогрессирования патологического процесса, что является хорошим результатом.
Способы лечения
Все подходы к лечению данной патологии разделяются на консервативные, т. е. не требующие хирургического вмешательства, и радикальные (предполагающие проведение операции). Первый тип терапии проводится чаще всего, предполагает использование медикаментозных, физиотерапевтических, дополнительных альтернативных методик, массажа, мануальной терапии, лечебной физкультуры на тренажерах. Наиболее целесообразный подход определяется врачом.

Консервативное лечение межпозвоночной грыжи поясничного отдела проводится наиболее часто. Это связано с тем, что оперативное вмешательство сложное, дорогостоящее, требует длительного реабилитационного периода, потому врачи пытаются избегать его так долго, как возможно. В ходе консервативной терапии удается добиться продолжительной ремиссии, остановки прогрессирования патологического процесса.
Как лечить грыжу поясничного отдела без операции? Применение лекарственных средств наиболее целесообразно, эффективно. Препараты снимают боль, воспаление при обострениях, замедляют прогрессирование патологического процесса. Применяется несколько типов препаратов:
- Обезболивающее при грыже поясничного отдела – это нестероидные противовоспалительные препараты (Ибупрофен, Нурофен), анальгетики (Анальгин). Первые снимают боль, воспаление, почти не имеют противопоказаний, тогда как вторые более вредны, но эффективнее с точки зрения снятия боли;
- Блокада позвоночника – введение непосредственно в спинномозговой канал/эпидуральную область анестетика местного действия (Новокаина, Лидокаина). Оказывается длительный (несколько дней) обезболивающий эффект, снимающий самую сильную боль;
- Миорелаксанты (Папаверин, Но-шпа, Миолгин) снимают спазм, гипертонус мышц, который сам по себе причиняет боль, а также способствует компрессии не6рвной ткани. Явление часто сопутствует грыжи, так как таким способом мышечный корсет стремится снять нагрузку с пораженного диска;
- В форме уколов, чаще всего, назначаются НПВС (Диклофенак) – так они наиболее эффективны. Применяется одна инъекция в стуки на протяжении не более трех дней, после чего нужно перейти на пероральную форму приема (таблетки);
- Мази с НПВС в составе применяются в качестве дополнительного метода, наносятся 3-4 раза в сутки на пораженное место на всем протяжении лечения, снимают боль. Назначают Найз Вольтарен, Диклдофенак.
Реже НПВС назначают в виде ректальных свечей при противопоказаниях к использованию таблеток (Индометацин).

Физиотерапия – воздействие непосредственно на ткани, косвенно влияющее на состояние опорно-двигательного аппарата. Назначается врачом как во время ремиссий для профилактики, так и на стадии обострения. Наиболее часто применяются следующие способы:
- Ударно-волновая терапия при ПГ – специфический мало распространенный метод, показанный при грыжах, заключающийся в дозированном поступлении в ткани излучения;
- Иглорефлексотерапия – прицельное воздействие на аккупунктурные точки, улучшающее кровообращение, снимающее боль, гипертонус. Показано в период ремиссии;
- Электрофорез – помещение пациента в ванну с раствором препарата, где под воздействием минимального электрического тока повышается восприимчивость тканей. Препарат проникает в них глубже и накапливается, благодаря чему лучше действует;
- Магнитотерапия – наиболее эффективный популярный метод воздействия на ткани магнитным полем. Снижает отек, компрессию, устраняет воспаление, боль, улучшает кровообращение, микроциркуляцию, питание дисков.
Физиотерапия – важная часть курса, особенно когда назначается лечение без операции. Процедуры подбираются, назначаются врачом.
В ходе лечения многими пациентами активно применяются дополнительные методы. Основные из них таковы:
- Народные средства направлены на местное согревание, улучшение кровообращения, снятие спазма мышц. Применяться должны исключительно вне периода обострения патологии;
- Пояс, корсет назначается на период обострений для ношения несколько раз в день по несколько часов, но не постоянно. Снимает нагрузку на позвоночник, препятствуя сдавливанию пораженного диска;
- Алмаг – физиотерапевтический прибор для домашнего использования российского производства. Принцип действия основан на генерировании магнитного поля, эффективность сомнительна;
- Тренажеры при патологии необходимы, преимущественно, для укрепления мышечного каркаса, вытяжения позвоночного столба в целях снижения компрессии. Выбираться и впервые использоваться должны по согласованию с врачом;
- Гирудотерапия стимулирует кровообращение, микроциркуляцию, кровоснабжение дисков. Непосредственно лечебного эффекта не оказывает, но в качестве дополнительного метода допустима для пациентов, не страдающих заболеваниями крови, сердечно-сосудистой системы;
- Массаж способствует снижению компрессии, снятию гипертонуса, улучшению кровообращения, уменьшению нагрузки на диск. Выполняться должен строго профессионалом в период ремиссии;
- Вытяжение позвоночника, вертикальное, горизонтальное, сухое, подводное, проводится в период ремиссии с целью снижения нагрузки на диски. Позволяет замедлить патологический процесс, но имеет и противников среди врачей, считающих, что методика может спровоцировать обострение;
- Аппликатор Кузнецова оказывает аккупунктурное воздействие на область спины, улучшая кровоснабжение, микроциркуляцию, снимая гипертонус. Эффективность аппликатора ставится под сомнение многими специалистами;
- Коврик Ляпко – схожее устройство с тем же эффектом. Принципиальное отличие в типе воздействующих элементов, их расположении на аппликаторе;
- Мануальная терапия показана в периоды ремиссий заболевания. Позволяет снять гипертонус мышц, устранить компрессию нервной ткани, сн6изить нагрузку на диск.
- Лечение грыжи в санаториях — если получится выбить направление, то это отличный вариант для укрепления здоровья.
Дополнительные методы лечения грыжи назначаются врачом. Они не оказывают существенного лечебного воздействия, но способны ускорить выздоровление. Повысив эффективность основной терапии.
Как вылечить грыжу межпозвонкового диска полностью? В этом случае поможет только операция открытого типа на позвоночнике – удаление диска, постановка на его место импланта, закрепление на позвоночном столбе.

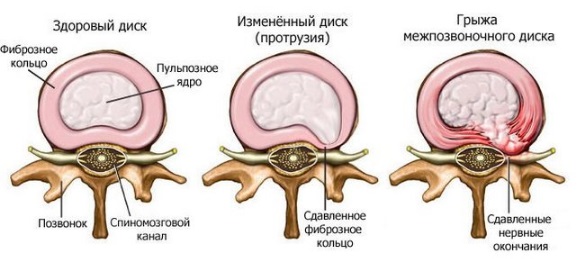
Позвоночный столб поддерживает равновесие всего тела при ходьбе, поэтому он должен быть прочным, но вместе с тем гибким и подвижным. В движении участвуют 24 позвоночных сегмента, между ними 23 хрящевые прослойки — межпозвоночные диски. Межпозвоночный диск — своего рода подушка безопасности для позвонков. Он нужен, чтобы плотно скреплять позвонки между собой, обеспечивать их подвижность и амортизацию (смягчать удары, гасить колебания). Межпозвоночный диск можно представить в виде плоской капсулы с гелеобразным содержимым. Он состоит из нескольких элементов.
- Пульпозное ядро студенистой консистенции, состоящее из молекул гликозаминогликанов (легко отдают и забирают воду). Отвечает за амортизацию.
- Фиброзное кольцо вокруг ядра удерживает гель внутри и плотно сращивается с соседними позвонками.
- Гиалиновые пластинки покрывают диск сверху и снизу, участвуют в диффузном транспорте воды, питательных веществ и выведении продуктов обмена.
- Замыкательные пластинки жестко срастаются с телами соседних позвонков.
Грыжа межпозвоночного диска — это выпячивание пульпозного ядра за пределы межпозвонкового дискового пространства. Она возникает, когда фиброзное кольцо вокруг ядра разрушается
Организм — целостная система, в нём ничего не происходит само собой. Межпозвонковая грыжа возникает по ряду серьезных причин:
- Нарушение питания тканей диска (дистрофия). Поскольку питание диска происходит диффузно, немаловажную роль в этом процессе играет двигательная активность человека. Если ее нет, диск страдает.
- Врожденный дефект диска (дисплазия).
- Травматическое воздействие.
- Возрастная дегенерация (старение).
- Мышечный дисбаланс.
Здоровый межпозвоночный диск и диск с грыжей
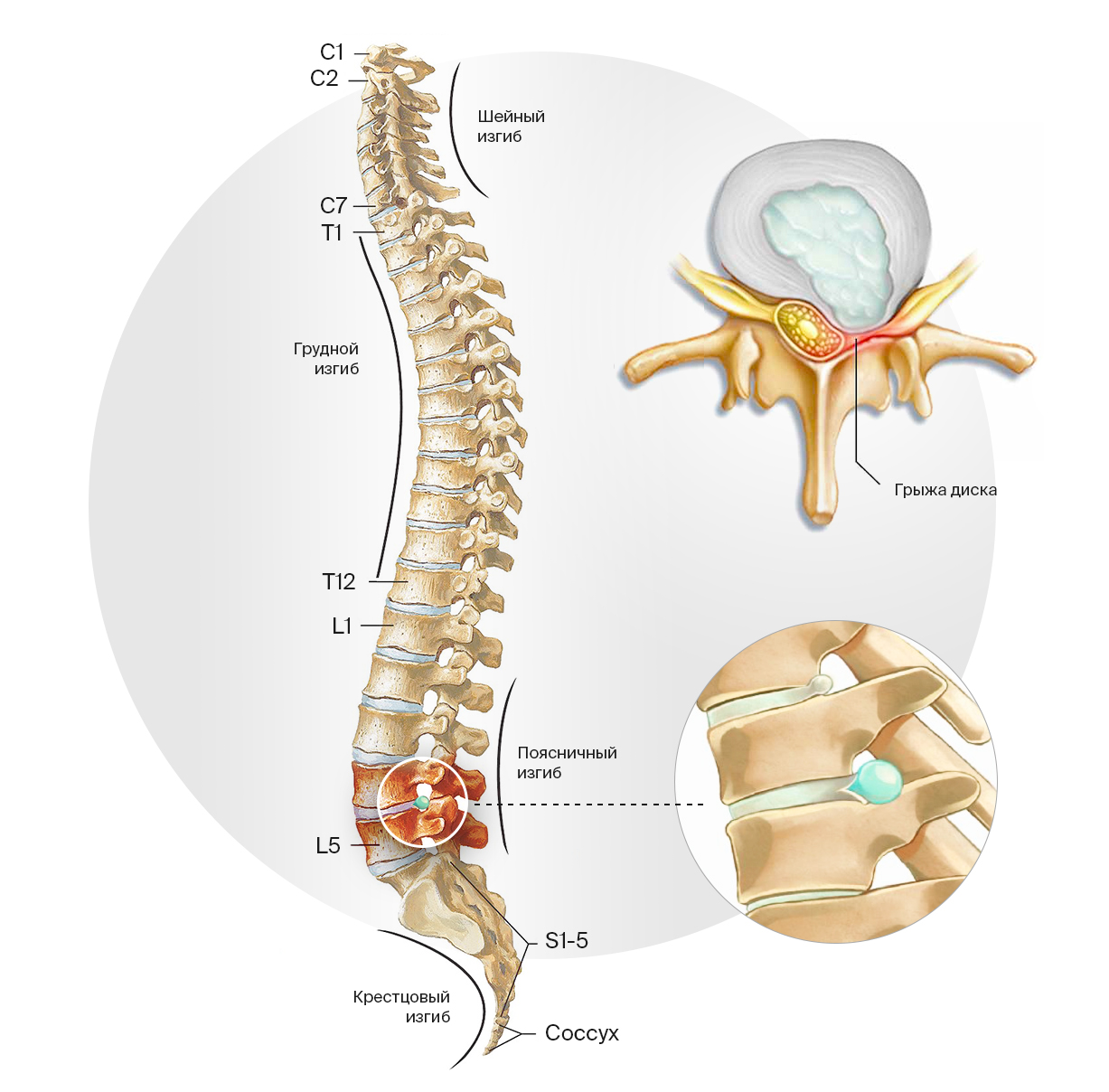
Классификация грыжи межпозвонкового диска основана на анатомическом расположении. В ней используются сокращенные латинские названия отделов позвоночного столба и порядковый номер позвонка в этом отделе:
- Шейный отдел (Pars cervicalis): позвонки CI — CVII. Частая причина боли в шее, плечах, верхних конечностей.
- Грудной отдел (Pars thoracalis): позвонки TI — TXII. Грыжа диска в данной локализации достаточно редка, что связано с меньшей подвижностью, а соответственно меньшим износом межпозвонковых дисков.
- Поясничный отдел (Pars lumbalis): позвонки LI — LV. Поясница — наиболее перегруженный отдел с позиции не только общей вертикальной нагрузки, но и наклонных движений. Здесь наиболее часты грыжи дисков.
- Крестцовый отдел (Os sacrum): позвонки SI — SV. Наиболее часто встречаются грыжи на границе поясничного и крестцового отделов позвоночника.
Локализация грыж межпозвонкового диска. Наиболее часто они возникают в позвонках LI — LV
Для визуализации патологических тканей в случае с грыжей позвоночника используют два основных метода — компьютерную томографию и магнитно-резонансную томографию. Компьютерная томография (КТ). В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткани. Разглядеть нервные волокна и мягкие ткани не получится.
Миелография. Для повышения информативности КТ в спинномозговой канал вводится контрастное вещество. Позволяет увидеть на срезах то, что не различимо при классической компьютерной томографии.
Контрастная дискография. Контрастное вещество, в отличие от миелографии, вводится непосредственно в межпозвоночный диск.
Электронейромиография. Это исследование может быть назначено в качестве дополнительного, для измерения проводимости импульса в нервных волокнах.

Все диагностические методы не имеют ценности без осмотра пациента специалистом. Важен не только снимок, но и опрос пациента, поскольку грыжа может быть значительных размеров, а дискомфорта не вызывать. Или, наоборот, очень маленькая грыжа межпозвонкового диска вызывать сильный болевой синдром.
Врачи клиники Ткачева-Епифанова проводят очные и дистанционные консультации. Они оценивают снимки МРТ и опрашивают пациента. Предварительная консультация — бесплатная.


Лечение грыжи позвоночника — сложный и долгий процесс. Патология развивалась длительное время, невозможно все обратить вспять за одно посещение врача. Все варианты лечения межпозвонковых грыж можно свести к двум: безоперационному и хирургическому. Начнём с безоперационного. Ученые давно подметили, что в большом количестве случаев грыжа позвоночника с течением времени уменьшается вплоть до полного исчезновения. Этот процесс называется спонтанной резорбцией, то есть рассасыванием грыжи межпозвонкового диска. Рассасывание грыжи происходит благодаря воспалению. Иммунные клетки крови макрофаги поглощают пораженные участки межпозвонкового диска и после этого приступают к ликвидации очага воспаления. Процесс резорбции еще не изучен до конца. Но врачам известно, как создать благоприятные условия для самовосстановления тканей диска позвоночника. Это позволяет лечиться без операций.

Резорбция — это естественное рассасывание грыжи межпозвонкового диска, которое происходит благодаря воспалительному процессу. Один из способов запуска резорбции — метод Ткачева-Епифанова.
Физиотерапия — это обобщенное понятие. Лечение основано на естественных и искусственно воссозданных физических факторах (холод, тепло, электрический ток, магнитное излучение, лазер и др.). Проводят такое лечение врачи и младший медицинский персонал разных специальностей: мануальный терапевт, остеопат, массажист, иглорефлексотерапевт, инструктор ЛФК и др. В физиолечении могут использоваться специальные аппараты, приспособления, ручные методики.
Кинезитерапия (терапия движением): активная (ЛФК) и пассивная (массаж, вытяжение). Терапия движением подбирается с учетом индивидуальных особенностей пациента и призвана укрепить мышечный каркас спины. Вытяжение позволяет снять боль и напряжение мышц.
Мануальная терапия и массаж — методы воздействия на мягкие ткани, суставы с целью восстановления равновесия в теле и синхронизации процессов. Возвращают подвижность и устраняют боль.
Тейпирование, кинезитейпирование — метод установления специальных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц. Способ расслабления или усиления тонуса мышц.
Лазеротерапия (лечение светом) — биологическая активация процессов регенерации.
Плазмотерапия (prp-терапия) — инъекции собственной очищенной плазмы, богатой тромбоцитами, факторами роста, гормонами. Повышается местный иммунитет, запускаются процессы регенерации.
Рефлексотерапия, Иглорефлексотерапия, акупунктура (лечение биологической энергией) — стимуляция специальными иглами нервных окончаний. Таким способом возможно введение микродоз лекарственных препаратов. Улучшается обмен веществ пораженных участков, пациент избавляется от боли.
Ударно-волновая терапия использует крайне высокочастотные волны, что вызывает резонанс. Позволяет запустить процессы самовосстановления.
Также используются ортопедические приспособления: стельки, ортезы. Они способны частично компенсировать нагрузку на позвоночник.
В любом лечении принципиальное значение имеет специалист. Важен опыт и интуиция, ведь каждый случай индивидуален: подход к лечению одного пациента может не подойти и даже навредить другому. Одна из клиник, где работают врачи с большим опытом лечения межпозвонковых грыж, — клиника Ткачева-Епифанова.В клинике применяется уникальный метод лечения грыжи. Это составной курс, который стимулирует резорбцию грыжи и приводит к полному избавлению от боли и дискомфортных ощущений. В клинике прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов. Здесь приведём отзыв врача общей практики Филиппа Кузьменко, ведущего популярные группы о здоровье в социальных сетях.

Человек — это единственное существо на земле, основным способом передвижения которого является прямохождение. Наиболее приближенным к человеку существом, находящимся в похожих условиях, является жираф с его длинной шеей. Но у человека, в отличие от жирафа, все отделы позвоночника расположены вертикально, и подвергаются наибольшему влиянию силы тяжести.
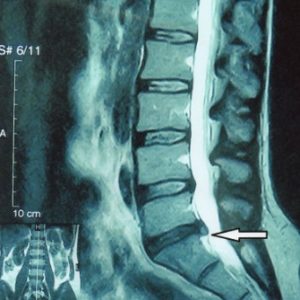
Это грыжа поясничного отдела на снимке МРТ.
Для борьбы с силой тяжести природа придумала множество компенсаторных механизмов. Это физиологические изгибы позвоночника, лордозы и кифозы, которые делают контуры позвоночного столба в сагиттальной плоскости немножко похожим на знак интеграла. Это упругий и пружинящий свод стопы, и наконец, это наличие межпозвонковых дисков, которые играют роль смягчающих прокладок, не позволяющих сотрясать череп и головной мозг при ходьбе и беге.
На протяжении всей жизни человек подвергается разрушительному влиянию силы тяжести, и наиболее убедительным доказательством ее действия можно считать увеличение роста космонавтов, которые несколько месяцев провели на орбите. Этот прирост был вызван увеличением толщины межпозвонковых дисков, лишённых действия гравитации. Да что говорить о космонавтах, ведь у молодых людей утром рост всегда на 1-2 см выше, чем вечером перед сном. Причина та же самая.
Поэтому естественно, что в лечении многих заболеваний опорно-двигательного аппарата применяется вытяжение, как комплекс силового воздействия, обратный земной гравитации. Используется вытяжение позвоночника при протрузиях и грыжах, особенно поясничного отдела, который нагружается наиболее сильно. Известно, что именно высокое и неравномерное давление на диск является производящим фактором, в результате которого возникает сначала протрузия, или выпячивание диска. Затем его наружные слои разрываются, и протрузия превращается в грыжу.
Среди разновидностей механотерапии встречаются разнообразные способы вытяжения позвоночника, которые иначе называются тракционной терапией. Что это такое — тракционная терапия? Насколько показано вытяжение позвоночника при межпозвонковых протрузиях и грыжах?
Что такое тракционная терапия?
Тракционная терапия, или вытяжение позвоночника, его растяжка, относится к физиотерапевтическим методам, к способам механического воздействия, или механотерапии, и применяется на этапе реабилитации, то есть в стадию относительного благополучия, или ремиссии. В острую стадию, при наличии болей, вытяжение категорически противопоказано!
Физическим смыслом тракционной терапии можно считать повышение расстояния между позвонками, осуществляемого с помощью нагрузки различным весом. Нагрузка или регулируется, или имеет нерегулируемый, постоянный характер. При выполнении процедуры не в первый раз, на подготовленном позвоночнике, можно добиться увеличения расстояния между соседними позвонками у здорового взрослого человека на два, и даже два с половиной миллиметра.
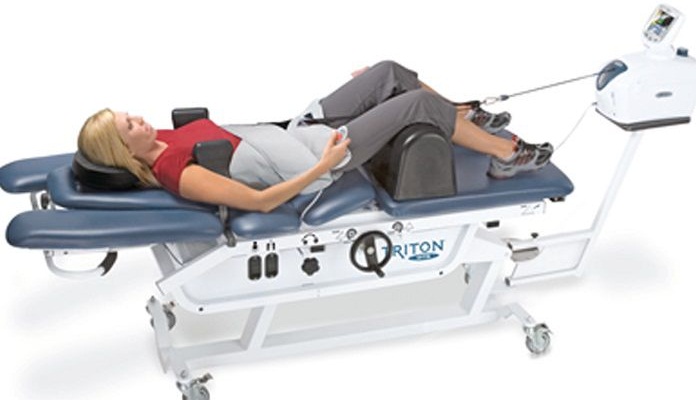
Тренажер для вытяжения.
К чему же приводит такое увеличение расстояния? Вот лечебные факторы тракционной терапии:
- увеличение расстояния между позвонками ведет к уменьшению давления внутри межпозвонковых дисков;
- уменьшается хронический мышечный спазм окружающих позвоночник глубоких мышц, как реакция на растяжение;
- между позвонками увеличивается размер соответствующих отверстий, в которых проходят нервы и корешки, что предотвращает их компрессию в костных каналах;
- разрешаются функциональные блокады мелких суставов между позвонков, которые имеют большое количество соединительной ткани, то есть связок.
В итоге эти лечебные факторы реализуются следующими эффектами:
- обезболивание – анальгетический пролонгированный эффект;
- снятие мышечного спазма;
- коррекция осанки;
- освобождение компремированных (сжатых) нервных корешков;
- улучшение кровоснабжения спинного мозга и повышение трофики межпозвонковых дисков за счет оптимизации диффузного питания;
- ликвидация или уменьшение пролапса диска при грыже, при протрузии, или предотвращение увеличение размеров уже сформировавшейся грыжи.
Виды вытягивания, или тракций
Обычно ручное вытяжение никогда не рекламируется отдельно на сайтах частных медицинских центров: оно входит в прием врача — мануального терапевта, специалиста по орторелаксации, кинезиотерапевта, и подобных специалистов. Кстати, самым простым ручным вытяжением, которое можно проводить самому, можно считать вис на турнике.

Может быть ручное вытяжение всех отделов позвоночника, и пациентам, которым показан этот вид механического воздействия, лучше всего начинать именно с ручных методов. Дело в том, что ручные тракции проводятся более мягко, с незначительной нагрузкой, и более щадящим способом, чем аппаратная вытяжка. Это позволяет лучше дозировать усилие врача, он ощущает под своими руками непосредственную реакцию спазмированных мышц и связок, и во время проведения тракции он проводит соответствующую коррекцию. При аппаратном вытяжении это невозможно. Врач, особенно опытный вертебролог, всегда чувствует, какая необходима сила давления, каково направление вектора тяги, он получает от пациента обратную связь, которая в том числе является не только вербальной, или словесной, но и ощущаемой под пальцами.

Процедуры в бассейне.
Бальнеологический компонент может быть представлен как обычной, пресной водой, так и минеральной. Пациент может находиться в углекисло-сероводородной ванне, радоновой, хлоридно-натриевой, или даже скипидарной. Химический состав воды по-разному позволяет проводить процедуры, так же, как и существующая градация температурного эффекта.
Так, сероводородная и скипидарная ванна расширяет сосуды, улучшает периферический кровоток, и позволяет получить выраженное расслабление мышц, поэтому это вытяжение показано пациентам с радикулитом на фоне вегетативно-трофических расстройств. Если пациент принимает хлоридно-натриевые ванны, то это особенно улучшает функцию венозного оттока, и они помогут пациентам с хронической венозной недостаточностью в области малого таза, нижних конечностей, с различными отеками и варикозной болезнью. Наконец, применение радоновых ванн позволяет быстро купировать болевой синдром у пациентов с неосложненным течением протрузий и грыж.
Как раз у пациентов с протрузиями и грыжами поясничного отдела позвоночника показано именно подводное вытяжение. Если пациент находится в воде с вытянутыми ногами, то поясничный лордоз уменьшается незначительно, и растяжка под водой часто сразу же прекращает корешковый болевой синдром.
Нахождение в воде практически сводит к нулю вес тела человека, и это позволяет проводить подводные тракции в самых разных положениях. Это вертикальная (венгерская) поза, горизонтальное положение, провисание тела, частичная вытягивание его из воды вместо отягощений, то есть лечение собственной массой и так далее.
Пожалуй, единственным недостатком подводного вытяжения является необходимость наличия современного бальнеологического отделения. Довольно часто одной ванной обойтись нельзя, и нужен как минимум бассейн. Идеальным считается расположение аппаратов для подводного вытяжения на базе санатория с постоянным источником целебных минеральных вод, с возможностью их подогрева.
Наконец, аппаратное вытяжение можно считать наиболее точным методом, который дозирует нагрузку буквально по миллиметру. В настоящее время многими отечественными и зарубежными фирмами производятся современные тракционные столы, которые, кроме дозированного вытяжения грузами предоставляют возможность многоуровневого точечного массажа, воздействие специальных роликов-массажеров, и так далее. Современные тракционные столы позволяют поочередно и многократно воздействовать на связочный аппарат глубоких мышц спины с многократным их сгибанием и разгибанием, дозированным сжатием и растягиванием.
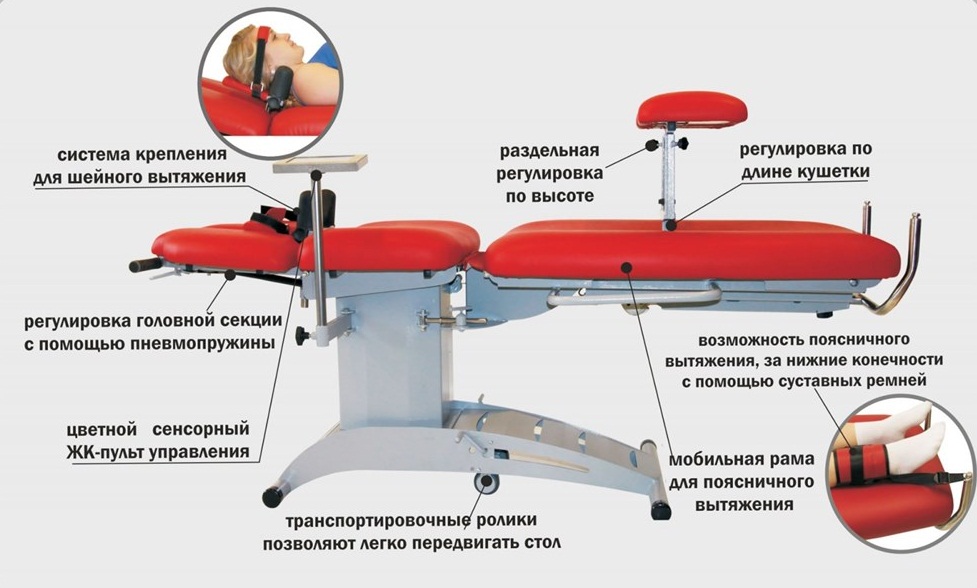
Можно ли делать вытяжку позвоночника при протрузии?
Не только можно, но и нужно. Неврологи и ортопеды прекрасно знают, что производящим фактором, который вызывает окончательное разрушение целостности межпозвонкового диска при наличии протрузии, является неравномерное давление. Если давление будет равномерным, распределенным на всю площадь диска, то, как правило, он не разрушается. Но если человек возьмет груз на одно плечо, например мешок картошки, и немного наклонится с ним вбок, то на этот край межпозвонкового диска придётся исключительно высокое давление. Если он будет здоровым и эластичным, то может быть, ничего страшного и не произойдёт.
Но не зря остеохондроз относят к дистрофически-дегенеративным поражениям. При протрузиях диска нарушено питание, он становится хрупким, и неподатливым. Разрастание остеофитов на соседних поверхностях позвонков делают площадь соприкосновения диска с губчатым веществом тела позвонка ещё меньше. В результате протрузия превращается в грыжу, циркулярные фиброзные волокна разрываются, и грыжа тут же начинает сдавливать, или компремировать нервный корешок. В эту же секунду пациента пронзает сильнейшая боль.
Для того, чтобы не дать протрузии превратиться в грыжу, необходимо регулярно проводить разгрузку и отдых для межпозвонковых дисков в поясничном отделе позвоночника. Если у пациента имеется одна или несколько протрузий, то сочетание рациональной тракционной терапии с соблюдением правил поведения при движении и подъеме тяжестей может на долгие годы замедлить прогрессирование протрузии.
Сколько действует тракция?
Однозначного ответа на этот вопрос нет. Все зависит от конкретного пациента, от степени разрастания фиброзных тканей, от наличия сопутствующей патологии, такое как спондилолистез, развитие остеофитов, от длительности существования вторичного миофасциального синдрома и степени его выраженности. Наконец, очень многое зависит от качества нервной ткани и способности ее проводить импульсы, склонности к нейропатическому характеру боли. Нейропатическая боль – это боль, рожденная в глубине самой нервной системы, и не имеющая отношения к воздействию на болевые рецепторы. Пациент с хроническим сосудистыми расстройствами, и с длительным стажем сахарного диабета будет требовать более долгого лечения.
Но все-таки можно заметить, что при правильном поведении курса тракционной терапии лечение позволяет предотвратить прогрессирование протрузии и ухудшение качества жизни на протяжении, в среднем 6 месяцев. Это при условии, что пациенту было проведён средний курс лечения в количестве 10 процедур, ежедневно или через день, а время каждой процедуры в среднем, составляло в начале от 10 и в конце до 45-50 минут.
Показания и противопоказания
Чрезвычайно важно знать, каким пациентам можно проводить вытяжение, а каким нельзя, и начать, пожалуй, нужно именно с противопоказаний. Существуют общие противопоказания, при которых вообще никакие физиотерапевтические процедуры проводить нельзя, и их нужно знать очень четко. Это:
- любые злокачественные новообразования;
- туберкулезное поражение позвонков, или туберкулёзный спондилит;
- геморрагический синдром и низкая свертываемость крови со склонностью к кровотечениям;
- лихорадка, и острые инфекции
- декомпенсированная сердечно-легочная, печеночная и почечная недостаточность;
- инфекционно-воспалительные поражение кожи (пиодермия, стрептодермия, рожистое воспаление);
- ишемическая болезнь сердца, стенокардия покоя;
- гипертонический криз, высокое артериальное давление, гипертоническая болезнь высоких степеней;
- различные нарушения сердечного ритма;
- хроническая недостаточность мозгового кровообращения, недавно перенесенный инсульт;
- острые нарушения спинального кровообращения (инсульт спинного мозга);
- беременность;
- некоторые психические заболевания в период обострения (шизофрения, БПЛ, эпилепсия).
Теперь перечислим те противопоказания, при которых можно проводить некоторые физиотерапевтические процедуры, например, использование электрического тока, гальванизацию, электрофорез, лазерное лечение, но запрещено проведение вытяжения. Это такая патология, как:
- стеноз позвоночного канала;
- нестабильность позвонков высокой степени;
- рубцово-воспалительные изменения оболочек спинного мозга;
- дистрофические поражения костей в виде тяжелого остеопороза;
- наличие миеломной болезни;
- патология паращитовидных желёз;
- сколиоз с выраженной асимметрией;
- раны, трофические язвы в местах наложения манжет для вытяжения;
- различные деформации конечностей в виде искривлений, при которых невозможна тракция вдоль длинника кости;
- наличие выпота или экссудативно-воспалительных изменений в полости суставов.
Наконец, вытяжение противопоказано в детском возрасте и у пожилых людей. Также можно считать общим противопоказанием применение тракций у очень массивных людей, и здесь существуют различные варианты ограничений. Импортные столы позволяют расположиться на них пациентам массой около 120 кг, но вообще, пределом считается 100-110 кг. В случае подводного вытяжения, масса пациента большого значения не имеет, но все-таки при чрезвычайно выраженном ожирении этот вид механотерапии будет противопоказан.
Кому же показана тракционная терапия? Пациентам при наличии:
- протрузий и грыж;
- хронического миофасциального болевого синдрома;
- угрожающего превращения протрузии в грыжу (трещина фиброзного кольца);
- радикулярной компрессии;
- рефлекторного нейрососудистого синдрома;
- псевдоспондилолистеза, то есть состояния, при котором вышележащий позвонок соскальзывает с нижележащего на расстояние, не превышающем 1/3 тела позвонка, если говорить о поясничном отделе позвоночника;
- начальных проявлений анкилозирующего спондилоартрита, или болезни Бехтерева, если сохранена подвижность в позвонках;
- уплощение поясничного лордоза.
Есть и другие показания, которые определяет невролог, ортопед или вертебролог.
Подготовка к процедуре и ее проведение
Назначают процедуры обычно врач-невролог или вертебролог. Подготовка к процедуре означает сбор необходимой информации для врача, который решает, необходим этот вид физиотерапевтического воздействия, или нет. Обязательно проводится рентгенологическое исследование соответствующего отдела позвоночника с функциональными пробами, возможно, компьютерная или магнитно-резонансная томография. Для исключения общих противопоказаний выполняется ЭКГ (гипертрофия миокарда, ишемия, нарушения ритма), УЗИ брахиоцефальных артерий. Перед процедурой отменяются всевозможные обезболивающие и миорелаксанты. Если пациент будет плохо ощущать боль, то, возможно, он согласится и безропотно перенесет чрезвычайную и травматическую нагрузку.
Если говорить об аппаратной традиционной терапии, то всегда под рукой пациента имеется тревожная кнопка, нажатие на которую прекращает тракции, и выключает аппарат.
После проведения процедуры пациент лёжа перемещается на каталку, и находится на ней в течение часа или двух в горизонтальном положении для закрепления действия процедуры. Лёжа накладывается полужесткий корсет, и после его наложения пациент поднимается в положение стоя, стараясь миновать положение сидя. Для этого существуют современные каталки, которые позволяют сразу подниматься вертикально и ставить пациента на ноги.
В течении 24 часов после сеанса очень важно:
- избегать наклонов и поворотов;
- запрещены любые подъемы тяжестей;
- желательно сидеть как можно меньше: в случае офисной работы вспомним старинный способ ведения дел, стоя за конторкой;
- в продолжение всего курса тракционной терапии пациенту необходимо носить фиксирующий корсет, который снимается только лишь в положении лёжа, то есть, во время сна или для принятия процедуры.
Следует знать, что во время сеанса возможно незначительное усиление боли, которой не стоит бояться. Это разгружаются межпозвонковые диски, увеличивая свой объем, и поэтому они начинают немножко давить на нервные структуры. Но это давит не протрузия, и не грыжа, а увеличивающийся в размерах, и становящийся эластичным диск. Такое эффект возникает примерно у четверти пациентов и проходит самостоятельно.
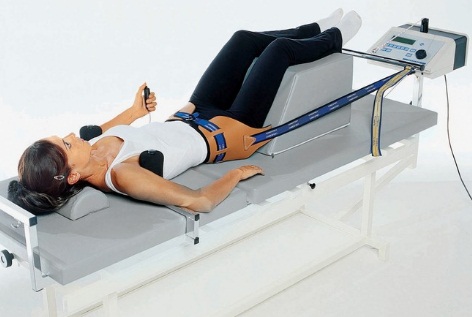
В заключение следует сказать, что из всех видов физиотерапевтического воздействия лечебное вытяжение является наиболее эффективным, напрямую воздействующим не только на последствия влияния протрузий и грыж на мягкие ткани, но и на сами диски. Если пациент два раза в год будет проходить сеансы тракционной терапии, контролировать массу тела, заниматься плаванием и лечебной гимнастикой, правильно питаться и поднимать тяжести, а при нагрузках профилактировать их предварительным надеванием корсета, — то можно с уверенностью сказать, что в большинстве случаев превращение протрузии в грыжу может быть остановлено.
Если же все-таки возникнет грыжа, то единственным средством радикального излечения будет являться современное малоинвазивное нейрохирургическое вмешательство. Наилучшие операции в мире выполняются в странах с высокоразвитой медициной, таких, как США, Израиль, Германия, Великобритания. Не уступают по качеству и результатам операции, проведенные в странах Восточной Европы, например, в Чехии.
В Чехию приезжают многие россияне, которые разочаровались в бесконечном повторении сеансов физиотерапии, введении лекарств, и трат денег напрасно. Многие из них говорят о том, что если бы они с самого начала узнали, что можно быстро и безболезненно ликвидировать грыжу в чешских клиниках, то они сразу бы выбрали именно этот метод радикального и полноценного излечения.
Читайте также:


