Заболевание позвоночника по генетике
Наследственные формы нарушений опорно-двигательного аппарата у детей
Выявление наследственных форм нарушений опорно-двигательного аппарата имеет важное практическое значение для ранней адекватной реабилитации. При этом во всех случаях необходима дифференциация указанных расстройств от детского церебрального паралича.
В настоящее время с помощью комплексных биохимических, генетических морфологических и других исследований выделена группа наследственно обусловленных нарушений, вследствие которых развиваются деформации опорно-двигательного аппарата. Установлена роль наследственных характеров в происхождении таких нарушений опорно-двигательного аппарата, как врожденный вывих бедра, косолапость, синдактилии, полидактилии, сколиоз и другие врожденные деформации.
Считается, что наследственные факторы могут играть решающую роль в возникновении различных нарушений опорно-двигательного аппарата.
Типы наследования деформаций позвоночника
Специальными исследованиями установлено, что из 100семейс доминантным типом наследования конкордантные деформации опорно-двигательного аппарата у родственников наблюдаются в 81-й семье, дискордантные — в 19-й. В семьяхс рецессивным типом наследования дискордантные деформации у родственников наблюдались в половине случаев: в 55 семьях из 110.
Рецессивный тип наследования нарушений опорно-двигательного аппарата встречается достаточно часто. Преобладающими деформациями в этих случаях являются различные дефекты нижних конечностей. Дефекты развития шеи и позвоночника в этих семьях в отличие от доминантно наследуемых, занимают второе место, в то время как среди семей с доминантным типом наследования второе место занимают аномалии верхних конечностей.
Аномалии развития опорно-двигательного аппарата, передающиеся по рецессивному типу, наиболее часто выявляются у теть и дядей как по линии отца, так и по линии матери, у родных и двоюродных братьев и сестер.
Примерами рецессивного типа наследования аномалий опорно-двигательного аппарата является врожденная мышечная кривошея.
В настоящее время имеются данные о наследственной предрасположенности к врожденному вывиху бедра. Случаи семейных вывихов бедра описаны многими авторами. В ряде случаев имеет место сочетание врожденного вывиха бедра с другими костно-мышечными аномалиями. Описаны врожденные наследственно обусловленные формы сколиоза.
Нейродиспластические сколиозы и кифозы
Повторение в семьях в 2—3 поколениях сколиоза, энуреза, полых стоп и других врожденных дефектов скелета, отсутствие в анамнезе указаний на перенесенное инфекционное заболевание подтверждает наследственную природу патологии спинного мозга, описанную как миелодисплазия, или как дизрафический статус, который рассматривается как врожденная патология спинного и головного мозга. Подобный дефект медулярной трубки носит семейнонаследственный характер и наблюдается примерно у 10% населения.
В связи с этими сколиозы у детей с неврологическими симптомами и другими врожденными аномалиями, а также при наличии повторений таких же симптомов у членов семьи и родственников считаются нейродиспластическими. Изучение родословных подтверждает их генетический генез.
Установлена также роль наследственных факторов в развитии кифозов — кифотической деформации позвоночника. Отягощенная наследственность и наличие множественных врожденных микросимптомов у детей с кифозом и у родственников может указывать на наследственный характер данной патологии.
Деформации позвоночника при наследственных болезнях
Как уже отмечалось, нарушения опорно-двигательного аппарата наблюдаются при многих генетических заболеваниях. Например, при нейрофиброматозе имеет место сколиоз. Дети с нейрофиброматозом и сколиозом отличаются слабым физическим развитием, низким ростом, поздним половым созреванием на фоне психического инфантилизма в сочетании с эмоциональной лабильностью. Для детей с нейрофиброматозом характерны разнообразные врожденные дефекты опорно-двигательного аппарата.
Дефекты органов зрения (близорукость, дальнозоркость и др.) встречаются в семьях очень часто. Они могут наследоваться как моногенные и полигенные признаки, нередко сочетаются со сколиозами.
В семьях глухих детей наблюдаются самые разнообразные дефекты развития, в том числе и тяжелые сколиозы, которые прослеживаются в нескольких поколениях.
Генетическая этиология преимущественно имеет место при врожденных системных заболеваниях и деформациях скелета. Грубая деформация позвоночника может наблюдаться при системном заболевании соединительной ткани —синдроме Марфана
Прогрессирующий сколиоз и нарушения опорно-двигательного аппарата встречаются при синдроме Ретта. Частота синдрома определяется как достаточно высокая: 1 на 10 000— 15 000 девочек в возрасте до 15 лет. В большинстве случаев синдром Ретта обусловлен доминантным геном, локализованным в Х-хромосоме и летальным для эмбриона мужского пола.
Ведущее значение для диагностики синдрома Ретта имеют клинические данные. Семейный, пре- и перинатальный анамнез больных обычно не отягощен. Беременность и роды матери, росто-массовые показатели при рождении ребенка и развитие его в первые месяцы обычно нормальные. Первые признаки регресса в развитии обычно проявляются к двум годам. При этом родителей прежде всего начинает беспокоить отставание в развитии речи.
Описаны случаи и более раннего начала заболевания в конце первого года жизни. В этих случаях первыми признаками заболевания являются отсутствие ползания и мышечная гипотония, нарушения доречевого и начального речевого развития, а также коммуникативного поведения.
Важным диагностическим признаком является уменьшение по отношению к возрастным нормативам окружности головы, что становится более очевидным к концу первого года жизни.
Изменения опорно-двигательного аппарата выявлены в 98,5% случаев, при этом у 92% больных они были сочетанными. Деформация грудины обычно сочеталась с изменениями со стороны позвоночника в виде кифосколиозов, удлинением и деформацией ребер. Эти нарушения могут быть значительными и приводить к инвалидизации.
Кифосколиоз у всех больных включает классические симптомы сколиотической болезни. Однако выраженность и сочетание отдельных компонентов имели свою специфику, что позволяет отграничить эту группу больных от детей с идиопатическими сколиозами. Первичная дуга искривления у них располагается в грудном отделе. Более выраженной является деформация не во фронтальной, а в саггитальной плоскости. Довольно часто формируется противоискривление в поясничном отделе позвоночника, в связи с чем у детей старшего возраста сколиоз, как правило, компенсированный. Торсия позвонков и реберный горб у всех больных были значительными. Грудная клетка резко деформирована по типу клевидной или воронкообразной. Несмотря на грубую дефордеформацию, кифосколиоз у этих больных длительное время остается мобильным. Симптомы растяжения и нагрузки на позвоночник были резко положительными.
Одним из таких заболеваний является хондродистрофия, илиахонроплазия. В основе заболевания лежит нарушение нормального развития ростковой хрящевой эпифизарной пластинки трубчатых костей. Основным проявлением заболевания является непропорциональное укорочение конечностей при почти нормальной длине туловища.
Детский церебральный паралич следует отличать от многих наследственных заболеваний опорно-двигательного аппарата, проявляющихся в виде ограниченной подвижности суставов. К таким заболеваниям относится артрогрипоз, характеризующийся множественными деформациями суставов с фиксацией конечностей в положении сгибания и врожденными контрактурами суставов нередко в сочетании с другими скелетными аномалиями.
В период новорожденности обращает на себя внимание скованная поза новорожденного с выраженной тугоподвижностью всех суставов — генерализованный артрогрипоз. Могут наблюдаться и более локальные нарушения.
Причины артрогрипоза разнообразны. Это может быть наследственное заболевание (27% всех форм) либо возникновение его под влиянием ряда неблагоприятных факторов, действующих в период беременности: вирусные и бактериальные инфекции, лекарственные препараты, токсикозы беременных, неврологические и мышечные заболевания матери.
При подозрении на это заболевание необходима консультация врача-ортопеда. Лечение в основном консервативное.
Дифференциальный диагноз с гипохондроплазиями ихонд-родистрофиями. Нарушения опорно-двигательного аппарата при гипохондродистрофиях и хондродистрофиях проявляются в виде различных укорочений конечностей, ребер, множественных хрящевых экзостозов. При этих заболеваниях поражаются зоны роста длинных трубчатых костей, в результате чего ребенок значительно отстает в росте.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как уже ранее упоминалось, деформация позвоночника нередко является одним из симптомов заболеваний других органов и систем. Мы сочли необходимым описать в настоящем разделе некоторые из этих заболеваний, останавливаясь не столько на особенностях вертебрального синдрома, сколько на недостаточно известных фактах, касающихся самих нозологических форм.

[1], [2], [3], [4], [5], [6], [7], [8]
Наследственные системные заболевания скелета
Одной из наиболее обширных групп заболеваний, при которых с высокой частотой отмечается поражение позвоночника, являются наследственные системные заболевания скелета (НСЗС). В основу классификации НСЗС положено выделение трех типов нарушения костеобразования:
- дисплазия - эндогенное нарушение формирования кости,
- дистрофия - нарушение метаболизма кости,
- дисплазия-дизостоз - смешанная форма системного заболевания, связанная с нарушением формирования, развивающимся вторично по отношению к первичному дефекту развития в мезенхимальных и эктодермальных тканях.
Дисплазии. Локализация зоны нарушенного формирования кости при дисплазиях определяется по рентгеноанатомической схеме Ph. Rubin (1964), вьщеляющей следующие отделы трубчатой кости: эпифиз (epiphysis), физис (physis) или собственно ростковая зона, метафиз (metaphysis) и диафиз (diaphysis). Соответственно этим зонам М.В. Волков выделил эпифизарные, физарные, метафизарные, диафизарные и смешанные поражения. Кроме того, с учетом системного характера патологии, выделяются дисплазии, протекающие с обязательным наличием вертебрального синдрома (системные спондилодисплазии) и дисплазии, при которых поражение позвоночника возможно, но не обязательно.
Дистрофии. К наследственным дистрофиям, протекающим с поражением костной ткани, в том числе позвоночника, относятся деформирующая остеопатия Педжета (Paget), мраморная болезнь, наследственные остеопении и др. Изменения в позвоночнике при этом соответствуют общим костным изменениям, характерным для названных заболеваний. К этой же группе относят микополисахаридозы - нарушения обмена гликозаминогликанов. Диагноз мукополисахаридоза подтверждается медико-генетическим обследованием и определением уровня гликозаминогликанов разных типов. С поражением позвоночника протекают:
Смешанные формы системных заболеваний скелета (дисплазии-дизостозы)
Названия заболеваний, относящихся к этой группе (черепно-ключичная, трихоринофарингеальная и хондроэктодермальная дисплазии, челюстно-лицевой и спондилокостальный дизостоз), сложились исторически и скорее отражают локализацию пораженных органов, а не суть патологических процессов. С поражением позвоночника протекает спондилокостальный дизостоз, для которого характерны низкорослость, укорочение шеи и туловища, наличие сколиоза, деформации грудной клетки. При рентгенологическом исследовании выявляются множественные пороки развития позвонков (чаще - смешанные варианты) и ребер (чаще - блокирование задних отделов).
Аномалия Арнольда-Киари
Типы аномалии Арнольда-Киари
Причиной развития аномалии Арнольда-Киари могут быть как пороки развития краниовертебральной зоны, так и любые варианты фиксации спинного мозга. Нарушение ликвородинамики в краниовертебральной зоне при аномалии Арнольда-Киари приводит к нарушению резорбции ликвора и образованию кист (см. сирингомиелия) внутри спинного мозга. Вертебральный синдром характеризуется наличием деформаций позвоночника, чаще атипичных.

[9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Сирингомиелия
До недавнего времени (а в отечественной литературе - до сих пор) сирингомиелия (от греч. syrinx - дудочка) рассматривалась как самостоятельное хроническое заболевание нервной системы, связанное с развитием кист (гидросирингомиелия) в зонах патологического разрастания и последующего распада глиальной ткани. Внедрение в клиническую практику магнитно-резонансной томографии и более детальное изучение данной патологии позволяет в настоящее время рассматривать развитие кист внутри спинного мозга не как самостоятельное заболевание, а как симптом различных заболеваний.
Вертебральный синдром при сирингомиелии характеризуется наличием атипичных (левосторонних) сколиотических деформаций грудного отдела и ранними неврологическими симптомами, первым из которых обычно появляется асимметрия брюшных рефлексов. Генез вертебрального синдрома при этом может быть связан как с первичным заболеванием, приведшим к развитию сирингомиелии, так и с нарушением собственной сегментарной иннервации позвоночника из-за кистозного поражения спинного мозга. В настоящем разделе мы считаем необходимым привести этиологическую классификацию, а также тактико-диагностический и лечебный алгоритмы сирингомиелии, разработанные F. Denis (1998). По мнению автора, первичное лечение сирингомиелии должно заключаться в лечении вызвавшей ее патологии. В том случае, если оно окажется успешным, дополнительное лечение не требуется. Если же первичная терапия не эффективна, то основными методами вторичного лечения являются дренирование кист и сиринго-субарахноидальное шунтирование.
Нейрофиброматоз
Нейрофиброматоз (NF) - заболевание периферической нервной системы, характеризующееся развитием типичных нейрогенных опухолей (нейрофибром) либо атипичных скоплений пигментных клеток (кофейных пятен, меланомоподобных опухолей), эмбриогенетически связанных с паравертебральными симпатическими ганглиями. В клинической классификации нейрофиброматоза выделены два типа заболевания - периферический и центральный. Следует помнить, что у больных с нейрофиброматозом не только возможна малигнизация первичных опухолевых узлов, но и генетически обусловлен высокий риск развития лейкозов.
Для вертебрального синдрома при нейрофиброматозе характерно развитие быстропрогрессирующих, обычно мобильных кифосколиотических деформаций. Следует помнить, что наличие патологических узлов внутри позвоночного канала часто приводит к неврологическим нарушениям как при естественном течении деформации, так и при попытках ее консервативного или оперативного исправления. Возможность этих осложнений обязательно должна учитываться врачом при составлении плана обследования и лечения больного с нейрофиброматозом, а пациент и его родители должны быть об этом информированы.
Синдромы системной гипермобильности
К синдромам системной гипермобильности относится группа заболеваний, протекающих с недостаточностью соединительнотканного фиксирующего аппарата скелета и внутренних органов (т.н. синдромы мезенхимальных расстройств) - синдромы Марфана, Эйлерса-Данло (Элерса-Данлоса) и др. Для поражений скелета при этом характерно развитие грубых, но мобильных сколиозов или кифосколиозов, асимметричных деформаций грудной клетки, деформаций суставов и артропатий. F. Biro, H.LGewanter и J. Baum (1983) определили пентаду признаков системной гипермобильности:
- при отведении большого пальца кисти последний касается предплечья;
- возможность пассивного разгибания пальцев кисти до положения, когда пальцы располагаются параллельно предплечью;
- переразгибание в локтевых суставах более 10°;
- переразгибание в коленных суставах более 10°;
- возможность касания ладонью пола при разогнутых коленных суставах в положении стоя.
Для постановки диагноза «синдром гипермобильности - необходимо сочетание не менее четырех из пяти перечисленных симптомов.
Следует помнить, что у больных с синдромами системной гипермобильности при оперативном лечении резко замедлен период адаптации трансплантатов и высок риск их резорбции. По этой причине деформации позвоночника и грудной клетки рецидивируют у таких больных после костно-пластических операций значительно чаще, чем деформации, не связанные с системной гипермобильностью.
Генетические заболевания обусловлены патологическими нарушениями строения генома. "Дефектный" ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название - дисплазии.
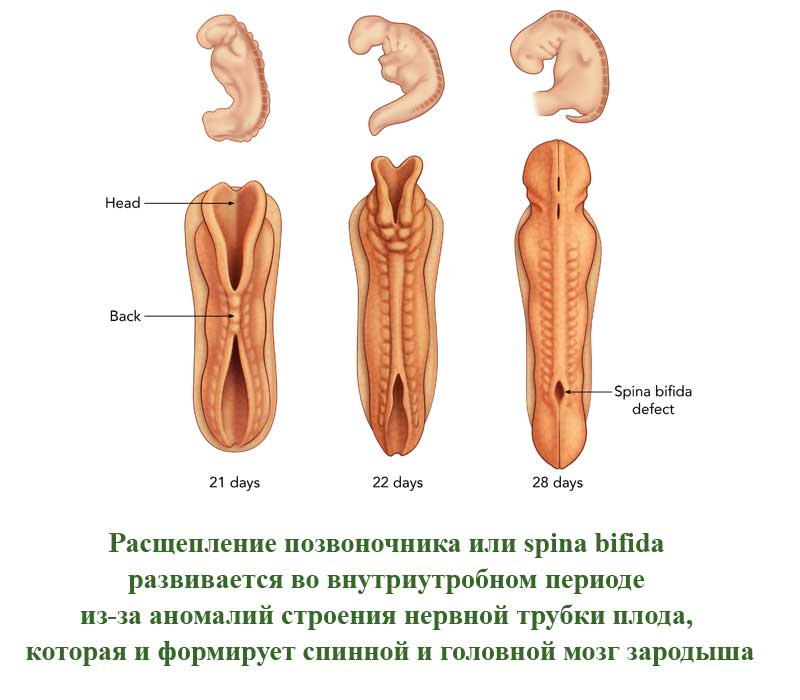
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также - черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные - 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома "Кость внутри кости".
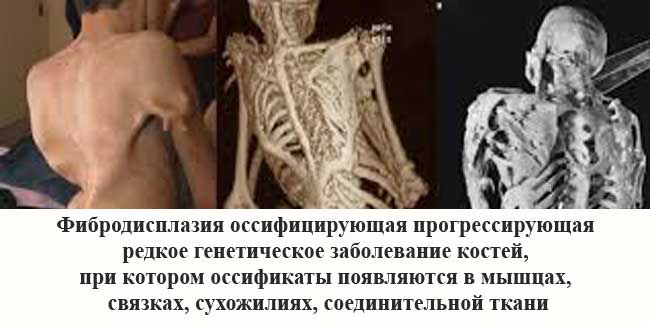
ФОП - это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя - на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название - остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
ВРОЖДЕННЫЕ ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКА
Проблема врожденных пороков развития позвоночника очень актуальна. Это иллюстрирует тот факт, что от врожденных заболеваний умирают в 4 раза больше детей, чем от инфекционных заболеваний. Сейчас со стопроцентной уверенностью можно сказать, что число случаев врожденной патологии позвоночника не уменьшается, а только увеличивается. Это связано в основном с факторами внешней среды: употребление продуктов питания с большим количеством консервантов, выхлопные газы, вредные выбросы промышленных заводов и многое другое. В настоящее время все факторы, способствующие образованию пороков развития, можно разделить на три группы: экзогенные, эндогенные и генетические.
1. Экзогенные факторы (факторы внешней среды). Экзогенным факторам необоснованно приписывалось основное количество врожденных аномалий. Еще со времен Гиппократа многие считали, что причиной ряда врожденных деформаций позвоночника является вынужденное положение плода, местное механическое давление (из-за больших размеров плода или узости полости матки) и т. д. Нельзя полностью отрицать и значение экзогенных факторов, однако их удельный вес значительно меньше, чем считалось ранее. В происхождение ряда пороков нельзя исключить влияние, которое может оказать на плод ненормальная форма матки, индурация плаценты, амниотические сращения, обвитие пуповиной и другие, но эти факторы большого значения не имеют, как и легкая однократная травма (без отслойки плаценты). Также определенную роль может сыграть неудачное хирургическое вмешательство, когда происходит механическое повреждение эмбриона или плодной оболочки.
Различные термические воздействия могут вызывать задержку развития ребенка в период беременности (замедление окислительных и ферментативных процессов). Высокие температуры обуславливают нарушение метаболических процессов и, как следствие, повреждение плода и возникновение различных уродств, аномалий, а иногда и гибель плода.
Определенное значение в тератогенном действии (угнетающих действий на плод некоторых химических веществ (к ним относятся также некоторые лекарственные препараты) и биологических агентов (например, вирусов), способных вызвать серьезные патологии и аномалии у плода в период внутриутробного развития) имеют рентгеновские лучи, гамма-лучи, ионизирующие излучения. Врожденные аномалии возникают чаще всего в результате суммарного действия рентгеновских лучей (доза в 100 рад в течение двух месяцев достаточна, чтобы вызвать врожденное уродство). Чаще всего это влияет на развитие микроцефалий (недоразвитие головного мозга). Подтверждением этого факта можно считать наблюдения медиков и ученых за новорожденными после взрыва атомных бомб в Хиросиме и Нагасаки.
Уже давно всем известно тератогенное действие алкоголя, ряда препаратов (сульфаниламиды, снотворные вещества), солей лития, магния и других химических средств. Недостаток кислорода, способный нарушить активность ферментных систем, синтез нуклеиновых кислот и т. п. может вызвать неправильное развитие плода.
На данный момент уже полностью доказана роль плацентарного барьера (барьер между матерью и плодом в плаценте) для различных инфекций как вирусного характера (корь, краснуха, грипп, паротит и другие), так и паразитарного происхождения. Помимо пороков развития позвоночника, инфекционные факторы могут вызвать и поражения внутренних органов, а также ряд других нарушений в организме плода. Инфекционные агенты могут действовать на плод как токсинами (продуктами жизнедеятельности агентов), так и непосредственно инфекционным началом. Преодолевая плацентарный барьер, эти факторы оказывают сложное действие на развивающийся плод, приводя к развитию уродств.
Недостаток белков и витаминов, а также солей кальция, фосфора, железа, йода способствует рождению детей с различными врожденными пороками. Врожденные пороки не передаются следующим поколениям, так как вызваны алиментарными факторами, в отличие от дефектов, вызванных проникающей реакцией, которые в ряде случаев становятся наследственными и передаются от поколения к поколению. Это обстоятельство доказывает различный механизм действия тератогенных факторов на организм.
2. Эндогенные факторы. К эндогенным факторам относят врожденные пороки самой матки, такие как инфантильность (недоразвитие матки), двурогая форма, а также миомы, полипы и т. д. Изменение амниома вследствие воспалительного процесса в эндометрии и миометрии могут влиять на формирование отдельных частей тела. Немалое значение в патологии беременности и формировании врожденных уродств имеет токсикоз. Также играют определенную роль различные функциональные расстройства матки, нарушение кровообращения в результате варикозного расширения вен пупочного канатика и т. д.
Сюда, прежде всего, нужно отнести гипертоническую болезнь (болезнь, связанную со стойким спазмом кровеносных сосудов и проявляющуюся повышением артериального давления), когда спазм капилляров проводит к недостаточному снабжению кислородом плода и как следствие этого – нарушение окислительных и ферментативных процессов. Это вызывает аномалии позвоночника, задержку развития, внутриутробную асфиксию и нередко гибель плода. Аналогичное влияние оказывает ревматический порок сердца, когда обменные процессы значительно нарушаются.
У женщин, страдающих сахарным диабетом, наблюдается бесплодие, выкидыши. У новорожденных детей часто отмечаются аномалии опорно-двигательного аппарата. Лечение гормональными препаратами во время беременности, а также процесс старения организма будущей матери (это связано с гормональными расстройствами) может привести к прерыванию беременности или порокам развития плода.
Тканевая несовместимость будущего ребенка и матери по группе крови, резус-фактор может являться прямым тератогенным фактором. При резус-конфликте происходит нарушение плацентарного барьера, что облегчает проникновение многих других тератогенных факторов.
3. Генетические факторы. Уже давно замечено, что некоторые аномалии опорно-двигательного аппарата могут передаваться по наследству. Наследственная передача может происходить как по доминантному, так и по рецессивному типу. Нарушение хромосомных аберраций возможно вследствие изменения постоянного числа хромосом (23 пары), повреждения или нерасхождения их при делении клеток. Подобные изменения могут привести к порокам развития половой сферы, а также патологии позвоночника. В основе ряда врожденных пороков лежит недостаток определенных ферментов, изменения обмена зависят от наследственного недостатка активности ферментов, это так называемый ген-фермент, оказывающий влияние на биохимические реакции организма. Также большое значение имеет то, в какой период внутриутробного развития фактор оказывает свое тератогенное действие. Если это период заложения тканей, то пороки будут более выражены, нежели если бы это происходило в более поздний период. Другой не менее частой причиной боли в спине являются дистрофические деформации в позвоночнике. К дистрофическим заболеваниям в позвоночнике относят остеохондроз – дистрофическое поражение костной и хрящевой ткани в любом месте организма. Остеохондроз затрагивает все отделы позвоночника, но чаще всего встречается в самых подвижных его частях – шейном и поясничном отделах, причем каждый из них в наиболее функционально загруженных сегментах), хондроз. Хондроз – дистрофическое изменение хряща, чаще всего межпозвонкового или суставного, его истончение, потеря тургора, то есть упругости и замена гиалинового хряща волокнистой, фиброзной тканью, обызвествление и окостенение слоя, прилегающего к кости; хондроз практически всегда предшествует остеохондрозу. Ввиду полиэтиологичности (множества факторов заболевания) причину остеохондроза не всегда удается установить. Существует несколько теорий о происхождения дистрофических заболеваний в позвоночнике.
1. Инфекционная теория (причиной дальнейшего дегенеративного процесса является какая-либо инфекция).
2. Ревматоидная теория (дегенеративные изменения в позвоночнике аутоиммунного характера, связанные с заражением организма гемолитическим стрептоккоком группы В).
3. Аутоиммунная теория (связано с образованием антител к собственным антигенам).
4. Травматическая теория (предшественником дистрофического процесса в позвоночнике является травма).
5. Аномалии развития позвоночника и статические нарушения (это могут быть как пороки внутриутробного развития, так и какие-либо рахитические явления в позвоночнике).
6. Инволютивная теория. (Это теория об обратном развитии сегментов позвоночника, т. е. о его дегенерации).
7. Эндокринная и обменная теории (многие ученые считают, что дистрофические явления в позвоночнике связаны с эндокринными расстройствами, такими как недостаточное количество половых гормонов в пубертатном периоде (периоде полового созревания)).
8. Наследственная теория, так как строение позвоночника является полигенным признаком (т. е. признаком, формирующимся несколькими генами), то предрасположение к дегенеративным процессам может передаваться по наследству. Также к деформациям позвоночника относят спондилолиз – расщелина дужки позвонка. Расщелина бывает в участке межсуставной дужки позвонка, в области его перешейка (перехода от тела позвонка к дуге).
Причинами спондилолиза могут быть следующие:
1) врожденная (зависит от отсутствия влияния ядер окостенения дужки позвонка);
2) приобретенная (щель в межсуставной части дужки возникает под действием микротравмы);
3) смешанная (обусловлена образованием щели в результате аномалии развития и микротравматизации).
Также частыми причинами болей в спине являются воспалительные заболевания в позвоночнике. Воспалительные заболевания позвоночника, спондилиты, могут возникать после любого общего инфекционного заболевания. Существует несколько причин возникновения воспалительных заболеваний позвоночника. Их можно условно разделить на две группы – причины, связанные с человеком и с окружающим его миром. К первой группе относится состояние защитных сил организма, которые зависят от возраста, сопутствующих заболеваний, наличия очагов хронического воспаления (тонзиллиты, кариозные зубы). Сегодня не вызывает сомнения факт, что очаги дремлющей инфекции могут приводить к генерализации инфекции. К провоцирующим факторам относятся предшествующие воспалению позвоночника травмы, ожоги, переохлаждения, переутомления и нервные срывы, оперативные вмешательства. Возникающее на фоне стресса ослабление защитных барьеров организма способствует проникновению условно-патогенных (опасных для организма только в определенных условиях, например, при пониженном иммунитете) микроорганизмов в ткани человека.
Спондилиты могут быть как первичными, так и вторичными. То есть они могут быть как самостоятельными заболеваниями позвоночника, так и осложнением какого-либо другого заболевания инфекционной природы. Спондилиты могут протекать как остро, так и хронически. В клинической картине спондилитов существуют существенные различия, обусловленные локализацией воспалительного процесса в позвоночнике и генерализацией (распространенностью) костных разрушений. Самым частым инфекционным заболеванием позвоночника, протекающим в большинстве случаев хронически, являлся туберкулез. Туберкулез развивается после распространения микобактерий (возбудителей туберкулеза) гематогенным путем (через кровь) во время первичного инфицирования. Развитие специфического воспалительного процесса в кости может быть следствием обострения длительно существовавшего латентного очага после перенесенной первичной инфекции. Костно-суставная форма туберкулеза может возникнуть и в результате гематогенной диссеминации (распространение инфекции через кровь) при хронически протекающем первичном туберкулезе или при генерализации процесса, т. е. вовлечение в воспалительный процесс других органов и систем. Самым редким и наиболее тяжелым воспалительным заболеванием позвоночника является остро протекающий остеомиелит. Те трансформации, которые развиваются при туберкулезном спондилите в течение длительного времени (недель, месяцев и лет), при остром остеомиелите позвоночника могут разыгрываться всего за несколько дней. Между этими крайними формами воспалительных заболеваний позвоночника лежат спондилиты.
Спондилиты развиваются после таких инфекционных заболеваний как тиф, паратиф, сифилис, гонорея, актиномикоз, бруцеллез и др. Подвижность позвоночника при спондилите любого происхождения бывает резко нарушена рефлекторным напряжением паравертебральных мышц (мышц, соединяющих позвонки и удерживающих позвоночный столб в вертикальном положении), блокирующих движения позвоночника во всех плоскостях (концентрическое ограничение подвижности). Ни одно из заболеваний позвоночника не имеет такого разлитого и резко выраженного рефлекторно-болевого ограничения движений, как спондилит.
Острый неспецифический остеомиелит – еще одна тяжелая болезнь преимущественно детского возраста: в 80–90 % случаев заболевают дети. В сезонности заболевания преобладает осень и весна. Вероятно, это связано с недостаточностью защитных сил у детей, увеличением в эти периоды простудных заболеваний. Однако в последние годы отмечается тенденция к нарастанию спондилитов у пожилых людей, особенно имеющих такие сопутствующие заболевания, как сахарный диабет, бронхиальная астма. Нередки случаи гнойных поражений костей у наркоманов. Поражение тел позвонков, а иногда даже дужек может возникнуть как метастаз (осложнение, связанное с распространением очага в другие органы) при фурункулезе, ангине, кариесе зубов, после резекции (удаления) предстательной железы или почки, после оперативных вмешательств на мочевом пузыре или кишечнике. Местное инфицирование (заражение, занесение в стерильную среду организма инфекционных агентов) наблюдалось при проведении поясничной блокады пограничного ствола (обезболиваний); люмбальных пункций (взятие содержимого спинного мозга в диагностических целях), анестезий и операций на позвоночных дисках. На основании многолетнего опыта можно констатировать, что во многом изменилась и сопротивляемость человека к инфекциям. Скорее всего, это связано с ухудшением качества питания (больше стало консервантов, появились искусственные заменители продуктов), снижением физических нагрузок, нарастанием стрессовых ситуаций или другими причинами.
Читайте также:


