Жидкость после операции на спинном мозге
Послеоперационная ликворея, как правило, проявляется в виде двух последовательных событий. Первый пик наблюдается в течение первых нескольких дней после операции. Он менее выражен, чем второй пик, возникающий на 2-3 неделе послеоперационного периода. Независимо от момента возникновения утечки, она купируется одинаково. Рассматривается любое подозрение на менингит (выраженная головная боль, светобоязнь, ригидность затылочных мышц, лихорадка и т.д.).
При признаках инфекции раннее вмешательство не только снижает осложнения и летальность, но также увеличивает внутричерепное давление, что может поддерживать ликворею.
а) Лечение чрескожной утечки/утечки ликвора из разреза. Истечение ликвора из разреза может быть купировано восстановлением герметичности кожи. Это может быть достигнуто перешиванием раны. Другой эффективный способ достичь герметичности — это применение в ране достаточного количества n-бутил цианакрилата (Dermabond, Ethicon Inc.). Обе эти методики обычно эффективны для обеспечения водонепроницаемого закрытия.
При повышенном внутричерепном давлении, которое может быть следствием нарушения абсорбции ЦСЖ как вспомогательное средство может также применяться давящая повязка. При признаках инфекции или нарушения герметичности раны, пациента следует вернуть в операционную для ревизии раны. В редких случаях может понадобиться люмбальное дренирование.
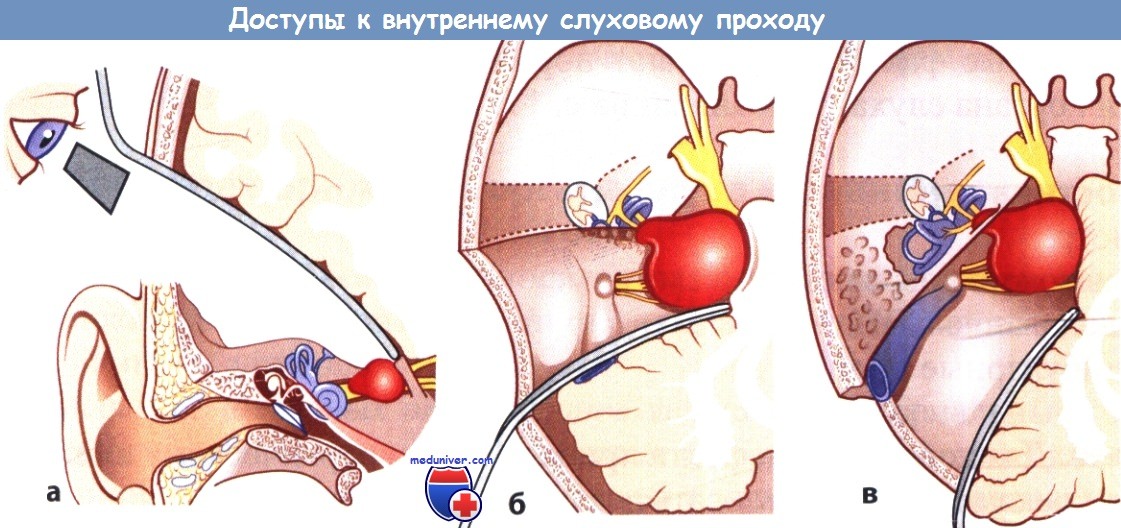
Отологический и нейрохирургический доступы к внутреннему слуховому проходу через среднюю черепную ямку:
а - Транстемпоральный доступ через среднюю черепную ямку.
б, в - Транслабиринтный и ретросигмовидный доступы.
б) Ринорея цереброспинальной жидкости (ЦСЖ). Послеоперационная ринорея ЦСЖ является следствием просачивания спинномозговой жидкости через клетки сосцевидного отростка, достигая носоглотки через евстахиеву трубу. Консервативное лечение, заключающееся в постельном режиме редко эффективно. Если эта ситуация возникает в первые дни после операции, обычно рекомендуется установка люмбального дренажа на пять дней.
Люмбальное дренирование обычно соотносится со скоростью утечки ЦСЖ. Продукция цереброспинальной жидкости соответствует циркадным ритмам при средней скорости продукции 20 мл/ч. Проще всего установить дренаж закрепив его на уровне плеча пациента. При перемещениях трубка зажимается. При наличии люмбального дренажа, пациент, как правило, испытывает головную боль. Следует избегать чрезмерного дренирования ЦСЖ, в целях снижения возможного развития такого осложнения как субдуральная гематома. На это время, как правило, применяется давящая повязка.
Если после постановки люмбального дренажа ликворея сохраняется более пяти дней, то, как правило, для внутренней герметизации цереброспинальной жидкости необходима повторная операция.
Во время ревизии раны по поводу стойкой ликвореи выбор тактики хирургического доступа диктуется состоянием слуховой функции. Если слух сохранен, то процедура выполняется через сформированный ранее подход через мягкие ткани и фокусируется на герметизации каналов утечки ЦСЖ, с особым вниманием к изоляции всех воздушных клеток от полости черепа. Если при предыдущей операции использовался жировой трансплантат, то в рану устанавливается новый жировой трансплантат для купирования ликвореи. Если ликворея требует проведения реоперации, то люмбальный дренаж, как правило, оставляют на несколько дней.
Если слух был утрачен или был принесен в жертву при предыдущей операции, то повторного доступа в полость черепа можно избежать. Friedman et al. пропагандируют облитерацию евстахиевой трубы через эндоуральный подход. По коже наружного слухового прохода выполняется кольцевой разрез. Резецируется кожа глубоких отделов ушного канала и барабанная перепонка. Евстахиева труба обтурируется фасцией и/или мышцей, которыми также заполняются барабанная полость и глубокие отделы наружного слухового прохода. Затем кожа наружного слухового прохода выворачивается и зашивается.
в) Лечение посттравматической ринореи, отореи спинномозговой жидкости (СМЖ). В случаях тупой или проникающей травмы головы, которая приводит к истечению ликвора из уха, прежде всего стабилизируют состояние пациента. Лечение ликвореи может быть проведено параллельно с лечением других неврологических заболеваний. При этом постельный режим часто приводит к прекращению ликвореи как и в послеоперационных ситуациях. Связанное с переломами височных костей истечение СМЖ в большинстве случаев спонтанно прекращается в течение 5-7 дней.
Если ликворея продолжается более семи дней на фоне консервативного лечения, то вопрос о хирургическом вмешательстве может рассматриваться только после того как состояние пациента стабилизировалось.
г) Лечение спонтанной ликвореи. Спонтанная ликворея возникает из-за врожденной тонкости или дегисценций в крыше барабанной полости или из-за грануляций в паутинной оболочке. Как правило, ликворея возникает от случая к случаю, пока анатомический дефект не будет закрыт хирургическим путем. Закрытие может быть выполнено либо через среднюю черепную ямку, либо доступом через сосцевидный отросток. Восстановление таких дефектов крыши барабанной полости предполагает использование комбинации мягких тканей (фасции или надхрящницы) или более жестких тканей, таких как хрящ или кость.
Транссосцевидный доступ может эффективно использоваться для подхода к дефектам в крыше, расположенным кзади от эпитимпанума. Доступ через среднюю ямку должен осуществляться для купирования больших (более 1,5 см в диаметре) дефектов или дефектов, располагающихся кпереди от эпитимпанума.
Наилучший способ справиться с ликвореей — это предотвратить ее возникновение. Сведение послеоперационной ликвореи к минимуму может оказывать существенное влияние на сокращение расходов на лечение при заболеваниях основания черепа. Это достигается путем использования определенных подходов, которые учитывают особенности тканей и перекрытие кожных и мышечных разрезов. Следует уделить внимание потенциальным путям истечения ликвора, клетки височной кости должны окклюзироваться воском, либо мягкими тканями.
При доступах, которые подразумевают ухудшение слуха, блокировка евстахиевой трубы и среднего уха фиброзной тканью снижает риск утечки. Учет множества этих факторов более эффективен, чем использование одного определенного технического приема. При несостоятельности консервативных методов следует выполнить повторную операцию. Профилактика и оперативное лечение ликвореи помогает предотвратить менингит, снизить частоту развития осложнений и летальность, а также сокращает сроки пребывания пациента в стационаре и ускоряет его возвращение в семью и на рабочее место.
Ликворея – истечение цереброспинальной жидкости через мозговые оболочки и дефекты в костях черепа или позвоночника. Может быть скрытая или явная, назальная, травматическая или послеоперационная. Опасна осложнениями: менингитом, энцефалитом, миелитом и пр.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
Ликвор (спинномозговая или цереброспинальная жидкость) – вещество, постоянно омывающее головной мозг и циркулирующее по ликворопроводящим путям в субарахноидальном (расположенном под паутинной оболочкой) пространстве спинного и головного мозга. Ликворная жидкость защищает спинной и головной мозг от механических повреждений, поддерживает постоянное внутричерепное давление, метаболические и трофические процессы между кровью и клетками мозга.
Ликворея – истечение (потеря) спинномозговой жидкости вследствие нарушения целостности твердых мозговых оболочек через естественные или образовавшиеся после травмирования отверстия в черепных костях или позвоночнике или после нейрохирургических операций.
В естественном состоянии ликвор представляет собой бесцветную прозрачную маслянистую жидкость. При подключении воспалительных процессов он может приобретать помутнение или становиться кровянистым. Достаточно часто истечение цереброспинальной жидкости протекает практически незаметно для больного, например, через носовые ходы в носоглотку или через ушные раковины или просачивается в подкожную клетчатку и накапливается там.
Основным условием возникновения ликвореи является разрыв или дефект твердых мозговых оболочек, который может произойти при:
- черепно-мозговых травмах с повреждениями костных структур основания (например, дна переднечерепной ямки, костей височной пирамиды и пр.);
- черепно-мозговых травмах с повреждениями костей свода черепа (пазухи лобной пластины);
- повреждении костей решетчатой пазухи, расположенной в носоглотке после выполнения ЛОР-процедур (промывания, дренирования) или хирургических вмешательств;
- после нейрохирургических операций на позвоночнике, спинном или головном мозге с наложением швов, через которые просачивается ликвор;
- инвазивно разрастающихся опухолях, локализующихся у основания черепа;
- врожденных аномалиях развития центральной нервной системы (например, черепно-мозговые и спинномозговые грыжевые выпячивания с разрывом оболочек) и пр.
Истечение ликвора опасно не только резким снижением внутричерепного давления, но и высокой вероятностью инфицирования ликворопроводящей и кровеносной системы, спинного и головного мозга. Тяжелыми осложнениями заболевания могут быть: менингит, энцефалит, миелит.
В зависимости от места локализации патологических процессов разделяют ликворею:
- Назальную или носовую (наступает при повреждении или переломах пластин решетчатой кости или клиновидных костей носоглотки). Ликвор выходит в полость носоглотки не только в горизонтальном положении, но и в вертикальном, раздражает верхние дыхательные пути, вызывая кашель и хронический бронхит.
- Ушную (наступает при переломах пирамиды височных костей). Цереброспинальная жидкость выходит наружу через слуховой ход, увлажняя подушку.
- Послеоперационную (проявляется при недостаточно туго наложенных послеоперационных швах или при начавшихся воспалительных осложнениях после перенесенного хирургического вмешательства). Жидкость вытекает через швы.
- Травматическую. В месте повреждения травмой (перелом позвоночника или костей черепа) мозговой оболочки.
В зависимости от проявления признаков:
- Скрытую. Истечение ликвора происходит в замкнутую полость тела, накапливается, образуя гематому и очаг воспаления, невидимый невооруженным глазом.
- Явную. Например, при спинномозговой грыже могут образовываться мешочки с накопившейся жидкостью, затем переходить в свищи, через которые и будет выходить ликвор.
Выход спинномозговой жидкости наружу происходит с характерной периодичностью (в зависимости от локализации патологии) от нескольких секунд до1-2 минут. При этом истечение может быть капельным или струйным, прекращаться при изменении положения тела или головы, и усиливаться при резких движениях или напряжении.
Первичная ликворея наступает сразу же после наступления травматического повреждения или после проведения операции. Вторичная – возникает через некоторое время после дефекта мозговых оболочек, жидкость скапливается подкожно, а затем образует свищ.
Ликворея проявляется следующими признаками:
- Истечением цереброспинальной жидкости из носа и ушных раковин преимущественно с одной стороны. Выход жидкости происходит из травматически поврежденных кожных покровов или через послеоперационные швы.
- Истекаемая жидкость прозрачная. Если она имеет мутноватый, бледно-розовый или с кровяными вкраплениями цвет, то в организме уже присутствует воспаление.
- Выход жидкости усиливается при наклонах головы вперед и/или в стороны, напряжении тела, резких движениях, физических нагрузках.
- Возникают нарушения сна, тупая головная боль или тянущее ощущение в затылке, связанное со снижением внутричерепного давления.
- Хронический кашель из-за постоянного раздражения истекаемым ликвором слизистых оболочек носоглотки и верхних дыхательных путей.
Назальные и ушные ликвореи чреваты развитием бронхитов и пневмонии, при попадании в желудочно-кишечный тракт могут вызвать гастрит, дисфункцию или воспаление кишечника. Однако самым опасным осложнением считается воспаление головного или спинного мозга и пневмоцефалия (проникновение воздуха в полость черепа).
Для уточнения диагноза ликвореи и с целью выявления возможных аномалий и повреждения костей черепа проводят серию рентгенографических томограмных снимков. Для исключения серозного ринита проводят забор отделяемой жидкости и исследуют ее на содержание сахара (сахар содержится в спинномозговой жидкости и дает отрицательный результат при рините).
Церебральная фистулоцистернография проводится при помощи введения в подпаутинное пространство оболочек спинного мозга контрастного изотопного вещества. Наблюдение за передвижением контраста к головному мозгу и в нем проводится рентгенографическими аппаратами в прямой и боковой проекции. Направление перетекания раствора регулируется наклонами и поворотами головы пациента.
При травматических повреждениях позвоночного столба или черепа используют обычные рентгеновские снимки, а для уточнения изображения – МРТ или КТ исследования. При подозрении на образование воспалительных процессов проводят люмбальную пункцию (забор ликвора для лабораторного обследования).
Пациенты с ликвореей немедленно госпитализируются в неврологическом или нейрохирургическом отделении. При назальном истечении голове придают возвышенное положение и начинают дигедратирующую терапию (обезвоживание организма). Постельный режим сохраняется на протяжении двух-трех недель. Не рекомендуется делать резких движений или напрягать тело, необходимо найти положение, при котором выход ликвора прекращается или становится минимальным.
При необходимости проводят наружное дренирование ликворного скапливания для предотвращения закрытия свища, что может случиться при активизации воспалительных процессов. Обязательно подключают противовоспалительную антибактериальную и сульфаниламидную терапию, а по мере необходимости вводят обезболивающие препараты общего или местного назначения.
При несостоятельности консервативного лечения на протяжении длительного периода пациенту предлагается хирургическая операция по герметизации черепной полости, пластической коррекции твердых мозговых оболочек или позвоночного канала костями позвоночника. Ликворные свищи могут быть закрыты наложением более глубоких швов в мягких тканях посредством нейрохирургических манипуляций.
Но и классическое лечение и операция требуют полного покоя больного, положительного психологического настроя, ухода медперсонала, ограничения физических нагрузок и длительного времени реабилитации.

Ликворея – это неконтролируемое истекание спинномозговой жидкости (ликвора, цереброспинальной жидкости).
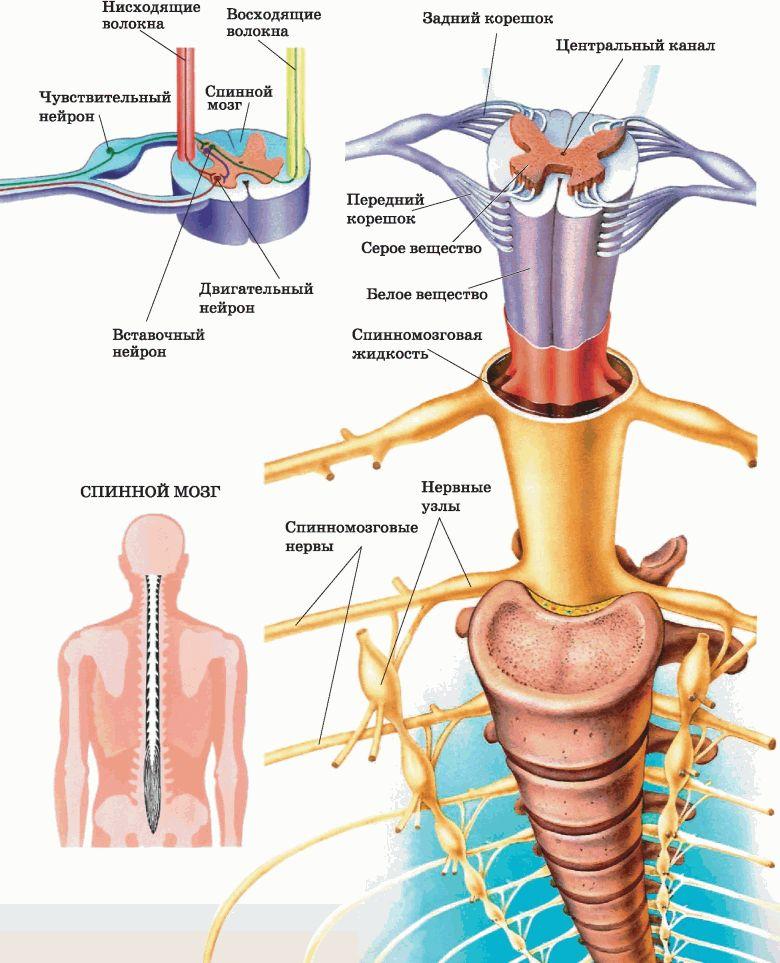
Цереброспинальная жидкость обеспечивает стабильное внутричерепное давление, служит защитой от механических воздействий, поддерживает водно-электролитную регуляцию, служит для обеспечения обменного процесса между мозгом и кровью.
Спинномозговая жидкость образуется в мозге. Обычное местонахождение ликвора это область между костями позвоночника и спинным мозгом, центральный канал спинного мозга, желудочки головного мозга, область между костями черепа и оболочками головного мозга, борозды головного мозга, субарахноидальное пространство.
Истечение ликвора происходит в результате нарушения целостности твердой мозговой оболочки, как следствие травм позвоночника, черепа, после операционных вмешательств.
Что провоцирует проблему
Основной фактор, влияющий на развитие ликвореи — это травмы или дефекты твердой мозговой оболочки. Повреждение происходит вследствие:
- черепно-мозговых травм, при которых повреждаются кости основания черепа (пирамида височной кости, дно передней черепной ямки);
![]()
- черепно-мозговых травм, при которых повреждаются кости свода черепа (лобная пазуха)
- нейрохирургического вмешательства в позвоночник, спинной или головной мозг (ликвор истекает через послеоперационные швы)
- роста патологических новообразований, расположенных в области головного мозга;
- врожденных аномалий центральной нервной системы (грыжи в области спинного или головного мозга);
- врожденных или приобретенных анатомических дефектов черепа (дефект в клиновидном синусе, решетчатой кости, ситовидных пластинках, задней стенке лобной пазухи, пирамиде височной кости, задней и средней черепных ямках, крыше барабанной полости);
- травм пазух решетчатой кости, как результата ЛОР манипуляций (дренирования, промывания, извлечения инородных предметов, удаления полипов);
- заболеваний соединительной ткани (синдром Марфана), которые вызывают значительное утончение твердой оболочки мозга, гиперподвижность суставов;
- патологических процессов в головном мозге и костях черепа (дизэмбриогенетическое, опухолевое, воспалительное происхождение).
Ушная ликворея у детей вызвана врожденной аномалией развития лабиринта, что благоприятствует появлению глухоты и менингита. У взрослых она вызвана выпиранием паутинной мозговой оболочки из-за дефекта (врожденного) в верхней стенке барабанной полости или дефекта (приобретенного из-за динамических факторов) паутинной мозговой оболочки.
Клиника заболевания
Определить наличие ликвореи можно по следующим симптомам:
- Вытекание ликвора (прозрачной, светлой жидкости, иногда с прожилками крови, или бледно-розового цвета). Истечение
![]()
цереброспинальной жидкости имеет периодичность и длится до 2 минут, может быть обильным и скудным, струйным и капельным. Назальная ликворея – происходит из одной ноздри, и преимущественно при наклонах головы вперед. Истекание из ушей – происходит при наклоне головы в сторону. Истекание из мест травмирования позвоночника или костей черепа (в случае черепно-мозговых травм вытекает ликвор, смешанный с кровью). - Кашель, преимущественно во время сна, вызванный попаданием спинномозговой жидкости в бронхи и трахею.
- Головные боли (тупой характер) из-за снижения внутричерепного давления, вызванного вытеканием ликвора. Могут возникать при минимальных физических нагрузках, при смене положения тела.
- Обезвоживание – наступает при длительном течении ликвореи. Проявляется в виде сухости кожи, слизистых оболочек, снижения веса.
- Снижение обоняния, зрения, слуха.
Формы нарушения
Классифицировать данное состояние можно в зависимости от различных признаков: от формы проявления, от места истечения, от причины.
По форме проявления ликворею делят на явную (спинномозговая жидкость выделяется) и скрытую (ликвор не выделяется наружу, проглатывается).
В зависимости от причины развития можно разделить на первичную (развивается после операционного вмешательства, травмы) и вторичную (возникает через некоторое время из-за ликворного свища).
В зависимости от локализации вытекания спинномозговой жидкости ликворея бывает:
- спинальная – истекание происходит из дефекта, травмы позвоночника;
- раневая (послеоперационная) – жидкость вытекает через послеоперационную рану;
- ушная – вытекание жидкости из ушей (вследствие перелома пирамиды височной кости);
- назальная – ликвор выделяется через нос (вследствие травм костей черепа).
Диагностические критерии
Ликворея выявляется во время осмотра и после исследований. К методам диагностики относят:
- сбор анамнеза – помогает определить время появления первых признаков состояния (вытекание прозрачной жидкости); определить
![]()
действия которые могли вызвать развитие состояния (травмы, операции); - обследование у невролога – направлено на обнаружение дефектов и травм позвоночника, черепа, перелома основания черепа, вытекание спинномозговой жидкости из носа и ушей;
- тест на содержание глюкозы в жидкости (ликвор содержит большое количество глюкозы);
- тест на содержание тау-белка (содержится только в цереброспинальной жидкости);
- используется компьютерная томография и магниторезонансная томография – позволяют выявить повреждение костей черепа путем послойного изучения строения головного мозга;
- цистернография с применением рентгеноконтрастных препаратов;
- проба масляного пятна – носовым платком промокают вытекающую жидкость (цереброспинальная жидкость оставляет масляные пятна, после засыхания платок остается мягким).
Также может быть рекомендовано посещение и консультация нейрохирурга, отоларинголога, травматолога.
Цели и методы терапии
Больные с ликвореей нуждаются в госпитализации в неврологический или нейрохирургический стационар, лечение включает консервативные и оперативные методы.
Зачастую процесс лечения начинают с применения консервативных методов, которые позволяют уменьшить выделение ликвора, снизить ликворное давление, создать условия для остановки ликвореи. К нехирургическим методам относят:
- предотвращение напряжения в области живота, высмаркивания;
- поддерживание головы в приподнятом положении для остановки выхода спинномозговой жидкости;
- применение мочегонных препаратов, которые снижают внутричерепное давление;
- люмбальный дренаж – позволяет снизить ликворное давление в черепе за счет снижения внутричерепного давления;
- прием антибиотиков с целью лечения и предотвращения инфекционных заболеваний;
- прием нестероидных противовоспалительных препаратов.

В случае, когда консервативное лечение не приносит положительного результата, прибегают к оперативным методам терапии.
Проводятся шунтирующие, транскраниальные и трансназальные операции. Зачастую применяются эндоскопические методы, однако они редко применимы при ушной ликворее.
Оперативная терапия направлена на хирургическое устранение травмы или дефекта черепа и твердой оболочки мозга, сшивание раны; удаление из головного или спинного мозга полости с ликвором.
Чем опасно?
Опасность ликвореи заключается в возможных осложнениях. К таким последствиям относят:
- менингит – возникает из-за попадания инфекции из носовой полости вместе с ликвором в полость мозга;
- головная боль – из-за истекания спинномозговой жидкости снижается внутричерепное давление;
- пневмоцефалия – попадание воздуха в церебральные оболочки, желудочки мозга, вещество мозга;
- пневмония и бронхит – вследствие проникновения спинномозговой жидкости в дыхательные пути;
- гастрит, дисфункция или воспаление кишечника – возникают из-за попадания и скопления цереброспинальной жидкости в желудке.
К категории особо повышенной сложности манипуляций на позвоночнике относят нейрохирургические вмешательства на спинном мозге (СМ). Цель хирургии уменьшить или полностью избавиться об боли и другого дискомфорта.
Показания к операции могут быть следующие: врожденные аномалии, травматические и дегенеративные нарушения, доброкачественные и злокачественные новообразования. Прежде чем назначить довольно серьезную операцию, специалистом тщательнейшим образом оценивается тяжесть клинического случая на основании данных визуализационной диагностики (МРТ, КТ, ангиографии и пр.) и результатов проведенных тестов на наличие неврологических расстройств (чувствительность, мышечная сила и др.).
Исход оперативного вмешательства напрямую зависит от запущенности болезни, профессионализма хирурга и качества послеоперационной реабилитации. Далеко не во всех клиниках, где делают операции на спинном мозге (видео процесса см. ниже), безупречно оперируют и восстанавливают пациентов. Во многих медучреждениях недопустимо высокий процент осложнений и отдаленных последствий, даже при отличной технической базе интраоперационного оборудования.
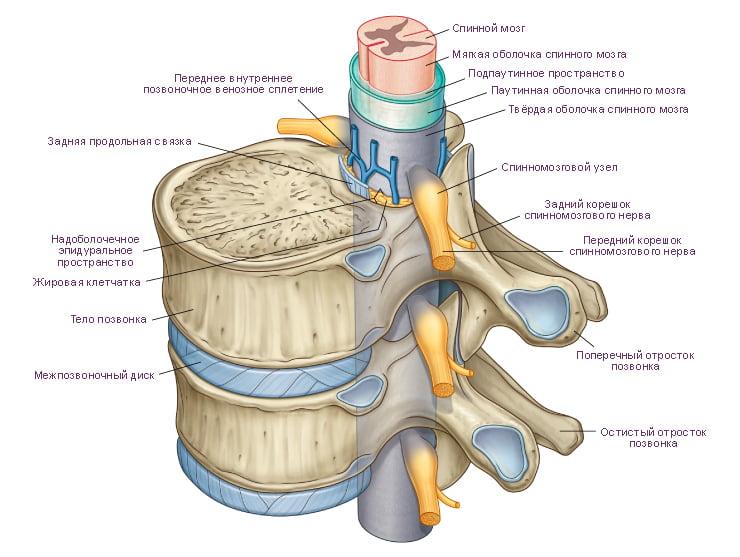
Важно понимать, что позвоночная система – это не просто комплекс костно-хрящевых элементов, но и вместилище спинного мозга, одного из главных центров нервной системы, обеспечивающего двигательные возможности конечностей и иннервацию внутренних органов. Малейшая ошибка хирурга в ходе оперативного сеанса, например, ненужное или некорректное пересечение артерий, травмирование инструментами здоровой ткани СМ или нервного корешка, может обездвижить пациента, поставить под угрозу его жизнь.
Операция фиксированного спинного мозга(высвобождение)
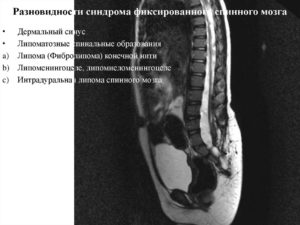
Остеоневральный недуг преимущественно является врожденным пороком развития, выявляется чаще у детей среднего дошкольного возраста. Первые неврологические, функциональные, кожные признаки у 80% детей определяются в районе 4-5 лет. Синдром наиболее тяжело протекает у взрослого человека, чем у ребенка, так как у взрослых нагрузка на хребет значительно выше. Симптоматика имеет склонность к интенсивному нарастанию, и последствия, к которым может быстро привести заболевание, довольно тяжелые:
- снижение чувствительности ног и зоны промежности;
- нарушение моторных функций;
- парестезии и мышечная атрофия;
- прогрессирующий сколиоз;
- костно-суставные деформации;
- сбой работы тазовых органов (энурез, недержание кала и пр.);
- локальные трофические язвы, липомы;
- парезы, параличи ног.
Основное лечение – хирургическое вмешательство по устранению аномальной фиксации спинного мозга с целью оптимизации его структурно-функционального состояния и достижения регресса сформировавшихся на фоне болезни расстройств. В качестве базовых приемов выделяют эксцизию терминальной нити, разъединение всех спаек на соответствующем участке с артропластической реконструкцией нормальной анатомии позвоночника, укорачивающую вертебротомию.
Результаты хирургии прямо зависят от срока проведенной операции. Доказано клинически, что чем раньше пациента прооперируют, тем выше шансы на благополучный исход. Хороших результатов при раннем оперировании достигают порядка 90% пациентов. Некоторым прооперированным больным (10%) по причине повторной фиксации требуется провести спустя определенное время еще одно вмешательство.
По мнению большинства врачей, хирургию нужно делать даже при отсутствии или легкой степени неврологических симптомов, не дожидаясь их появления либо рецидивирующего нарастания. Новорожденным с фиксированным спинным мозгом тоже рекомендована операция.
Операция при астроцитоме спинного мозга
Астроцитома – одна из самых распространенных опухолей из группы глиом, образованная внутри спинного мозга нейроэпителиальными клетками (астроцитами) атипичного роста. Это – первичное заболевание, которое может иметь доброкачественную или злокачественную природу. По статистике, мужской пол в 1,5 раза чаще, чем женский, подвержен данной патологии. Астроцитарные глиомы в большинстве своем формируются в шейной и шейно-грудной зоне. Чаще поражают детскую категорию пациентов младшего и среднего возраста.
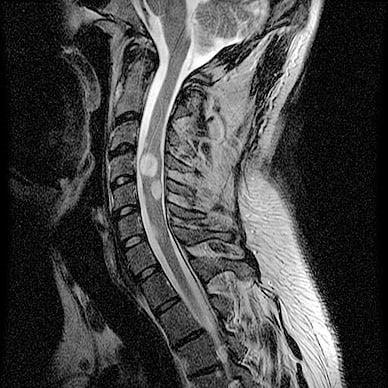
Астроцитома на срезе МРТ.
При глиоме любого типа вопросы по удалению, при глиобластоме аналогично, решается на основании конкретизированных данных: подтипа, локализации, степени новообразования, возраста и состояния здоровья человека. В настоящее время усовершенствованные нейрохирургические разработки позволяют подобного вида опухоли благополучно ликвидировать, однако светлые перспективы возможны исключительно при раннем их обнаружении и своевременном лечении.
На 1-2 стадии образование имеет четкую границу от здоровой ткани, поэтому он легко распознается и спокойно может быть удален радикально с минимальным риском развития рецидива в отдаленный послеоперационный период. С каждой последующей стадией рост инфильтрации и инвазия новообразования прогрессируют, что существенно усугубляет прогнозы на излечение и продление жизни человека.
Лечение базируется на микрохирургической операции с нейронавигацией по полной или частичной резекции глиомы с дальнейшим проведением сеансов радиотерапии. На последних стадиях при операбельности опухоли изначально назначается курс лучевой терапии, чтобы достичь максимально возможного отграничения опухолевой ткани от здоровых структур, и лишь потом приступают к операционной части лечения. Химиотерапия при данном диагнозе практически не используются.
Для клиники астроцитом характерны локальная боль, искривление позвоночника, угнетение моторики, вынужденное положение головы, выступающее для пациента как необходимость для снижения болезненных явлений.
Эпендимома спинного мозга: последствия, операция
Эпендимома является интрамедуллярной опухолью спинного мозга, гистологически она преимущественно доброкачественной формы, но может в редких случаях и метастазировать. Опухоль формируется из эпендимоцитов – глиальных клеток, которые выстилают центральный канал СМ, расположенный в сером веществе. Частота заболеваемости составляет 1-2 случая на 1 млн. человек, наиболее распространена у пациентов мужского пола. Чаще всего диагностируется у маленьких детей, мальчиков, причем основной зоной локализации выступает конечный отдел спинного мозга. Опухолевая структура сдавливает здоровые материи мозга, нарушает нормальную циркуляцию ликвора, вследствие чего развиваются признаки неврологического дефицита:
- парестезии в ногах (односторонние или двусторонние);
- боль в области новообразования (может отдавать в ягодицы, бедро, ноги);
- дисфункция мочеполовой системы;
- выпадение анального рефлекса;
- расстройство сенсорных функций кожно-кинестетического анализатора;
- мышечная слабость, вплоть до атрофии мышц, чаще передних бедренных;
- объемные и многолетние эпендимомы могут вызвать парез и параплегию.
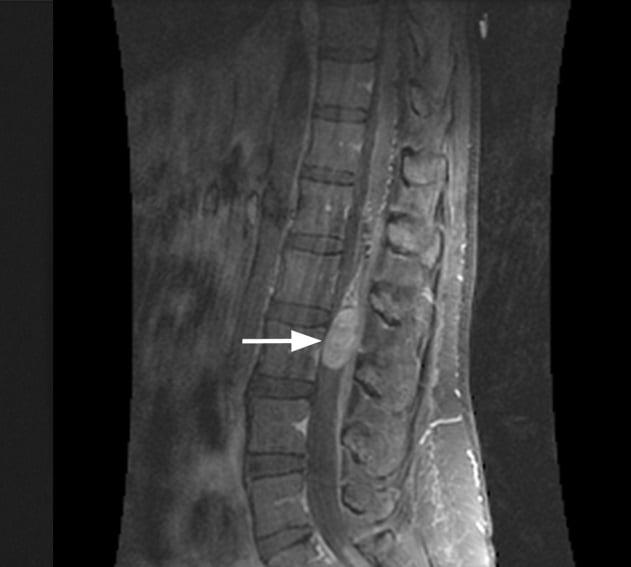
Чем больше в размерах увеличено новообразование, тем агрессивнее степень выраженности симптомов. Липома конуса и другие патологии позвоночника в пояснично-крестцовой зоне проявляются идентично. Поэтому предельно значимо для определения верной и эффективной тактики лечения пациента правильно дифференцировать истинную болезнь от заболеваний, которые имеют аналогичную специфику симптомов. Магниторезонансная, радионуклидная диагностика, ликвородинамические пробы, биохимические анализы крови позволяют точно поставить диагноз.
После получения положительного ответа диагностики на наличие эпендимомы, в безотлагательном порядке начинают лечение. Единственный способ борьбы с данным заболеванием – это оперативное вмешательство. Заключается оно в использовании метода декомпрессии (ламинэктомии) для открытия доступа к проблемному участку с последующим вскрытием (миелотомией) спинного мозга и как можно более радикальным иссечением дефектной ткани под контролем микроскопа и интраоперационной ультрасонографии. После операции рекомендуются сеансы лучевой терапией с целью предупреждения рецидива.
Поскольку для благоприятного прогноза чрезвычайно важно добиться полного удаления аномального разрастания в спинном мозге, лучше не откладывать оперативное вмешательство. Резецировать эпендимому полноценно и без остатка получается в раннем периоде ее развития. Когда она серьезно расширит свои объемы и дислокацию, полное ее удаление практически сделать нереально. Без непоправимой травматизации жизненно важных структур ЦНС при тяжелых и запущенных эпендимомах можно произвести только субтотальную резекцию или же ограничиться лишь паллиативным лечением.
Реабилитация после операции на спинном мозге
От того, насколько адекватным и полноценным будет послеоперационная реабилитация, всецело зависит окончательный результат функционального восстановления больного. Первую медицинскую помощь пациент получает еще будучи в стационаре, дальше ему следует продолжить восстановление в отделении реабилитации или в специализированном центре по данному профилю. Восстановление после спинальных операций – длительный процесс, в целом он продолжается 12 месяцев. Из них не менее 3 месяцев человек нуждается в тщательном контроле со стороны врачей.
Восстановительная терапия складывается из 3 этапов, каждый из которых включает в себя свои задачи и комплекс лечебных мер.
- I этап – устранение болевого синдрома, предупреждение возможных осложнений, работа над мышечным комплексом в щадящем режиме, приведение в норму общего состояния здоровья, обучение базовым манерам самообслуживания, ходьбе с поддерживающими приспособлениями.
- II этап – компенсация асимметрии тазовой оси, верхней и нижней части спины, ликвидация парезов и возобновление чувствительности конечностей, возвращение контроля над работой органов таза, постепенное расширение спектра физических навыков на бытовом уровне, плодотворная работа над укреплением костно-мышечной системы.
- III этап – полноценное или по максимуму возможное восстановление биомеханики и стабилизация выносливости опорно-двигательного центра, возвращение пациента в естественную социально-бытовую среду с некоторыми ограничениями по физической активности.
Неважно, учитывала ли операция лечение спастичности после перенесенной травмы, удаление опухоли или другую лечебную цель, без точного соблюдения специального оздоровительного плана положительная динамика будет невозможна.
Реабилитация состоит из:
- медикаментозное лечение – антибиотики, антикоагулянты, витаминно-минеральные комплексы, НПВС, нейропротекторы и пр.;
- регулярная лечебная гимнастика – это ежедневные дозированные занятия ЛФК (введение в них новых элементов, продолжительность и интенсивность нагрузки осуществляется постепенно и очень осторожно);
- физиотерапия – электрофорез, диадинамотерапия, ультразвук, магнитолечение, лазерная терапия, электростимуляция и др.;
- массаж, мануальная терапия и рефлексотерапия – воздействие рук специалиста, а также специальных инструментов на важные зоны тела человека;
- санаторно-курортное лечение – всегда назначается сразу по завершении основного курса реабилитации (показано проходить 1-2 раза в год).
Цена операции на спинном мозге
Нейрохирургическая процедура на главнейшем органе центральной нервной системы, расположенном в позвоночном канале, относится к высокотехнологичному типу терапии повышенной сложности. Цены на данную категорию медицинской помощи достаточно высокие. Наиболее точную сумму вам назовут в ходе консультации и изучения конкретно вашего диагноза в избранном вами медучреждении. Для первого же знакомства с примерными российскими ценами на распространенные медуслуги можете воспользоваться данными из нашей таблицы.
Читайте также:





