Звездочки на поясничном отделе
Нарушения, происходящие в сосудистой структуре позвоночника, в результате разрастания из вновь формирующихся кровеносных сосудов, находящихся в области тела позвонка, ведут к снижению его прочности (перестройка костной ткани). В результате таких сосудистых изменений возможно формирование медленно увеличивающейся сосудистой опухоли, которая может быть разных размеров. Относится к первичной доброкачественной опухоли. Называется она гемангиомой.
Локализация при сосудистых нарушениях в позвоночнике
Может появляться в других костных структурах организма человека, но чаще всего появляется именно в позвоночнике. В большинстве случаев поражается одно тело (позвонок), но бывают поражения и нескольких позвонков (от 2-х до 5-ти, больше 5-ти встречается редко) одновременно – гемангиоматозные поражения.
Появление опухоли отмечается у взрослых, преимущественно женского пола, после 40 лет, очень редко встречается и у детей. Увеличение опухоли появляется с возрастом.
Частота проявлений отмечается:
-на первом месте — в грудном отделе позвоночника — шестой грудной позвонок;
-на втором — в поясничном отделе;
-на третьем месте — в шейном и крестцовом отделах (отмечается в 1% случаев).
Патогенез заболевания не имеет точного определения, но причинами развития опухоли по определяющим факторам выступают:
-генетическая предрасположенность;
-локальная тканевая гипоксия;
-высокое содержание количества эстрогена;
-анатомическая неполноценность структуры сосудистых стенок определенных позвонков.
Последняя причина становится благоприятным условием в случае получения позвонком микротравм. Такое строение будет вызывать увеличение нагрузки на пораженный позвонок. Травма и периодические кровоизлияния разрушают структуру кости позвонка, активируя функцию, формирующую неполноценные новые сосуды и одновременно нарушая свободное движение крови по сосудам, из-за формирования сгустка крови (появление антигенных тромбозов).
Классификация гистологических структурных образований
| Структура | Проявления |
| Капиллярная (простая) — самый распространенный вид | Малосимптоматичны. Имеют различные размеры, состоят из переплетающихся между собой формирований сосудов и капилляров, стенки которых тонкие, при этом каналы разделяются жировой и фиброзной тканью. Располагаются в несколько слоев. |
| Соединенные рацематозные ветви | Характеризуются наличием соединенного образования венозных или артериальных сосудов |
| Кавернозная полая структура | Проявляется болезненностью. Представляет несколько полостей, которые разделяются тонкими гипертрофированными перегородками соединительной ткани. Стенки сосудов не имеют эластичных волокон. Подпитывает один либо несколько крупных сосудов |
| Смешанная | Структура будет зависеть от объема поражения, и будет включать тонкостенные капилляры, крупные сосуды увеличенных полостей |
В зависимости от места развития патологического процесса гемангиомы в анатомических структурах позвонка выделяют степень поражения: локализованную и изолированную, когда поражается весь позвонок, только его тело, тело и заднее полукольцо, канал спинного мозга. Увеличение образования определяется по динамическим критериям.
Клиническое течение при сосудистых нарушениях в позвоночнике
Учитывая малосимптомность данной патологии, клиническое значение имеют проявления агрессивных форм. Клиническая картина будет иметь локальный болевой синдром. В некоторых случаях (1/3 выявлений) присутствуют сопутствующие дегенеративно- дистрофические изменения в структурах позвоночника.
Степень агрессивности абсолютных признаков классифицирует: малые гемангиомы (не требуют клинического наблюдения), неагрессивные и агрессивные.
Динамическое наблюдение проводится для своевременного определения механического нарушения прочности тела позвонка.
Распространение опухоли за пределы позвонка может сочетаться с компрессионным синдромом, с последующим переломом позвонков. Сопровождающиеся неврологические расстройства при экстрадуральном расположении гематомы появляются при сдавлении спинного мозга. Компрессионное положение нервов вызывает проявление боли и при вовлечении всего тела позвонка и при сосудистых аномалиях.
Возможно, полное отсутствие клинических проявлений опухоли на протяжении всей жизнедеятельности организма и может определяться случайно при обследовании других патологий позвоночника.
Определение клинического проявления данной патологии будет положительным: при активном появлении опухолевого образования большого размера, при снижении высоты позвонка, при его коллапсе, при расширении позвонка образованием, вызывающем натяжение продольных связок (передней и задней), т.е. на пике болевого синдрома.
Снижается двигательная активность позвоночного столба. Локализация болей будет определяться в месте пораженного позвонка и усиливаться при поворотах. Давление от опухоли может действовать не только на спинной мозг, но и на тело позвонка, вызывая периостальное раздражение рецепторов, тем самым вызывая наличие болевого синдрома. При наличии эпидуральной гематомы раздражаются корешки спинного мозга, с появлением миелопатических синдромов.
Диагностика при сосудистых нарушениях в позвоночнике
Диагностическое определение ставиться чаще неврологами, при неврологическом осмотре на основании данных МРТ (определяют тип гемангиом – самый информативный метод) и КТ (позволяет определять структурную патологию). Учитывается необходимость в проведении клинико-рентгенологического обследования. Рентгенологическими признаками при опухолевом процессе будут поражения, вызывающие перестройку костной ткани. Отмечаются при агрессивных или потенциально агрессивных гемангиомах.
Данные современных наблюдений дают основание для проведения лабораторного обследования, т.к. образования могут иметь различную патоморфологическую структуру. В алгоритм диагностических действий включаются: веноспондилография (цифровая спондилография), радионуклидные исследования, селективная ангиография. Клинические проявления гемангиом и результат лечения оцениваются по оригинальной шкале качества жизни.
Обследования дополняются определением наличия неврологических дисфункций. Направление лечения будет определено степенью кровотечения.
Минимальные размеры гемангиомы снижают риск развития возможных вариантов осложнений.
Методы лечения гемангиомы
Существует достаточно много радикальных методов решения проблемы, но многие из них являются опасными для дальнейшего здоровья пациентов, к таким методам относятся:
-рентгенотерапия, воздействие на компонент опухоли лучевой нагрузкой.
-частичная резекция пораженной кости или удаление компонента образования, представляют трудность технического доступа.
-склерозирование гемангиомы, без дополнения стабилизирующими системами возможно появление осложнений в виде комрессионных переломов тел позвонков.
-трансвазальная эмболизация (искусственное тромбирование) вызывает закупорку сосудов.
Лучший эффект без послеоперационных осложнений при лечении гемангиом достигается наиболее современны методом лечения – пункционная костная вертебропластика. Преимуществом данного метода является предупреждение компрессионных переломов и повышение биомеханической прочности тела позвонка. Назначение такого метода лечения показано при агрессивных формах гемангиомы, при этом учитывается наличие дегенеративно-дистрофического изменений в позвоночнике. Может проводиться в два этапа: вертебропластика, с хирургическим удалением эпидурального компонента опухоли.

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, УЗИ, снимем боль и начнем лечение
- Прием врача 0 руб!до 30 июня!
при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Симптомы заболевания
- Причины заболевания
- Методы диагностики
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Смещение позвонков поясничного отдела - листез, наиболее часто происходит в пояснице (точнее, в месте, где она переходит в крестец). Разделяют передний, задний и боковой варианты смещения позвонков.
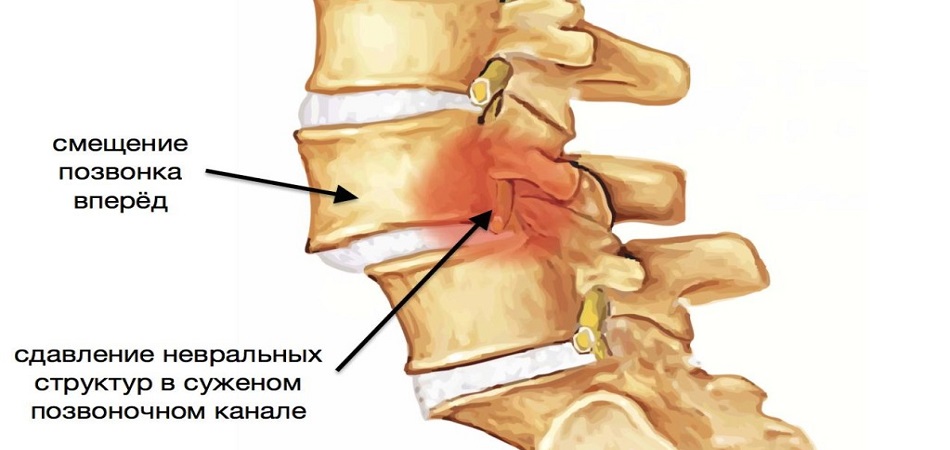 |
| Смещение позвонка поясничного отдела на уровне L4-L5 |
Различают 4 степени смещения позвонков. В зависимости от выраженности процесса, смещение позвонков может быть стабильным и нестабильным. Нестабильное смещение позвонков гораздо опаснее.
Смещение позвонков поясничного отдела: причины
Среди причин появления этого заболевания наиболее популярными считаются:
- врожденная нестабильность позвонков,
- нарушения в связочном аппарате позвоночника,
- травма, в результате которой образовалось смещение,
- системная патология опорной системы.
Чрезмерная физическая активность также может повлиять на развитие данного заболевания. Наиболее часто происходит смещение пятого позвонка поясничного отдела. Несколько реже смещается четвертый позвонок.
Патологическая подвижность возникает в результате нарушения целостности дуг либо же недоразвитие отростков суставов позвонка. Развитие заболевания приводит к тому, что смещенный позвонок давит на межпозвоночный диск и окружающие ткани, включая нервные корешки. Спустя некоторое время в диске начинают появляться трещины. В последствии эти изменения могут привести к появлению протрузии и грыже межпозвоночного диска.
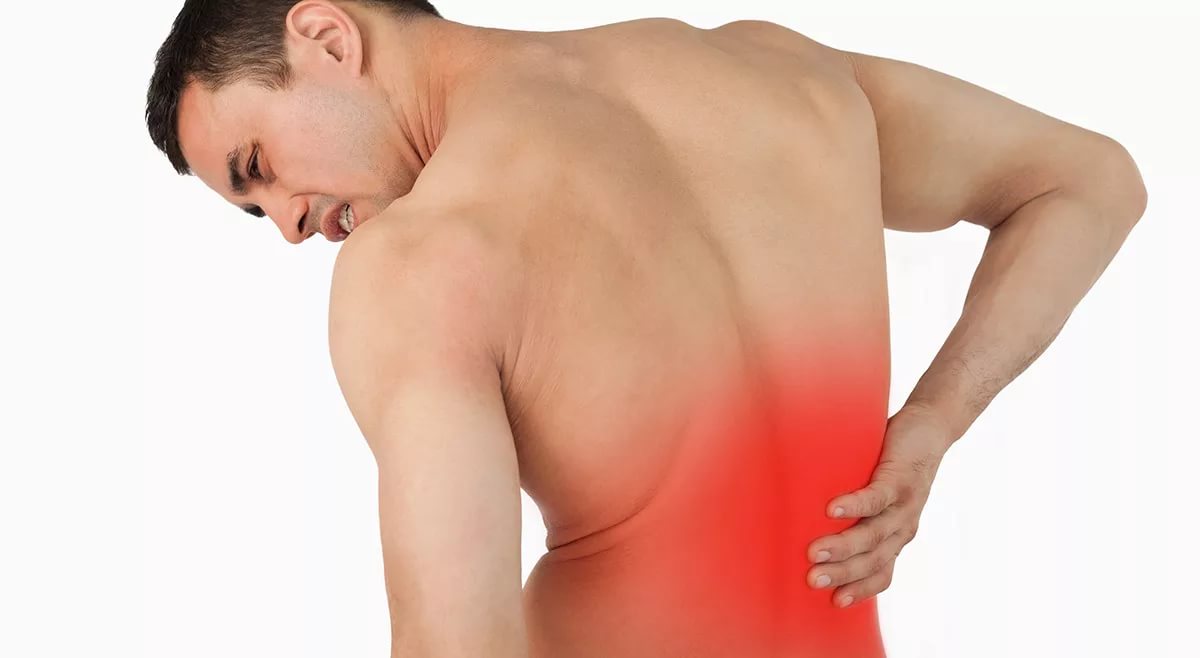 |
| Иррадиация (распространение) боли при смещении позвонков в поясничном отделе |
Смещение позвонков поясничного отдела: симптомы
Даже на начальных стадиях развития заболевания, боль в поясничной области неприменный спутник пациентов. Причем, если долго находиться в одном положении (к примеру, стоя или же сидя), то болезненные ощущения только усиливаются. Кстати, у боли может быть самый различный характер, боль может отдавать как в ноги, так и в спину.
Диагностика смещения поясничных позвонков
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
Смещение позвонка поясничного отдела: диагностика и лечение
Как только вы начали замечать проявление хотя бы каких-либо симптомов из тех, которые были указаны выше, нужно в обязательном порядке записаться на приём к врачу для диагностики. Ведь не секрет, что только своевременно обнаруженная болезнь поддаётся эффективному лечению.
 |
| Смещение позвонка поясничного отдела |
Врач-вертебролог непременно проведет полный осмотр, предварительно выяснив анамнез болезни. Благодаря этому можно получить полную картину о причинах возникновения заболевания, а также о возможных осложнениях. Наиболее результативным методом диагностики считается МРТдиагностика.
Для того чтобы выявить смещение 5 позвонка поясничного отдела иногда бывает достаточно обычной рентгенограммы. Это дает представление о механизме возникновения патологии и степени патологического процесса.
В клинике Стопартроз приём ведут опытные врачи-вертебрологи, которые могут гарантировать качественную диагностику и эффективное лечение.
Любой стеноз позвоночного канала поясничного отдела – это высокий риск развития паралича нижних конечностей, нарушения функции тазовых органов, кишечника и т.д. Поэтому при подозрении на стеноз поясничного отдела позвоночника нужно как можно быстрее обратиться за медицинской помощью. Только опытный врач невролог сможет установить точную причину развития такого серьезного заболевания. В домашних условиях подобное заболевание диагностировать практически невозможно. Хотя есть ряд специфических клинических признаков, позволяющих предположить развитие данной патологии.
Для того, чтобы понять, что такое стеноз позвоночного канала поясничного отдела позвоночника, нужно изучить основы анатомии этой части опорно-двигательного аппарата. Итак, поясничный отдел позвоночника граничит с крестцом и грудном отделом. Он состоит из пяти тел позвонков. Каждый позвонок имеет дугообразные отростки. Вместе с телом позвонка они образуют овальное отверстие. Между телами позвонков располагаются хрящевые межпозвоночные диски. Они в точности повторяют форму тела позвонка с дугообразными отростками. Таким образом, внутри межпозвоночного диска также имеет овальное отверстие. Весь позвоночный столб (до 2 крестцового позвонка) полый – внутри расположен овальный спинномозговой канал. В шейном отделе позвоночника он через овальное отверстие в черепной коробке соединяется с внутричерепной полостью, откуда поступает ликвор. С помощью этой жидкости происходит передача нервного импульса к структурам головного мозга и обратно.
В спинномозговом канале находится спинной мозг и кровеносные сосуды, которые его питают. Это крупные спинномозговые артерии и вены. Даже при небольшом стенозе спинномозгового канала начинается ишемия спинного мозга. Это негативно сказывается на иннервации тела.
Для иннервации от спинного мозга через фораминальные боковые отверстия в телах позвонков отходят парные корешковые нервы. В их составе находятся сенсорные и моторные аксоны. Сенсорный тип нервного волокна отвечает за передачу сигнала от кожных и мышечных рецепторов к головному мозгу. По моторным (двигательным) аксонам от головного мозга передается нервный импульс с сигналом о том, какое действие нужно произвести.
Стеноз спинномозгового канала – это сужение его внутреннего просвета за счет разрастания костной ткани или смещения хрящевых межпозвоночных дисков. Проявляется патология частичным выпадением тех или иных функций вегетативной нервной системы. Далее в статье рассмотрим основные причины развития патологии, её распространенные виды, клинические проявления и способы лечения в домашних условиях.
Причины стеноза поясничного отдела
Существуют разные причины развития стеноза поясничного отдела, грыжа межпозвоночного диска – одна из них. Все факторы риска подразделяются на:
- травматические (переломы, в том числе компрессионные тел позвонков, трещины, растяжения связочной и сухожильной ткани, вывих тел позвонков и т.д.);
- ортопедические (нарушение осанки и искривление позвоночного столба, прекос костей таза, синдром короткой ноги, плоскостопие, косолапость);
- воспалительные (инфекционные и асептические типы воспалительной реакции, в том числе спровоцированные выпадением грыжевого выпячивания в просвет спинномозгового канала, туберкулезом, полиомиелитом, сифилисом и другими инфекциями);
- дегенеративные дистрофические (это развитие остеохондроза с протрузией и экструзией межпозвоночного диска, которые в конечном итоге приводят к появлению грыжи, сдавливающей дуральные оболочки спинного мозга);
- вертеброгенные (нестабильность положения тел позвонков, ретролистез, спондилолистез, деформирующий остеоартроз межпозвоночных суставов и т.д.);
- врожденные (патология развития тканей позвоночного столба на внутриутробном этапе формирования нервной трубки плода).
С высокой долей вероятности сопутствовать развитию стеноза спинномозгового канала поясничного отдела позвоночника могут следующие факторы негативного влияния:
- тяжелый физический труд с подъемом значительных тяжестей;
- отсутствие регулярных физических нагрузок на мышечный каркас спины и поясницы в достаточном объеме – приводит к нарушению диффузного питания хрящевой ткани межпозвоночных дисков и развитию остеохондроза;
- курение и употребление алкоголя – нарушают микроциркуляцию крови в области паравертебральных мышц;
- сидячая работа;
- неправильная организация рабочего и спального места;
- привычка сутулится и переносить тяжести в одной руке;
- неправильный выбор обуви для занятий спортом и повседневной носки;
- опухоли внутренних органов брюшной полости;
- спаечная болезнь и дислокация внутренних органов брюшной полости и малого таза;
- падения, ДТП, проникающие ранения, занесение инфекции во время проведения хирургической операции на позвоночнике.
При стенозе спинномозгового канала в первую очередь всегда исключают грыжу и гемангиому. Затем проводят обследование брюшной полости для исключения роста новообразований. Диагностикой должен заниматься квалифицированный врач невролог или вертебролог. Только эти доктора обладают достаточным уровнем профессиональной подготовки для того, чтобы определить, какие факторы спровоцировали развитие стеноза и какое лечение поможет избежать хирургического вмешательства.
Виды стеноза поясничного отдела позвоночника
У взрослого человека чаще всего развивается вторичный стеноз позвоночного канала поясничного отдела, спровоцированный негативным воздействием со стороны внешних факторов (травмы) или внутренних (заболевания). Первичная форма патологии может быть только врожденной, обусловленной пороком внутриутробного развития.
Дегенеративный стеноз поясничного отдела может наблюдаться при ревматических патологиях (болезнь Бехтерева, системная красная волчанка) и у пожилых людей. Снижение высоты межпозвоночного диска при увеличении занимаемой им площади (протрузия) – это очень распространенный фактор в развитии относительного стеноза позвоночного канала поясничного отдела, причем самая встречаемая локализация – диск L5-S1.
Латеральный стеноз поясничного отдела – это вид патологии, который характеризуется компрессией дуральных оболочек спинного мозга в боковом направлении. В большинстве случаев латеральный стеноз позвоночника поясничного отдела оказывает негативное влияние на корешковые нервы, провоцирует появление признаков радикулита и люмбоишиалгии.
Спинальный стеноз поясничного отдела позвоночника может развиваться на фоне остеохондроза, смещения тел позвонков, искривлении позвоночного столба и т.д. Вылечить полностью спинальный стеноз поясничного отдела можно только в том случае, если устранено основное заболевание, его провоцирующее.
Абсолютный стеноз поясничного отдела – это полное перекрытие канала с компрессией спинного мозга. Сопровождается резкой утратой функций нижних конечностей, тазовых и брюшных органов. Развивается паралич ног, человек может упасть. В тяжелых случаях абсолютный стеноз позвоночного канала поясничного отдела может привести к летальному исходу на фоне болевого шока. Требуется экстренная хирургическая помощь. Чаще всего абсолютный стеноз является следствием травматического воздействия, например, смещения позвонка, компрессионного перелома и т.д.
Стеноз пояснично-крестцового отдела позвоночника
У довольно молодых людей, ведущих сидячий малоподвижный образ жизни часто диагностируется стеноз пояснично-крестцового отдела на уровень L5-S1. На этот межпозвоночный диск приходится условный центр тяжести человеческого тела. Если человек не занимается физкультурой и нарушает правил личной гигиены, то у него быстро подвергаются дегенеративному дистрофическому процессу хрящевые ткани фиброзного кольца. Оно утрачивает свою эластичность. В результате межпозвоночный диск расплющивается и начинает оказывать давление на дуральные оболочки спинного мозга. При выраженной степени протрузии или при выпадении дорзальной межпозвоночной грыжи наблюдается стеноз пояснично-крестцового отдела позвоночника. Он может даже при незначительном сужении провоцировать синдром гиперактивности мочевого пузыря, дисплазию ткани предстательной железы (у мужчин), недержание мочи (у женщин).
Признаки и симптомы стеноза спинномозгового канала
Первые признаки стеноза поясничного отдела позвоночника обычно появляются в разгар основного заболевания. Внезапно начинает появляться слабость в мышцах ног, судороги икроножных мышц, расстройство кишечника и учащенное мочеиспускание.
Постепенно симптомы стеноза поясничного отдела нарастают. Если компрессия на спинной мозг не уменьшается, то самочувствие пациента быстро усугубляется.
Основные клинические симптомы стеноза позвоночного канала поясничного отдела:
- резкая боль в области поясницы, которая может распространяться по ягодичной зоне, всем поверхностям бедра и голени;
- мышечная слабость, ощущение, что ноги становятся ватными и не слушаются;
- непроизвольное мочеиспускание и дефекация;
- последующая задержка мочеотделения за счет паралича мышечной стенки мочевого пузыря;
- судороги в мышцах ног;
- затруднение при совершении любых движений туловища (повороты, наклоны);
- головная боль за счет повышения давления ликвора и вторичной внутричерепной гипертензии;
- головокружение, тошнота, на высоте боли возможны приступы мозговой рвоты.
При незначительной степени стеноза клинические признаки могут быть не сильно выражены. Это может быть периодически возникающий синдром раздраженного кишечника, судороги в ногах (особенно после тяжелых физических нагрузок), тупые и тянущие боли в пояснице, распространяющиеся на ягодицы и бедра.
При появлении любых признаков неблагополучия в области поясницы следует незамедлительно обратиться за медицинской помощью. Своевременно поставленный диагноз позволит проводить эффективное лечение консервативными методами.
Последствия стеноза спинномозгового канала
Последствия стеноза спинномозгового канала поясничного отдела позвоночника могут быть самыми непредсказуемыми и негативными. Если учитывать, что спинной мозг отвечает за все функции и жизнеспособность тела человека, то понятно, что ничего хорошего ожидать от нарушения этого процесса не стоит.
Самые распространенные последствия при отсутствии своевременного лечения стеноза спинномозгового канала:
- парез или паралич нижних конечностей – человек утрачивает способность самостоятельно передвигаться, становится инвалидом;
- нарушение работы внутренних органов брюшной полости (может начаться процесс образования камней в желчном пузыре за счет застоя желчи, парализуется кишечник, нарушается работа мочевого пузыря);
- у мужчин начинаются проблемы с эрекцией и потенцией, у женщин возникают трудности с зачатием и вынашиванием детей;
- при тотальной атрофии спинного мозга может наступить летальный исход.
После устранения стеноза последствия необходимо купировать с помощью грамотно разработанного курса реабилитации. Напрмиер, если были парализованы нижние конечности, то с помощью специальных упражнений, рефлексотерапии, массажа и физиотерапии можно постепенно восстановить работоспособность вегетативной нервной системы. Естественно, что для этого придется приложить некоторые усилия. Но проводить реабилитацию нужно под руководством опытного врача. В этом случае возможно полностью устранить все негативные последствия перенесенного стеноза спинномозгового канала.
Как лечить стеноз позвоночного канала поясничного отдела
Перед тем, как лечить стеноз позвоночного канала поясничного отдела, необходимо установить причину его возникновения. Основное лечение стеноза поясничного отдела должно быть направлено на восстановление нормальной проходимости позвоночного канала. Если это грыжа диска, то её нужно вправить и провести комплексное лечение остеохондроза. Если причиной является опухоль, то она подлежит хирургическому удалению. Если стеноз развивается на фоне воспалительного процесса и отека дуральных оболочек спинного мозга, то важно провести этиотропное лечение.
Лечение стеноза позвоночного канала поясничного отдела на фоне дегенеративных дистрофических изменений в хрящевых межпозвоночных дисках можно проводить в домашних условиях. Для этого рекомендуется использовать индивидуально разработанный комплекс лечебной гимнастики. Также необходимо посещать сеансы массажа и рефлексотерапии. Прекрасные результаты дает лазерное лечение пораженных участков межпозвоночных дисков.
Лечение стеноза позвоночника поясничного отдела необходимо проводить под контролем со стороны опытного врача. Это должен быть невролог или вертебролог. Эти специалисты ведут постоянное наблюдение за состоянием пациента. Если они заметят отрицательную динамику (ухудшение состояния), то будет своевременно подкорректирован курс лечения и тактика его применения.
Не рекомендуем откладывать лечение стеноза спинномозгового канала, поскольку это заболевание характеризуется достаточно быстрым прогрессирующим течением. И если сегодня вы себя чувствует еще довольно неплохо, то завтра может утром проснуться с парализованными ногами. Это не простое заболевание. Оно требует лечения специалистами.
Имеются противопоказания, необходима консультация специалиста.
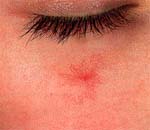
Сосудистые звездочки – локальная расширенная капиллярная сеть, проступающая через кожу в виде красной или фиолетовой паутинки. Сосудистые звездочки чаще всего локализуются на и щеках, крыльях носа, нижних конечностях; могут иметь форму точечных, линейных, древовидных, паукообразных сосудистых дефектов. Пациенту, столкнувшемуся с проблемой сосудистых звездочек, необходима консультация флеболога с проведением ультразвуковой допплерографии. Удаление сосудистых звездочек может производиться с помощью одного из предложенных методов: электрокоагуляции, микросклеротерапии, лазерной или фотокоагуляции, радиочастотной термоабляции, озонотерапии и др.
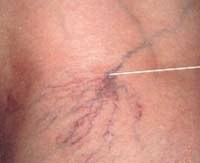



- Внешние проявления сосудистых звездочек
- Причины появления сосудистых звездочек
- Диагностика телеангиоэктазий
- Лечение сосудистых звездочек
- Прогноз
- Цены на лечение
Общие сведения
Сосудистые звездочки или сосудистые сеточки (телеангиоэктазии) представляют собой внешнее, видимое глазом проявление расширенных капилляров кожи. Они могут выступить на лице (купероз), в особенности на крыльях носа, на ногах, даже в желудке. Обладателями сосудистых звездочек являются 20-30% взрослого населения, чаще всего это женщины. Отмечено, что в большинстве случаев (до 80%) у женщин сосудистые звездочки проявляются после родов.
Телеангиоэктазии или, так называемые сосудистые звездочки, вызваны расширением венозных капилляров дермы – поверхностного слоя кожи. Несмотря на то, что происхождение сосудистых звездочек связано с нарушением венозного кровообращения, их появление не всегда свидетельствует о существовании посттромботической или варикозной патологии. И наоборот, наличие варикозной болезни вовсе не означает, что могут появиться сосудистые звездочки. Сами по себе сосудистые звездочки не являются заболеванием, представляющим угрозу для жизни и здоровья. Однако и украшением внешности телеангиоэктазии тоже не являются, представляя собой серьезный косметический дефект, с которым многие пациенты не желают мириться.

Внешние проявления сосудистых звездочек

В зависимости от природы возникновения, сосудистые звездочки бывают капиллярными, венозными или артериальными. По своим внешним проявлениям сосудистые звездочки разделяются на точечные, линейные, древовидные и паукообразные. Такое деление не подразумевает каких-либо различий в плане лечебных мероприятий.
Линейные телеангиэктазии красноватого цвета, проявляющиеся на лице чаще всего на щеках и на носу, представляют собой косметологическое заболевание - купероз.
Красные и синие линейные и древовидные сосудистые звездочки проявляются чаще всего на нижних конечностях.
Паукообразные сосудистые звездочки состоят из многочисленных увеличенных капилляров, расходящихся в разных направлениях от питающей их центральной артериолы. Они, как правило, бывают красными.
На ногах у женщин довольно часто встречается сочетание различных типов сосудистых звездочек. Наблюдается два характерных варианта расположения: на внутренней поверхности бедра проявляются расширенные сосуды линейного типа, расположенные параллельно; на наружной поверхности бедра – сосуды древовидной формы, расположенные по окружности. Для эффективного лечения сосудистых звездочек важно учитывать их тип и места локализации.
При ретикулярном варикозе и явлении сосудистых звездочек не отмечается болезненности в местах их локализации. В случае болевой формы телеангиоэктазий, которые встречаются довольно редко (у женщин в период месячных), сосудистые звездочки на определенном участке ноги приобретают более интенсивную окраску и становятся болезненными. Во всех случаях проявления сосудистых звездочек, озабоченность пациентов вызывают именно косметические или эстетические проблемы, что и заставляет их прибегать к помощи специалистов. Отсюда – необходимость оказания подобным пациентам лечения, дающего высокий косметический эффект.
Причины появления сосудистых звездочек

По мнению большинства зарубежных и отечественных специалистов причины, приводящие к появлению сосудистых звездочек на нижних конечностях, у женщин и мужчин имеют разную природу. У мужчин наиболее вероятной причиной может являться хроническая венозная недостаточность. Появление сосудистых звездочек на нижних конечностях служит первым симптомом возникновения венозного заболевания. Сосудистые звездочки на ногах у женщин чаще всего появляются в результате гормональных нарушений в организме, происходящие на фоне присутствующих или ранее перенесенных гинекологических, эндокринных заболеваний, а также беременности, абортов и т.д. Высокая концентрация эстрогенов (половых гормонов) в период беременности обусловливает появление первых сосудистых звездочек у трети наблюдавшихся женщин. Обычно, спровоцированные беременностью, сосудистые звездочки бесследно исчезают через 3-6 недель после родов. Прием оральных контрацептивов также может служить причиной развития телеангиэктазии. Для достижения стойкого положительного эффекта в лечении сосудистых звездочек и предотвращения рецидивов их появления необходимо предварительно привести в норму состояние гормонального фона пациента.
Появление у человека сосудистых звездочки и капиллярных сеточек может быть вызвано целым рядом причин:
- синдром врожденной слабости соединительной ткани (ВССТ)
- нарушение процессов метаболизма в печени
- застой венозной крови в нижних конечностях
- изменение гормонального фона в результате беременности, аборта, климакса, приема гормональных контрацептивов, кисты яичника, миомы матки
- сердечно-сосудистая патология
- повышенная проницаемость стенок сосудов, вызванная недостаточностью витамина С (аскорбиновой кислоты)
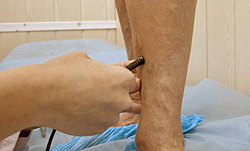
Диагностика телеангиоэктазий
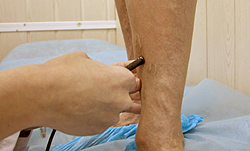
Сосудистые звездочки являются частыми спутниками варикозной болезни вен нижних конечностей. Поэтому уже при первом осмотре врач-флеболог обязательно оценит состояние венозного кровотока в периферических сосудах. Для точного анализа скорости кровотока, состояния стенок венозных сосудов обычно проводится ультразвуковая допплерография сосудов нижних конечностей.
Необходимо также провести функциональное обследование сердца, печени, матки и яичников для исключения заболеваний этих органов.
Лечение сосудистых звездочек
На первом этапе лечения телеангиоэктазий, связанных с варикозным изменением вен, необходимо устранение сопутствующей венозной патологии. С учетом типа, степени выраженности и локализации сосудистых звездочек для их лечения может быть применена одна из методик:
- электрокоагуляция;
- микросклерозирующая терапия;
- лазерная фотокоагуляция;
- микротоковая терапия;
- озонотерапия;
- радиочастотная термоабляция и др.

Электрокоагуляция сосудистых звездочек и сеточек. Суть метода заключается в прижигании телеангиоэктазий высокочастотным током, поданным через тонкий электрод. Недостатком электрокоагуляции является термическое поражение не только сосудистых изменений, но и здоровых окружающих тканей с последующим их рубцеванием, образованием зон депигментации и гиперпигментации.
Закрытие просвета измененного сосуда ведет к исключению его из кровотока и полному исчезновению сосудистых звездочек в течение 1-1,5 месяцев. Склерозирующая терапия особенно эффективна в отношении венозных сосудистых звездочек, тогда как капиллярные сосудистые изменения практически не поддаются ее воздействию. Для капиллярных телеангиоэктазий показано проведение лазерной фотокоагуляции. Сегодня склеротерапия является ведущим и самым эффективным методом лечения венозных сосудистых звездочек нижних конечностей.
Озонотерапия сосудистых звездочек и сеточек. В лечении телеэктазий озонотерапия применяется в виде внутрисосудистых инъекций кислородно-озоновой смеси, содержащей озон в высоких концентрациях. Молекулы озона запускают в клетках сосудов сложный механизм биохимических окислительных процессов, которые ведут к деструкции пораженных сосудов. В результате сосудистые звездочки исчезают без следа. Озонотерапия практически не вызывает побочных реакций, не оставляет на коже рубцовых и пигментных следов, не требует реабилитации.
При удалении сосудистых звездочек важно помнить, что они могут являться видимым проявлением серьезной патологии внутренних органов. Поэтому обязательно следует исключить наличие заболеваний, вызывающих появление телеангиоэктазий.
Прогноз
Каждый метод борьбы с телеангиоэктазиями нижних конечностей имеет свои показания, преимущества и недостатки. Правильно определить необходимую тактику лечения сосудистых звездочек может только квалифицированный врач после комплексного обследования состояния сосудов. Как правило, наилучшие результаты в лечении телеангиоэктазий нижних конечностей дает сочетание лазерной фотокоагуляции и склерозирующей терапии. Самостоятельно лазерная фотокоагуляция применяется для лечения капиллярных телеангиоэктазий или в случае аллергических реакций на препараты-склерозанты. Эти два метода являются базовыми в лечении сосудистых звездочек и других сосудистых поражений кожи.
Читайте также:


