Чума: что это такое, возбудитель, симптомы, признаки и лечение
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Обезьянья оспа: причины появления, симптомы, диагностика и способы лечения.
Определение
Оспа обезьян — редкое вирусное зоонозное заболевание, то есть передающееся человеку от животных. Вирус оспы обезьян является родственником натуральной («черной») оспы, относится к тому же к роду ортопоксвироусов (Orthopoxvirus), но отличается более легким течением болезни и сравнительно низкой смертностью. Вероятность тяжелого течения выше у детей, беременных женщин и людей с угнетенным иммунитетом.
Вирус обезьяньей оспы впервые обнаружили у лабораторных обезьян в Дании, где заболели макаки-крабоеды из Сингапура, содержавшиеся вместе с макаками-резусами, - отсюда появилось и название «оспа обезьян».
Первая вспышка за пределами Африки случилась в Соединенных Штатах в 2003 году. В страну привезли примерно 800 экзотических животных из Ганы, среди которых оказались хомячковые крысы, зараженные этим вирусом, от них заразились луговые собачки, которых в Техасе продавали как домашних питомцев.
Причины появления обезьяньей оспы
Оспа обезьян передается людям от мелких грызунов (белок, крыс, мышей) и приматов через укусы и прямой контакт с животным. Считается, что вирус-возбудитель обезьяньей оспы имеет умеренную трансмиссивность (способность к инфицированию) среди людей. Передача вируса от человека к человеку требует очень тесного контакта с уже заболевшим. В большинстве случаев заражение происходит воздушно-капельным путем, через биологические жидкости (сперму, слюну, кровь), а также контакт с зараженными материалами (постельным бельем, одеждой), если нарушена целостность кожного покрова. Высоким считается риск передачи во время полового акта, и низким - во всех остальных случаях.
По одной из версий, быстрое распространение оспы обезьян в последнее время может быть вызвано новым штаммом, приспособленным для передачи от человека к человеку. Другой причиной может быть ослабление иммунитета к натуральной оспе.
Считается, что резкое увеличение заболеваемости связано с прекращением всеобщей вакцинации против обычной оспы в 1980 году. Вспышку заболевания могло вызвать и возобновление туризма после карантина по COVID-19.
Существует еще одна версия: ведущий советник Всемирной организации здравоохранения назвал беспрецедентную вспышку обезьяньей оспы в развитых странах «случайным событием», которое, по-видимому, было вызвано сексуальной активностью на двух недавних массовых мероприятиях в Европе. Косвенно эту версию поддерживает тот факт, что большинство случаев в Европе зафиксировали у гомо- и бисексуальных молодых мужчин в возрасте от 21 до 40 лет. Среди них преобладают участники майского гей-парада Гран-Канария на Канарских островах, в котором приняли участие около 80 000 человек из разных стран Европы, и посетители знаменитой гей-сауны под Мадридом. Несколько случаев заражения оспой обезьян были выявлены в Бельгии после проведения ЛГБТ крупномасштабного фестиваля в Антверпене.
Таким образом, вариант глобальной эпидемии обезьяньей оспы, такой как COVID-19, пока маловероятен, считают эксперты Европейского центра профилактики и контроля заболеваний.
Во-первых, оспа обезьян не очень заразна: показатель R0 (число людей, которых может заразить один носитель) для нее составляет от единицы до двойки. Для сравнения, у омикрон-варианта коронавируса показатель R0 мог достигать 12.
Во-вторых, вирус плохо передается воздушно-капельным путем. Большинство случаев связано с половыми контактами и соприкосновением с биологическими жидкостями. В отличие от коронавируса, оспа обезьян не образует аэрозолей (мелких капель, которые создают воздушную взвесь и могут преодолевать большие расстояния). Кроме того, обезьянья оспа не является болезнью, которая передается во время бессимптомной фазы, что, кстати, делало COVID-19 таким грозным заболеванием.
В-третьих, даже при мутации вируса от него уже есть испытанная вакцина, которую можно при необходимости доработать. А новые варианты вируса обезьяньей оспы не могут появляться так быстро, как у COVID-19, в силу биологии самого вируса.
Однако следует иметь в виду, что вирус может в какой-то момент мутировать таким образом, что начнет эффективно передаваться от человека к человеку. Именно такая вероятность вызывает самые большие опасения.
Классификация заболевания
По данным ВОЗ, выделяются две основные ветки штаммов:
- Западноафриканский (считается более легким, коэффициент смертности 3,6% от заболевших);
- Центральноафриканский («конголезский»), считается более тяжелым, летальность 10,6%.
Инкубационный период оспы обезьян обычно составляет от 6 до 16 дней, редко может достигать 21 дня.
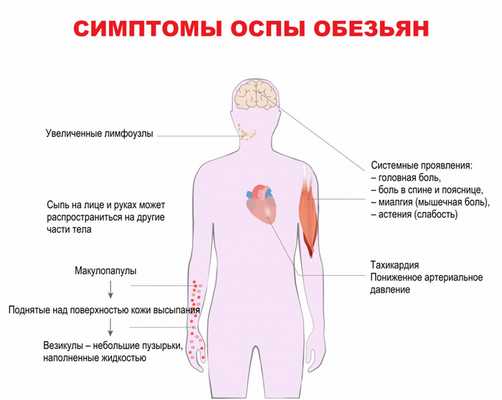
Период инвазии (0-5 дней), для которого характерны лихорадочное состояние с повышением температуры выше 38,5°C, сильная головная боль, боль в спине и пояснице, миалгия (мышечная боль) и сильная астения (слабость).
У некоторых пациентов развивается тяжелая лимфаденопатия (увеличение/воспаление лимфатических узлов), которая является отличительным признаком оспы обезьян.
Период высыпаний на коже (через 1-3 дня после возникновения лихорадки), которые вначале манифестируют на лице (в 95% случаев), а также на ладонях и ступнях (в 75% случаев), затем распространяются на другие части тела. Высыпания проходят несколько этапов развития - от макулопапул (поражений кожи с плоским основанием) до везикул (небольших наполненных жидкостью пузырьков) и пустул, которые примерно через 10 дней покрываются корочками. До полного исчезновения корочек может пройти три недели.
Больные часто сообщают о гриппоподобных симптомах с поражением органов дыхания. Сами высыпания часто описываются как очень болезненные независимо от того, где они локализуются.
Сыпь, связанную с обезьяньей оспой, можно спутать с проявлениями других заболеваний, встречающихся в клинической практике (например, вторичным сифилисом, герпесом, шанкроидом и ветряной оспой, опоясывающим лишаем).
Диагностика обезьяньей оспы
Клиническая дифференциация оспы обезьян от оспы и ветрянки (вызванной вирусом герпеса, а не поксвирусом), может быть затруднена. Диагноз оспы обезьян устанавливают с помощью бакпосева, метода полимеразной цепной реакции (ПЦР), иммуногистохимии или электронной микроскопии.
Для исключения ветряной оспы и опоясывающего лишая используют следующие лабораторные тесты:
- анализ крови на выявление антител IgG;
Синонимы: Анализ крови на антитела к вирусу ветрянки; Ветряная оспа; Вирус герпеса человека 3-го типа; ВГВ-3 типа; Вирус varicellae-zoster; Опоясывающий герпес. Chickenpox; Human h.
Чума: история, симптомы, прогноз, лечение, профилактика

В Средние века от чумы вымирали целые города, поэтому её считали Божьей карой. Долгое время эта болезнь считалась самой страшной и смертоносной. Известные истории эпидемии оспы, холеры, испанки и других болезней убивали не больше 30% заражённых. Но при чуме смертность была стопроцентной. Эта болезнь не исчезла до сих пор, но появилось эффективное лечение, и заразившиеся полностью выздоравливают.
Что такое чума
По латыни эта болезнь называется pestis — «зараза, гибель, бедствие». Слово «чума» заимствовано из турецкого языка и переводится как «нарыв, прыщ». Чума — это инфекционное заболевание, которое начинается внезапно и сразу же резко ухудшает самочувствие заражённого. Без лечения больной умирает в течение нескольких дней.
В последнее время люди постоянно слышат обо опасности вирусов, поэтому у многих возник вопрос: чума — это вирус или бактерия? Вирус имеет примитивную структуру: ДНК или РНК, покрытая оболочкой. Бактерия — это микроорганизм, который устроен гораздо сложнее, чем вирус. Несмотря на то, что вирусы вызывают опасные заболевания, большую угрозу здоровью представляют бактериальные инфекции, которые успешно лечатся антибиотиками. Именно с появлением антибиотиков смертность снизилась в десятки раз. Важно помнить, что в отличие от оспы, вызванной вирусом, чума — это бактериальная инфекция.
Возбудитель чумы — Yersinia pestis, чумная палочка, которая является грамотрицательной бактерий. Её переносчиками являются некоторые грызуны. Чумная палочка была открыта в 1894 году, когда в Гонконге бушевала эпидемия. Открытие сделали независимо друг от друга швейцарско-французский врач-бактериолог Александр Йерсен и японский медик Китасато Сибасабуро.
Получивший образование в Берлине Китасато Сибасабуро работал над исследованиями в соответствии с методом Роберта Коха. А. Йерсен был последователем школы Луи Пастера. Именно он доказал, что возбудителем средневековой чумы была именно Yersinia pestis. Прежде предполагали, что болезнь вызывается неизвестной бактерией из рода Bacterium или Pasteurella. В честь А. Йерсена был назван род бактерий, к которому принадлежит чумная палочка.
Особенности чумной палочки
Предполагается, что предком чумной палочки является псевдотуберкулезная — Yersinia pseudotuberculosis, которая обитает в почве и вызывает неопасные болезни ЖКТ. Учёные проводили многочисленные сравнения этих бактерий и узнали, что примерно 10 тыс. лет назад произошла мутация, в результате которой у псевдотуберкулёзной палочки возникли новые гены, позволяющие ей проникать в дыхательные пути человека и поражать лёгкие, а также стремительно проникать во все ткани организма и размножаться в них. Так образовалась чумная палочка.
Эта бактерия вновь мутировала в конце II или в начале III тысячелетий до н.э., и тогда появилась бубонная форма чумы. Учёные выделяют три исторических разновидности чумного возбудителя:
antiqua — вызвала Юстинианову чуму (около 541-683 годы н.э.);
medievalis — вызвала Чёрную смерть XIV веке;
orientalis — вызвала Третью пандемию (примерно 1855-1912 годы), а также современные случаи заражения.
Сейчас известно несколько сотен штаммов чумной палочки, но все заражённые получают эффективное лечение.
Чумная палочка способна сохраняться в мокроте из лёгких до 10 дней. На различных поверхностях она живёт неделями, а на трупах погибших — даже месяцами. Она хорошо переносит низкие температуры, но погибает при кипячении за считанные минуты. При нагревании до 60ºС она погибнет за час. Её легко убивают дезинфицирующие средства.
История и современность
Эпидемии чумы уносили миллионы жизни. Жители средневековых городов жили в тесноте, из-за этого риск заражения возрастал многократно. Это сыграло свою роль в том, что вспышки чумы в Европе были обыденностью в XIV-XVIII веках.
Чума существовала всегда с тех пор, как 10 тыс. лет назад появился её возбудитель. Во многих древних письменных источниках говорится о случаях бубонной чумы в Древнем Риме. В истории человечества известны три масштабные вспышки мора:
Юстинианова чума — продолжалась в 541-683 годах и вплоть до VIII века. Она возникла в египетском городе Пелусий (542 г.) и быстро проникла в Константинополь (544 г.), охватила Византию и все страны Средиземноморья, а позднее — всю Европу, Англию и Северную Африку. Вспышка случилась во времена Юстиниана I, бывшего императором Византии. Чума протекала в септической и бубонной формах. По приблизительным подсчётам жертвами стали 100 млн человек. Погибла почти половина жителей Византии.
Чёрная смерть — первоначально зародилась в пустыне Гоби примерно в 1320 году, позже пришла в области возле озера Иссык-Куль в 1338-1339 годах. За следующие несколько лет она поразила жителей Центральной Азии, Золотой Орды, Крыма и в 1347 году пришла в Константинополь, а затем в Сицилию. Оттуда чума распространилась на всю Европу. Пик пандемии пришёлся на 1346-1353 годы, но болезнь продолжала периодически бушевать вплоть до XVIII века. Погибло около 200 млн человек, некоторые поселения обезлюдели.
Третья пандемия — вспыхнула в середине XIX века (около 1855 года) и завершилась в 1920-е годы. Она началась в Китае и стремительно охватила всю Юго-Восточную Азию. Умерли 12 млн человек.
Первая вакцина была создана в 1896 году российским бактериологом, эпидемиологом и иммунологом Владимиром Хавкиным, который приехал из Франции в Бомбей во время бушевавшей там эпидемии.
В 1947 году обнаружено лечебное влияние стрептомицина, этим средством начали лечить заражённых. Сейчас каждый год заболевает примерно 2500 человек по всему миру. В настоящее время есть несколько вакцин и антибиотики. Смертность составляет около 5-10%. Важнейшую роль играет рано начатое лечение.
Формы болезни
Известно несколько форм заболевания, которые отличаются друг от друга по симптомам и степени заразности:
Бубонная — после проникновения инфекции через рану на коже воспаляется лимфатический узел.
Лёгочная — пневмония, возникающая при попадании чумной палочки в дыхательные пути.
Септическая («молниеносная») — возбудитель может попасть в организм как через кожу, так и через слизистые. Лихорадка возникает через несколько часов после заражения. Смерть наступает в тот же день.
Кожная — инфекция проникает через рану или царапину, но не вызывает воспаление лимфоузла (бубон).
Кишечная — осложнение любой из форм.
Все эти разновидности одинаково опасны для здоровья и прежде всегда приводили к неминуемой гибели.
Симптомы
Важно понимать, как происходит заражение. Бактерия попадает в организм через слизистые оболочки, конъюнктиву или через рану на коже. Лихорадка начинается через 1-7 дней после заражения.
Бубонная чума
Бубонная чума - это карантинная природно-очаговая инфекция. Основным клиническим симптомом является наличие чумного бубона. Для нозологии характерна высокая лихорадка, выраженная интоксикация, при иммуносупрессии возможно висцеральное поражение, генерализация инфекции. Диагностика построена на обнаружении возбудителя в биологических материалах (микроскопия, посев, ПЦР), серологические методы малоинформативны, практически не применяются. Лечение проводится в условиях обязательного карантина, включает в себя антимикробную этиотропную терапию, массивную дезинтоксикацию, симптоматические методы. Реже прибегают к хирургическим вмешательствам.
МКБ-10
Общие сведения
Причины
Возбудитель болезни - бактерия Yersinia pestis. Источником и резервуаром инфекции служат больные люди, грызуны, зайцы, лисы, верблюды, домашние кошки и другие животные. Переносчики - блохи, в пищеварительном тракте которых размножаются чумные палочки. Заразными насекомые становятся уже через 3-5 суток после попадания в них возбудителя и остаются таковыми в течение года. При укусе блоха срыгивает внутрь ранки содержимое желудка с большим количеством бактерий. Также описаны воздушно-капельный, фекально-оральный и контактно-бытовые пути инфицирования.
Основными факторами риска заражения бубонной чумой считаются проживание и несение воинской службы на эндемичных территориях, профессии, связанные с истреблением грызунов, работой в зернохранилищах, ветеринарной службе. Опасности подвергаются археологические экспедиции, вскрывающие места старинных захоронений, а также животноводы, медицинский персонал, пастухи, туристы, работники международных аэропортов, зоопарков. Бубонной чуме наиболее подвержены дети, лица, не достигшие 20-ти лет, и взрослые мужчины.
Патогенез
После проникновения в организм чумные бактерии размножаются в месте внедрения, образуя воспалительный уплотненный участок либо папулу, пустулу с геморрагическим содержимым. Распространение возбудителя происходит лимфогенно до регионарных лимфатических узлов, внутри которых бактерии размножаются. Особенностью Y. рestis является способность к подавлению фагоцитарной активности макрофагов, внутриклеточному размножению в них. При этом выделяется большое количество токсинов, продуктов распада тканей, возбудителей, что обусловливает интоксикационные симптомы.
Плотная фиброзная нодулярная оболочка препятствует попаданию в очаг воспаления полиморфно-ядерных лейкоцитов и специфических антител. Активная репликация возбудителя способствует расплавлению и увеличению лимфатической ткани регионарных узлов, вследствие чего возникают конгломераты. Длительная персистенция, массивный воспалительный процесс приводит к геморрагическому некрозу нодулярной ткани и выходу чумной палочки в системный кровоток с последующей генерализацией инфекции; в 10-20% случаев развиваются симптомы вторично-легочной чумы.
Симптомы бубонной чумы
Инкубационный период составляет 2-6 суток, реже 1-12 суток, ведущими симптомами являются нарастающие локальные боли (обычно в паху), лихорадка до 39-40° C и более. Пациенты вынуждены сохранять крайне неудобные позы для уменьшения болевых ощущений. Характерны сильные ознобы, выраженная слабость, головные боли, расстройства сна, беспокойство, дискоординация движений, иногда бред, галлюцинации. Около половины заболевших бубонной чумой отмечают симптомы расстройств ЖКТ: абдоминальные боли, тошноту, рвоту, эпизоды диареи.
Спустя 1-3 дня без лечения преимущественно в паховой области, реже в зоне подмышек или шеи обнаруживается очень плотное, резко болезненное образование с гиперемированной, горячей, иногда лоснящейся над ним кожей. Конгломерат неподвижен, поскольку спаян с окружающей клетчаткой. Движения в конечности (чаще - нижней) ограничиваются. Через несколько дней образование размягчается, в нем появляются пульсирующие боли, может образовываться свищевое отверстие с изливающимся гнойным содержимым. После вскрытия бубона больные отмечают некоторое улучшение самочувствия, уменьшение выраженности симптомов.
Осложнения
К наиболее частым негативным последствиям бубонной чумы относят симптомы со стороны свертывающей системы крови (до 86% больных), что в 5-10% случаев приводит к возникновению сухой гангрены кожи, верхних и нижних конечностей. 5-50% пациентов имеют осложнения в виде единичных, множественных, либо массивных кровоизлияний. У больных бубонной чумой с нарушениями иммунитета, тяжелыми сопутствующими болезнями системного характера на 2-3 сутки заболевания возникает переход в генерализованную форму.
Диагностика
Стандарты диагностики бубонной чумы предусматривают консультацию инфекциониста, другие врачи привлекаются для осмотра и лечения по показаниям. Важным элементом диагностического поиска является сбор эпидемиологического анамнеза, строгое соблюдение правил осмотра, взятия, транспортировки и исследований биологических субстанций; работа с ними разрешена только в условиях лабораторий карантинных инфекций. Наиболее информативными инструментальными и лабораторными исследованиями при бубонной чуме считаются:
- Физикальные данные. Объективно определяются симптомы интоксикационного вовлечения ЦНС: больные возбуждены, беспокойны, речь невнятная. Пальпаторно бубон представляет собой резко болезненный малоподвижный конгломерат лимфоузлов с нечеткими контурами, гиперемированной горячей кожей над ним, флюктуацией либо свищами; около образования возникают чумные фликтены. Отмечается вынужденная поза пациента. Патологические изменения со стороны внутренних органов обычно отсутствуют.
- Лабораторные исследования. Общеклинический анализ крови характеризуется выраженным лейкоцитозом, сдвигом лейкоцитарной формулы влево, нейтрофилезом, нарастающей тромбоцитопенией, вторичной анемией, ускорением СОЭ. Изменения биохимических параметров транзиторны, чаще отмечается увеличение активности АЛТ, АСТ, общего билирубина, мочевины, креатинина, гипопротеинемия. В общем анализе мочи обнаруживается эритроцитурия.
- Выявление инфекционных агентов. Через 1-2 часа лаборатория должна предоставить результаты микроскопии свищевого отделяемого или пунктата бубона; разрешается применение ПЦР. Обязательным является посев биологических материалов на питательные среды. Серологические методики (ИФА, РПГА) можно оценить только со 2-ой недели инфекции, исследуя парные сыворотки с интервалом 14 дней для фиксации роста титра антител не менее чем четырехкратно.
- Инструментальные методики. Обязательно проведение рентгенографии грудной клетки для исключения рентгенологических симптомов чумной пневмонии; реже показаны КТ, МРТ. С целью дифференциального диагноза со злокачественными новообразованиями рекомендуется ультразвуковое исследование молочных желез, малого таза, органов брюшной полости, мягких тканей, забрюшинного пространства, лимфатических узлов; под контролем УЗИ возможна пункция бубона.
Дифференциальная диагностика осуществляется с туляремией (малоболезненный, не спаянный с кожей бубон). При туберкулезе рост лимфоузла постепенный, есть указания на иммунодефицит, симптомы туберкулеза в анамнезе. Укус крысы, пятнисто-уртикарная сыпь или оцарапывание кошкой, лимфангоит свидетельствуют в пользу содоку и болезни кошачьих царапин соответственно. Лимфогранулематоз манифестирует симптомами поражения легких, костей, ЖКТ. Хламидиозная инфекция иногда протекает с паховым односторонним лимфаденитом, спаиванием с окружающими тканями, формированием свищей.
Лечение бубонной чумы
Все пациенты с подозрением на заболевание либо с патогномоничными симптомами обязательно госпитализируются в боксированную палату инфекционного отделения для немедленного начала лечения. Постельный режим назначается до 4-5 дней нормализации температуры тела, передвижение ограничивается боксом. Диетические рекомендации неспецифичны, обусловлены необходимостью введения антибиотиков с широким спектром нежелательных токсических явлений, поэтому из рациона больного исключается тяжелая пища и алкоголь. Питьевой режим увеличивается с целью дезинтоксикации.
Консервативная терапия
Лечение больных с бубонной чумой направлено на снижение выраженности симптомов, профилактику заражения других людей. Пациентам обязательно назначаются антибактериальные средства, эффективные в отношении возбудителя и вводимые парентерально. К таковым относятся стрептомицин, тетрациклины, фторхинолоны, аминогликозиды, цефалоспорины, рифампицин. Требуется массивная внутривенная дезинтоксикация глюкозо-солевыми, сукцинат-содержащими растворами, назначение обезболивающих, противовоспалительных, жаропонижающих средств. Объем симптоматического лечения зависит от клинической необходимости.
Хирургическое лечение
Местное лечение бубонов вне их размягчения не проводится. С лечебно-диагностической целью может осуществляться тонкоигольная пункционная биопсия лимфатических узлов с одновременным опорожнением бубона. При наличии кожной язвы проводят её иссечение с целью гистологического исследования. Хирургическое вскрытие и дренирование бубонов рекомендовано при появлении симптома флюктуации конгломератов, одновременно внутрибубонно вводят антибиотики, активные в отношении Y. Pestis, стрептококков и стафилококков.
Экспериментальное лечение
В ходе современных исследований установлено, что макрофаги несут на себе рецептор к кортикостероидам, что способствует потенцированию действия собственной иммунной системы при симптомах бубонной чумы. В экспериментах с лечением мышей было доказано повышение макрофагальной способности инфильтрировать инфицированные ткани и поглощать апоптозные нейтрофилы под действием указанных гормональных препаратов. Также было отмечено усиление бактериального поглощения и улучшение выживаемости зараженных животных.
Прогноз и профилактика
Прогноз при отсутствии лечения серьезный, смертность достигает 7-26%. Наиболее неблагоприятными локализациями считаются подмышечные (15-20%) и шейные (5%) зоны из-за риска развития симптомов легочной формы болезни и отека воздухопроводящих путей. Общая продолжительность стационарного лечения для больных, страдающих бубонной чумой, должна составлять не менее 4-х недель, медицинское наблюдение после выписки - не менее 3-х месяцев. Срок изоляции контактных лиц - 7 дней.
Специфическая профилактика показана лицам, проживающим в эндемичных регионах, туристам, военным. Вакцинация осуществляется сухой живой вакциной. К неспецифическим мерам относится строгий санитарный контроль над системами водоснабжения и водоотведения, плановая дератизация в канализационных коллекторах, надзор за мигрантами, туристами, ввозимыми продуктами, животными. Важными мерами борьбы с распространением чумы являются ранняя изоляция и лечение больных, карантинизация контактных лиц, дезинфекция в очаге, улучшение санитарно-гигиенических условий жизни.
3. Adjunctive Corticosteroid Treatment Against Yersinia pestis Improves Bacterial Clearance, Immunopathology, and Survival in the Mouse Model of Bubonic Plague/ Yinon Levy, Yaron Vagima, Avital Tidhar// The Journal of Infectious Diseases - 2016 - V.214, №6.
Чума: что это такое, возбудитель, симптомы, признаки и лечение
Чума - это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.
Причины чумы
Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных - до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Пути заражения
Резервуар и источник чумы - дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях - преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
- Локальная чума подразделяется на кожную, бубонную и кожно-бубонную.
- Генерализованная чума бывает первично- и вторично-септической.
- Внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также - кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного - двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто - с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Лицо больных одутловато, гиперемировано, склеры инъецированы. При тяжелом течении отмечаются геморрагические высыпания. Характерным признаком чумы является «меловой язык» - сухой, утолщенный, густо покрытый ярким белым налетом. Физикальное обследование показывает выраженную тахикардию, прогрессирующую артериальную гипотензию, одышку и олигурию (вплоть до анурии). В начальный период чумы эта симптоматическая картина отмечается при всех клинических формах чумы.
Кожная форма
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма
Возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы - нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму - третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее - с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Кишечная форма
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко - тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме - рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
- Специфическая терапия. При кожной форме назначают ко-тримоксазол, при бубонной - внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
- Неспецифическая терапия. Включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка - не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики - противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме - после 6 недель).
Легочная чума

Легочная чума - это острое высококонтагиозное инфекционное заболевание с воздушно-капельным путем передачи. Характерно появление симптомов выраженной общей интоксикации, признаков поражения дыхательной и сердечно-сосудистой систем, сепсиса. Основу диагностики составляет бактериологический метод и ПЦР, для исследования используют различные жидкости организма. Дополнительно проводят серологические анализы. В качестве специфической терапии применяют антибактериальные препараты, прежде всего - аминогликозиды и тетрациклины. Параллельно назначают симптоматическое лечение для коррекции состояния пациента.

Возбудитель - грамотрицательная палочка Yersinia pestis. Патоген достаточно устойчив во внешней среде. При температуре 22° С может сохранять жизнеспособность до 4 месяцев, при 100° С инактивируется через 1 минуту. Иерсиния гибнет под воздействием растворов лизола, сулемы и карболовой кислоты, прямых солнечных лучей. Чувствительна к высушиванию и антибактериальным препаратам. В мокроте и крови сохраняется до месяца.
Из-за наличия экзо- и эндотоксина бактерия оказывает выраженное токсическое действие на организм человека. Специфические факторы агрессии и инвазии позволяют ей угнетать активность макрофагов и персистировать в них. При 37° С в инфицированном организме микроб образует капсулу, в результате чего его вирулентность возрастает. Источник заболевания - человек, больной первично- или вторично-легочной формой чумы. Передача происходит аэрогенным путем.
При первичном инфицировании входными воротами являются слизистые оболочки респираторного тракта. С током лимфы бацилла попадает в регионарные лимфоузлы, где поглощается макрофагами. Незавершенный фагоцитоз способствует выживанию и размножению микробов внутри фагоцитов. В месте локализации патогена возникает серозно-геморрагическое воспаление. Паренхима легких становится полнокровной, формируется интерстициальный и альвеолярный отек. В процесс часто вовлекается плевра. Из-за токсинов повреждается эндотелий сосудов, образуются стазы, тромбы, очаги кровоизлияний, зоны некроза.
Попадание возбудителя в кровь способствует генерализации инфекции. Возникает бактериемия, появляются вторичные отсевы. Парез капилляров обуславливает нарушения функций сердечно-сосудистой системы, почек и других органов. Зараженные погибают от сердечной или дыхательной недостаточности. При сепсисе пациенты умирают от шока с ДВС-синдромом. Вторичная форма обусловлена заносом иерсиний в легочную ткань в результате бактериемии, в последующем патологический процесс развивается как при первичном типе патологии.
Как самостоятельное заболевание легочную чуму не выделяют, считают разновидностью патологии, вызываемой чумной палочкой. Легочная форма представляет собой один из наиболее тяжелых вариантов течения болезни, может обуславливать развитие эпидемий, что позволило отнести ее к разряду особо опасных инфекций. Различают следующие типы:
- Первично-легочная чума. Развивается при передаче возбудителя посредством аэрозоля при контакте с больным легочным видом инфекции. Характерно очень тяжелое течение, симптомы интоксикации, плевропневмония с кровянистой жидкой мокротой. Бубоны определяются редко. Без соответствующего лечения смерть наступает на 3-4 день. При молниеносном течении пациенты умирают в первые сутки.
- Вторично-легочная чума. Больной инфицируется трансмиссивным, контактным или алиментарным путями, легкие поражаются в 5-10% случаев в результате гематогенного заноса возбудителя. Объективно обнаруживаются бубоны первого и второго порядков. На фоне клинических проявлений основной формы на 2-3 день появляются те же признаки чумной пневмонии, что при первичном варианте. Пациент становится источником аэрогенного заражения.
Симптомы легочной чумы
Инкубационный период составляет от 3 до 10 дней, в среднем 4-6 суток, может сокращаться до одного дня. Течение инфекции условно разделяют на три периода: начальный, разгара заболевания и терминальный. Патология манифестирует внезапно с резкого подъема температуры тела до 39-40° С. Отмечаются симптомы выраженной интоксикации, головные и мышечные боли, слабость, ознобы, рвота. Пациенты жалуются на одышку, кашель с отхождением стекловидной прозрачной мокроты. Нередко беспокоит режущая боль, тяжесть в груди, тахикардия, конъюнктивит.
По мере развития болезни характер мокроты меняется. Она становится жидкой, кровянистой (с примесью алой крови или ржавой), при присоединении отека легких - розовой, пенистой. Выделения содержат большое количество возбудителя. Формируется картина долевой или очаговой плевропневмонии. Скудные аускультативные данные не соотносятся с тяжелым состоянием больного. Объективно определяется гиперемия кожного покрова, одутловатость лица, инъекция сосудов склер, так называемые «глаза, налитые кровью». Язык густо обложен белым налетом - словно «натерт мелом».
В разгар чумы обращают на себя внимание симптомы расстройства деятельности нервных структур. На начальных этапах пациенты возбуждены или заторможены. По мере прогрессирования патологии развивается токсическая энцефалопатия. Речь становится замедленной, невнятной, нарушается координация движений, повышается чувствительность к звуковым и световым раздражителям. Формируются различные степени нарушения сознания вплоть до комы.
В результате пареза сосудистого русла и нарушения микроциркуляции возникают отклонения со стороны кардиоваскулярной системы, ОПН. Нарастает цианоз и боли в груди, черты лица заостряются, выявляется одышка до 60 в минуту. Отмечается глухость сердечных тонов, тахикардия, пульс может быть аритмичным. Давление резко падает, в терминальном периоде почти не определяется. Присоединяется геморрагический синдром. На коже видны участки с кровоизлияниями, петехиями. Больные погибают от дыхательной недостаточности или выраженных гемодинамических нарушений.
Вторичная легочная чума формируется как осложнение на фоне основной формы патологии. Симптомы поражения ЦНС, респираторной и сосудистой систем соответствует приведенному выше описанию. После перенесенной инфекции формируется стойкий клеточный иммунитет, однако при массивном инфицировании не исключается повторное заражение.
Наиболее частое осложнение - развитие острой сердечно-сосудистой и дыхательной недостаточности. Нередки эпизоды возникновения инфекционно-токсического шока и ДВС-синдрома. Вследствие повышенного тромбообразования формируется гангрена кончиков пальцев, возможно острое повреждение почек. Последующие нарушения со стороны системы свертывания крови способствуют массивным кровотечениям. Токсическое поражение ЦНС осложняется комой, в литературе описаны факты чумного менингита. Бактериемия и образование новых очагов в различных органах приводят к сепсису.
Легочный вариант патологии диагностируется на основании клинических и лабораторных данных. При объективном осмотре на начальных стадиях врач-инфекционист обращает внимание на одутловатость и гиперемию лица, инъекцию сосудов склеры, обложенность языка. Отмечается фебрильная лихорадка, кашель с примесью крови, боль в грудной клетке. При аускультации выслушиваются мелкопузырчатые влажные хрипы, шум трения плевры, тахипноэ, в сердечных точках - глухость тонов, тахикардия, аритмии. Нарастает гипотензия.
В терминальной фазе выражен цианоз кожных покровов. В случае вторичного вовлечения респираторной ткани определяются бубоны. Характерно появление неврологической симптоматики как следствия инфекционно-токсической энцефалопатии. При развитии геморрагического синдрома выявляются кровотечения, кровоизлияния в кожные покровы и слизистые оболочки. Для подтверждения диагноза используются следующие методы:
- Общелабораторные исследования. В общем анализе крови отмечается лейкоцитоз со сдвигом формулы влево, ускорение СОЭ. В анализе мочи обнаруживается протеинурия и гематурия, гиалиновые и зернистые цилиндры. При присоединении ДВС-синдрома изменения в коагулограмме соответствуют стадии процесса.
- Идентификация возбудителя. Определяющий способ в диагностике - бактериоскопический метод. В качестве материала используют мокроту, кровь, мазки из зева, пунктат из бубонов, отделяемое из язв. Проводят микроскопию мазков. Выполняют посев биологических жидкостей на питательные среды. Быстрым и качественным анализом считается ПЦР. Дополнительно применяют ИФА, РИФ, РПГА. Возможен биологический способ с заражением лабораторных животных.
- Рентгенография грудной клетки. При рентгенологическом исследовании определяются очаговые и инфильтративные тени, что подтверждает наличие пневмонии. Нередко на снимках отмечаются признаки вовлечения плевры, возможно обнаружение выпота.
Дифференциальная диагностика проводится с крупозной пневмонией. Важно отличить патологию от легочной формы сибирской язвы. Чумная пневмония может напоминать изменения при туляремии, брюшном и сыпном тифах, повреждение легких во время гриппозной инфекции. При вторичном инфицировании необходимо исключить острые гнойные лимфадениты стрептококкового и стафилококкового происхождения, содоку, болезнь кошачьих царапин.
Лечение легочной чумы
Пациенты с подозрением на чуму подлежат изоляции с соблюдением противоэпидемических мероприятий. Больной должен соблюдать строгий постельный режим. Терапия имеет комплексный характер, сочетает этиотропный и патогенетический аспекты. Специфическое этиологическое лечение проводится антибактериальными препаратами из группы аминогликозидов, тетрациклинов. Чаще применяют стрептомицин внутримышечно и тетрациклин внутривенно. В качестве альтернативы используют гентамицин, доксициклин, рифампицин, ципрофлоксацин, цефалоспорины.
При развитии менингита назначают хлорамфеникол в сочетании с другими антибиотиками. Продолжительность курса приема препаратов составляет не менее 10 дней, далее - по показаниям. Ведение беременных женщин имеет некоторые трудности из-за нежелательного влияния многих медикаментов на плод. Схему медикаментозной терапии в подобных случаях составляют с учетом возможных рисков, иностранные специалисты рекомендуют отдавать предпочтение гентамицину.
С целью дезинтоксикации назначают инфузионную терапию коллоидными и кристаллоидными растворами с форсированным диурезом, плазмаферез. При необходимости применяют кардиотонические средства, жаропонижающие препараты, глюкокортикостероиды. Свежезамороженную плазму, альбумин человека вводят при нарушениях гемостаза и синтеза белков. Для предупреждения развития стрессовых язв рекомендованы ингибиторы протонной помпы. Возможно введение противочумной сыворотки и гамма-глобулина.
Присоединение осложнений, таких как отек легких, сепсис, ДВС-синдром, требует коррекции лечебных мероприятий. В план терапии включают ингибиторы протеиназ плазмы, гемостатики, адрено- и симпатомиметики и другие препараты. При дыхательной недостаточности необходима ингаляция кислородно-воздушной смеси, по показаниям - перевод на ИВЛ. Дополнительно используют витамины группы В, витамин К.
Хирургические вмешательства могут потребоваться при вторично-легочной форме чумы, сопровождающейся образованием бубонов. При нагноении и вскрытии воспаленных лимфоузлов проводится их оперативное лечение. Также применяют местное введение антибиотиков, активных к стафилококкам, непосредственно в бубон после появления флюктуации или спонтанного дренирования.
Прогноз серьезный. Коэффициент летальности без терапии составляет 30-100%. Правильно подобранное лечение позволяет значительно снизить данный показатель. Мероприятия неспецифической профилактики направлены на выявление и обезвреживание очагов, госпитализацию и изоляцию инфицированных, ветеринарный надзор за животными. Важным элементом борьбы с распространением чумы является уничтожение грызунов и блох.
После выздоровления реконвалесценты находятся на диспансерном учете в течение 3 месяцев. Все контактные лица подлежат изоляции и экстренной профилактике доксициклином или стрептомицином курсом длительностью 7 дней. Выписка осуществляется при полном клиническом выздоровлении (не ранее 6 недель) и только после трехкратного отрицательного бактериологического исследования. Специфическая профилактика проводится путем иммунизации населения из групп риска сухой живой аттенуированной вакциной.
Читайте также:
