Деменция - причины, симптомы, диагностика и лечение
Добавил пользователь Cypher Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Деменция: причины появления, симптомы, диагностика и способы лечения.
Определение
Деменция - это нейропсихиатрический синдром, в основе которого лежит приобретенное, длительное (более 6 мес.), прогрессирующее нарушение когнитивных функций головного мозга - мышления, внимания, памяти, речи, восприятия окружающей действительности, целенаправленной двигательной активности, ориентации в пространстве, узнавания времени и места.
Значимое снижение когнитивных функций приводит к ухудшению социально-бытовой и профессиональной адаптации человека.
По статистике в мире насчитывается около 47 миллионов человек с деменцией, и к 2050 году прогнозируется значимое увеличение этого количества. Наибольшее распространение деменция получила в странах с низким и средним уровнем дохода населения, где проживает около двух третей людей с данным расстройством.
Причины возникновения деменции
Чаще всего деменцию диагностируют у людей старше 65 лет. Этот синдром может сопровождать множество заболеваний и состояний: например, деменция развивается при болезни Альцгеймера (БА) - 50-75% случаев, при сосудистых поражениях головного мозга - 20%, по 5% приходится на деменцию с тельцами Леви и на лобно-височную деменцию. В 10-15% всех случаев деменция у пациента обусловлена сочетанием болезни Альцгеймера и сосудистого поражения мозга. К развитию синдрома могут приводить метаболические нарушения, черепно-мозговые травмы, опухоли головного мозга и его оболочек, метастазы в головной мозг, аутоиммунные заболевания (рассеянный склероз) и нейроинфекции (нейросифилис, нейроборрелиоз и т.д.).
Выявление причин деменции имеет важное значение для выбора терапии, которая может затормозить прогрессирование болезни, а в некоторых случаях даже способствовать обратному развитию нарушений.
Деменция при болезни Альцгеймера. Болезнь Альцгеймера - это хроническое нейродегенеративное заболевание, механизм развития которого изучен не до конца. Врачи полагают, что болезнь возникает в результате сочетания нескольких факторов, где ведущую роль играют генетические дефекты. До 10% всех случаев БА приходится на семейные формы, когда патологические гены передаются по наследству. В настоящее время известны три патологических гена, способных вызвать БА. Одним из ключевых звеньев является нарушение метаболизма белка-предшественника амилоида. В норме данный белок расщепляется на фрагменты, не являющиеся опасными для организма. При БА происходит «поломка» этого процесса, и фрагменты соединяются в патологический белок β-амилоид, который откладывается в веществе головного мозга и стенках сосудов, что приводит к повреждению и гибели клеток мозга.
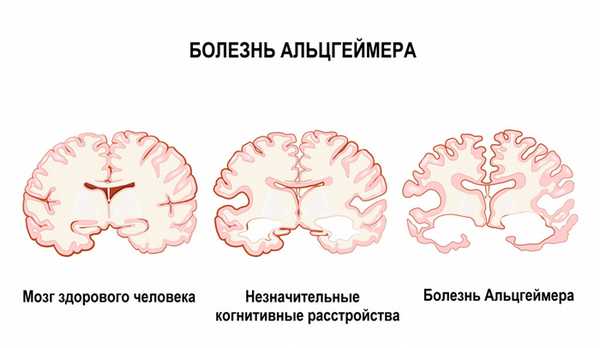
Факторы риска развития БА делят на корригируемые и некорригируемые (те, на которые повлиять невозможно). Кроме генетических, к некорригируемым факторам относят возраст, женский пол, перенесенные черепно-мозговые травмы, депрессию, отсутствие высшего образования, низкую интеллектуальную активность в течение жизни.
Корригируемые факторы - это артериальная гипертензия, атеросклероз крупных сосудов головы и шеи, ожирение, высокий уровень холестерина, высокий уровень гомоцистеина, сахарный диабет, малоподвижный образ жизни.
Деменция при цереброваскулярных заболеваниях (сосудистая деменция). Причиной сосудистой деменции может стать инсульт или хроническая ишемия головного мозга. Основные факторы риска - артериальная гипертензия, атеросклероз, ишемическая болезнь сердца, нарушения сердечного ритма, сахарный диабет, курение, ожирение, высокий уровень холестерина, высокий уровень гомоцистеина, реже - ревматические поражения сосудов, патологии свертывающей или противосвертывающей системы крови, врожденные сосудистые аномалии.
Классификация заболевания
Существует три основные степени тяжести деменции - легкая, умеренная и тяжелая. Иногда выделяют доклиническую стадию, когда отмечаются начальные признаки интеллектуально-мнестического расстройства - постоянная легкая забывчивость, затруднения в определении временных отношений, при этом социальная и профессиональная активность сохранены или незначительно затруднены, а повседневная активность не нарушена.
На стадии легкой деменции нарушения памяти (особенно на текущие события) усиливаются и становятся очевидными для окружающих, возникают трудности в хронологическом и географическом ориентировании. Страдает абстрактное мышление, способность к обобщению и сравнению. Устная речь становиться бедной, а письменная содержит большое количество ошибок. Профессиональная деятельность и социальная активность ограничены, но еще возможны, больные не могут самостоятельно путешествовать, решать финансовые вопросы, однако сохраняют самостоятельность в быту, могут себя обслуживать и жить отдельно.
Стадия умеренной деменции характеризуется выраженными расстройствами памяти, мешающими приобретать знания и запоминать текущие события, а также воспроизводить прошлый опыт и знания. Сильно нарушено ориентирование во времени и окружающей обстановке. Утрачивается способность к чтению и письму, устная речь малопонятна. Больным сложно пользоваться бытовыми приборами, осуществлять гигиенические процедуры, одеваться, готовить пищу. Обычно на этой стадии деменции люди уже не могут проживать самостоятельно, но их еще можно оставлять на какое-то время одних.
Для тяжелой стадии характерна полная утрата возможности самостоятельного существования и формирование абсолютной зависимости от окружающих.
Больные теряют представление о времени и обстановке, способность к суждениям, умозаключениям и вербальной коммуникации.
Диагностика деменции
В первую очередь, необходимо исключить ряд состояний, которые могут быть как самостоятельной причиной когнитивных расстройств, так и способствовать их усугублению. Среди них анемия различного генеза, гемобластозы, инфекционные заболевания, почечная и печеночная недостаточность, электролитные нарушения, в том числе связанные с приемом лекарственных препаратов, в частности гипонатриемия, нарушения функции щитовидной железы и др.
По этой причине дифференциальная диагностика включает следующие исследования:
- общий анализ крови;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
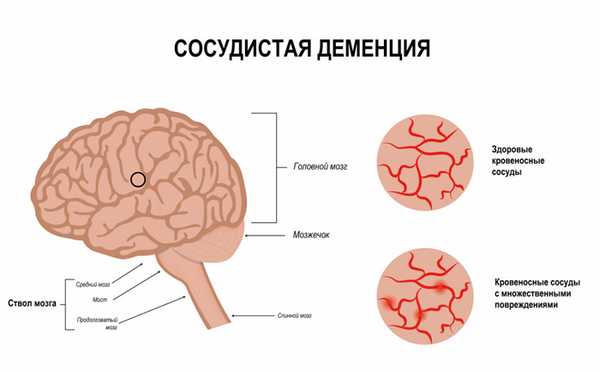
Сосудистая деменция
Сосудистая деменция - психическое расстройство, характеризующееся стойким снижением интеллекта и нарушениями социальной адаптации. Возникает из-за поражения головного мозга при сосудистой патологии: гипертонической болезни, атеросклерозе, инсультах и т. д. Сопровождается нарушением познавательной деятельности, расстройствами памяти, ухудшением мышления, снижением способности к планированию и контролю над своими действиями. Диагноз устанавливают на основании анамнеза, клинической картины и данных дополнительных исследований. Лечение - этиопатогенетическая и симптоматическая фармакотерапия, профилактика прогрессирования сосудистых расстройств.
МКБ-10
Общие сведения
Сосудистая деменция - деменция, обусловленная органическим поражением головного мозга при заболеваниях сосудов (атеросклерозе, гипертонии и др.). Сосудистая деменция развивается преимущественно в пожилом и старческом возрасте. По данным зарубежных исследователей, занимает второе место по распространенности после деменции при болезни Альцгеймера. При этом частота сосудистой деменции в разных регионах отличается. В некоторых странах, в том числе - в России, Японии, Китае и Финляндии сосудистая деменция встречается чаще болезни Альцгеймера. Нередко наблюдается сочетание двух заболеваний - смешанная деменция.
Сосудистая деменция является серьезной медицинской и социальной проблемой. Средняя продолжительность жизни увеличивается, к врачам обращается все больше пожилых пациентов, страдающих сосудистыми заболеваниями головного мозга, распространенность сосудистой деменции растет. Больные с такой деменцией нуждаются не только в лечении, но и в специальном уходе - и это тоже проблема, которую пока обычно приходится решать родственникам. Сосудистая деменция снижает продолжительность жизни пациентов и ухудшает ее качество. Лечение данной патологии осуществляют специалисты в области неврологии и психиатрии.
Причины сосудистой деменции
Непосредственной причиной развития сосудистой деменции является гибель клеток головного мозга из-за недостаточного кровообращения или полного прекращения кровотока на каком-то участке мозговой ткани. Нарушение кровоснабжения может возникнуть в результате острой катастрофы или хронической дисфункции. Острая катастрофа - ишемический или геморрагический инсульт. Ишемический инсульт, ставший причиной сосудистой деменции, может развиться на фоне атеросклероза, некоторых болезней сердца и аномалий сосудов мозга. Причиной возникновения ишемического инсульта является закупорка церебральных артерий тромбом или эмболом.
При геморрагическом инсульте препятствие току крови отсутствует. Причиной кровоизлияния, вызвавшего сосудистую деменцию, становится повышение давления, изменения сосудистой стенки вследствие атеросклероза, интоксикаций, воспалительных поражений и пр. Кровь изливается в ткань мозга вследствие разрыва сосуда или пропитывания плазмы и эритроцитов через стенку пораженной артерии. Инсульт, предшествующий развитию сосудистой деменции, протекает остро и обычно сопровождается ярко выраженной клинической симптоматикой. Одномоментная гибель множества клеток влечет за собой быстрое возникновение клинически значимой сосудистой деменции. Степень интеллектуального дефекта определяется локализацией и размером пораженного участка.
При хронической дисфункции острые проявления отсутствуют. Клетки гибнут постепенно вследствие закупорки сосудов мелкого калибра при атеросклерозе или недостаточности кровоснабжения, обусловленной сердечно-сосудистой недостаточностью. Благодаря компенсационным механизмам, изменения деятельности мозга на начальных стадиях сосудистой деменции долгое время остаются незамеченными как для самого больного, так и для окружающих. Больной сознательно или невольно начинает высказываться короткими фразами, избегает тем, связанных с потерянными воспоминаниями и т. д. Иногда интеллектуальный дефект обнаруживается, только когда пациент с сосудистой деменцией забывает свое место жительства или теряет способность пользоваться бытовыми приборами.
Симптомы сосудистой деменции
Отличительной особенностью сосудистой деменции является сочетание когнитивных и неврологических расстройств. При инсульте когнитивные нарушения обычно возникают в течение месяца (реже - трех месяцев) с момента сосудистой катастрофы. При множественных небольших инсультах этот период может увеличиваться до полугода. Характер и выраженность патологических изменений определяются зоной и размером поражения. Типичными особенностями сосудистой деменции являются замедление психических процессов, снижение гибкости психики и сужение круга интересов.
Нарушения памяти возникают уже на начальных стадиях заболевания и протекают более мягко, чем при болезни Альцгеймера. Пациент забывает какие-то эпизоды из прошлого. Снижается способность к усвоению нового материала. Больной с сосудистой деменцией хуже запоминает слова и движения, при этом пассивное узнавание обычно сохраняется, основные трудности возникают при попытке самостоятельно воспроизвести новое слово или освоить новые двигательные навыки.
Могут наблюдаться расстройства речи, чтения, счета и письма различной степени выраженности. На начальных этапах сосудистой деменции больной забывает отдельные слова. Позже забывание слов становится более частым, пациент не всегда понимает смысл обращенной к нему речи, особенно при выслушивании монологов и развернутых предложений. При отсутствии моторной афазии больные с сосудистой деменцией могут быть болтливыми, но, поскольку они сами не понимают смысл собственной речи, в речи появляются замены и перестановки букв, слогов и целых слов.
Постепенно прогрессируют когнитивные расстройства, снижается способность к самообслуживанию и нормальному функционированию в социуме. Мышление замедляется, становится более ригидным. Пациенты, страдающие сосудистой деменцией, испытывают трудности при удержании и целенаправленном переключении внимания. Они хуже ориентируются в пространстве (особенно - в незнакомой обстановке), теряются при попытке совершить покупку или оформить документы. При прогрессировании сосудистой деменции больные не могут самостоятельно одеться, приготовить пищу и т. п.
У многих пациентов отмечается эмоциональное недержание, которое может проявляться насильственным плачем или слабодушием. Некоторые больные становятся злобными, раздражительными, недоверчивыми. Возможно развитие депрессий и психозов. Характерной особенностью сосудистой деменции является волнообразное течение заболевания. Все вышеперечисленные симптомы то прогрессируют, то стабилизируются и иногда даже подвергаются некоторому обратному развитию. Состояние психики и интеллекта часто зависит от степени нарушения мозгового кровообращения в данный момент времени.
В числе возможных неврологических расстройств при сосудистой деменции - мозжечковый, псевдобульбарный, подкорковый и пирамидный синдромы, нарушения походки и парезы (обычно - нерезко выраженные). Нередко наблюдается нарушение контроля над деятельностью тазовых органов. У некоторых больных сосудистой деменцией возникают пароксизмальные состояния: эпилептоидные припадки, падения. Клиническая картина отличается большим многообразием, у одних пациентов неврологическая симптоматика может быть ярко выраженной, у других - неявной, почти незаметной.
Диагностика сосудистой деменции
Диагноз выставляют на основании анамнеза, характерных клинических проявлений и результатов дополнительных исследований. В качестве основных диагностических критериев сосудистой деменции рассматривают очаговые неврологические симптомы и распространенный когнитивный дефект, влекущий за собой существенное ухудшение функционирования в одной или нескольких сферах жизни и не исчезающий в период отсутствия нарушений сознания. Когнитивный дефект при сосудистой деменции одновременно проявляется нарушением памяти и одним или несколькими из перечисленных расстройств: нарушением исполнительных функций (абстрагирования, планирования, организации, воплощения планов в жизнь), агнозией, апраксией и афазией.
Для выявления и оценки тяжести заболеваний, спровоцировавших развитие сосудистой деменции, больных направляют на консультацию к неврологу, кардиологу, психиатру и другим специалистам. Осуществляют мониторинг артериального давления. Пациентам с сосудистой деменцией назначают МРТ головного мозга, КТ головного мозга, УЗДГ сосудов головного мозга, РЭГ, ЭЭГ и другие исследования. Дифференциальную диагностику проводят с деменцией при болезни Альцгеймера. В пользу сосудистой деменции свидетельствует наличие неврологических нарушений и нерезко выраженные нарушения памяти. При постановке диагноза учитывают возможность развития смешанной деменции, обусловленной как сосудистой патологией, так и болезнью Альцгеймера.
Лечение сосудистой деменции
План лечения составляют индивидуально с учетом характера и особенностей течения основной патологии. Целью терапии является максимально возможное восстановление и постоянное поддержание адекватного кровотока в головном мозге, а также компенсация нарушений, возникших вследствие сосудистой деменции. Назначают соответствующую диету, проводят мероприятия по стабилизации АД. Для коррекции когнитивных нарушений используют ноотропы, антиоксиданты, вазоактивные препараты, нейропептиды, ингибиторы МАО, нейротрофические средства, мембраностабилизирующие препараты и др.
При сосудистой деменции, осложненной депрессивным расстройством, используют ингибиторы обратного захвата серотонина, при тревоге и бессоннице назначают седативные средства, при психотических нарушениях применяют нейролептики. У больных сосудистой деменцией могут возникать парадоксальные реакции на лекарственные средства, поэтому в процессе лечения осуществляют постоянный мониторинг соматического и психического состояния больного и оперативно заменяют препарат при отсутствии эффекта или ухудшении состояния пациента. Медикаменты, негативно влияющие на когнитивные функции, назначают только по необходимости, в малых дозах и короткими курсами.
Лекарственную терапию сосудистой деменции дополняют немедикаментозными методами лечения и квалифицированным уходом. При возможности больного направляют на групповую терапию и/или трудотерапию для поддержания социальных и двигательных навыков. Пациенту с сосудистой деменцией создают комфортные и безопасные бытовые условия: выделяют отдельную комнату с удобной мебелью, хорошим освещением и достаточным количеством раздражителей (телевизором, радио), при необходимости забирают ключи, исключают возможность самостоятельного включения газовой печи. Прогноз при сосудистой деменции определяется выраженностью изменений в головном мозге и особенностями течения основного заболевания.
Деменция
Деменция - приобретенное слабоумие, обусловленное органическим поражением головного мозга. Может быть следствием одного заболевания или носить полиэтиологический характер (старческая или сенильная деменция). Развивается при сосудистых заболеваниях, болезни Альцгеймера, травмах, новообразованиях головного мозга, алкоголизме, наркомании, инфекциях ЦНС и некоторых других заболеваниях. Наблюдаются устойчивые расстройства интеллекта, аффективные нарушения и снижение волевых качеств. Диагноз устанавливается на основании клинических критериев и инструментальных исследований (КТ, МРТ головного мозга). Лечение проводится с учетом этиологической формы деменции.
Деменция - стойкое нарушение высшей нервной деятельности, сопровождающееся утратой приобретенных знаний и навыков и снижением способности к обучению. В настоящее время в мире насчитывается более 35 миллионов пациентов, страдающих деменцией. Распространенность болезни повышается с возрастом. Согласно статистике, тяжелая деменция выявляется у 5%, легкая - у 16% людей старше 65 лет. Врачи предполагают, что в будущем количество больных будет расти. Это обусловлено увеличением продолжительности жизни и улучшением качества медицинской помощи, позволяющей предотвращать летальный исход даже при тяжелых травмах и заболеваниях головного мозга.
В большинстве случаев приобретенное слабоумие необратимо, поэтому важнейшей задачей медиков является своевременная диагностика и лечение заболеваний, способных вызвать деменцию, а также стабилизация патологического процесса у больных с уже возникшим приобретенным слабоумием. Лечение деменции осуществляют специалисты в области психиатрии в сотрудничестве с неврологами, кардиологами и врачами других специальностей.
Причины развития деменции
Деменция возникает при органическом поражении головного мозга в результате травмы или заболевания. В настоящее время выделяют более 200 патологических состояний, способных спровоцировать развитие деменции. Самой распространенной причиной приобретенного слабоумия является болезнь Альцгеймера, на ее долю приходится 60-70% от общего числа случаев деменции. На втором месте (около 20%) находятся сосудистые деменции, обусловленные гипертонической болезнью, атеросклерозом и другими подобными заболеваниями. У пациентов, страдающих старческой (сенильной) деменцией, нередко выявляется сразу несколько заболеваний, провоцирующих приобретенное слабоумие.
В молодом и среднем возрасте деменция может наблюдаться при алкоголизме, наркомании, черепно-мозговых травмах, доброкачественных или злокачественных новообразованиях. У некоторых больных приобретенное слабоумие выявляется при инфекционных заболеваниях: СПИДе, нейросифилисе, хроническом менингите или вирусном энцефалите. Иногда деменция развивается при тяжелых болезнях внутренних органов, эндокринной патологии и аутоиммунных заболеваниях.
Классификация деменции
С учетом преимущественного поражения тех или иных участков мозга различают четыре вида деменции:
- Корковая деменция. Страдает преимущественно кора больших полушарий. Наблюдается при алкоголизме, болезни Альцгеймера и болезни Пика (лобно-височной деменции).
- Подкорковая деменция. Страдают подкорковые структуры. Сопровождается неврологическими нарушениями (дрожанием конечностей, скованностью мышц, расстройствами походки и пр.). Возникает при болезни Паркинсона, болезни Хантингтона и кровоизлияниях в белое вещество.
- Корково-подкорковая деменция. Поражается как кора, так и подкорковые структуры. Наблюдается при сосудистой патологии.
- Мультифокальная деменция. В различных отделах ЦНС образуются множественные участки некроза и дегенерации. Неврологические нарушения весьма разнообразны и зависят от локализации очагов поражения.
В зависимости от объема поражения различают две формы деменции: тотальную и лакунарную. При лакунарной деменции страдают структуры, ответственные за определенные виды интеллектуальной деятельности. Ведущую роль в клинической картине обычно играют расстройства кратковременной памяти. Пациенты забывают, где они находятся, что планировали сделать, о чем договаривались всего несколько минут назад. Критика к своему состоянию сохранена, эмоционально-волевые нарушения слабо выражены. Могут выявляться признаки астении: слезливость, эмоциональная неустойчивость. Лакунарная деменция наблюдается при многих заболеваниях, в том числе - на начальной стадии болезни Альцгеймера.
При тотальной деменции наблюдается постепенный распад личности. Снижается интеллект, теряются способности к обучению, страдает эмоционально-волевая сфера. Сужается круг интересов, исчезает стыд, становятся незначимыми прежние моральные и нравственные нормы. Тотальная деменция развивается при объемных образованиях и нарушениях кровообращения в лобных долях.
Высокая распространенность деменции у пожилых обусловила создание классификации сенильных деменций:
- Атрофический (альцгеймеровский) тип - провоцируется первичной дегенерацией нейронов головного мозга.
- Сосудистый тип - поражение нервных клеток возникает вторично, вследствие нарушений кровоснабжения головного мозга при сосудистой патологии.
- Смешанный тип - смешанная деменция - представляет собой сочетание атрофической и сосудистой деменции.
Симптомы деменции
Клинические проявления деменции определяются причиной приобретенного слабоумия, размером и локализацией пораженного участка. С учетом выраженности симптоматики и способностей пациента к социальной адаптации выделяют три стадии деменции. При деменции легкой степени больной остается критичным к происходящему и к собственному состоянию. Он сохраняет способности к самообслуживанию (может стирать, готовить, делать уборку, мыть посуду).
При деменции умеренной степени критика к своему состоянию частично нарушена. При общении с больным заметно явное снижение интеллекта. Пациент с трудом обслуживает себя, испытывает затруднения при использовании бытовых приборов и механизмов: не может ответить на телефонный звонок, открыть или закрыть дверь. Необходим уход и присмотр. Тяжелая деменция сопровождается полным распадом личности. Пациент не может одеться, умыться, принять пищу или сходить в туалет. Требуется постоянное наблюдение.
Клинические варианты деменции
Деменция альцгеймеровского типа
Болезнь Альцгеймера была описана в 1906 году немецким психиатром Алоисом Альцгеймером. До 1977 года этот диагноз выставляли только в случаях раннего слабоумия (в возрасте 45-65 лет), а при появлении симптомов в возрасте старше 65 лет диагностировали сенильную деменцию. Затем было установлено, что патогенез и клинические проявления болезни одинаковы независимо от возраста. В настоящее время диагноз болезнь Альцгеймера выставляется вне зависимости от времени появления первых клинических признаков приобретенного слабоумия. К числу факторов риска относят возраст, наличие родственников, страдающих этим заболеванием, атеросклероз, гипертоническую болезнь, лишний вес, сахарный диабет, низкую двигательную активность, хроническую гипоксию, черепно-мозговые травмы и недостаток умственной активности на протяжении жизни. Женщины болеют чаще мужчин.
Первым симптомом становится выраженное нарушение кратковременной памяти при сохранении критики к собственному состоянию. Впоследствии расстройства памяти усугубляются, при этом наблюдается «движение назад во времени» - пациент сначала забывает недавние события, потом - то, что произошло в прошлом. Больной перестает узнавать своих детей, принимает их за давно умерших родственников, не знает, что делал сегодня утром, но может подробно рассказать о событиях своего детства, как будто они произошли совсем недавно. На месте утраченных воспоминаний могут возникать конфабуляции. Критика к своему состоянию снижается.
В развернутой стадии болезни Альцгеймера клиническая картина дополняется эмоционально-волевыми нарушениями. Больные становятся ворчливыми и неуживчивыми, часто демонстрируют недовольство словами и поступками окружающих, раздражаются от любой мелочи. В последующем возможно возникновение бреда ущерба. Пациенты утверждают, что близкие нарочно оставляют их в опасных ситуациях, подсыпают яд в пищу, чтобы отравить и завладеть квартирой, говорят о них гадости, чтобы испортить репутацию и оставить без защиты общественности и т. д. В бредовую систему вовлекаются не только члены семьи, но и соседи, социальные работники и другие люди, взаимодействующие с больными. Могут выявляться и другие расстройства поведения: бродяжничество, невоздержанность и неразборчивость в пище и в сексе, бессмысленные беспорядочные действия (например, перекладывание предметов с места на место). Речь упрощается и обедняется, возникают парафазии (использование других слов вместо забытых).
На заключительной стадии болезни Альцгеймера бред и нарушения поведения нивелируются из-за выраженного снижения интеллекта. Пациенты становятся пассивными, малоподвижными. Исчезает потребность в приеме жидкости и пищи. Речь практически полностью утрачивается. По мере усугубления заболевания постепенно теряется способность к пережевыванию пищи и самостоятельной ходьбе. Из-за полной беспомощности больные нуждаются в постоянном профессиональном уходе. Летальный исход наступает в результате типичных осложнений (пневмонии, пролежней и др.) или прогрессирования сопутствующей соматической патологии.
Диагноз болезнь Альцгеймера выставляют на основании клинических симптомов. Лечение симптоматическое. В настоящее не существует лекарственных препаратов и нелекарственных методов, способных излечить пациентов с болезнью Альцгеймера. Деменция неуклонно прогрессирует и завершается полным распадом психических функций. Средняя продолжительность жизни после постановки диагноза составляет менее 7 лет. Чем раньше появились первые симптомы, тем быстрее усугубляется деменция.
Сосудистая деменция
Различают два вида сосудистой деменции - возникшая после инсульта и развившаяся в результате хронической недостаточности кровоснабжения головного мозга. При постинсультном приобретенном слабоумии в клинической картине обычно превалируют очаговые расстройства (нарушения речи, парезы и параличи). Характер неврологических нарушений зависит от локализации и размера кровоизлияния или участка с нарушенным кровоснабжением, качества лечения в первые часы после инсульта и некоторых других факторов. При хронических нарушениях кровоснабжения преобладают симптомы слабоумия, а неврологическая симптоматика достаточно однообразна и выражена менее ярко.
Чаще всего сосудистая деменция возникает при атеросклерозе и гипертонической болезни, реже - при тяжелом сахарном диабете и некоторых ревматических заболеваниях, еще реже - при эмболиях и тромбозах вследствие скелетных травм, повышения свертываемости крови и болезней периферических вен. Вероятность развития приобретенного слабоумия увеличивается при болезнях сердечно-сосудистой системы, курении и излишнем весе.
Первым признаком заболевания становятся затруднения при попытке сосредоточиться, рассеянное внимание, быстрая утомляемость, некоторая ригидность умственной деятельности, трудности планирования и снижение способности к анализу. Расстройства памяти выражены менее резко, чем при болезни Альцгеймера. Отмечается некоторая забывчивость, но при «толчке» в виде наводящего вопроса или предложении нескольких вариантов ответа больной без труда вспоминает необходимую информацию. У многих пациентов выявляется эмоциональная неустойчивость, настроение снижено, возможны депрессии и субдепрессии.
Неврологические нарушения включают в себя дизартрию, дисфонию, изменения походки (шарканье, уменьшение длины шага, «прилипание» подошв к поверхности), замедление движений, оскудение жестикуляции и мимики. Диагноз выставляется на основании клинической картины, УЗДГ и МРА сосудов головного мозга и других исследований. Для оценки тяжести основной патологии и составления схемы патогенетической терапии пациентов направляют на консультации к соответствующим специалистам: терапевту, эндокринологу, кардиологу, флебологу. Лечение - симптоматическая терапия, терапия основного заболевания. Скорость развития деменции определяется особенностями течения ведущей патологии.
Алкогольная деменция
Причиной алкогольной деменции становится длительное (в течение 15 и более лет) злоупотребление спиртными напитками. Наряду с непосредственным разрушающим влиянием алкоголя на клетки головного мозга развитие деменции обусловлено нарушением деятельности различных органов и систем, грубыми расстройствами обмена и сосудистой патологией. Для алкогольной деменции характерны типичные изменения личности (огрубление, утрата моральных ценностей, социальная деградация) в сочетании с тотальным снижением умственных способностей (рассеянность внимания, снижение способностей к анализу, планированию и абстрактному мышлению, расстройства памяти).
После полного отказа от спиртного и лечения алкоголизма возможно частичное восстановление, однако, такие случаи очень редки. Из-за выраженной патологической тяги к спиртным напиткам, снижения волевых качеств и отсутствия мотивации большинству больных не удается прекратить прием этанолсодержащих жидкостей. Прогноз неблагоприятен, причиной смерти обычно становятся соматические заболевания, обусловленные употреблением алкоголя. Нередко такие больные погибают в результате криминальных инцидентов или несчастных случаев.
Диагностика деменции
Диагноз «деменция» выставляется при наличии пяти обязательных признаков. Первый - нарушения памяти, которые выявляются на основании беседы с пациентом, специального исследования и опроса родственников. Второй - хотя бы один симптом, свидетельствующий об органическом поражении головного мозга. В числе этих симптомов - синдром «три А»: афазия (нарушения речи), апраксия (потеря способности к целенаправленным действиям при сохранении способности к совершению элементарных двигательных актов), агнозия (расстройства восприятия, потеря способности узнавать слова, людей и предметы при сохранном осязании, слухе и зрении); снижение критики к собственному состоянию и окружающей действительности; личностные нарушения (беспричинная агрессивность, грубость, отсутствие стыда).
Третий диагностический признак деменции - нарушение семейной и социальной адаптации. Четвертый - отсутствие симптомов, характерных для делирия (потери ориентировки в месте и времени, зрительных галлюцинаций и бреда). Пятый - наличие органического дефекта, подтвержденного данными инструментальных исследований (КТ и МРТ головного мозга). Диагноз «деменция» выставляется только при наличии всех перечисленных признаков в течение полугода и более.
Деменцию чаще всего приходится дифференцировать с депрессивной псевдодеменцией и функциональными псевдодеменциями, возникающими в результате авитаминоза. При подозрении на депрессивное расстройство психиатр учитывает выраженность и характер аффективных нарушений, наличие или отсутствие суточных колебаний настроения и ощущения «болезненного бесчувствия». При подозрении на авитаминоз врач изучает анамнез (неполноценное питание, тяжелые поражения кишечника с длительной диареей) и исключает симптомы, характерные для дефицита тех или иных витаминов (анемию при недостатке фолиевой кислоты, полиневриты при нехватке тиамина и т. п.).
Прогноз при деменции
Прогноз при деменциях определяется основным заболеванием. При приобретенном слабоумии, возникшем вследствие черепно-мозговых травм или объемных процессов (опухолей, гематом), процесс не прогрессирует. Нередко наблюдается частичная, реже - полная редукция симптомов, обусловленная компенсаторными возможностями головного мозга. В остром периоде прогнозировать степень восстановления очень трудно, исходом обширного повреждения может стать хорошая компенсация с сохранением трудоспособности, а исходом небольшого повреждения - тяжелая деменция с выходом на инвалидность и наоборот.
При деменциях, обусловленных прогрессирующими заболеваниями, наблюдается неуклонное усугубление симптоматики. Врачи могут лишь замедлить процесс, осуществляя адекватное лечение основной патологии. Основными задачами терапии в подобных случаях становится сохранение навыков самообслуживания и способностей к адаптации, продление жизни, обеспечение надлежащего ухода и устранение неприятных проявлений болезни. Смерть наступает в результате серьезного нарушения жизненных функций, связанного с неподвижностью пациента, его неспособностью к элементарному самообслуживанию и развитием осложнений, характерных для лежачих больных.
Лобно-височная деменция
Лобно-височная деменция - заболевание нейродегенеративного характера с преимущественным поражением лобных и височных долей. Первые симптомы болезни обычно появляются раньше, чем при других деменциях (до 60 лет). Причины развития достоверно не выяснены, в половине случаев выявляется наследственная предрасположенность. Проявляется неадекватностью поведения, снижением эмпатии, неряшливостью, утратой критики к своему состоянию, постепенной потерей способности к планированию и осуществлению целенаправленных действий. Диагноз выставляют на основании симптомов, анамнеза, данных МРТ и результатов специальных опросов. Лечение симптоматическое.
Причины и классификация лобно-височной деменции
Причины развития лобно-височной деменции пока окончательно не выяснены. Примерно у половины пациентов обнаруживаются случаи заболевания в семье, что позволяет предполагать связь с неблагоприятной наследственностью. В 1997 году нобелевский лауреат Стенли Прузинер доказал, что развитие нейродегенеративных заболеваний нередко обусловлено прионами - особыми инфекционными агентами, измененными белками, которые заставляют другие, нормальные прионные белки трансформировать свою структуру, запуская своеобразную цепную реакцию. При лобно-височном слабоумии такими измененными белками являются тау-белки. В качестве предрасполагающих факторов некоторые специалисты рассматривают сосудистые нарушения, хронический алкоголизм, инфекционные поражения и травмы головного мозга.
Неоднородность поражений лобных и височных долей обуславливает разнообразие симптомов и затрудняет классификацию данного заболевания. В клинической практике обычно используют схему долевых атрофий. Различают изолированное поражение височных долей, изолированное поражение лобных долей и варианты с широким распространением атрофии. При изолированном поражении височных долей преобладает афазия. При распространении патологических изменений на миндалину и гиппокамп афатические нарушения дополняются эмоциональными расстройствами, утратой нравственных норм, повышенной отвлекаемостью, нарушениями пищевого поведения и неспособностью распознавать предметы с помощью зрения. При преимущественном поражении лобных долей на первый план выходят когнитивные расстройства. При одновременной атрофии лобных и височных долей присутствуют все перечисленные симптомы.
Симптомы лобно-височной деменции
Поведение больных меняется постепенно. Они становятся пассивными, начинают пренебрегать своими профессиональными и семейными обязанностями, если невозможно отказаться от выполнения каких-то действий - выполняют их неряшливо, неохотно и неаккуратно. Контакты с окружающими (как профессиональные, так и личные) утрачивают спонтанность, ограничиваются стереотипными взаимодействиями. Снижается потребность в общении, пациенты перестают проявлять инициативу, отвечают коротко и односложно.
Со временем утрачиваются моральные нормы, исчезает эмпатия, снижается критика к собственным действиям. Больной перестает сопереживать другим людям, попавшим в трудную ситуацию, не дает эмоциональной поддержки близким, демонстрирует равнодушие, отпускает «плоские» шутки, пренебрегает общественными приличиями. Нередко развивается вспыльчивость, пациент начинает резко реагировать на невинные замечания или незначительную критику, оскорбляет и обижает окружающих без какого-либо повода. Наблюдается растормаживание влечений, может выявляться неуместная игривость, сексуальная распущенность, обжорство, пристрастие к сладкому или к спиртным напиткам.
Страдает логическое мышление, способность к различению главного и второстепенного, планированию, обобщению, вынесению суждений и формированию умозаключений. Действия пациента становятся неорганизованными и нецеленаправленными. Он не заканчивает начатые дела, отвлекается, постоянно меняет планы и переключается с одной деятельности на другую, нигде не достигая результата. Со стороны такое поведение выглядит бессмысленным и хаотичным. В ряде случаев отмечается многократное повторение каких-либо действий.
Больной становится неопрятным. Он перестает обращать внимание на свой внешний вид, редко меняет одежду, пренебрегает правилами личной гигиены. Наблюдаются нерезко выраженные речевые нарушения. Пациенту становится труднее подбирать слова для адекватного выражения собственных мыслей. Возможна как многоречивость с постоянными перескакиваниями с одной темы на другую, так и снижение речевой активности. Способности к счету, письму и выполнению профессиональных обязанностей долгое время остаются сохранными.
В отличие от других видов деменции (например, слабоумия при болезни Альцгеймера) тяжелые нарушения памяти на ранних стадиях лобно-височной деменции отсутствуют. Когнитивные способности (мышление, интеллект) на начальных этапах страдают незначительно, поэтому близкие люди зачастую долго не подозревают о развивающемся слабоумии, относя перечисленные изменения на счет естественного старения или испортившегося характера.
Выделяют три стадии лобно-височной деменции. Для каждой стадии характерны определенные изменения когнитивных функций, движений и поведения. На первой стадии больные утрачивают чувство такта, становятся некритичными к своему состоянию. Отмечаются нерезко выраженные расстройства мышления и снижение способностей к целенаправленным действиям. Изменения в двигательной сфере отсутствуют.
На второй стадии лобный синдром прогрессирует, усугубляется нарушение контроля над собственными действиями. Выявляется синдром Клювера-Бьюси, включающий в себя гиперсексуальность, обеднение собственных эмоций и потерю способности распознавать эмоции других людей, неспособность узнавать видимые предметы, нарушения пищевого поведения и гиперорализм (навязчивое причмокивание, сосание, жевание и стремление брать различные предметы в рот). Ухудшение когнитивных функций проявляется речевыми нарушениями, расстройствами мышления и постепенной потерей способности регулировать произвольную деятельность. Двигательная сфера остается интактной.
Диагностика и лечение лобно-височной деменции
Диагноз устанавливается на основании осмотра и опроса больного, а также беседы с членами его семьи. Проводят неврологическое обследование, оценивают степень нарушения речи, при необходимости направляют больного на консультацию к неврологу и логопеду. Для выявления очагов атрофии коры и участков изменения белого вещества назначают МРТ головного мозга, однако, отсутствие изменений не является основанием для исключения диагноза деменции, поскольку на ранних стадиях патологические участки могут не визуализироваться. Для выявления прионов выполняют люмбальную пункцию с последующим исследованием ликвора на тау-белки.
Для подтверждения лобно-височной деменции и дифференциального диагноза с другими формами приобретенного слабоумия используют специальные нейропсихологические тесты - «Краткое исследование психологического состояния» (MMSE) и «Батарею лобной дисфункции» (FAB). При лобно-височном слабоумии показатели FAB снижаются до 11 и менее баллов, показатели MMSE обычно составляют более 24 баллов. При болезни Альцгеймера наблюдается обратная картина - заметное снижение показателей MMSE при высоких показателях FAB.
В настоящее время не существует способов излечить данное заболевание. Основной задачей психиатра, невролога и других специалистов является увеличение продолжительности и улучшение качества жизни больных. Для нормализации психической активности, повышения способности к концентрации внимания и улучшения памяти применяют мемантин. Используют серотонинергические препараты. По показаниям назначают нейролептики и антидепрессанты. На поздних стадиях важнейшую роль играет качественный уход. Требуется круглосуточное наблюдение. При потере способности к самообслуживанию необходимы меры по предотвращению осложнений, часто возникающих у лежачих пациентов (пролежней, тромбозов, застойных пневмоний).
Болезнь Альцгеймера - симптомы и лечение
Что такое болезнь Альцгеймера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поляковой Татьяны Акимовны, невролога со стажем в 13 лет.
Над статьей доктора Поляковой Татьяны Акимовны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь Альцгеймера — это хроническое нейродегенеративное заболевание, с медленным началом и значительным ухудшением с течением времени. В 70 % случаев болезнь Альцгеймера приводит к деменции.
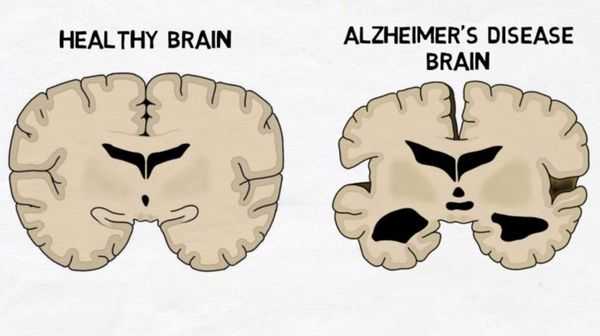
Этиология. Факторы риска
Заболевание на данный момент изучено плохо. Предполагается, что в 70% случаев болезнь Альцгеймера объясняется генетическими причинами, например недавно обнаружено, что риск развития заболевания выше у женщин с аллелем APOE ε4 (мутация в гене MGMT) [15] . С реди других факторов риска — черепно-мозговые травмы, депрессия, эндокринные заболевания в анамнезе (гипотиреоз), эстрогенная недостаточность у женщин.
Сопутствующие заболевания
Исследования последних лет показывают, что усиливают предрасположенность к болезни Альцгеймера гипертония, гиперлипидемия, гипергомоцистеинемия, сахарный диабет, метаболический синдром, инсулинорезистентность, заболевания сердца, а также наличие в истории болезни инсульта [1] .
Статистические данные
Болезнь Альцгеймера — наиболее распространённая форма деменции, она встречается в 60-70 % случаев. В мире деменцией страдают около 50 миллионов человек, каждый год выявляется 10 миллионов новых случаев [12] .
В развитых странах болезнь Альцгеймера является одним из наиболее дорогостоящих заболеваний. В России затраты на содержание больных деменцией составляют 74,8 млрд рублей в год [2] .
Распространённость и факторы риска
Заболевание более распространено среди женщин. Предположительно, это связано со следующими факторами:
- продолжительность жизни женщин больше, чем мужчин, а возраст — самый значимый фактор риска развития болезни Альцгеймера;
- риск развития болезни увеличивается на 70 % для людей с депрессией, у женщин она встречается чаще;
- более низкий уровень образования связан с повышенным риском деменции, в некоторых странах у женщин уровень образования ниже, чем у мужчин;
- при беременности часто возникают гипертонические расстройства, они связаны с повышенным риском ухудшения когнитивных функций даже спустя десятилетия после беременности [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Альцгеймера
Признаки болезни Альцгеймера на ранней стадии часто ошибочно принимаются за нормальные признаки старения.
Кратковременная потеря памяти — наиболее распространенный ранний симптом болезни Альцгеймера, который выражается в том, что больному трудно запоминать последние события. В трети случаев заболевание можно распознать по изменениям поведения.
По мере усугубления болезни возникают следующие симптомы:
- проблемы с речью;
- дезориентация;
- перепады настроения;
- потеря мотивации;
- снижение критики;
- больные не в состоянии вспомнить нужное слово, и им приходится заменять его другим (парафазии), однако они хорошо повторяют сказанное.
- со временем возникают затруднения при назывании предметов (аномии).
- уже на ранней стадии возникают трудности с пониманием сложных грамматических структур (семантическая афазия), к которому затем присоединяется отчуждение смысла слова. [3]
Важный признак болезни Альцгеймера — нарушение способности справляться с повседневностью. При заболевании возникают проблемы с самообслуживанием и поведенческие расстройства.
Признаки болезни Альцгеймера у мужчин и женщин
Признаки болезни Альцгеймера у женщин и мужчин схожи, однако у женщин она чаще сопровождается депрессией.
Патогенез болезни Альцгеймера
Существуют отличительные патоморфологические признаки болезни Альцгеймера: амилоидные (сенильные) бляшки — это внеклеточные отложения в виде скопления фрагмента белка, называемые бета-амилоидом; нейрофибриллярные клубочки — скрученные микроскопические нити тау-белка внутриклеточной локализации. Происходит потеря связи между клетками мозга, ответственными за память, обучение и общение. Эти соединения, или синапсы, передают информацию из клетки в клетку. Важная роль в патогенезе принадлежит воспалительному процессу, связанному с активацией микроглии, которая инициируется накоплением амилоида. [1]
Патофизиология болезни Альцгеймера:
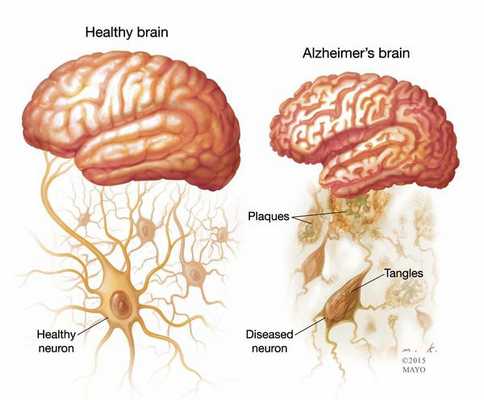
Макроскопически выявляется диффузная атрофия головного мозга с уменьшением объёма извилин и расширением боковых борозд, наиболее выраженная в височно-теменной области.
У значительной части больных цереброваскулярная патология может инициировать или усиливать дегенеративный процесс, связанный с отложением амилоида или другими характерными для заболевания изменениями.
Классификация и стадии развития болезни Альцгеймера
Типичный фенотип болезни Альцгеймера — сочетание выраженных мнестических нарушений гиппокампального типа с акустико-мнестической афазией, зрительно-пространственными нарушениями и апраксией. [3]
Три атипичных фенотипа болезни Альцгеймера (неамнестических):
- с ведущим афатическим дефектом (логопенический вариант первичной прогрессирующей афазии);
- с доминирующими зрительно-пространственными нарушениями (задняя корковая афазия);
- преимущественно с дизрегуляторными нарушениями (лобный вариант болезни Альцгеймера).
Заболевание также подразделяется на формы с ранним началом, зачастую с положительным семейным анамнезом (до 65 лет) и поздним началом (старше 65 лет). Они отличаются патогенезом, генетическими факторами и разной скоростью прогрессирования.
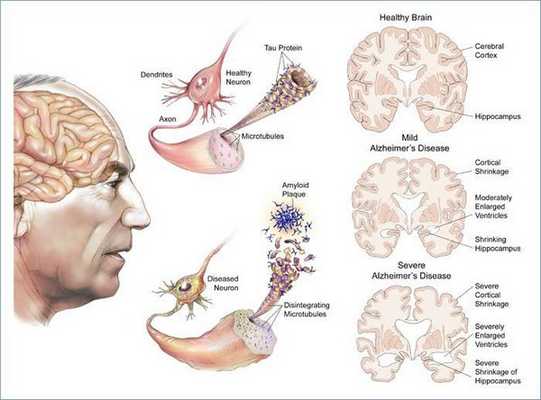
Три стадии болезни Альцгеймера:
Первая (предеменция, ранняя деменция): больные обслуживают себя сами, но им нужна помощь для решения финансовых вопросов, приготовления пищи и т. д.
Вторая (умеренная деменция): зависимость от посторонней помощи растет — больные не способны самостоятельно одеться, осуществить гигиенические процедуры, долго оставаться дома без присмотра.
Третья (тяжёлая деменция): больные не могут выполнить ни одно из привычных повседневных действий без помощи других людей.
Переход от одной стадии к другой коррелирует со снижением оценки по MMSE (Краткая шкала психического статуса), которая является надежным инструментом для отслеживания динамики заболевания.
Осложнения болезни Альцгеймера
Продолжительность жизни людей с болезнью Альцгеймера после установления диагноза обычно колеблется от трех до десяти лет. Более четырнадцати лет после установления диагноза живут менее 3% больных. Уменьшение выживаемости связано с тяжелыми когнитивными нарушениями, снижением уровня физической активности, частыми падениями и нарушениями в неврологическом статусе. Сопутствующие соматические заболевания также влияют на продолжительность и качество жизни при болезни Альцгеймера. Пневмония и обезвоживание — наиболее частые непосредственные причины смерти, вызванной болезнью Альцгеймера. Кроме того, чем старше возраст, тем выше общий возраст выживаемости. У мужчин прогноз менее благоприятен по сравнению с женщинами.
Диагностика болезни Альцгеймера
Трудности ранней диагностики болезни Альцгеймера во многом объясняются "маскированным" характером заболевания в этот период, когда отсутствуют явные внешние признаки деменции. Для постановки диагноза, определения тактики ведения пациента необходимо выявить характер и выраженность когнитивных нарушений.
Нейропсихологический тест
Основной метод оценки когнитивных функций — нейропсихологическое обследование, которое проводит врач, обученный данным методам исследования. В некоторых странах практикуется обследование больных их родственниками с помощью шкал для оценки когнитивных функций: монреальской когнитивной шкалы, Адденбрукской, шкала краткого исследования психических функций MMSE.
Биомаркеры болезни Альцгеймера
Молекулярная диагностика на ранней стадии заболевания также создаёт перспективы для раннего назначения лечения болезни Альцгеймера. Определение биомаркеров в плазме является менее инвазивной альтернативой для диагностики болезни Альцгеймера. Биомаркеры классифицируются на биомаркеры накопления амилоида и биомаркеры нейродегенерации. Основные биомаркеры отражают патологию амилоида (внеклеточное накопление Aβ1-40/1-42) или внутриклеточные включения нейрофибриллярных клубочков (гиперфосфорилированного тау). [4] [5]
Согласно рекомендациям 4-го Канадского консенсуса по диагностике и лечению деменции и рациональному использованию биомаркеров для диагностики болезни Альцгеймера и других деменций (CCCDTD4, 2011): [6]
1. Определение биомаркеров цереброспинальной жидкости не рекомендуются для диагностики болезни Альцгеймера с типичной клинической картиной (2А уровень).
2. Исследование биомаркеров не рекомендуется для скрининга здоровых людей с целью оценки риска развития болезни Альцгеймера в будущем (уровень 1В).
3.Биомаркеры цереброспинальной жидкости можно рассматривать в особых случаях, когда есть атипичные признаки или диагностические трудности при дифференциальной диагностике лобного варианта болезни Альцгеймера от лобно-височной деменции, а также случаи первично прогрессирующей афазии как следствие болезни Альцгеймера или лобно-височной дегенерации (уровень 2В).
МРТ и КТ головного мозга
Современные методы нейровизуализации — магнито-резонансная томография и компьютерная томография головного мозга — позволяют расширить диагностические возможности прижизненной диагностики болезни Альцгеймера.
МРТ и КТ проводят для выявления поддающихся лечению причин деменции и нарушений, которые могут усугубить симптомы. Структурные изменения по данным магнитно-резонансной томографии являются более прогностически значимыми для дальнейших изменений в когнитивной сфере, чем биомаркеры цереброспинальной жидкости. По данным магнитно-резонансной томографии, признаки цереброваскулярного заболевания, такие как лейкоареоз и множественные подкорковые лакунарные инфаркты, чаще наблюдаются у пациентов с болезнью Альцгеймера, чем в контрольной группе. [7] Асимметричная атрофия медиальных отделов височной доли также не исключает сосудистую деменцию.
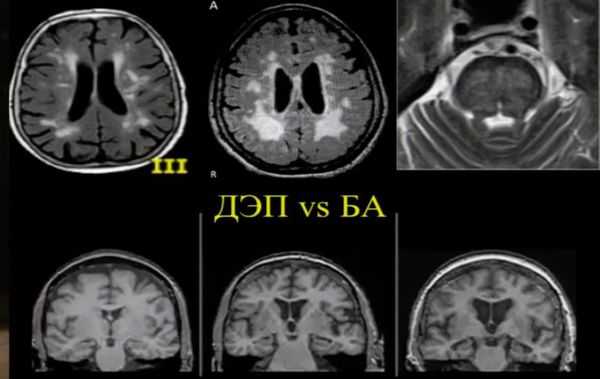
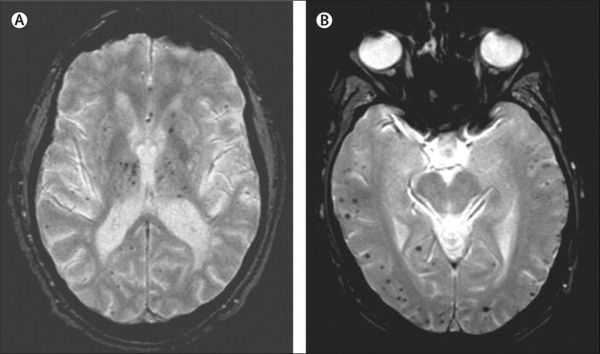
Описана смешанная модель патогенеза болезни Альцгеймера, которая предполагает взаимодействие церебральной амилоидной ангиопатии с сосудистыми факторами на ранних стадиях патологического процесса. Предполагается, что синергия между накоплением амилоида и цереброваскулярной патологией может инициировать дальнейшую дисфункцию нейронов и нейродегенерацию. [8] В этом отношении церебральные микрокровоизлияния, выявляемые в режиме Т2 градиентного эхо на магнитно-резонансной томографии, являются дополнительным и доступным диагностическим маркером, повышающим диагностическую значимость лейкоареоза и свидетельствующим в пользу церебральной амилоидной ангиопатии или гипертонической микроангиопатиии, особенно в случаях смешанной патологии и тяжелого когнитивного дефицита.
Локализация церебральных микрокровоизлияний является дифференциально-диагностическим признаком ведущего патологического процесса. В случае болезни Альцгеймера наблюдается корковая локализация микрокровоизлияний, в случае дисциркуляторной энцефалопатии или сосудистой деменции будут визуализироваться микрокровоизлияния в глубинных отделах мозга. [9] [10]
Одним из наиболее перспективных методов диагностики болезни Альцгеймера является позитронно-эмиссионная томография с лигандом, который связывается с амилоидом (PiB), однако накопление амилоида и захват соответствующего лиганда нарастают на стадии умеренных когнитивных нарушений, но после конверсии в деменцию дальнейшего накопления не происходит. [11]
Лечение болезни Альцгеймера
Болезнь Альцгеймера пока не поддается лечению. Но благодаря группе новых препаратов и симптоматическому лечению Альцгеймера можно сделать так, что снижение интеллекта больных будет более постепенным.
Лекарства
К таким средствам относятся:
- ингибиторы холинэстеразы (донепезил, ривастигмин, галантамин)
- блокаторы NMDA-глутаматных рецепторов (акатинол-мемантин).
Облегчение расстройств психики и поведения, сопровождающих болезнь Альцгеймера
С целью лечения сопутствующих расстройств психики и поведения используются также антидепрессанты и нейролептики.
Поддерживающие методы
Существуют и нелекарственные методы воздействия — тренировки интеллектуальных функций. Нейропсихологическая реабилитация позволяет стимулировать к развитию новых нейронный сетей, обучая рабочие нервные клетки.
Специальная диета при болезни Альцгеймера не требуется: питание не влияет на развитие заболевания.
Прекращение лечения
Причиной для прекращения приёма антидементных препаратов может стать выраженная брадикардия, но это осложнение возникает крайне редко.
Рекомендации для ухаживающих за близкими с болезнью Альцгеймера
При уходе за больным человеком важно организовать для него безопасное и удобное пространство.
Также важно внимательно выбирать обувь и одежду.
Такими занятиями могут быть:
- прогулки;
- общение с домашними животными;
- уход за растениями;
- наблюдения за рыбками в аквариуме;
- прослушивание радиопередач и музыки;
- творчество, например лепка и живопись;
- чтение книг, при невозможности это могут делать близкие люди вслух.
Ухаживая за больным, не следует игнорировать своё здоровье. Пациенту нужно обеспечить нормальное питание, режим, активный образ жизни — это в полной мере относится и к близким больного человека.
Где обеспечивают уход при болезни Альцгеймера
Государственных специализированных пансионатов по уходу за людьми с болезнью Альцгеймера в нашей стране пока нет.
Прогноз. Профилактика
С увеличением осведомлённости общества о деменции будет расти и потребность в помощи по уходу, понадобятся значительные затраты для её организации. Пока же преобладает в основном неформальная помощь в семьях. Усилия по улучшению качества и доступности помощи потребуют вложений в меры первичной профилактики, и возможно, это позволит контролировать "эпидемии" деменций в разных регионах мира. В качестве основных мишеней первичной профилактики рассматриваются улучшение образования и устранение сосудистых факторов риска.
Профилактика
На сегодняшний день одной из основных целей профилактики является создание различных новых форм внебольничной помощи пациентам пожилого и старческого возраста с целью улучшения диагностики когнитивных нарушений разной степени тяжести, более раннее выявление заболеваний. С такой целью в развитых странах созданы клиники памяти, Альцгеймеровские центры. [2]
Человек с деменцией обращен в прошлое. Больных надо аккуратно «тормошить» и в интеллектуальном плане, и в двигательном. Неподвижность плохо влияет на мозг. Лучший способ сохранить разум, это, как ни странно, даже не интеллектуальная деятельность, а двигательная активность. Именно в этом случае в мозге создаются условия, которые способствуют образованию новых связей между нейронами и укреплению мозгового резерва, что впоследствии противодействует развитию деменции.
Недавно было обнаружено, что вероятность развития болезни Альцгеймера у пожилых людей на 40 % ниже, если они хотя бы раз вакцинировались от гриппа . Защитное действие вакцины сохранялось в течение 4 лет. Причины этого пока неясны. Есть три версии:
- предотвращая или облегчая течение гриппа, вакцина препятствует развитию системного воспаления, которое способствует развитию болезни Альцгеймера;
- вакцина влияет на иммунные клетки мозга, и они лучше справляются с нарушениями, связанными с болезнью Альцгеймера;
- люди, которые вакцинируются, лучше заботятся о своём здоровье, что в целом снижает риск болезни Альцгеймера [16][17] .
Продолжительность жизни
В среднем люди с болезнью Альцгеймера живут 3 - 11 лет после выявления заболевания, но некоторые — 20 лет и более. Продолжительность жизни зависит от степени нарушений при постановке диагноза [14] .
Юридические вопросы
Требования для признания гражданина недееспособным раскрываются в статье 29 Гражданского кодекса РФ. Потеря дееспособности компенсируется больному человеку установлением опёки. Опекун "восполняет" утраченные возможности гражданина, признанного недееспособным, и действует в его интересах.
Процедура признания гражданина недееспособным описана в 31 главе Гражданского процессуального кодекса РФ, в статьях 281-285.
Читайте также:
