Диффузные паренхиматозные заболевания легких. Идиопатический фиброзирующий альвеолит.
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Определение
Фиброзирующий альвеолит (идиопатический легочный фиброз) - это патологический процесс, в основе которого лежит обширное поражение интерстициальной (соединительной) ткани легких, приводящее к дезорганизации структурной основы альвеол, изменению количественного и качественного состава сурфактанта (поверхностно-активного вещества, выстилающего альвеолы), развитию фиброзных изменений и дыхательной недостаточности.
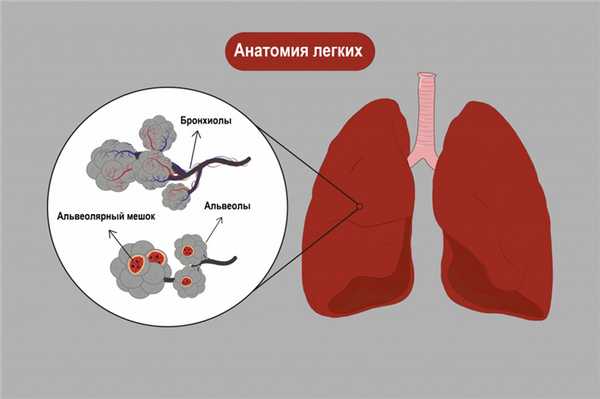
Причины появления фиброзирующего альвеолита
Этиология возникновения фиброзирующего альвеолита точно не установлена, поэтому можно говорить лишь о факторах, усугубляющих течение заболевания:
- курение;
- ингаляционное воздействие неорганической и органической пыли;
- вирусные инфекции (вирус Эпштейна-Барра, цитомегаловирусы, вирусы гепатита С, герпес-вирусы и др.), хотя по их поводу однозначного мнения пока нет;
- сахарный диабет 2 типа;
- гастроэзофагеальный рефлюкс;
- генетические мутации.
- фиброзирующие идиопатические альвеолиты, которые включают различные типы пневмоний;
- экзогенные аллергические альвеолиты, к которым относятся заболевания, вызываемые продолжительным и интенсивным вдыханием пыли, содержащей животные и растительные белки или неорганические поллютанты, и сопровождающиеся аллергическим поражением интерстициальных и альвеолярных легочных структур (синдромы «легкое фермера», «легкое птицевода», «легкое сыровара», «легкое рабочего» и т. д.);
- фиброзирующие токсические альвеолиты включают заболевания легких, возникающие в результате токсического воздействия производственных, химических веществ и лекарственных препаратов.
Симптомы фиброзирующего альвеолита
Заболеванию более других подвержены люди старше 50 лет. Патология развивается постепенно с характерным нарастанием одышки - сначала во время физических нагрузок, а затем и в покое - вплоть до полной инвалидизации пациента с неспособностью передвигаться, разговаривать и обслуживать себя самостоятельно.
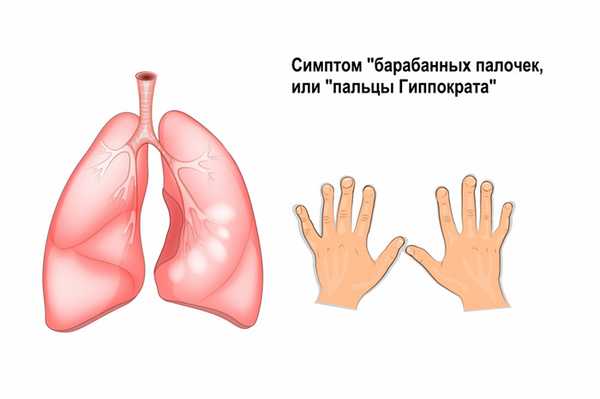
Другими симптомами могут быть общая слабость, изменение ногтевых фаланг по типу «барабанных палочек» (в 50-90% случаев) или «часовых стекол», снижение массы тела.
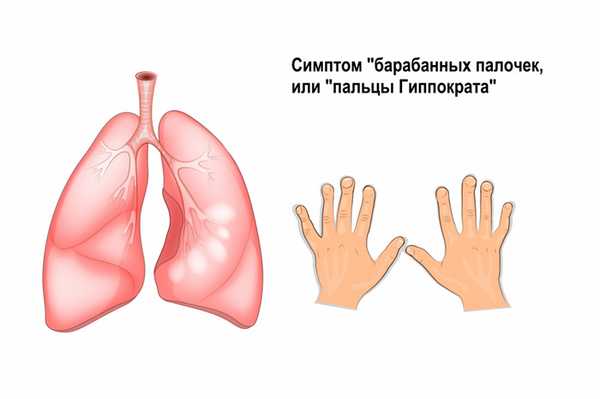
По мере прогрессирования заболевания появляются признаки дыхательной недостаточности: набухают шейные вены, усиливаются отеки, кожа становится серого цвета. Пациенты жалуются на боль в груди, мешающую сделать глубокий вдох, мышечную и суставную боль, повышенную температуру тела.
Диагностика фиброзирующего альвеолита
Основным методом диагностики является компьютерная томография, позволяющая оценить состояние легких, выявить характерные признаки заболевания и выбрать место для биопсии, если в ней есть необходимость. О наличии фиброзирующего альвеолита говорит симптом «матового стекла» -гомогенного затемнения легочных полей.
Рентгенография легких показывает неспецифические изменения и, как правило, требуют уточнения с помощью КТ. В типичных случаях фиброзирующего альвеолита выявляют диффузные изменения легочной ткани в виде мелкосетчатой (мелкоячеистой) деформации легочного рисунка («сотовое легкое»), которые носят двусторонний характер. Корни легких могут быть расширены за счет нескольких факторов: высокого расположения диафрагмы, расширения крупных легочных артерий при развитии артериальной легочной гипертензии, небольшого увеличения бронхопульмональных лимфатических узлов.
Спирография при фиброзирующем альвеолите показывает нарушение вентиляционной функции легких.
На ЭКГ присутствуют признаки гипертрофии и перегрузки правых отделов сердца.
Бронхоскопия полезна для дифференциальной диагностики с воспалительными или опухолевыми процессами в легких.
Биопсию легких выполняют строго по показаниям.
К каким врачам обращаться
Диагностикой и лечением фиброзирующего альвеолита занимается врач-пульмонолог .
Лечение фиброзирующего альвеолита
На сегодняшний день эффективных препаратов, способных вызвать регресс фиброза, не существует.
Цель терапии идиопатического фиброзирующего альвеолита - улучшение или стабилизация функциональных нарушений и предотвращение дальнейшего прогрессирования патологии. Успех лечения зависит от стадии заболевания, соотношения процессов воспаления и фиброза. Терапия включает противовоспалительные и антифиброзные препараты, иммунодепрессанты а также их комбинацию. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза.
При присоединении вторичной инфекции подбирают антибиотики, противогрибковые средства и увеличивают дозы базовых препаратов.
При неэффективности терапии больным может быть рекомендована трансплантация легких, которая позволяет получить 5-летнюю выживаемость у 50-60% больных.
Альвеолит легких способен вызвать серьезные осложнения:
- дыхательную и сердечную недостаточность:
- бронхоэктазы (необратимое патологическое расширение бронхов в результате гнойно-воспалительной деструкции их стенки.
Специфической профилактики заболевания не существует.
- Клинические рекомендации «Идиопатический легочный фиброз». Разраб.: Российское респираторное общество. - 2021.
- Илькович М.М. Диффузные паренхиматозные заболевания легких / под ред. Ильковича М.М. - Москва : ГЭОТАР-Медиа, 2021. - 440 с.
Интерстициальные болезни легких
Интерстициальные болезни легких - группа заболеваний, протекающих с развитием диффузного воспаления стромы легких, главным образом бронхиол и альвеол. Отражением подобных изменений являются лихорадка, общее недомогание, потеря массы тела, непродуктивный кашель, сухие инспираторные хрипы, легочная недостаточность (одышка, тахипноэ), правожелудочковая сердечная недостаточность. Диагноз интерстициальных болезней подтверждается данными рентгенографии и КТ легких, исследования ФВД, биопсии легкого. В качестве лечения назначается стероидная терапия (или цитостатики), бронходилататоры, оксигенотерапия.
МКБ-10
Общие сведения
Интерстициальные болезни легких (ИБЛ) - различные поражения легких, патоморфологической основой которых являются хроническая диффузная воспалительная инфильтрация альвеол, мелких бронхов, легочных капилляров с исходом в фиброз. В число ИБЛ входят 130 заболеваний ясной и неясной этиологии. У пациентов, госпитализируемых в отделения пульмонологии, те или иные интерстициальные болезни легких диагностируются в 10-15% случаев. Преобладающим контингентом больных являются мужчины в возрасте 40-70 лет, в большинстве случаев курящие. Одни заболевания этой группы имеют обратимый характер течения и относительно благоприятный прогноз, другие рано приводят к инвалидизации и даже летальным исходам.
Классификация интерстициальных болезней легких
В настоящее время за основу принята классификация ИБЛ, выработанная в 2002 г. Американским торакальным обществом (ATS) и Европейским респираторным обществом (ERS). Согласно данной классификации выделяют интерстициальные болезни легких:
1. С установленной этиологией:
- лекарственные, лучевые, токсические ИБЛ
- пневмомикозы, ассоциированные с ВИЧ-инфекций
- ИБЛ на фоне коллагенозов (склеродермии, дерматомиозита, ревматоидного артрита, СКВ) и пневмокониозов (асбестоза, силикоза, бериллиоза)
- ИБЛ на фоне инфекций (атипичной пневмонии, диссеминированного туберкулеза легких, пневмоцистной пневмонии и пр.)
- ИБЛ на фоне экзогенного аллергического альвеолита
2. Идиопатические интерстициальные пневмонии:
- неспецифическая, десвамативная, острая, лимфоидная, криптогенная организующаяся;
- идиопатический легочный фиброз
3. Гранулематозные:
- ИБЛ на фоне саркоидоза, гранулематоза Вегенера, гемосидероза легких, экзогенного аллергического альвеолита
4. Ассоциированные с другими заболеваниями:
- патологией печени (хроническим гепатитом, первичным билиарным циррозом печени), кишечника (НЯК, болезнь Крона), ХПН
- наследственными заболеваниями (нейрофиброматозом)
- злокачественными опухолями
- ассоциированные с гистиоцитозом Х, лимфангиолейомиоматозом, легочным протеинозом, первичным амилоидозом легких.
Патоморфологическая классификация интерстициальных болезней легких различает следующие виды интерстициального фиброза: простой, десквамативный, лимфоцитарный, гигантоклеточный, а также облитерирующий бронхиолит с пневмонией.
Причины интерстициальных болезней легких
На сегодняшний день этиологические механизмы большинства ИБЛ остаются невыясненными. Достоверно можно говорить лишь о причинах интерстициальных болезней легких с известной этиологией. В их числе - ингалирование неорганических веществ, органической пыли, паров ртути; прием токсичных лекарственных средств (циклофосфамида, пеницилламина, блеомицина и др.), лучевая терапия.
В основе развития ИБЛ могут лежать рецидивирующие бактериальные, грибковые и вирусные пневмонии, туберкулез органов дыхания, респираторный дистресс-синдром, бронхоальвеолярный рак. Кроме этого, интерстициальные болезни легких могут сопутствовать коллагенозам, болезням крови (гемолитической анемии, тромбоцитопенической пурпуре, хроническому лимфолейкозу), наследственным заболеваниям и др. Самым значимым фактором риска ИБЛ является курение.
В патогенезе интерстициальных болезней легких выделяют острую, хроническую и терминальную стадии. В острую стадию поражение затрагивает легочные капилляры и альвеолярный эпителий, развивается внутриальвеолярный отек. В этот период может иметь место полная обратимость изменений или их прогрессирование. При переходе ИБЛ в хроническое течение отмечаются обширные повреждения легких (распространённый фиброз). В терминальную стадию происходит полное замещение альвеол и капиллярной сети фиброзной тканью с формированием расширенных полостей (легкое в виде «пчелиных сот»).
Симптомы интерстициальных болезней легких
Несмотря на многообразие этиологических форм ИБЛ, их клиническое течение во многом похоже и характеризуется общими и респираторными симптомами. Часто заболевание начинается исподволь, а проявления носят нечеткий, неспецифический характер.
Общая симптоматика может включать лихорадку, недомогание и быструю утомляемость, потерю массы тела. Определяющую роль в клинической картине интерстициальных болезней легких играют признаки дыхательной недостаточности. Наиболее ранним и постоянным симптомом служит одышка: вначале она возникает или усиливается только при нагрузке, затем становится постоянной и прогрессирующей. Одышка обычно носит инспираторный характер и сопровождается свистящими хрипами, что может быть ошибочно принято за бронхиальную астму.
Характерным симптомом ИБЛ является непродуктивный кашель - сухой или со скудной слизистой мокротой. К более поздним признакам ИБЛ относятся цианоз и формирование «пальцев Гиппократа». С большой частотой встречаются деформации грудной клетки. При тяжелых формах развивается легочно-сердечная недостаточность.
У детей интерстициальные болезни легких протекают с постоянным кашлем, стридором, часто сопровождаются формированием бронхоэктазов. Лица старше 70 лет болеют крайне редко, однако в старшем возрасте ИБЛ часто сопровождаются аритмиями, инфарктом миокарда, ОНМК.
Диагностика интерстициальных болезней легких
При осмотре больного пульмонологом обращает внимание тахипноэ, несоответствие выраженности одышки физикальным изменениям в легких. Во время аускультации на вдохе прослушиваются крепитирующие хрипы различной локализации. В крови - умеренный лейкоцитоз и повышение СОЭ; по данным ИФА - отрицательные серологические тесты на наличие Ат к микоплазме, легионеллам, риккетсиям. Проводится анализ газового состава крови и КЩС (артериальная гипоксемия на ранних этапах сменяется гиперкапнией в терминальной стадии).
Большую информационную ценность в диагностики интерстициальных болезней легких представляют рентгенологические методы (рентгенография и КТ легких). На ранних стадиях на рентгено- и томограммах можно увидеть деформацию и усиление легочного рисунка, мелкоочаговые тени, снижение прозрачности легочных полей ( феномен «матового стекла»); в дальнейшем развивается рентгенологическая картина интерстициального фиброза и картина «сотового легкого».
По данным спирометрии чаще обнаруживается рестриктивный тип нарушений легочной вентиляции, снижение легочных объемов. При развитии легочной гипертензии на ЭКГ обнаруживается гипертрофия миокарда правых отделов сердца. Диагностическая бронхоскопия позволяет провести бронхоальвеолярный лаваж; при ИБЛ в промывных вод бронхов преобладают нейтрофилы. Кроме этого, в ходе эндоскопического исследования может быть выполнена трансбронхиальная биопсия легких. Также в отдельных случаях прибегают к открытой или трансторакальной биопсии легочной ткани.
Лечение и прогноз интерстициальных болезней легких
Первым шагом в лечении ИБЛ должен стать отказ от курения, взаимодействия с вредными производственными факторами, токсическими лекарственными препаратами. Вся последующая терапия проводится параллельно с лечением основного заболевания.
В большинстве случаев препаратами первой линии при интерстициальных болезнях легких являются кортикостероиды (преднизолон), которые в течение 1-3 мес. назначаются в высоких дозировках с последующим переходом на поддерживающую дозу. При отсутствии положительной динамики в течение года назначаются цитостатики (циклофосфамид, азатиоприн, хлорамбуцил). Из других фармпрепаратов используются бронходилататоры (внутрь и в виде ингаляций), однако они эффективны только на стадии обратимой бронхиальной обструкции. При артериальной гипоксемии (РаО2
Исходами ИБЛ могут быть улучшение, стабилизация состояния, прогрессирование легочного фиброза, летальный исход, реже - спонтанный регресс изменений (например, при неспецифической интерстициальной пневмонии). Средняя продолжительность жизни пациентов колеблется от 1 года при болезни Хаммана-Рича до 10 и более лет при респираторном бронхиолите. Профилактика интерстициальных болезней легких возможна только в случае известной этиологии.
1. Интерстициальные заболевания легких: точка зрения практического врача/ Петров Д.В., Овсянников Н.В., Капралов Э.А., Капустьян О.В.// Практическая пульмонология. - 2014 - №1.
2. Интерстициальные заболевания легких: вопросы терминологии, классификации и эпидемиологии/ Гаврисюк В.К.
3. Патоморфология интерстициальных болезней легких: Учебно-методическое пособие/ Костылева О.А., Тусупбекова М.М., Ким Н.Б., Косицын Д.Л. - 2012.
Фиброзирующий альвеолит ( Идиопатический легочный фиброз , Синдром Хаммена-Рича )
Фиброзирующий альвеолит - это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям - трансплантацию легких.
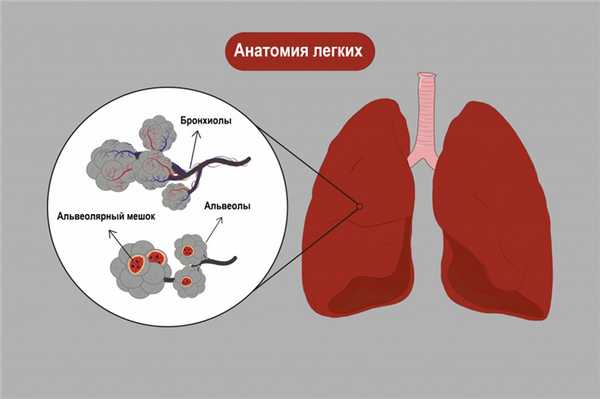
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) - прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит - относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.
Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
- Альвеолиты фиброзирующие идиопатические. Включают следующие морфологические формы: обычную интерстициальную пневмонию, десквамативную интерстициальную пневмонию, острую интерстициальную пневмонию и неспецифическую интерстициальную пневмонию.
- Альвеолиты экзогенные аллергические.К альвеолитам экзогенным аллергическим относятся заболевания, вызываемые продолжительным и интенсивным вдыханием пыли, содержащей животные и растительные белки или неорганические поллютанты, и сопровождающиеся диффузным аллергическим поражением интерстициальных и альвеолярных легочных структур (синдромы «легкое фермера», «легкое птицевода», «легкое сыровара», «легкое рабочего» и т. д.).
- Альвеолиты фиброзирующие токсические. Альвеолиты фиброзирующие токсические включают заболевания легких, возникающие в результате токсического воздействия производственных, химических веществ и лекарственных химиопрепаратов. По течению различаю острые, подострые и хронические фиброзирующие альвеолиты.
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Ведущими жалобами при фиброзирующем альвеолите служат выраженная одышка при минимальных физических нагрузках и малопродуктивный кашель. Пациентов беспокоят боли в грудной клетке (под лопатками), препятствующие глубокому вдоху, похудание, слабость, мышечные и суставные боли, повышенная температура тела. У половины пациентов с фиброзирующим альвеолитом ногтевые фаланги приобретают характерный вид «барабанных палочек» с «часовыми стеклами». Цианоз и одышка резистентны к проводимой терапии. В дальнейшем происходит нарастание гипоксемии, легочной гипертензии и правожелудочковой недостаточности.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом "треска целлофана") и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
- Рентгенография. При рентгенографии легких картине идеопатического фиброзирующего альвеолита соответствуют мелкоочаговые диффузные двусторонние изменения в легких, более выраженные в нижних отделах, эмфизема легких. Поздней стадии фиброзирующего альвеолита соответствуют вторично-кистозные изменения в легких («сотовое лёгкое»). Динамическая рентгенография позволяет получить информацию о необратимости изменений, характерных для фиброзирующего альвеолита.
- Компьютерная томография. Позволяет выявить изменения в легких на ранних стадиях. Характерным признаком фиброзирующего альвеолита является определение симптома «матового стекла» - нежного гомогенного затемнения легочных полей. По данным КТ легких возможно определить участок видоизмененной ткани для взятия биопсии легких.
- Функциональная диагностика. Показатели функции внешнего дыхания (спирометрия, пикфлоуметрия) при фиброзирующем альвеолите свидетельствуют о вентиляционных нарушениях и снижении диффузной способности легких. На ЭКГ - признаки гипертрофии и перегрузки правых отделов сердца.
- Анализы крови. Лабораторные показатели крови характеризуются лейкоцитозом и ускорением СОЭ, повышением гемоглобина и гематокрита; повышением уровня фибрина, сиаловых кислот, иммуноглобулинов, определением ревматоидного фактора.
- Бронхоскопия. При фиброзирующем альвеолите проводится с целью дифференциальной диагностики с инфекционными или опухолевыми процессами в лёгких. В полученной при бронхоскопии лаважной жидкости определяется увеличение общего белка, иммуноглобулинов, макрофагов с цитоплазматическими включениями, нейтрофилов.
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
- 1 степень - инфильтрация и утолщение альвеолярных перегородок;
- 2 степень - заполнение просветов альвеол экссудатом и клеточным составом;
- 3 степень - деструкция альвеол;
- 4 степень - полное изменение структуры легочной ткани;
- 5 степень - образование кистозно-измененных полостей.
Дифференциальная диагностика
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
- исключение другой интерстициальной патологии легких, в т. ч. токсических и аллергических фиброзирующих альвеолитов, системных заболеваний соединительной ткани;
- характерные нарушения функции внешнего дыхания
- наличие двусторонних изменений в нижних отделах легких (симптомы «матового стекла» и «сотового легкого»);
- гистологическое исключение другой легочной патологии.
К малым критериям идеопатического фиброзирующего альвеолита относятся:
- возраст пациента старше 50 лет;
- постепенное незаметное нарастание одышки при физических нагрузках;
- продолжительность заболевания свыше 3 месяцев;
- крепитация (потрескивание) при дыхании в нижних отделах легких.
Лечение фиброзирующего альвеолита
Немедикаментозная терапия
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Фармакотерапия
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости - до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Фиброзирующий альвеолит
Основным методом диагностики является компьютерная томография, позволяющая оценить состояние легких, выявить характерные признаки заболевания и выбрать место для биопсии, если в ней есть необходимость. О наличии фиброзирующего альвеолита говорит симптом «матового стекла» -гомогенного затемнения легочных полей.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Рентгенография легких показывает неспецифические изменения и, как правило, требуют уточнения с помощью КТ. В типичных случаях фиброзирующего альвеолита выявляют диффузные изменения легочной ткани в виде мелкосетчатой (мелкоячеистой) деформации легочного рисунка («сотовое легкое»), которые носят двусторонний характер. Корни легких могут быть расширены за счет нескольких факторов: высокого расположения диафрагмы, расширения крупных легочных артерий при развитии артериальной легочной гипертензии, небольшого увеличения бронхопульмональных лимфатических узлов.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Спирометрия - это неинвазивный метод исследования функции внешнего дыхания, который позволяет оценить состояние легких и бронхов.
Электрокардиография (ЭКГ) - повсеместно распространенный метод изучения работы сердца, в основе которого лежит графическое изображение электрических импульсов с�.
Бронхоскопия полезна для дифференциальной диагностики с воспалительными или опухолевыми процессами в легких.
Читайте также:
