Эффективность раннего обнаружения повреждений пояснично-крестцового отдела.
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Рентгенография или рентген пояснично-крестцового отдела позвоночника - это визуальный тест, который помогает врачу увидеть анатомию нижней части спины.
Поясничный отдел позвоночника состоит из пяти позвоночных костей. Крестец - это костный «щит» в задней части таза. Он расположен ниже поясничного отдела позвоночника. Копчик расположен ниже крестца. Грудной отдел позвоночника располагается над поясничным отделом позвоночника. Поясничный отдел позвоночника также имеет:
- крупные кровеносные сосуды
- нервы
- сухожилиях
- связки
- хрящ
Рентгенография использует небольшое количество излучения для визуализации костей. Рентген нижней части позвоночника позволяет визуализировать наличие травм, аномалий или патологии костей в этом отделе.
Рентген поясничного-крестцового отдела позвоночника может визуализировать наличие артрита или переломов костей, но не может визуализировать другие проблемы с мышцами, нервами или дисками.
Врач может назначить рентгенографию поясничного отдела позвоночника по разным причинам. Исследование может быть использовано для диагностики травмы в результате падения или несчастного случая. Рентген также можно использовать для мониторинга течения заболевания, или для определения эффективности лечения.
Цель рентгена
- По сути, рентген пояснично-крестцового отдела позвоночника используется для оценки травм спины, а также болей в пояснице.
- Этот метод также используется для выявления проблем в нижней части спины, если есть слабость и постоянное онемение.
- Рентгенограмма пояснично-крестцового отдела позвоночника используется для выявления других повреждений спины, таких как костные разрастания, деформации позвоночника, переломы, вывихи в позвоночнике, остеопороз и проскальзывание дисков.
- Другая цель исследования - выявить причину болей в нижней части спины и онемения.
Когда рекомендуется рентген пояснично-крестцового отдела позвоночника?
- Если у человека болит нижняя часть спины, он должен пройти рентгенографию пояснично-крестцового отдела позвоночника.
- Также показанием для рентгена являются стойкие боли в ногах и бедрах
- Если человек испытывает боль в пояснице во время вождения автомобиля или долгого сидения в одном месте, он должен немедленно обратиться к врачу. Врач может назначить рентгенографию пояснично-крестцового отдела позвоночника.
- Если человек испытывает боль в бедрах и онемение в ногах, ему необходимо пройти рентгенографию пояснично-крестцового отдела позвоночника.
Что означают патологические результаты?
Рентген пояснично-крестцового отдела позвоночника может показать:
- Ненормальные изгибы позвоночника
- Ненормальный износ хряща и костей нижней части позвоночника, например, костные шипы и сужение суставов между позвонками.
- Рак
- Переломы
- Признаки истончения костей (остеопороз)
- Спондилолистез
Хотя некоторые из этих результатов можно увидеть на рентгеновском снимке, они не всегда являются причиной болей в спине.
Другие причины для рентгена
Другие факторы могут привести к тому, что врач назначит рентгенологическое обследование для определения боли в пояснице длительностью до шести-восьми недель. Они включают:
- пациент старше 65 лет, моложе 18 лет или являетесь студентом-спортсменом,
- при наличии в анамнезе остеопороза,
- при наличии в истории рака,
- наличие сильной боли во время отдыха или она усиливается ночью,
- при сочетании боли с повышением температуры,
- если боль в спине сопровождается быстрой и необъяснимой потерей веса
- если пациент получил травму или были неоднократные стрессовые воздействия на позвоночник
- если у человека в анамнезе была операция на позвоночнике или перелом.
Как проходит процедура?
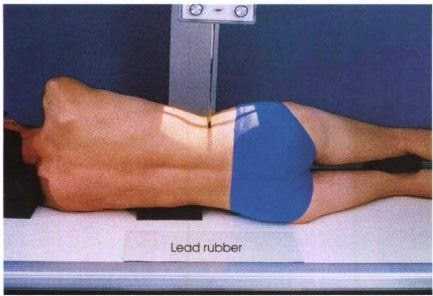
Рентген пояснично-крестцового отдела позвоночника может быть выполнен амбулаторно или как часть пребывания в больнице. Процедуры могут различаться, в зависимости от состояния пациента.
Как правило, рентгеновские исследования позвоночника следуют следующему процессу:
- Человека попросят снять любую одежду, украшения, заколки, очки, слуховые аппараты или другие металлические предметы, которые могут помешать процедуре.
- Пациент располагается на рентгеновском столе, который аккуратно размещает часть позвоночника, которая должна быть подвергнута рентгену, между рентгеновским аппаратом и кассетой с рентгеновской пленкой или цифровым носителем. Лечащий врач может также потребовать, чтобы рентгеновские снимки были проведены из положения стоя.
- Части тела, которые не нужно обследовать, могут быть закрыты свинцовым фартуком (экраном), чтобы избежать воздействия рентгеновских лучей.
- Радиологический технолог попросит пациента оставаться неподвижным в определенном положении в течение нескольких минут во время рентгеновского облучения.
- Если рентген используется для определения травмы, особое внимание будет уделено предотвращению дальнейших травм.
- Рентгеновский луч будет сфокусирован на области, которую нужно сфотографировать.
- Рентген-лаборант во время исследования стоит за защитным окном.
Хотя сама рентгенологическая процедура не вызывает боли, манипуляции с исследуемой частью тела могут вызвать некоторый дискомфорт или боль. Это особенно актуально в случае недавней травмы или инвазивной процедуры, такой как операция.
Ограничения рентгена
Различные мягкие ткани, такие как связки, сухожилия, хрящи и диски между костями позвоночника, плохо видны на рентгеновских лучах, поэтому боль или заболевание этих структур в пояснично-крестцовом отделе позвоночника могут не обнаруживаться.
Также при обычном рентгенологическом исследовании пояснично-крестцового отдела позвоночника могут быть не видны пролапс дисков или другие патологии, давящие на спинной мозг или поражающие нервы, выходящие из позвоночного канала, вызывающие боль, онемение или слабость в области таза или ног.
Рентген может иногда пропускать небольшие переломы кости в позвоночнике из-за наложения или размытия теней на изображении, или иногда может неправильно отображать дефект кости, повреждение или перелом, где его нет, из-за перекрывающихся теней или «артефактов» ", которые являются ложными неанатомическими структурами, которые могут присутствовать на рентгеновском изображении.
КТ или МРТ поясничного отдела позвоночника часто проводят, когда симптомы явно указывают на патологию - даже если рентгенография пояснично-крестцового отдела позвоночника нормальна.
Это связано с тем, что пояснично-крестцовый отдел позвоночника представляет собой сложную анатомическую область, и простые рентгенограммы пояснично-крестцового отдела позвоночника имеют ограниченное применение.
Что покажет КТ поясничного отдела?
КТ пояснично-крестцового отдела - это неинвазивный метод исследования позвоночного столба, позволяющий выявить патологии на ранних стадиях. Процедура дает возможность визуализировать и сами позвонки, и связочные элементы, а также мышечную ткань.
Особенности и преимущества КТ
КТ поясничного отдела позвоночника представляет собой послойное сканирование с помощью рентгеновских лучей, которые поглощаются тканями организма. В этом заключается основное отличие метода от МРТ, где исследование проводится под воздействием магнитного поля.
Компьютерная томография позвоночника обеспечивает получение многочисленных снимков в различных проекциях. После их обработки специальной компьютерной программой формируется трехмерное изображение. Таким образом, КТ поясничной области показывает любые изменения в форме и структуре объектов. Несмотря на использование рентгеновского излучения, методика отличается низкой лучевой нагрузкой.

Томография имеет ряд преимуществ в сравнении с рентгенографией. Первая позволяет рассмотреть исследуемый объект со всех сторон, вторая дает лишь двухмерные изображения, и при этом негативно влияет на организм.
Показания к процедуре
Томографию пояснично-крестцового отдела позвоночника назначают для выявления воспалительных процессов, деформации в результате травм, деструктивных и других поражений. Обследовать поясничный отдел позвоночника необходимо для уточнения диагноза при:
- боли в спине невыясненного происхождения;
- болезненности в районе тазобедрренного сустава, отдающей в ногу;
- скованности в районе поясницы;
- видимых деформациях позвоночника;
- травмах крестцовой области, в том числе для выявления осколков костей в мягких тканях.
КТ поясничного отдела рекомендуется делать перед выполнением хирургических операций, а также в реабилитационном периоде для контроля восстановительных процессов, регенерации тканей, своевременного выявления рецидивов болезни.
Томографию поясничного и крестцового отделов часто используют как метод дообследования. Это необходимо, например, для точной диагностики опухолей и поражения метастазами костной ткани, уточнения данных МРТ или рентгенографии, выявления врожденных аномалий позвонков, анатомических особенностей их строения.
Что показывает КТ?
Для различных участков позвоночного столба характерны разные патологии. Например, шейный отдел позвоночника чаще страдает от остеоартроза и других костных разрастаний, грудной - от защемления нервов и деформации костей при нарушении осанки.
Компьютерная томография пояснично-крестцового отдела позвоночника позволяет оценить строение хрящевой ткани и костей, состояние позвонков и ширину позвоночного канала, структуру нервных волокон в корешках спинного мозга. КТ данной области показывает:
- остеопороз и остеохондроз;
- наличие межпозвонковых грыж;
- разрушение тканей межпозвоночных дисков;
- воспалительные процессы;
- стеноз позвоночного канала;
- переломы, смещения позвонков;
- новообразования, их тип и распространенность;
- спинальные гематомы.
С помощью томографии поясничного отдела позвоночника можно оценить толщину и функциональность межпозвонковых дисков, наличие пустот в костной ткани, нарушения целостности позвонков, наличие рыхлых элементов.
КТ с контрастированием
Для исследования мягких тканей проводится КТ с введением контраста. Такой метод позволяет лучше рассмотреть небольшие сосуды, изучить кровоток. Контрастное вещество применяется для отличия доброкачественного новообразования от злокачественного, а также в ситуациях, когда исследование без введения контрастного препарата оказалось малоинформативным.
Суть контрастирования заключается в использовании препарата на основе йода. При введении такого состава можно увидеть четкую кровеносную сеть в пояснично-крестцовом отделе позвоночника. При этом первоначально проводится сканирование без контраста, а затем вводится соответствующее вещество, что дает возможность проанализировать скорость наполнения кровью сосудов.
Подготовка к обследованию
Специальная подготовка к КТ поясничного отдела позвоночника не требуется. Но если томографию делают с использованием контрастного препарата, лучше не есть и не пить за 2 часа до КТ. Это поможет избежать риска тошноты, рвоты. Перед таким обследованием рекомендуется сделать тест на чувствительность организма к йодосодержащим составам.
В рамках подготовки к томографии пояснично-крестцового отдела необходимо снять все металлические украшения, предупредить врача о наличии металлических протезов, кардиостимулятора и прочих несъемных устройств или металлических элементов.
Основные противопоказания
Необходимо также проконсультироваться с лечащим врачом, чтобы убедиться в отсутствии противопоказаний к томографии. Исследование крестцового и поясничного отделов не проводят:
- период беременности;
- при подтвержденных онкологических заболеваниях;
- при эпилепсии, судорожном синдроме;
- при расстройствах психики;
- при патологических поражениях печени, почек.
Противопоказаниями к проведению КТ поясничного отдела могут являться сахарный диабет, высокая масса тела, детский возраст до 12-ти лет. Кормящим мамам необходимо заранее сцедить грудное молоко, чтобы его хватило на 48 часов кормления ребенка. За такое время контрастное вещество будет полностью выведено из организма естественным путем. Существуют также некоторые ограничения по габаритам и массе тела. Так, большинство томографов рассчитано на людей весом не более 120 кг.
Для проведения КТ поясничного отдела позвоночника пациент ложится на платформу специального аппарата - томографа. Процедура имеет некоторые особенности:
- для выявления патологических изменений в пояснично-крестцовом отделе пациент должен лежать неподвижно на протяжении всего времени исследования;
- платформа задвигается внутрь аппарата, что может создать неприятные ощущения у людей со склонностью к клаустрофобии;
- сканирование занимает порядка 5-7 минут;
- доктор находится в другом помещении, но постоянно видит пациента через прозрачную перегородку;
- томограф издает достаточно сильный шум, это нормальное явление, а снизить его раздражающее влияние помогают беруши;
- при ухудшении самочувствия пациент может в любой момент остановить процедуру, нажав кнопку на специальном устройстве.
При необходимости исследовать крестцовый отдел позвоночника с помощью контраста, специальный состав вводится внутривенно в предплечье либо в поясничную область.
Расшифровка результатов
После завершения обследования врач выполняет расшифровку результатов. Пациент получает на руки заключение на бумажном носителе и запись на диске или флеш-накопителе. В заключении указываются размеры позвонков, характеристики тканей в позвоночнике и вокруг него, состояние межпозвоночных дисков, выявленные аномалии и патологии.
Томография поясничного отдела позволяет выявить патологии на ранних стадиях, когда они еще хорошо поддаются лечению. Это дает возможность избежать развития множества опасных осложнений. Стоит учитывать, что степень лучевой нагрузки определяется качеством оборудования, которое используется в медицинском центре. В случае применения современных томографов процедура не создает никакой опасности для организма.
Что покажет МРТ поясничного отдела
МРТ поясничного отдела позвоночника позволяет выявить патологии в этой области без хирургического вмешательства. Процедура безопасная для организма, поскольку не связана с воздействием ионизирующего излучения. Обследование не вызывает болезненных или дискомфортных ощущений и дает максимально точные результаты.
Что такое МРТ?
Метод магнитно-резонансной томографии основан на воздействии на организм электромагнитных импульсов, которые вызывают резонанс - отклик атомов водорода в виде их перемещения. С помощью томографа измеряется энергия, которую излучают ядра. Полученные данные передаются в компьютер, обрабатываются специальной программой и выводятся на экран в виде изображения.
Благодаря большому количеству послойных снимков, получается трехмерная картинка с высокой степенью детализации. Врач может рассмотреть мельчайшие признаки патологий и заболеваний. Как правило, во время МРТ пояснично-крестцового отдела толщина среза составляет 1-3 мм.
Ткани различной плотности по-разному выглядят на полученной картинке. Грыжи и опухоли, смещение костей и воспалительный процесс хорошо видны на экране. Именно поэтому можно выявить патологии на самых ранних стадиях их развития.
МРТ крестцового отдела и поясницы в основном проводится для исследования нервных волокон и мышечной ткани, клетчатки и связок, системы сосудов позвоночного столба. Данный метод позволяет визуализировать расположение хрящей и костных элементов.
Сравнение с другими методами
Для исследования пояснично-крестцового отдела могут применяться и другие методы. Раньше патологии этой области выявлялись с помощью рентгена - просвечивания тела человека с помощью электромагнитных волн определенной длины. Они называются рентгеновскими лучами.
Эта методика отличается простотой и дешевизной, однако при такой длине волны оказывается вредное воздействие на организм. Его результатом может стать развитие патологий, в том числе опасных для жизни. Помимо этого, рентген не дает возможности получить объемное изображение и рассмотреть все детали исследуемой структуры. По итогам процедуры получается теневая картинка, которая лишь повторяет контуры внутренних органов.
Компьютерная томография - более современный метод, дающий четкое послойное изображение объекта исследования. Процедура длится дольше, чем рентген, зато полученную картинку можно поворачивать на экране компьютера, что повышает возможности диагностики. Лучевая нагрузка на организм пациента при КТ ниже, чем при рентгене, но ионизирующее излучение все же присутствует. По этой причине процедуру нельзя проводить слишком часто.
Преимущества МРТ
На этом фоне МРТ поясничной области и крестцового отдела обладает очевидными преимуществами:
- Обеспечивает выявление незначительных признаков патологии, которые не видны при КТ;
- Не занимает много времени;
- Дает возможность обследовать пациентов, состояние которых оценивается как тяжелое;
- Позволяет строить двух- и трехмерные изображения различных структур организма, от костей до внутренних органов;
- Помогает не только обнаружить патологию в поясничном отделе, но и оценить степень ее распространенности;
- Обеспечивает получение изображения в любой плоскости без изменения положения пациента;
- Не создает опасности инфицирования или вредного облучения.
МРТ крестцово-поясничного отдела можно делать с любой частотой. Это актуально для проверки эффективности лечения, а при необходимости - его корректировки, а также для контроля состояния организма после выполненной хирургической операции.
Когда нужно проходить обследование?
МРТ пояснично-крестцового отдела позвоночника проводится при наличии признаков патологических состояний, включая:
- Резкую либо ноющую, тянущую либо стреляющую, хроническую либо периодическую боль в спине, в пояснице;
- Слабость или нарушение подвижности нижних конечностей;
- Боль, отдающая в ягодицу, пах или ногу;
- Ограниченную подвижность в нижних отделах спины;
- Утреннюю скованность движений;
- Половую дисфункцию;
- Нарушения дефекации, мочеиспускания.
Показанием для проведения МРТ может стать частичный паралич, развившийся после травмы поясничного или крестцового отдела позвоночника, необходимость мониторинга грыжи. После 35 лет рекомендуется проходить такое исследование ежегодно в профилактических целях.
Что показывает МРТ?
Томография помогает выявить дефекты врожденного характера и аномалии в развитии пояснично-крестцового отдела, изменения позвонков дегенеративного характера, абсцессы и новообразования, повреждения связочного аппарата и костей, сосудов и спинного мозга в результате травмы.
МРТ поясничного отдела и области крестца показывает:
- Наличие опухолей - доброкачественных или злокачественного характера. На начальных стадиях развития новообразования могут не давать никаких симптомов, но впоследствии появляется боль, затрудняется ходьба, возможна потеря чувствительности в конечностях, их онемение. Во время исследования определяются размеры и структура опухоли, степень ее кровоснабжения;
- Воспалительные процессы - томография поясничной области дает возможность нагноение надкостницы с постепенным разрушением тканей - остеомиелит. Исследование показывает наличие спондилита - патологии воспалительного характера, которая обычно развивается на фоне чересчур интенсивных физических нагрузок. Еще одним опасным заболеванием бактериального происхождения является туберкулез. При выявлении воспалительных процессов на ранней стадии у пациента есть шанс на полное излечение;
- Артриты и артрозы. Первое заболевание представляет собой воспаление мягких тканей, второе - нарушение дистрофического дегенеративного типа. В обоих случаях человек может достаточно быстро стать инвалидом;
- Остеохондроз - хроническая болезнь, приводящая к постепенной деформации позвоночника, изменениям в позвонках и мягких тканях. Тела позвонков деформируются, межпозвоночные диски истончаются, становятся плоскими. Причинами служат чрезмерные физические нагрузки и сохранение статичной позы на протяжении длительного времени, сидячий образ жизни. Своевременное выявление заболевания позволяет замедлить развитие патологии и предотвратить опасные осложнения;
- Остеопороз - снижение плотности костей позвоночника;
- Грыжи, протрузии межпозвоночных дисков - развиваются как осложнение остеохондроза или результат травмы. Протрузия - это выпирание диска, которое не сопровождается разрывом фиброзного кольца. Если оно разрывается, речь идет уже о грыже. Заболевание вызывает дискомфорт при ходьбе, сильный болевой синдром, отечность, нарушения чувствительности нижних конечностей и анатомии спины. При отсутствии адекватного лечения происходит сжатие спинного мозга из-за смещения диска в полость спинномозгового канала;
- Последствия травматических воздействий - ушибов, переломов и других. МРТ поясничного отдела позвоночника в таких ситуациях проводится в первые часы после травмы. По результатам исследования подбирается подходящая тактика лечения.
Томография покажет, есть ли у пациента врожденные аномалии крестцового или поясничного отдела, возникшие в результате родовой травмы либо как следствие генетических мутаций. Процедура помогает обнаружить болезнь Бехтерева - врожденную патологию, при которой разрушаются суставы, сокращается их подвижность.
МРТ также дает возможность диагностировать сужение канала в позвоночном столбе. Это один из патологических процессов, который может привести к сжатию спинного мозга, к инвалидности. В рамках обследования могут выявляться кисты в области копчика, переходные позвонки между поясничным отделом и крестцом, которые при ассиметричном расположении провоцируют сколиоз. Одновременно оцениваются толщина межпозвонковых дисков, их плотность.
Обследование с контрастированием
В ходе проведения МРТ поясничного, крестцового отделов обычно не нужно использование контрастного вещества. Все изменения детально визуализируются на снимках и без его применения.
Однако при подозрении на опухоль используется метод контрастирования, который дает возможность выявить новообразование, определить его форму и структуру, распространенность, доброкачественный или злокачественный характер, наличие метастазов. Контрастное усиление также применяется для диагностики воспалительных процессов, наличия рубцовой ткани, рецидивов после хирургического вмешательства.
Подготовка к процедуре
Особая подготовка к МРТ крестцово-позвоночного отдела не требуется. Но перед исследование с контрастом нужно в день процедуры придерживаться рациональной диеты. При контрастировании пациенту внутривенно вводится специальное вещество - гадолиний, который улучшает визуализацию различных структур на снимке МРТ.
При проведении томографии с контрастом кормящим женщинам, действует запрет на кормление ребенка грудью вплоть до вывода вещества из организма естественным путем. Обычно на это уходит около 2 дней, ускорить процесс помогает употребление большого количества жидкости. На этот период необходимо сцедить молоко для кормления малыша.
У некоторых пациентов имеется непереносимость компонентов контрастного вещества. Об этом нужно заблаговременно сообщить врачу. Исследование будет проводиться без контраста.
В остальных случаях достаточно приехать в клинику вовремя и принести с собой снимки, сделанные во время предыдущих исследований, если таковые имеются. Это поможет врачу оценить динамику процессов, происходящих в области поясницы и крестца. Помимо этого, придется снять все украшения из металла и одежду с металлическими элементами, например, пуговицами.
Как проводится томография?
Пациент ложится на горизонтальную платформу, которая задвигается в трубу томографа. Во время обследования аппарат издает монотонный гудящий звук, к которому нужно отнестись спокойно. Для снижения неприятных ощущений пациенту предлагают беруши.
Иногда исследуемая область фиксируется специальными мягкими ремнями или валиками. Это связано с тем, что качественные снимки возможно получить лишь при сохранении пациентом неподвижности.
На всем протяжении процедуры врач находится в смежном помещении. Он поддерживает с пациентом голосовой контакт и наблюдает за ним через прозрачную перегородку. В случае появления боли, серьезного дискомфорта можно в любой момент сообщить об этом доктору.
МРТ поясничного и крестцового отделов обычно длится около 20 минут, с контрастом - 35-40 минут. После завершения процедуры врач составляет заключение, в котором подробно описывает полученные результаты, состояние органов и тканей, выявленные патологии. Вместе с этим документом пациент получает распечатанные снимки и данные на электронном носителе, например, на диске.
Результаты обследования
На полученных изображениях хорошо видны:
- Форма позвонков и их размеры;
- Качество прохождения сигналов от костного мозга;
- Особенности спинномозгового канала, его диаметр, наличие стеноза (сужения) и его расположение;
- Выпячивания грыжевого типа, их направление;
- Состояние связок в области поясницы, наличие разрывов, прочих повреждений;
- Нарушенные изгибы позвоночного столба;
- Новообразования, их вид, расположение;
- Состояние сосудов, оболочек, спинного мозга, нервных корешков;
- Защемление волокон нервов;
- Состояние мягких тканей в нижней части спины.
В заключении врач описывает размеры очагов поражения, их точное расположение, вид патологии, оценивает вероятное негативное воздействие на близлежащие ткани.
При всей своей информативности и безопасности, МРТ имеет некоторые противопоказания. В основном они связаны с особенностями воздействия магнитного поля на изделия из металла. Процедура не проводится при наличии у пациента ферромагнитных имплантатов, кардиостимуляторов, искусственных имитаторов среднего уха, аппарата Илизарова и других подобных устройств. Запрещено проведение МРТ людям, в теле которых находятся металлические пластины, осколки снарядов, штифты и прочие элементы.
Томография не рекомендуется женщинам на ранних сроках беременности, людям с психическими заболеваниями. С осторожностью проводится процедура при сердечной недостаточности в декомпенсированной стадии и некоторых других серьезных заболеваниях. Определенные проблемы может создать клаустрофобия.
От качества диагностики зависит эффективность лечения любого заболевания. Важную роль играет и своевременность восстанавливающих мероприятий. МРТ крестцового отдела и области поясницы показывает различные заболевания, позволяет точно поставить диагноз на самых ранних стадиях развития болезни и вовремя начать лечение.
Эффективность раннего обнаружения повреждений пояснично-крестцового отдела.
НИИ травматологии, ортопедии и нейрохирургии ФГБОУ ВО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, Саратов, Россия
Электрофизиологический мониторинг функционального состояния спинного мозга и его корешков у больных с повреждениями грудного и поясничного отделов позвоночника
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2019;119(2): 44‑48
Высокий процент инвалидизации пострадавших при травме грудного и поясничного отделов позвоночника придает большое медико-социальное значение проблеме поиска путей улучшения лечебных и реабилитационных мероприятий при данной патологии [1, 2]. Степень утраты нормальной жизнедеятельности и способности к самообслуживанию в первую очередь определяются наличием повреждения спинного мозга и его тяжестью [3].
Позвоночно-спинномозговая травма сопровождается сложным комплексом сенсорных, двигательных и вегетативных нарушений, которые при анатомическом перерыве или размозжении спинного мозга необратимы, а в случае сотрясения и ушиба могут полностью или частично регрессировать [4, 5]. Вышеописанные процессы в спинном мозге, как правило, протекают на фоне его сдавления, что вследствие ишемии может препятствовать регрессу неврологической симптоматики либо являться причиной ее появления в отдаленном периоде травмы [6]. Длительно существующая не устраненная компрессия содержимого позвоночного канала нередко приводит к блоку субарахноидального пространства и хронической недостаточности спинального кровообращения, и как следствие к атрофии спинного мозга, миеломаляции и кистозной дегенерации [7].
В этой связи особую актуальность приобретают хирургические вмешательства, направленные на устранение компрессии содержимого позвоночного канала [8—10]. Как резонно утверждают многочисленные авторы, полноценно выполненная декомпрессия спинного мозга в первые часы после травмы останавливает вторичные механизмы его повреждения и способствует максимальному восстановлению функций [11, 12]. Однако результаты ряда проведенных исследований указывают на тот факт, что улучшение неврологического статуса наступает даже в случаях, когда декомпрессивные вмешательства выполнялись спустя 6 мес и более после сдавления спинного мозга [13].
Таким образом, можно сказать, что до сих пор не определена роль хирургических вмешательств, направленных на устранение сдавления спинного мозга у пациентов с застарелыми осложненными повреждениями позвоночника [14]. Кроме того, неясны характер и степень влияния длительно существующей компрессии спинного мозга у пациентов с неосложненной травмой.
В настоящее время при травме позвоночного столба все чаще используются нейрофизиологические методы оценки функционального состояния спинного мозга и его корешков [15]. Наряду с ними широкое применение получила также транскраниальная магнитная стимуляция (ТМС) [16]. На комбинированном использовании данных методик основан ряд алгоритмов нейрофизиологического обследования больных с деформациями и повреждениями позвоночника, направленных на прогнозирование возможности восстановления двигательных функций у этой группы пациентов [17, 18]. Учитывая вышесказанное, для решения вопросов, касающихся влияния оперативных вмешательств на проводниковую и рефлекторную функции спинного мозга до и в ранние сроки после его декомпрессии у больных с различным характером течения заболевания, были использованы данные электронейромиографии (ЭНМГ) и ТМС.
Цель исследования — оценка динамики результатов нейрофизиологического мониторинга у больных с повреждением грудного и поясничного отделов позвоночника.
Материал и методы
Проведено клинико-инструментальное обследование 38 пациентов (26 мужчин и 12 женщин) в возрасте от 24 до 68 лет (44,4±13 лет) с повреждениями грудного и поясничного отделов позвоночника до и на 10-е сутки после декомпрессии спинного мозга и его корешков и 15 здоровых добровольцев.
Неврологический статус пострадавших оценивали по шкале ASIA/IMSOP, согласно которой были выделены две группы. В 1-ю группу вошли 22 пациента, у которых отсутствовали признаки поражения спинного мозга и его корешков (степень Е), во 2-ю группу — 16 больных с осложненной травмой грудного и поясничного отделов позвоночника (степень A, B, C и D).
В структуре неосложненных повреждений (1-я группа) 40% составили пациенты с оскольчатыми переломами в грудопоясничном (до L1 позвонка включительно) отделе позвоночника и 60% — с повреждением поясничных позвонков (L2—L5). Степень сужения просвета позвоночного канала на грудном уровне колебалась от 5 до 30%, на поясничном — от 10 до 80%. Во 2-й группе пациенты с переломами поясничных позвонков составили 29%, больные с компрессионно-оскольчатыми переломами грудопоясничных позвонков — 71%, степень стеноза позвоночного канала в данной группе была более выраженной и колебалась от 50 до 100%.
В обеих группах были пациенты, поступившие в ранние сроки после травмы (до 3 нед) и в более поздний период (более 1 мес). Соответственно декомпрессивные вмешательства осуществлялись в разные сроки с момента повреждения. В зависимости от показаний резекцию поврежденного позвонка дополняли металлофиксацией дорсальными (транспедикулярная, ламинарная системы) или вентральными (передние винтовые системы) конструкциями. Оперативный доступ к различным отделам позвоночного столба (торакотомия, торакофренотомия, торакофренолюмботомия, люмботомия) определяли локализацией травмы. Декомпрессию спинного мозга и его корешков осуществляли посредством резекции тела поврежденного позвонка и смежных с ним дисков таким образом, чтобы вентральный полудиаметр дурального мешка визуализировался на всем протяжении костного дефекта. Все оперативные вмешательства завершали передним опорным спондилодезом.
Для нейрофизиологических исследований использовали электромиограф Keypoint (Дания) и магнитный стимулятор Нейро-МС/Д фирмы «Нейрософт» (Россия) с кольцевым индуктором диаметром 100 мм. Интенсивность стимула превышала 60% пороговой величины. ВМО регистрировали на фоне напряжения тестируемой мышцы. Из 5 регистрируемых корковых ВМО анализу подвергали минимальные по латентности и максимальные по амплитуде. Обследование больных осуществляли до и через 10 дней после декомпрессивно-стабилизирующих операций на позвоночнике.
Статистический анализ проводили с помощью пакета программ Statistica 10.0. Достоверность различий в группах до и после лечения определяли с использованием непараметрического метода для несвязанных выборок Манна—Уитни с вычислением U-критерия. Различия считали значимыми при p
Результаты и обсуждение
Анализируя исходные ЭНМГ-данные пациентов с повреждением позвоночника, выявлено достоверное различие между электрофизиологическими показателями больных 1-й и 2-й групп и пациентов 2-й группы и нормы (табл. 1). Таблица 1. ЭНМГ-показатели обследованных Примечание. * — достоверность различий между 1-й или 2-й группой и нормой (р<0,05); ^ — достоверность различий между 2-й группой и нормой (р<0,01); ** — достоверность различий между 1-й и 2-й группой (р<0,05).
Данные нейрофизиологического исследования периферических нервов нижних конечностей у пациентов с неосложненными повреждениями позвоночника на этапе планирования операции позволили выявить снижение функциональной активности мотонейронов уровня L5 спинного мозга у 64% больных и начальные признаки аксональной дисфункции малоберцового нерва в 71,4% случаев. У 30,7% больных снижение скорости проведения импульса на уровне центральных отрезков нерва свидетельствовало о демиелинизирующем поражении S1 корешков спинного мозга.
Проведение ТМС у больных с неосложненной травмой нижнегрудных и поясничных позвонков позволили выявить субклинические признаки моторной недостаточности пояснично-крестцовых сегментов спинного мозга. Наличие нейрофизиологических признаков угнетения активности мотонейронов спинного мозга ниже уровня повреждения и снижения функциональной активности моторных волокон малоберцового нерва в предоперационный период диктовали необходимость проведения в дальнейшем медикаментозного лечения.
Проведение нейрофизиологических исследований у пациентов с клиникой нижней параплегии на фоне застарелой травмы позвоночника при наличии признаков частичного блока проводимости спинного мозга позволило не только уточнить тяжесть проводниковых и сегментарных расстройств, но и надеяться на более благоприятный прогноз в отношении восстановления двигательных и чувствительных нарушений.
Таким образом, проведение нейрофизиологического мониторинга у больных с осложненными и неосложненными повреждениями грудного и поясничного отделов позвоночника позволило выявить положительное влияние на состояние проводниковой функции и сегментарного аппарата спинного мозга декомпрессивно-стабилизирующих вмешательств, выполненных не только в ранний, но и в более поздний после травмы период.
Выводы
1. Использование нейрофизиологических исследований в комплексном обследовании больных с неосложненными переломами грудных и поясничных позвонков позволило выявить признаки снижения функциональной активности мотонейронов спинного мозга на уровне L5 и аксонопатии малоберцового нерва у 71,4% больных, демиелинизирующего поражения корешка S1 в 30,7% случаев при отсутствии признаков снижения проводимости моторных путей спинного мозга при ТМС.
2. Тяжесть изменений нейрофизиологических показателей зависела не от срока поступления больного в стационар, а от степени стеноза позвоночного канала на уровне повреждения. При стенозировании позвоночного канала свыше 50% на грудном уровне и при 90% стенозе на уровне поясничных позвонков регистрировали полный функциональный блок проводимости спинного мозга.
3. Проведение декомпрессивно-стабилизирующих операций пациентам как с неосложненной, так и с осложненной травмой позвоночника не вызывало отрицательной динамики нейрофизиологических данных. Положительный эффект в ранние сроки был более выражен у пациентов с застарелыми повреждениями позвоночника и диагностировался в ранние сроки по данным ТМС.
Что показывает МРТ пояснично-крестцового отдела позвоночника?

МРТ пояснично-крестцового отдела (она же МРТ поясничного отдела позвоночника) является приоритетным способом диагностики патологий области поясницы. В большинстве случаев направление на томографию позвоночника выдает невролог или хирург. Если врач не может определить причину болей в нижней части спины в ходе неврологического осмотра, следующим шагом диагностики будет МРТ поясничного отдела позвоночника. Благодаря уникальной возможности в течение одной процедуры оценить состояние всех анатомических структур пояснично-крестцового отдела (позвонков, позвоночных дисков, сосудов, нервных окончаний, спинного мозга, мягких тканей) медики безошибочно могут выявить причину болевого синдрома и предложить адекватное лечение.
Что такое МРТ пояснично-крестцового отдела позвоночника?
Исследование на современном магнитно-резонансном томографе - это один из наиболее эффективных способов неинвазивной диагностики позвоночника. Томография является абсолютно безопасной формой диагностирования для пациента. Данное обследование осуществляется при помощи магнитного поля и радиочастотных волн без применения ионизирующего излучения. Принцип работы МРТ аппарата строится на физике ядерного магнитного резонанса, когда атомы водорода в клетках организма человека в ответ на электромагнитные импульсы начинают колебательные движения. Этот резонанс улавливает томограф и на его базе строит трехмерные изображения сканируемой области.
Показания
- боль в пояснице распространяется на крестец и область таза, давно уже стала хронической, и никакие лечебные мероприятия ее не снимают;
- болит не только в пояснице, но и немеют ноги, сводят икры и пальцы ног;
- страдаете от частичного паралича, наступившего в результате травм пояснично-крестцового отдела позвоночника;
- потянули или травмировали поясничную область позвоночника;
- уже диагностировали грыжи поясничного отдела позвоночника и нужно регулярно мониторить их поведение.
Как часто нужно делать МРТ пояснично-крестцового отдела позвоночника?
Учитывая абсолютную безопасность для здоровья, МРТ пояснично-крестцового отдела позвоночника можно проводить так часто, как это требуется. Поэтому с ее помощью врач контролирует эффективность лечебного процесса, чтобы добиться 100% результата. Рекомендуемая частота проведения томографии в профилактических целях - 1 раз в 2 года всем пациентам после 35 лет.
Что покажет МРТ пояснично-крестцового отдела позвоночника?
- исследовать анатомию пояснично-крестцового отдела позвоночника на предмет врожденных дефектов и аномалий развития;
- обнаружить возможную причину хронических болей в области пояснично-крестцового отдела, в том числе сужение спинного канала и развитие пояснично-крестцового радикулита;
- оценить состояние позвонков поясничного отдела (дегенеративные изменения, выпуклости, межпозвоночные грыжи);
- исследовать травмы позвоночника на предмет обнаружения повреждений костей, связок и межпозвоночных дисков, сосудистого русла, а также повреждений спинного мозга;
- для диагностики инфекционных поражений дисков и спинного мозга в пояснично-крестцовом отделе;
- для определения опухолей и абсцессов, а также дегенеративных изменений мягких и костных тканей.
- рассеянный склероз; ;
- остеопороз;
- рак позвоночника; ;
- кифоз, сколиоз, радикулит;
- болезнь Шейермана-Мау;
- люмбалгия и люмбаго, ишиас;
- стеноз.
Пояснично-крестцовый отдел позвоночника на МРТ снимке
Преимущества
- МРТ диагностика патологических отклонений пояснично-крестцового отдела является процедурой неинвазивной, то есть не требующей инструментального вмешательства.
- Магнитное поле томографа не травмирует ткани, не вызывает боль и не доставляет неприятных ощущений.
- МРТ не использует для исследования позвоночника опасных для организма рентгеновских лучей, как в случае с рентгеном и компьютерной томографией.
- На МРТ снимках можно обнаружить любую патологию тканей задолго до того, как ее можно заметить по симптомам, что с успехом используется в ранней диагностике опухолей позвоночника и значительно увеличивает шансы на выздоровление.
Первичный прием
НЕВРОЛОГА
ВСЕГО 1800 рублей!
(подробнее о ценах ниже )
Процедура
МРТ позвоночника - это достаточно быстрое сканирование. Она занимает в бесконтрастном случае 10-20 минут, введение контраста увеличивает продолжительность исследования до 40 минут. МР-томография так же, как и УЗИ, является одним из самых безопасных методов исследования. В отличие от компьютерной томографии, в ходе нее на организм человека не оказывается никакого вредного радиационного воздействия.
Сама процедура сканирования проходит следующим образом. Пациента приглашают в диагностический кабинет, где он укладывается на томографический стол. Лежать нужно будет на спине с вытянутыми ногами. Затем стол перемещают внутрь сканирующей части томографа. Врач покидает помещение и из соседней комнаты управления запускает программу скрининга. О том, что аппарат работает, пациент поймет по серии шумов, напоминающих постукивания.
В ходе обследования важно не шевелиться. От этого зависит качество получаемых томограмм. Томограф очень чувствителен к движению. И если не выполнить требования неподвижности, снимки получатся смазанными, а диагностика малоинформативной.
Диагностика, расшифровка снимков, письменное заключение рентгенолога, запись томограмм на CD + бесплатная консультация невролога или ортопеда после МРТ позвоночника или сустава
Противопоказания
- Во-первых, это наличие металлических изделий в теле, которые невозможно снять или извлечь перед диагностикой. В области поясницы металл в тело инкорпорируют крайне редко. В большинстве случаев это могут быть пластины после серьезных травм, стенты на сосудах, эндопротезы тазобедренного сустава.
- Во-вторых, наличие кардиостимуляторов, встроенных слуховых аппаратов и других устройств жизнеобеспечения.
МРТ поясницы при беременности
МРТ не противопоказана беременным и кормящим женщинам. Однако беременным не рекомендуется обследование на томографе, проводимое с применением контраста. Действие контрастного вещества на формирование и развитие центральной нервной системы ребенка до конца не изучено.
Вопросы о диагностике
В МРТ кабинет можно заходить в любой одежде, которая не содержит металл. Для похода в клинику лучше всего надеть просторную, не ограничивающую движение одежду без металлических элементов (молний, заклепок, крючков), в которой удобно лежать. Женщинам мы рекомендуем взять с собой футболку или не одевать бюстгальтер с металлическими косточками и крючками.
Данная томография не требует подготовительных действий от пациента.
МРТ является совершенно безвредным для человеческого организма методом диагностики. Данный способ обследования можно проводить в любом возрасте и при любых заболеваниях не ограниченное количество раз, если у вас нет противопоказаний.
Некоторые вводители ритма и инородные объекты в теле могут представлять собой серьезные ограничения для проведения томографии. В частности, импланты кохлеарного типа, сосудистые клипсы, стенты, сердечные клапаны и инсулиновые помпы, кардиостимуляторы, нейро-стимуляторы, стальные винты, скобы, штифты, пластины, суставные эндопротезы могут стать противопоказанием к диагностике. Обо всех имплантированных объектах в теле пациент должен предупредить врача-рентгенолога. Диагност сможет по информации о составе и модели импланта оценить возможность проведения диагностики.
Если вам предстоит проведение МРТ с контрастом, обязательно сообщите о наличии аллергии на медицинские препараты или нарушениях в работе почек. Также необходимо сообщить рентгенологу о возможной беременности.
Зубные импланты и коронки не являются противопоказанием к магнитно-резонансной томографии. Магнитное поле не оказывает никакого негативного влияния на них. Несъемные брекет системы могут давать артефакты на томограммах при МРТ головы. Если эффект засвета будет слишком сильным, врач остановит исследование и предложит пациенту альтернативные методы диагностики.
Любой МРТ аппарат в рабочем состояние издает шумы, напоминающие постукивания. Открытый томографа - это одна из самых тихих установок. Шум от ее работы существенно ниже по сравнению с закрытыми томографами. Если звуки работающей установки вызывают у вас тревогу, вам обязательно предложат специальные шумоподавляющие наушники.
Открытый томограф - это оптимальное решение для пациентов, страдающих паническими атаками в закрытом пространстве. Он открыт по бокам с трех сторон и не создает клаустрофобичных ощущений.
Если вы немного нервничает, перед томография можно принять легкие успокоительные препараты, например, валерьянку, настой пустырника или афобазол. Прием седативных средств не оказывает негативного влияния на качество МРТ.
Любое движение в ходе исследования снижает качество получаемых изображений. На снимках могут появиться множественные артефакты движения, и результаты МРТ окажутся неинформативными.
Безусловно, да. Вы может пригласить в МРТ кабинет любого сопровождающего из числа родных и близких. Важно, чтобы ваш сопровождающий не имел металлических имплантов и искусственных вводителей ритма в теле.
Подготовка
Несложная подготовка к МРТ поясницы - это важный этап успешного исследования, который лучше не игнорировать. Первым шагом к качественной томографии является запись на обследование. Если вы не совсем знаете, какую МРТ вам выбрать, попросите вас записать на бесплатную консультацию к врачу-неврологу, который сможет вам порекомендовать, какой вид МРТ нужно делать и с каким протоколом сканирования.
В клинике нужно сообщить врачу о наличии любых металлических конструкций в теле и кардиостимуляторов. Если пациент боится процедуры, он может за час до диагностики принять седативные препараты, которые показаны при клаустрофобии. Когда болевой синдром в спине мешает долго лежать в горизонтальном положении, перед томографией лучше принять обезболивающие или сделать блокаду. Перед сканированием необходимо убрать все металлические предметы с тела, телефон, магнитные карты, чтобы они не могли повлиять на результаты исследования.
Расшифровка результатов МРТ пояснично-крестцового отдела
Пример расшифровки МРТ пояснично-крестцового отдела
На серии МРТ поясничного отдела позвоночника физиологический лордоз выпрямлен. Ретролистез L5 позвонка на ~ 4мм. Определяется снижение интенсивности сигнала на Т2-ВИ дисков (в сегментах Th12-L5 минимально, в сегменте L5-S1 выражено), снижение высоты дисков Th12-S1, умеренный артроз межпозвонковых суставов, гипертрофия желтых связок, формирование переднебоковых краевых костных разрастаний L5, S1 позвонков.
Отмечается уплотнение замыкательных пластинок тел позвонков с участками невыраженного субхондрального склероза. Линейные участки отека костного мозга в телах L5, S1 позвонков. Задняя продольная связка уплотнена. Дорсальная медианная грыжа диска L5/S1 до 4,5мм, мигрирующая каудально, деформирующая дуральный мешок, соприкасающаяся с корешками, умеренно суживающая оба межпозвонковых отверстия. Сагиттальный размер позвоночного канала 13мм. Структура содержимого дурального мешка не изменена. Дистальные отделы спинного мозга и конский хвост не смещены, не деформированы, участки патологически изменённого сигнала в веществе мозга не определяются. Ликвородинамика не нарушена. Паравертебральные мягкие ткани не изменены.
Костных деструктивных изменений крестца и копчика не определяется. Определяется отек костного мозга S5 позвонка, с наличием локального участка гипоинтенсивного сигнала на Т1-BИ в дистальных отделах позвонка (нельзя достоверно исключить перелом). Участки жировой дегенерации костного мозга в телах Со1-Со4 позвонков. Признаков отклонений кнутри (вывихов, подвывихов) копчиковых позвонков не определяется, отмечается отклонение копчиковых позвонков от центральной линии вправо.
Заключение: МР-признаки дегенеративно-дистрофических изменений поясничного отдела позвоночника. Грыжа диска L5/S1. Сужение позвоночного канала вторичного генеза. МР-картина не позволяет достоверно исключить перелом S5 позвонка.
- ответит на все вопросы по итогам проведенного исследования и полученного заключения
- поможет разъяснить результаты томографии без использования сложной радиологической терминологии
- проведет осмотр и в случае необходимости предложит лечение.
Услуга “Второе независимое заключение" Медицина - это та область, где мы хотим быть уверены на все 100 %. Поэтому по Вашему желанию мы будем рады предложить Вам услугу второго независимого заключения от ведущего консультанта нашей клиники кандидата медицинских наук, врача высшей категории с 18 летнем стажем в области томографии и рентгенологии Марченко Н.В.
Какой аппарат лучше выбрать?
Тип томографа, на котором проводится диагностика, напрямую влияет на комфорт и стоимость проведения обследования. На сегодняшний день пройти МРТ пояснично-крестцового отдела позвоночника в клиниках Санкт-Петербурга можно с помощью оборудования закрытого или открытого типа. Первый вариант представляет собой аппарат в виде трубы. Из-за особенностей своей замкнутой конструкции он не всегда подходит для лиц, испытывающих боязнь замкнутого пространства, для страдающих избыточным весом пациентов, а также для детей.
В отличие от закрытого устройства, сделать МРТ пояснично-крестцового отдела открытого типа можно любому пациенту. Это самая комфортная форма диагностики для пациента. Однако томографы открытого типа - это установки низкопольные. По информативности они уступают закрытого типа машинам в выявлении опухолей и демиелинизирующих заболеваний. На них хорошо будут видны грыжи и протрузии, признаки остеохондроза и спондилеза. Основным преимуществом томографии на открытом аппарате будет комфортность и ценовая доступность. МРТ на закрытых установках может гарантировать высокое разрешение снимков и более высокую точность диагностики.
Читайте также:
