Эпидемиология рака век. Проблемы диагностики и лечения
Добавил пользователь Владимир З. Обновлено: 22.01.2026
Рак способен поражать абсолютно любые части человеческого тела. Избежать неприятных последствий можно. Но крайне важно вовремя диагностировать заболевание и назначить наиболее оптимальный метод лечения.
Человеческий глаз подобно прочим органам также страдает от онкологических заболеваний, при этом чаще всего такое заболевание локализуется в верхнем веке или нижнем веке. Раки данного типа весьма интенсивно растут на самих веках, но вот метастазы они давать не склонны.
Причины возникновения
Рак нижнего или верхнего века глаза может возникнуть вследствие целого ряда факторов. Среди них язвы на веках, которые существуют уже в течение длительного времени, блефариты, если они носят хронический характер, также к развитию данного заболевания ведут пигментные невусы либо ксеродерма. Помимо этого слишком длительное пребывание под открытым солнцем может привести к возникновению злокачественной опухоли. Также раки нижнего и верхнего века с ощутимо большей вероятностью развиваются у пожилых пациентов, чем более зрелый человек, тем риск увеличивается.
Симптомы и признаки рака века (верхнего и нижнего)
Опухоли нижнего и верхнего века могут вырастать в различных тканях. Они могут иметь эпителиальное происхождение, их основа может быть расположена в мягких тканях, также они способны развиться из невусов.
Весьма распространенным видом данного заболевания является базалиома. В 80% случаев новообразование на верхнем и нижнем веке принимает форму именно базалиомы. В большинстве ситуаций от нее страдают люди, которые уже пересекли отметку в 50 лет.
Новообразования данного типа чаще всего возникают в глазу в зоне его наружного узла. На верхнем и нижнем веке они появляются не столь часто, а во внутреннем углу - еще реже. При этом на нижнем веке рак растет сравнительно медленно
Новообразование имеет форму узелка, вокруг которого формируется валик.
Опухоль века при отсутствии лечения способна прорасти в ткани, которые располагаются вокруг нее, при этом анатомические структуры, которые находятся поблизости, через определенное время разрушается. Если течение болезни тяжелое, а она сама запущена, не исключена деструкция глазного яблока и орбиты глаза, а также находящихся в носу придаточных пазух.
Базальноклеточный рак нижнего века также способен давать лимфогенные метастазы. Однако согласно статистике метастазирование в расположенные далеко ткани и органы встречается весьма нечасто.
Особый в этом отношении случай раков нижнего века глаза - метатипический и плоскоклеточный. Их отличительные признаки в том, что они дают довольно интенсивные метастазы.
В частности, плоскоклеточные новообразования в первое время представляют собой эритему небольшой плоскости очагового вида. Далее в этом месте формируется уплотнение и возникает язва, которая имеет плотные края. Метастазы могут переноситься в другие области тела как через кровь, так и с лимфой.
Гистологические новообразования по своему гистологическому строению рассматриваются как средний случай между плоскоклеточными опухолями и базальноклеточным раком нижнего века. При этом гистологическая разновидность склонна давать весьма быстрый рост и метастазирует на сравнительно ранней стадии.
В целом выделяют четыре формы рака нижнего и верхнего века, а именно узловую, разрушающую, поверхностно-склеротическую и язвенную.
Когда следует обратиться к врачу
Если вы по определенным признакам предполагаете, что у вас существуют симптомы рака нижнего и верхнего века, вам необходимо срочно обратиться к специалисту, поскольку в такой ситуации промедление недопустимо. Врачи онкоцентра Sofia, быстро проведут все необходимые исследования и точно установят ваш диагноз.
Диагностика рака века (верхнего и нижнего).
Диагностика рака верхнего века на начальной стадии (при первых симптомах) вполне возможна посредством визуального осмотра. Так как этот рак кожи имеет внешнюю локализации, специалист онкоцентра Sofia без труда установит его наличие. При этом для более точного выявления, какой рак нижнего века глаза имеет место в данном случае, может понадобиться гистологическое исследование. Также глаз может быть подвергнут изучению с использованием ультразвукового устройства.
Обратиться в онкоцентр Sofia для своевременного выявления этого новообразования можно, приехав к нам по адресу 2-й Тверской-Ямской переулок дом 10, мы располагаемся в Центральном административном округе Москвы.
Лечение рака века (верхнего и нижнего)
По умолчанию лечение рака нижнего века глаза осуществляется посредством хирургического вмешательства. Новообразования просто-напросто вырезают, и так как метастаз они в большинстве случаев не дают, если речь не идет об агрессивных формах, проблема решается.
При этом в некоторых случаях перед операцией часть новообразования, относящегося к раку нижнего и верхнего века, выжигают посредством лучевой терапии.
Прогнозы
При лечении рака верхнего века на начальной стадии симптомы в общем благоприятные. Причина в том, что такие новообразования не относятся к агрессивным, они не слишком энергично дают метастазы. В то же время базалиомы в целом опасны, поэтому при первых симптомах рака нижнего века такого типа не стоит затягивать с обращением к специалисту.
Как записаться к специалисту в онкоцентре «София»
Наше учреждение располагается в центре столицы: 2-й Тверской-Ямской переулок 10.
Онкологический центр предлагает помощь лучших врачей
Мы являемся партнером передовых американских и израильских центров. Наши врачи повышали квалификацию в лучших онкоцентрах мира, благодаря чему наши клиенты получают качественное лечение по зарубежным стандартам, не покидая пределов Российской Федерации.
Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO, Американского общества исследования меланомы -SMR
Профессор, директор онкогематологической клиники университета Мартина Лютера (Галле, Германия), автор более 355 публикаций по проблемам лекарственного лечения опухолей
Заведующий отделением радиотерапии - врач- радиотерапевт.
Онколог, радиолог, заведующий отделением радиотерапии и радиохирургии, профессор медицины и исследователь.
Опухоли век
Опухоли век - группа доброкачественных и злокачественных новообразований, а также опухолей с местным агрессивным ростом, но без способности к отдаленному метастазированию. Проявляются косметическим дефектом различной степени выраженности. На веке обнаруживаются бляшки, узлы и язвенные поверхности. Злокачественные и местнодеструирующие опухоли век могут прорастать близлежащие ткани. Диагноз устанавливается с учетом клинических признаков, данных гистологического и цитологического исследований и результатов инструментальных обследований. Лечение - операции, криодеструкция, лучевая терапия.
Общие сведения
Опухоли век - доброкачественные, злокачественные и местнодеструирующие новообразования, расположенные в области верхнего или нижнего века. Составляют около 80% от общего количества опухолей глаза и придаточного аппарата. В большинстве случаев имеют доброкачественное течение. Самым распространенным злокачественным поражением является рак века, который составляет чуть более 30% от общего количества опухолей данной зоны и чуть более 5% от общего количества случаев рака кожи. В числе факторов риска развития злокачественных опухолей век - хронические блефариты, длительно существующие язвы, продолжительная инсоляция, пигментная ксеродерма и пигментные невусы. Вероятность возникновения большинства новообразований увеличивается с возрастом. Лечение осуществляют специалисты в области онкологии и офтальмологии.
Доброкачественные опухоли век
Характерно медленное прогрессирование, отсутствие инфильтрирующего роста и способности к отдаленному метастазированию. Обычно протекают благоприятно, причиной обращения к врачу становится косметический дефект. Более 60% от общего числа опухолей век имеют эпителиальное происхождение (папиллома, старческая бородавка), около 25% происходят из мягких тканей (липома, фиброма), 12% относятся к категории пигментных новообразований (доброкачественный невус).
Папиллома (папиллярная и плоская акантоэпителиома) век представляет собой узел, связанный с веком тонкой ножкой либо широким основанием. Может быть одиночной или множественной. Обычно располагается на крае века. По внешнему виду папиллома век может напоминать ягоду малины или соцветие цветной капусты. Характерно многолетнее бессимптомное течение. В отдельных случаях может озлокачествляться. Иногда опухоль века даже при отсутствии признаков малигнизации распространяется за пределы кожи на слезоотводящие пути, слизистую оболочку века и даже придаточные пазухи.
Старческая бородавка (себорейный кератоз, базальноклеточная папиллома) - опухоль век, по внешнему виду сходная с папилломатозным невусом. Представляет собой экзофитно растущий узел коричневого, сероватого или желтоватого цвета. Обычно располагается на нижнем веке. Безболезненная, плотная на ощупь. Может быть жирной или сухой. Опухоль века развивается в течение многих лет, обычно не проявляет склонности к малигнизации. Наблюдается более интенсивное ороговение по сравнению с папилломой.
Кератоакантома - плотная опухоль век диаметром 1-3 см с углублением в центре. Наряду с веками может поражать ушные раковины, область щек и спинки носа. Провоцирующими факторами являются травмы, вирусные инфекции и продолжительный контакт с некоторыми токсическими веществами. Склонна к самостоятельному заживлению с образованием деформирующего втянутого рубца. Продолжительность заболевания - 9-12 недель. В течение первых 3-5 недель опухоль века растет, затем наступает стадия изъязвления и заживления. Обычно не рецидивирует.
Трихоэпителиома - опухоль век, возникающая из волосяных фолликулов. Обычно развивается в детском или подростковом возрасте. Представляет собой плотный узелок размером 1-3 мм. В отдельных случаях может вырастать до 1 см. Бывает одиночной или множественной, нередко у одного больного выявляется более 10 опухолей век. Может озлокачествляться, трансформируясь в базальноклеточный рак. Лечение - прижигание или эксцизия узелков.
Сирингоаденома - редкая опухоль век, происходящая из эпителиальной выстилки потовых желез. Представляет собой плотное опухолевидное образование, состоящее из множества полостей. Отличается очень медленным ростом.
Доброкачественный невус - группа пигментных опухолей век. Выглядит, как плоское пятно, узелок или папилломатозное образование, обычно располагающееся в интрамаргинальном пространстве. Цвет опухоли века может быть желтоватым, светло-коричневым, насыщенным коричневым или почти черным. В детском возрасте наблюдается доброкачественное течение. У взрослых отмечается склонность к злокачественному перерождению.
Фиброма - опухоль век мезодермального происхождения. Представляет собой гладкий узел на основании или узкой ножке. Диаметр новообразования может достигать нескольких сантиметров. Характерен очень медленный рост. Малигнизация наблюдается крайне редко. Лечение оперативное.
Липома - еще одна мезодермальная опухоль век. Обычно выявляется у молодых женщин. Как правило, располагается в области верхнего века. Мягкая, эластичная, желтоватая при просвечивании. Может быть односторонней или двухсторонней. Иногда сочетается с липомами других локализаций (в области груди, спины, верхних конечностей). Лечение оперативное.
Опухоли век с местнодеструирующим ростом
Базалиома - достаточно распространенная опухоль век. Является самой распространенной формой рака век, составляет 75-80% от общего количества случаев заболевания. Обычно возникает после 50 лет, реже встречается у пациентов молодого возраста. Базальноклеточные опухоли обычно локализуются в наружном углу глаза, реже - на нижнем и верхнем веке или во внутреннем углу глаза. Для новообразований нижнего века характерен более медленный и менее агрессивный рост по сравнению с поражениями внутреннего угла глаза.
Базалиома представляет собой узелок, окруженный валиком. Опухоль века медленно прогрессирует, постепенно прорастая окружающие ткани и разрушая близлежащие анатомические образования. В запущенных случаях может разрушать глазное яблоко, орбиту и придаточные пазухи. Может давать лимфогенные метастазы, отдаленное метастазирование выявляется исключительно редко. Существует четыре формы этой опухоли век: узловая, поверхностно-склеротическая, разрушающая и язвенная.
Узловая форма опухоли века представляет собой безболезненный светлый плотный узелок на широком основании. При язвенной форме в области века появляется безболезненная язвочка с приподнятыми краями. Со временем язвочка увеличивается в размере, на ее поверхности образуются кровянистые корочки. Разрушающая форма опухоли век отличается быстрым агрессивным ростом. Становится причиной грубых косметических дефектов, в короткие сроки прорастает в окружающие ткани.
На начальной стадии склеротической формы в области века появляются чешуйки. Под чешуйками возникает мокнущий участок, окруженный валиком. В последующем в центре пораженного участка формируется очаг рубцевания, по краям опухоль века продолжает расти. Лечение - хирургическое иссечение базалиомы. При возникновении дефекта проводят реконструктивные операции. При отказе больного от хирургического вмешательства и небольших опухолях век, расположенных в области внутреннего угла глаза, применяют лучевую терапию. Прогноз благоприятный. Устойчивая длительная ремиссия наблюдается у 95-97% больных.
Прогрессирующий невус - пигментная опухоль век. Является врожденной либо развивается в возрасте до 20 лет. Рост новообразования может быть обусловлен как озлокачествлением, так и гормональными изменениями в период пубертата. О малигнизации свидетельствуют изменение цвета, появление ореола или неравномерной окраски, зона гиперемии вокруг опухоли века, шелушение, образование корочек и изъязвление. Лечение - традиционные оперативные вмешательства, лазерная хирургия, радиохирургия, возможно в сочетании с радиотерапией.
Злокачественные опухоли век
Рак века - злокачественное новообразование века. Обычно развивается на фоне предраковых заболеваний кожи века. В группу онкологических поражений века со склонностью к отдаленному метастазированию относят плоскоклеточный рак и метатипический рак. Плоскоклеточная опухоль века на начальных стадиях представляет собой небольшой очаг легкой эритемы. В последующем в пораженной области возникает зона уплотнения, превращающаяся в язву с плотными углубленными краями. Опухоль может давать как лимфогенные, так и гематогенные метастазы. Метатипический рак по своему гистологическому строению является промежуточной формой между плоскоклеточной и базальноклеточной опухолью век. Склонен к быстрому росту и раннему метастазированию.
Лечение может быть оперативным либо консервативным. Выполняют хирургическое удаление или диатермоэксцизию новообразования с окружающими неизмененными тканями. Широко применяют близкофокусную рентгенотерапию. При небольших опухолях век иногда используют химиотерапию. В запущенных случаях осуществляют экзентерацию глазницы в сочетании с предоперационной радиотерапией. Прогноз достаточно благоприятный, пятилетняя выживаемость составляет 88%.
Рак мейбомиевых желез - редкая опухоль век высокой степени злокачественности. Обычно располагается на верхнем веке. Внешне напоминает базалиому. Быстро прогрессирует и метастазирует. Лечение - радиотерапия. Даже при проведении своевременного адекватного лечения у 90% больных рецидивы выявляются в течение двух лет после окончания терапии. Пятилетняя выживаемость составляет 35-50%. Летальный исход наступает в результате метастазирования.
Меланома века - самая злокачественная опухоль век. Диагностируется нечасто. Обычно меланома локализуется в области нижнего века, наружного или внутреннего угла глаза. Чаще представляет собой плоское пятно с неровными расплывчатыми контурами, реже - узел со склонностью к кровотечениям. Цвет - от желтоватого до почти черного. Опухоль века окружена зоной гиперемии и усиленной пигментации. Плоские новообразования преимущественно растут по поверхности, узловые формы быстро проникают вглубь тканей.
При меланомах размером менее 10 мм осуществляют хирургическое иссечение с использованием микрохирургических техник. При опухолях век размером более 15 мм применяют лучевую терапию. Прогноз зависит от толщины новообразования. При меланомах толщиной менее 0,75 мм средняя пятилетняя выживаемость составляет около 100%, при узлах толщиной более 1,5 мм - 50%. Причиной гибели становится отдаленное метастазирование.
Эпидемиология рака век. Проблемы диагностики и лечения
1. World Health Organization. Global Health Observatory. Geneva: World Health Organization, 2018. Р.45-48.
2. Gersten O., Wilmoth J.R. The cancer transition in Japan since 1951. Demogr Res. 2002. V. 7. P. 271-306.
3. Bray F. Transitions in human development and the global cancer burden. In: BW Stewart, CP Wild, eds. World Cancer Report 2014. Lyon: IARC Press, 2014. P.42‐ 55.
4. Ferlay J., Colombet M., Soerjomataram I., Mathers C., Parkin D.M., Piñeros M., Znaor A., Bray F. Global and Regional Estimates of the Incidence and Mortality for 38 Cancers: GLOBOCAN 2018. Lyon: International Agency for Research on Cancer/World Health Organization, 2018. Р.33-39.
5. Hankey B.F., Feuer E.J., Clegg L.X., Hayes R.B., Legler J.M., Prorok P.C., Ries L.A., Merrill R.M., Kaplan R.S. Cancer surveillance series: interpreting trends in prostate cancer - Part I: evidence of the effects of screening in recent prostate cancer incidence, mortality, and survival rates. J. Natl. Cancer Inst. 1999. vol.91. P. 1017‐ 1024.
6. Bray F., Colombet M., Mery L. Cancer Incidence in Five Continents, Vol. XI (electronic version). Lyon: International Agency for Research on Cancer, 2018. Р. 67-72.
7. Doll R., Payne P., Waterhouse J. Cancer Incidence in Five Continents: A Technical Report. New York: Springer, 1966. Р.23-25.
9. Alonso R., Pineros M., Laversanne M., Musetti C., Garau M., Barrios E., Bray F. Lung cancer incidence trends in Uruguay 1990-2014: an age‐period‐cohort analysis. Cancer Epidemiol. 2018. V. 55. P. 17‐ 22.
10. Lortet‐Tieulent J., Renteria E., Sharp L., Weiderpass E., Comber H., Baas P., Bray F., Coebergh J.W., Soerjomataram I. Convergence of decreasing male and increasing female incidence rates in major tobacco‐related cancers in Europe in 1988-2010. Eur. J. Cancer. 2015. V. 51. P. 1144‐1163.
11. Jha P. Avoidable global cancer deaths and total deaths from smoking. Nat. Rev. Cancer. 2009. V. 9. P. 655‐ 664.
12. Ziegler R.G., Hoover R.N., Pike M.C., Hildesheim A., Nomura A.M., West D.W., Wu-Williams A.H., Kolonel L.N., Horn-Ross P.L., Rosenthal J.F., Hyer M.B. Migration patterns and breast cancer risk in Asian‐American women. J. Natl. Cancer Inst. 1993. V. 85. P. 1819‐ 1827.
13. Brinton L.A., Gaudet M.M., Gierach G.L. Breast cancer. In: M.J. Thun, M.S. Linet, J.R. Cerhan, C.A. Haiman, D. Schottenfeld eds. Cancer Epidemiology and Prevention. 4th ed. New York: Oxford University Press. 2018. P. 861‐888.
14. Arnold M., Sierra M.S., Laversanne M., Soerjomataram I., Jemal A., Bray F. Global patterns and trends in colorectal cancer incidence and mortality. Gut. 2017. V. 66. P. 683‐ 691.
15. Schreuders E.H., Ruco A., Rabeneck L., Schoen R.E., Sung J.J., Young G.P., Kuipers E.J. Colorectal cancer screening: a global overview of existing programmes. Gut. 2015. V. 64. P. 1637‐1649.
16. Wu K., Keum N., Nishihara R., Giovannucci E.L. Cancers of the colon and rectum. In: M.J. Thun, M.S. Linet, J.R. Cerhan, C.A. Haiman, D. Schottenfeld eds. Cancer Epidemiology and Prevention. 4th ed. New York, NY: Oxford University Press, 2018. P. 681‐706.
17. Magalhaes B., Peleteiro B., Lunet N. Dietary patterns and colorectal cancer: systematic review and meta‐analysis. Eur J Cancer Prev. 2012. V. 21. P. 15‐ 23.
18. Rebbeck T.R., Devesa S.S., Chang B.L., Bunker C.H., Cheng I., Cooney K., Eeles R. Global patterns of prostate cancer incidence, aggressiveness, and mortality in men of African descent [serial online]. Prostate Cancer. 2013. V. 2013. P. 560-567.
19. IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Infection with Helicobacter pylori. IARC Monogr Eval Carcinog Risks Hum. 1994. V. 61. P.177‐ 240.
20. deMartel C., Parsonnet J.. Stomach cancer. In: M.J. Thun, M.S. Linet, J.R. Cerhan, C.A. Haiman, D. Schottenfeld eds. Cancer Epidemiology and Prevention. 4th ed. New York: Oxford University Press, 2018. P. 593‐610.
По определению Всемирной организации здравоохранения, рак - это группа заболеваний, характеризующихся тем, что происходят неконтролируемый рост и распространение аномальных клеток. В настоящее время существует понятие эпидемиологии неинфекционных заболеваний, к которым относятся и злокачественные опухоли. На первом месте по смертности находятся сердечно-сосудистые заболевания, которые являются причиной смерти в 31% случаев, а злокачественные опухоли находятся на втором месте с показателем 16% [1].
Общие уровни смертности от рака в развитых странах постепенно снижаются. Например, в Японии смертность уменьшается с 1960-х гг. (стандартизированные по возрасту показатели смертности в возрасте 30-69 лет). В снижении смертности от некоторых форм злокачественных опухолей (рака желудка, рака шейки матки) в Японии сыграли роль рост экономики страны и улучшение оказания онкологической помощи населению. Однако внедрение западного образа жизни (курение, употребление алкоголя и др.) привело к росту других форм рака (рака толстой кишки, рака эндометрия, рака простаты и др.). Таким образом, инфекционные причины развития рака, такие как Helicobacter pylori (H. pylori) и вирус папилломы человека, не стали основными этиологическими факторами, и на первый план стали выходить неинфекционные факторы риска (ожирение, курение, гормональные сдвиги, промышленные профессиональные вредности) [2]. Об этом также упоминает Bray F., который отмечает, что те виды рака, которые чаще встречаются в экономически развитых странах мира, такие как рак легких, рак молочной железы, стали все чаще выявляться в неразвитых государствах [3]. Обзор литературы проведен на основе данных по опухолям основных локализаций, представленных GLOBOCAN 2018 и Международным агентством по исследованию рака (МАИР) [4].
Цель исследования - изучить основные показатели заболеваемости и смертности при злокачественных новообразованиях в мире.
Количество новых случаев рака было взято из базы данных GLOBOCAN 2018 для некоторых видов рака. Эпидемиологи отмечают, что сейчас наблюдается увеличение показателей заболеваемости раком во всем мире. Некоторые исследователи (Hankey B.F. и др.) связывают это с улучшением диагностики, регистрации и частично с гипердиагностикой, как это произошло в США в 1990-х гг. в случае с внедрением теста на простат-специфический антиген (ПСА) при раке предстательной железы [5]. Bray F. и иные отмечают, что не все страны охвачены высококачественными раковыми регистрами, их только около 15%. В большинстве неразвитых стран, к сожалению, только 1-7% населения охвачены адекватными регистрами. В последнее время наблюдаются положительные сдвиги в африканских странах - охват раковыми больными достиг 13% [6]. Показатели заболеваемости раком в обзоре отражены в виде стандартизованных величин [7].
Распределение случаев заболевания и смертности по регионам мира и видам рака
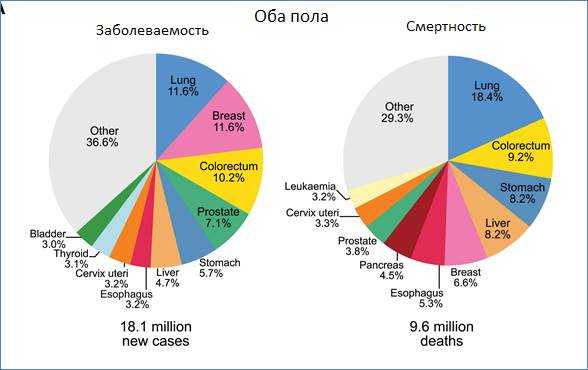
Рис. 1. Заболеваемость и смертность при злокачественных новообразованиях в мире
Глобальные модели рака
В мире наблюдается значительная глобальная вариабельность ведущих локализаций рака. Например, рак простаты - это наиболее частая опухоль в 105 странах, за ним следует рак легких в 37 странах и рак печени в 13 странах. При некоторых опухолях отмечается повышенная сосредоточенность в определенных регионах. Так, рак печени чаще встречается в странах Африки, а рак губы и полости рта - в Южной Азии, особенно в Индии. Также наблюдается повышенная заболеваемость саркомой Капоши в Восточной Африке или неходжкинской лимфомой в субэкваториальной Африке.
Рак легких является основной причиной смертности в большинстве стран ввиду высокой доли распространенных и запущенных стадий, а также отсутствия адекватного специального и радикального лечения.
Среди женской популяции мира в большинстве стран, особенно в развитых и развивающихся, наиболее часто встречается рак молочной железы: из 180 стран мира в 154. В остальных 36 государствах самой частой онкологической патологией является цервикальный рак. Как причина смертности у женщин на первом месте в большинстве стран также находятся рак молочной железы и рак шейки матки. Такая ситуация прослеживается в 105 странах из 180, а в остальных - это рак легких.
Региональная вариабельность заболеваемости и смертности при раке
Показатели смертности также были различными в странах. Самые высокие показатели смертности у мужчин наблюдались в Восточной Европе - 171,0 на 100 тыс., а самые низкие - в Центральной Америке - 67,4 на 100 тыс. У женщин ситуация со смертностью была следующей - самая высокая смертность отмечена в Меланезии - 120,7 на 100 тыс., а самая низкая - также в Центральной Америке - 64,2 на 100 тыс.
Уругвай - страна с одним из самых высоких показателей заболеваемости РЛ в мире - инициировал в 2005 г. серию всеобъемлющих антитабачных мер. С использование данных Национального регистра рака Уругвая Alonso R. и другими был проведен возрастно-когортный анализ тенденций РЛ за 1990-2014 гг. У мужчин стандартизированные по возрасту (мировые) показатели снизились с пика 165,6 в 1995 г. до 103,1 к 2014 г., что привело к снижению риска развития РЛ у мужчин, родившихся в 1970 г., на 70% по сравнению с родившимися в начале 1940-х гг. У женщин этот показатель неуклонно повышался - с 18,3 в 1991 г. до 30,0 к 2014 г., причем последовательное увеличение риска происходило среди поколений женщин, родившихся в 1940-1960 г. Однако имеются данные о снижении наблюдаемых показателей у женщин, родившихся в последнее время. Экстраполяция этих тенденций показывает, что к 2035 г. среднее число новых случаев РЛ у мужчин сократится на 8%, а у женщин - на 69%. [9]. Lortet-Tieulent J. и иные показали, что по-прежнему существуют значительные, но изменяющиеся различия в показателях заболеваемости раком, связанным с употреблением табака, в разных европейских регионах. Как правило, высокие показатели среди мужчин снижаются, в то время как более низкие показатели среди женщин увеличиваются, что приводит к их сближению. В Дании, Исландии и Швеции показатели заболеваемости РЛ у женщин были выше, чем у мужчин (35-64 года). При раке легких и гортани, где курение является основным фактором риска, показатели заболеваемости были самыми высокими в Центральной и Восточной Европе, Южной Европе и странах Балтии. Несмотря на снижение распространенности курения среди женщин, показатели заболеваемости раком легких, гортани и полости рта среди женщин увеличились в большинстве стран Европы, но в странах Балтии они были стабильными [10]. Однако в Китае у женщин тоже имеются высокие показатели заболеваемости РЛ. По мнению Jha P., это вызвано повышенным воздействием дыма от сжигания древесного угля в бытовых целях [11].
Рак молочной железы у женщин (РМЖ)
Уровень заболеваемости РМЖ исторически был в 4-7 раз выше в США, чем в Китае или Японии. Когда китайские, японские или филиппинские женщины мигрируют в США, риск развития у них РМЖ возрастает в течение нескольких поколений и приближается к тому значению, которое отмечается у белых американок. Ziegler R.G. и иные показали, что наблюдался шестикратный градиент риска развития РМЖ по характеру миграции. У женщин азиатского происхождения, родившихся на Западе, риск развития РМЖ был на 60% выше, чем у женщин азиатского происхождения, родившихся на Востоке. Среди тех, кто родился на Западе, риск определялся тем, родились ли их бабушки и дедушки, особенно бабушки, на Востоке или на Западе. Этнически специфичные показатели заболеваемости РМЖ в мигрирующем поколении были явно выше, чем в странах происхождения, в то время как показатели среди американцев азиатского происхождения, родившихся на Западе, приближались к уровню показателей заболеваемости РМЖ белых в США. Следовательно, воздействие западного образа жизни оказало существенное влияние на риск развития РМЖ у азиатских мигрантов, прибывших в США [12]. Brinton L.A. и иные продемонстрировали, что повышенные показатели заболеваемости в странах с более высоким уровнем дохода объясняются влиянием репродуктивных факторов риска [13].
Колоректальный рак (КРР)
Также существуют широко распространенные различия в статусе и стратегии осуществления скрининга КРР. Они могут быть объяснены географическими несходствами в распространенности КРР, экономическими ресурсами, структурой здравоохранения и инфраструктурой для поддержки скрининга, такими как способность идентифицировать целевую популяцию в группе риска и доступность регистра рака [15]. Это заболевание можно рассматривать как маркер социально-экономического развития, и в странах, переживающих значительный переходный период развития, показатели заболеваемости имеют тенденцию к равномерному росту [16]. Magalhaes B. и иные провели обзор 8 когортных и 8 контрольных исследований, определяющих закономерности влияния диеты и развития КРР. Метаанализы были проведены для трех паттернов: высокое потребление алкоголя, фруктов/овощей и красного/обработанного мяса («западный стиль»). Риск развития рака толстой кишки был повышен при использовании паттернов, характеризующихся высоким потреблением красного и обработанного мяса, и снижен при использовании паттернов, связанных с фруктами и овощами («здоровый стиль»). Никаких значимых ассоциаций для рака прямой кишки не наблюдалось [17].
Рак предстательной железы (РПЖ)
В последние годы во многих странах мира РПЖ занимает ведущие позиции и входит в тройку наиболее распространенных опухолей у человека. Об этом говорят следующие факты - 1,3 млн мужчин заболели РПЖ в 2018 г. и примерно 400 тыс. умерли. Четко показано, что уровни заболеваемости РПЖ очень высоки у афроамериканцев в США. По данным Rebbeck T.R. и иных, в 2008 г. среди этих мужчин было диагностировано более 30 000 случаев РПЖ. Также высокие уровни заболеваемости были отмечены на островах Карибского бассейна и в районах ниже Сахары. При этом стандартизированные по возрасту показатели заболеваемости РПЖ варьировались от 159,6 на 100 тыс. среди афроамериканцев до 71,1 на 100 тыс. в Карибском бассейне и 17,5 на 100 тыс. в Африке. Однако число смертельных случаев от РПЖ в Африке было более чем в 5 раз больше, чем среди афроамериканцев, или в 4 раза больше, чем среди мужчин, проживающих на Карибских островах. Существуют различия в показателях заболеваемости и смертности между мужчинами африканского, азиатского, латиноамериканского и европейского происхождения, что подтверждает генетическую предрасположенность. Тем не менее изучено и доказано влияние и экологических факторов, так как между мужчинами одной и той же расы могут быть неодинаковые уровни заболеваемости РПЖ [18].
Хроническое инфицирование бактерией Helicobacter pylori (H. pylori) вызывает некардиальную карциному желудка и низкодифференцированную мантийно-клеточную лимфому из В-клеток. Было показано, что 660 000 случаев рака в мире в 2008 г. были связаны с H. pylori, что соответствует 32,4% из 2 млн случаев рака, связанных с инфекционными агентами, и 5,2% из 12,7 млн общих случаев рака, имевших место во всем мире. Подавляющее большинство раковых заболеваний, связанных с H. pylori (650 000), были опухолями некардиального отдела желудка [19]. Helicobacter pylori является основным фактором риска развития РЖ, причем почти 90% новых случаев некардиального РЖ вызвано этой бактерией [20].
Таким образом, обзор литературы подтвердил, что рак является актуальной проблемой в медицине. Это обусловлено высокими показателями заболеваемости, увеличением смертности, недостаточной регистрацией первичных случаев рака, неудовлетворительными результатами лечения, продолжающимися воздействиями неблагоприятных факторов внешней среды.
В мире наблюдается выраженная неравномерность распространения рака по регионам и по основным формам рака. Наиболее частыми опухолями являются рак легких, рак молочной железы, рак простаты, рак желудка, рак шейки матки и рак печени.
Знание основных закономерностей распространения злокачественных опухолей в определенных регионах способствует своевременному проведению профилактических мероприятий, направленных на снижение уровней заболеваемости и выяснение этиологических причин и возможных патогенетических аспектов развития рака.
Recurrent basal cell carcinoma of lids skin (peculiarities of clinical course, treatment)
(peculiarities of clinical course, treatment)
I.E. Panova , S.A. Vasil’ev, L.E. Semenova, A.V. Pilat, E.S. Pavlenko , S.N. Dudnil , D.A. Vazhenina
Ural State Academy of additional education
Chelyabinsk regional oncological prophylactic center
Ophthalmooncological center, Chelyabinsk
Purpose: to study the peculiarities of clinical course recurrent basal cell carcinoma of lids skin.
Materials and methods: we examined 429 patients with recurrent basal cell carcinoma of lids skin.
Results: Recurrent cases were found in 19,7% of patients. In 89% of patients the recurrence occur in first 5 years, in 24,5% - predominance of multiple affection. Predominance of ulcer and nodular clinical forms, localization on the lower lid with its marginal edge involvement and spread type of tumor process were detected.
Conclusion:
Surgical treatment of recurrent basal cell carcinoma of lids skin with reconstructive stage and laser photodestruction help lowering the recurrence frequency.
Базально-клеточный рак (БКР) - наиболее рапространенная злокачественная опухоль кожи, возникающей в эпидермисе или волосяных фолликулах, характеризуется многообразием клинических проявлений и гистоморфологических форм, местнодеструирующим ростом, возможностью обширного характера поражения и исключительно редким метастазированием [3,8,10,12,14]. Частота периокулярной локализации в структуре БКР кожи достигает 11% [3].
Актуальность проблемы БКР кожи век определяется ростом заболеваемости, высоким удельным весом (до 75%) в структуре всех злокачественных опухолей органа зрения [1,3,6,10,13]. Несмотря на довольно благоприятное течение, многообразие методов лечения (хирургический, лучевой, лазерный, криовоздействие, комбинированный) данного заболевания, частота возникновения рецидивов варьирует от 2,2 до 30% [1,3,4,7,9,11,15,16].
Целью настоящего исследования явилось изучение причин рецидивов рака с учетом особенностей клинического течения, уточнение места хирургического лечения с одномоментным реконструктивно-восстановительным этапом и лазерной фотодеструкции.
Методы исследования. В офтальмоонкологическом центре Челябинского областного онкологического диспансера за период 1999-2005 гг. под нашим наблюдением находилось 429 больных с БКР кожи век. Рецидивирующее течение БКР кожи век имело место в 72 случаях (19,7%), из них женщин - 49 (68%), мужчин - 23 (32%); средний возраст больных составил 66,9 ±7,5лет. Особенности клинического течения рецидивного рака кожи век изучены в сравнении с контрольной группой (100 первичных больных БКР кожи век), безрецидивная ремиссия у которых после лечения составила 5 лет.
Комплексное офтальмологическое обследование дополнялось определением локализации образования, его размеров, распространенности. По показаниям проводили компьютерную томографию, ультразвуковое исследование регионарных лимфатических узлов, термографию лица и шеи. Верификацию диагноза осуществляли на основе цитологического и патоморфологического исследований биоптатов.
Иссечение опухоли с одномоментным реконструктивно-восстановительным этапом по поводу рецидивов БКР кожи век выполнено 60 (83,3%) пациентам с использованием местной, реже - общей (43%) анестезии. Оценку характеристики дефектов тканей, возникающих при хирургическом лечении, осуществляли на основе классификации, предложенной С.А. Васильевым [5]. Лазерная фотодеструкция рецидива БКР кожи век произведена 12 больным (16,7%) с использованием диодного лазера АЛОД-1 «Алком».
Результаты и их обсуждение. Изучение взаимосвязи развития рецидивов БКР кожи век с методами лечения показало, что они возникают преимущественно после короткодистанционной рентгенотерапии (46,2%), криодеструкции (33,8%), реже - после хирургического лечения (20%). Это можно объяснить превалированием лучевых и криохирургических методов лечения у данной категории больных, которые проводились до создания специализированного офтальмоонкологического центра в Челябинской области.
Анализ сроков появления рецидивов БКР кожи век свидетельствует о том, что они появляются у 89% больных в первые 5 лет. А их ежегодная частота, по нашим данным, составляет 10,8 - 29,2%. Однократный рецидив наблюдали у 82% пациентов, повторные - у 28%. Согласно полученным данным у больных с рецидивирующим течением БКР достоверно чаще (24,5%) по сравнению с группой контроля (9,0%) наблюдается множественный характер поражения.
Удельный вес рецидивов в структуре больных с БКР кожи век представлен на рис.1.
Анализ представленных данных отражает увеличение (12,3% до 26,10%) данного показателя в 1999-2003 гг. и снижение (6,9%) в 2004 г., что обусловлено как увеличением потока больных в специализированный центр, так и сроками возникновения рецидивов заболевания.
Сравнение распределения пациентов по стадиям (по системе TNM) опухолевого процесса показало, что рецидивы заболевания достоверно чаще развивались у больных с T2N0M0 (36,9%) и T3-4N0M0 (24,6%) стадиями. В контрольной группе эти показатели составили 23 и 11% соответственно.
При изучении анатомотопографической локализации рецидивов БКР кожи век установлено, что в сравнении с контрольной группой они достоверно чаще наблюдались при локализации опухоли на коже нижнего века с вовлечением интермаргинального пространства (27,7 и 15% соответственно), при распространенном характере поражения с захватом двух и более анатомических зон (24,6 и 12% соответственно).
Данные о частоте клинических форм и патоморфологических вариантов БКР кожи век [6] в исследуемых группах представлены в таблице 1.
Из таблицы 1 следует, что рецидивы БКР кожи век достоверно чаще развивались у больных с язвенной формой (57%) и при агрессивно-растущем (46,7%) и смешанном (26,6%) типах роста.
Динамический характер наблюдений позволил выявить клинические особенности рецидивов БКР кожи век, для течения которых наиболее характерно оказалось наличие язвенной и узловой форм роста. Рецидивы язвенной формы БКР кожи век возникали преимущественно у больных с опухолью T2-4N0M0 стадией, характеризовались инфильтративным ростом, наличием дефекта размерами от 5 до 20 мм, рубцово-измененной кожи по периферии образования, у трети больных - распространенного характера поражения с вовлечением слезного мясца, внутренней спайки век, конъюнктивы, склеры глаза, мягких тканей орбиты, кожи спинки носа и скуловой области.
Узловая форма рецидивов БКР возникала более чем у половины больных в стадии T1-2N0M0; клинически характеризовалась в большей степени ростом по периферии, чем в высоту, слабой подвижностью образования, обусловленной постлучевыми изменениями кожи. Наиболее часто (61,5%) узловую форму рецидива базально-клеточного рака в периокулярной области мы наблюдали на нижнем веке.
Хирургическое лечение рецидивов БКР кожи век выполнено 60 (83,3%) пациентам. Для оптимизации реконструктивно-восстановительного этапа мы изучили характеристику дефектов тканей, возникающих при иссечении опухоли. Установлено, что при хирургическом лечении рецидивов БКР кожи век превалировали полнослойные дефекты (72,0%), срединной (53,%%) и медиальной (34,9%) локализации, средних и больших размеров (74%).
С учетом локализации и характеристики тканевых дефектов использовались различные виды пластик.
При небольших дефектах кожи пластику выполняли с применением кожного аутотрансплантата с противоположного верхнего века ипсилатерального глаза либо скользящими горизонтальными (вертикальными) кожными лоскутами.
Дефекты век средних размеров возникали при иссечении рецидивов, развивающихся преимущественно после короткодистанционной рентгенотерапии. В этой группе больных чаще наблюдались полнослойные дефекты срединной локализации. Это обусловливало необходимость реконструкции тарзо-конъюнктивальной пластинки: скользящим лоскутом, с верхнего века «на ножке» в сочетании с различными модификациями кожных лоскутов - ротационными лоскутами с щеки, лба, спинки носа, кожным аутотрансплантатом (рис.2).
Большие, субтотальные и тотальные дефекты век и периокулярных тканей были полнослойными, локализовались в области нижнего века; внутреннего, наружного углов глаза; спинки носа; области щеки, виска. Для пластики таких дефектов использовали тарзо-коньюнктивальный вертикальный лоскут на ножке с верхнего века в сочетании с кожными ротационными лоскутами с височной области, лба, V -Y лоскутом со щеки (рис.3).
В трех случаях при рецидиве разрушающего варианта язвенной формы БКР кожи век распространенный характер поражения обусловил целесообразность выполнения экзентерации орбиты c пластикой обширного дефекта височной мышцей на питающей ножке и свободным TRAM лоскутом.
Лазерную фотодеструкцию опухоли (рис.4) проводили при рецидивах узловой формы БКР кожи век начальной стадии, возникших после криодеструкции и локализовавшихся на нижнем веке с вовлечением интермаргинального пространства и на внутреннем углу глаза. В послеоперационном периоде на 1-2 день в зоне фотодеструкции формировалась корочка, спустя 5-10 дней наблюдались явления нежного рубцевания. Средние сроки пребывания на больничном листе у данной группы составили 6±2,4 дня.
Резюмируя изложенное, позволим себе заключить, что рецидивы БКР кожи век чаще возникали у больных, получивших короткодистанционную рентгенотерапию или криодеструкцию при размерах опухоли Т2-Т3. После хирургического лечения с одномоментной пластикой рецидивы БКР кожи век имели место в 2,8 % случаев.
Литература:
1. Абунамус С.М. Рецидивирующее течение базально - клеточного рака кожи век: клинико - морфологические особенности, лечение // Диссертация на соискание степени канд. мед. наук. Челябинск, 2004. С. 87-95.
2. Апатенко А.К. Эпителиальные опухоли и пороки развития кожи. - М.: Медицина, 1973. С. 237.
3. Бровкина А.Ф. Офтальмоонкология: Руководство для врачей. - М.: Медицина, 2002. - 424с.:ил. С. 193-197.
4. Буйко А.С., Сафроненкова И.А., Питерова О.В. Эпителиальные злокачественные опухоли кожи век стадии Т3 - 4: комбинированное лечение или скальпель? // Офтальмологический журнал, 2002. №1. С. 30-34.
5. Васильев А.С. Пластическая хирургия в онкологии // Челябинск, 2002. С. 49-51.
6. Гистологическая классификация опухолей кожи // Международная гистологическая классификация опухолей № 12. - Женева: ВОЗ, 1980. С. 94.
7. Ежова М.Н. Современные методы терапии различных форм базально-клеточного рака кожи // Рос. журн. кож. и венер. болезней. 1998. №2. С. 8 - 12.
8. Злокачественные новообразования в России в 1998 году (заболеваемость и смертность) // Под ред. В.И. Чиссова, В.В. Старинского. - М., 1999. С.268.
9. Ключарева С.В. Новообразования кожи в офтальмологической практике и современные методы их хирургического лечения лазерной установкой на парах меди «Яхрома-Мед» // Клин. Офтальмология, 2005. Т. 6, №1. С. 23-28.
10. Усова Р.А. Базально - клеточный рак кожи век: эпидемиология, клинико - морфологическая характеристика // Диссертация на соискание степени канд. мед. наук. Челябинск, 2002. С. 75.
11. Andres M., Sporl E., Krantz H., Matthaus W., Seiler T. Cry therapy of malignant eyelid tumors// Ophthalmologe. 1992. №6 - P. 787-792
12. Leoro F., Caro R.de, Caro G. de, Ninfo V. Eyelid basal cell carcinoma with intracranial extension // Ophthal. Plast. Reconstr. Surg. 1998. - Vol.14, №1. - P.50-56.
13. Goldberg L.H. Basal cell carcinoma // Lancet, 1996. - Vol. 347, Issue 9002. P. 663-667.
14. Margo C. Basal cell carcinoma of the eyelid and periocular skin / C.Margo, K. Waltz // Ophthalmology, 1993. - Vol. 38, №2. P.169-192.
15. Pass H.I. Photodynamic therapy in oncology: mechanisms and clinical // Ibid, 1993. Vol.85, №6. P. 443-456.
16. Randle H.W. Basal cell carcinoma. Identification and treatment of the high-risk patient // Derm. Surg., 1996. - Vol. 22, №3. P. 255-261.
У онкологических больных при сниженном иммунитете, на фоне специфического противоопухолевого лечения могут развиваться различные воспалительные заболевания век. Многие опухоли также могут протекать под видом воспалительных заболеваний век. В статье описываются клинические симптомы основных воспалительных заболеваний век в свете дифференциальной диагностики с опухолями век.
В пользу опухоли говорят нетипичная картина воспалительного заболевания, отсутствие болевого синдрома, неэффективность противовоспалительного лечения. Диагноз опухоли окончательно устанавливается после морфологического исследования биоптата.
При отсутствии уверенности в диагнозе воспалительного заболевания век целесообразно воздерживаться от назначения тепловых процедур, физиотерапии или инъекций глюкокортикоидов. Все подозрительные на опухоль образования должны подвергаться биопсии с обязательным морфологическим исследованием биоптата.
Ключевые слова: абсцесс век, флегмона век, Т-клеточная лимфома кожи век, халязион, аденокарцинома мейбомиевой железы, ячмень, саркома Капоши ве, блефарит, базальноклеточный рак, карцинома in situ.
Inflammatory eyelid diseases from an ophthalmic oncologist's perspective
Grishina E.E.
M.F. Vladimirsrky Moscow Regional Clinical and Research Institute
In cancer patients with reduced immunity, various inflammatory diseases of the eyelids can develop against the background of specific antitumor treatment. But many tumors can also occur as inflammatory diseases of the eyelids.
The article describes the clinical symptoms of the main inflammatory diseases of the eyelids in the light of differential diagnosis with tumors of the eyelids. The clinical picture of tumors of the eyelids, masked under inflammatory diseases, is highlighted. Particular attention is paid to the description of T-cell lymphoma of the skin of the eyelids, adenocarcinoma of the meibomian gland, Kaposi’s sarcoma, skin cancer with spread to the rib edge of the eyelid, and precancerous skin diseases.
An atypical picture of an inflammatory disease, a lack of pain syndrome, an ineffectiveness of anti-inflammatory treatment, "out-of-eye" manifestations of the disease (lymphoma, Kaposi's sarcoma) are the signs of the tumor. The diagnosis of the tumor is finally established after the morphological examination of the biopsy specimen.
Key words: abscess of the eyelids, phlegmon of the eyelids, T-cell lymphoma of the skin of the eyelids; chalyazion, adenocarcinoma of the meibomian gland; stye, Kaposi's sarcoma; blepharitis, basal cell carcinoma, carcinoma in situ.
For citation: Grishina E.E. Inflammatory eyelid diseases from an ophthalmic oncologist's perspective // RMJ. Clinical ophthalmology. 2017. № 3. P. 190-193.
Рассмотрены воспалительные заболевания век с позиции офтальмоонколога

Воспалительные заболевания век многообразны. В зависимости от этиологического фактора различают инфекционные и неинфекционные блефариты, мейбомииты, дерматиты и т. д. По течению заболевания они делятся на острые и хронические. По локализации процесса выделяют поражение всех тканей века, воспаление края век, воспаление желез века. Возможно изолированное воспаление кожи век - дерматит, чаще аллергического генеза.
Острое воспаление может распространяться на все ткани века и быть ограниченным или разлитым. Ограниченное острое гнойное воспаление века - абсцесс. Если острое гнойное воспаление приобретает разлитой характер, развивается флегмона. Острое гнойное воспаление возникает после различных повреждений кожи, укусов насекомых, эпиляции бровей, выдавливания ячменя. Острое гнойное воспаление век у маленьких детей нередко развивается при синуситах.
Веки богаты железами, имеющими различное строение и выполняющими разные функции. В толще хрящевой пластинки расположены многочисленные железы альвеолярного строения с длинными выводными протоками, идущими параллельно друг другу, - мейбомиевые железы. Через тарзальную конъюнктиву они просвечивают в виде желтоватых вертикальных полос. Устья выводных протоков видны у «серой линии» края века в виде мелких точек. Мейбомиевы железы представляют собой разновидность сальных желез. Основная функция мейбомиевых желез - формирование липидного слоя прекорнеальной пленки.
Для мейбомиевых желез характерен голокриновый тип секреции, т. е. продукция липидов мейбомиевыми железами сопровождается разрушением клеток железы. При закупорке выводного протока железы липиды попадают в хрящевую пластинку, вызывая хроническое гранулематозное воспаление с гигантоклеточной реакцией - халязион.
У ресниц располагаются сальные железы Цейса по две у каждого волосяного фолликула. Секрет желез Цейса выделяется в волосяной фолликул. При хроническом продуктивном воспалении железы Цейса развивается так называемый краевой халязион.
Острое гнойное воспаление сальных или потовых желез с формированием локального абсцесса называется наружным ячменем. Острое гнойное воспаление мейбомиевой железы приводит к развитию внутреннего ячменя.
Двустороннее воспаление краев век или блефарит, как правило, имеет хроническое течение. Стафилококковый блефарит сопровождается изъязвлением краев век, трихиазом и выпадением ресниц.
Хорошо известно, что под видом халязиона может скрываться рак мейбомиевой железы, однако и другие опухоли могут маскироваться под воспалительные заболевания век. На основании анализа диагностических ошибок позволим себе их описать и прокомментировать.
Как правило, диагноз рака мейбомиевой железы устанавливается после оперативного лечения «халязиона» и гистологического исследования удаленного материала. Если гистологическое исследование не проводится, то это приводит к многократному удалению «рецидивирующего халязиона» и позднему выявлению аденокарциномы мейбомиевой железы. Так, в нашем институте проходила лечение больная, которой в лечебном учреждении по месту жительства 4 раза проводили операции по поводу «халязиона» верхнего века правого глаза. Гистологическое исследование удаленного материала не проводилось! При поступлении больная предъявляла жалобы на боли в правом глазу, его легкое покраснение, уплотнение в толще верхнего века. При осмотре правого глаза обращали на себя внимание уплотнение в средней трети верхнего века без четких границ с деформацией утолщенного реберного края, трихиаз. Эрозии в верхней половине роговицы обусловили роговичный синдром: светобоязнь, слезотечение, боль. На конъюнктиве верхнего века в средней трети были видны рубцы. Пальпация и УЗИ периферических лимфатических узлов не выявили их увеличение. Была проведена биопсия образования верхнего века. Гистологическое исследование биоптата «халязиона» подтвердило предположение о раке мейбомиевой железы. Больная была направлена на локальную дистанционную лучевую терапию опухоли верхнего века правого глаза.
Аденокарцинома сальной железы встречается преимущественно на веках и чрезвычайно редко развивается на коже других областей. В основном страдают лица пожилого возраста, чаще женщины. Преобладают опухоли из мейбомиевых желез, реже развиваются опухоли из эпителия сальных желез Цейса и еще реже - из сальных желез слезного мясца и брови. Высокая степень злокачественности аденокарциномы мейбомиевой железы определяется быстрым метастазированием в регионарные лимфоузлы и отдаленные органы [1]. На ранних стадиях опухоль напоминает халязион. Это обстоятельство диктует необходимость обязательного гистологического исследования тканей при оперативном лечении любого халязиона, но особенно это важно в случаях его рецидивирующего течения. По мере роста аденокарциномы мейбомиевой железы, в отличие от халязиона, возникает не только уплотнение, но и деформация хряща. Отмечаются втянутость в межреберном пространстве века и трихиаз (рис. 1).
В межреберном пространстве появляются плотные массы желтоватого цвета. Иногда опухоль прорастает хрящ век с формированием на конъюнктиве серовато-красноватых кровоточащих разрастаний [2]. В большинстве случаев аденокарцинома мейбомиевой железы сопровождается односторонним конъюнктивитом, блефаритом, мейбомиитом и выраженным синдромом «сухого глаза». Возможны случаи мультицентрического роста опухоли. Основным методом лечения аденокарциномы мейбомиевой железы является дистанционная лучевая терапия [3].
Особого внимания требует установление диагноза халязиона у больных различными злокачественными опухолями в генерализованной стадии заболевания. У больных с ослабленным иммунитетом во время химиотерапии нередко развиваются дисфункция мейбомиевых желез, мейбомииты и блефариты, что способствует появлению халязиона. Однако нельзя исключить возможность метастатического поражения век. На ранних этапах метастаз в веко может выглядеть как обычный халязион. Опухоль быстро увеличивается в размерах, прорастает пальпебральную конъюнктиву с образованием сероватых, легко кровоточащих при прикосновении псевдогрануляций.
Клинические проявления метастатических опухолей придаточного аппарата глаза встречаются редко и изучены плохо. Чаще всего в веки метастазируют рак молочной железы, рак легкого, опухоли желудочно-кишечного такта, меланомы. Метастатическое поражение придаточного аппарата глаз часто сочетается с другими метастазами в глаз или орбиту, но, главное, всегда возникает на фоне поражения других органов, что определяет плохой прогноз для жизни. Если общее состояние больного позволяет провести хирургическое лечение халязиона, удаленный материал обязательно должен подвергаться гистологическому исследованию [4].
В последнее время участились ошибки в диагностике другой опухоли - саркомы Капоши. Для этой опухоли наиболее типичным является поражение кожи. Излюбленная локализация кожных опухолей: ноги, лицо и гениталии. На коже появляются безболезненные пятна или папулы разнообразных оттенков — от нежно-розового до ярко-красного цвета. Приблизительно у 20% больных саркомой Капоши в процесс вовлекаются веки и конъюнктива [5]. Такие изменения кожи век нередко диагностируют как ячмень (рис. 2, 3).
Так, мужчина, 30 лет, был направлен на консультацию в наш институт с диагнозом «ячмень верхнего века, резистентный к противовоспалительной терапии». Получал сухое тепло, 5 сеансов УВЧ-терапии. При осмотре на верхнем веке правого глаза диагностировано безболезненное образование кожи ярко-красного цвета около 1,5 см в диаметре. Образование появилось 1 нед. назад и быстро увеличилось в размерах. Три дня назад аналогичное образование возникло на правой щеке. При детальном расспросе больного выяснилось, что он ВИЧ-инфицирован и состоит на учете в противо-СПИДовом центре по месту жительства. Последние 4 мес. на прием не являлся. Лечения не получал. Было высказано предположение о саркоме Капоши. Диагноз опухоли подтвержден морфологически. Больной направлен на лечение основного заболевания к инфекционисту.
Изменения конъюнктивы при саркоме Капоши обычно локализуются в сводах и имеют вид мелких красноватых узелков. Реже развивается большой безболезненный узел мягкой консистенции, который ошибочно принимают за грануляционный полип при халязионе. Иногда появляется плоская опухоль конъюнктивы ярко-красного цвета, которая симулирует субконъюнктивальное кровоизлияние.
Саркома Капоши - редкое заболевание, которое, как правило, возникает на фоне иммунодефицита. Возраст больных — 30-40 лет. ВИЧ-инфицированные лица заболевают саркомой Капоши в 300 раз чаще, чем основное население [6]. К группе риска развития саркомы Капоши относят также больных, получающих иммуносупрессоры после пересадки органов.
Хочется подчеркнуть, что при появлении безболезненных кожных пятен и папул красного цвета у больных с иммунодефицитом необходимо прежде всего исключить саркому Капоши. Такие изменения кожи век редко бывают изолированными и сочетаются с поражением кожи на других участках тела [7].
Согласно современным представлениям о патогенезе саркомы Капоши, пусковым механизмом развития заболевания являются нарушение иммунного статуса и возникающая при этом повышенная продукция клетками многих цитокинов: ИЛ-6, ИЛ-1, ФНО и др. В отличие от нормальных мезенхимальных клеток, опухолевые клетки саркомы Капоши особенно чувствительны к воздействию клеточных ростовых факторов. Высокая продукция цитокинов вызывает экспрессию гена tat, который играет ключевую роль в патогенезе опухоли - обеспечивает миграцию опухолевых клеток. Кроме того, он стимулирует ангиогенез опухоли - эндотелиальные клетки начинают формировать новую капиллярную сеть.
Саркома Капоши у лиц, не страдающих ВИЧ-инфекцией, обычно имеет торпидное течение и не требует системной терапии. Саркома Капоши у ВИЧ-инфицированных больных развивается быстро и часто сопровождается поражением внутренних органов. Такие больные нуждаются прежде всего в лечении основного заболевания - ВИЧ-инфекции.
Большие сложности у офтальмологов вызывает диагностика Т-клеточной лимфомы век. Опухоль сопровождается такими изменениями, как отек и уплотнение века, гиперемия кожи. Такое состояние принимают за абсцесс века. Так, больному 47 лет с жалобами на отечность и несколько болезненное уплотнение обоих век правого глаза без флюктуации, резкую нечетко отграниченную гиперемию кожи век с поверхностным изъязвлением на отдельных участках провели вскрытие «абсцесса». Выделилось небольшое количество сукровичного отделяемого. В связи с неэффективностью местной и общей противовоспалительной терапии был направлен на консультацию к офтальмоонкологу. При первичном осмотре привлекало внимание несоответствие выраженности клинических симптомов, болевого синдрома и отсутствие общей реакции организма в виде повышенной температуры тела, лейкоцитоза и изменения лейкоцитарной формулы. Из анамнеза известно, что он страдает Т-клеточной кожной неходжкинской лимфомой. Несколько месяцев назад в области правого предплечья появились изменения кожи, аналогичные описанным выше. Начат курс противоопухолевого лечения Т-клеточной лимфомы. Была проведена биопсия новообразования кожи век правого глаза. Диагноз Т-клеточной кожной лимфомы века подтвержден морфологически.
В коже преобладают Т-лимфоциты, поэтому кожная лимфома часто бывает Т-клеточной. Для этого вида опухоли характерна инфильтрация дермы опухолевыми Т-лимфоцитами. На границе эпидермиса и дермы развиваются множественные микроабсцессы, которые обусловливают появление очагов болезненной гиперемии кожи и ее поверхностное изъязвление. Установление правильного диагноза у данного пациента стало возможным благодаря грамотно собранному анамнезу, осмотру «внеглазных» проявлений заболевания, оценке клинических симптомов заболевания века (рис. 4, 5). Считается, что поражение век при грибовидном микозе (варианте Т-клеточной лимфомы) ассоциируется с плохим витальным прогнозом [8].
Особый интерес представляет дифференциальная диагностика воспалительных заболеваний края век (блефарита и мейбомиита) и злокачественной опухоли кожи век с преимущественным ростом вдоль реберного края века. Такой рост опухоли встречается при базальноклеточном раке кожи (рис. 6), плоскоклеточном раке кожи и предраковых заболеваниях (болезни Боуэна). Морфологически эпителиома Боуэна имеет все признаки рака. Атипичные кератоциты объединяются в сосочкоподобные структуры. Возникают очаги паракератоза. Появляются клеточный полиморфизм, атипичные митозы, многоядерные клетки. Но процесс не распространяется глубже базальной мембраны эпидермиса. При отсутствии своевременного лечения опухоль трансформируется в плоскоклеточный рак [9].
Стафилококковый блефарит нередко проявляется изъязвлением кожи и неправильным ростом ресниц. Язвенный блефарит - двусторонний процесс, хотя выраженность симптомов может быть неодинаковой на разных участках век.
При локализации злокачественной опухоли кожи у края века обращает на себя внимание нарушение роста ресниц. Реберный край представляется утолщенным, наблюдается локальная гиперемия пальпебральной конъюнктивы. Нередко поверхность опухоли изъязвляется.
Карцинома in situ, или эпителиома Боуэна, на коже век встречается крайне редко. Клинически имеет вид бляшек небольших размеров (несколько мм в диаметре) темно-красного цвета с чешуйками на поверхности (рис. 7).
После снятия чешуек обнажается мокнущая бугристая поверхность опухоли. При локализации новообразования у ресничного края нарушается рост ресниц [10].
Таким образом, при локальном поражении одного века в виде изъязвления реберного края и локального выпадения ресниц, при отсутствии эффекта от противовоспалительного лечения необходимо исключить новообразование кожи века.
В заключение считаем важным отметить, что у онкологических больных при сниженном иммунитете, на фоне специфического противоопухолевого лечения могут развиваться различные воспалительные заболевания век. Но и многие опухоли могут протекать под видом воспалительных заболеваний век. Это так называемый «маскарадный синдром». В пользу опухоли говорят нетипичная картина воспалительного заболевания, отсутствие болевого синдрома, неэффективность противовоспалительного лечения. Диагноз опухоли окончательно устанавливается после морфологического исследования биоптата. При удалении халязиона гистологическое исследование удаленного материала является залогом успешного лечения.
При отсутствии уверенности в диагнозе воспалительного заболевания век целесообразно воздерживаться от назначения тепловых процедур, физиотерапии или инъекций глюкокортикоидов. Все подозрительные на опухоль образования должны подвергаться биопсии с обязательным морфологическим исследованием биоптата.
Список литературы Свернуть Развернуть
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:
