Эпителиальные жемчужины. Нервные окончания слизистой твердого неба
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Твердое небо - верхняя твердая стенка ротовой полости и противостоит значительным механическим усилиям и является опорой для языка при перемешивании и глотании пищи. Твердое небо покрыто многослойным плоским эпителием с признаками ороговения (гранулы гликозаминогликанов и кератогиалина). В твердом небе мышечная пластинка слизистой и подслизистая оболочка отсутствуют, поэтому собственная пластинка слизистой прикрепляется к надкостнице небных костей. В краевой зоне (прилегает к линии зубов) и в области небного шва собственная пластинка особенно тонкая и слизистая оболочка плотно срастается с надкостницей. В передней части твердого неба латеральнее небного шва в собственной пластинке имеется значительное скопление липоцитов - это жировая зона твердого неба, а в задней части твердого неба в собственной пластинке находятся мелкие слюнные железы - эта часть называется слизистой зоной.
Мягкое небо - является продолжением твердого неба кзади, оно подвижно и при глотании, поднимаясь кверху, перекрывает носоглотку для предотвращения попадания пищи в нос. Верхняя поверхность мягкого неба покрыта однослойным многорядным мерцательным эпителием, являющейся продолжением эпителия носовой полости, а нижняя поверхность - многослойным плоским неороговевающим эпителием. Под эпителием обеих поверхностей лежат собственные пластинки слизистой, содержащие слизисто-белковые железы, и приобретающие около твердого неба характер апоневроза. Между этими двумя собственными пластинками располагается мышечный слой.
7. Гистологическое строение десны.
Десна покрыты многослойным плоским неороговевающим эпителием с признаками ороговения. Собственная пластинка слизистой оболочки в поверхностных слоях в виде сосочков вдается в эпителий, в глубоких слоях представлена толстыми пучками переплетающихся коллагеновых волокон. В собственной пластинке слизистой очень много механорецепторов, а железы отсутствуют. Мышечная пластинка и подслизистая оболочка отсутствуют, поэтому слизистая непосредственно срастается с надкостницей альвеолярных отростков челюстей. В норме у здорового человека многослойный плоский неороговевающий эпителий десны плотно срастается с кутикулой эмали шейки зуба, образуя зубодесневое соединение. При нарушении целостности зубодесневого соединения образуется зубодесневой карман, где могут задержаться пищевые частицы и стать очагом размножения микроорганизмов, что в свою очередь может привести к началу воспалительных процессов в периодонте и парадонте.
ЛЕКЦИЯ 18: Пищеварительная система: пищевод, желудок.
1. Эмбриональное развитие пищевода.
2. Гистологическое строение пищевода.
3. Источники развития желудка.
4. Гистологическое строение желудка.
5. Особенности строения желез желудка.
1. Эмбриональное развитие пищевода.
Пищевод в эмбриональном периоде развивается из 2-х основных источников:
1. Из материала прехордальной пластинки в составе переднего конца I кишки образуется эпителий и железы пищевода.
2. Из окружающей мезенхимы образуются соединительно-тканные прослойки в составе всех 3-х оболочек и гладкая мышечная ткань.
Кроме этих 2-х источников принимают участие миотомы бронхиогенного происхождения (содержит мезенхимный материал из жаберного аппарата) - дают начало поперечно-полосатой мышечной ткани скелетного типа в верхней и средней трети пищевода; из висцерального листка спланхнотомов образуется брюшинный покров короткого участка пищевода после прохождения через диафрагму.
Эпителий пищевода в эмбриональном периоде претерпевает ряд сложных перестроек: вначале эпителий однослойный призматический, который вскоре становится двухслойным, а далее сильно разрастясь полностью заполняет и закрывает просвет пищевода. Далее этот эпителий начинает распадаться, перестраивается вначале в многорядный мерцательный, а затем в многорядный эпителий с пузырьками с гликогеном и в конце концов в многослойный плоский неороговевающий эпителий.
Узелки Бона и жемчужины Эпштейна
Об узелках Бона и жемчужинах Эпштейна расскажет детский дерматолог DocDeti Наталия Сирмайс.
Обычно дети подвергаются тотальному осмотру со стороны родителей, а когда обнаруживается что-то неизвестное, то возникает страх.
Узелки Бона имеются у каждого 2го-3го малыша на дёснах, а на твёрдом нёбе можно увидеть жемчужины Эпштейна.
- Их замечают во время плача или зевания.
- Могут встречаться в единичном или множественном числе.
- Выглядят в виде мелких белых, беловато-желтых плотных узелков, не доставляют беспокойств ребёнку, не мешают приёму пищи и относятся к случайным находкам родителей или доктора.
Однако, не каждый доктор в курсе о том, что это такое, поэтому лучше, если вы будете осведомлены в этом вопросе.
- Узелки Бона и жемчужины Эпштейна похожи, но возникают по разным причинам:
1. Узелки Бона образованы из остаточных тканей слюнных желёз или из одонтогенного эпителия над зубной пластинкой.
2. Жемчужины Эпштейна состоят из эпителиальных тканей.
Их могут путать с неонатальными зубами (которые появляются в первый месяц после рождения) или с кистой десны.
Отличаются они тем, что имеют круглую форму и схожи с бусинками жемчуга.
Данное явление пройдёт само спустя несколько недель после рождения, но бывает, что сохраняется до 3х месяцев.
Если у вас имеются сомнения, а малыш тревожный, плохо ест, повышена температура, количество белых вкраплений увеличивается, то обратитесь к педиатру, чтобы определить реальную причину беспокойств.
Эпителиальные жемчужины. Нервные окончания слизистой твердого неба
1 ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздрава России»

1. Анатомно-физиологические особенности челюстно-лицевой области и методы ее исследования [Текст]: учеб. пособие / под общ. ред. М.М. Лапкина, Н.В. Курянина. - М.: «Медицинская книга», 2005. - 180 с.
2. Зайчик, А.Ш. Патофизиология. В 3 томах. Том 1. Общая патофизиология (с основами иммунологии) [Текст]: учеб. / А.Ш. Зайчик, Л.П. Чурилов. - 4-е изд. - СПб.:ЭЛБИ-СПб, 2008. - 656с.
3. Литвицкий, П.Ф. Патофизиология [Текст]: учеб. / П.Ф.Литвицкий. - 5-е изд. - М.: ГЭОТАР - Медиа, 2015. - 496 с.
4. Патологическая физиология [Текст]: учеб. / под общ. ред. В.В.Моррисона, Н.П. Чесноковой. - 4-е изд. - Саратов: Изд-во Сарат. гос. мед. ун-та, 2009. - 679 с.
5. Терапевтическая стоматология: в 4 томах. - Том 1. Пропедевтика терапевтической стоматологии: ) [Текст]: учебник (ВУЗ ІV ур. а.) / Н.Ф. Данилевский, А.В. Борисенко, Л.Ф. Сидельникова и др.; под ред. А.В. Борисенко. - 3-е изд., испр. - «Медицина», 2017. - 400 с.
В ротовой полости в условиях нормы осуществляются разнообразные взаимосвязанные и взаимозависимые функции: вкусовая апробация пищевых продуктов и их дифференцировка на съедобные и несъедобные, механическая обработка пищи, ее измельчение, смачивание слюной; обеспечение начальных этапов гидролиза углеводов и формирование пищевого комка; обеспечение рефлекторной стимуляции с механо-, хемо- и терморецепторов пищеварительных желез желудка, поджелудочной железы, печени, двенадцатиперстной кишки; барьерная функция по защите организма от патогенной микрофлоры. Ротовая полость может обеспечивать всасывательную функцию, а за счет деятельности слюнных желез экскреторную и инкреторную функции [1, 2, 5, 6].
В связи с вышеизложенным целесообразно остановиться на функциональной значимости отдельных компонентов ротовой полости, в частности слизистой оболочки рта, слюнных железах, а также на аппарате, обеспечивающем процессы сосания, жевания, глотания.
Слизистая оболочка рта состоит из следующих основных компонентов: многослойного плоского эпителия, базальной мембраны и подлежащей соединительной ткани. В эпителии различают три слоя: базальный, шиповидный и поверхностный. Количество слоев эпителия неодинаково в различных участках ротовой полости. Утолщен эпителий губ и щек, истончен эпителий нижней поверхности языка и дна полости рта. Эпителий слизистой оболочки десен и твердого неба является ороговевающим. Слизистая оболочка рта переходит в подслизистую, представленную рыхлой соединительной тканью. Однако слизистая оболочка языка, десен, твердого неба не имеет подслизистого слоя [1, 2, 3, 6].
Кровоснабжение слизистой оболочки полости рта обеспечивают наружная сонная артерия и ее ветви - верхняя челюстная артерия, нижняя луночковая артерия и др. Щечная артерия, задняя верхняя альвеолярная и подглазничная артерии кровоснабжают слизистую оболочку преддверия рта и десны верхней челюсти. Слизистую оболочку неба питают ветви нисходящей небной артерии. Вены, сопровождающие артерии, впадают во внутреннюю яремную вену. Лимфа оттекает в регионарные подбородочные и подчелюстные лимфатические узлы. Иннервация слизистой оболочки полости рта обеспечивается за счет второй и третьей ветвей тройничного, носонебного, щечного, язычного, языкоглоточного и блуждающего нервов [1, 2, 5, 6].
Функции слизистой оболочки рта.
Слизистая оболочка рта выполняет следующие функции:
4. Обеспечивает местный иммунитет.
5. Является важнейшей рефлексогенной зоной.
6. Обладает определенной проницаемостью.
7. Обладает выраженной регенеративной активностью.
Секреторная функция слизистой оболочки рта в основном обеспечивается малыми слюнными железами подслизистой губ и мягкого неба, играющими важную роль в увлажнении слизистой рта и предотвращении механических травм при сухоедении. В слизистой оболочке языка, десен, твердого неба отсутствуют подслизистый слой и соответственно малые слюнные железы, в связи с чем не выражена и секреторная функция.
Буферные свойства слизистой оболочки рта определяются толщиной рогового слоя и состоянием секреторной активности слюнных желез, содержанием в слюне белков, фосфатов, бикарбонатов и других компонентов различных буферных систем. При развитии патологических процессов в ротовой полости, избыточном накоплении кислых или щелочных продуктов возникает компенсаторное восстановление pH среды, в частности и за счет определенной буферной емкости слизистой оболочки рта.
Барьерная функция включает в себя функцию внешнего и внутреннего гистогематического барьеров. Барьерная функция в значительной мере обусловлена анатомическими и функциональными особенностями слизистой рта. Эпителий маргинального отдела десны и твердого неба является ороговевающим, что делает слизистую более устойчивой к механическим, химическим, температурным воздействиям. Механической нагрузке противостоит и тургор десны, обеспечиваемый в значительной мере наличием тонофиламентов в цитоплазме клеток всех слоев эпителия, кроме ороговевающего. С возрастом, количество тонофиламентов возрастает почти в 3 раза, что увеличивает тургор десны и ее устойчивость к механическому воздействию. Тургор и физическая прочность слизистой оболочки рта зависят от состояния эластических и коллагеновых волокон, наличия жировой клетчатки в подслизистом слое. Барьерная функция слизистой оболочки полости рта обеспечивается и степенью проницаемости ее для различных веществ эндогенной или экзогенной природы. Последняя в свою очередь зависит от выраженности рогового слоя, наличия в мембранах клеток фосфолипидов, холестерина, жирных кислот, возникновения поляризационных токов, изменения концентрации на поверхности ионов металлов. Проницаемость слизистой определяется и размерами межклеточных пространств в зернистом слое, состоянием микрофиламентов. Уровень проницаемости слизистой оболочки ротовой полости и соответственно состояние барьерных свойств в значительной мере зависят от концентрации растворов, воздействующих на слизистую, температуры, pH среды, парциального давления и т.д.
Барьерная функция слизистой зависит от состояния специфических иммунологических механизмов защиты и фагоцитоза.
Проницаемость слизистой оболочки полости рта и ее барьерная функция различны в разных участках. Наибольшая проницаемость отмечена в области десневой бороздки и дна полости рта, что используют для введения некоторых лекарственных препаратов, например валидола и др. Лекарственные препараты лучше всасываются через нормальную слизистую оболочку, чем измененную, в частности при воспалительных процессах, когда формируются явления тромбоза, эмболии, стаза в кровеносных и лимфатических сосудах [1, 2, 3, 4, 6].
Слизистая оболочка рта является мощной рефлексогенной зоной, содержит большое количество рецепторных нервных окончаний. По функциональным признакам все рецепторы делятся на три группы:
а) хеморецепторы (вкусовые);
б) соматосенсорные (тактильные, тепловые, холодовые, болевые) ;
По характеру информации, поступающей в центральную нервную систему из полости рта, различают 6 видов чувствительности слизистой оболочки ротовой полости.
Тактильные рецепторы относятся к периферическому отделу соматосенсорного анализатора. Это рецепторы прикосновения, давления и свободные нервные окончания. Их распределение неравномерно в различных отделах челюстно-лицевой области. Наибольшей чувствительностью обладают кончик языка и красная кайма губ, причем верхняя имеет большую чувствительность, чем нижняя. Это обусловлено тем, что именно здесь происходит первый контакт и первый анализ веществ, поступающих в ротовую область. Высокая тактильная чувствительность твердого неба обеспечивает апробацию пищи в момент жевания, при формировании пищевого комка и при глотании. Наименьшей тактильной чувствительностью обладает слизистая оболочка вестибулярной поверхности десен. В области десневых сосочков чувствительность также невысокая.
Тепловыми рецепторами слизистой рта являются тельца Руффини, а холодовыми - колбы Краузе. Температурные раздражения воспринимаются также свободными окончаниями афферентных нервных волокон. Для тепловой чувствительности характерен возрастающий градиент от передних отделов к задним, для холодовой чувствительности - обратная закономерность. Такое распределение рецепторов обусловлено специфичностью их функций и значимостью в процессах терморегуляции. Холодовые рецепторы преобладают в передних отделах полости рта, так как холодовая рецепторная система является ведущей в развитии реакций адаптации и соответственно быстрее и адекватнее реагирует на изменение температуры внешней среды. Тепловые рецепторы преобладают в задних отделах полости рта и сигнализируют о температурном режиме самого организма. Слизистая оболочка щек мало чувствительна к холоду и еще меньше к теплу. Восприятие тепла отсутствует в центре твердого неба, а в центре дорзальной поверхности языка отсутствует тепловая и холодовая чувствительность. Высоким уровнем чувствительности к термическим воздействиям обладает красная кайма губ и кончик языка, так как эти области первыми получают информацию о температуре веществ, поступающих в ротовую область. При необходимости рефлекторно включаются защитные механизмы. Зубы обладают холодовой и тепловой чувствительностью. Порогом холодовой чувствительности для резцов является температура 20 °, для остальных 11 - 13 °. Порогом тепловой чувствительности для резцов является температура 52 °, для остальных - 60-70 ° [4,6].
Болевые рецепторы слизистой оболочки рта, или ноцицепторы, представлены свободными неинкапсулированными нервными окончаниями различной формы в виде волосков, спиралей, пластинок. Наиболее изучена болевая чувствительность слизистой оболочки альвеолярных отростков, твердого неба, т.е. участков протезного ложа.
Выраженной болевой чувствительностью обладает участок слизистой на вестибулярной поверхности в области боковых резцов. На внутренней поверхности щеки имеется узкий участок, лишенный болевой чувствительности. Как правило, боль локализуется в области больного зуба, но может иррадиировать по чувствительным волокнам II и III ветвей тройничного нерва в глазное яблоко, лобную, височную и затылочную область головы. Болевые ощущения могут возникать и при воспалительных процессах в ротовой полости - стоматитах, глосситах, а также при гальванизме.
Специфической особенностью сенсорной функции слизистой оболочки полости рта является наличие вкусовой чувствительности. Вкусовые рецепторы собраны во вкусовые почки или вкусовые луковицы. Это эллипсоидные образования, расположенные на языке, задней стенке глотки, мягком небе, надгортаннике, миндалинах, причем наибольшее количество их обнаружено на языке, вкусовые сосочки которого содержат комплексы вкусовых луковиц или почек. Различают грибовидные вкусовые сосочки кончика языка, покрытые неороговевающим эпителием, листовидные - в основании боковой поверхности языка и желобовидные, расположенные около корня языка. Желобовидные сосочки содержат до 200 вкусовых почек каждый, а грибовидные и листовидные - всего по нескольку вкусовых луковиц. Между сосочками языка открываются выводные протоки мелких слюнных желез, секрет которых промывает вкусовые почки. У взрослого человека содержится несколько тысяч вкусовых почек. Каждая вкусовая почка содержит от 30 до 80 клеток гетерогенной структуры, из них около 10 % составляют вкусовые рецепторные клетки, так называемые темные клетки, на апикальной поверхности которых имеются микроворсинки (вкусовые микровиллы). Кроме того, в состав вкусовой почки входят «светлые» - опорные клетки, обеспечивающие выполнение специфических функций рецепторными клетками, а также гантелевидные клетки, выделяющие биологически активные вещества, в частности катехоламины и серотонин, играющие определенную роль в механизмах возбуждения вкусового рецепторного аппарата. Базальные клетки вкусовой почки выполняют функцию механорецепторов [4, 6].
Рецепторные клетки вкусовой почки также гетерогенны и воспринимают энергию химического вкусового стимула, реагируют на механические качества пищи и на ее температуру. Апикальные части рецепторных клеток обращены во вкусовой канал, который через вкусовую пору открывается в полость рта. Через эту пору в канал попадают растворенные в слюне пищевые вещества, а жидкость вкусового канала обеспечивает рецепцию вкусовых химических стимулов. Продолжительность жизни клеток вкусовых луковиц составляет 10-12 дней. Значение периферического отдела вкусовой сенсорной системы заключается в восприятии энергии химических вкусовых стимулов и преобразовании ее в энергию нервного импульса. Между вкусовыми рецепторами и афферентными чувствительными волокнами имеется рецептор-но-афферентный синапс. Под базальной мембраной эпителия,, в котором заложена луковица, имеется нервное сплетение, образованное миелиновыми и безмиелиновыми нервными волок-нами. Безмякотные нервные волокна образуют синапс с одной рецепторной клеткой, а мякотные волокна разветвляются и могут иннервировать до 30 рецепторных клеток, т. е. имеется, перекрестная иннервация одной рецепторной клетки из нескольких нервных волокон. Кроме того, толстые миелиновые волокна могут иннервировать несколько луковиц [1, 2, 3, 6].
Афферентные волокна от вкусовых рецепторов вместе с волокнами от болевых, температурных, тактильных рецепторов языка идут в составе VII, IX, X пар черепно-мозговых нервов. Причем верхнегортанный нерв-ветвь X пары иннервирует гортань, надгортанник, заднюю стенку глотки, заднюю поверхность языка. Язычная ветвь IX пары иннервирует заднюю поверхность языка. Барабанная струна, ветвь VII пары, иннервирует передние 2/3 языка и боковые поверхности [4, 6].
Биоэлектрические явления в ротовой полости
Слизистая оболочка ротовой полости обладает высокой чувствительностью к электрическому току, так как имеет высокую электропроводность. Это обусловлено обильным кровоснабжением ее, отсутствием на большинстве участков рогового слоя, а также высокой гидрофильностью тканей.
При проведении оперативных вмешательств в ротовой полости могут возникать так называемые гальванические токи, которые воздействуют на слизистую оболочку и вызывают развитие в ней явлений гальванизма. Это может быть при протезировании и пломбировании зубов разнородными металлами, в частности при использовании серебра, золота, амальгамы, нержавеющей стали. При развитии гальванизма возникают неприятные ощущения в слизистой оболочке полости рта: чувство жжения, сухости, снижение или извращение вкусовой чувствительности, появление привкуса кислоты, металла, горечи, в ряде случаев может наступить полная потеря вкуса. Эти явления сопровождаются воспалительными процессами в слизистой оболочке рта, нарушением функции-ряда внутренних органов [4,6].
Явления гальванизма зависят от силы тока: при токе, равном 80 мка, выражены сильно, при токе 25-80 мка - слабо. При токе менее 5 мка - отсутствуют.
Регенерация слизистой рта. В течение суток идет постоянное слущивание эпителия, которое восполняется за счет физиологической регенерации. Обновление эпителия обеспечивается митотической активностью клеток базального и шиповидного слоев. Интенсивность обновления эпителия зависит от возраста, пола человека, времени суток, состояния местных иммунологических, механизмов защиты и неспецифической резистентности слизистой. Регенерационная способность слизистой связана с наличием в ней малодифференцированных клеточных элементов. В процессе дифференцировки и пролиферации в эпителиальных клетках накапливаются гликоген, РНК, гликозаминогликаны [1, 2, 3, 6].
Эпулис - симптомы и лечение
Что такое эпулис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пятерневой Дарьи Александровны, пародонтолога со стажем в 1 год.
Над статьей доктора Пятерневой Дарьи Александровны работали литературный редактор Вера Васина , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Эпулис (Epulis) — это разрастание десны, возникшее из-за постоянной травмы в полости рта. Его ещё называют наддесневиком, эпулидом и центральной гигантоклеточной гранулёмой. Как правило, пациенты обращаются к стоматологу из-за ощущения дискомфорта во рту — им трудно пережёвывать пищу и разговаривать.
![Эпулис [11]](https://probolezny.ru/media/bolezny/epulis/epulis-11_s.jpg)
Эпулис — это округлое или грибовидное образование, прикреплённое к тканям десны ножкой или широким основанием. Чаще он возникает на наружной поверхности десны центральных зубов, иногда боковых. Его диаметр составляет 0,5-2 см, цвет варьирует от бледно-розового до бордового и даже синюшного.
Эпулис — это доброкачественное новообразование, но со временем он может переродиться в рак. Определить его злокачественность сможет только врач, поэтому важно посетить его как можно скорее.
Распространённость эпулиса
Выделяют три формы эпулиса: фиброзную, ангиоматозную и гигантоклеточную. Фиброзный эпулис одинаково распространён среди мужчин и женщин. Ангиоматозную форму чаще выявляют у детей, гигантоклеточную — у женщин в возрасте 40-60 лет [2] . Эпулис растёт быстрее при беременности, что связано с гормональными изменениями в этот период.
Причины развития эпулиса
Эпулис развивается из-за постоянных травм полости рта, к которым могут приводить:
- ортопедические коронки, давящие на десну;
- съёмные и несъёмные ортопедические или ортодонтические конструкции — плохо отполированный протез, кламмерная фиксация зубного протеза, неровные элементы и края ортодонтических конструкций;
- нависающая композитная реставрация;
- не полностью удалённые корни зуба;
- зубные камни;
- острые края зуба;
- патологии прикуса (глубокий и перекрёстный прикус);
- аномалии расположения зубов (скученность, узкий зубной ряд).
Также к факторам риска развития эпулиса относятся:
- изменение гормонального фона как у женщин, так и у мужчин;
- беременность и период после неё, грудное вскармливание;
- ослабление иммунитета, в особенности при хронических заболеваниях ЛОР-органов и болезнях эндокринной системы, например при сахарном диабете.
У взрослых пациентов эпулис, как правило, развивается после 40 лет. Это связано со следующими факторами:
- чаще возникают гормональные изменения;
- разрушаются и выпадают зубы, поэтому требуется протезирование или установка коронки;
- откалываются пломбы, у зубов образуются острые края.
Эпулис встречается и у детей, в том числе у младенцев [12] . Чаще всего он возникает при появлении первых молочных зубов (от шести месяцев до трёх лет). В 7-12 лет новообразование может развиться из-за травмы — ушиба зуба и слизистой оболочки при падении. Также риск его возникновения повышается на фоне гормональных изменений при половом созревании [3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эпулиса
- Ранее в том месте, где возникло новообразование, повреждалась и болела десна. Нельзя точно сказать, через какое время после повреждения возникнет эпулис, в среднем проходит 5-6 месяцев.
- На начальной стадии его размер составляет несколько миллиметров. Он медленно растёт, но со временем достигает 0,5-2 см.
- По форме напоминает шишку или грибок на ножке.
- Его цвет от бледно-розового до бордовых и даже синюшных оттенков.
- Основание может отличаться от слизистой цветом и консистенцией. Он бывает плотным, мягким и средней плотности. На его поверхности могут присутствовать отпечатки зубов, реже — области изъязвлений. Сверху эпулис покрыт белесоватой слизистой.
- При незначительном повреждении может кровоточить, что затрудняет приём пищи.
- При больших размерах мешает говорить, человек начинает шепелявить.
- Если эпулис разрастается, то зубы, которые находятся в той же зоне роста, становятся подвижными, смещаются, но не выпадают. Может измениться симметрия лица.
Общее состояние организма при эпулисе не ухудшается: температура в норме, сон не нарушен, головных болей нет. Лимфатические узлы подвижны, не увеличены и не болят. Рот открывается свободно и безболезненно [2] .
При механических повреждениях эпулис может инфицироваться. В таких случаях появляется воспаление, боль, покраснение и отёк. Может выделяться гной, ухудшаться общее самочувствие и повышаться температура [1] .
Патогенез эпулиса
Эпулис развивается из-за постоянных травм и воспаления десны. При этом в ней начинают преобладать агрегаты многоядерных гигантских клеток и мезенхимальные веретеновидные клетки. В зависимости от свойств этих клеток различают доброкачественную и злокачественную форму эпулиса. Если они не изменены, то новообразование доброкачественное. Если клетки приобретают не присущий им вид, форму, строение и размеры, значит они стали раковыми.
Эпулис развивается из тканей десны. Увеличиваясь, он прорастает и распространяется на костную ткань. В зависимости от вида хронической травмы образуется одна из трёх форм — ангиоматозная, фиброматозная или гигантоклеточная. Все они часто изъязвляются, особенно если пациент продолжает повреждать новообразование. Поэтому его поверхность состоит из грануляционной ткани, которая образуется при заживлении дефектов.
Из-за повреждения микрососудов в ткани эпулиса много лимфоцитов и плазматических клеток. Костная ткань альвеолы (зубной лунки) при этом разрушается по краям, зубы становятся подвижными.
В поверхностном эпителии слизистой оболочки эпулиса происходят реактивные изменения — нарушаются процессы ороговения эпителиального слоя и он утолщается (паракератоз и акантоз). Кроме того, может развиться псевдоэпителиоматозная гиперплазия, при которой патологически изменяется строение эпителия. Состояние относят к предраку.
Классификация и стадии развития эпулиса
Выделяют три формы эпулиса:
- ангиоматозную;
- фиброматозную;
- гигантоклеточную.
Фиброматозный эпулис — это плотное образование, состоящее из грубой соединительной ткани. По строению напоминает твёрдую фиброму. Растёт медленно, не сопровождается кровоподтёками и болезненными ощущениями, в том числе при прикосновении.
![Фиброматозный эпулис [13]](https://probolezny.ru/media/bolezny/epulis/fibromatoznyy-epulis-13_s_2ELjw2V.jpg)
Ангиоматозный эпулис — это мягкое образование, безболезненное при пальпации. По строению он похож на капиллярную гемангиому. Ангиоматозный эпулис пронизан множеством кровеносных сосудов, поэтому в отличие от предыдущей формы может кровоточить, если его травмировать.
Гигантоклеточный эпулис — это безболезненное, мягкое и эластичное образование с бугристой синюшно-красной поверхностью [10] . Чаще развивается в нижней челюсти и растёт в сторону языка. По строению такой эпулис может быть центральным и периферическим.
Периферическая гигантоклеточная гранулёма — это безболезненное округлое или овальное образование синюшно-багрового цвета с бугристой поверхностью и мягкой или эластической консистенцией.
![Периферическая гигантоклеточная гранулёма [14]](https://probolezny.ru/media/bolezny/epulis/perifericheskaya-gigantokletochnaya-granulyoma-14_s_2t5AIhD.jpg)
К такому типу относятся фиброматозный и ангиоматозный эпулис, которые развиваются из тканей десны при хроническом воспалении. Из-за постоянного повреждения появляются множественные мелкие очаги кровоизлияний и скопления зёрен гемосидерина — пигмента, который образуется при распаде гемоглобина.
Центральная гигантоклеточная гранулёма подобна периферической гранулёме, но развивается из кости альвеолы и разрушает её. Границы такой гранулёмы ровные и чёткие.
Выделяют доброкачественную и злокачественную форму эпулиса. Размер доброкачественного эпулиса обычно меньше 2 см. Он растёт медленно, не вызывает боли и других симптомов. Чаще располагается на нижней челюсти, в области передних зубов, иногда возле премоляров или моляров; на верхней челюсти возникает в проекции резцов и клыков.
Злокачественная форма протекает с выраженными симптомами — покраснением, отёком и болью при ощупывании. Такой эпулис растёт стремительно: за три недели может увеличиться в 2-3 раза. Он округлой формы и диаметром более 2 см. При его развитии поражается костная ткань — нарушается целостность кортикальной пластинки и разрушаются верхушки корней зубов [4] .
Осложнения эпулиса
Возможные осложнения эпулиса:
- Инфицирование бактериями — возникает при плохой гигиене полости рта и механическом повреждении. Проявляется воспалением, болью, покраснением и отёком. Может выделяться гной, ухудшаться общее самочувствие и повышаться температура [2] .
- Малигнизация (перерождение доброкачественной формы в злокачественную) — может развиться, если новообразование существует долго: примерно от шести месяцев до года, но всё индивидуально. На нём при этом появляются тёмные пятна, возникаеь гнилостный запах изо рта, болит не только эпулис, но и челюсть [8] . Злокачественная опухоль может дать метастазы в органы зубочелюстной системы, но такое происходит очень редко, так как обычно пациенты из-за боли и дискомфорта обращаются к врачу раньше.
- Разрушение костной ткани — при прогрессировании может привести к потере зубов.
Диагностика эпулиса
При подозрении на эпулис нужно обратиться к стоматологу-хирургу.
Диагностика включает сбор анамнеза и жалоб, клинический осмотр, компьютерную томографию и лабораторные исследования.
Сбор анамнеза и жалоб пациента
Врач обращает внимание на следующие факторы:
- есть ли сопутствующие соматические заболевания;
- как давно появилось новообразование;
- какие вмешательства проводились в этой области (например, установка коронки, пломбы, ортодонтической конструкции);
- болела ли раньше десна.
Клинический осмотр
Физикальное исследование включает оценку формы, размера, цвета, консистенции и плотности новообразования, а также осмотр зубов, пломб, ортопедических и ортодонтических конструкций, определение вида прикуса.
Фиброзный эпулис:
- Круглой формы, чаще с широким основанием, расположен на наружной поверхности десны. Через зубной промежуток может появиться на поверхности нёбной или язычной поверхности.
- Поверхность гладкая или бугристая, консистенция плотная, цвет бледно-розовый, при ощупывании такой эпулис безболезненный, не кровоточит.
Ангиоматозный эпулис:
- Расположен у пришеечной части зуба.
- Поверхность бугристая, ярко-красная с синюшным оттенком, консистенция мягкая. Безболезненный, кровоточит при пальпации или травмировании.
Гигантоклеточный эпулис:
- Округлой или овальной формы, расположен в альвеолярной части (её видно на десне в проекции корней зубов).
- Безболезненный, поверхность бугристая, консистенция мягкая и эластичная, цвет багровый или синюшный, кровоточит, имеются отпечатки от зубов.
- Зубы возле новообразования подвижны и смещены.
Компьютерная томография
С помощью компьютерной томографии (КТ) выявляются границы новообразования и его распространённость. Прицельный рентгеновский снимок для диагностики эпулиса не информативен.
По данным компьютерной томографии:
- при фиброзном эпулисе — разрушается костная ткань альвеолярного отростка;
- при ангиоматозном эпулисе — структура костной ткани не изменена;
- при гигантоклеточном эпулисе — разрушается поверхностная кость челюсти.
Также при подозрении на эпулис проводится стоматоскопия с окрашиванием растворами на основе йода. Исследование позволяет увидеть элементы поражения слизистой, оценить их площадь и границы, а также определить место для биопсии.
![Стоматоскопия [15]](https://probolezny.ru/media/bolezny/epulis/stomatoskopiya-15_s.jpg)
Лабораторные исследования
Обязательно проводится гистологическое исследование, так как от его результатов зависит тактика лечения. Позволяет определить вид новообразования (доброкачественное или злокачественное) и его гистологическую форму (фиброматозная, ангиоматозная или гигантоклеточная).
Под местным обезболиванием участок эпулиса иссекается и отправляется в лабораторию на исследование. На основании лабораторного заключения ставится точный диагноз.
Если новообразование доброкачественное, то операцию проводит стоматолог-хирург на амбулаторном приёме. Если форма злокачественная, то пациента направляют к онкологу.
Также к обязательным обследованиям при подозрении на эпулис относится общий анализ крови. Если пациента госпитализируют, то ещё нужно сдать общий анализ мочи, биохимический анализ крови и коагулограмму.
Дифференциальная диагностика
Эпулис нужно отличать от следующих заболеваний:
- Гипертрофическийгингивит — кровоточит, вызывает боль в десне, зуд, распирание, покраснение, отёчность десневого края верхней и нижней челюсти, а также десневых сосочков.
- Десневой полип — твёрдой и плотной консистенции, окраска синюшная, неэластичен, неподвижен.
- Фиброма — округлой формы с широким основанием, бледно-розового цвета. Зубы, к которым прилегает фиброма, подвижны. Может располагаться на губах, щёках, дёснах, мягком нёбе [8][10] . Эпулис похож на фиброму внешне, но отличается по строению тканей.
Лечение эпулиса
После диагностики эпулис удаляют, затем проводят медикаментозную терапию и профилактику рецидива. От эпулиса можно избавиться только хирургически, медикаментозное лечение помогает быстрее восстановиться после операции.
Хирургическое лечение
Эпулис удаляет стоматолог-хирург за один приём под местной анестезией. Новообразование иссекают хирургическим скальпелем или лазером. Важно удалить как сам эпулис, так и его ростковую зону, что поможет предотвратить рецидив.
Иссечение эпулиса производят на уровне костной ткани у его основания, на 3 мм захватываются здоровые ткани. После удаления образуется кровоточащая рана. Кровотечение останавливают и обрабатывают рану кюретажной ложкой, фрезами, борами и экскаваторами, удаляя размягчённую костную ткань, пока не будет достигнута здоровая плотная кость. Критерием успешной обработки служит остановка кровотечения — эпулис богат кровеносными сосудами, поэтому при удалении зоны роста кровотечение останавливается.
После операции обязательно проводится гистологическое исследование эпулиса. В зависимости от того, насколько разрушена кость, поражённые зубы сохраняют или удаляют. Удалению подлежат подвижные зубы, зубы с обнажёнными корнями или разрушенной костной тканью альвеолы.
На иссечённый участок накладывают швы. Если дефект большой, рану чаще всего закрывают йодоформной турундой.

Повторный приём назначают через 6-7 дней. За это время рана покрывается грануляционной тканью, т. е. затягивается. Полное заживление происходит в течение трёх недель [8] .
Медикаментозное лечение
- антибактериальные препараты: внутрь — Амоксиклав, Амоксициллин, Ципрофлоксацин; местно — аппликации с гелем Метрогил Дента;
- нестероидные противовоспалительные средства: Кеторол, Кетопрофен, Ибупрофен;
- антигистаминные препараты: Цетрин;
- кератопластические препараты: аппликации дентальной адгезивной пастой Солкосерил;
- антисептические препараты: ротовые ванночки раствором 0,05%-го Хлоргексидина.
Дозировки и длительность приёма определяет лечащий врач.
Реабилитация
Чтобы восстановить зубной ряд, могут применяться ортопедические конструкции: мостовидные и съёмные пластиночные протезы. Также может потребоваться замена коронки на зубе.
Показатели эффективности лечения:
- полное иссечение эпулиса — определяется по отсутствию жалоб и данным осмотра;
- нет рецидивов;
- восстановлена целостность зубного ряда и его функции.
После хирургического лечения пациенты находятся под диспансерным наблюдением. Контрольные осмотры показаны через шесть месяцев и через год (на 6-ом и 12-ом месяце). Проводится визуальный осмотр, сбор анамнеза и жалоб, компьютерная томография, которая является самым объективным методом.
Прогноз. Профилактика
Если форма и тип новообразования определены верно и оно полностью удалено, то прогноз благоприятный. Риск рецидива очень высок, если не выявлена причина его появления. Чтобы предотвратить повторное развитие эпулиса, необходимо устранить хроническую травму десны.
Рекомендуется раз в полгода посещать стоматолога и проходить профессиональную гигиену полости рта, своевременно лечить или удалять повреждённые зубы и корни [7] .
Язвенный стоматит - симптомы и лечение
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
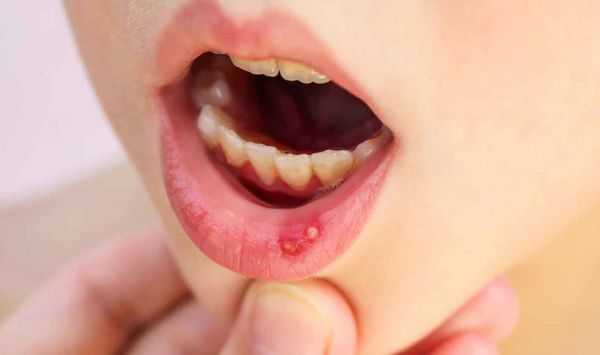
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
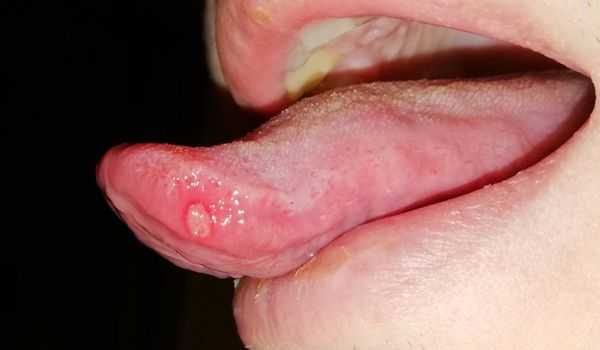
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
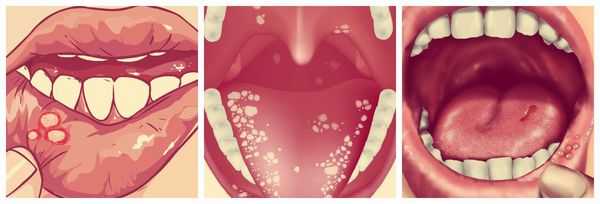
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
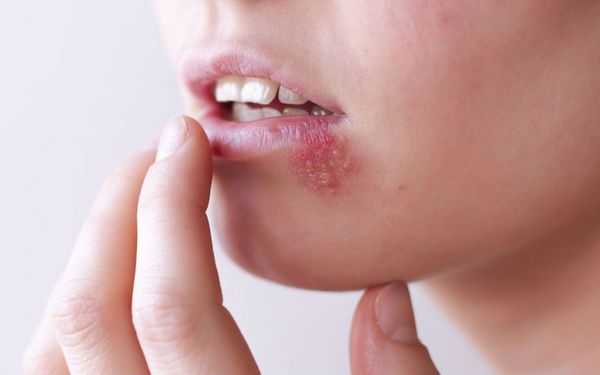
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
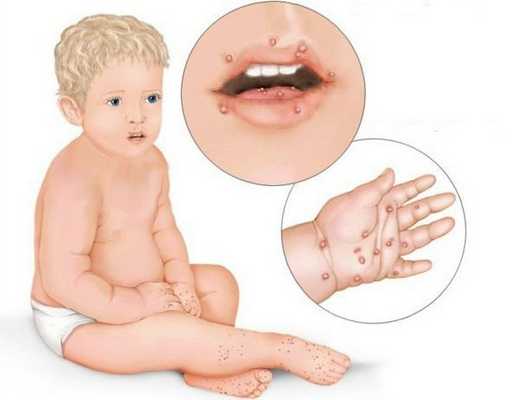
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
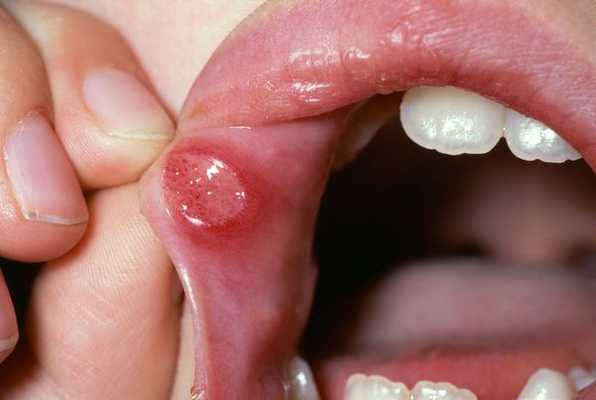
Осложнения язвенного стоматита
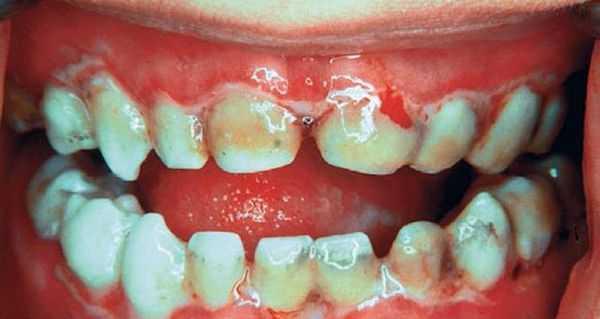
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
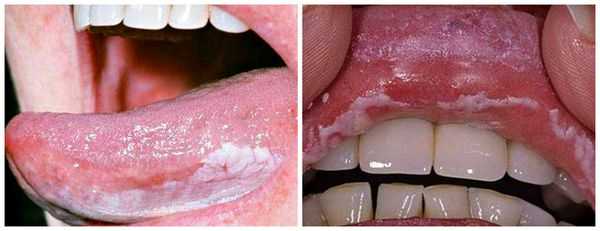
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.

При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
- , рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
Читайте также:
