Гипоплазия-аплазия полукружных каналов - лучевая диагностика
Добавил пользователь Cypher Обновлено: 28.01.2026
Врожденные аномалии развития сосудов встречаются в практике профильных хирургов и неврологов почти в 30% случаев от общего числа отклонений.
Это огромное количество, учитывая, что речь идет только о лицах с патологиями собственно сосудистого профиля.
Позвоночная артерия далеко не первая в списке, при этом на долю ассоциированных с ней инсультов и транзиторных ишемических атак приходится до 70% всех случаев в неврологии.
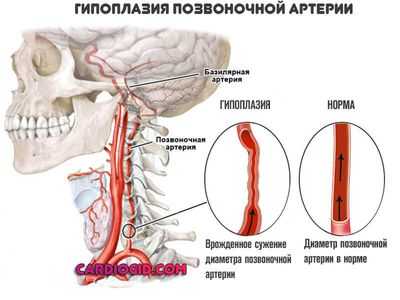
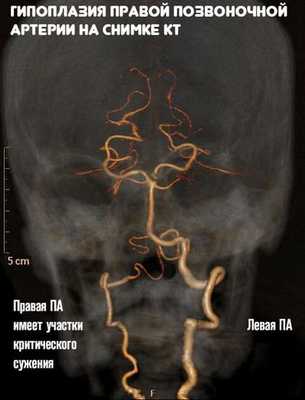
Гипоплазия правой позвоночной артерии — это врожденная аномалия развития сосуда, суть которой заключается в недостаточном размере, диаметре просвета.
В большинстве случаев, однако, этого хватает для обеспечения адекватного кровотока в головном мозге.
Принципиальной разницы между поражением правой и левой позвоночных артерий нет.
Патологический процесс протекает по идентичной схеме, механизму. Имеет одни и те же прогнозы, методы лечения. Однако локализация с правой стороны встречается втрое чаще левосторонней.
Симптоматика отсутствует до определенного момента, пока организм способен компенсировать трофику (питание) церебральных тканей за счет обходных путей, дополнительной сети.
В определенный момент механизм, однако, дает сбой или же гипоплазия осложняется атеросклерозом, прочими нарушениями. Клиническая картина нарастает достаточно быстро, в острых случаях за считанные секунды. В менее агрессивных — за недели или месяцы.
Лечение хирургическое с консервативной поддержкой. Реже эффект достигается посредством применения одних только препаратов. В любом случае, терапия состояния вопрос жизненно важный.
Механизм развития
Во всех без исключения ситуациях гипоплазия — это врожденное нарушение, сопряженное с недоразвитостью сосуда в целом.
Основу аномалии составляет уменьшение размера, калибра, а значит и диаметра просвета.
В один и тот же момент времени возникает снижение кровотока по этой артерии — к головному мозгу ее поступает меньше, чем должно, что и приводит к негативным последствиям.
На первом этапе, сразу после рождения, симптомов нет, потому, как и того размера артерии, который есть, достаточно для адекватного питания церебральных структур.
Но запаса «прочности» нет, потому любое незначительное колебание в системе с малым диаметром правой позвоночной артерии приведет к выраженной ишемии (недостаточному кровоснабжению).
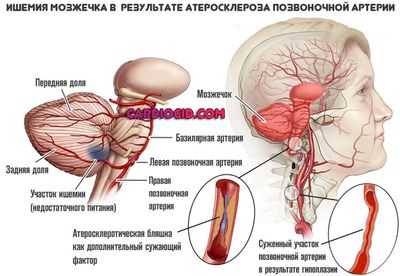
По мере взросления, нарастания физической активности, накопления соматических заболеваний, эндокринных и обменных расстройств, пристрастия к курению, спиртному, вероятно развитие атеросклероза.
Суть его в полной закупорке артерии холестериновой бляшкой либо в сужении просвета до критического диаметра, что однозначно в таком случае приведет к катастрофическим последствиям, возможно не сразу. А именно к цереброваскулярной болезни.
Проявится ли она в форме хронического расстройства, транзиторной ишемической атаки, полноценного инсульта — зависит от степени закупорки (окклюзии).
Однако не всегда так очевиден механизм патологического процесса. В дело вступают компенсаторные свойства организма.
Головной мозг, в том числе и затылочная доля, питаются от позвоночной артерии, но в качестве заместительной схемы, тело начинает наращивать обходной кровоток, за счет ветвления и замыкания сосудов добиться этого удается.
Потому сроки от момента начала клинической картины до неотложного состояния могут быть довольно большими.
Все зависит от индивидуальных особенностей организма. Присутствует и определенная доля случайного.
Симптомы
Клинические черты нарастают постепенно, по мере декомпенсации расстройства.
В начальную фазу признаков нет вообще. Обычно она приходится на ранние годы и подростковый возраст. Примерно до 15-16 лет.
Некоторые не замечают проблемы еще дольше. В подавляющем большинстве случаев расстройство дает знать о себе уже в зрелый период, к 23-25 годам.
Тогда и начинается вторая фаза. Субкомпенсация. Организм не способен в полной мере обеспечить трофику (питание) церебральных тканей, потому нарастают симптомы гипоплазии, а если точнее — ишемии головного мозга.
Декомпенсации обычно соответствуют кризовые состояния, вроде транзиторной атаки (микроинсульта) или полноценного инсульта.
Перечень клинических признаков крайне широк. Нужно учитывать, что страдают преимущественно затылочная доля, отвечающая за обработку зрительной информации и мозжечок как часть экстрапирамидной системы, «обслуживающий» двигательную активность и ориентацию в пространстве.
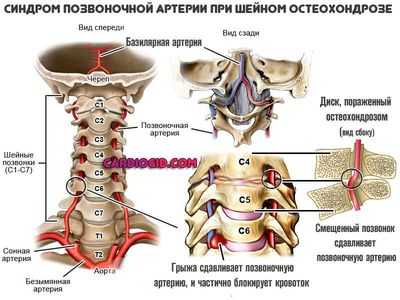
Проявления идентичны таковым при синдроме позвоночной артерии.
Соответственно выделяют несколько комплексов:
Офтальмологический синдром
Сопровождается фотопсиями (яркими вспышками света перед глазами), падением остроты видения, слезотечением, быстрой усталостью даже без большой нагрузки.
Это временные явления, которые проходят. Но при хроническом течении становятся постоянными.
Кохлеарный с вестибулярным компонентом
Шум в ушах, невозможность нормально двигаться, шаткость походки, тошнота.
Среди объективных признаков встречается падение артериального давления до отметок меньше нормы на 20-30 мм ртутного столба, что соответствует гипотонии.
Возможно внезапное снижение слуха с двух сторон.
Дроп-атака
Сопровождается спонтанным тотальным параличом. Голова запрокидывается, пациент падает.
Длительность эпизода составляет от пары секунд до минуты. Намного реже — больше.
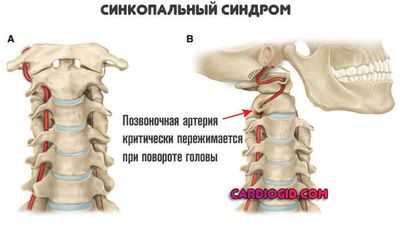
Синкопальный синдром
Классический симптом на развитых стадиях патологического процесса — это внезапная потеря сознания при повороте головы или длительном нахождении в одном и тот же положении.
Причина — в дополнительной компрессии (сжатии) позвоночной артерии. Сужение просвета в незначительной мере наблюдается и в рамках нормальной физиологии.
Что же касается гипоплазии, в этом случае подобное условно приемлемое явление становится критичным.
Шейная мигрень
Начинается с так называемой ауры — предвестников. Обычно это вспышки в поле видимости, туман, снижение остроты зрения, нарушение дикции и речи.
Собственно сам эпизод сопровождается выраженной, сильной болью в голове. В затылочной области и темени.
Отдает в лоб, опоясывает весь череп, сдавливает ее как будто тугим обручем. Пульсирует.
Усиливается при перемене положения тела, особенно вставании, даже постепенном.
Сопровождает больного от пары минут до нескольких часов. Приступ не купируется стандартными подручными средствами.
Синдром Барре-Льеу
Классический признак нарушения питания затылочной доли мозга. Дает головную боль, тошноту, редко рвоту.
Также снижается ориентация в пространстве, обнаруживается патологическая усталость и утомляемость.
Психические расстройства
Обычно потливость, которая чередуется с зябкостью, невозможностью согреться даже в относительно теплое время года и в нормальных температурных условиях. Возможно нарушение частоты сердечных сокращений.
Довольно редко и уже на поздних стадиях, при выраженном снижении кровотока начинаются проблемы с контролем естественных отправлений организма.
Вегетативные расстройства
Бессонница, депрессивный настрой, постоянно подавленное состояние, апатичность и нежелание что-либо делать.
В системе это создает негативные последствия для организма пациента и усугубляет течение расстройства.
Клинические признаки крайне редко встречаются изолированно. Намного чаще в системе.
Для гипоплазии позвоночной артерии справа типично парадоксальное течение: развитие происходит достаточно быстро, в перспективе нескольких лет с момента начала декомпенсации, избежать катастрофических последствий можно только вовремя обратившись к врачу и пройдя курс лечения.
Причины
Единственное, что удается сказать однозначно, гипоплазия правой ПА или левой (разницы нет) — это врожденная аномалия.
То есть формируется она еще во внутриутробный период, что и обуславливает причинно-следственные связи. Искать их нужно в развитии плода и течении беременности.
Как правило, в анамнезе у страдающих описанным нарушением присутствуют проблемы внутриутробного периода.
Какие факторы влияют на мать и ребенка таким негативным образом?
- Курение, употребление спиртного в период вынашивания плода, тем более наркотическая зависимость. Разрушают организм, приводят к тяжелым результатам, среди которых гипоплазия позвоночных артерий — лишь одна из возможных проблем, причем не самая опасная.
- Неправильное питание. Злоупотребление жирными продуктами, кофеином, сахаром и прочее. Не всегда это сказывается на организме матери и ребенка негативно. Все зависит от индивидуального «запаса прочности», в большинстве своем проблем не возникает. Но фактор играет определенную роль. Это показывают, в том числе и исследования.
- Стрессовые ситуации. Приводят к стремительному и обильному выбросу гормонов коры надпочечников, вроде кортизола и адреналина, также катехоламинов (нейромедиаторов как серотонин). Они обладают определенным потенциалом для формирования пороков, однако, и это не аксиома.
- Неадекватная состоянию физическая активность. Сказывается идентичным способом.
- Прием некоторых лекарственных средств. В период течения гестации нужно проявлять максимальную осторожность при использовании медикаментов. Врачи тщательно обдумывают терапевтические схемы. Стоит ли говорить, что самостоятельно пить нельзя ничего в принципе?
- Неблагоприятная экологическая, радиационная обстановка в месте проживания.
- Влияние на организм матери ядов, химических веществ, обладающих мутагенным потенциалом и т.д. С такой проблемой встречается практически каждый человек.
Причины большой роли не играют. Они используются скорее для теоретической разработки, в рамках создания эффективной универсальной профилактической схемы.
Потому как врачам-практикам приходится иметь дело уже со следствием в виде малого диаметра правой позвоночной артерии.
Диагностика
Проводится под полным контролем сосудистого хирурга. Также обязательно участие невролога, потому как заболевание имеет междисциплинарное происхождение. Больших проблем обследование не представляет.
Перечень мероприятий стандартный:
- Устный опрос человека на предмет жалоб. Позволяет выявить полную клиническую картину, которая присутствует.
- Сбор анамнеза. Особенно врачей интересуют особенности протекания беременности у матери, родов. Если такая информация имеется.
- Ангиография или МРТ позвоночных артерий. Второй метод предпочтительнее, так как он безопасный и высокоинформативный. Дает четкую анатомическую картину безотносительно функциональных особенностей. В некотором смысле это минус, потому как благодаря томографии врачи могут увидеть статичную картинку.
- Компенсировать этот недостаток призвана допплерография позвоночных артерий и дуплексное сканирование головного мозга.
Они отражают картину трофики, скорости движения крови в динамике. Зачастую это исследования считается ключевым в определении тяжести состояния.
А благодаря параллельному проведению нескольких функциональных тестов, есть возможность оценить реакцию позвоночной артерии на физическую активность самого пациента.
Прочие методики не имеют большого смысла. После проведения указанных немногочисленных исследований можно прибегать к проработке решений.
Лечение
Терапия зависит от фазы патологического процесса. Если речь идет о компенсированном нарушении, нет никакой необходимости в медицинской коррекции.
Показано динамическое наблюдение под контролем сосудистого хирурга и невролога (возможно кого-то одного).
При развитии отклонений кровотока применяются медикаменты. Назначают препараты нескольких групп:
- Протекторные средства, ноотропы. Для защиты нервных тканей и, с другой стороны, восстановления нормальных обменных процессов в головном мозге. Глицин, Пирацетам, Мексидол, Милдронат.
- Средства антигипоксичского действия со способностью расширять сосуды. Актовегин, Кавинтон и прочие.
- Антиагреганты. При риске развития тромбов. Подойдет Аспирин в современных модификациях для длительного приема.
- Противогипертензивные. В некоторых случаях. По рекомендации лечащего врача.
- Головокружения снимаются специализированными препаратами: Тагистой, Вестибо, Бетагистином и прочими подобными.
В случае декомпенсации или если консервативная методика оказалась бесполезной, показано хирургическое вмешательство.
Есть три пути терапии:
- Стентирование. Механическое расширение с помощью специального гибкого устройства. Не позволяет артерии сужаться, принудительно нормализует кровоток.
- Ангиопластика. По другому называется баллонирование. Суть примерно та же, отличается только механизм воздействия.
- Реконструкция и протезирование. Замена суженного фрагмента естественным аналогом, который создают из вены самого пациента.
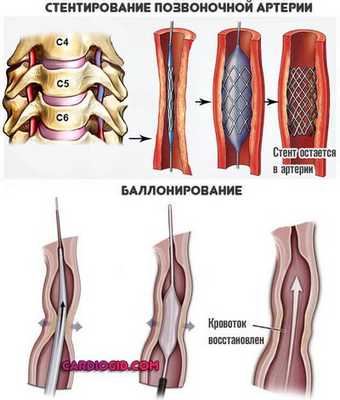
Эффективность описанных методик достаточная для того, чтобы добиться качественного результата.
В дельнейшем рекомендуется пройти курс физиотерапии. УВЧ, магнит, токи. Вот основные методики.
Лечебная физкультура — опционально, на усмотрение специалиста.
В обязательном порядке отказываются от курения, спиртного, избыточного количества животного жира. Соль не более 7 граммов в сутки.
Полноценный сон 8 часов за ночь и адекватная физическая активность (хотя бы час, два пеших прогулок на свежем воздухе) также показаны.
Рекомендуется изменить профессиональную активность, если она имеет физический характер. При сидячей работе каждые 30-60 минут нужно делать небольшую зарядку для шеи, но без фанатизма, чтобы не спровоцировать компрессию позвоночной артерии.
Важно избегать стрессов. В условиях современного мира сделать это почти невозможно. Потому есть альтернатива — освоение простейших методик релаксации, чтобы снизить пагубное влияние отрицательных эмоций на организм.
Все рекомендации стоит уточнять у лечащего специалиста, потому как универсальных рецептов не может быть. Слишком велика роль индивидуального фактора.
Лечение гипоплазии правой позвоночной артерии проводится в системе, метод выбирают в зависимости от тяжести патологического процесса.
Прогноз
Как было сказано, полного излечения даже при проведении операции ждать не нужно. Это мера по компенсации. Однако она эффективна.
Согласно статистическим данным, результат достаточный для сохранения привычного образа жизни с некоторыми ограничениями достигается в 70% ситуаций. То есть можно говорить об условно-позитивном прогнозе.
Неблагоприятный он только при присоединении стойкой вертебробазилярной недостаточности (то есть критического нарушения питания головного мозга) и то не всегда.
Шансы на восстановление хорошие, нужно вовремя обратиться к специалисту. По мере прогрессирования патологического процесса растут риски, а вероятность благоприятного результата тает на глазах.
Конкретные цифры лучше узнать у докторов, которые ведут самого пациента. Такая информация требует определенного анализа, сказать усреднено получится немногое.
Возможные последствия
- Ишемический инсульт. Острое отмирание тканей головного мозга в результате недостаточного питания. Самый распространенный исход. При том, что гипоплазия позвоночных артерий встречается почти у 30% населения планеты, некроз настигает примерно 7-10 % от общего количества таких людей. Нужно быть настороже.
- Сосудистая деменция. Напоминает болезнь Альцгеймера и дает идентичные, тяжелые мнестические и когнитивные расстройства, психические отклонения.
В результате нередко наступает инвалидность. Закономерным исходом считается и гибель больного, которая к счастью встречается в качестве итога не так и часто.
В заключение
Гипоплазия позвоночной артерии справа — врожденная аномалия развития сосуда, ведущая к снижению кровотока в головном мозге. Сопровождается симптоматикой через продолжительный период времени.
Клиника опасная, расстройство рано или поздно может привести к инсульту. Избежать негативного сценария можно вовремя пройдя лечение. Других вариантов не существует.
«Проект: Аудиология» - сборник научно-практических материалов для профессионалов в области аудиологии и слухопротезирования, включающий материалы конференций, статьи по кохлеарной имплантации, отоневрологии и законодательные акты по сурдологии.

Аномалии развития внутреннего уха и кохлеарная имплантация
В.Е. Кузовков, Ю.К. Янов, С.В. Левин
Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи
Кохлеарная имплантация (КИ) в настоящее время является общепризнанным в мировой практике и наиболее перспективным направлением реабилитации лиц, страдающих сенсоневральной тугоухостью высокой степени и глухотой, с последующей интеграцией их в среду слышащих. В современной литературе достаточно широко освещены вопросы классификации аномалий развития внутреннего уха, в том числе применительно к КИ, описаны хирургические методики проведения КИ при данной патологии. Мировой опыт КИ у лиц с аномалиями развития внутреннего уха насчитывает более 10 лет. В то же время в отечественной литературе отсутствуют работы по данной тематике.
В Санкт-Петербургском НИИ уха, горла, носа и речи впервые в России стала выполняться КИ у лиц, имеющих аномалии развития внутреннего уха. Трехлетний опыт подобных операций, наличие успешных результатов таких вмешательств, а также недостаточное количество литературы по данному вопросу, послужили причиной выполнения данной работы.
Классификация аномалий развития внутреннего уха. Современное состояние вопроса.
С появлением в конце 80-х - начале 90-х г.г. компьютерной томографии (КТ) высокого разрешения и магнитно-резонансной томографии (МРТ) данные методики стали широко применяться для диагностики наследственной тугоухости и глухоты, особенно при определении показаний к КИ. С помощью этих прогрессивных и высокоточных методик были выявлены новые аномалии, которые не укладывались в существовавшие классификации F. Siebenmann [5] и K. Terrahe [7]. В результате чего R.K. Jackler [1, 2] были предложена новая классификация, расширенная и модифицированная N. Marangos [4] и L. Sennaroglu [5]. Однако, следует отметить, что, в частности, МРТ в настоящее время выявляет настолько тонкие детали, что обнаруживаемые мальформации бывает трудно классифицировать [3, 4].
В своей классификации аномалий развития внутреннего уха, основанной на данных обычной рентгенографии и первых данных КТ, R.K. Jackler [1] принимал во внимание отдельное развитие преддверно-полукружной и преддверно-улитковой частей единой системы. Автор предположил, что различные типы аномалий появляются в результате задержки или нарушения развития на определенной стадии последнего. Таким образом, обнаруживаемые типы мальформаций соотносятся с временем нарушения. Позже автор рекомендовал относить комбинированные аномалии к категории А, и предположил связь таких аномалий с наличием расширенного водопровода преддверия (табл.1).
В классификации N. Marangos [3] включены неполное или аберрантное развитие лабиринта (табл. 2, пункт 5).
Таблица 2
Классификация аномалий развития внутреннего уха по N. Marangos
| Категория | Подгруппа |
| А = неполное эмбриональное развитие | 1. Полная аплазия внутреннего уха (аномалия Michel) 2. Общая полость (отоцист) 3. Аплазия/гипоплазия улитки (нормальный «задний» лабиринт) 4. Аплазия/гипоплазия «заднего лабиринта» (нормальная улитка) 5. Гипоплазия всего лабиринта 6. Дисплазия Mondini |
| В = аберрантное эмбриональное развитие | 1. Расширенный водопровод преддверия 2. Узкий внутренний слуховой проход (внутрикостный диаметр менее 2 мм) 3. Длинный поперечный гребень (crista transversa) 4. Внутренний слуховой проход, разделенный на 3 части 5. Неполное кохлеомеатальное разделение (внутреннего слухового прохода и улитки) |
| С = изолированные наследственные аномалии | Х-связанная тугоухость |
| D | Аномалии при наследственных синдромах |
Таким образом, описаны четыре категории (A-D) аномалий развития внутреннего уха. Расширенным водопровод преддверия автор считает, если межкостное расстояние в средней части превышает 2 мм, тогда как другие авторы приводят цифру в 1,5 мм.
L. Sennaroglu [4] дифференцирует 5 основных групп (табл. 3): аномалии развития улитки, преддверия, полукружных каналов, внутреннего слухового прохода и водопровода преддверия или улитки.
Основные группы и конфигурации кохлеовестибулярных аномалий по L. Sennaroglu
| Основные группы | Конфигурация |
| Кохлеарные аномалии | Аномалия Michel / аплазия улитки / общая полость / неполное разделение тип I / гипоплазия улитки / неполное разделение тип II / нормальная улитка |
| Вестибулярные аномалии | Преддверие: отсутствие / гипоплазия / расширение (включая аномалию Michel и общую полость) |
| Аномалии полукружных каналов | Отсутствие / гипоплазия / увеличенные размеры |
| Аномалии внутреннего слухового прохода | Отсутствие / узкий / расширенный |
| Аномалии водопроводов преддверия и улитки | Расширенный / нормальный |
Кохлеарные мальформации (табл. 4) были разделены автором по степени выраженности на шесть категорий в зависимости от времени нарушения нормального хода эмбрионального развития. Эта классификация аномалий развития улитки включает неполное разделение I и II типов.
Таблица 4
Классификация аномалий улитки по времени нарушения внутриутробного развития по L. Sennaroglu
| Кохлеарные мальформации | Описание |
| Аномалия Michel (3-я неделя) | Полное отсутствие кохлеовестибулярных структур, часто - апластичный внутренний слуховой проход, чаще всего - нормальный водопровод преддверия |
| Аплазия улитки (конец 3-ей недели) | Улитка отсутствует, нормальное, расширенное или гипопластическое преддверие, и система полукружных каналов, часто - расширенный внутренний слуховой проход, чаще всего - нормальный водопровод преддверия |
| Общая полость (4-ая неделя) | Улитка и преддверие - единое пространство без внутренней архитектуры, нормальная или деформированная система полукружных каналов, либо ее отсутствие; внутренний слуховой проход чаще расширен, чем сужен; чаще всего - нормальный водопровод преддверия |
| Неполное разделение тип II (5-ая неделя) | Улитка представлена единой полостью без внутренней архитектуры; расширенное преддверие; чаще всего - расширенный внутренний слуховой проход; отсутствующая, расширенная или нормальная система полукружных каналов; нормальный водопровод преддверия |
| Гипоплазия улитки (6-ая неделя) | Четкое разделение кохлеарных и вестибулярных структур, улитка в виде пузырька небольших размеров; отсутствие или гипоплазия преддверия и системы полукружных каналов; суженный или нормальный внутренний слуховой проход; нормальный водопровод преддверия |
| Неполное разделение, тип II (аномалия Мондини) (7-ая неделя) | Улитка в 1,5 завитка, кистозно расширенные средний и апикальный завитки; размеры улитки близки к норме; незначительно расширенное преддверие; нормальная система полукружных каналов, расширенный водопровод преддверия |
Учитывая вышеизложенные современные представления о видах кохлеовестибулярных нарушений, мы используем классификации R.K. Jackler и L. Sennaroglu, как наиболее соответствующие находкам, встречающимся в собственной практике.
Принимая во внимание небольшое число прооперированных пациентов, ниже представлен один случай успешной КИ при аномалии развития внутреннего уха.
Случай из практики.
В СПб НИИ ЛОР в марте 2007 года обратились родители пациентки К., 2005 года рождения с жалобами на отсутствие у ребенка реакции на звуки и отсутствие речи. В ходе обследования был установлен диагноз: Хроническая двухсторонняя сенсоневральная тугоухость IV степени, врожденной этиологии. Вторичное расстройство рецептивной и экспрессивной речи. Последствия перенесенной внутриутробной цитомегаловирусной инфекции, внутриутробного поражения центральной нервной системы. Резидуально-органическое поражение центральной нервной системы. Левосторонний спастический верхний монопарез. Аплазия I пальца левой кисти. Дисплазия тазобедренных суставов. Спастическая кривошея. Тазовая дистопия гипоплазированной правой почки. Задержка психомоторного развития.
По заключению детского психолога - познавательные способности ребенка в пределах возрастной нормы, интеллект сохранен.

При проведении игровой аудиометрии в слуховых аппаратах выявлены реакции на звуки интенсивностью 80-95 дБ в диапазоне частот от 250 до 1000 Гц.
КТ височных костей выявила наличие двухсторонней аномалии развития улитки в виде неполного разделения I типа (табл. 4). При этом данное утверждение верно как для левого, так и для правого уха, несмотря на различную, на первый взгляд, картину (рис.1).
Рис. 1. Данные КТ пациентки К.

Примечание: Так, справа (1) улитка представлена небольшой полостью, максимальный размер которой составляет не более 5 мм, преддверие и полукружные каналы отсутствуют. Слева (2) улитка представлена единой полостью без внутренней архитектуры, отмечается наличие расширенного преддверия (рис. 2, стрелка); расширенная система полукружных каналов (рис. 3, стрелка).
Рис.2. Расширенное преддверие слева

Рис. 3. Расширенная и деформированная система полукружных каналов слева
После обследования пациентке проведена КИ на левом ухе классическим доступом через антромастоидотомию и заднюю тимпанотомию, с введением электрода через кохлеостому. Для операции использовался специальный укороченный электрод (Med-El, Австрия), имеющий рабочую длину активного электрода около 12 мм, специально разработанный для применения в случаях аномалии или оссификации улитки.
Несмотря на сохранные слуховые косточки и сухожилие стременной мышцы, акустические рефлексы со стременной мышцы в ходе операции зафиксированы не были. Однако, при проведении телеметрии нервного ответа, были получены четкие ответы при стимуляции 7 электродов из 12.

Послеоперационная трансорбитальная рентгенография улиток выявила, что активный электрод импланта находится в общей полости (рис. 4, стрелка), приняв форму идеальной окружности.
Рис. 4. Трансорбитальная рентгенография. Укороченный электрод в общей полости.
При контрольном аудиологическом обследовании через год после операции у пациентки обнаружены реакции в свободном звуковом поле на звуки интенсивностью в 15-20 дБ в диапазоне частот от 250 до 4000 Гц. Речь пациентки представлена одно- и двусложными словами («мама», «дай», «пить», «киса» и др.), простой фразой из не более двух одно- или двусложных слов. Учитывая то, что возраст пациентки на момент повторного обследования составлял менее 3 лет, результаты слухоречевой реабилитации в данном случае следует считать отличными.
Современная классификация аномалий развития внутреннего уха не только дает представление о многообразии такой патологии и времени появления дефекта в процессе внутриутробного развития, но и является полезной при определении показаний к проведению кохлеарной имплантации, в процессе выбора тактики для проведения вмешательства. Представленное в работе наблюдение позволяет оценить возможности кохлеарной имплантации, как средства реабилитации, в сложных случаях, расширяет представления о показаниях к проведению имплантации.
Врожденная аномалия внутреннего уха
Локальные пороки развития слуховых косточек и окон лабиринта вызывают у пациента кондуктивную или смешанную тугоухость, причина которой может оставаться невыясненной в любом возрасте. Классическая рентгенография при данной патологии не информативна, методом выбора является КТ.
Локальные пороки развития среднего уха крайне вариабельны и проявляются на КТ фиксацией слуховых косточек к стенкам барабанной полости, гипоплазией молоточка и наковальни, деформацией или истончением длинного отростка наковальни, отсутствием наковальне-стременного сочленения или всех элементов стремени, единственной ножкой стремени, врожденной оссификацией сухожилия стременной мышцы. Часто локальные пороки развития слуховых косточек сочетаются с аномалиями развития окон лабиринта, выявить которые по данным КТ позволяет изменение их размеров и плотности. В выявлении локальных пороков развития среднего уха основное значение имеет детальное знание нормальной КТ-анатомии специалистом, проводящим КТ-исследование.
■ Клинические проявления анкилоза стремени может симулировать аномалия развития дна внутреннего слухового прохода, иначе называемая «Gushers-синдромом. На КТ при этом отмечается расширение внутреннего слухового прохода в области дна, костная стенка между дном и базальным завитком улитки отсутствует, может отсутствовать стенка между дном внутреннего слухового прохода и преддверием Наличие подобных изменений свидетельствует о фистуле между арахноидальными пространствами головного мозга и перилимфатическими пространствами внутреннего уха. Это сопровождается повышением давления в лабиринте и симулирует анкилоз стремени. В этом случае при попытке вмешательства на стремени высока вероятность возникновения «gusher» - обильной ликвореи.
Аномалии развития внутреннего уха проявляются нейросенсорными нарушениями слуха различной степени, вплоть до глухоты.
КТ позволяет диагностировать аномалии развития лабиринта, сопровождающиеся изменением его капсулы, что составляет около 20% всех аномалий развития внутреннего уха.
■ Наиболее частой причиной врожденной сенсоневральной тугоухости является синдром широкого водопровода преддверия.
■ Аномалия типа Мишеля клинически проявляется нейросенсорной глухотой, на КТ - отсутствием структур внутреннего уха при нормально развитом наружном и среднем ухе. Встречается редко.
■ Более частыми аномалиями развития внутреннего уха, обусловливающими нейросенсорную глухоту, являются аномалии типа Мондини. Морфологические и КТ изменения структур внутреннего уха при данной аномалии достаточно разнообразны. Наиболее часто на КТ выявляется неполное разделение завитков улитки в сочетании с их кистозным расширением.
Возможно уменьшение числа завитков улитки. Преддверие и полукружные каналы бывают расширены или диспластичны. Иногда отмечается расширение водопровода преддверия.
■ Общая полость улитки и преддверия проявляется на КТ в виде единой полости округлой или овальной формы, замещающей собой все структуры внутреннего уха. Встречается при нейросенсорной тугоухости и глухоте.
■ Гипоплазия улитки на КТ проявляется уменьшением размеров и числа завитков. Встречается при различных степенях нейросенсорной тугоухости и глухоте.
■ Дисплазия полукружных каналов хорошо выявляется на КТ за счет изменения их размеров и формы. Аплазия полукружных каналов характеризуется отсутствием одного или нескольких полукружных каналов.
■ Стеноз внутреннего слухового прохода, обусловливающий нейросенсорную тугоухость и глухоту, по данным КТ может быть диагностирован в тех случаях, когда его диаметр составляет 1-2 мм.
Обследование оториноларингологического больного [Электронный ресурс]: руководство / Пальчун В. Т., Лучихин Л. А., Магомедов М. М., Зеликович Е. И. - М. : Литтерра, 2014. - (Серия "Практические руководства")."
Гипоплазия левой позвоночной артерии: что это такое, описание симптомов, лечение, прогноз
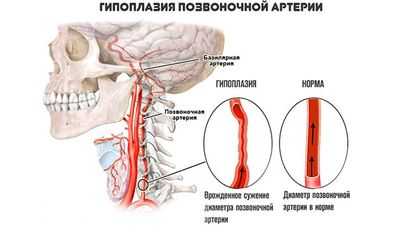
Гипоплазия левой позвоночной артерии - это врожденное недоразвитие сосуда, суть которого - неадекватно малый просвет по сравнению с нормой. Компенсируется ситуация расширением позвоночной артерии с противоположенной стороны.
Общие сведения
Заболевание не сопровождается какими-либо симптомами до определенного момента. Сразу нужно сказать, что право- или левосторонняя локализация — какой-либо роли это не играет. Симптоматика, прогнозы и методы терапии полностью совпадают. Равно как и причины возникновения, этиология. Однако слева дефект встречается почти втрое реже. Клиника отсутствует, пока нет еще большего сужения. На фоне, например, атеросклероза. Симптоматика соответствует общему и очаговому поражению головного мозга. Имеет неврологический характер. Терапия консервативная. По потребности назначается операция. Прогнозы в основном благоприятные. Зависит от течения ситуации.
Патогенез
Гипоплазия позвоночной артерии слева — врожденный порок анатомического развития. Как правило, это результат одного из двух процессов.
Спонтанное нарушение
Сердечнососудистая система формируется в первом триместре. В этот момент на женщине лежит колоссальная ответственность. Любой сбой может сказаться на состоянии будущего плода не известным образом. Патология закладывается именно в этот момент. Дают знать о себе перенесенные и вялотекущие инфекционные патологии, стрессы и физические перегрузки, особенно вредные привычки вроде курения и злоупотребления спиртным. В некоторых ситуациях фактор неочевиден: как мать ведет себя примерно, вынашивает плод, следуя всем рекомендациям.
Однако причина может быть в неблагоприятной экологии. Отсюда прямое влияние токсинов, радиационного фона на организм женщины и будущего плода.
Хромосомные мутации
Они почти не бывают спонтанными. Это результат либо несовместимости, либо влияния ряда факторов. Таких как ионизирующее излучения, поражение вирусами (особой опасностью обладают герпетические агенты, возбудители папилломатоза). Также возможны загрязнения атмосферы, воздействие соединений металлов. В такой ситуации гипоплазия оказывается далеко не «одинокой» проблемой. Параллельно возникает масса нарушений функционального и анатомического плана. Нередко эмбрион оказывается нежизнеспособен. Наступает выкидыш. Возможно и более позднее прерывание беременности.
Приобретенной гипоплазия не бывает. Как правило, просвет позвоночной артерии достаточен для обеспечения адекватного кровотока в церебральных структурах. Потому первые годы жизни, а то долгий период не омрачен плохим самочувствием или нарушениями работы головного мозга. Как только развивается атеросклероз или симптоматическое сужение сосуда, последствия могут быть катастрфоическими. Механизм двигается по типу ишемии вследствие нарушения гемодинамики, кровотока. Суженная артерия не может пропускать достаточное количество жидкой ткани. Страдает затылочная доля, мозжечок и вся экстрапирамидная система. Косвенно и иные области ЦНС.
При незначительном объеме нарушения проблема заметна, есть симптомы. Но критических состояний нет. Постепенно нарастают структурные изменения в мозгу. Расширяются желудочки. В конечном итоге наступает пик. Когда отклонение достигает определенного момента, развивается ишемический инсульт. Острое нарушение кровообращения с отмиранием нервных тканей и формированием стойкого неврологического дефицита. Состояние нередко становится причиной смерти.
Согласно статистике, 75% всех инсультов приходится именно на затылочную долю и мозжечок.
Потому нужно осознавать всю серьезность положения и проходить профилактические осмотры раз в 6 месяцев. По необходимости следовать рекомендациям врача.
Факторы развития патологического процесса всегда врожденные. Человек успевает получить проблемы, еще не родившись. Это может быть вина матери или стечение обстоятельств.
Среди возможных провокаторов:
- Курение в период вынашивания плода. Потребление спиртного в любых, даже самых малых количествах, тем более использование наркотиков.
- Прием препаратов, бесконтрольный или не по схеме.
- Частое нахождение на солнце.
- Физические перегрузки. Будущей матери полезно двигаться, но в меру и с умом.
- Стрессовые ситуации. Приводят к выбросу большого количества кортизола, адреналина. Также катехоламинов. Они могут сказаться на состоянии ребенка негативным образом.
- Влияние экологического фактора. Высокий радиационный фон, магнитное излечение свыше допустимой нормы, загрязненный воздух, вода, насыщенная ионами тяжелых металлов и ядовитых веществ.
- Неправильное питание. Отсутствие витаминов в рационе. Преобладание животного жира, фаст-фуда и различных неестественных добавок.
- Потребление кофеина. На период беременности от него лучше отказаться.
- Остро текущие инфекционные расстройства независимо от локализации. Но в особенности, затрагивающие репродуктивную систему. Также латентные их варианты, носительство.
- Нужно сказать, что ни один из названных факторов не дает стопроцентной гарантии гипоплазии у ребенка. Это всего лишь увеличивает риски. И чем больше таких моментов, тем выше вероятность.
Причины нужно рассматривать в системе.
Характерные симптомы
Симптомы данного недуга очень многообразны и могут значительно различаться у разных пациентов.
Вот несколько групп симптомов:
| Группа симптомов | Описание |
|---|---|
| Вертебральные | Боли в шейном отделе, затылке |
| Локальные | Боли с иррадиацией в голову при пальпации в точке позвоночной артерии - между поперечными отростками 1 и 2 шейных позвонков |
| Симптомы, связанные с ухудшением кровотока в вертебробазилярной системе или с раздражением симпатических волокон нервного сплетения вокруг позвоночной артерии | Повышение артериального давления, головная боль, зрительные расстройства, нарушение слуха, координации, неустойчивая походка, головокружения, нарушение чувствительности |
Характеристика проявлений болезни:
- Боли при патологии могут значительно различаться по интенсивности и другим характеристикам.
- Нередко пациенты ощущают пульсирующую или простреливающую боль с распространением от шеи и затылка до височно-лобных областей.
- Боли усиливаются при поворотах головы, по ночам и после пробуждения.
- Часто гипоплазия проявляется головокружениями, ощущением дезориентации, искажением восприятия положения тела в пространстве. Такие эпизоды нередко бывают связаны с наклонами головы, резкими движениями. Они могут приводить к пошатыванию или даже падению.
- Резкие приступы головокружения иногда сопровождаются потерей сознания, обмороками.
Кроме болевого синдрома при патологии могут возникать следующие нарушения:
- ухудшение зрения, боли в глазах, двоение в глазах, ощущение песка или мелькание мушек;
- ухудшение слуха, шум в ушах, нейросенсорная тугоухость, вестибулярные нарушения;
- проблемы со стороны сердечно-сосудистой системы;
- изменчивость настроения, угнетенное состояние;
- утомляемость, слабость;
- нарушение сна;
- метеочувствительность.
Артериальная гипертензия, приступы стенокардии не всегда являются прямым следствием аномалии позвоночных сосудов. Обычно сочетание кардиологической патологии с гипоплазией приводит к усугублению течения заболевания. При этом сниженный приток крови в вертебробазилярном бассейне провоцирует эпизоды ишемии миокарда и рост артериального давления. Гипоплазия правой позвоночной артерии повышает риск развития мозгового инсульта из-за нарушения кровотока в вертебробазилярной системе и за счет поражения сосудистой стенки в случае развития атеросклероза.
Проводится под контролем невролога, при необходимости привлекается профильный хирург. Обследование довольно простое, дает качественные результаты сразу, не считая сложных ситуаций. Среди мероприятий:
- Устный опрос пациента. Чтобы зафиксировать жалобы, составить перечень симптомов и выдвинуть гипотезы.
- Сбор анамнеза. Особенно врачей интересует течение беременности у матери, если такие данные имеются. В меньшей степени образ жизни, привычки, наследственный фактор.
- Допплерография сосудов шеи, головного мозга. Также дуплексное сканирование. Исследования, направленные на визуализацию тканей, оценку скорости кровотока и его качества. Определение нарушений, тяжести таковых, локализации. Возможно проведение с функциональными тестами. Поворотами головы и т.д. Это дает более полную картину.
- Ангиография. По необходимости. Для визуализации сосудов.
- Тот же эффект достигается посредством МРТ, только степень детализации в разы выше. Назначается в спорных случаях.
- Анализ крови общий и биохимия с расширенной картиной по липидному спектру. В рамках диагностики атеросклероза. Позволяет обнаружить избыток холестерина и других жирных соединений. Которые могут стать виновником болезни.
Этого достаточно. По необходимости показаны консультации прочих специалистов, но это уже частные предполагаемые случаи. Другие сценарии маловероятны.
Особенности лечения
В случае с гипоплазией сосудов полное излечение заболевания невозможно. Даже после реконструктивной операции может быть достигнута только временная компенсация местного кровотока.
Консервативная терапия
Консервативное лечение включает прием лекарственных препаратов, физиотерапевтические методы, лечебную физкультуру, иглорефлексотерапию. Для улучшения кровоснабжения мозга используют несколько групп лекарственных средств:
- Сосудорасширяющие средства (кавинтон, актовегин, цераксон).
- Нейропротекторы и ноотропы (пирацетам, глицин, пикамилон, мексидол), улучшающие обменные процессы в мозговой ткани.
- Бетагистин, эффективный при наличии головокружений.
- Антигипертензивные средства необходимы в случае повышения артериального давления: антагонисты кальция (амлодипин), бета-адреноблокаторы (бисопролол), ингибиторы АПФ - ангиотензинпревращающего фермента (лизиноприл).
- Профилактику образования тромбов осуществляют с помощью антиагрегантов (аспирин, пентоксифиллин, клопидогрель).
Из физиотерапевтических методов могут применяться:
- диадинамические токи;
- магнитотерапия;
- электрофорез с препаратами, обладающими сосудорасширяющим, обезболивающим действием.
- процедура магнитотерапии.
Одних таблеток мало. Важно изменить и образ жизни:
- Минимум животного жира, простых углеводов. Больше растительной пищи.
- Ограничение соли (до 7 граммов) и сахара.
- Адекватная физическая активность. В рамках дозволенного. Характер лучше уточнить у врача.
- Отказ от курения, спиртного.
- Адекватный сон. Не менее 8 часов за ночь.
- Избегание стрессов. Нервных перегрузок.
- Также не стоит резко поворачивать голову, изнурять себя физически.
Хирургическое лечение
Хирургическое вмешательство может осуществляться открытым способом или с помощью эндоваскулярного метода (через небольшие отверстия, без крупных разрезов).
Для восстановления кровотока применяют:
- Стентирование, при котором в место сужения сосуда вводят стент - каркас для расширения суженного участка. Такие стенты могут быть пропитаны лекарственными средствами.
- Ангиопластику, при которой в зону сужения вводят баллончик, который накачивают воздухом для расширения сосуда. Ангиопластика и стентирование могут дополнять друг друга.
- В тяжелых ситуациях проводят более сложную реконструктивную операцию: удаление деформированного участка и протезирование с помощью собственной вены пациента.
К сожалению, «традиционные» методы это все, чем официальная медицина может помочь пациенту. Однако, так называемые «центры альтернативной медицины», готовы порадовать пациента разнообразными процедурами. Здесь вам предложат в качестве «новой» терапии иглоукалывание, массаж, различные комплексы упражнений. Если вы решили опробовать новые методики, посоветуйтесь с лечащим врачом.
Последствия
Малый диаметр позвоночной артерии опасен только при сочетании с другими изменениями сосудов. В этих случаях может нарушаться питание всего головного мозга. Наиболее часто встречаются следующие сопутствующие состояния:
- атеросклероз сонных и позвоночных артерий;
- гипертоническая болезнь;
- незамкнутый Виллизиев круг (врожденная аномалия строения).
Все эти изменения сами по себе приводят к изменению кровообращения головного мозга и увеличивают риск инсульта. Сочетание с гипоплазией позвоночной артерии дополнительно повышает этот риск.
Основное последствие гипоплазии — инсульт. Без терапии при отрицательном сценарии его не избежать. Также возможна сосудистая деменция (слабоумие), падение качества жизни. В конечном итоге — инвалидность.
Гипоплазия позвоночной артерии с лева — результат врожденной аномалии. Это порок. Однако с ним можно долго и качественно жить с незначительными ограничениями. Важно своевременно обратиться к квалифицированному врачу и довериться ему.
Прогноз при патологии гипоплазия правой позвоночной артерии зависит от степени недоразвития, компенсаторных механизмов организма, сопутствующих патологий. При отсутствии симптомов ухудшения мозгового кровотока или минимальных проявлениях патологии прогноз можно считать условно благоприятным.
Гипоплазию относят к предрасполагающим факторам развития инсульта. Согласно статистике, 70% преходящих нарушений мозгового кровообращения и 30% инсультов связаны с нарушением кровотока в вертебробазилярной системе. Поэтому обнаружение аномалии требует принятия активных профилактических мер, особенно при наличии других факторов риска.
Наличие выраженных проявлений вертебробазилярной недостаточности значительно ухудшает прогноз. При недостаточной эффективности консервативной терапии улучшить ситуацию может только хирургическое лечение. Хорошие результаты получают при использовании эндоваскулярного метода, который может осуществляться даже у пациентов высокого «хирургического риска».
Профилактика
Так как точные причины заболевания пока что не выяснены, предупредить его практически невозможно. Чтобы снизить риск развития гипоплазии позвоночных артерий у плода, женщинам рекомендуется еще на стадии планирования беременности пройти все исследования (в частности, анализ на TORCH-инфекции) и при необходимости получить адекватное лечение.
В период вынашивания ребенка будущей матери следует отказаться от вредных привычек, вести здоровый образ жизни и по возможности устранить из своей жизни негативные факторы, которые могут оказать влияние на развитие эмбриона.
Гипоплазия позвоночных артерий - не смертельный приговор. Примерно 10% населения Земли живут долгие годы, даже не догадываясь о наличии этой патологии. Риск развития осложнений увеличивается только к старости, но при своевременном лечении, профилактике и соответствующем отношении к своему здоровью их вполне можно избежать.
Читайте также:
- Методы регистрации мозгового кровотока. Церебральная оптическая оксиметрия
- Обзор операций для лечения ГЭРБ (гастроэзофагеальной рефлюксной болезни)
- Общие сведения об осложнениях родов и родоразрешения
- Мужское бесплодие: причины, симптомы и лечение
- Жилищный вопрос при шизофрении. Шизофрения и трудоустройство
