КТ, МРТ при аденокистозном раке носа и околоносовых пазух
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Если перед вам стоит вопрос, что лучше сделать, МРТ или КТ носа, то нужно в деталях разобраться, в чем основная разница между этими видами томографии. Для начала нужно понимать, что как при КТ пазух носа, так и при МРТ носа врач получит трехмерное изображение, но на магнитно-резонансном томографе изображения получаются за счет воздействия магнитных волн, а при компьютерной томографии на ткани идет воздействие рентгеновских лучей - то есть, облучение, причем гораздо более сильное, чем при обычном рентгене (до 10 мЗв). Однако, одно-два КТ обследования в год особого вреда здоровью человеку не принесут. МР исследование пазух носа обычно назначают при диагностике мягких тканей самих пазух и при поиске каких-то опухолей, а вот КТ лучше показывает костные ткани, особенно носовую и лицевую кость.
Если перед вам стоит вопрос, что лучше сделать, МРТ или КТ носа, то нужно в деталях разобраться, в чем основная разница между этими видами томографии. Для начала нужно понимать, что как при КТ пазух носа, так и при МРТ носа врач получит трехмерное изображение, но на магнитно-резонансном томографе изображения получаются за счет воздействия магнитных волн, а при компьютерной томографии на ткани идет воздействие рентгеновских лучей - то есть, облучение, причем гораздо более сильное, чем при обычном рентгене (до 17мЗв). Однако, одно-два КТ обследования в год особого вреда здоровью человеку не принесут. МР исследование пазух носа обычно назначают при диагностике мягких тканей самих пазух и при поиске каких-то опухолей, а вот КТ лучше показывает костные ткани, особенно носовую и лицевую кость.
Виды диагностики носовых пазух
Для диагностики состояния носа в современной медицине активно применяется
- рентгенография
- компьютерной томографии (КТ)
- магнитно-резонансной томографии (МРТ).
Классическое рентгенологическое исследование используется преимущественно для оценки лицевого скелета и придаточных пазух носа. Компьютерная томография (КТ) носа позволяет получить четкое изображение костных тканей и мягкотканных образований. Это дает возможность судить о состоянии жевательных мышц, расположенных в области крылонебной и подвисочной ямок, мышц глаза, зрительного нерва. Магнитно-резонансная томография (МРТ) носовых пазух имеет более высокое контрастное разрешение при исследовании мягкотканных образований, может быть выполнена в любой плоскости без перемены положения пациента. Она не связана с ионизирующим излучением, а магнитные поля используемой в МРТ напряженности не оказывают вредного воздействия на организм.
Отличия КТ пазух носа
КТ носа позволяет оценить носовую кость и хрящи в трех проекциях - коронарной, аксиальной и сагиттальной. Врач можно выполнить трехмерную реконструкцию костей лицевого скелета для того, чтобы понять, если у больного переломы, травмы, врожденные аномалии носовой перегородки, костные наросты и деформации. Основным показанием для применения данного вида томографии будут любые костные повреждения носа.
Особое преимущество компьютерной томографии - это ее скорость. Процедура происходит буквально в течение 5-7 минут и не требуют специальной подготовки. К диагностическим недостатком КТ относится ее неспособность визуализировать содержимое околоносовых пазух. Для этого требуется применение МРТ носа.
Отличия МРТ околоносовых пазух
МРТ или магнитно-резонансная томография изначально называлась ядерно-магнитно-резонансная томография. Все, что связывает МР томографию со словом ядерный, это то, что волны магнита томографа воздействует на ядра атомов водорода в организме, возбуждая молекулы и выстраивая их таким образом, чтобы компьютер мог получить сигналы и транслировать их в объемные изображения того, что находится внутри человека.
Поскольку в основе физики МРТ лежит магнитное поле, а не рентген лучи, в ходе такой диагностики нет никакого рентгеновского облучения, и нет каких-то ограничений по количеству магнитно-резонансных исследований в год. Если врач назначил вам сделать МРТ головного мозга и МРТ околоносовых пазух за один раз, этого не нужно бояться. МР сканирование не причинит никакого вреда вашему здоровью.
Если КТ носовых пазух хорошо показывает кости, то МРТ лучше визуализирует лобные, клиновидные, верхнечелюстные пазухи, решетчатый лабиринт, слизистую оболочку. С помощью МР диагностики врачи могут увидеть признаки таких заболеваний, как:
- , гайморит
- полип
- склерома
- киста, опухоль.
Противопоказания КТ и МРТ носовых пазух
У КТ практически нет противопоказаний - только беременность и ранний возраст ребенка (до 5 лет). Прямым противопоказанием к МР томографии является наличие кардиостимуляторов и металлических имплантов в теле. Можно проводить исследования с ними, но только в случае, если они созданы из немагнитных материалов, например, титан или специальный медицинский пластик. Информация о совместимости импланта с МРТ всегда будет указана в паспорте данного изделия или в выписке после операции. С брекетами МРТ исследование пазух носа делать можно точно также, как и с зубными имплантами, но возможный засвет от металла будет мешать получению качественного изображения.
| МРТ пазух носа | КТ носа |
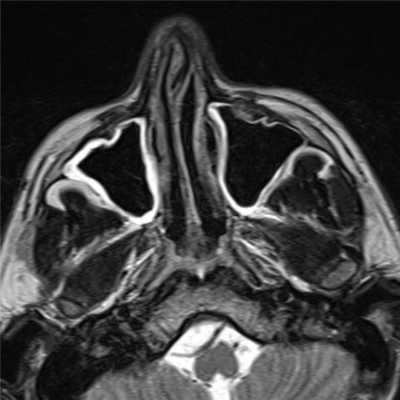 |
КТ или МРТ пазух носа - что лучше?
КТ или МРТ пазух носа - что лучше выбрать, зависит от нескольких факторов:
- целей обследования
- изначального диагноза
- состояния здоровья пациента.
Если основная цель диагностики - посмотреть костные структуры носа, то следует выбирать КТ носовых пазух. Однако, при подозрениях на новообразования в околоносовых пазухах и воспалительный процесс более информативной будем МРТ пазух носа. Для уточнения местной распространенности злокачественной опухоли в полость верхнечелюстной пазухи, на орбиты и полость носа, возможно применение как КТ так и МРТ. Четко судить о поражении костных структур - твердого неба и альвеолярного отростка верхней челюсти возможно только по данным КТ. Выявление опухолевых масс на фоне мягкотканных структур -крылонёбной и подвисочной ямок, жевательных мышц и мягких тканей щеки, а также распространении опухолевых масс на лобную и основную пазухи решетчатый лабиринт и интракраниально, требует выполнения МРТ. В дифференциальной диагностике послеоперационных или постлучевых изменений с рецидивом или продолженным ростом опухоли необходимо проведение МРТ. Чувствительность МРТ пазух носа (98%) выше, нежели КТ пазух носа (76%) в дифференциальной диагностике. С точки зрения безопасности, если у пациента в теле есть металл, и он не совместим с МР томографом, лучше сделать компьютерную томографию, а вот беременным женщинам и маленьким детям следует по возможности выбирать только МР диагностику, чтобы избежать риска облучения и возникновения рака у ребенка.
Рак полости носа и околоносовых пазух
Рак полости носа и околоносовых пазух - злокачественные опухоли, поражающие носовую полость, верхнечелюстные, лобные, решетчатую или клиновидную придаточные пазухи. Проявляется ощущением давления, затруднением носового дыхания, выделениями из носа и носовыми кровотечениями. В ряде случаев отмечаются онемение и ощущение мурашек на коже лица, экзофтальм, лицевые деформации и выпадение зубов. Диагноз рака околоносовых пазух и носовой полости устанавливается с учетом анамнеза, данных внешнего осмотра, риноскопии, рентгенографии, КТ, МРТ и результатов биопсии. Лечение оперативное в сочетании с предоперационной радиотерапией и химиотерапией.

Общие сведения
Рак полости носа и околоносовых пазух - новообразования эпителиального происхождения, локализующиеся в носовой полости и придаточных синусах. Составляют 1,5% от общего количества онкологических заболеваний. Обычно поражают людей старше 40 лет. Мужчины болеют чаще женщин. Рак околоносовых пазух в 75% случаев возникает в зоне верхнечелюстного синуса, в 10-15% - в носовой полости и основной (решетчатой) пазухе, в 1-2% - в зоне клиновидного и лобного синусов. Рак полости носа и придаточных синусов распространяется на близлежащие ткани, включая костные структуры, метастазирует в регионарные лимфоузлы, но очень редко дает отдаленные метастазы. Лечение осуществляют специалисты в сфере онкологии, отоларингологии и челюстно-лицевой хирургии.

Причины
Причина рака полости носа пока не выяснена, но установлены три группы факторов, способствующих развитию данной патологии: профессиональные вредности, хронические воспалительные процессы и вредные привычки. Риск развития рака околоносовых пазух и носовой полости повышается при постоянном контакте с вредными веществами, вдыхаемыми в процессе выполнения профессиональных обязанностей. Наибольшая вероятность возникновения онкологических поражений наблюдается у пациентов, занимающихся деревообработкой, обработкой кожи и производством никеля. Особенно значим контакт с химическими соединениями, используемыми при производстве мебели. По статистике, у краснодеревщиков рак полости носа и придаточных пазух становится причиной гибели в 6,6 раз чаще, чем в среднем по популяции.
Большую роль в развитии рака околоносовых пазух и полости носа играет курение. Некоторые специалисты в числе факторов риска указывают употребление алкоголя. Вероятность развития этой группы заболеваний увеличивается при хроническом рините, риносинусите, гайморите (воспалении надчелюстных пазух), фронтите (воспалении лобных пазух), сфеноидите (воспалении клиновидной пазухи) и этмоидите (воспалении решетчатого лабиринта). Имеет значение национальность пациентов - рак околоносовых пазух и носовой полости чаще выявляется у жителей Китая и Средней Азии.
Классификация
В связи с особенностями локализации выделяют пять видов данной патологии: рак полости носа и четыре типа рака околоносовых пазух: верхнечелюстной, фронтальной, основной и решетчатой. С учетом особенностей гистологического строения различают семь разновидностей опухоли: плоскоклеточный, переходноклеточный, мукоэпидермоидный, аденокистозный и недифференцированный рак, аденокарцинома и прочие виды рака.
При определении прогноза и тактики лечения используют сложную классификацию TNM, в которой отражены особенности каждой стадии рака околоносовых пазух (прорастание тканей, уровень поражения тех или иных близлежащих органов) с учетом локализации. В клинической практике нередко пользуются упрощенной классификацией:
- 1 стадия - рак полости носа и околоносовых пазух не распространяется на костные структуры, регионарные лимфоузлы не задействованы.
- 2 стадия - новообразование распространяется на костные стенки, но не выходит за пределы пазухи, лимфоузлы интактны.
- 3 стадия - рак околоносовых пазух и носовой полости разрушает кость и прорастает в соседние полости, есть метастазы в регионарных лимфоузлах.
- 4 стадия - опухоль прорастает скуловые кости, нижнюю челюсть и кожу лица. Регионарные лимфоузлы теряют подвижность, спаиваются с окружающими тканями с образованием инфильтратов или распадом.
Из-за редкого отдаленного метастазирования в этой классификации не отражен вариант рака околоносовых пазух с гематогенными метастазами.
Симптомы рака полости носа
Симптомы этой группы болезней отличаются большим разнообразием. Картина заболевания определяется локализацией, размером и видом новообразования. На начальных стадиях обычно наблюдается бессимптомное течение или скудные проявления, напоминающие хронический ринит либо синусит. Пациенты с раком околоносовых пазух предъявляют жалобы на боль в зоне придаточных пазух, головную боль, заложенность носа и носовые выделения. Некоторые больные отмечают снижение обоняния. Иногда первым признаком болезни становится увеличение регионарных лимфоузлов.
Остальные проявления обусловлены локализацией рака полости носа и околоносовых пазух и повреждением близлежащих анатомических структур. При опухолях внутренних отделов гайморовой пазухи наблюдаются боль в верхней челюсти, отдающая в ухо либо висок, сильная головная боль, выделения и кровотечения из соответствующей половины носа. При новообразованиях в задненаружном отделе верхнечелюстного синуса возможны затруднения при приеме пищи, вызванные прорастанием рака околоносовой пазухи в жевательные мышцы.
Опухоли передненижнего отдела гайморовой пазухи могут распространяться на верхнюю челюсть и твердое небо, вызывая интенсивную зубную боль, потерю зубов и образование язв на деснах. При прорастании таких новообразований в жевательные мышцы и височно-нижнечелюстной сустав выявляются затруднения при попытке открыть рот. При поражении мягких тканей лица отмечаются лицевые деформации. Отек век, слезотечение, сужение глаза или экзофтальм характерны для рака околоносовой пазухи, локализующегося в верхней части задневнутренней зоны верхнечелюстного синуса. Рак лобных пазух проявляется резко выраженными болями в области лба, отеком век, смещением глаза и деформацией лица.
Диагностика
Диагноз рака околоносовых пазух и полости носа основывается на жалобах, данных анамнеза, результатах осмотра и дополнительных исследований. При сборе анамнеза отоларинголог выясняет наличие вредных привычек, профессиональных вредностей и хронических воспалительных заболеваний. При внешнем осмотре врач обращает внимание на деформации лица, состояние век, наличие одностороннего экзофтальма, возможность свободных движений нижней челюстью и т. д.
Рак полости носа обнаруживаются при проведении риноскопии. Фарингоскопия позволяет выявлять вторичные изменения, обусловленные прорастанием рака околоносовых пазух в ротовую полость и полость носоглотки. Наряду с фарингоскопией осуществляют фиброскопию, в процессе которой специалист изучает поверхность носоглотки и берет с измененного участка образец ткани для гистологического исследования. При расположении опухоли в придаточном синусе врач выполняет пункцию с забором материала.
Всех пациентов с подозрением на рак полости носа и придаточных пазух направляют на обзорную рентгенографию соответствующей области. При возможности проводят рентгенографию с использованием контрастного вещества, КТ и МРТ. При подозрении на прорастание рака околоносовых пазух в полость черепа назначают рентгенографию черепа. В некоторых случаях осуществляют диагностическую гайморотомию. Для выявления гематогенных метастазов выполняют рентгенографию грудной клетки и УЗИ брюшной полости.
Лечение
Лечебная тактика при раке околоносовых пазух и носовой полости определяется индивидуально с учетом локализации, размера, гистологического типа и распространенности новообразования. Как правило, используют комбинированную терапию, включающую в себя хирургическое вмешательство, химиотерапию и радиотерапию. В предоперационном периоде пациентам с раком полости носа и околоносовых синусов назначают дистанционную телегамматерапию и химиотерапию. Операцию проводят через 3 недели после окончания химио- и радиотерапии.
Объем хирургического вмешательства зависит от вовлечения различных органов и анатомических структур. В ряде случаев при раке околоносовых пазух приходится выполнять экзентерацию глазницы, удаление верхней челюсти и другие травматичные операции. При прорастании новообразования в полость черепа к участию в оперативном лечении привлекают нейрохирурга. В послеоперационном периоде назначают антибиотики и сосудосуживающие средства, проводят радио- и химиотерапию. При серьезных косметических дефектах осуществляют пластические операции в отдаленном периоде. При распространенном и рецидивирующем раке полости носа и синусов лечение консервативное.
Прогноз
Прогноз при раке околоносовых пазух и носовой полости в первую очередь зависит от стадии заболевания. На 1-2 стадии средняя пятилетняя выживаемость после хирургического удаления новообразования составляет 75%. Применение комбинированной терапии позволяет повысить этот показатель до 83-84%. На 3-4 стадиях выживаемость резко снижается. При метастазах в регионарных лимфатических узлах до 5 лет с момента постановки диагноза удается дожить всего 37% пациентов, получавших комбинированную терапию. При использовании только лучевой терапии или только оперативного вмешательства пятилетняя выживаемость на этой стадии по различным данным колеблется от 18 до 35%. Трехлетняя выживаемость на 4 стадии составляет чуть более 30%.
Кисты околоносовых пазух
Кисты околоносовых пазух - доброкачественные образования, расположенные в полостях верхнечелюстных, лобных, решетчатых или клиновидных пазух и представляющие собой тонкостенный мешок, заполненный жидкостью. Ведущие клинические проявления включают в себя головную боль, чувство тяжести в участке поражения, слизистые или гнойные носовые выделения. В запущенных случаях возникает деформация носовой полости. Диагностика базируется на результатах физикального обследования, риноскопии, мезофарингоскопии, диагностической пункции, рентгенографии, КТ и МРТ. Основное лечение - хирургическое.

Кисты околоносовых пазух - самое распространенное негнойное заболевание этих анатомических областей. Согласно статистическим данным, они наблюдаются примерно у 10% населения, из них у 5-8% протекают бессимптомно на протяжении всей жизни. Чаще всего как сами образования, так и их клинические проявления возникают у людей в возрасте от 12 до 21 года, реже - у представителей средней возрастной группы. Коэффициент заболеваемости у мужчин и женщин составляет 2:1. В 80% случаев кисты выявляются в верхнечелюстной пазухе, значительно реже - в лобных и клиновидных синусах.
Причины кист околоносовых пазух
Кисты придаточных синусов чаще всего являются результатом воспалительных изменений слизистых оболочек. Зачастую их формирование обусловлено хроническими заболеваниями, при которых не происходит регенерации нормальных тканей, не восстанавливается проходимость выводящих протоков слизистых желез. Это гаймориты, фронтиты, этмоидиты и сфеноидиты бактериального или аллергического происхождения. В роли способствующих факторов выступают аномалии носовой полости (искривление носовой перегородки, гипоплазии носовых раковин), хронические риниты. Одонтогенные кисты развиваются на фоне стоматологических патологий - пороков развития молочных зубов или запущенного кариозного процесса.
Патогенез
Ретенционные кисты образуются из желез, находящихся в слизистой оболочке синуса, при нарушении оттока их секрета. Это происходит на фоне воспалительных реакций в результате закупорки некротизированными массами просвета выводящего протока, растяжения его проксимальной части и тканей самой железы. Иногда формированию кист предшествует сдавливание вышеупомянутых структур соединительной тканью. Радикулярные одонтогенные кисты гайморовых пазух являются результатом некротических изменений и эпителиальных гранулем апикальной части зуба, пораженного кариесом, в сочетании с атрофией костной ткани верхней челюсти. Фолликулярные зубные кисты возникают из ретинированного зубного зачатка и при воспалительных поражениях молочных зубов. Врожденные кисты появляются на фоне аномалий развития потоков слизистых желез, непосредственно железистой ткани или прилегающих структур.
Все кисты придаточных носовых пазух классифицируются по происхождению и вторичным патологическим изменениям в синусе. Такое разделение обусловлено особенностями лечебного подхода к каждой из выделенных форм, необходимостью решения вопроса о проведении хирургического вмешательства и объеме операции. На основании морфологических характеристик и механизма возникновения принято различать следующие формы кист:
- Ретенционные или истинные. Представляют собой образования из соединительной ткани и коллагеновых волокон, выстеленные цилиндрическим мерцательным эпителием изнутри и снаружи. Для них характерна плазмоцитарная инфильтрация стенок.
- Ложные или кистоподобные образования. В отличие от истинных кист не имеют внутренней эпителиальной выстилки, располагаются в толще слизистой оболочки пазухи. Зачастую провоцируются аллергическими заболеваниями.
- Одонтогенные. К ним относятся два подвида: радикулярные (околокорневые) и фолликулярные. Первые образуются на фоне поражения верхушки корня кариозного зуба, вторые растут из зубного фолликула.
- Врожденные. Этот вариант кист обусловлен пороками развития, деформациями верхней челюсти, лобной, клиновидной или решетчатой костей, аномалиями слизистых оболочек придаточных пазух, которые способствуют формированию кистозных полостей.
Симптомы кист околоносовых пазух
Длительное время образования могут никак не проявляться. Первыми симптомами обычно становятся дискомфорт, тупые непостоянные головные боли с эпицентром в лобной области или зоне проекции верхнечелюстного синуса. При локализации кист в клиновидной пазухе болевой синдром приобретает опоясывающий характер. Возникают рецидивирующие синуситы, продолжительные слизистые выделения из носа, количество которых может меняться при изменении угла наклона головы. Часто отмечается постоянное или перемежающееся чувство заложенности носа. На фоне ОРВИ, бактериальных заболеваний носа и носоглотки имеющиеся проявления усиливаются. Обострения симптоматики также провоцируются резкими колебаниями атмосферного давления - подъемом на большую высоту или погружением под воду.
Кисты больших размеров способны приводить к истончению и деструкции стенок придаточных пазух. Клинически это сопровождается усилением болевых ощущений в области пораженного синуса, симптомами раздражения тройничного нерва, обильным слезотечением, реже - видимой деформацией верхней челюсти или лобной кости. Массивные одонтогенные кисты проявляются ощущением тяжести и напряженности, «хрустом пергамента», общей припухлостью при пальпации щеки со стороны поражения, «герберовским валиком» - выпячиванием дна носовой полости. В запущенных ситуациях визуально определяется выпирание передней стенки гайморовой пазухи.
Осложнения
Осложнения заболевания связаны с ухудшением дренажа пазухи и разрушением ее костных стенок. Нарушение оттока приводит к хроническим синуситам, нагноению содержимого кист. В дальнейшем полость синуса растягивается вследствие заполнения слизистым, гнойным, серозным содержимым или воздухом - формируется мукоцеле, пиоцеле, гидроцеле или пневмоцеле. Разросшиеся кистозные структуры становятся причиной асимметрии лица, опускания твердого неба и образования свищей. Постоянные слизистые выделения способствуют формированию хронических ринитов, назофарингитов, ларингитов и воспалительных поражений других нижерасположенных анатомических структур дыхательной системы.
Постановка диагноза кисты параназальных синусов основывается на комплексном анализе жалоб больного, результатов физикального обследования и вспомогательных исследований. Довольно часто подобные образования становятся случайной находкой во время профилактических осмотров, в ходе диагностики других патологий или при подготовке к постановке зубных протезов. Информативны следующие диагностические методы:
- Передняя и задняя риноскопия. При визуальном осмотре носовых ходов отоларинголог может выявить умеренное количество патологических выделений, после эвакуации которых обнаруживается отечность и покраснение слизистых оболочек, белесовато-синюшный цвет носовых раковин.
- Мезофарингоскопия. При осмотре задней стенки глотки определяется стекание патологических масс слизистого или слизисто-гнойного характера. Возможна незначительная или умеренная гиперемия слизистой оболочки. При смене положения головы количество выделений меняется.
- Рентгенография околоносовых пазух. Позволяет визуализировать кистозные образования в виде округлой тени внутри пневматизированной полости синуса. Для максимальной информативности снимки выполняются в двух проекциях. При необходимости исследование проводится с контрастным усилением.
- КТ иМРТ придаточных пазух. При недостаточной информативности рентгенологической диагностики показана КТ лицевого скелета. Она дает возможность уточнить локализацию кисты, размеры ее полости. При наличии признаков сопутствующего поражения мягких тканей или развития осложнений используется магнитно-резонансная томография.
- Диагностическая пункция. При аспирации содержимого кистозной полости удается получить желтоватую или бурую жидкость, которая относительно быстро кристаллизируется. При ее цитологическом исследовании определяется альбумин, кристаллы холестерина, муцин, щелочной альбуминат, окись железа.
Лечение кист околоносовых пазух
Лечение заболевание исключительно хирургическое, проводится только при наличии клинической симптоматики, высоком риске развития осложнений, прогностически неблагоприятных результатах рентгенографии или компьютерной томографии. В современной отоларингологической практике используется два основных метода удаления кист придаточных синусов:
- Классический. Для получения доступа к пазухе разрез выполняется по слизистой оболочке под верхней губой. Вскрывается наружная стенка синуса, через сформированное отверстие удаляется кистозное образование. Недостаток этого варианта лечения - заращение костного дефекта рубцовой тканью, что ухудшает нормальные функции пазухи.
- Эндоскопический. При этом вмешательстве специальный эндоскопический инструментарий вводится через носовую полость и естественные отверстия синусов. Удаление патологического образования проводится без разрезов, время пребывания в стационаре ограничивается несколькими днями.
При необходимости оперативное лечение дополняется симптоматической фармакотерапией. В зависимости от клинических проявлений заболевания и жалоб пациента могут использоваться обезболивающие и антигистаминные препараты, сосудосуживающие носовые капли и др. При подозрении на присоединение бактериальной флоры показана антибиотикотерапия, подобранная в соответствии с результатами микробиологического исследования гнойных выделений.
Прогноз и профилактика
Прогноз для жизни и здоровья при кистах околоносовых пазух благоприятный. При современной диагностике и правильном лечении наступает полное выздоровление. Рецидивы нехарактерны. В тяжелых запущенных случаях возможно развитие склонности к рецидивирующим и хроническим синуситам. Специфической профилактики в отношении патологии не разработано. Общие превентивные меры включают раннюю диагностику и лечение воспалительных или аллергических болезней носовой полости и придаточных пазух, соответствующую терапию стоматологических заболеваний, коррекцию аномалий развития носоглотки и верхней челюсти.
Злокачественные опухоли полости носа и придаточных пазух
Рак полости носа и придаточных пазух - злокачественная опухоль чаще эпителиального характера, поражающая верхние дыхательные пути до носоглотки, а так же гайморовой, лобной, основной пазух и клетки решетчатого лабиринта.
Злокачественные опухоли полости носа и придаточных пазух

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Основными симптомами заболевания являются: затруднение дыхания носом, гнойные выделения из носа, боли в зубах, смещение глазного яблока, деформация лица и твердого нёба.
Опухоли полости носа. В полости носа наблюдаются как первичные, так и вторичные новообразования (прорастающие из окружающих полостей). Несмотря на доступность осмотру, большинство больных поступают на лечение с распространенными процессами, т.к. длительно лечатся по поводу хронических заболеваний.
Опухоли верхнечелюстной пазухи. От момента начала заболевания до появления первых признаков опухоли этой локализации проходит от 6 до 10 месяцев. Большое значение при этом имеет исходное место роста опухоли в пазухе: верхняя, нижняя, медиальная и другие стенки. Позднее всех появляются жалобы при опухолях, расположенных на задней стенке пазухи, т.к. они прорастают в крылонёбную ямку.
Опухоли решетчатого лабиринта. Изолированные поражения решетчатой пазухи наблюдаются редко (8-10%), обычно опухоли диагностируются уже при прорастании в окружающие образования. При этом чаще поражаются полость носа, верхнечелюстная пазуха, орбита, основная пазуха, носоглотка.
Основными первыми жалобами больных являются затруднение дыхания носом, гнойные выделения, припухлость в области внутреннего угла орбиты, экзофтальм.
Опухоли лобных пазух встречаются редко. Наиболее ранними проявлениями могут быть припухлость тканей лобной области или верхневнутренней стенки орбиты, экзофтальм. Эти опухоли обычно диагностируют как гнойный фронтит. Ошибка обнаруживается во время операции по поводу фронтита.
Опухоли основной пазухи. Обычно эта пазуха поражается вторично. При первичном поражении больные жалуются на тупые головные боли в затылке, что характерно для гипертонии. Диагностируют эти заболевания поздно, когда опухоли прорастают в носоглотку или основание черепа и приводят к поражению отводящего нерва, птозу, диплопии и др.
Т2 - опухоль, эрозирующая или разрушающая внутренние структуры, включая твердое нёбо и/или средний носовой ход.
Т3 - опухоль распространяется на любую из следующих структур: подкожная клетчатка щеки, задняя стенка гайморовой пазухи, нижняя или медиальная стенка орбиты, клетки решетчатой кости, крылонёбная ямка.
Т4а - опухоль распространяется на любую из следующих структур: передние отделы орбиты, кожу щеки, крыловидные пластинки, подвисочную ямку. Решетчатую пластинку, основную или лобные пазухи.
Т4b - опухоль распространяется на любую из следующих структур: верхушку глазницы, твердую мозговую оболочку, мозг, среднюю черепную ямку, черепные нервы, кроме места разделения тройничного нерва V2, носоглотку, скат.
Т1 - опухоль находится в пределах одной части носовой полости или клеток решетчатой кости с или без разрушения кости.
Т2 - опухоль распространяется на две части одного органа или на смежный отдел в пределах назоэтмоидального комплекса с или без инвазии кости.
Т3 - опухоль распространяется на медиальную стенку или нижнюю стенку орбиты, верхнечелюстную пазуху, небо или решетчатую пластинку.
Т4а - опухоль распространяется на любую из следующих структур: на передние отделы орбиты, кожу носа или щеки, крыловидные пластинки основной кости, лобную или основную пазухи, минимальное прорастание в переднюю черепную ямку.
Т4b - опухоль распространяется на любую из следующих структур: верхушку глазницы, твердую мозговую оболочку, мозг, среднюю черепную ямку, черепные нервы, кроме V2.
Регионарными лимфатическими узлами для носа и придаточных пазух являются подчелюстные, подбородочные и глубокие шейные лимфатические узлы,
расположенные вдоль сосудисто-нервного пучка шеи. Однако злокачественные опухоли полости носа и придаточных пазух метастазируют относительно редко.
N1 - метастазы в одном лимфатическом узле на стороне поражения до 3 см и менее в наибольшем измерении.
N2 - метастазы в одном или нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении или метастазы в лимфатических узлах шеи с обеих сторон, или с противоположной стороны до 6 см в наибольшем измерении.
N2b - метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении.
N2с - метастазы в лимфатических узлах с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении.
Определения R-классификации применимы ко всем локализациям опухолей головы и шеи. Эти определения следующие:
Все локализации:
N1 Односторонний одиночный лимфоузел 3 см
N2 (а) односторонний одиночный лимфоузел 3 до 6 см
(б) односторонние множественные лимфатические узлы 6 см
(с) двусторонние, контрлатеральные лимфоузлы 6 см
N3 6 см
Факторы и группы риска
I-II стадия - жалобы на затрудненное носовое дыхания, кровоточивость из носа, обильное слизистое отделяемое из полости носа, возможно появление опухолевого образования в просвете полости носа, возможны головные боли.
Деформация лица, возможно появление опухолевого образования в просвете полости носа, головные боли, возможно экзофтальм.
На КТ или рентгенографии определяется - дополнительное опухолевое образование в полости носа, или в одной из придаточных пазух носа, при второй стадии возможна деструкция участка костной ткани.
III стадия - жалобы на затрудненное носовое дыхания, кровоточивость из носа, обильное слизистое отделяемое из полости носа, зловонный запах, деформация лица, возможно появление опухолевого образования в просвете полости носа, головные боли, возможно экзофтальм.
На КТ или рентгенографии определяется - дополнительное опухолевое образование, занимающее полость носа, распространяющееся на медиальную стенку или нижнюю стенку орбиты, верхнечелюстную пазуху, небо или решетчатую пластинку.
IV стадия - жалобы на отсутствие носового дыхания, кровоточивость из носа, обильное слизистое отделяемое из полости носа, зловонный запах, деформация лица, опухолевое образование в проекции верхнечелюстной пазухи, возможно появление опухолевого образования в просвете полости носа, головные боли, возможно экзофтальм.
На КТ или рентгенографии определяется дополнительное опухолевое образование, занимающее полость носа распространяющееся на любую из следующих структур: на передние отделы орбиты, кожу носа или щеки, крыловидные пластинки основной кости, лобную или основную пазухи, минимальное прорастание в переднюю черепную ямку, верхушку глазницы, твердую мозговую оболочку, мозг, среднюю черепную ямку, черепные нервы, кроме V2.
На основании жалоб, анамнеза, клинико-инструментального обследования необходима консультация онколога.
Обнаружение затемнения полости, разрушения кости и др. является основанием для более углубленного исследования:
9. Общий анализ крови, общий анализ мочи, биохимический анализ крови, определение группы крови и Rh-фактора, анализ крови на RW , ВИЧ.
Дифференциальный диагноз
Периодически появляется чувство тяжести в соответствующей половине головы, чувство распирания в области верхней челюсти. Гомогенное затемнение верхнечелюстной пазухи.
Медленно увеличивающаяся деформация. Отсутствие болей. Множественные округлые очаги просветления округлой формы, разного размера.
Схемы химиотерапии, применяющиеся при лечении рака полости носа и придаточных пазух носа, могут включать следующие комбинации препаратов:
При проведении как неоадъювантной, так и адъювантной полихимиотерапии возможно применение следующих схем и комбинаций химиопрепаратов:
- рецидивирующий или метастатический плоскоклеточный рак головы и шеи в случае неэффективности предшествующей химиотерапии на основе препаратов платины;
- монотерапия рецидивирующего или метастатического плоскоклеточного рака головы и шеи при неэффективности предшествующей химиотерапии.
Цетуксимаб вводят 1 раз в неделю в начальной дозе 400 мг/м 2 (первая инфузия) в виде 120-минутной инфузии и далее в дозе 250 мг/м 2 в виде 60-минутной инфузии. При применении Цетуксимаба в сочетании с лучевой терапией, лечение цетуксимабом рекомендуется начинать за 7 дней до начала лучевого лечения и продолжать еженедельные введения препарата до окончания лучевой терапии. У пациентов с рецидивирующим или метастатическим плоскоклеточным раком головы и шеи в комбинации с химиотерапией на основе препаратов платины (до 6 циклов) Цетуксимаб используется как поддерживающая терапия до появления признаков прогрессирования заболевания. Химиотерапия начинается не ранее чем через 1 час после окончания инфузии Цетуксимабом.
В случае развития кожных реакций на введение Цетуксимаба терапию можно возобновить с применением препарата в редуцированных дозах (200 мг/м 2 после второго возникновения реакции и 150 мг/м 2 - после третьего).
Больным с новообразованиями данной локализации показано только комбинированное лечение с предоперационной лучевой или химиолучевой терапией. При распространенных опухолях верхней челюсти лечение целесообразно начинать с системной или регионарной химиотерапии. Через несколько дней после окончания химиотерапии начинают дистанционную лучевую терапию до СОД 40-50 гр. (2 гр./день).
После 2-3 недельного перерыва выполняют хирургическое вмешательство в необходимом объеме (от резекций различных стенок и частей верхней челюстной пазухи до расширенных резекций с окружающими тканями и органами). При распространенном раке решетчатого лабиринта показана системная химиотерапия или проводится только предоперационное лучевое лечение СОД 40-60 гр. с последующим хирургическим вмешательством наружным доступом (ринотомия по Муру).
При раке лобной и основной пазух без прорастания в череп тоже показано комбинированное лечение. При прорастании опухолей в полость черепа необходимо дополнительное обследование для решения вопроса о возможности краниоорбитальных или краниофациальных резекций.
При опухолях верхнечелюстной пазухи облучение проводится с переднего и бокового полей на стороне поражения. При облучении с бокового поля создается наклон его на 5-10° кзади, что позволяет исключить из зоны облучения глаз на противоположной стороне. Для исключения попадания языка и нижней челюсти в зону облучения лечение следует проводить с открытым ртом (фиксирующее приспособление).
При поражении верхнечелюстной пазухи в зону облучения включается вся верхняя челюсть - верхняя граница поля проходит выше нижнеглазничного края, а при прорастании опухоли в орбиту в зону облучения включаются также нижние отделы орбиты или вся орбита. Нижняя граница поля устанавливается с учётом инвазии новообразования в сторону полости рта и щеки + 1 см клинически неизмененных тканей.
Задняя граница бокового поля зависит от степени распространения опухоли в область бугра челюсти и крылонёбной ямки. Расположение медиальной границы переднего поля обусловлено распространением опухоли в полость носа и по твёрдому нёбу. Если опухоль не прорастает в полость носа и не распространяется до средней линии твёрдого нёба, медиальная граница проходит по средней линии. Зоны регионарного метастазирования шеи облучаются с передних или переднезадних полей.
Лечение рака придаточных пазух носа в зависимости от стадии:
I-II стадии (Т1-2 N0). Лечение комбинированное: оперативное вмешательство различными доступами с послеоперационной дистанционной лучевой терапией в СОД 40-50 гр. на очаг. При низкодифференцированных опухолях - облучение зоны регионарных метастазов на стороне опухоли в СОД 50 гр., неоадьювантные курсы полихимиотерапии с последующим оперативным лечением.
III стадия (Т1-2 N1 M0). Лечение комбинированное: предоперационная химиотерапия, дистанционная лучевая терапия в СОД 40-50 гр. на первичный очаг + операция наружным доступом. Зоны регионарного метастазирования на стороне опухоли облучаются в СОД 40-50 гр. В случае недостаточной эффективности лучевого лечения - радикальная шейная диссекция.
III-IVА стадии (Т3-4а N0-3 M0). Лечение комплексное: неоадьювантные курсы полихимиотерапии, дистанционная лучевая терапия в СОД 40-50 гр. на очаг и 50 гр. на зону регионарных лимфатических узлов на стороне поражения (N0). Операция на первичном очаге и при наличие регионарных метастазов радикальная шейная диссекция.
Материалы конгрессов и конференций
В структуре заболеваемости злокачественные опухоли придаточных пазух полости носа и верхней челюсти составляют 0,2-1,4% среди злокачественных опухолей человека [10, 11, 14, 15]. Они относятся к числу чрезвычайно тяжело протекающих заболеваний, характеризующихся длительным бессимптомным течением и значительными трудностями в диагностике. Вследствие того, что полость носа свободно сообщается с околоносовыми пазухами и находится с ними в сложных анатомических взаимоотношениях, злокачественные опухоли быстро распространяются на соседние структуры и к моменту распознавания, как правило, инфильтрируют несколько областей. По этой причине в поздних стадиях подчас трудно или невозможно установить исходное место, где возникла опухоль [3, 9]. С другой стороны, несмотря на обширное местное распространение, такие опухоли крайне редко метастазируют в отдаленные органы и ткани [5, 11]. В 73% случаев - это эпителиальные опухоли.
- эстезионейробластома (62%);
- рабдомиосаркома (14%);
- меланома и другие (24%).
- верхнечелюстные пазухи;
- клетки решетчатого лабиринта;
- слизистую оболочку полости носа;
- лобную и клиновидную пазухи.
Большинство пациентов поступают в специализированные онкологические учреждения с III и IV стадиями заболевания.
Нами проведен анализ результатов лучевого обследования 68 больных с морфологически подтвержденным диагнозом злокачественной опухоли полости носа, придаточных пазух и верхней челюсти, а также с доброкачественными опухолями и кистами этой же локализации, потребовавшими дифференциального диагноза со злокачественными новообразованиями.
В наших наблюдениях злокачественные опухоли чаще встречались у мужчин (соотношение мужчин и женщин составило 1,4:1) среднего и старшего возраста, что соответствует общепринятым представлениям [6, 7, 10, 13,] о приблизительно одинаковой встречаемости данного заболевания у обоих полов. Первичная локализация опухолей в верхнечелюстной пазухе была у 24 (32,3%) больных, в полости носа - у 21 (30,8%), клетках решетчатого лабиринта - у 19 (27,9%) и основной пазухи - у 2 (4,4%) больных, что также соответствует наблюдениям других исследователей [6, 7, 8, 11, 16, 18]. В 3,5% (у 2 больных) диагностирована опухоль в лобной пазухе.
Морфологическое подтверждение диагноза получено во всех наблюдениях после биопсии или послеоперационного исследования удаленной опухоли. Подавляющее большинство опухолей имели строение плоскоклеточного рака - у 26 больных (45%). Переходно-клеточный рак и эстезинейробластома определялись у 6 (11%) и 8 (14%) больных соответственно; аденокистозная карцинома - у 5 (9%) и саркома - у 5 больных (7%). Меланома и аденокарцинома встречались одинаково часто: по 3 (5%) больных в каждой группе. Доброкачественные опухоли (плоскоклеточная папиллома) встретились у 1 больного (2% от общего числа гистологических заключений), что полностью соответствует литературным данным [2, 4, 6, 9, 11, 16].
При определении стадии заболевания мы руководствовались данными физикального обследования, передней риноскопией, прямой фиброскопией верхних дыхательных путей, рентгеноскопическим исследованием лицевого скелета, рентгеновской компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), и данными ультразвуковой компьютерной томографии (УЗКТ).
По клинической классификации и классификации ТNМ (2002 г.) больные распределялись следующим образом: III стадия - 14,7%, IV стадия - 85,2%. Доброкачественные опухоли, кисты и хронические воспалительные заболевания как не поражающие лимфатические узлы и не дающие отдаленных метастазов в данной группе не учитывались.
В связи с тем, что полученные данные сравнивались с результатами пересмотра гистологических исследований биопсийного материала, были объединены группы больных. Больные были разделены на 2 группы: в I-группу (33 человека - 48%) вошли больные, которым было проведено хирургическое лечение как в самостоятельном варианте (7 больных - 10%), так в составе комплексного (15 больных - 21%) и комбинированного (11 больных - 15%) лечения. Во II группу (35 больных 52%) вошли больные, которым хирургическое лечение не проводилось. Из них химиолучевое лечение получили 23 (32%) больных, только лучевое или лекарственное в самостоятельном варианте - по 8 (11%) человек. Данные о группах больных в зависимости от проведенного лечения представлены в табл. 1.
Таблица 1.
Распределение больных в зависимости от вида лечения.
| Группа | Количество больных (%) | Вид лечения | Количество больных (%) |
|---|---|---|---|
| I (оперированные) | 33 (48%) | Хирургическое | 7 (10%) |
| Комбинированное | 11 (15%) | ||
| Комплексное | 15 (21%) | ||
| II (не оперированные) | 35 (52%) | Химиолучевое | 23 (32%) |
| Лучевая терапия | 8 (11%) | ||
| Химиотерапия | 8 (11%) | ||
| Всего | 68 (100%) | 68 (100%) |
Среди оперированных больных (33 человека) электрохирургическая резекция верхней челюсти выполнена 19 (57,5%) больным, кранио-фациальная резекция - 5 (15,5%) больным, гайморотомия - 6 (18,18%) больным, электрохирургическая резекция верхней челюсти без пластики - 1 (3,03%) больному, удаление кисты лобной пазухи - 2 больным (6,06%).
Все больные были разделены на три клинические группы: I группа - первичные больные, II группа - больные в процессе лечения, III группа - больные в процессе наблюдения в послеоперационном периоде.
Следует учитывать, что все диагностические изображения (наличие опухоли, ее размеры, распространенность и т.д.) у одного и того же больного при переходе из группы в группу изменялись в той или иной степени и учитывались в каждой группе независимо друг от друга. Следовательно, суммарное количество наблюдений в группах (104) больше общего количества обследованных больных (68). Кроме того, КТ и МРТ в период наблюдения за больным выполнялись многократно. С учетом первичных, повторных и контрольных исследований 66 больным было проведено 115 КТ и 52 МРТ.
Классическое рентгенологическое исследование предусматривало выполнение рентгенографии в стандартных и дополнительных проекциях. КТ околоносовых пазух проводилось в двух взаимно перпендикулярных проекциях - аксиальной и фронтальной. Исследование в аксиальной проекции выполняли в положении пациента на спине, голову фиксировали подголовником. Плоскость сканирования выбирали по боковой топограмме параллельно твердому небу. Фронтальную проекцию выполняли в положении пациента на животе. Плоскость сканирования должна быть по возможности перпендикулярной аксиальной (это зависит от возможного угла наклона Гентри). Особенно важно соблюдать эти условия при повторных исследованиях для оценки динамики патологических изменений в процессе лечения. КТ околоносовых пазух полости носа и верхней челюсти проведено на аппаратах IV поколения "Sonatom Plus 4" и "Ar-Star" (Simens).
Исследовать околоносовые пазухи можно как в пошаговом режиме, так и в режиме спирального сканирования. Стандартно околоносовые пазухи исследуют в режиме спирального сканирования 3/4.5 мм или 5/7 мм с реконструкцией изображений 2-4 мм. При шаговом режиме исследования используют слой и шаг 2-5 мм в зависимости от конкретной задачи с использованием "мягкотканого и костного окна". Для более четкой оценки распространенности процесса, отграничения мягкотканного образования, перифокального отека и постлучевых изменений применяли контрастное внутривенное усиление йодсодержащими препаратами (омнипак).
МРТ проводилась на аппарате "Harmony" (Simens) с напряженностью магнитного поля 1 Тл в аксиальной, фронтальной и сагиттальной плоскостях; слой сканирования - 3-5 мм. Использовалась поверхностная катушка для головы.
В результате исследования определена чувствительность, точность и специфичность МРТ, КТ и рентгенографии.
Злокачественные новообразования околоносовых пазух обладают рядом рентгенологических и магнитно-резонансных особенностей, присущих как самому опухолевому очагу, так и окружающим тканям. МР-исследование отличается сигнальными характеристиками тени опухоли, позволяющими судить о природе процесса. Каждый из симптомов необходимо рассматривать в совокупности с другими и с учетом клинических проявлений заболевания, поскольку изучаемый отдельно, он может давать неспецифичную для новообразования картину. Более важная роль в выявлении отличительных признаков злокачественных опухолей принадлежит КТ и МРТ. Только с помощью этих методов удается своевременно определить внутриполостное развитие опухоли, выявить начальные признаки разрушения любой из костных стенок пазух и особенности получения изображения мягкотканной опухоли в зависимости от характера процесса, его природы, что было невозможно ранее при использовании традиционных рентгенологических методик.
Как видно из табл. 2, МРТ обладает наиболее высокой разрешающей способностью в дифференциальной диагностике злокачественных опухолей, хронических воспалительных процессов верхней челюсти и околоносовых пазух, превосходящей рентгенологические методы диагностики. Чувствительность метода составила 92%, специфичность - 91,9%, точность - 91,2%, практическая ценность в диагностике рака - 97,6%, доброкачественных процессов - 78,5%.
Таблица 2.
Показатели диагностической информативности различных методов обследования.
| Метод лучевой диагностики | Количество исследований | Количество заключений | Показатели диагностической информативности | |||||
|---|---|---|---|---|---|---|---|---|
| Всего | Не информативны | Информативны | Точные | Ошибочные | Чувствительность | Специфичность | Точность | |
| Рентгенологический | 68 | 1 | 40 | 28 | 10 (22,3%) | 63,4 | 87,7 | 72,3 |
| КТ | 68 | 0 | 68 | 57 | 10 (15,3%) | 82 | 91,7 | 87,6 |
| МРТ | 65 | 0 | 65 | 62 | 3 (4,61%) | 92 | 91,9 | 91,2 |
Ошибки диагностики при клиническом обследовании составили 28,27%: при традиционной рентгенографии - 22,3%, КТ - 15,3%, МРТ - 4,61%. Диагностика начальных стадий развития новообразований полости носа и придаточных пазух является сложной проблемой, несмотря на использования современных методов лучевого исследования. Их ценность в диагностике рака, дифференциальной диагностике с воспалительными заболеваниями, оценке распространенности процесса, как подтверждают данные нашего исследования, очевидна.
- КТ и МРТ являются взаимно дополняющими методами диагностики опухолей полости носа и околоносовых пазух. КТ является методом выбора для оценки костных структур, наличия обызвествления, но возможности ее ограничены при дифференциальной диагностике опухоли от мягких тканей и реактивных изменений в пазухах. Внутривенное введение контрастного йодсодержащего препарата повышает диагностические возможности КТ. Опухолевые массы неравномерно накапливают контрастный препарат, и визуализация их улучшается на фоне реактивного экссудата.
- При МРТ лучше дифференцируется опухоль, реактивный выпот и отек слизистой, что позволяет более точно определить размеры опухоли и ее распространенность. Применение внутривенного усиления при КТ и МРТ улучшает оценку размеров, визуализацию структуры и границ опухоли, а также размеров внутричерепного компонента.
- МРТ - высокоинформативный дифференциально-диагностический метод в диагностике рака околоносовых пазух и полости носа, отличающийся высокой естественной тканевой контрастностью изображения, отсутствием лучевой нагрузки и получением многоплоскостных срезов, высокой чувствительностью (96,5%) и специфичностью (70,8%) в выявлении опухолевой и воспалительной патологии околоносовых пазух.
- При злокачественных новообразованиях околоносовых пазух МРТ-изображение характеризуется неоднородной структурой и чаще МР-сигналом различной интенсивности, неправильной формой, неровными и прерывистыми контурами, наличием инфильтрации окружающих тканей. При этом сопутствующий опухоли воспалительный экссудат всегда имеет более высокий сигнал интенсивности. Чувствительность МРТ при злокачественных опухолях параназальных синусов составила 91,3%, специфичность - 59,1%. Степень интенсивности МР-сигнала и однородности (или неоднородности) его структуры при воспалительных заболеваниях околоносовых пазух зависит от особенностей течения и фазы воспалительного процесса, при этом чувствительность МРТ составила 98,8%, специфичность - 92,3%.
Список литературы:
1. Араблинский А.В., Сдвижков А.М., Гетман А.Н. и др. Визуализация опухолей слизистой оболочки полости носа, придаточных пазух и верхней челюсти при помощи компьютерной томографии // Мед. визуализация. 2001. №4. С. 50-56.
2. Араблинский А.В., Сдвижков А.М., Гетман А.Н., Солдатов И.В., Панкин Н.В., Умеренков А.Г. Использование КТ и МРТ при злокачественных опухолях верхней челюсти и полости носа. V ежегодная Российская онкологическая конференция. М., 2001.С.145.
3. Габуния Р.И., Колесникова Е.К. Компьютерная томография в клинической диагностике. М.: Медицина, 1995. С. 31-38.
4. Гаркж Г.И., Загоруева Л.Л., Шевченко А.М. и др. Эстезионейробластома полости носа и околоносовых пазух // Вестник оторинол. 1992. № 4. С. 26-27.
5. Дарьялова С.Л., Чиссов В.И. Диагностика и лечение злокачественных опухолей. М.: Медицина, 1993. С. 29-36.
6. Коробкина Е.С. Комплексная лучевая диагностика новообразований придаточных пазух носа и прилежащих анатомических областей: Автореф. дис. . докт. мед. наук. М., 2000. 22с.
7. Морохоев В.И. Ошибки в ранней диагностике злокачественных опухолей решетчатой кости // Вестник оторинол. 1990. № 5. С. 60-64.
8. Ольшанский В.О, Сдвижков А.М., Трофимов Е.И. Лечение злокачественных опухолей верхней челюсти // Современные аспекты онкологии / Под ред. Чиссова В.И., Старинского В.В. М., 1999. С. 27-33.
9. Пачес А.И. Опухоли головы и шеи. М., 2000. С. 479.
10. Плужников М.С., Меркулов В.Г., Зубарева А.А., Яковенко Л.Л. Возможности магнитно-резонансной томографии в дифференциальной диагностике заболеваний околоносовых пазух. Труды юбилейной научно-практич. конференции оториноларингологов Ростовской области, г. Ростов-на-Дону, 1998. С. 156-160.
11. Сдвижков А.М. Хирургические аспекты лечения распространенных злокачественных опухолей носа, околоносовых пазух и верхней челюсти: Автореф. дис. . докт. мед. наук. М., 1997. 32 с.
12. Чиж Г.И., Соловьева М.А. Анализ злокачественных опухолей полости носа и околоносовых пазух Ростовской области за 35 лет (трудности ранней диагностики). Вести, оториноларингологии. 2002.№1. С. 31-33.
13. Штиль А.А. Злокачественные новообразования полости носа и носовых пазух.-СПб:2000.-144с.
14. Ballenger J.J., Snow J.B., Jr. Otorhinolaringology: Head and Neck Surgery. Ed. 15. Baltimore, 1996.
15. Castelijns J.A., Brekel M.V.M. Magnetic resonance imaging evaluation of extracranial head and neck tumors // Magn. Reson. 1993. V. 9. P. 113.
16. Reiner B., Siegel E., Sawyer R. et al. The impact of routine CT of the chest on the diagnosis and management of newly diagnosed squamous cell carcinoma of the head and neck//AJR. 1997. V. 169. P. 667-671.
Copyright © Российское общество клинической онкологии (RUSSCO).
Полное или частичное использование материалов возможно только с разрешения администрации портала.
Читайте также:
- Распространенность сахарного диабета. Распространенность избыточной массы тела
- Признаки отека легких. Валики в сосудах и их значение
- Уж замуж невтерпеж Или оптимальный возраст для выхода замуж
- Методы регистрации мозгового кровотока. Церебральная оптическая оксиметрия
- Пути метастазирования рака молочной железы во внутригрудные лимфатические узлы
