КТ при ишемии тонкой кишки и брыжейки
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Опухоли тонкого кишечника и двенадцатиперстной кишки представлены довольно разнородной группой доброкачественных и злокачественных новообразований. Лимфома тонкой кишки относится к злокачественным новообразованиям. Рак тонкой кишки развивается медленно. Начало его проявляется неспецифическими и маловыраженными симптомами, которые присущи многим заболеваниям пищеварительного тракта.
В Юсуповской больнице в процессе лечения больных раком тонкого кишечника и двенадцатиперстной кишки принимают лечение хирурги-онкологи, химиотерапевты, радиологи, психологи. Мультидисциплинарный подход, использование современных химиотерапевтических препаратов и новейших методик лучевой терапии, виртуозное выполнение хирургами операций позволяет улучшить прогноз пятилетней выживаемости. Пациенты клиники онкологии обеспечены индивидуальными средствами личной гигиены, диетическим питанием. Медицинский персонал осуществляет профессиональный уход за пациентами до и после операции. Пациенты в терминальной стадии заболевания получают паллиативную медицинскую помощь.
Причины рака тонкого кишечника
Рак тонкого кишечника - злокачественное новообразование отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний органов пищеварения:
- Язвенной болезни;
- Целиакии;
- Дуоденита;
- Энтерита;
- Дивертикулита;
- Неспецифического язвенного колита;
- Болезни Крона.
В раковую опухоль могут трансформироваться эпителиальные доброкачественные новообразования кишечника. Преобладающее поражение двенадцатиперстной кишки врачи объясняют раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, его активным контактом с канцерогенами, которые поступают в пищеварительный тракт с пищей.
Факторами повышенного риска развития рака тонкого кишечника является спорадический или семейный аденоматозный полипоз. Вероятность возникновения рака тонкого кишечника выше лиц, подвергшихся радиационному облучению или страдающих алкогольной зависимостью, курильщиков, людей, в чьём рационе преобладают консервированные продукты, животные жиры, жареная пища. Существует взаимосвязь ь между раком толстой кишки и злокачественными новообразованиями тонкого кишечника.
Факторы риска
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у:
- Курильщиков;
- Лиц, подвергшихся радиационному облучению;
- Страдающих алкогольной зависимостью;
- Людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника.
- Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту;
- Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой, реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
Виды рака тонкого кишечника
В зависимости от характера роста опухолевой ткани онкологи выделяют экзофитный и эндофитный рак тонкого кишечника. Экзофитные новообразования растут в просвет кишки, вызывают её сужение и развитие кишечной непроходимости.
Внешне они напоминают цветную капусту или полип. Эндофитные формы опухолей инфильтрируют стенку тонкого кишечника в глубину. Они сопровождаются кишечным кровотечением, прободением и перитонитом.
Симптомы и признаки рака тонкого кишечника
Рак тонкого кишечника характеризуется полиморфизмом проявлений. Это связано с вариабельностью локализации, гистологической структуры и размеров новообразования. В начальных стадиях болезни пациенты предъявляют следующие жалобы:
- Периодически повторяющиеся спастические боли в животе;
- Неустойчивость стула (поносы сменяются запорами);
- Тошнота и рвота;
- Метеоризм.
Если опухолевый процесс прогрессирует отмечается интоксикация, снижение массы тела. При деструкции злокачественной опухоли тонкого кишечника возникают симптомы кишечного кровотечения, перфорации кишечной стенки. Содержимое кишки попадает в брюшную полость и приводит к перитониту.
Экзофитный рост опухолей может сопровождаться симптомами обструктивной кишечной непроходимости. Если новообразование сдавливает соседние органы, развивается ишемия кишечника, панкреатит, желтуха, асцит.
Иногда происходит сращение опухоли с мочевым пузырём, соседними кишечными петлями, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника возникают кишечные свищи.
Кинические проявления рака подвздошной кишки развиваются постепенно. Первыми симптомами являются диспептические явления:
- Тошнота;
- Рвота;
- Нарушение;
- Моторики;
- Сильные спастические колики.
У пациентов быстро снижается аппетит, появляется отвращение к еде и уменьшается масса тела. При множественных опухолях возникает кишечная непроходимость. Она характеризуется болями в животе, рвотой сначала желудочным содержимым, а затем и кишечным, вздутием живота, сухой кожей и обезвоживанием. При саркомах тонкого кишечника часто наблюдаются кишечные кровотечения.
Симптомы рака двенадцатиперстной кишки
Наиболее характерным и первым симптомом рака 12 перстной кишки является боль. На ранних стадиях заболевания болевой синдром с вовлечением в патологический процесс нервных элементов кишечной стенки. В этот период боль постоянная, ноющая, не связана с приёмом пищи. При местно распространённом процессе и прорастании раковой опухоли в брыжейку толстой и тонкой кишки, поджелудочную железу, боли становятся жгучими. Возрастает их интенсивность и продолжительность, появляется постоянное чувство тяжести в подложечной области.
Развитие непроходимости проявляется нарастающими признаками сужения двенадцатиперстной кишки. Боль при раке 12-перстной кишки отдаёт в спину. Это обусловлено общностью иннервации двенадцатиперстной кишки с поджелудочной железой, привратником, печенью и желчным пузырём, желчными протоками. Тонкокишечная высокая непроходимость возможно развивается при распространении карциноида тонкой кишки на брыжейку. При экзофитном росте раковые опухоли часто подвергаются распаду. В этом случае первым признаком заболевания может быть внутрикишечное кровотечение.
Рак большого дуоденального сосочка (код по МКБ-10 С24) вызывает повышение давления в билиарной зоне и развитие механической желтухи. Для карциноида тонкой кишки характерно развитие паранеопластических синдромов, которые связаны с выработкой гормонов. Их симптомами являются приливы, аритмии и бронхоспазм.
Первым симптомом злокачественной опухоли большого дуоденального сосочка часто становится механическая желтуха, которая возникает на фоне соматического благополучия. Вначале желтуха перемежающаяся. Нормализация биохимических показателей крови обусловлена уменьшением отёка в области стенозированного желчного протока. При прогрессировании рака фатерова сосочка желтуха становится более стойкой. После интенсивных болей, сопровождающихся ознобами и проливными потами, у пациентов изменяется цвет кожи. Больные жалуются на выраженный зуд. Преходящий характер желтухи на поздних стадиях заболевания обусловлен распадом рака большого дуоденального сосочка, который сопровождается временным восстановлением проходимости желчного протока.

При пальпации живота врачи определяют увеличенную печень. У 60% пациентов под нижним краем печени прощупывают увеличенный желчный пузырь. При продолжительном нарушении проходимости желчевыводящих путей возникают цирроз печени и хронический панкреатит. Если рак большого дуоденального сосочка прорастает в стенку кишечника, при последующем распаде опухоли возможны кровотечения. При региональном метастазировании отмечается болевой синдром изменяется.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся сужение или перекрытие просвета протоков поджелудочной железы, из-за которых в пищеварительный тракт перестают поступать ферменты, так необходимые для расщепления жиров и белков. Снижение веса и авитаминоз становятся причиной мышечной слабости.
У больных раком большого дуоденального сосочка часто наблюдаются поносы. Они сопровождаются вздутием и болями в животе. Каловые массы глинисто-серые, зловонные. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается характера болевого синдрома изменяется. На поздних стадиях определяются истощение и расстройства функций органов, которые поражены отдалёнными метастазами.
Диагностика рака тонкого кишечника
При злокачественной опухоли двенадцатиперстной кишки врачи Юсуповской больницы выполняют фиброгастродуоденоскопию и контрастную рентгеноскопию. Для диагностики рака терминального отдела подвздошной кишки информативными являются колоноскопия и ирригоскопия.
Рентгенография пассажа бария позволяет выявить препятствия на пути продвижения контрастного препарата, участки сужений и супрастенотического расширения кишки. Во время эндоскопического исследования врач производит биопсию для последующей морфологической верификации диагноза. В сложных для диагностики случаях проводят селективную ангиографию брюшной полости.
Для того чтобы выявить метастазы и прорастание рака тонкого кишечника в органы брюшной полости, в Юсуповской больнице проводят комплексное обследование пациентов:
- Ультразвуковое исследование печени, поджелудочной железы, почек, надпочечников;
- Мультиспиральную компьютерную томографию органов брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей.
Рак тонкого кишечника дифференцируют от доброкачественных опухолей, туберкулёза кишечника, окклюзии мезентериальных сосудов, болезни Крона. У женщин проводят дифференциальную диагностику с новообразованиями матки и придатков.
Пациентам с подозрением на рак тонкой кишки назначаются следующие исследования:
Компьютерная томография в диагностике заболеваний тонкой кишки

Введение. Актуальность работы обусловлена трудностями диагностики заболеваний тонкой кишки. Ввиду распространенности и широкого внедрения в клиническую практику рентгеновской компьютерной томографии ее возможности в диагностике заболеваний тонкой кишки представляют большой интерес и потенциал.
Цель — раскрытие возможностей компьютерной томографии с применением внутривенного болюсного контрастного усиления в выявлении симптома «утолщения стенки» тонкой кишки и ее прогностической значимости при различных нозологиях.
Методы. Анализ данных исследований мультиспиральной компьютерной томографии, выполненных по протоколу исследования органов брюшной полости с применением внутривенного болюсного контрастного усиления и перорального приема воды взрослым пациентам от 18 до 87 лет с заболеваниями тонкой кишки.
Результаты. В работе показаны возможности мультиспиральной компьютерной томографии, выполняемой по стандартному протоколу, в выявлении утолщения стенки тонкой кишки. Определен круг заболеваний, для которых утолщение стенки тонкой кишки являлось одним из основных рентгенологических симптомов поражения. Представлена прогностическая значимость этого рентгенологического симптома. Описаны особенности утолщения стенки кишки при различных заболеваниях и другие отличительные признаки, которые можно использовать в дифференциальной диагностике.
Заключение. Утолщение стенки — распространенный признак поражения тонкой кишки, который убедительно обнаруживается при КТ-исследовании с болюсным контрастным усилением. В нашей выборке частыми причинами утолщения стенки тонкой кишки при первичном заболевании являлись болезнь Крона (37%), лимфома (20%), анастомозит (13%). Однако утолщение стенки тонкой кишки в 7% определено нами как следствие первичных опухолей (аденокарцинома, саркома) и в 18,6% — как следствие вторичного опухолевого поражения. Рассмотренные заболевания были различны по степени утолщения стенки кишки (от 6 до 70 мм), ее протяженности (фокальное утолщение 48%; сегментарное 52%), количеству пораженных участков (от 1 до 3), их локализации (проксимальный — средний или дистальный участок), форме перехода пораженной части кишки в неизмененную (резко очерченный или плавный), наличию или отсутствию симптомов кишечной непроходимости и особенностям контрастного усиления (степень выраженности и тип).
Ключевые слова
Полный текст
АКТУАЛЬНОСТЬ
На протяжении многих десятилетий в диагностике патологии тонкого кишечника (ТК) использовался рентгенологический метод, который включал заполнение кишечника per os, зондовую энтерографию со взвесью бария или двойным контрастированием. Заполнение кишечника per os легко переносится больными, но получаемая при этом информация — минимальна. Зондовая энтерография (энтероклизис), предложенная в 1986 г. как альтернатива оперативной энтероскопии, используемой с 50-х годов, позволяет провести более детальную оценку ТК, но вызывает дискомфорт для пациента, поэтому требует использования обезболивания [1, 2]. С появлением энтероскопов стала возможной эндоскопическая диагностика: метод активной энтероскопии (push-энтероскопия) позволяет осмотреть проксимальные отделы тощей кишки, но не более чем 100 см за связкой Трейтца. Обследование являлось технически сложным по исполнению, длительным и дискомфортным для пациента, предполагающим седацию и внутривенную анестезию [3, 4].
Внедрение в клиническую практику в 2001 г. видеокапсульной энтероскопии открыло новый этап в диагностике заболеваний ТК. Этот неинвазивный метод позволяет оценивать внутренний просвет ТК на всем протяжении, выявлять внутрипросветные образования, стриктуры. С внедрением видеокапсульной энтероскопии появилась возможность визуализации дистального отдела ТК, что привело к увеличению выявленных случаев ее патологии [5, 6]. Диагностическая ценность видеокапсульной энтероскопии варьирует от 63 до 90%. Однако метод также имеет свои ограничения: невозможность взятия биоптата, ошибки в определении локализации патологического процесса ввиду анатомической вариабельности протяженности ТК, задержка видекапсулы в области стриктуры с необходимостью неотложного оперативного вмешательства.
Безусловным прорывом в диагностике патологии ТК стали разработка и внедрение в практику инструментально-ассоциированных видов видеоэнтероскопии — двух- и однобаллонной энтероскопии. Двухбаллонная энтероскопия разработана доктором H. Yamamoto в 2001 г. и соавт. [7]. Дальнейшее усовершенствование и упрощение техники исполнения привело к внедрению в 2007 г. однобаллонной энтероскопии, не уступающей по диагностической эффективности двухбаллонной [8, 9]. Фиксация кишки повышает маневренность эндоскопа с возможностью неоднократного визуального прохождения по одному и тому же участку, с выполнением биопсии, постановки локализационной «метки» и даже резекции небольших внутрипросветных образований. Диагностическая точность метода двухбаллонной энтероскопии достигает 80-96%, а осложнения, по данным литературы, — весьма редки и ограничиваются в основном болью в брюшной полости [10].
Как более простой и относительно быстрый альтернативный метод сравнительно недавно была разработана спиральная энтероскопия, чаще применяемая специалистами Европы и США, с использованием спиральной шинирующей трубки [11]. Концепция «вращение для продвижения» в спиральной энтероскопии, реализованная в устройстве, облегчающем продвижение энтероскопа, предложена в 2006 г. Полем Акерманом [12]. Спиральная энтероскопия использует превращение ротационной силы в линейную, «присобирая» тонкую кишку на энтероскопе. Однако для выполнения процедуры обязательно нужен ассистент, вращающий тубус. Метод, как и двух-/однобаллонная энтероскопия, требует глубокой седации или наркоза. Осложнения в виде перфорации стенки ТК при данном виде исследования составляют 0,3%.
С развитием компьютерных томографов (КТ) и появления мультисрезовых/мультидетекторных аппаратов с получением субмиллиметровых срезов в практическую работу внедрены специализированные методики исследования, такие как КТ-энтероклизис и КТ-энтерография. При КТ-энтероклизисе рентгенонегативное или рентгенопозитивное контрастное вещество вводится, как правило, через назоинтестинальный зонд в двенадцатиперстную кишку или проксимальные отделы тощей кишки, примерно на 30 см дистальнее связки Трейтца, с балонной фиксацией наконечника. КТ-энтерография не требует дополнительных устройств. Рентгенонегативный или рентгенопозитивный контрастный препарат принимается перорально. Чувствительность метода КТ-энтерографии достигает 90%, специфичность при болезни Крона и опухолевых поражениях — до 95-98% [13, 14]. В сравнении с капсульной эндоскопией и инструментально-ассоциированными видеоэнтероскопиями методика КТ-энтерографии немногим уступает в оценке слизистой оболочки ТК, существенно превосходя их при оценке трансмуральных поражений стенки, при патологических изменениях, выходящих за ее пределы, а также в диагностике кровотечений и опухолей [15]. Методика не является инвазивной, не требует седации или наркоза пациента. Затрудняющими моментами являются зависимость от подготовки пациента к исследованию, спазм кишки и возможное наличие аллергии на йодсодержащий контрастный препарат. Тем не менее КТ-методики исследования ТК дают великолепный результат, поскольку обеспечивают визуализацию толщины стенки кишки, позволяют обнаружить внутри-/внепросветные и интамуральные образования, оценить состояние прилежащей жировой клетчатки и брыжейки, сосудов и лимфатических узлов [16].
Публикации по магнитно-резонансной (МР) энтерографии и МР-энтероклизисе не так многочисленны. Для контрастирования кишечника применяют жидкости. МРТ ТК предусматривает заполнение кишки водой через введенный за связку Трейтца интестинальный зонд или per os. Используются методики «светлого просвета» (bright lumen), основанной на получении Т2-ВИ в быстрой импульсной последовательности, и «темного просвета» (dark lumen), основанной на получении Т1-ВИ с одновременным внутривенным введением контрастного вещества и динамическим контрастированием 17. Ограничения МРТ в изучении ТК, помимо противопоказаний данного метода, опосредованы долгой «экспозицией» при получении среза и зависимости от перистальтики. Применяемый для подавления перистальтики препарат Глюкагон противопоказан при сахарном диабете, гипергликемии, образованиях поджелудочной железы и надпочечников.
Таким образом, диагностика и лечение заболеваний ТК были и остаются актуальными проблемами. Благодаря внедрению новых методов и методик в практику врача диагностика патологии ТК подверглась эволюционному развитию. Старые методы, такие как оперативная энтероскопия, зондовая энтерография, остались в прошлом. На смену им пришли новые виды инструментально-ассоциированной энтероскопии: двух-/однобаллонная энтероскопия, которые обладают рядом существенных недостатков, к которым следует отнести длительность процедуры в первом случае и ограничение осмотра проксимальными отделами тощей кишки — во втором. Недостатками большинства перечисленных методов также являются трудоемкость, нередко необходимость привлечения к исследованию врачей других специальностей (эндоскописта, ассистента эндоскописта, анестезиолога), необходимость седации или наркоза. Вероятно, по этим причинам перечисленные методики не получили широкого применения в диагностике патологии ТК и ограниченно используются только для решения конкретных диагностических и клинических задач. Активно изучаются и освещаются возможности узкоспециализированных МР- и КТ-энтерографии/энтероклизиса. Новая техника и специализированные методики открывают еще бóльшие диагностические и терапевтические возможности в данной области.
Несмотря на широкое внедрение в России МРТ и КТ-исследований, по нашему мнению, недостаточно освещены роль и возможности в диагностике патологии тонкого кишечника КТ брюшной полости и забрюшинного пространства, выполняемой с болюсным контрастным усилением по стандартному протоколу.
Цель настоящего исследования — раскрытие возможностей мультидетекторной или мультисрезовой компьютерной томографии (МСКТ), выполняемой по стандартному протоколу с применением внутривенного болюсного контрастного усиления, в выявлении одного из ведущих и распространенных, по нашему мнению, симптомов — утолщения стенки ТК. Выполнена оценка прогностического значения этого рентгенологического симптома при различных нозологиях.
МЕТОДЫ
КТ исследования проводились на мультисрезовых компьютерных томографах по стандартным программам исследования брюшной полости и забрюшинного пространства.
В группу исследования вошли взрослые пациенты с известной патологией тонкой кишки и утолщением ее стенки более 4 мм, выявленным при МСКТ брюшной полости и забрюшинного пространства с болюсным контрастным усилением. Пациенты с отсутствием утолщения стенки ТК по данным МСКТ брюшной полости и забрюшинного пространства с болюсным контрастным усилением в исследовательскую группу не включались.
Условия проведения
Для реализации поставленной цели проведен анализ результатов МСКТ брюшной полости и забрюшинного пространства с болюсным контрастным усилением больных, поступивших в хирургические и гастроэнтерологические отделения ФГБУ «НМХЦ им. Н.И. Пирогова» МЗРФ и ГКБ № 1 им. Н.И. Пирогова ДЗ г. Москвы. Возраст больных составлял от 18 до 87 лет, в среднем 55 лет.
Описание медицинского вмешательства
МСКТ выполнялось по протоколу исследования органов брюшной полости с применением внутривенного болюсного контрастного усиления и перорального приема воды в объеме 500 мл непосредственно перед исследованием. Томография проводилась субмиллиметровой толщиной среза, питчем 1, с внутривенным болюсным контрастным усилением неионным рентгеноконтрастным препаратом. Объем контрастного препарата зависел от веса пациента — 1,5 мл/кг. Скорость введения контрастного препарата — 4 мл/сек.
Измерение толщины стенки ТК проводили в плоскости, перпендикулярной оси просвета. Стенку ТК считали утолщенной при толщине >4 мм. Из всего количества исследований было отобрано 86 случаев с утолщением стенки ТК.
Дизайн исследования
Из просмотренных нами историй болезни и снимков КТ были включены 86 наблюдений пациентов с заболеваниями тонкой кишки. Предварительно наблюдения были разделены на изменения, связанные с ограниченным по протяженности утолщением стенки ТК и с сегментарным утолщением. Оценивалась степень контрастного усиления утолщенной стенки ТК, и его тип, просвет ТК, изменения примыкающих тканей и структур. КТ-картину и заключения по наблюдениям сопоставляли с окончательными верифицированными диагнозами (клинико-инструментального; морфологического или интраоперационного).
РЕЗУЛЬТАТЫ
Характеристика пациентов
Все больные были разделены нами на 2 группы: в первой группе стенка ТК у пациентов имела фокальное утолщение протяженностью
Дополнительно определяли солитарность или множественность утолщения, степень, характер контрастного усиления, изменения примыкающих органов и структур. Случаи множественных локализаций фокальных утолщений относили в группу сегментарных изменений ТК (2-я группа).
Основные результаты исследования
Проанализировано 86 случаев утолщения стенки ТК. Распределение по типу утолщения, частоте и прогностическому показателю симптома «утолщение стенки кишки» по нозологиям представлено в табл. 1.
Сравнительная характеристика пациентов групп исследования
Перекрут сигмовидной кишки - симптомы, диагностика, лечение

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 04.10.2021
- Reading time: 5 минут чтения
Перекрут сигмовидной кишки - острая патология брюшной полости, требующая немедленного хирургического вмешательства для восстановления проходимости пищеварительной системы. Без лечения перекрут приводит к опасному для жизни перитониту.
Что такое перекрут сигмовидной кишки. Особенности диагностики и лечения патологии
Перекрут сигмовидной кишки - это состояние, когда сигмовидная кишка оборачивается вокруг себя и собственной брыжейки, вызывая обструкцию. Имеет вид замкнутой петли. Впервые описал патологию австр. паталогоанатом Карл фон Рокитанский в 1836 году.
Этиология ПСК многофакторна и противоречива. Основные симптомы - боль в животе, вздутие и запор, а основные признаки - прогрессирующее вздутие живота слева и болезненность. На их выраженность влияют причины и места возникновения кишечной непроходимости. Пациент часто имеет в анамнезе хронические запоры с болью в животе.
Лабораторные анализы для диагностики не показательны, необходимы визуальные исследования. Рентгеновские снимки брюшной полости показывают расширенную сигмовидную кишку и множественные уровни воздуха и жидкости в тонкой или толстой кишке. КТ и МРТ брюшной полости демонстрируют завитую сигмовидную брыжейку.
В качестве основного метода лечения рекомендуется деторсия, выполняемая с помощью эндоскопического вмешательства. При развитии осложнений необходима экстренная операция.
Распространенность
Заворот сигмовидной кишки составляет до 5% случаев перекрута толстой кишки в западных странах и достигает 50% в странах Востока. Эндемичные районы: страны Африки, Азии, Ближнего Востока, Южной Америки, Восточной и Северной Европы, Турция.
Обычно патология диагностируется у взрослых, с наибольшей частотой развития в возрасте 40-50 лет и после 70 лет. Чаще встречается у мужчин, соотношение м:ж варьирует 2-10/1.
Причины перекрута сигмовидной кишки
Причины перекрута кишки различны. Такая кишечная непроходимость развивается в результате:
- Закручивания кишечника вокруг длинной оси . В таком случае перекрывается просвет тонкой кишки и сужаются кровеносные сосуды;
- Грыжи ;
- Воспаления в области живота ;
- Спаек брюшины . Возникают естественным образом после хирургических вмешательств в брюшной полости. Паралитическая непроходимость дольше всего сохраняется после операций с классической (открытой) резекцией кишечника. Бывает и после лапароскопических процедур, не затрагивающих непосредственно кишечник. Чтобы свести к минимуму время восстановления после операции, теперь используются современные методы;
- Перитонита . Независимо от причины, спровоцировавшей перитонит, это состояние всегда приводит к остановке перистальтических движений кишечника;
- Почечной недостаточности . В отдельных случаях при почечной недостаточности естественные функции кишечника затормаживаются;
- Закупорки просвета инородным телом . Например, желчным камнем, желудочно-кишечными паразитами или проглоченным предметом; . Это заболевание увеличивает риск перекрута; . Дивертикулит толстой кишки приводит к образованию стриктур в кишечнике, что становится прямой причиной непроходимости;
- Запущенных опухолей брюшной полости .
В 25% перекрут сигмовидной кишки вызывают: воспаление тазовых органов, образование рубцов, укорочение сигмовидной брыжейки, увеличение лимфатических узлов в стенке кишечника или брыжейки, опухоли, кисты.
Изменения подвижности толстой кишки в 30% случаев связаны с нарушением моторики кишечника. Причины - обильный прием пищи, избыток клетчатки в пище, запоры, наличие гельминтов, врожденный мегаколон. Кроме того, отклонения работы ЖКТ возникают у пациентов с психическими заболеваниями, травмами живота, прикованных к постели. Практика показала, что аномальные изменения перистальтики кишечника тесно связаны с заворотом кишечника.
Анатомические факторы виновны в 35% случаев. Сигмовидная кишка слишком длинная, а брыжейка сигмовидной кишки короткая и узкая. Проксимальная и дистальная части кишечника расположены близко друг к другу, участок между ними очень активен. Это анатомическая основа для легкого скручивания.
Механизм развития
Поворот сигмовидной кишки может быть по часовой и против часовой стрелке. Степень влияния скручивания на кровообращение в кишечнике зависит, главным образом, от степени перекручивания и степени герметичности. Например, когда угол составляет 180°, мезентериальное кровообращение не может быть ограничено, и поражается только прямая кишка за стенкой сигмовидной. Сдавление и простая кишечная непроходимость при повороте более чем на 360 ° вызывает полный заворот.
Из-за перекручивания скапливаются газы, наблюдается увеличение объема жидкости, чрезмерное расширение сигмовидной кишки, первоначально остановка венозного кровотока, гиперемия. Еще больше усугубляет нарушение кровообращения тромбоз, кровоток в артериях тоже останавливается.
Заворот пищеварительного тракта становится идеальной анаэробной средой. В течение нескольких часов анаэробные и аэробные бактерии способны размножаться одновременно, барьерная функция слизистой оболочки кишечника нарушается. Повышенная проницаемость, бактерии в кишечнике и токсичные вещества их жизнедеятельности, с одной стороны, проникают в брюшную полость и всасываться в кровь. С другой стороны, напрямую атакуют портальную систему, вызывают бактериемию и отравление. В конечном итоге человек может умереть от инфекции, болевого и гиповолемического шока.
Хронический перекрут имеет рецидивирующие эпизоды. В этом случае кишечник может восстановиться естественным путем без очевидного нарушения кровообращения.
Симптомы
Характерная особенность симптомов заворота кишечника: появляются внезапно и носят острый характер.
У больного развиваются:
- внезапные приступообразные боли внизу живота, характерные приступы - колики;
- вздутие живота с соответственным увеличением его окружности;
- задержка газов и стула;
- усиление перистальтических движений в начальной стадии и их прекращение в последующих стадиях;
- рвота, в том числе калом;
- острый живот - набор симптомов, характерных для воспаления органов брюшной полости, когда воспаление перешло на брюшину;
- сухость слизистых оболочек, красные губы;
- пониженное давление;
- учащение пульса;
- нарушение сознания из-за нарушения электролитного баланса;
- в лабораторных исследованиях - пониженный уровень натрия и калия.
Отдельные симптомы могут различаться по степени выраженности.
Осложнения перекрута сигмовидной кишки
Острый перекрут сигмовидной кишки часто сопровождают некроз и перфорация кишечника. Вследствие дегидратации возможен гиповолемический шок. Вслед за прободением и выходом кишечного содержимого в брюшную полость возникает опасность развития перитонита и сепсиса.
Диагностика
Вначале проводится осмотр и опрос пациента.
УЗИ брюшнрй полости
В зависимости от степени тяжести заболевания, патологию можно разделить на типы - подострый и острый или молниеносный.
Подострый тип . Встречается часто, составляет 75-85% случаев перекрута сигмовидной кишки. Развивается в основном у пожилых пациентов. Характерны: медленное начало, нерегулярная боль в животе в прошлом и исчезновение боли в животе после дефекации.
Основные симптомы: боли в животе, приступообразное обострение, отсутствие дефекации и истощение; тошнота, рвота. Выраженность их умеренная. Реже беспокоят поздняя рвота с запахом стула, прогрессирующее вздутие живота.
Физикальное обследование: состояние пациента в целом хорошее, живот явно вздут. Вздутие живота асимметрично, левая сторона увеличена значительно. Если нет некроза кишечника, прикосновение к животу вызывает легкую болезненность, не наблюдается заметного раздражения брюшины. При аускультации слышны звуки кишечника.
У пожилых пациентов или пациентов с худощавым телосложением при длительном течении болезни может быть шок.
Острый тип . Развивается редко, чаще у молодых людей. Характерны: острое начало, быстрое развитие заболевания, типичная кишечная непроходимость, сильная боль в животе, разлитая боль по всему животу. Рвота возникает рано, часто из-за значительной потери жидкости пациенты склонны к шоку.
Физическое обследование: метеоризм меньше, чем при подостром течении. Очевидно раздражение брюшины, болезненность по всему животу, тонус мышц живота повышен. Кишечные шумы исчезают, что свидетельствует о возможном некрозе кишечника.
Затем назначаются исследования.
Рентгеновское обследование
На рентгеновском снимке брюшной полости обнаруживаются следующие особенности:
- Большая часть брюшной полости слева явно раздута по сравнению с остальной частью живота.
- Полость таза достигает середины и верхней части живота и даже подмышечной впадины, занимая большую часть брюшной полости.
- Сигмовидная кишка явно увеличена, имеет вид «изогнутой трубы». Видны два уровня жидкости: в проксимальном конце и дистальном.
- Правая часть толстой кишки и тонкий кишечник имеют разную степень вздутия.
С помощью рентгена можно выявить патологию в 57-90% случаев.
Бариевая клизма
Барий блокируется на стыке прямой кишки. Участок, ближайший к месту заворота, имеет вид конуса, за что его еще называют “клювом”. Емкость клизмы часто составляет менее 500 мл (обычно кишку можно заполнить более 2000 мл), жидкость вытекает, т.е. можно доказать, что в сигмовидной кишке имеется непроходимость.

Неспецифическая боль в животе
Этот тест подходит только для случаев раннего перекрута. При явном раздражении брюшины или болезненности в брюшной полости, тестирование на бариевую клизму противопоказано. В противном случае существует риск перфорации кишечника.
КТ и МРТ
КТ и МРТ обычно показывают закрученную сигмовидную брыжейку в дополнение к расширенным петлям и уровням воздуха и жидкости в тонком или толстом кишечнике.
Эндоскопия
При эндоскопическом исследовании обнаруживается спиралевидный изгиб слизистой оболочки сигмовидной кишки с обструкцией, обычно на расстоянии 20-30 см от анального края. Чувствительность и специфичность двух последних методик самая высокая.
Специфических лабораторных тестов для диагностики заворота сигмовидной кишки нет. Но клинический и биохимический анализы крови назначаются для определения возможных осложнений, оценки общего состояния.
Дифференциальный диагноз
Дифференциальная диагностика проводится в отношении дивертикулита, опухолей толстой кишки, ишемии брыжейки.
Острый перекрут сигмовидной кишки в сочетании с некрозом или перфорацией кишечника следует отличать от прободения язвенной болезни, острого панкреатита.
Лечение перекрута сигмовидной кишки
Поскольку пациенты с перекрутом сигмовидной кишки имеют тенденцию к гиповолемии и токсическому шоку, им требуется интенсивная терапия. Необходимо устранить дисбаланс жидкости и электролитов, провести назогастральную аспирацию и назначить парентеральное питание.
Эндоскопическая деторсия рекомендуется в качестве основного начального метода лечения при отсутствии осложнений. Вероятность успеха составляет от 33% до 91%.
Неотложная операция по удалению кишки и санации требуется пациентам с перитонитом, некрозом и перфорацией. Также, если предыдущее лечение оказалось безуспешным.
Иногда пациенты страдают от рецидивирующего заворота сигмовидной кишки. В таком случае рассматривают сигмовидную колопексию (хирургическую фиксацию сигмовидной кишки). Иногда выполняется колостомия чрескожно (эндоскопически).
Хирургия
Относительно идеальной окончательной процедуры, имеются значительные разногласия. Несмотря на это, плановая резекция сигмовидной кишки и анастомоз обычно рекомендуются пациентам из группы высокого риска. Проводится после успешной деторсии. Эти вмешательства имеют низкий уровень смертности от 0% до 15%.
Прогноз излечения
Прогноз тяжелый. Общая смертность изначально составляла более 50%. Теперь, с появлением современных методов диагностики и лечения, упала ниже 10%. Наличие шока, гангрены кишечника, перфорации толстой кишки, серьезных сопутствующих заболеваний, преклонного возраста и неотложной хирургической помощи увеличивает уровень смертности.
Особые случаи заворота сигмовидной кишки
У детей. Патология составляет 4% всех заворотов кишечника у детей и обычно сопровождается врожденными аномалиями. Часто возникают рвота и диарея. Простые рентгеновские снимки подтверждают диагноз только в 30% случаев. Бариевая клизма обычно предпочтительнее эндоскопического обследования. Диагностика обычно задерживается, что приводит к некрозу кишечника. Смертность варьирует, по некоторым исследованиям возросла с 8% до 21%.
У пожилых людей . Почти у 1/3 пожилых пациентов в анамнезе имелся приступ, а у 50-85% имелись серьезные сопутствующие заболевания. Перекруту может предшествовать вынужденное лежачее состояние из-за болезни и псевдомегаколон. Диагностика часто затруднена из-за психических проблем и хронических заболеваний. Смертность увеличивается после 70 лет.
При беременности . Заворот сигмовидной кишки - наиболее частая причина кишечной непроходимости во время беременности. Боль в животе, тошнота и лейкоцитоз из-за беременности усугубляют клиническую картину и иногда затрудняют своевременное распознавание. Диагностика часто задерживается, поскольку рентгенологические исследования противопоказаны. Применяется деторсия с помощью эндоскопии. По возможности, серьезную операцию лучше отложить до родов. Материнская смертность колеблется от 6% до 21%, а смертность плода - от 26% до 50%.
Сосудистые болезни кишечника неуточненные (K55.9)
Примечание 1. В данную подрубрику включены следующие клинические понятия (без уточнения острый или хронический):
- ишемический колит;
- ишемический энтерит;
- ишемический энтероколит.
Примечание 2. Из данной подрубрики исключены:
- "Некротизирующий энтероколит у плода и новорожденного" - P77;
Примечание 3. В связи с мультидисциплинарностью проблемы, коды блока рубрик "Болезни артерий, артериол и капилляров" - I70-I79 (см. Примечание 2) могут быть также использованы при кодировании данной патологии в равной степени с кодом K55.9.
Диагноз "ишемический колит" предполагает наличие превалирующих признаков патологии со стороны кишечника (без упоминания ишемического поражения других органов) и является более общим клиническим понятием, без уточнения острой или хронической ишемии.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Ишемическую болезнь кишечника подразделяют следующим образом:
1. Острая мезентериальная ишемия:
- неокклюзионная мезентериальная ишемия;
- эмболия верхней мезентериальной артерии;
- тромбоз верхней мезентериальной артерии;
- локальная сегментарная ишемия.
2. Хроническая мезентериальная ишемия (абдоминальная колика).
3. Ишемия толстой кишки:
- обратимая ишемическая колонопатия;
- преходящий язвенный ишемический колит;
- хронический язвенный ишемический колит, стриктура толстой кишки, гангрена толстой кишки.
Этиология и патогенез
Различают следующие типы ишемии:
1. Окклюзионная ишемия, вызванная уменьшением просвета экстраорганного сосуда (артерии, вены).
2. Неокклюзионная (перфузионная), обусловленная снижением висцерального кровотока на микроциркулярном уровне.
3. Комбинированная ишемия, сочетающая в себе окклюзионную и перфузионную составляющие одновременно.
В большинстве случаев природу возникновения ишемии установить при жизни не удается.
Окклюзионная ишемия
Может наблюдаться полная или частичная окклюзия экстраорганных сосудов. Возможные причины нарушения их проходимости:
- тромбоз;
- эмболия;
- уменьшение просвета сосуда атеросклеротической бляшкой;
- воспаление внутренней оболочки сосуда;
- сдавление сосуда извне;
- прорастание в стенку сосуда опухоли.
Развитие окклюзионной ишемии возможно при следующих заболеваниях:
- атеросклероз;
- системные васкулиты;
- аномалия сосуда;
- тромбоз сосуда, осложняющий сердечную недостаточность (СН), и его атеросклеротическое изменение;
- тромбоэмболия сосудов у пациентов с фибрилляцией предсердий, инфарктом миокарда с пристеночными тромбами, имплантированными клапанами сердца и др.
Окклюзия вен развивается реже, чем артерий.
Неокклюзионная ишемия
Возникает при снижении сердечного выброса, артериальной гипотензии, гиповолемии, дегидратации, спазме органного сосуда, которые чаще всего ассоциированы со следующими заболеваниями и состояниями:
- застойная СН;
- гипертоническая болезнь;
- сахарный диабет;
- массивное кровотечение, особенно вследствие травматического повреждения органов брюшной полости;
- инфекционные заболевания.
При развитии СН наблюдается уменьшение сердечного выброса, приводящее к снижению кровотока в желудочно-кишечном тракте. Кроме того, при этом отмечаются гиперактивность симпатической нервной системы и избыточное образование ангиотензина II, который вызывает сокращение висцеральных кровеносных сосудов.
У пациентов с СН часто применяются:
- сердечные гликозиды - уменьшают брыжеечное кровообращение и одновременно стимулируют периферическое высвобождение катехоламинов;
- мочегонные средства - способствуют возникновению гиповолемии;
- β-адренергические блокаторы - приводят к снижению брыжеечного кровообращения, сокращая сосуды.
Общие циркуляторные и фармакологические средства вызывают устойчивое снижение кровотока в кишке. Его дальнейшее прогрессирование сопровождается развитием симптоматической ишемии кишки, которая требует госпитализации пациента.
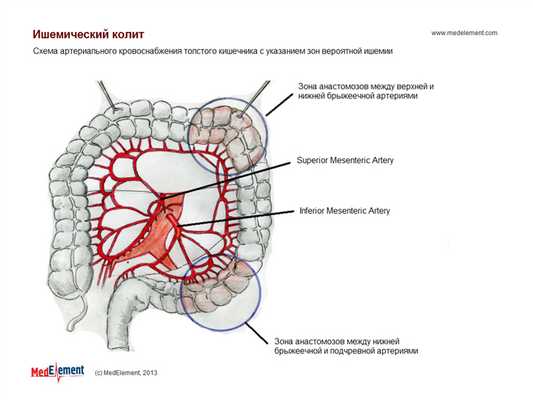
При ишемическом колите наиболее постоянно поражается селезеночный угол толстой кишки и верхняя часть сигмовидной, что обусловлено анатомическими особенностями кровоснабжения толстой кишки.
Наиболее частые локализации:
- прямая и сигмовидная кишка (20%);
- нисходящая ободочная кишка (20%);
- селезеночный угол (11%);
- сочетание вышеуказанных локализаций (14%);
- только прямая кишка (6%);
- восходящая ободочная кишка (8%).
В целом для ишемического колита характерна ректосигмоидальная локализация без поражения прямой кишки.
Патанатомия
Эпидемиология
Возраст: преимущественно пожилой
Признак распространенности: Редко
Соотношение полов(м/ж): 1
Примерно 1 из 2000 случаев госпитализации приходится на ишемический колит. Ишемический колит обнаруживается примерно в 1 из 100 эндоскопий. Мужчины и женщины страдают в равной степени. Более чем 90% случаев приходится на людей в возрасте старше 60 лет.
Частота возникновения абдоминального ишемического синдрома достаточно высока: выявляется в 75,5% случаев при аутопсии умерших от ишемической болезни сердца, вследствие атеросклероза церебральных артерий и/или сосудов нижних конечностей, также выявляют атеросклероз брюшной аорты и ее непарных висцеральных ветвей.
Частота стенозирующих поражений висцеральных ветвей брюшной аорты по данным аутопсии варьируется от 19,2% до 70%, по данным ангиографии - от 4,1% до 53,5%.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
постпрандиальная боль в животе, боль в левой половине живота, диспепсия, позывы на дефекацию, кратковременная боль в животе, боль после еды, метеоризм, спазмы кишечника, неустойчивый стул, диарея, мелена, гематохезия, снижение ИМТ, диспепсия, тошнота, рвота, ситофобия
Cимптомы, течение
Болевой синдром
При поражении тонкого кишечника:
- боль вокруг пупка;
- боль в правой подвздошной ямке (зона кровоснабжения верхней брыжеечной артерии);
- боль в верхнем отделе живота;
- более выраженная связь между приемом пищи и возникновением болей.
Перитонеальные симптомы
Для всех форм ишемии кишечника характерны отсутствие симптомов раздражения брюшины.
Кровотечение
По мере прогрессирования болезни периодически, особенно после приступа боли, в стуле отмечается примесь темной крови, иногда в виде сгустков. Количество крови, как правило, небольшое.
Потеря массы тела: возникает вследствие нарушения пищеварения, кровопотери и постепенного развития боязни приема пищи (ситофобия).
2. Оценка симптомов
Чувствительность
Симптомы ишемического колита варьируют в зависимости от тяжести ишемии и ее вида. Наиболее распространенные ранние признаки ишемического колита: боль в животе (чаще, право- или левосторонняя), небольшое и умеренное ректальное кровотечение.
Правосторонняя боль характерна для ишемического энтероколита, левосторонняя - для дистального колита.
Зависимость симптомов от формы и стадии
Основные формы клинической картины нарушений мезентериального кровообращения:
1. Острая форма - приводит к развитию инфаркта кишечника, имеет более или менее отчетливую симптоматику и в значительном числе случаев правильно диагностируется.
2. Хронические расстройства кровоснабжения органов пищеварения - клиническая картина менее очерчена.
Стадии в течении хронических ишемических поражений кишечника:
1. Больные ведут обычный образ жизни и изменения кровотока в брюшной полости можно зафиксировать только с помощью допплеровского исследования.
3. Абдоминальные боли возникают даже при приеме минимального количества пищи.
4. Постоянные боли, усиливающиеся после приема пищи. Исход последней стадии неблагоприятен, вплоть до инфаркта кишечника.
Стадии развития дистальной дисфункции толстой кишки:
1. Функциональная ишемическая колопатия (вздутие живота, упорные запоры, овечий кал).
2. Ишемический колит (изъязвления слизистой оболочки, отек подслизистого слоя, кровотечения).
3. Ишемические стриктуры Стриктура - резкое сужение просвета какого-либо трубчатого органа вследствие патологических изменений его стенок
и гангрена толстой кишки.
3. УЗИ (чувствительность 50-75%):
- .усиление перистальтики на начальной стадии, нормализующееся в дальнейшем;
- стенки кишки становятся утолщенными и узловатыми;
- в стенках кишечника выявляются области пониженной эхогенности (очаги кровоизлияния и отеки);
- возможно выявление пневматоза (участки скопления газа) в стенке кишечника; обнаружение газа в воротной вене расценивается как плохой прогностический признак.
4. УЗДГ (чувствительность 80%) особенно эффективна при подозрении на стеноз нескольких сосудов, абдоминальную стенокардию (см. "Хронические сосудистые болезни" - K55.1).
УЗДГ не рекомендуется при острой ишемии, ожирении, кишечной непроходимости, когда нарушение кровотока можно выявить только в проксимальных отделах.
8. Энтероскопия. Практически не применяется в остром периоде, в связи с возможностью травмы кишечника.
9. Гистология.
Ключевые диагностические признаки: коагуляционный некроз и/или сосудистые тромбы.
Другие признаки, на которые следует обратить внимание: сегментарность поражений, железистая атрофия, гомогенизация собственной пластинки, наличие воспалительного инфильтрата Инфильтрат - участок ткани, характеризующийся скоплением обычно не свойственных ему клеточных элементов, увеличенным объемом и повышенной плотностью.
богатого эозинофилами.
10. Обзорная рентгенография в положении лежа и стоя (чувствительность 62%) - стартовый метод диагностики, если клиника не позволяет уверенно диагностировать ишемию кишечника.
Признаки:
- утолщение стенки кишки;
- разделение петель кишечника;
- симптом "отпечатка большого пальца";
- возможно выявление пневматоза кишечника; при развитии перфорации - обнаруживается скопление газа под диафрагмой.
12. Алиментарные провокационные пробы основаны на тесной взаимосвязи болевого синдрома или дисфункции кишечника с приемом пищи.
Проба Миккельсена - пациенту выпивает литр молока в течение часа, появление болей при этом свидетельствует об ишемическом генезе заболевания.
Проба "насильственного кормления" - пациент должен ежедневно принимать высококалорийную пищу (5000 ккал), провоцирующую типичную клинику ишемии.
Проба регулярного приема пищи обычной калорийности с исключением острых блюд (4-разовое питание).
Некоторые авторы предлагают проводить физические пробы - поднятие тяжестей, длительный физический труд в наклонном положении (стирка белья, мытье полов), быстрая ходьба, бег, подпрыгивание на месте, велоэргометрическую пробу для выявления экстравазальной компрессии чревного ствола.
Существуют также лекарственные пробы, провоцирующие проявления ИК (вазоспастические средства) и ликвидирующие его (вазодилататоры).
13. Электрокардиография - обязательное исследование. У многих пациентов ишемия кишечника спровоцирована нарушениями ритма, снижением сердечного выброса. Помимо того ЭКГ позволит диагностировать так называемую "абдоминальную форму" острого инфаркта миокарда.
В 50-57% случаев абдоминальная ишемия диагностируется только при развитии острого нарушения мезентериального кровообращения, то есть инфаркта кишечника. Все остальные случаи, как правило, связывают с банальными заболеваниями - гастродуоденитом, гепатитом, панкреатитом и т. д.
Лабораторная диагностика
1. Общий анализ крови.
У пациентов с ишемическим колитом (ИК) в равной мере могут встречаться как анемия (вследствие недостаточности питания и кровопотери), так и гемоконцентрация (в результате потери жидкости в третье пространство).
Анемия имеет преимущественно железодефицитный характер.
Гемоконцентрация характерна для острых некротических процессов; может маскировать анемию.
Повышение СОЭ - характерно для всех видов и форм сосудистых заболеваний кишечника. Низкая специфичность обусловлена наличием большого количества сопутствующих патологий у пациентов старшего возраста.
При ишемических атаках, некрозе, развитии осложнений может отмечаться выраженный лейкоцитоз.
3. Коагулограмма. Как правило, отмечаются умеренные признаки гиперкоагуляции (кроме пациентов, принимающих антикоагулянты).
Выраженная гиперкоагуляция свидетельствуют об острой фазе сосудистого поражения кишечника. В данном случае рекомендуется дополнительное определение уровня антитромбина III, протеинов C и S, димеров и проведение прочих тестов для выявления возможного ДВС-синдрома или острого тромбоза.
4. Кал.
Практически постоянный признак ИК - наличие эритроцитов и скрытой крови. Длительность эпизодов скрытой, хронической кровопотери - от нескольких дней до нескольких месяцев. При изъязвлении или остром кровотечении выявляется большое количество скрытой крови.
Цвет кала может варьироваться от черного до бордового.
Примесь неизмененной крови отмечается при сильных кровотечениях, быстром продвижении каловых масс по кишечнику, в случае кровотечений из дистальных отделов толстого кишечника или прямой кишки.
Дифференциальный диагноз
1. Неинфекционные колиты (маркеры IBD, характерная картина при эндоскопии, рентгенологическом исследовании, отсутствие изменений на УЗДГ).
2. Инфекционные энтероколиты (анамнез, клиника, серологические тесты).
3. Опухоли кишечника (компьютерная томография, эндоскопия, биопсия).
4. Язвы кишечника (биопсия, УЗДГ).
5. Дивертикулы кишечника (рентгенологические методы исследования, эндоскопия).
6. Артериовенозные фистулы, врожденные мальформации (ангиография).
Осложнения
Почти в 50% случаев ишемический колит подвергается обратному развитию. Симптомы купируются в течение 24-48 часов. Заживление происходит в течение 1-2 недель. В случаях тяжелого некроза сроки удлиняются до 6 месяцев.
Примечание. Ишемические стриктуры кишечника кодируются как K55.1 "Хронические сосудистые болезни"
Лечение
В зависимости от формы, стадии, характера поражения подход к лечению ишемического колита может быть весьма разнообразным.
Общие подходы
Немедикаментозная терапия
1. Диета для нормализации массы тела, предусматривающая частое питание небольшими порциями. В случае обострения показана пауза в приеме пищи в течение 24-48 часов. Возврат к нормальному питанию - как можно более ранний.
2. Декомпрессия кишечника.
3. Модификация этиологических факторов (отмена приема некоторых лекарств, отказ от курения и пр.).
Медикаментозная терапия
1. Модификация этиологических факторов:
- нормализация сахара и/или холестерина;
- устранение аритмии;
- восстановление сердечного выброса;
- нормализация артериального давления.
2. Гидратация и коррекция КЩС и электролитов.
4. Антибактериальная терапия препаратами широкого спектра действия в течение 24-48 часов и далее - по показаниям (например, в послеоперационном периоде).
5. Сосудорасширяющие препараты. Применение их является вопросом спорным, поскольку, по мнению некоторых авторов, к моменту диагностирования заболевания снижение кровоснабжения кишки или уже восстановлено или потеряно безвозвратно. Предпочтение, в случае необходимости, отдается нитратам или папаверину (может быть введен в артерию непосредственно после установления диагноза "ишемический колит" при проведении артериографии и также применен в раннем послеоперационном периоде). Исследования эффективности других сосудорасширяющих препаратов продолжаются.
6. Антикоагулянты под контролем МНО .
7. Неселективный тромболизис пока не показал преимуществ перед оперативными методами лечения.
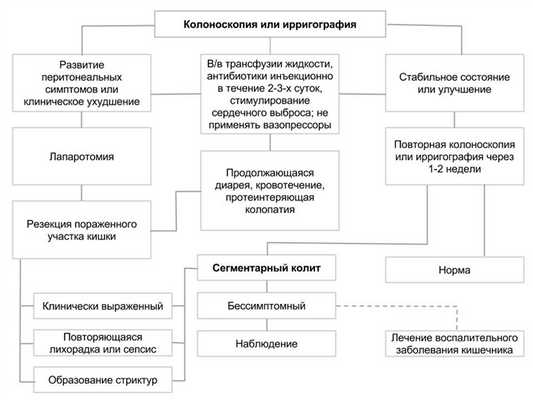
Лечение ишемического колита (рекомендации Американской гастроэнтерологической ассоциации)
Прогноз
Прогноз при острых ишемиях кишечника, как правило, неблагоприятен. Высокая смертность ассоциирована с осложнениями заболевания, поздней диагностикой, сопутствующей патологией и некоторыми осложнениями оперативного лечения.
Смертность при отказе от оперативного лечения (в случае его необходимости) составляет 100%.
При хроническом ишемическом колите прогноз более благоприятен, но зависит от многих факторов. Ключ к успеху в этом случае - модифицируемость основных этиологических факторов (атеросклероза, сахарного диабета и т.д.).
Госпитализация
В острых случаях или при развитии осложнений в случаях хронической ишемии пациенты подлежат экстренной госпитализации в отделение хирургии или интенсивной терапии.
Читайте также:
