Лобэктомия с помощью турникета. Техника турникетной лобэктомии
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
Хирургия:
Верхняя лобэктомия справа. Техника правосторонней верхней лобэктомии
Висцеральную плевру верхней доли лёгкого рассекают, начиная от нижней границы ВПВ, вдоль корня лёгкого между главным бронхом и непарной веной до нижней границы верхнедолевого бронха. Вены верхней доли, идущие к верхней лёгочной вене, пересекают, при этом необходимо соблюдать осторожность и не повредить вену, идущую от средней доли.
Висцеральную плевру рассекают по междолевой щели от слияния трёх долей назад на 1—2 см. Разрез углубляют до междолевой порции лёгочной артерии. Дальнейшее рассечение проводят в направлении назад латеральнее артерии, до обнаружения ветвей к базальным сегментам, верхнему сегменту нижней доли и заднему сегменту верхней доли. Рассечение тканей продолжают вперёд до сосудов средней доли, стараясь их сохранить.
Лёгкое подтягивают вперёд, при этом обнажают место отхождения верхнедолевого бронха и промежуточный бронх. Над устьем верхнедолевого бронха, по его нижнему краю, рассекают плевру, в результате чего обнажают лимфатический узел IIП, который находится здесь практически всегда.
Рассечение междолевой щели заканчивают от заднего края артериальных ветвей до отверстия в плевре сзади. Иногда это делают, вводя указательный палец в разрез плевры сзади, до плоскости рассечения спереди. В качестве альтернативы для завершения рассечения спереди назад вводят ножницы или подобный инструмент. Ткани, лежащие латерально от образовавшегося отверстия, рассекают при помощи линейного режущего сшивающего аппарата.
После того как подтверждена необходимость выполнения лобэктомии, рассекают венозные ветви, идущие от верхней доли, линейным режущим сшивающим аппаратом; сосуды пересекают между двумя рядами скобок степлера или между двумя наложенными сосудистыми зажимами с последующим прошиванием обвивным швом или лигированием культёй сосудов.
Проведение резинового катетера через образовавшееся отверстие значительно ускоряет установку линейного режущего сшивающего аппарата. Опорную браншу аппарата устанавливают в широком конце катетера, который протягивают через отверстие под сосудами, а прикреплённый степлер следует за ним, не повреждая окружающих тканей. Как только на наконечнике аппарата появляется край сосуда, резиновый катетер отсоединяют и при помощи аппарата прошивают сосуд.
Простое лигирование сосудов сопряжено с чрезмерно высокой частотой угрожающих жизни кровотечений во время операции или в раннем послеоперационном периоде, обусловленных соскальзыванием лигатур.
Лёгочную культю пересечённой верхней лёгочной вены смещают латерально и обнажают лёгочную артерию и её первую ветвь — передний ствол, который выделяют по всей окружности. Передний ствол иногда имеет довольно большой диаметр, и в ходе разделения тканей можно не заметить задние ветви, что приводит к их повреждению при попытке провести инструмент вокруг сосуда.
Весьма редкий анатомический вариант, вызывающий технические трудности, — ветвь переднего ствола, которая проходит над главным бронхом и кровоснабжает задний сегмент. Выявление этой аномалии до того, как завершится обнажение артерий помогает избежать повреждения сосуда. Передний ствол прилежит к верхнедолевому бронху, который служит ориентиром, определяющим анатомические границы сосуда.
Такое соседство может привести к вовлечению сосуда в перибронхиальный воспалительный процесс, что резко затрудняет выделение артерии. В области бифуркации, между передним стволом и междолевой порцией артерии, обнаруживают лимфатические узлы. После полного выделения переднего ствола его пересекают по описанному методу.
Лобэктомия
Заведующая онкологическим отделением в клинике Ихилов.
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
Лобэктомия - это частичное удаление легкого. Легкие - это два крупных органа, расположенных в грудной полости. Работа легких заключается в обеспечении движения и фильтрации кислорода и в обогащении кислородом крови. Кроме того, легкие защищают организм от дыма и других загрязняющих веществ, бактерий и вирусов. Они захватывают и частично уничтожают вредные вещества и микробов в слизи, которую сами же и вырабатывают. После этого слизь выводится из организма через кашель и/или глотание.
Каждое легкое состоит из нескольких долей: левое - из двух, правое - из трех. Правое легкое крупнее левого.
Лобэктомию (удаление доли легкого) могут назначить в рамках лечения следующих патологий:
- ;
- туберкулез;
- абсцесс легкого;
- грибковая инфекция;
- эмфизема;
- доброкачественная опухоль.
Существуют два способа проведения лобэктомии:
- Торакотомия. Хирург делает разрез между двух ребер, начиная с груди и заканчивая спиной. Долю удаляют через этот разрез.
- Видео-ассистированная торакоскопическая хирургия (ВАТХ). Хирург делает несколько маленьких разрезов и вводит внутрь грудной клетки торакоскоп (трубку с присоединенной к ней камерой). Торакоскоп обеспечивает визуализацию органов грудной клетки. Это менее инвазивная процедура по сравнению с торакотомией.
Какие риски связаны с лобэктомией?
Лобэктомия сопряжена с определенными рисками и побочными эффектами. К таким рискам и побочным эффектам относятся:
- реакция на анестетик (анестетик - это препарат, благодаря которому пациент спит во время операции и впоследствии не помнит процедуру. Общая анестезия - это один из способов обезболивания. Применение анестетика может привести к таким нежелательным реакциям, как свистящее дыхание, сыпь, отеки и низкое артериальное давление);
- кровотечение;
- инфекция;
- повреждение соседних структур, включая сердце, легкие, кровеносные сосуды и нервы;
- утечка воздуха из легкого, ведущая к пневмотораксу (коллапс легкого);
- эмпиема (скопление гноя);
- затяжной, хронический болевой синдром;
- бронхоплевральный свищ (патологическое соединение бронха и плевральной полости), из-за которого в грудной клетке может скопиться жидкость;
- воздух или газ в грудной полости.
Как мне подготовиться к лобэктомии?
Лечащий врач в онкоцентре объяснит всю процедуру. Задавайте ему любые вопросы, которые у вас возникнут. Подумайте о том, чтобы прилететь с членом семьи или другом, чтобы делать заметки, и убедитесь, что на все ваши вопросы даны ответы.
Вас могут попросить подписать форму согласия, дающую разрешение на проведение процедуры. Внимательно прочитайте форму. Прежде чем подписать, задайте вопросы, если что-то не ясно.
Сообщите своему лечащему врачу, если вы:
- беременны или думаете, что можете быть беременны
- аллергия на контрастный краситель или йод
- чувствительны или аллергичны к любым лекарствам, латексу или анестетикам
- принимаете любые лекарства, включая отпускаемые по рецепту или без рецепта лекарства, витамины, травы и добавки
- у вас было нарушение свертываемости крови
- принимаете разжижающие кровь лекарства, аспирин или другие лекарства, влияющие на свертываемость крови.
- Прекратите прием определенных лекарств перед процедурой, если это предписано лечащим врачом
- следуйте всем указаниям, которые будут даны, чтобы не есть и не пить перед процедурой
- бросьте курить
- запланируйте, чтобы кто-нибудь отвез Вас домой из больницы (если никого не будет - сотрудник онкоцентра Ихилов сделает это).
Перед процедурой у вас могут быть анализы крови или другие анализы или экзамены. Онкохирург в Ихилов расскажет все подробнее.
Что происходит во время лобэктомии?

Онкоцентр Ихилов (Израиль, Тель-Авив)
Процедура почти всегда требует стационарного пребывания. Это означает, что Вам потребуется провести в больнице более 1 ночи. Время пребывания зависит от вашего состояния и методов лечащего врача. В большинстве случаев процедура будет следовать такому процессу:
В онкоцентре Ихилов работают опытные онкологи, хирурги, радиологи и т.д. Оставьте заявку ниже, чтобы получить точную стоимость процедур и резюме ведущих торакальных хирургов медицинского центра.
Как проходит выздоровление?
Выздоровление после лобэктомии зависит от масштаба и вида хирургического вмешательства. Некоторые пациенты остаются в стационаре на 5-10 дней. Многим в грудную клетку устанавливают временные трубки, предназначенные для выведения лишней жидкости и/или воздуха.
Перед выпиской вам расскажут, как ухаживать за операционными ранами/дренажными трубками. Если вы нуждаетесь в дополнительном кислороде, вам расскажут, как обеспечить его подачу.
Специалисты также обсудят с вами назначенные препараты, включая обезболивающие средства и лекарства для профилактики тромбозов, инфекций, запоров и/или других нарушений.
Врач уточнит, каких ограничений следует придерживаться после процедуры. В целом, пациентам, перенесшим лобэктомию, дают следующие рекомендации:
- Принимайте лекарства согласно указаниям врача. Обязательно проконсультируйтесь со специалистом, прежде чем начать прием препарата, увеличивающего риск кровотечений (например, аспирина).
- Держите операционные раны в чистоте и сухости. Ухаживайте за ними согласно рекомендациям специалистов.
- Уточните у членов вашей мультидисциплинарной бригады, как правильно принимать душ или ванну. Обычно пациентам рекомендуют избегать натирания швов при купании и сушить область операционной раны, похлопывая по коже сухим полотенцем.
- Выполняйте дыхательные упражнения, рекомендованные врачом.
- Временно откажитесь от поднятия тяжестей - врачи сообщат вам, когда это занятие станет безопасным. Вам также скажут, какой вес вам можно поднимать.
- Старайтесь не общаться напрямую с людьми, страдающими гриппом, простудой или иными респираторными инфекциями. Избегайте пассивного курения и вдыхания химических газов и/или загрязняющих веществ.
- Откажитесь от курения и пассивного курения. Если вам требуется помощь, проконсультируйтесь с врачом.
- Используйте дополнительный кислород в соответствии с указаниями врача.
Что должно быть в доме?
- Термометр для проверки температуры. Высокая температура - это потенциальный признак инфекции.
- Принадлежности для ухода за операционной раной, дополнительные дренажные трубки и/или кислород, поставляемый больницей, хирургическим кабинетом или компанией, специализирующейся на оказании медицинских услуг на дому.
В каких обстоятельствах нужно звонить врачу:
- Лихорадка. Специалисты уточнят, при какой температуре нужно будет с ними связаться.
- Озноб и любые другие признаки инфекции.
- Боль, покраснение, опухание, выделения или кровотечение из операционной раны.
- Одышка, кашель с отделением зеленой, желтой или кровавой мокроты (либо без таковой), затрудненное или болезненное дыхание.
- Боль в груди (новая или стойкая).
- Тошнота и/или рвота.
Обратитесь за неотложной медицинской помощью, если у вас:
- Кровавый кашель (с объемом отделяемого более одной чайной ложки) или большой объем коричневой/кровавой мокроты.
- Головокружение, предобморочное состояние или обморок.
- Неровное сердцебиение.
- Послеоперационная повязка насквозь пропиталась кровью. Либо операционная рана открылась заново, опухла, покраснела или начала выделять гной.
- Боль в груди.
- Опухание, покраснение, ощущение тепла, чувствительность и/или боль в ноге или голени.
Бесплатный Онкотест Онкоцентра Ихилов
Как обеспечить послеоперационный уход?
Нужно, чтобы родственник или друг помогал вам с выполнением повседневных обязанностей до тех пор, пока вам не станет лучше. Возможно, пройдет немало времени, прежде чем врачи разрешат вам окончательно вернуться к привычной жизни.
Обязательно принимайте назначенные лекарства для профилактики боли, инфекции и/или запоров. Если симптомы ухудшились или дополнились новыми проблемами, звоните врачу или медсестре.
Существует несколько способов борьбы с запорами после операции. Можно изменить рацион, пить больше жидкости, принимать безрецептурные препараты. Перед тем, как начать прием любого из лекарств против запоров, проконсультируйтесь с врачом.
Дышите глубоко и отдыхайте - так вы справитесь с болью, сохраните здоровье легких после анестезии и поспособствуете быстрому оттоку лимфы. В первую неделю старайтесь практиковать глубокое дыхание и релаксацию по несколько раз в день либо каждый раз, как почувствуете чрезмерное напряжение.
Пример упражнения для релаксации
Сядьте, закройте глаза и сделайте 5-10 медленных глубоких вдохов. Расслабьте мышцы. Медленно повращайте головой и плечами.
Информация подготовлена врачами онкоцентра Ихилов (Израиль, Тель-Авив).
Как начать лечение рака лёгких?
Вскоре вы получите план лечения рака лёгких в Израиле с предварительной ценой. Составление данного документа не обязует вас ни к каким действиям и является полностью бесплатным. К тому же нами гарантируется конфиденциальность всей предоставленной информации и соблюдение врачебного этикета.
Способ верхней лобэктомии слева при опухолях легкого
Изобретение относится к медицине, хирургии, онкологии. Лигируют верхнюю легочную вену, прошивают верхнедолевой бронх. Мобилизуют и временно клипируют левую легочную артерию у перикарда, участок нижнедолевой артерии в междолевой щели удаляют вместе с мобилизированной верхней долей легкого. Непрерывность восстанавливают выкроенным из перикарда лоскутом в виде усеченной пирамиды. Длина его равна длине резицированной части артерии. Основание - равно длине окружности резицированной части артерии. Вершина равна длине окружности резицированной части артерии. Лоскут сворачивают в конусовидную трубку. Ее свободные стороны ушивают атравматическим швом. Анастомозируют конусовидный трансплантат с резицированными частями конец в конец. Способ позволяет сохранить нижнюю долю левого легкого, обеспечивает удобство при операции. 2 ил.
Изобретение относится к медицине, а именно к онкологии, и может быть использовано при хирургическом лечении распространенных опухолей верхней доли левого легкого, вовлекающих в процесс и укорачивающих сегментарные артерии.
Известен “Способ удаления верхней доли левого легкого” (см. “Оперативные вмешательства при раке легкого”, авт. Колесников И.С., Щерба Б.В., Межевикин Н.И., Шалаев С.А., Л., Медицина, 1975 г., с.123, 128), включающий торакотомию из бокового доступа по четвертому межреберью в положении больного на здоровом боку, разрезом от парастерпальной до лопаточной линии. После разделения сращений уточняют возможность и целесообразность резекции верхней доли. На этапе операции удаляется верхняя доля легкого. Сложность резекции ее состоит в том, что от легочной артерии к верхней доле отходят 2-4 ветви, в то время как легочная артерия дугообразно охватывает корень верхней доли. При наличии плотных сращений возникает опасность повреждения артериальных ветвей, а при наличии опухолевого процесса необходимость удаления легкого.
Известен “Способ оперативного вмешательства при раке легкого” (см. кн. “Атлас грудной хирургии” под ред. акад. Б.В.Петровенко, том I, М., “Медицина”, 1971 г.), выбранный нами в качестве прототипа. Выполнение операции верхняя лобэктомия слева предполагает наряду с легированием верхней легочной вены и прошиванием верхнедолевого бронха последовательную обработку сегментарных артериальных стволов в краниально-каудальном направлении. При распространенных опухолях верхней доли левого легкого, вовлекающих в процесс и укорачивающих сегментарные артерии, выделение последних сопряжено с риском их повреждения и кровотечения или технически невозможно, что требует расширения объема хирургического вмешательства до пневмонэктомии.
Целью изобретения является сохранение нижней доли левого легкого при распространенных опухолях верхней доли, обеспечение удобства операции при формировании трансплантата, сохранение естественного оттока венозной крови в нижней конечности.
Поставленная цель достигается тем, что при распространенных опухолях верхней доли левого легкого, после лигирования верхней легочной вены, прошивания верхнедолевого бронха мобилизуют и временно клипируют левую легочную артерию у перикарды и участок нижнедолевой артерии в междолевой щели удаляют вместе с мобилизированной верхней долей легкого, а непрерывность восстанавливают выкроенным из перикарда лоскутом в виде усеченной пирамиды, длиной, равной резицированной части артерии, основанием, равным длине окружности резецированной части левой легочной артерии, и вершиной, равной длине окружности резецированной части нижнедолевой артерии, лоскут сворачивают в конусовидную трубку, ушивают ее свободные стороны травматическим швом и анастамозируют конусовидный трансплантат с резецированными частыми "конец в конец".
Изобретение “Способ верхней лобэктомии при хирургическом лечении распространенных опухолей верхней доли левого легкого" является новым, так как оно неизвестно из уровня медицины при хирургическом лечении распространенных опухолей верхней доли левого легкого, вовлекающих в процесс и укорачивающих сегментарные артерии.
Новизна изобретения заключается в том, что при распространенных опухолях верхней доли левого легкого, выделение укороченных опухолью сегментарных артерий сопряжено с риском их повреждения и кровотечения, требует расширения объема хирургического вмешательства вплоть до пневмонэктомии. Чтобы сохранить нижнюю долю левого легкого, обеспечить естественный отток венозной крови, отсекают участок общего ствола левой легочной артерии в блокированной ее части, удаляют вместе с мобилизованной верхней долей. Непрерывность левой легочной артерии восстанавливают трансплантатом из перикарда, сформированного в виде конусовидной трубки, в соответствии с размером отсеченной части общего ствола левой легочной артерии. Конусовидный трансплантат анастомозируют с резецированными частями общего ствола легочной артерии и нижнедолевой артерии конец в конец.
Изобретение является промышленно применимым, так как может быть использовано в здравоохранении, медицинских учреждениях, занимающихся лечением больных раком легкого, научно-исследовательских онкологических институтах, онкодиспансерах.
“Способ верхней лобэктомии при хирургическом лечении распространенных опухолей верхней доли левого легкого” выполняется следующим образом.
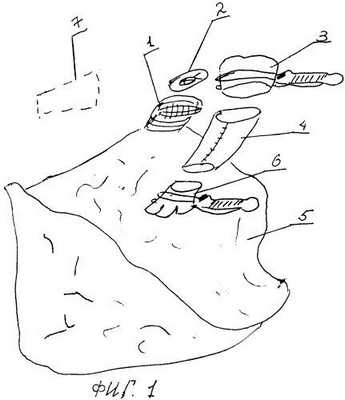
На фиг.1 и 2 представлен рисунок с изображением нижней доли левого легкого, основные " моменты этапов операции, обозначение органов:
1. Культя верхнедолевого бронха.
2. Культя верхней легочной вены.
3. Легочная артерия (правая и левая).
4. Трансплантат из перикарда.
5. Нижняя доля левого легкого.
6. Нижнедолевая артерия.
7. Лоскут, выкроенный из перикарда.
При выполнении операции верхняя лобэктомия слева проводят лигирование верхней легочной вены и прошивают верхнедолевой бронх. При распространенных опухолях верхней доли левого легкого, вовлекающих в процесс и укорачивающих сегментарые артерии, чтобы исключить их повреждение и кровотечение или вообще исключить расширенный объем хирургического вмешательства, вплоть до пневмонэктомии, выполняют следующие этапы хирургического вмешательства. Мобилизуют левую легочную артерию у перикарда и нижнедолевую артерию в междолевой щели. После общей гепаринизации пациента мобилизованный участок левой легочной артерии временно клипируют проксимально у перикарда и на выделенном участке нижнедолевой артерии дистально отсекают в блокированной ее части и удаляют вместе с мобилизованной верхней долей. Непрерывность левой легочной артерии восстанавливают конусовидным трубчатым стеблем, равным длине удаленной части артерии, выкроенном в виде усеченной пирамиды из перикарда, длиной, равной резецированной части левой легочной артерии, основанием, равным длине окружности, резецированной части легочной артерии и вершиной, равной длине окружности резецированной части нижнедолевой артерии. Выкроенный лоскут перикарда сворачивают в конусовидную трубку и свободные стороны ее ушивают непрерывным атравматическим швом. Затем конусовидный трансплантат анастомозируют с резецированными частями левой легочной артерии и нижнедолевой артерии конец в конец.
Технико-экономическая эффективность "Способа верхней лобэктомии при хирургическом лечении распространенных опухолей верхней доли левого легкого" заключается в том, что способ позволяет наряду с сохранением нижней доли левого легкого формировать конусовидный трансплантат точно в соответствии с размерами отсеченной части общего ствола левой легочной артерии с учетом разницы диаметров анастомозируемых отверстий, легочной и нижнедолевой артерий, не перекладывать больного на операционном столе для выкраивания большой подкожной вены во время операции, сохранить естественный отток венозной крови в нижней конечности пациента.
Способ верхней лобэктомии при хирургическом лечении распространенных опухолей верхней доли левого легкого, включающий лигирование верхней легочной вены, прошивание верхнедолевого бронха, отличающийся тем, что мобилизуют и временно клипируют левую легочную артерию у перикарда и участок нижнедолевой артерии в междолевой щели, удаляют вместе с мобилизированной верхней долей легкого, а непрерывность восстанавливают выкроенным из перикарда лоскутом в виде усеченной пирамиды длиной, равной длине резицированной части артерии, основанием, равным длине окружности резецированной части левой легочной артерии, и вершиной, равной длине окружности резецированной части нижнедолевой артерии, лоскут сворачивают в конусовидную трубку, ушивают ее свободные стороны атравматическим швом и анастомозируют конусовидный трансплантат с резецированными частями конец в конец.
Способ выполнения верхней лобэктомии справа
Изобретение относится к медицине, а именно к торакальной хирургии, и может быть использовано при выполнении верхней лобэктомии справа. Для этого больному выполняют торакотомию справа и осуществляют доступ к правому легкому. Затем мобилизуют верхнюю долю правого легкого, производят медиастинотомию, идентифицируют и выделяют артерии, вены и бронх с последующим их лигированием, прошиванием и пересечением. Дополнительно пересекают трахеоперикардиальную, правую бронхоперикардиальную и межбифуркационную связки. После этого удаляют верхнюю долю правого легкого. Способ позволяет полностью сохранить воздухопроводящую функцию среднедолевого бронха и соответственно предотвратить развитие вентиляционных нарушений и ателектаза доли легкого за счет уменьшения угла отклонения среднедолевого бронха после расправления средней и нижней долей правого легкого.
Изобретение относится к области медицины, а именно к хирургии, и касается способа хирургической профилактики послеоперационных осложнений, связанных с вентиляционными нарушениями средней доли легкого после выполнения верхней лобэктомии справа.
Известен способ верхней лобэктомии справа, который заключается в расширенной препаровке элементов корня верхней правой доли, что позволяет правильно идентифицировать артерии, вены и бронх верхней доли и позволяет распознать ряд возможных анатомических вариантов их отхождения. Первым этапом выполняют мобилизацию легочной связки путем рассечения ее до уровня нижней правой легочной вены, затем широко рассекают передний перегиб медиастинальной плевры над передней поверхностью корня правого легкого, выделяют и перевязывают верхнюю легочную вену. После чего выполняют выделение артерии первого и третьего сегментов (А 1,3) верхней доли путем расслоения пространства между непарной веной и артерией, затем от этого пространства концом рассекающего пинцета проникают в межбронхоартериальную щель с тем, чтобы выделить заднюю стенку артерии. После полного выделения А 1,3 артерию перевязывают. Через междолевую горизонтальную щель осуществляется доступ к элементам корня верхней доли, находящимся в пределах этой щели, а именно артерии второго сегмента (А 2). В глубине щелевой борозды после надреза висцеральной междолевой плевры определяют уровень отхождения А 2 от междолевого артериального ствола, затем выделяют и перевязывают артерию второго сегмента. Для выделения и ушивания верхнего долевого бронха легкое отводится кпереди, рассекается перегиб задней медиастинальной плевры и выделяются правый главный бронх и его ветви: верхний долевой и промежуточный. Производя при помощи тупфера отслойку легочной паренхимы обнаруживаются верхний и нижний край долевого бронха. На основание верхнего долевого бронха накладывают аппарат УО-40, бронх прошивают и отсекают. Операцию заканчивают контролем на гемостаз и герметичность, послойным ушиванием торакотомной раны с оставлением в плевральной полости двух дренажей [1, 3, 4, 5, 6, 7].
Недостатком данного способа является возникновение послеоперационного перегиба среднедолевого бронха после полного расправления паренхимы средней и нижней долей правого легкого в пределах правого гемиторакса, что ведет к нарушению вентиляции средней доли и ее ателектазу, при этом угол отхождения среднедолевого бронха составляет 120-125°, угол бифуркации трахеи 75-90°, а правого главного бронха 25-30° и нижнедолевого бронха 15-20°. В норме угол отхождения среднедолевого бронха составляет 80-85°, бифуркации трахеи 65-95°, правого главного бронха 22-27°, нижнедолевой бронх отходит под углом 10° [2, 8].
Задачей изобретения является уменьшение количества послеоперационных осложнений, связанных с вентиляционными нарушениями.
Поставленная задача достигается тем, что согласно предлагаемому способу выполнения верхней лобэктомии справа, включающему мобилизацию верхней доли правого легкого, лигирование, прошивание и пересечение артерий, вен и бронха верхней доли, медиастинотомию, производится удаление верхней доли правого легкого, причем дополнительно выполняют пересечение трахеоперикардиальной, правой бронхоперикардиальной и межбифуркационной связок.
Новым в изобретении является то, что хирургический этап выполнения верхней лобэктомии справа дополняется пересечением трахеоперикардиальной, правой бронхоперикардиальной и межбифуркационной связок, что позволяет увеличить угол отхождения правого главного бронха, увеличить бифуркационный угол и уменьшить угол отклонения среднедолевого бронха. Таким образом, изобретение соответствует критерию «новизна».
Изобретение соответствует критерию «изобретательский уровень», так как оно явным образом не следует для специалиста из уровня техники.
Изобретение соответствует критерию «промышленно применимо», так как оно может успешно использоваться в клинической практике.
Способ осуществляют следующим образом: больному выполняют переднебоковую торакотомию справа в V межреберном промежутке. Удаление верхней доли справа начинают с расширенной препаровки элементов корня доли, идентифицирования артерии, вены и бронха верхней доли и распознавания возможных анатомических вариантов их отхождения. Первым этапом выполняют мобилизацию легочной связки путем рассечения ее до уровня нижнего края правой нижней легочной вены, затем широко рассекают передний перегиб медиастинальной плевры над передней поверхностью корня правого легкого, выделяют и перевязывают верхнюю легочную вену. После чего выделяют артерии первого и третьего сегментов (А 1,3) путем расслоения пространства между непарной веной и артерией, затем от этого пространства концом рассекающего пинцета проникают в межбронхоартериальную щель с тем, чтобы выделить заднюю стенку артерии. После полного выделения А 1,3 артерию перевязывают. Через междолевую горизонтальную щель осуществляют доступ к артерии второго сегмента (А 2). В глубине щелевой борозды после надреза висцеральной междолевой плевры определяют уровень отхождения А 2 от междолевого артериального ствола, затем выделяют и перевязывают артерию второго сегмента. Для выделения и ушивания верхнего долевого бронха легкое отводят кпереди, рассекают перегиб задней медиастинальной плевры и выделяют правый главный бронх и его ветви: верхний долевой и промежуточный. Производя при помощи тупфера отслойку легочной паренхимы обнаруживают верхний и нижний края долевого бронха. На основание верхнего долевого бронха накладывают аппарат УО-40, бронх прошивают и отсекают. Далее производят перевязку непарной вены, мобилизацию верхней полой вены путем рассечения медиастинальной плевры над веной на всем протяжении верхней полой вены, что позволяет выделить трахеоперикардиальную связку и рассечь ее. Следующим этапом проводят мобилизацию ствола правой легочной артерии, выделение правого главного бронха, промежуточного и нижнедолевого бронхов, что позволяет мобилизовать и полностью пересечь правую бронхоперикардиальную и бифуркационную связки. Операцию заканчивают контролем на гемостаз и герметичность, послойным ушиванием торакотомной раны с оставлением в плевральной полости двух дренажей.
Предложенный способ выполнения верхней лобэктомии справа позволяет уменьшить угол отклонения среднедолевого бронха после расправления средней и нижней долей правого легкого до 90-95° за счет увеличения угла отхождения правого главного бронха до 35-40° и увеличения угла бифуркации трахеи до 100-105°, увеличивается при этом угол отхождения нижнедолевого бронха до 15-17°. Воздухопроводящая функция среднедолевого бронха сохраняется полностью, это способствует тому, что в послеоперационном периоде обеспечивает адекватную вентиляцию средней доли и предотвращает развитие гиповентиляционных нарушений и ателектаза доли.
Пример 1. Больной С., 55 лет, Ист.болезни №129273, находится под наблюдением НИИ онкологии ТНЦ СО РАМН с 28.04.2004, когда при обследовании был поставлен диагноз: Периферический рак верхней доли правого легкого с централизацией, с метастатическим поражением бронхопульмональных лимфоузлов III A ст. T3N1M0. Диагноз установлен клинико-рентгенологически и подтвержден морфологически, гистология №Плоскоклеточный рак. В плане комбинированного лечения больному проведено два курса химиотерапии в неоадъювантном (предоперационном) режиме по схеме паклитаксел с карбоплатином. 21.07.2004 больному в плановом порядке выполнено хирургическое вмешательство в объеме верхней лобэктомии по стандартной методике. После удаления верхней доли с опухолью и раздувания оставшихся средней и нижней долей угол отклонения среднедолевого бронха составил 123°, угол отхождения правого главного бронха 27°, а угол бифуркации при этом составил 85°, угол отхождения нижнедолевого бронха 13°. Вследствие послеоперационной трансформации среднедолевого бронха в раннем послеоперационном периоде у больного развилась гиповентиляция средней доли с ее ателектазом, что подтверждено рентгенологически (3-е: гиповентиляция средней доли с ателектазом S4) и эндоскопически (3-е: среднедолевой бронх сужен до щелевидного, при насильственном прохождении аппарата в просвете вязкая слизисто-гнойного характера мокрота). При анализе 74 историй болезни больных, находящихся в отделении торакоабдоминальной онкологии с 1991 года, которым было проведено хирургическое вмешательство в объеме верхней лобэктомии справа по стандартной методике осложнения в послеоперационном периоде в виде гиповентиляции средней доли, наблюдалось у 67 (90,5%) больных: гиповентиляция с дисковидными ателектазами у 48 (64,8%) больных, ателектаз средней доли у 19 (25,7%) больных, ателектаз с абсцедированием средней доли у 11 (14,8%) больных, что потребовало повторного хирургического вмешательства с удалением средней и нижней долей.
Пример 2. Больной Ж., 66 лет, Ист. болезни № 129812, находится под наблюдением НИИ онкологии ТНЦ СО РАМН с 9.09.2004 с диагнозом: Периферический рак верхней доли правого легкого с метастатическим поражением лимфоузлов средостения III A ст. T2N2M0. Диагноз установлен клинико-рентгенологически и подтвержден морфологически, гистология № Плоскоклеточный рак. В плане комбинированного лечения больному проведено два курса химиотерапии в неоадъювантном (предоперционно) режиме по схеме паклитаксел с карбоплатином. 09.11.2004 больному в плановом порядке выполнено хирургическое вмешательство в объеме верхней лобэктомии по предлагаемой методике. После удаления верхней доли с опухолью и раздувания оставшихся средней и нижней долей угол отклонения среднедолевого бронха составил 90°, угол отхождения правого главного бронха 40°, а угол бифуркации при этом составил 103°, угол отхождения нижнедолевого бронха 15°. В послеоперационном периоде осложнений, связанных с вентиляционными нарушениями средней доли, у больного не отмечалось. Эндоскопически среднедолевой бронх проходим, визуализируются субсегменты.
По данной методике в 2004 году прооперировано 9 пациентов. Осложнений, связанных с вентиляционными нарушениями средней доли, у этих больных не отмечалось.
Таким образом, предложенный способ хирургической профилактики вентиляционных нарушений средней доли после верхней лобэктомии справа обеспечивает улучшение непосредственных результатов хирургического лечения больных с легочной патологией за счет уменьшения осложнений в раннем послеоперационном периоде, связанных с вентиляционными нарушениями средней доли.
1. Л. Бежан, Е.Гр. Зитти. Резекции легких, анатомические основы и хирургическая методика. Издательство Академии Социалистической Республики Румынии. 1981. С.233-235.
2. И.К. Есипова. Легкое в норме. «Наука». 1975. С.16-17.
3. И.С. Колесников, М.И. Лыткин. Хирургия легких и плевры. Ленинград, «Медицина», 1988, 384 с.
4. И. Литтман. Оперативная хирургия. Издательство Академии наук Венгрии. Будапешт. 1981. С.125-127.
5. Петерсон Б.Е., Чиссов В.И., Пачес А.И. Атлас онкологических операций. М.: «Медицина». 1987 г. 534 с.
6. Трахтенберг А.Х., Чиссов В.И. Клиническая онкопульмонология // М.: Медицина. - 2000. - 599 с.
7. Углов Ф.Г. Резекция легких. Л. 1954.
8. Хвиливицкая М.И. О приспособляемости организма после резекции легкого. Л.: «Медгиз», 1960 г, 172 с.
Способ выполнения верхней лобэктомии справа, включающий мобилизацию верхней доли правого легкого, лигирование, прошивание и пересечение артерий, вен и бронха, медиастинотомию, удаление верхней доли правого легкого, отличающийся тем, что дополнительно выполняют пересечение трахеоперикардиальной, правой бронхоперикардиальной и межбифуркационной связок.
Изобретение относится к медицине, в частности к урологии, и может быть использовано при оперативной коррекции протяженных стриктур передней уретры у мужчин. .
Изобретение относится к медицине, а именно к урологии, и может быть использовано для дренирования различных (пиелоуретерального, уретероуретерального и уретеровезикального) анастомозов, а также соустий при деривации мочи после цистэктомии в непрерывную кишечную трубку, подвесные уростомы или ортотопический кишечный кондуит.
Изобретение относится к медицине, более конкретно к хирургии кисти, и может быть использовано для восстановления функции захвата кисти при травматическом дефекте пястных костей и мягких тканей.
Изобретение относится к медицине, к травматологии и ортопедии, в частности к способам лечения оторванного дистального сухожилия двуглавой мышцы плеча к бугристости лучевой кости.
Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для хирургического лечения застарелых повреждений передней крестообразной связки коленного сустава.
Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для реконструкции проксимального отдела бедренной кости. .
Изобретение относится к медицине, в частности к ортопедии и травматологии, и предназначено для лечения больных с тяжелыми заболеваниями тазобедренного сустава, такими как асептический некроз и тяжелые травмы сустава.
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при хирургическом лечении варикозной болезни вен нижних конечностей
Изобретение относится к хирургии и может быть применимо для оперативного внеплеврального доступа при хирургическом лечении глоточно-медиастинальных свищей
Изобретение относится к медицине, а именно к хирургии, и предназначено для лечения больных с литиазом главного панкреатического протока поджелудочной железы при первичном хроническом панкреатите, в частности при больших рентгеноконтрастных камнях вирсунгова протока в головке поджелудочной железы
Изобретение относится к хирургической стоматологии и может быть применимо для хирургического лечения рецессии десны
Изобретение относится к хирургическим инструментам и может быть использовано в общей хирургии, в лапароскопической хирургии или, например, в гинекологии
Изобретение относится к медицине, а именно к травматологии и ортопедии при лечении переломов пяточной кости с повреждением медиальной стенки пяточной кости
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано у пациентов с воронкообразной деформацией грудной клетки
Изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано при повреждениях передней крестообразной связки коленного сустава
Лобэктомия с помощью турникета. Техника турникетной лобэктомии
Правосторонняя нижняя лобэктомия. Техника нижней лобэктомии справа
Пациента укладывают на бок для боковой торакотомии или вполуоборот для переднебоковой торакотомии. Видеоассистированную резекцию выполняют в положении пациента на боку. При боковой торакотомии плевральную полость вскрывают в шестом, при переднебоковой — в пятом межреберье. У тучных пациентов и пациентов с высоким куполом диафрагмы выбирают более высокое межреберье. Если существует вероятность прорастания опухоли в грудную стенку то доступ выбирают, обходя эту зону, но при этом сохраняют возможность выполнения достаточной торакотомии. Проводят тщательную ревизию открытой плевральной полости и биопсию.
Лёгочную связку рассекают до нижней лёгочной вены. Если в этой области имеется опухолевая инвазия или выраженное воспаление и фиброзирование связки, то находят и перевязывают грудной лимфатический проток, чтобы предупредить хилоторакс в послеоперационном периоде. Плевру нижней доли рассекают впереди среднедолевои вены, затем разделяют пространство между верхней и нижней лёгочными венами. Висцеральную плевру рассекают в заднем отделе корня лёгкого до отхожления верхнедолевого бронха. Разделяют ткани, соединяющие верхнедолевой и промежуточный бронх, при этом лимфатические узлы оставляют на стороне нижней доли.
Нижнюю лёгочную вену выделяют по окружности, прошивают и пересекают при помощи линейного режущего сшивающего аппарата либо между рядами механического шва или швами. При прорастании опухоли в вену, во время её пальпации может возникнуть опухолевая эмболия. В такой ситуации рекомендуют вскрыть перикард вокруг вены, выделить её у места впадения в левое предсердие и как можно раньше пережать сосудистым зажимом. Риск опухолевой эмболии определяют путём пальпации. При пальпаторном обнаружении опухоли вену отсекают на уровне левого предсердия.

Междолевую плевру вскрывают над междолевой порцией лёгочной артерии. Субадвентициально выделяют артерию. Важно найти здесь все крупные сосуды, включая среднедолевую артерию, заднюю возвратную ветвь к верхней доле, верхние и базальные сегментарные сосуды нижней доли. Лёгочную ткань по междолевой шели прошивают и пересекают сзади и спереди непосредственно перед ветвями лёгочной артерии, идущими к нижней доле, или после них. Ветви междолевой порции правой лёгочной артерии, идущие к нижней доле, выделяют субадвентициально по окружности. У некоторых пациентов задняя возвратная ветвь к верхней доле берёт начало от верхней сегментарной артерии. Необходимо соблюдать осторожность, чтобы не повредить её.
Верхнюю сегментарную артерию и общее начало базальных сегментарных артерий обычно пересекают отдельно при помощи линейного режущего сшивающего аппарата или путём их пересечения между двумя рядами скоб механического шва или двумя лигатурами. При определённых обстоятельствах обе ветви одновременно можно захватить и пересечь линейным режущим сшивающим аппаратом.
Выделяют нижний долевой бронх. Лимфатические узлы корня лёгкого полностью удаляют единым блоком с долей лёгкого. Необходимо соблюдать осторожность, чтобы не повредить соединение среднедолевого и нижнедолевого бронхов. Долю оттягивают в латеральном направлении, бронх пережимают линейным режущим степлером либо бронхиальным зажимом. В правое лёгкое подают 2-3 аппаратных вдоха, чтобы убедиться в целостности среднедолевого бронха, затем нижн и и долевой бронх ушивают и пересекают, а долю удаляют.
Если резекцию нижней доли выполняют по поводу рака лёгкого, то её комбинируют с лимфаденэкто-мией. Медиастинальные лимфатические узлы на уровне 7, 8П,9Пи4П практически всегда вовлечены в метастатический процесс, в связи с чем они подлежат полному удалению.
Читайте также:
- Диагностика и лечение хронического гнойного среднего отита без операции
- Краткий обзор врожденных сердечно-сосудистых аномалий
- Рекомендации по анализу рентгенограммы ключицы в передне-задней проекции (ПЗ проекции)
- Массивная стимуляция симпатической нервной системы. Стимуляция парасимпатической нервной системы
- Папиллома века: причины, диагностика, лечение
