Метаболический алкалоз. Причины и примеры метаболического алколоза
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Алкалоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Алкалоз - это смещение кислотно-щелочного баланса организма в сторону понижения кислотности. При алкалозе наблюдается абсолютный или относительный избыток оснований, а рН крови и других тканей организма увеличивается.
Кислотами называют вещества, способные отдавать ион водорода (Н + ), а основаниями - вещества, способные его принимать. Кислоты постоянно образуются в результате жизнедеятельности клеток организма и расщепляются с освобождением очень активных ионов водорода. Для нормальной жизнедеятельности организма концентрация этих ионов должна оставаться в физиологических значениях - эту функцию выполняют буферные и выделительные системы организма (к последним относятся легкие, почки, кишечник). Так поддерживается кислотно-щелочное равновесие (баланс) - относительное постоянство концентрации водородных ионов во внутренних средах организма.
Соотношение положительно заряженных ионов водорода (Н + ) и отрицательно заряженных гидроксильных ионов (ОН - ) во внутренней среде организма определяет интенсивность окислительно-восстановительных процессов, синтез и расщепление белков, жиров и углеводов, активность ферментов, проницаемость клеточных мембран и т.д. Это соотношение определяется показателем рН (водородным показателем). Кислотность или щёлочность раствора зависит от содержания в нем свободных ионов водорода и концентрации гидроксильных групп. Если концентрация Н + больше концентрации ОН - - рН кислая, если концентрация Н + равна концентрации ОН - , то рН нейтральная, когда концентрация Н + меньше концентрации ОН - , то это щелочная рН.
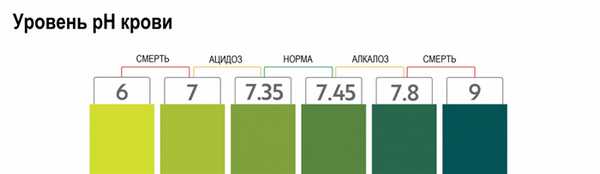
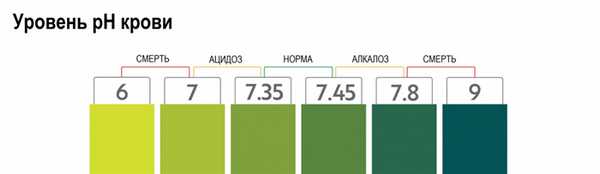
При рН
В норме показатель рН крови колеблется в пределах от 7,35 до 7,45. Даже незначительные нарушения этих границ могут иметь неприятные последствия, а снижение рН менее 6,8 и повышение до 7,8 несовместимы с жизнью.
Буферные системы крови (растворы химических композиций, которые способны сглаживать изменения рН) - это первая «линия охраны», которая поддерживает рН при поступлении в кровь кислых или щелочных продуктов, пока те не будут выведены или использованы в метаболических процессах. Основные буферные системы организма - бикарбонатная, фосфатная, белковая и гемоглобиновая. Буферные системы начинают действовать сразу же при изменении концентрации ионов водорода и способны устранить умеренные сдвиги кислотно-щелочного равновесия за 10-40 секунд.
Наряду с химическими буферными системами в организме действуют органные механизмы компенсации - легкие, почки, желудочно-кишечный тракт. Для достижения эффекта им необходимо больше времени - от нескольких минут до нескольких часов. Так, например, легкие устраняют или уменьшают сдвиги кислотно-основного равновесия путем изменения объема альвеолярной вентиляции в течение нескольких минут. Почки способны увеличивать выведение (экскрецию) ионов Н + и восстанавливать резерв гидрокарбонатной буферной системы крови. В печени осуществляется синтез белков крови, входящих в белковую буферную систему, образуется аммиак, который может нейтрализовать кислоты, а молочная кислота превращается в нейтральные продукты и т.д.
Если буферные системы не справляются, происходит нарушение баланса. В зависимости от направленности сдвига рН крови выделяют ацидоз и алкалоз.
Разновидности алкалоза
По механизму развития нарушения кислотно-щелочного равновесия бывают респираторными, метаболическими и смешанными, а по степени компенсации - компенсированными, субкомпенсированными и декомпенсированными.
Компенсированными сдвигами считаются те, при которых рН капиллярной крови не отклоняется за пределы диапазона нормы (7,35-7,45), но присутствуют изменения других показателей, при рН 7,45-7,55 у пациента диагностируется субкомпенсированный алкалоз, если рН составляет 7,56 и выше — это декомпенсированный алкалоз.
Метаболический алкалоз характеризуется повышением рН крови и увеличением в ней концентрации гидрокарбоната НСО3-, для респираторного алкалоза характерно повышение рН и снижение парциального давления углекислого газа (РаСО2) в артериальной крови при нормальном уровне НСО3-.
По причине развития алкалозы подразделяют на эндогенные (возникшие как результат заболеваний, нарушений работы физиологических систем поддержания равновесия) и экзогенные (связанные с избыточным поступлением в организм гидрокарбоната или щелочных продуктов в составе пищи и питья). Также алкалоз может быть острым и хроническим.
Острый респираторный алкалоз сопровождается чувством беспокойства, переходящим в заторможенность, головокружением, бледностью кожных покровов, учащенным дыханием, одышкой, возможно развитие судорожного синдрома и тремора.
При хроническом алкалозе частота дыхания может оставаться в норме, но увеличивается объем вдыхаемого воздуха.
При метаболическом алкалозе пациент отмечет нарастающую слабость, утомляемость, жажду, головную боль. Кожные покровы становятся сухими, снижается их тургор, характерны мелкие гиперкинезы (повторяющиеся непроизвольные движения) мышц лица и конечностей. Дыхание поверхностное, пульс учащен.
Возможные причины алкалоза
Истинный метаболический алкалоз наблюдается в результате расстройства обмена ионов с щелочными свойствами - натрия Na + , кальция Ca 2+ и калия K + , такое может произойти, например, при первичном или вторичном гиперальдостеронизме (гиперсекреции альдостерона - гормона коры надпочечников).
Кроме того, метаболический алкалоз часто развивается вследствие потери организмом соляной кислоты, к примеру, при рвоте желудочным содержимым или при откачивании его через зонд - так называемый выделительный желудочной (гастральный) алкалоз; при повышенном выделении из организма почками натрия, что сочетается с задержкой гидрокарбоната (часто наблюдается из-за приема диуретиков) - почечный (ренальный) выделительный алкалоз; при повышенном выделении из организма калия кишечником (злоупотребление слабительными и/или частые клизмы) - кишечный (энтеральный) алкалоз.
Экзогенный алкалоз возникает в результате выполнения энтерального или парентерального питания и встречается гораздо реже по сравнению с другими видами алкалоза. Наиболее частые причины — быстрое введение щелочных буферных растворов, например, при лечении кетоацидоза у больного сахарным диабетом, или продолжительное использование продуктов питания и питья, содержащего большое количество щелочей.
Причиной является гипервентиляция - интенсивное дыхание, превышающее потребности организма, вследствие чего происходит избыточное удаление углекислого газа через легкие. Такое состояние может наблюдаться при неправильном проведении ИВЛ, а также когда человек испытывает страх, сильную боль, стресс, панические атаки, в результате повреждения центральной нервной системы (черепно-мозговой травмы, энцефалита), при тканевой гипоксии (при анемии, шоке), отеке легких, печеночной недостаточности и др.
Смешанный алкалоз (газовый и негазовый выделительный) может развиться, например, при травме головного мозга - когда гипервентиляция легких из-за повреждения ткани мозга сочетается с повторной рвотой желудочным содержимым.
Заболевания, при которых может появиться алкалоз
Истинный метаболический алкалоз может развиться в результате первичного гиперальдостеронизма, поражения клубочковой зоны коры надпочечников (при аденоме, карциноме), вторичного гиперальдостеронизма, при снижении функции паращитовидных желез.
Желудочный выделительный алкалоз возникает при токсикозе беременных, при состояниях, когда затрудняется продвижение желудочного содержимого в тонкий кишечник - пилороспазме (спазме привратника - сфинктера желудка при его переходе в 12-перстную кишку), пилоростенозе (сужении привратника), при кишечной непроходимости, сопровождающейся повторной рвотой желудочным содержимым. При этих состояниях организм теряет много ионов хлора и также большое количество калия, потому часто метаболический алкалоз сочетается с гипокалиемией. При злоупотреблении мочегонными препаратами развивается почечный алкалоз, слабительным и клизмами - кишечный.
Респираторный алкалоз возникает при анемии, шоке, сепсисе, перитоните, острой сердечной недостаточности, тиреотоксикозе, причиной может стать патология ЦНС (инсульт, опухоль, инфекция, травма), печеночная недостаточность, отравление салицилатами, любое воспалительное или объемное поражение легкого.
К каким врачам обращаться при алкалозе
Острые нарушения кислотно-щелочного равновесия являются жизнеугрожающими состояниями, поэтому пациенты госпитализируются в стационар под наблюдение врача реаниматолога. В стационаре, после стабилизации состояния пациенту проводят коррекцию основного заболевания (например, заболевания легких или эндокринной системы). Терапию назначают врач-терапевт, пульмонолог, эндокринолог, кардиолог, нефролог, невролог, гастроэнтеролог.
Диагностика и обследования при алкалозе
Диагноз устанавливается на основании оценки содержания электролитов и газов крови. Для исследования кислотно-щелочного состояния используются специальные автоматические анализаторы.
Измеряются такие показатели как:
- pH - концентрация ионов (активность) H + ,
- рCO2 - парциальное давление CO2 (в мм рт. ст.),
- рO2 - парциальное давление O2 (в мм рт. ст.).
- HCO3 - концентрация бикарбоната (в ммоль/л),
- BE избыток (или дефицит) оснований (в ммоль/л),
- BB сумма оснований всех буферных систем крови (в ммоль/л),
- SBE стандартный избыток оснований (в ммоль/л),
- SBC стандартный бикарбонат (в ммоль/л).
- общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Алкалоз
Метаболический ацидоз
Метаболический ацидоз - это расстройство кислотно-щелочного равновесия, которое характеризуется уменьшением концентрации бикарбонатов на фоне нормального или повышенного содержания кислот в плазме. Основные признаки - снижение pH артериальной крови до уровня 7,35 и ниже, дефицит щелочных оснований более -2 ммоль/литр, нормальное или повышенное парциальное давление углекислого газа. Клинически проявляется угнетением миокарда, дыхательного центра, снижением чувствительности к катехоламинам. Диагностируется на основании результатов лабораторного изучения показателей КЩС. Специфическое лечение - инфузия буферных растворов.
МКБ-10
Общие сведения
Метаболический ацидоз (МА) или ацидемия - состояние, связанное с изменением активности биологически значимых белков на фоне сдвига КЩС в кислую сторону. Развивается при тяжелом течении соматических заболеваний, некоторых отравлениях, шоках любого происхождения. Умеренная ацидемия не сопровождается клинической симптоматикой. При устранении причины сбоя нормальное состояние внутренней среды восстанавливается без медицинского вмешательства. Тяжелые ацидозы требуют лечения в ОРИТ из-за высокого риска дыхательных и сердечно-сосудистых катастроф. Пациенты нуждаются в постоянном аппаратном мониторинге жизненно важных показателей, ежедневном, а иногда и ежечасном заборе крови на лабораторные исследования.
Причины
Причина ацидемии - гиперпродукция или сниженная экскреция кислот, а также усиленное выведение щелочных компонентов крови. Метаболический ацидоз встречается во всех случаях шока, клинической смерти и постреанимационной болезни. Помимо этого, патология может развиваться при множестве патологических процессов терапевтического и хирургического профиля. В зависимости от основного нарушения закисливание может происходить за счет лактата или кетоновых тел. Различают следующие типы данного состояния:
- Лактатацидозы. Возникают при усилении процессов анаэробного гликолиза в мышцах. Тяжелые формы лактатацидоза встречаются у пациентов с выраженной тканевой гипоксией, дыхательной недостаточностью, снижением систолического АД ниже уровня 70 мм рт. ст. Наблюдаются при сепсисе, гиповолемии, синтезе большого количества D-лактата кишечной микрофлорой. Физиологической причиной сдвигов КЩС считается активная физическая работа, в том числе занятия тяжелой атлетикой. Закисливание не требует коррекции и проходит самостоятельно вскоре после расслабления мышц.
- Кетоацидозы. Являются симптомом соматических заболеваний. Встречаются при сахарном диабете, хронической и острой почечной недостаточности, отравлении алкоголем, метиловым спиртом, этиленгликолем, салицилатами, нарушении выделительной функции печени. Кроме того, концентрация кетоновых тел повышается на терминальной стадии шока, при развитии полиорганной недостаточности.
- Потеря оснований. Имеет место при ряде болезней желудочно-кишечного тракта: длительной диарее, кишечных свищах, кишечной деривации мочи. Последняя становится результатом хирургической операции, в ходе которой осуществляется выведение мочеточников в кишечник при несостоятельности мочевого пузыря. Моча имеет водородный показатель на уровне 5-7, то есть является кислой средой. При попадании в кишку она нейтрализует кишечную щелочную среду.
Патогенез
Метаболический ацидоз приводит к снижению концентрации HCO3 и росту количества Cl - . Ионы калия в клетках активно замещаются натрием и водородом, происходит повышение объема K + в плазме. При отсутствии почечной недостаточности избыток калия удаляется с мочой. При этом его уровень в крови остается близким к норме, формируется внутриклеточная гипокалиемия. При ОПН плазма содержит повышенное количество ионов K + . Небольшие сдвиги компенсируются за счет буферных систем: бикарбонатной, фосфатной, гемоглобиновой, белковой. Они обратимо связывают протоны, поддерживая гомеостаз, однако действия этих систем оказывается недостаточно при массивном ацидозе. Происходит снижение pH, которое отражается на конформации амфотерных соединений. Изменяется активность гормонов, нейромедиаторов, нарушаются функции рецепторных аппаратов.
Классификация
- Компенсированный. Протекает бессимптомно, поддержание гомеостаза происходит за счет активной работы компенсаторных механизмов. pH сохранен на уровне 7,4, дефицит оснований нулевой, парциальное давление CO2 поддерживается на уровне 40 мм рт. ст. Выявляется при длительной работе большого объема мышечной ткани, а также на начальном этапе внутренних заболеваний. Медицинская коррекция не требуется.
- Субкомпенсированный. Водородный показатель удерживается в пределах нормы или незначительно снижается (7,35-7,29). Отмечается небольшой дефицит оснований (до -9). pCO2 снижается за счет компенсаторной гипервентиляции, однако не преодолевает значения в 28 мм рт. ст. Возникает неспецифическая слабовыраженная клиническая картина. В применении буферных жидкостей нет необходимости.
- Декомпенсированный. pH снижается ниже 7,29, дефицит BE преодолевает отметку в -9 ммоль/литр. Не компенсируется за счет легочной гипервентиляции. Парциальное давление падает до 27 мм рт. ст. или ниже. Имеет место развернутая симптоматика, резкое ухудшение самочувствия больного. Требуется неотложная помощь с применением буферных растворов.
Симптомы метаболического ацидоза
Компенсированные или субкомпенсированные разновидности протекают бессимптомно. При дефиците гидрокарбонатов более -10, водородном показателе ниже 7,2 возникает компенсаторная гипервентиляция. Она проявляется в форме глубокого медленного дыхания. По мере декомпенсации состояния у пациента развивается дыхание Куссмауля. Хронические ацидозы у детей приводят к задержкам роста и развития. Другие клинические признаки зависят от основной патологии. Может отмечаться диарея, зуд кожи, полиурия, зрительные нарушения, головокружение. В анамнезе присутствует длительное голодание, прием высоких доз салицилатов, этиленгликоля, метанола или этанола, наличие сахарного диабета, кишечных расстройств, почечной недостаточности хронического типа.
Тяжелые метаболические нарушения потенцируют гипотонию. Реакция на введение прессорных аминов снижена или отсутствует. Выявляется снижение сократительной способности миокарда, компенсаторная тахиаритмия. Плазменная гиперкалиемия на фоне почечной недостаточности становится причиной фибрилляции предсердий (мерцательная аритмия). Присутствуют признаки нарушения атриовентрикулярной проводимости. Пациенты жалуются на боль в груди, сердцебиение, нехватку воздуха. При объективном осмотре кожа бледная или цианотичная, холодная на ощупь, пульс аритмичный, слабого наполнения и напряжения, дыхание глубокое, тяжелое, шумное. Возможно развитие энцефалопатии.
Осложнения
Тяжело протекающий метаболический ацидоз на терминальном этапе вызывает угнетение дыхательного центра. На смену гипервентиляции приходит слабое поверхностное дыхание. Развивается гипоксия головного мозга, приводящая к утрате сознания и коме. Нарушается деятельность почек, печени, возникает полиорганная недостаточность. Прогрессирует нарушение нервно-мышечной проводимости, что становится причиной расстройства деятельности всех систем организма. Изначально предсердные аритмии распространяются на желудочки. Наблюдается фибрилляция последних, диагностируется клиническая смерть.
Диагностика
Диагностику МА у пациентов ОРИТ проводит врач анестезиолог-реаниматолог. При наличии хронических соматических заболеваний необходима консультация узких специалистов: эндокринолога, хирурга, нефролога, гепатолога. Хронический метаболический ацидоз может быть выявлен врачом общей практики на амбулаторном приеме. Диагноз устанавливается на основании данных следующих исследований:
- Физикальное. Не позволяет точно определить наличие изменений, поскольку признаки нарушения слишком неспецифичны и могут встречаться при множестве других патологических процессов. Однако соответствующая клиническая картина дает основания для назначения анализа КЩС и электролитов плазмы.
- Лабораторное. Является основой диагностического поиска. Ацидемия диагностируется при умеренном или значительном снижении pH, дефиците гидрокарбонатов, снижении парциального давления углекислого газа. Для определения типа ацидоза производят оценку анионной разницы. Для уточнения механизма утраты оснований может потребоваться изучение анионной дыры не только в плазме, но и в моче.
- Аппаратное. Осуществляется для выявления основного заболевания, а также с целью диагностики возникающих изменений. На ЭКГ отмечается заострение зубца T, расширение комплекса QRS, исчезновение зубца P, крупноволновая или мелковолновая фибрилляция предсердий, неравномерные промежутки между желудочковыми комплексами. При возникновении застоя в большом круге могут отмечаться УЗИ-признаки увеличения печени, селезенки, скопления жидкости в брюшной полости.
Лечение метаболического ацидоза
Терапия МА без устранения его причин нецелесообразна, в основе лежит обнаружение и лечение основного заболевания. При диабетических кетоацидозах необходима коррекция уровня сахара в крови, при лактатацидозе - купирование тканевой ишемии и гипоксии. При шоковых состояниях пациенту показаны соответствующие реанимационные мероприятия. Лечение первопричины ацидемии проводится параллельно с нормализацией кислотно-щелочного состава внутренней среды. Для этого применяют следующие методы:
- Медикаментозные. При декомпенсированных формах болезни коррекцию осуществляют путем инфузионного внутривенного введения натрия гидрокарбоната. В остальных случаях буферные растворы не используют. Возможно переливание лактасола, который метаболизируется в печени с образованием HCO3. Проводится восстановление электролитного баланса с вливанием дисоля, ацесоля, трисоля. При гипопротеинемии показана трансфузия белков. Нормализация окислительных процессов в тканях производится путем назначения поливитаминных комплексов, пантотеновой и пангамовой кислоты.
- Аппаратные. Необходимы при осложненном течении процесса для коррекции жизненно-важных функций. Дыхательная недостаточность является показанием для перевода пациента на искусственную вентиляцию легких, снижение функции почек требует проведения гемодиализа. При снижении АД выполняется аппаратное (через инъектомат) вливание вазопрессоров. При фибрилляции желудочков применяют электроимпульсное лечение, непрямой массаж сердца.
Прогноз и профилактика
Течение расстройства напрямую зависит от основного патологического процесса и возможности его полного устранения. После ликвидации причин ацидемии нарушения КЩС легко поддаются коррекции даже на этапе декомпенсации. Медикаментозное восполнение дефицита гидрокарбонатов при сохранении этиологического фактора закисливания не позволяет добиться стойкой нормализации водородного показателя и BE (показатель избытка/недостатка HCO3). Профилактика заключается в своевременном лечении процессов, способных стать причиной ацидоза, регуляции уровня сахара крови, прохождении процедуры гемодиализа при ХПН. В условиях ОРИТ метаболический ацидоз обнаруживается и корректируется на ранней стадии при ежедневном изучении показателей кислотно-щелочного баланса.
1. Метаболический ацидоз: диагностика и лечение/ Тепаев Р.Ф., Ластовка В.А., Пыталь А.В., Савлук Ю.В.// Педиатрическая фармакология. - 2016 - Т.13, №4.
Метаболический алкалоз
Метаболический алкалоз - это изменение кислотно-щелочного баланса внутренней среды, связанное с накоплением гидроксильных анионов OH - и «ощелачиванием» крови. Проявляется в форме тяжелых дыхательных и сосудодвигательных нарушений. При сдвиге pH (водородный показатель) более чем на 0,2-0,3 возникает коматозное состояние, на 0,4 - пациент погибает. Состояние диагностируется на основании результатов анализа на КЩС. Специфическое лечение - хлористоводородная кислота до нормализации соотношения ионов OH - и H + , восстановление баланса электролитов, коррекция заболеваний, ставших причиной метаболического сбоя.

Метаболический (негазовый) алкалоз - расстройство, возникающее при потере ионов водорода, хлора, калия на фоне сохранного или увеличенного количества гидроксильных молекул в крови. Встречается при разнообразных патологических состояниях. Чаще выявляется у пациентов реанимационного профиля, подвергшихся процедуре форсированного диуреза с нарушением техники манипуляции. Может протекать в компенсированной и декомпенсированной формах, характер течения определяется по уровню pH. Декомпенсированные разновидности наблюдаются при недостаточности компенсаторно-приспособительных механизмов. Патология требует коррекции на этапе компенсации, в противном случае шансы на успех лечения снижаются.

Изменение концентрации ионов, принимающих участие в регуляции КЩС, возникает под действием внешних или внутренних этиофакторов. Потеря H + в результате их механического удаления из организма приводит к формированию хлорочувствительной формы болезни. Хлорорезистентные разновидности становятся результатом внутренних патологических процессов. Наиболее распространенными причинами являются:
- Внешние факторы. МА развивается при гиповолемии, сформировавшейся вследствие неправильного применения диуретиков, кровопотери, при утрате желудочного содержимого на фоне рвоты, промывании желудка через зонд, наличии гастростомы. В эту группу также входят состояния, возникающие при попытках медикаментозной коррекции ацидоза, и компенсаторная метаболическая разновидность расстройства.
- Внутренние факторы. МА является одним из симптомов таких заболеваний, как стеноз почечной артерии, ренинпродуцирующие опухоли, злокачественная артериальная гипертензия. Патология выявляется при гормональных нарушениях - увеличении продукции адренокортикотропина, глюкокортикостероидов. В некоторых случаях метаболический алкалоз становится результатом гиперкоррекции кетоацидоза и лактатацидоза.
При отклонении водородного показателя в щелочную сторону в организме происходит ряд негативных изменений. Наблюдается перераспределение электролитов между клеткой и межклеточной жидкостью, что нарушает процессы поляризации и деполяризации. Отмечается угнетение ферментных систем, гиповентиляция компенсаторного типа. Способность гемоглобина связываться с кислородом увеличивается, одновременно снижается способность крови удалять углекислый газ, сдвигается кривая диссоциации оксигемоглобина.
Описанный процесс приводит к накоплению CО2 в тканях, дыхательным нарушениям, тканевой гипоксии. На фоне ухудшения оксигенации клеток формируется поражение головного мозга, в том числе его сосудодвигательного центра. Это становится причиной изменения сосудистого тонуса, колебаний артериального давления. Изначально уровень АД повышается, позднее снижается до шоковых или неопределяемых цифр. На заключительных стадиях угнетается активность коры мозга, развивается кома.
Метаболический алкалоз классифицируется по уровню водородного показателя и чувствительности к терапии хлоросодержащими препаратами. При сохранном водородном показателе патология считается компенсированной, не сопровождается тяжелыми нарушениями. Если смещение pondus Hydrogenii составляет более 0,1, происходит нарушение жизненно важных функций организма. Алкалемия протекает в хлорочувствительной или хлорорезистентной форме:
- Хлорочувствительная. Возникает при потере организмом большого количества ионов хлора. Сравнительно легко корректируется введением физиологического раствора натрия хлорида. Обычно провоцируется внешними причинами. При длительном течении сопровождается компенсаторной задержкой натрия и хлоридов, выделение которых с мочой снижается до 10 ммоль/литр.
- Хлорорезистентная. Встречается при соматических заболеваниях с увеличением концентрации кортикостероидных гормонов. Происходит усиленное выведение с мочой хлоридов, связанных с калием и натрием. Развивается гипокалиемия. Отличительной чертой хлорорезистентных разновидностей является отсутствие эффекта от введения NaCl 0,9%.
Симптомы метаболического алкалоза
Компенсированные разновидности алкалемии у больных с синдромом Бернетта, желудочной патологией могут длительно протекать без заметных проявлений. Со временем у пациентов появляются отеки, снижается тургор кожи, ухудшается аппетит, возникает генерализованный зуд. Возможно отвращение к молоку и молочным продуктам. За счет отложения солей кальция в почечных канальцах ухудшается выделительная способность почек. Клиническая картина формируется через несколько месяцев или лет после начала заболевания.
Алкалозы легкой степени сопровождаются головной болью, сонливостью и утомляемостью, усилением нервно-мышечной возбудимости. У некоторых больных выявляются судорожные сокращения отдельных мышечных волокон, снижается артериальное давление. Возможна частичная блокада внутрисердечной проводимости, экстрасистолия. При среднетяжелых и тяжелых формах отмечается тахиаритмия. Пациенты жалуются на сердцебиение, боли в груди. Наблюдаются клонико-тонические судороги, бред, нарушения сознания.
Тяжелые алкалозы нарушают работу легочной системы. У больных обнаруживается одышка с увеличением частоты дыхательных движений, акроцианоз, включение вспомогательной мускулатуры. Возникает гипоксия, которая приводит к поражению мышечного аппарата и развитию рабдомиолиза. Образующийся при этом миоглобин выделяется с мочой, придавая ей темный цвет. Происходит закупорка почечных канальцев. В организме накапливаются азотистые шлаки, степень нарушения кислотно-щелочного равновесия увеличивается.
К числу осложнений алкалемии относят почечную и дыхательную недостаточность, фибрилляцию желудочков сердца. ОДН протекает по вторичному типу, в большей степени характеризуется гиперкапнией. ОПН возникает вследствие закупорки канальцев отложениями кальция и миоглобином, проявляется анурией или олигурией. Фибрилляция желудочков фактически представляет собой остановку сердца, требует проведения реанимационных мероприятий. Все указанные процессы могут выявляться в первые часы от начала болезни, если имеют место выраженные метаболические нарушения. Компенсированные формы МА к развитию подобных осложнений не приводят.
Диагноз метаболический алкалоз в большинстве случаев выставляется врачом анестезиологом-реаниматологом или терапевтом. Определить состояние могут и другие специалисты с высшим медицинским образованием, знакомые с нормальными значениями КЩС. Дифференциальная диагностика проводится с метаболическим ацидозом, газовым алкалозом. В первом случае в сыворотке обнаруживается увеличение ионов H + , снижение pH менее 7,35, во втором - определяется недавняя альвеолярная гипервентиляция. МА диагностируется с использованием следующих методов:
- Анамнез, физикальное обследование. Выявляются клинические признаки, характерные для той или иной степени ощелачивания внутренней среды. В анамнезе присутствует многократная рвота, промывания желудка, заболевания надпочечников, сопровождающиеся усиленной выработкой кортикотропных гормонов. Признаки неспецифичны, поэтому ставить диагноз только на их основании недопустимо.
- Лабораторные анализы. Основной способ определения метаболических сбоев - анализ артериальной крови на КЩС и электролиты. При МА показатель pH превышает 7,4, парциальное давление углекислого газа составляет более 40 мм рт. ст., стандартный бикарбонат выше 25 ммоль/литр, избыток оснований более 5 ммоль/литр. Отмечается снижение концентрации калия, магния, хлоридов сыворотки. При компенсированном течении лабораторные показатели находятся в пределах референсных значений.
- Аппаратные исследования. Непосредственно метаболический алкалоз не диагностируется аппаратными методами, поэтому подобные методики имеют вспомогательное значение. Косвенным признаком служит депрессия сегмента ST и отрицательный зубец T на ЭКГ, снижение сатурации по результатам пульсоксиметрии. При рентгенографическом исследовании почек в них обнаруживаются скопления калицификатов. Во время проведения гастроскопии нередко выявляются признаки хронического гастрита, язвы желудка.
Лечение метаболического алкалоза
В основе терапии лежит устранение первичного процесса, приведшего к развитию метаболических нарушений. Пациентов направляют на консультацию к гастроэнтерологу, при наличии язвенных дефектов назначают препараты, способствующие рубцеванию язвы. От всасывающихся антацидов рекомендуется отказаться. Лечение гормональных нарушений осуществляет эндокринолог. При частой рвоте применяют средства, снижающие возбудимость рвотного центра, препаратом выбора является церукал или метоклопрамид. Для непосредственного лечения алкалемии и ее последствий используют следующие способы:
- Медикаментозные. Пациенту назначают инфузии натрия хлорида. При дефиците ионов K + вводят глюкозо-калиевую смесь, в которую при недостатке магния добавляют магния сульфат. При гиперактивности гормонов надпочечников рекомендован спиронолактон. Водородный показатель на уровне 7,7 и выше требует введения слабых растворов соляной кислоты в центральную вену. В качестве альтернативы HCL может применяться аммония хлорид, однако он противопоказан при почечной недостаточности.
- Аппаратные. Используются как способ поддержания жизнедеятельности в случаях, когда метаболический алкалоз приводит к тяжелым расстройствам. Пациентам, страдающим дыхательной недостаточностью, необходимо проведение оксигенотерапии или ИВЛ. При нарушении почечной функции назначается гемодиализ для удаления азотистых соединений. При фибрилляции желудочков показана электроимпульсная терапия.
При синдроме Бернетта, вызванном потреблением в пищу большого количества молока или пищевой соды, медикаментозная коррекция не требуется. Состояние больных нормализуется в течение нескольких дней после выведения из рациона щелочных продуктов. Исключение - запущенные случаи, при которых развивается хроническая недостаточность функции почек. При необходимости в проведении гемодиализа пациента госпитализируют, осуществляют фильтрацию крови и медикаментозную коррекцию водно-солевого баланса.
Прогноз МА зависит от течения основного заболевания. Разновидности, спровоцированные частой рвотой, промыванием желудка, гастритом, обычно легко поддаются коррекции. Лекарственное изменение pondus Hydrogenii без лечения первичного процесса при гиперальдостеронизме нерационально, поскольку патология будет постоянно рецидивировать. Тяжелые формы алкалоза, сопровождающиеся осложнениями, имеют неблагоприятный прогноз. Велик риск гибели пациента на фоне нарушений сердечного ритма, интоксикации продуктами собственного обмена веществ, гипоксемии.
Профилактика заключается в своевременном лечении заболеваний, способных привести к метаболическим изменениям. Патология желудочно-кишечного тракта, частая беспричинная рвота требуют консультации гастроэнтеролога. При нахождении больного в ОРИТ задача по предотвращению алкалемии ложится на дежурного врача. Пациентам с высоким риском ощелачивания показаны ежедневные пробы на концентрацию электролитов в сыворотке, изучение газов крови и pH. Это позволяет выявить изменения на начальной стадии и провести необходимую коррекцию.
Респираторный алкалоз
Респираторный алкалоз - это повышение уровня рН крови более 7,45 на фоне абсолютного снижения парциального напряжения углекислого газа (рСО2) менее 35 мм рт. ст. Состояние возникает на фоне гипервентиляции при церебральной патологии, бронхолегочных заболеваниях, негативных ятрогенных факторах. Симптомы алкалоза включают нарушения сознания, обезвоживание, мышечную слабость и склонность к гипотонии. Диагностика патологии требует анализа биохимического и газового состава крови, регистрации электрокардиограммы. Лечение включает коррекцию первопричины расстройств КОС, адекватную респираторную и медикаментозную поддержку витальных функций.

В анестезиологии и неотложной терапии респираторный алкалоз встречается примерно с той же частотой, что и другие формы нарушения кислотно-основного показателя крови. Он является клиническим синдромом, развивается вторично по отношению к основной патологии, сопровождается электролитными нарушениями состава крови. На практике нередко встречается смешанная форма алкалоза и осложнение синдрома метаболическим ацидозом. Учитывая большое разнообразие и неспецифичность нарушений рН, истинная частота патологии не установлена.

Респираторный вариант алкалоза связан с нарушениями работы дыхательной системы и усиленной легочной вентиляцией. Физиологически такое состояние наблюдается в условиях высокогорья и разреженного воздуха, когда возбуждение центра дыхания вызвано кислородным голоданием тканей. Одышка - естественное проявление лихорадки при инфекционных и других заболеваниях. Патологическая гипервентиляция легких развивается под действием следующих причин:
- Заболевания ЦНС. Одышка возникает при разнообразных формах поражения дыхательного центра и нарушениях центральной регуляции функции внешнего дыхания. Состояние диагностируется при ЧМТ, инсульте, опухоли головного мозга или энцефалите с вовлечением в процесс продолговатого мозга.
- Болезни органов дыхания. При тяжелых бронхолегочных заболеваниях происходит чрезмерная стимуляция внутрилегочных рецепторов, в результате чего увеличивается частота дыхательных движений. Это наблюдается при пневмонии, интерстициальных болезнях легких, бронхиальной астме и всех видах отека легких.
- Психические болезни. Гипервентиляция и алкалоз развиваются на фоне приступа истерического невроза, который проявляется внезапным смехом или плачем, возбуждением, разнообразными вегетативными реакциями. Состояние кратковременно, после окончания пароксизма показатели крови быстро восстанавливаются.
- Прием лекарств. Нарушение дыхательной функции наблюдается при лечении салицилатами, катехоламинами, наркотическими анальгетиками. У женщин признаки респираторного алкалоза возможны на фоне приема медроксипрогестерона и прогестинов. Гипервентиляция развивается при передозировке L-тироксина при лечении гипотиреоза.
При вышеназванных причинах одышка ограничена по времени, поскольку снижение уровня углекислоты в крови вызывает угнетение дыхательного центра в продолговатом мозге. Длительные потери углекислого газа с дыханием наблюдаются у пациентов на ИВЛ, если параметры вентиляции выбраны неправильно либо не проводится контроль газов крови. В результате развивается тяжелый респираторный алкалоз с глубоким угнетением дыхательной функции.
Кислотно-щелочное равновесие - регуляция концентрации ионов водорода в жидкостях организма. В поддержании КЩР принимают участие 3 системы: легкие, почки, буферные соединения. Наиболее значимой из них считается бикарбонатная буферная система, которая обеспечивает диссоциацию угольной кислоты и выработку положительно заряженных ионов Н + . За регуляцию кислого компонента бикарбонатного буфера отвечают легкие, щелочную составляющую контролируют почки.
В случае легочной гипервентиляции объем выдыхаемого углекислого газа за единицу времени превышает количество СО2, образующееся в организме в результате метаболических реакций. Поскольку диффузия углекислоты через альвеолярную стенку происходит намного легче по сравнению с молекулой кислорода, значимые потери СО2 развиваются достаточно быстро.
При респираторном алкалозе повышается уровень анионов НСО3 - и снижается число Н + . В такой ситуации активизируется почечная составляющая регуляции КЩР: уменьшается секреция водородных ионов в мочу, угнетается реабсорбция бикарбоната. Компенсаторные механизмы могут сдерживать умеренные проявления алкалоза, однако при резком падении уровня углекислого газа возникает суб- и декомпенсированный алкалоз с яркой клинической симптоматикой.

Симптомы респираторного алкалоза
Начальные стадии нарушений КЩР не имеют клинических проявлений, поскольку буферные системы успешно выполняют компенсаторную функцию. По мере снижения количества СО2 и увеличения водородного показателя состояние пациента прогрессирующе ухудшается. Поражение ЦНС манифестирует бредом, спутанностью сознания, нарушениями внимания и речевой функции. Возможно сужение полей зрения, появление фотопсий.
Вегетативные проявления респираторного алкалоза включают избыточную потливость, сухость во рту. Усиленное выделение бикарбонатных анионов почками сопровождается полиурией, что на фоне гипервентиляции и потливости быстро вызывает симптомы обезвоживания. Кожа сухая со сниженной упругостью, присоединение гипоксемии вызывает серый цианоз. Пациент испытывает сильную жажду, при этом аппетит отсутствует.
Для газового алкалоза характерна мышечная слабость, парезы кишечника, параличи скелетной мускулатуры. Возможны парестезии конечностей и лица. Сердцебиение учащается, пульс имеет слабое наполнение. При попытке перехода в вертикальное положение развивается ортостатический коллапс. В тяжелых случаях возникает гипервентиляционная тетания.
При респираторном алкалозе развиваются специфические нарушения кровообращения: сужение церебральных сосудов и расширение артериол всех остальных органов. Это сопровождается артериальной гипотензией, депонированием крови в периферических тканях, уменьшением ОЦК. В результате снижается венозное давление и приток крови к сердцу, развивается сердечная недостаточность. Таким образом замыкается порочный круг при газовом алкалозе.
Опасным последствием нарушений КЩР является гипокалиемия, которая вызвана обменом ионов калия на ионы водорода для компенсации нарушений рН. Установлена закономерность, что при снижении рСО2 на 10 мм рт. ст. уровень калия падает на 0,5 ммоль/л. Гипокалиемия чревата экстрасистолией, атриовентрикулярными блокадами, фибрилляциями желудочков. При уровне К + менее 2 ммоль/л есть риск остановке сердца в систоле.
Острая симптоматика респираторного алкалоза требует неотложной терапии, поэтому обследование пациента проводится в реанимационном отделении параллельно с комплексной медикаментозной поддержкой. Диагностика состояния находится в компетенции врача-реаниматолога. Для подтверждения патологического состояния показаны следующие методы исследования:
- Биохимический анализ крови. Основной признак патологии - уровень рН более 7,45. Биохимия крови показывает уменьшение щелочных резервов, уровень стандартного бикарбоната находится в пределах 15-24 ммоль/л, буферные основания составляют 40-52 ммоль/л. Также определяется гипокалиемия, гипокальциемия, гиперхлоремия.
- Анализ мочи. При респираторном алкалозе наблюдается повышение рН жидкости до 8 при одновременном снижении показателя титруемой кислотности. Выявляются усиленные потери калия, уровни аммиака и хлоридов снижены.
- ЭКГ. При изучении кардиограммы определяется низкий вольтаж зубцов Т и повышение зубца U, что безошибочно указывает на гипокалиемию. Характерно учащение сердечного ритма, единичные предсердные и желудочковые экстрасистолы. При дальнейшем снижении калия в крови удлиняется интервал PQ, обнаруживаются признаки АВ-блокады.
При выявлении увеличенного рН в комбинации со сниженным количеством углекислого газа диагноз респираторного алкалоза устанавливается безошибочно. Сложности могут возникать при дифференциальной диагностике первопричины такого состояния. По показаниям пациентам назначают консультацию невролога, психиатра, эндокринолога. Для выявления органических поражений ЦНС проводится КТ или МРТ головного мозга.
Лечение респираторного алкалоза
В большинстве случаев проблема нарушений КЩР решается после излечения или стойкой компенсации основного заболевания. Программа терапии подбирается пульмонологом, неврологом или другими специалистами после обследования и выяснения пускового фактора легочной гипервентиляции. В остром периоде респираторного алкалоза для стабилизации состояния больного требуется комплекс неотложной помощи, который включает следующие направления:
- коррекция режима работы аппаратуры ИВЛ, если пациент продолжает нуждаться в респираторной поддержке;
- использование дыхательных смесей с 95% кислорода и 5% углекислого газа;
- проведение инфузионной терапии для коррекции дегидратации и нормализации электролитного состава крови;
- применение медикаментов, уменьшающих явления тканевой гипоксии;
- введение седативных лекарств при гипервентиляции на фоне психомоторного возбуждения.
Исход респираторного алкалоза зависит от степени сдвига рН: при увеличении показателя в пределах 0,1 от нормы развиваются кардиоваскулярные и дыхательные осложнения, 0,2-0,3 - коматозное состояние, 0,3-0,4 существует высокий риск смерти. Первичные превентивные мероприятия не разработаны. Вторичная профилактика заключается в раннем выявлении и адекватной коррекции состояния алкалоза, чтобы не допустить развития осложнений.
1. Интенсивная терапия острых нарушений кислотно-основного состояния и водно-электролитного баланса/ С.В. Ходус. - 2018
2. Азбука кислотно-щелочного состояния. Методические указания для врачей-интернов/ Н.М. Межирова, Г.Д. Кравцова, В.В. Данилова, А.В. Коваль. - 2015.
4. Интерпретация показателей газов артериальной крови/ Г.Е. Баймаканова// Пульмонология и аллергология. - 2013. - №2.
Читайте также:
