Методы трансплантации стволовых кроветворных клеток (миелотрансплантации) - преимущества, недостатки
Добавил пользователь Алексей Ф. Обновлено: 08.01.2026
Заведующая онкологическим отделением в клинике Ихилов.
Стволовые клетки - это незрелые кровяные тельца, содержащиеся в костном мозге и циркулирующей крови. Несмотря на то, что в начале своего развития такие клетки ничем не отличаются друг от друга, впоследствии они могут превратиться в кровяные тельца любых типов. Трансплантация стволовых клеток облегчает состояние пациентов с определенными онкологическими заболеваниями. В некоторых случаях рак можно вылечить навсегда.
Почему некоторым онкобольным требуется трансплантация стволовых клеток
Суть трансплантации стволовых клеток состоит в замене поврежденного костного мозга. Костный мозг повреждается как в результате онкологического заболевания, так и под воздействием химиотерапии и облучения, назначенного в рамках борьбы с раком.
Пересадка стволовых клеток является важной составляющей терапии таких видов рака, как лейкоз, множественная миелома и некоторые типы лимфомы. Дело в том, что высокодозная химиотерапия (иногда в комбинации с облучением) действует эффективнее, чем стандартные дозы препаратов, призванных уничтожить раковые клетки. Вместе с тем высокодозная химиотерапия может умертвить все стволовые клетки и воспрепятствовать дальнейшей выработке кровяных телец, необходимых для поддержания жизни в человеческом теле. На этом этапе становится очевидно, насколько важна трансплантация стволовых клеток. Пересаженные стволовые клетки заменяют те, которые погибли под воздействием химиотерапевтических препаратов. Благодаря такой методике врач может назначить пациенту очень высокие дозы лекарств и тем самым уничтожить все опухолевые клетки.
Трансплантация донорских стволовых клеток способствует борьбе с определенными онкологическими заболеваниями сразу в нескольких направлениях. Донорские клетки обнаруживают и уничтожают рак гораздо эффективнее, чем иммунные клетки больного. Данная реакция называется “трансплантат против опухоли” или “трансплантат против лейкоза”. Это значит, что определенные трансплантаты не только служат источниками здоровых кровяных телец, но и помогают организму хозяина бороться с раком.
Что такое стволовые клетки
Все кровяные тельца в начале своего развития представляют собой незрелые, так называемые гемопоэтические стволовые клетки. Термин “гемопоэтический” означает “кроветворный”. Несмотря на то, что такие клетки тоже называются стволовыми, они имеют очень мало общего с эмбрионическими стволовыми клетками, изучаемыми в целях клонирования и проведения других научных экспериментов. Здесь речь идет о кроветворных стволовых клетках.
Большая часть стволовых клеток содержится в костном мозге - губчатом веществе, которое находится внутри некоторых костей. Здесь стволовые клетки делятся и образуют новые кровяные тельца. Окончательно созрев, клетки крови покидают костный мозг и попадают в кровоток. Вместе с ними в кровоток проникает небольшое количество стволовых клеток. Это так называемые стволовые клетки периферической крови.

Трансплантация - это способ вернуть стволовые клетки в организм после разрушения костного мозга в результате заболевания, химиотерапии или облучения. Название операции зависит от источника стволовых клеток. Врач может предложить пациенту одну из следующих процедур:
- трансплантация костного мозга;
- трансплантация стволовых клеток периферической крови;
- трансплантация пуповинной крови.
Все эти процедуры можно назвать одним общим термином - трансплантация гемопоэтических стволовых клеток.
Почему стволовые клетки настолько важны
Из стволовых клеток образуются кровяные тельца трех основных типов: эритроциты, лейкоциты и тромбоциты. Для поддержания жизни организму требуются кровяные тельца всех трех типов. Чтобы клетки крови функционировали так, как положено, они должны вырабатываться в достаточном объеме.
Эритроциты (красные кровяные тельца) отвечают за перенос кислорода от легких ко всем клеткам организма. Доставив кислород, эритроциты забирают углекислый газ и транспортируют его обратно к легким. Анализ крови под названием “гематокрит” позволяет вычислить объем эритроцитов. Нормальное отношение красных кровяных телец к прочим компонентам циркулирующей крови составляет 35-50% (для взрослых). Если гематокрит не доходит до этой отметки, у человека диагностируют анемию. При анемии наблюдается бледность, слабость, усталость и нехватка дыхания.
Лейкоциты (белые кровяные тельца) помогают бороться с бактериальными, вирусными и грибковыми инфекциями. Существует множество разновидностей белых кровяных телец:
- Нейтрофилы играют наиболее значимую роль в борьбе с бактериальными инфекциями. Абсолютное число нейтрофилов (АЧН) - это количество нейтрофилов в крови. Если АЧН не превышает 1000 на кубический миллиметр (1000/мм3), это говорит о том, что у вас нейтропения и повышенная уязвимость перед инфекционными заболеваниями. Наибольшая опасность угрожает тем, у кого уровни нейтрофилов падают ниже отметки в 500/мм3.
- Лимфоциты также представляют собой белые кровяные тельца. Существует несколько разных видов лимфоцитов. Сюда относятся T-лимфоциты (T-клетки), B-лимфоциты (B-клетки) и естественные киллеры (NK-клетки). Некоторые лимфоциты вырабатывают антитела, способствующие борьбе с инфекциями. Именно лимфоциты отвечают за распознавание клеток собственного тела и отторжение инородных клеток, включая патогенные микроорганизмы и донорский материал.
Тромбоциты - это фрагменты клеток, которые запечатывают поврежденные кровеносные сосуды и помогают крови сворачиваться, тем самым останавливая кровотечение. Нормальное число тромбоцитов составляет от 150 до 450 тысяч единиц на кубический миллиметр. Точный показатель зависит от лаборатории, в которой проводился анализ. Если уровень тромбоцитов падает ниже нормы, у пациента диагностируют тромбоцитопению. При тромбоцитопении у человека легко образуются гематомы, а кровотечения подолгу не прекращаются. Некоторые пациенты также жалуются на кровотечения из носа или кровоточивость десен. Спонтанные кровотечения (без предшествующей травмы) могут начаться в том случае, если уровень тромбоцитов упадет ниже отметки в 20000/мм3. Эта ситуация потенциально представляет опасность для жизни, так как кровотечение может открыться в головном мозге, желудке или кишечнике.
Как решиться на трансплантацию стволовых клеток
Хотя трансплантация стволовых клеток считается эффективной процедурой и в некоторых случаях успешно устраняет патологию, решиться на такую операцию нелегко. Как и в любых других медицинских вопросах, окончательное решение по поводу того, стоит ли ложиться на трансплантацию стволовых клеток, остается за пациентом. Трансплантация уже помогла тысячам людей избавиться от рака, считавшегося неизлечимым. С другой стороны, потенциальные риски и осложнения также могут угрожать жизни. Перед тем, как лечь на процедуру, необходимо тщательно взвесить все ожидаемые преимущества и риски.
Специалисты онкоцентра Ихилов сравнят риски, характерные непосредственно для самой болезни, с рисками, связанными с трансплантацией. Они обсудят с вами все потенциальные опасности и преимущества. Возможно, вам также предложат другие методы лечения, включая химиотерапию, облучение и участие в клинических испытаниях. Трансплантация сопряжена с серьезными рисками, и пациент может умереть от осложнений. Перед тем, как назначить трансплантацию стволовых клеток, врач не только проанализирует все достоинства и недостатки метода, но и примет во внимание такие факторы, как стадия рака, время, прошедшее от постановки диагноза до трансплантации, особенности донорского материала и общее состояние здоровья пациента.
Чтобы убедиться в том, что вы понимаете, что может произойти, задавайте вопросы. Некоторые люди приводят на консультацию родственника или друга. Близкий человек поможет вам запомнить все то, что скажет врач, напомнит о необходимости задавать вопросы и зафиксирует важную информацию. Вы даже можете записать разговор с врачом на диктофон. Ниже представлен список вопросов, интересующих большинство пациентов. Чтобы получить ответы на некоторые из них, вам, возможно, придется проконсультироваться с другими специалистами по трансплантации, со страховым агентом или с работником, занимающимся решением финансовых вопросов, касающихся деятельности врачебного кабинета и/или клиники:
- Является ли трансплантация стволовых клеток наиболее оптимальным вариантом? Почему? Какие цели преследует такое лечение?
- Какие существуют альтернативные способы лечения?
- Какой вид трансплантации показан в моем случае? Почему?
- Какова вероятность того, что мне подберут подходящего донора?
- Какова вероятность того, что лечение будет успешным?
- Какие риски связаны с ожиданием или попытками лечения иными методами?
- Смогу ли я иметь детей после трансплантации стволовых клеток? Какие существуют варианты на тот случай, если мне впоследствии захочется стать родителем?
- Какие могут возникнуть побочные эффекты? Насколько серьезными они бывают? Сколько они длятся?
- Какими средствами, включая лекарственные препараты, можно бороться с побочными эффектами?
- Сколько времени мне придется провести в больнице?
Врачи онкоцентра Ихилов обязательно выслушают ваше мнение и ответят на все вопросы. Трансплантация стволовых клеток - это сложный процесс. Вооружитесь доступной вам информацией и составьте план перед тем, как начать лечение.
Пациент должен знать, насколько высока вероятность того, что процедура пройдет успешно. Успех лечения во многом зависит от точного диагноза, стадии заболевания и наличия или отсутствия сопутствующих патологий, способных повлиять как на ваше состояние в целом, так и на ход трансплантации. В целом, трансплантацию стволовых клеток лучше всего проводить на ранних стадиях заболевания или в период ремиссии. Предварительно нужно убедиться в том, что ваше здоровье позволяет вам перенести настолько сложную процедуру. Врачи объяснят вам, какие факторы могут повлиять на результаты трансплантации стволовых клеток.
Перед тем, как принять то или иное решение, многие люди обращаются за альтернативным мнением к другим экспертам. Поговорите на эту тему с лечащим врачом. Стоит также позвонить в страховую компанию и спросить, покроет ли она ваши расходы на консультирование у второго специалиста. В идеале необходимо обсудить со страховым агентом предстоящую процедуру по пересадке стволовых клеток и уточнить, сотрудничает ли страховая компания с тем трансплантационным центром, в котором вы планируете лечиться.
Стоимость трансплантации стволовых клеток в онкоцентре Ихилов
Трансплантация стволовых клеток - это дорогостоящая процедура. В среднем такое лечение стоит от 350 до 800 тысяч долларов. Трансплантация (в некоторых случаях - определенные виды трансплантации) все еще считается экспериментальным методом лечения многих онкологических заболеваний. В первую очередь это касается большинства солидных злокачественных опухолей. По этой причине не все страховые компании покрывают стоимость такой процедуры. Вне зависимости от диагноза больному следует в первую очередь выяснить, какие процедуры оплатит страховая компания.
Чтобы спланировать предстоящие расходы, можно также поговорить с экспертами по финансам или страхованию, работающим при онкоцентре Ихилов.
Трансплантация костного мозга/кроветворных стволовых клеток
Трансплантация костного мозга/кроветворных стволовых клеток — эффективный метод лечения заболеваний системы крови, врожденных и приобретенных иммунодефицитов, аутоиммунных заболеваний нервной системы и соединительной ткани, а также отдельных форм злокачественных новообразований у детей и взрослых. Ежегодно в мире выполняется более 50000 трансплантаций костного мозга. Для многих пациентов трансплантация подарила шанс на избавление от страшного недуга. Трансплантация позволяет не только получить длительные и устойчивые ремиссии заболевания, когда традиционное лечение является бессильным, но при ряде заболеваний полностью излечиться от тяжелой болезни.
Технология и виды трансплантации
Технология проведения трансплантации костного мозга или кроветворных стволовых клеток периферической крови предполагает внутривенное введение в организм пациента предварительно забранной у донора или самого пациента и, специально обработанной суспензии костного мозга или стволовых кроветворных клеток периферической крови. Значительно реже, в основном у детей, применяются кроветворные стволовые клетки пуповинной крови. Как правило, проведению трансплантации предшествует интенсивная химиотерапия, основной целью которой является максимальная редукция опухолевых клеток и клеток иммунной системы.
В зависимости от источника трансплантируемых клеток выделяют:
- Аллогенную трансплантацию костного мозга/стволовых кроветворных клеток периферической крови. При этом типе трансплантации источником кроветворных клеток является здоровый человек (донор) имеющий генетическое сходство с пациентом (реципиентом) по определенным генетическим параметрам. Донор может быть родственным (брат, сестра, родители) или неродственным.
- Аутологичную трансплантацию костного мозга/стволовых кроветворных клеток периферической крови — источником стволовых клеток или костного мозга является сам пациент.
- Сингенную трансплантацию костного мозга/стволовых кроветворных клеток периферической крови, которая является видом аллогенной трансплантации. Донором при сингенной трансплантации является монозиготный (генетически сходный) близнец пациента.
Аутологичная трансплантация — это вид трансплантации, при котором пересаживают собственные кроветворные клетки пациента, содержащиеся в костном мозге, периферической или пуповинной крови. С середины годов XX века костный мозг для трансплантации применяется все реже, что обусловлено появлением специальной аппаратуры для получения стволовых клеток из периферической крови (сепараторы стволовых клеток). Сепараторы клеток крови позволили сделать процедуру получения кроветворных стволовых клеток значительно более эффективной и безопасной. Полученный продукт кроветворных стволовых клеток (костный мозг, периферическая кровь, пуповинная кровь), замораживается и хранится необходимое время в среде жидкого азота при -197°С. Размороженные клетки возвращаются (трансплантируются) пациенту путем внутривенной инфузии. Как правило, перед трансплантацией проводится интенсивная химиотерапия, позволяющая максимально удалить опухолевые клетки из организма и преодолеть их лекарственную устойчивость к химиопрепаратам.
Успех трансплантации зависит от активности самого заболевания (состояние ремиссии) и физического состояние пациента (возраст, сопутствующие заболевания, функциональное состояние основных органов и систем).
Показаниями для проведения аутологичной трансплантации являются:
- Лимфома Ходжкина (лимфогранулематоз), неходжкинские лимфомы — трансплантация проводится при неэффективности стандартной терапии или рецидиве (возврате) заболевания.
- Множественная миелома — проводится как один из основных этапов лечения большинству из впервые выявленных пациентов.
- Острые лейкозы — рассматриваются как противопоказание для аутологичной трансплантации за исключением острого промиелоцитарного лейкоза или в рамках исследовательских протоколов.
- Злокачественные опухоли некроветворной системы — рак яичка, некоторые виды сарком (в частности, саркома Юинга), глиобластома у детей.
- Аутоиммунные заболевания — рассеянный склероз, другие аутоиммунные заболевания нервной системы, системная склеродермия, тимома.
Аллогенная трансплантация — вид трансплантации при котором пересаживают донорские кроветворные клетки (костный мозг, кроветворные стволовые клетки периферической крови, кроветворные клетки пуповинной крови), полностью или частично совместимые по генетическому признаку. Вероятность генетического совпадения схожести кроветворной ткани родственников составляет не более 25%. Поэтому в последнее время все чаще используется частично совместимые кроветворные клетки доноров не родственников. Поиск неродственного донора осуществляется в регистре доноров костного мозга, в котором подбирается совместимый с пациентом донор. Совместимость определяется после проведения лабораторных тестов, которые определяют генетический профиль тканей донора и пациента, это исследование называется HLA-типирование — антигены тканевой совместимости (human leucocyte antigens). Для исследования достаточно крови донора и реципиента. В Российской федерации имеются два регистра костного мозга: ФГБУ НМИЦ гематологии Минздрава России, г. Москва и ФГБУ Кировский научно-исследовательский институт гематологии и переливания крови ФМБА России, г. Киров.
Показанием для этого вида трансплантации являются:
- Острые лейкозы и отдельные формы хронических лейкозов — в первую и последующие ремиссии.
- Тяжелая апластическая анемия — при отсутствии эффекта от иммуносупрессивной терапии или рецидив после ее проведения.
- Врожденные иммунодефицитные состояния у детей.
- Рецидивы лимфомы после аутологичной трансплантации.
В клинике гематологии и клеточной терапии им. А.А. Максимова ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России выполняется более 200 различных видов трансплантаций кроветворных стволовых клеток. Коллектив клиники, ежедневно заботясь о здоровье пациентов, искренне верит, что трансплантация периферических стволовых кроветворных клеток — это путь к Вашему выздоровлению.
© 2022 ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Использование материалов сайта полностью или частично без письменного разрешения строго запрещено.
Как проходит трансплантация стволовых клеток
Процесс пересадки стволовых клеток состоит из нескольких этапов. Сущность и последовательность этапов практически не зависят от того, какой тип трансплантации вам назначили.
Обследование и подготовка к трансплантации
Вначале вас обследуют для того, чтобы выяснить, нет ли у вас противопоказаний к трансплантации стволовых клеток. Эта процедура - настоящее испытание для организма. Несмотря на то, что многим людям она помогает победить болезнь, проблемы в ходе процедуры могут привести к тяжелым осложнениям и даже к летальному исходу. Перед началом лечения необходимо взвесить все плюсы и минусы пересадки стволовых клеток.
Трансплантация тяжело переносится и в психологическом плане. Пациенту приходится лежать в больнице в изоляции. Кроме того, вероятность возникновения побочных эффектов очень высока. И, хотя многие из таких побочных эффектов вскоре проходят, некоторые сохраняются на несколько лет. Это значит, что людям приходится менять привычный образ жизни. Иногда такие изменения носят временный характер. В ряде случаев, впрочем, они сохраняются на всю оставшуюся жизнь.
Перед трансплантацией необходимо обсудить весь процесс и все потенциальные побочные эффекты с лечащим врачом. Возможно, вы также захотите пообщаться с теми пациентами, кто уже перенес процедуру по пересадке стволовых клеток. Эффект трансплантации может проявиться спустя недели и месяцы после процедуры. Тяжело жить, не зная о том, как на вас в итоге подействует пройденное лечение. Ожидание отнимает у пациента, его близких и лиц, осуществляющих уход, время и эмоциональные ресурсы. Важно получать поддержку от близких людей. К примеру, вам понадобится помощь ответственного взрослого человека, готового следить за графиком приема лекарств, проверять, не появились ли у вас осложнения, и оставаться на связи со специалистами даже после вашей выписки. Специалисты расскажут вам и человеку, осуществляющему уход за вами, обо всех нюансах лечения и выздоровления. Они также помогут вам преодолеть все трудности и препятствия, возникающие как во время подготовки к лечению, так и во время трансплантации.
Вам назначат различные диагностические процедуры. Врач также задаст вам ряд вопросов для того, чтобы определить, сможете ли вы перенести трансплантацию стволовых клеток. Процесс подготовки обычно состоит из следующих этапов:
- HLA-типирование, включая типирование с высоким разрешением;
- полноценный анализ истории болезней и физический осмотр;
- изучение психологических и эмоциональных особенностей;
- выбор человека, который будет отвечать за уход в процессе лечения;
- биопсия костного мозга;
- КТ (компьютерная томография) или МРТ (магнитно-резонансная томография);
- исследование сердца - например, ЭКГ (электрокардиография) или эхокардиография;
- исследование легких - например, рентгенография грудной клетки и легочные функциональные тесты;
- консультации с другими специалистами трансплантационной бригады, включая стоматолога, диетолога и соцработника;
- анализы крови, включая общий анализ крови, биохимический анализ крови и скрининг на такие вирусные инфекции, как гепатит B, цитомегаловирусная инфекция и ВИЧ.
Возможно, вам поставят центральный венозный катетер (ЦВК). Он устанавливается в крупную вену в грудной клетке. Катетер ставят в ходе амбулаторной операции, под местной анестезией (врач обезболивает только тот участок, куда вводят катетер). Медсестры используют катетер для того, чтобы брать образцы крови и вводить лекарственные препараты. Если вам предстоит аутологичная трансплантация, вам поставят особый катетер, предназначенный для забора стволовых клеток (афереза). ЦВК остается на месте до тех пор, пока пересаженные стволовые клетки не приживутся, а уровни форменных элементов крови не начнут стабильно подниматься до нормы.
Пригодность к трансплантации
Лучше всего трансплантацию стволовых клеток переносят люди более молодого возраста и пациенты, едва начавшие лечиться. Некоторые трансплантационные центры устанавливают возрастные лимиты. К примеру, традиционную аллогенную трансплантацию (есть несколько видов этой процедуры) нередко предлагают только пациентам младше 50 лет, а аутологичную - пациентам младше 65 лет. Трансплантация стволовых клеток может быть противопоказана при тяжелых заболеваниях сердца, легких, печени или почек. Некоторым из таких пациентов назначают так называемую мини-трансплантацию.
Госпитализация или амбулаторное лечение
Специалисты определят, где вам предстоит лечиться - в стационарном отделении или в амбулаторном центре. Возможно, вам посоветуют ложиться в стационар только на определенные процедуры. Если нужно лечь в стационарное отделение, в больницу следует прийти за день до назначенной трансплантации. Перед так называемым кондиционированием (см. ниже) бригада специалистов должна убедиться в том, что вы и ваши близкие понимаете процесс лечения и согласны на все рекомендуемые процедуры.
Если трансплантация полностью или частично проводится на амбулаторной основе, необходимо подыскать жилье рядом с трансплантационным центром на весь начальный период лечения. Вам потребуется помощь родственника или близкого человека, имеющего возможность круглосуточно находиться рядом с вами. Кроме того, вам обоим понадобится надежный транспорт для того, чтобы посещать клинику. Специалисты трансплантационной бригады будут внимательно следить за вашим состоянием и проверять, не возникли ли у вас осложнения. Соответственно, вам придется посещать клинику каждый день на протяжении нескольких недель. Возможно, вас все-таки положат в стационар в том случае, если ситуация изменится или если у вас возникнут осложнения.
Чтобы снизить риск инфицирования во время лечения, стационарных пациентов кладут в одноместные палаты с особыми воздушными фильтрами. Некоторые палаты оборудованы защитными барьерами, отделяющими их от остальных палат и коридоров. Специальные системы очистки препятствуют проникновению в помещение загрязненного воздуха. Если вы планируете лечиться на амбулаторной основе, вам подробно расскажут о том, как защититься от инфекций.
Опыт, связанный с трансплантацией стволовых клеток, может стать тяжелым переживанием. Специалисты помогут вам подготовиться к лечению как физически, так и эмоционально. Они предпримут все меры для того, чтобы учесть ваши потребности и ответить на все интересующие вас вопросы. Вам и вашим близким объяснят, как проходит процесс пересадки стволовых клеток.
Вы и ваши близкие должны понимать, чего следует ожидать от лечения. Дело в том, что как только начнется кондиционирование, пути назад не будет. Прерывание трансплантации на любом из ее этапов грозит серьезными осложнениями.
Кондиционирование (химио- и/или лучевая терапия)
Кондиционирование, также известное под названием “подготовка костного мозга” или “миелоабляция”, - это лечение высокими дозами химиотерапевтических препаратов или радиации. Это первый этап трансплантации, который обычно длится 1-2 недели. Кондиционирование преследует одну или несколько целей:
- освободить место в костном мозге для трансплантируемых стволовых клеток;
- подавить иммунную систему пациента с тем, чтобы приживление трансплантата прошло без осложнений;
- уничтожить раковые клетки, которые остались в организме пациента.
Особенности кондиционирования зависят от ситуации. При планировании лечения специалисты учитывают, каким онкологическим заболеванием вы страдаете, какая трансплантация вам предстоит и какими методами (химиотерапия, облучение) вы лечились в прошлом.
Если план лечения включает химиотерапию, препараты выдадут в форме таблеток и/или введут через центральный венозный катетер. Если планируется лучевая терапия, это значит, что облучать будут все тело (тотальное облучение тела, или ТОТ). ТОТ проводится либо в виде единственной процедуры, либо в виде нескольких сеансов, назначенных на разные дни.
Эта фаза трансплантации сопряжена с существенным дискомфортом, так как в лечении используются очень высокие дозы химиотерапевтических препаратов и/или радиации. Химиотерапия и облучение вызывают разнообразные побочные эффекты, способные сильно ухудшить самочувствие пациента.
Некоторые побочные эффекты проходят лишь спустя несколько месяцев после начала лечения. Многие пациенты жалуются на то, что у них появились ранки в ротовой полости. При таких побочных эффектах принимают мощные обезболивающие препараты. Некоторые люди также жалуются на тошноту, рвоту, неспособность принимать пищу, выпадение волос и проблемы с легкими или дыханием.
У женщин кондиционирование может вызвать преждевременную менопаузу. Кроме того, многие женщины и мужчины после такого лечения становятся бесплодными (теряют способность иметь детей).
Важнейший день: инфузия стволовых клеток
Пациенту, перенесшему кондиционирование, дают несколько дней на отдых. После этого производится пересадка стволовых клеток. Клетки вводят через центральный венозный катетер. Процедура во многом напоминает переливание крови. Если стволовые клетки замораживались, вам вначале введут дополнительные лекарственные препараты. Эти препараты снизят риск нежелательной реакции вашего организма на консерванты, используемые при заморозке клеток.
Замороженные стволовые клетки вначале размораживают в теплой воде, а затем сразу же вводят в вену пациента. Иногда используют более одного пакета стволовых клеток. В ходе аллогенной или изогенной трансплантации забор донорских клеток производится в операционной, а обработка - в лаборатории сразу же после их извлечения. Стволовые клетки, прошедшие обработку, сразу же вводят в вену пациента - их не замораживают. Длительность пересадки зависит от объема жидкости, в которой находятся стволовые клетки.
Во время процедуры пациент пребывает в сознании. Анестезия не требуется. Это большой шаг, имеющий огромное значение для реципиентов и их близких. Многие люди воспринимают эту процедуру как перерождение или получение шанса на новую жизнь. Иногда день пересадки стволовых клеток празднуют как второй день рождения.
Побочные эффекты инфузии
Известны и другие побочные эффекты, которые появляются у некоторых пациентов как во время, так и сразу после трансплантации стволовых клеток. К таким побочным эффектам относятся:
- лихорадка или озноб;
- нехватка дыхания;
- крапивница;
- чувство стянутости в груди;
- низкое артериальное давление;
- кашель;
- боль в грудной клетке;
- уменьшение объема мочи;
- слабость.
И снова: вышеперечисленные побочные эффекты наблюдаются редко и носят незначительный характер. При появлении любых побочных эффектов пациенту назначают соответствующее лечение. Инфузия стволовых клеток в любом случае должна быть доведена до конца.
Выздоровление после инфузии стволовых клеток
Этап выздоровления начинается сразу же после инфузии стволовых клеток. В этот период пациент и его близкие ждут, пока клетки приживутся. После приживления стволовые клетки начинают делиться и вырабатывать новые кровяные тельца. Длительность периода между трансплантацией и началом стабильного повышения уровней форменных элементов крови зависит от индивидуальных особенностей организма и вида процедуры. Чаще всего, впрочем, пациенты и врачи начинают отмечать изменения через 2-6 недель после пересадки стволовых клеток. Пациенту предстоит либо провести это время в больнице, либо ежедневно посещать трансплантационный центр.

В течение первых двух недель после трансплантации уровни эритроцитов, лейкоцитов и тромбоцитов остаются низкими. Сразу же после процедуры (когда уровни форменных элементов крови достигают крайне низких отметок) пациенту колют антибиотики в целях предотвращения инфекций. Такая антибактериальная терапия называется профилактической. Возможно, вам назначат комбинацию антибактериальных, противогрибковых и антивирусных препаратов. Лекарства следует принимать до тех пор, пока уровень белых кровяных телец не достигнет определенной отметки. Тем не менее, даже несмотря на терапию, у вас могут возникнуть такие осложнения, как инфекция в результате нейтропении (недостатка лейкоцитов) или кровотечение вследствие тромбоцитопении (нехватки тромбоцитов). У многих пациентов сильно повышается температура тела. При тяжелых инфекциях назначают капельницы с антибиотиками. Пока костный мозг не начал функционировать, а пересаженные клетки - вырабатывать новые кровяные тельца, пациентам делают переливания эритроцитов и тромбоцитов.
Не считая болезни “трансплантат против хозяина”, характерной только для аллогенной трансплантации, побочные эффекты аутологичной, аллогенной и изогенной трансплантаций можно считать приблизительно одинаковыми. В число потенциальных проблем входят нарушения со стороны желудка, сердца, легких, печени и почек. Пациенты переживают душевные потрясения, тревогу, уныние, радость и гнев. Людям приходится тяжело не только в физическом, но и в эмоциональном плане, ведь они долгое время чувствуют себя плохо и общаются с минимальным кругом лиц.
Выписка из больницы
Подготовка к возвращению домой
Процесс выписки по факту начинается за несколько недель до пересадки стволовых клеток. Вначале специалисты рассказывают пациенту и лицу, осуществляющему уход, о следующих нюансах:
- необходимые меры предосторожности;
- назначение лица, осуществляющего уход за пациентом; требования, предъявляемые к такому лицу; выбор замещающего опекуна, который будет отвечать за уход за пациентом в случае болезни первого опекуна;
- подготовка жилища;
- правила ухода за центральным венозным катетером;
- правила ухода за ротовой полостью и зубами;
- какие продукты можно употреблять в пищу, а какие - нет;
- разрешенные и запрещенные виды деятельности;
- в каких случаях следует звонить врачам из трансплантационной бригады или другим специалистам.
Какие существуют критерии выписки из больницы
В большинстве случаев трансплантационные центры не выписывают пациентов домой до тех пор, пока они не будут отвечать следующим критериям:
- нормальная температура тела в течение последних 48 часов;
- способность принимать таблетки и другие препараты без рвоты, сохраняющаяся в течение последних 48 часов;
- возможность контролировать тошноту, рвоту и диарею средствами медикаментозной терапии;
- уровень нейтрофилов (абсолютное число нейтрофилов, или АЧН) не менее 500-1000/мм3;
- гематокрит не менее 25-30%;
- уровень тромбоцитов не менее 15000-20000/мм3;
- наличие помощника в доме, поддержка родственников и безопасная домашняя среда.
Если вы не отвечаете всем этим требованиям, но при этом также не нуждаетесь в интенсивной терапии в отделении трансплантологии, вас переведут в онкологическое отделение. После выписки необходимо немного пожить рядом с трансплантационным центром для того, чтобы своевременно получить квалифицированную помощь в случае осложнений.
Реабилитация
Процесс трансплантации стволовых клеток не заканчивается на вашей выписке. Многие пациенты жалуются на чувство усталости. Некоторым людям в период реабилитации приходится решать проблемы, связанные с физическим или психическим здоровьем. В связи с этим пациенты по-прежнему принимают много лекарств. После выписки все потребности больного должны удовлетворяться дома, поэтому поддержка со стороны опекуна и друзей/родственников в этот период приобретает особое значение.
Врачи продолжают тщательно следить за состоянием пациентов, перенесших трансплантацию стволовых клеток, даже после их выписки из больницы. Вероятно, вам назначат ежедневные или еженедельные обследования со сдачей анализов крови. Некоторым пациентам требуются дополнительные диагностические процедуры. В начале реабилитации вам, возможно, потребуется переливание крови и тромбоцитов, терапия антибиотиками или лечение иными средствами. Ежедневные посещения специалистов постепенно сменятся более редкими визитами в клинику. Может пройти 6-12 месяцев перед тем, как уровни форменных элементов крови приблизятся к норме, а иммунная система заработает как положено. В этот период врачи все еще будут следить за вашим состоянием.
Некоторые проблемы возникают примерно через год после инфузии стволовых клеток (и даже позже). К таким проблемам относятся:

- болезнь “трансплантат против хозяина” (после аллогенной трансплантации);
- инфекции;
- нарушения со стороны легких, включая пневмонию - воспаление, мешающее нормально дышать;
- нарушения со стороны почек, печени или сердца;
- недостаточная функция щитовидной железы;
- сильная усталость (упадок сил);
- плохая переносимость физической нагрузки;
- задержка роста и развития (у детей);
- катаракта;
- нарушения репродуктивной или половой функции, включая бесплодие, преждевременную менопаузу, боль или дискомфорт во время полового акта и потерю интереса к сексу;
- новые онкологические заболевания, вызванные трансплантатом.
К прочим потенциальным проблемам относятся:
- потеря памяти, нарушения концентрации внимания;
- психологический стресс, депрессия, изменения в ощущении своего тела, тревожность;
- социальная изоляция;
- изменения в отношениях с людьми;
- изменения в понимании смысла жизни;
- ощущение себя в долгу перед другими людьми;
- дискриминация в вопросах работы и страхования.
Трансплантация костного мозга и стволовых клеток

Трансплантация костного мозга (ТКМ) / стволовых кроветворных клеток периферической крови (ТСКК) - метод лечения гематологических, онкологических и аутоиммунных заболеваний, при котором пациенту после проведения интенсивной иммуносупрессивной терапии с применением больших дозы цитостатических препаратов (иммуносупрессантов), вводят предварительно заготовленный костный мозг или стволовые кроветворные клетки периферической крови (СКК). Ежегодно в мире выполняется около 150 000 ТКМ и ТСКК, причем количество операций постоянно увеличивается.
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
Недифференцированная стволовая клетка, происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).
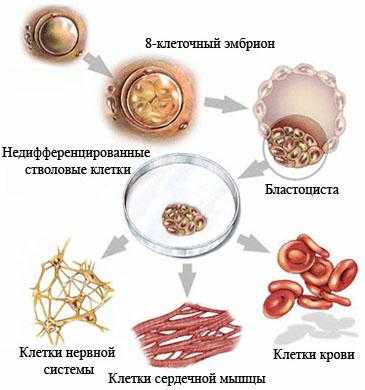
Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.
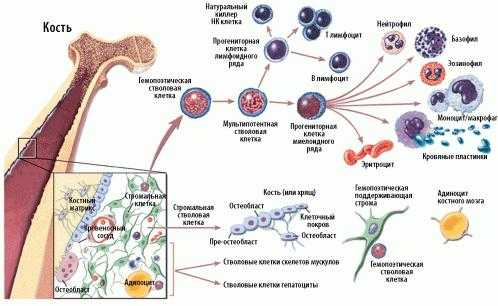
Схема кроветворения и дифференцировки стволовых клеток
 Колонии стволовых кроветворных клеток (электронная микроскопия) | 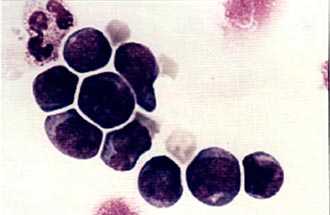 Мононуклеарная фракция, обогащенная клетками CD34, окрашена по Маю-Грюнвальду с докраской по Гимзе. Стволовые клетки, несущие маркер CD34, внешне напоминают малые и средние лимфоциты. |
ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d"Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
- 1)аллогенную (АллоТКМ) - при которой больному вводится костный мозг от родственного или неродственного совместимого донора;
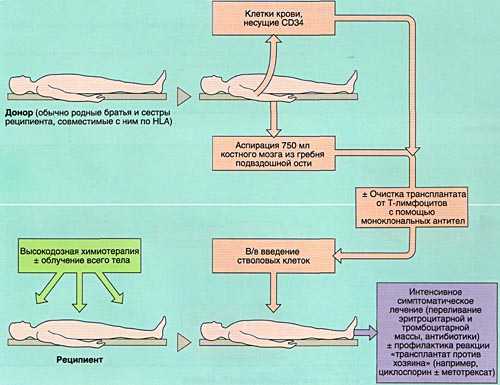
Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
- 2)аутологичную (АутоТКМ) - когда реципиент получает предварительно заготовленный собственный костный мозг;
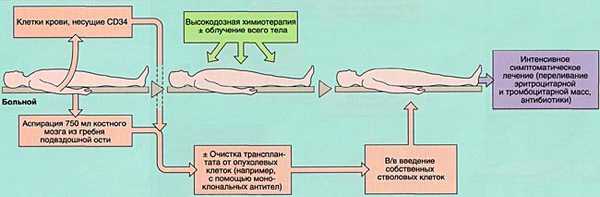
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
- 1) острые лейкозы;
- 2) хронический миелолейкоз;
- 3) тяжелая апластическая анемия;
- 4) гемоглобинопатии;
- 5) врожденные иммунодефициты и нарушения метаболизма.
- 1) злокачественные лимфомы;
- 2) некоторые солидные опухоли;
- 3) аутоиммунные заболевания.
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.
Сепаратор клеток крови
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
- 1) определение показаний и противопоказаний;
- 2) выбор донора (при аллогенной трансплантации);
- 3) получение костного мозга/стволовых клеток их обработка, хранение и введение;
- 4) кондиционирование (иммуносупрессивная терапия);
- 5) профилактика и лечение осложнений периода цитопении;
- 6) профилактика и лечение поздних осложнений.
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
При некоторых заболеваниях трансплантация является методом выбора (тяжелые формы апластической анемии, гемоглобинопатии, врожденных иммунодефицитов и нарушений метаболизма). В ряде случаев ТКМ/ТСКК проводится при солидных опухолях и аутоиммунных заболеваниях. Данная методика имеет возрастные ограничения: АутоТКМ/ТСКК может быть выполнена у лиц моложе 65 лет, АллоТКМ от HLA-идентичного родственника - моложе 55 лет, неродственная АллоТКМ - моложе 50 лет.
- 1) нарушении функции внутренних органов (почек, печени, легких, сердечно-сосудистой системы);
- 2) активной инфекции;
- 3) плохом общесоматическом статусе (индекс ВОЗ > I)
- 4) резистентном к химиотерапии рецидиве солидной опухоли или
- онкогематологического заболевания;
- 5) рефрактерности к трансфузиям тромбоцитов.
ВЫБОР ДОНОРА
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
Аспирация костного мозга производится под эндотрахеальным наркозом из задних гребней подвздошной кости, при необходимости - также из передних гребней и грудины. Для этого используют удлиненные иглы типа иглы Кассирского и шприцы объемом 20 см3, содержащие гепарин. Во избежание значительного разведения периферической кровью из каждого прокола кости аспирируют не более 5-6 мл костномозговой взвеси, которую фильтруют и помещают в специальные контейнеры. В каждом контейнере подсчитывают количество ядросодержащих клеток. Для восстановления кроветворения при АутоТКМ требуется получить не менее 1,5x106 ядросодержащих клеток на кг массы тела реципиента, при родственной АллоТКМ - не менее 2х106/кг (у больных апластической анемией - не менее 3х106/кг), при неродственной АлТКМ - не менее 3х106/кг. Объем аспирируемой костномозговой взвеси составляет около 1,5 л.
Для сохранения жизнеспособного костного мозга перед АутоТКМ (между аспирацией и инфузией клеток проходит от 2-3 недель до нескольких лет) после фракционирования его консервируют в жидком азоте под защитой криопротектора (чаще всего - диметилсульфоксида).
 А) |  Б) |
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.

Инфузия костного мозга пациенту
ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
Задача кондиционирования - обеспечить глубокую депрессию иммунной системы, а при онкологических заболеваниях и уничтожение оставшихся опухолевых клеток при умеренной токсичности для других органов и систем, а также создании условий для успешного приживления трансплантата.
Для проведения кондиционирования используются стандартные протоколы, в которых указываются дни, часы, дозы и длительность введения цитостатиков, симптоматических препаратов (антибактериальных, седативных, противорвотных и др., объем и характер инфузии), при необходимости - порядок проведения лучевой терапии. Протоколы кондиционирования различаются в зависимости от характера заболевания и типа трансплантации.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
- 1) помещение больного в стерильный бокс и проведение необходимых санитарно-гигиенических мероприятий (обработка кожи, слизистых оболочек и перианальной области дезинфицирующими растворами);
- 2) подавление микрофлоры кишечника с помощью антибактериальных и противогрибковых препаратов.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Пересадка стволовых клеток. Показания, методика проведения и прогноз
Пересадка стволовых клеток - это инновационный метод лечения заболеваний, ранее считавшихся неизлечимыми. Стволовые клетки в организме содержатся в костном мозге. Они способны дифференцироваться в клетки любой ткани, потому незаменимы в течение всей жизни для поддержания всех органов в здоровом состоянии. Участвуя также в столь важной функции костного мозга, как кроветворение, стволовые клетки продуцируют три главных компонента крови: лейкоциты (защита от инфекций), тромбоциты (свёртываемость крови), эритроциты (транспорт кислорода по кровеносной системе во все органы и ткани).
Хотя подавляющее большинство стволовых клеток содержится в костном мозге, обнаруживаются они и в самой крови (в значительно меньшем количестве). Также замечено, что большой запас стволовых клеток содержится в пуповине и плаценте новорожденного ребёнка. Этот материал абсолютно совместим со стволовыми клетками младенца, поэтому в последнее время стала активно изучаться возможность сохранения этого бесценного материала для каждого человека в момент его рождения.
Пересадка стволовых клеток имеет жизненно важное значение при некоторых тяжёлых заболеваниях. В ряде случаев - это единственная возможность вылечиться.
2. Заболевания при которых подтверждена эффективность пересадки
Подтверждена эффективность пересадки стволовых клеток при:
- лейкозе;
- лимфоме;
- апластической анемии;
- бета-талассемии;
- серповидно-клеточной анемии;
- врождённых тяжёлых расстройствах обмена веществ;
- иммунных заболеваниях (таких, как ВИЧ, системная красная волчанка, системный склероз).
3. Этапы пересадки стволовых клеток
Пересадка стволовых клеток проходит в несколько этапов. Каждый из них очень важен, поэтому конечный результат и послеоперационный прогноз зависят от правильного прохождения каждой фазы лечения.
1. Подбор донора
Наиболее подходят для трансплантации стволовые клетки либо самого больного, либо того материала, что был собран и сохранён при его рождении. Но второе в клинической реальности пока остается редкостью. В настоящее время такая возможность доступна лишь некоторым самым маленьким пациентам, поскольку сохранение полученного при рождении материала только начинает входить в медицинскую практику, и на сегодняшний день это достаточно дорогое удовольствие.
Получать стволовые клетки от самого больного в течение жизни целесообразно только в период, когда он здоров или пребывает в фазе глубокой ремиссии, т.е. когда все показатели костного мозга соответствуют норме.
По степени совместимости также очень благоприятный прогноз дают стволовые клетки, полученные от однояйцевого близнеца больного. Однако, проблема в том, что многими тяжёлыми заболеваниями близнецы болеют одновременно.
Материал от других ближайших родственников совместим лишь с вероятностью 25%.
Если возможность получить стволовые клетки от самого пациента или его родных исключена, подбор материала для трансплантации проводится через банк доноров стволовых клеток.
2. Подготовительный этап
На этом этапе больной получает химиотерапию в дозах, превышающих таковые при стандартных схемах этого вида лечения. В результате уничтожаются стволовые клетки самого пациента вместе со злокачественными. Костный мозг становится «стерильным», «пустым» и готовым принять новые клетки. Этот тяжелый этап обычно сопровождается поддерживающей терапией для снижения общетоксического действия химиопрепаратов.
3. Пересадка стволовых клеток
В подготовленный организм через катетер, установленный в крупной вене, вливается кровь со здоровыми стволовыми клетками. Процедура длится около часа и мало чем отличается от обычного переливания крови.
4. Период иммунного дефицита
Это очень ответственный период, поскольку новые стволовые клетки ещё не прижились и не начали выполнять свои функции, а собственный иммунитет человека полностью уничтожен. Для сохранения жизни пациента принимается комплекс мер, исключающих попадание в организм инфекций. Пациент находится в стерильной палате, воздух в которой регулярно фильтруется, больному нельзя выходить, запрещены любые посещения и передачи. Постоянно проводятся мероприятия для поддержания больного в этот опасный период: переливания крови, детоксикация.
5. Приживление стволовых клеток
Регулярные осмотры и исследования позволяют понять, когда костный мозг начинает восстанавливаться. Стволовые клетки постепенно приживаются в новом организме, начиная выполнять кроветворные функции. Повышается иммунитет, уходят системные расстройства (нормализуется температура тела, пищеварение, восстанавливаются слизистые оболочки, печень и состав крови).
Прогноз
Когда ставится вопрос о жизни и смерти, пациент обычно готов использовать любой шанс. Однако, решение о пересадке стволовых клеток является очень сложным и принимается далеко не всегда (даже при наличии, скажем, соответствующих финансовых возможностей), потому что при определенных условиях операция приносит лишь дополнительные и бессмысленные страдания. Исход болезни в случае пересадки стволовых клеток зависит от следующих факторов:
- степень совместимости донорского материала со стволовыми клетками больного;
- возраст пациента (для молодых прогноз более благоприятен);
- состояние больного к моменту операции (решается вопрос, сможет ли человек пережить трудные послеоперационные этапы);
- отсутствие серьёзных инфекционных заболеваний с латентным течением (цитомегаловирус, микоплазмоз, хламидийные инфекции);
- объём донорского материала (чем больше здоровых стволовых клеток трансплантируется, тем эффективней лечение, однако в этом случае повышается и риск отторжения донорского материала).
Читайте также:
