МРТ, УЗИ при синдроме медиальной складки надколенника
Добавил пользователь Владимир З. Обновлено: 21.01.2026
МРТ коленного сустава - это современный неинвазивный метод обследования, часто применяемый в травматологии и ортопедии. С помощью этой методики врач получает возможность провести комплексную диагностику мягких и костный тканей колена и системы кровоснабжения этой области. В ходе обследования
МРТ коленного сустава - это современный неинвазивный метод обследования, часто применяемый в травматологии и ортопедии. С помощью этой методики врач получает возможность провести комплексную диагностику мягких и костный тканей колена и системы кровоснабжения этой области. В ходе обследования при помощи специального оборудования - томографа, осуществляется сканирование всех коленных структур с последующей фиксацией полученных результатов на компьютере. После окончания диагностики результаты запечатываются на пленку или диск и передаются пациенту. В отличие от КТ колена или рентгенографии, это исследование не несет лучевую нагрузку, поэтому сделать такую томографию можно как по направлению врача, так и по индивидуальному желанию пациента. Возрастных ограничений у данного сканирования нет. Его проводят как маленьким детям, так и пациентам пожилого возраста, беременным женщинами и больным с онкологическим анамнезом.
Сведение об исследовании
- Продолжительность: 30-40 минут
- Требование к подготовке: Нет
- Назначение врача: Не требуется
- Применение контраста: По назначению врача
- Противопоказания и ограничения: Есть
- Рекомендуемая мощность аппарата: Любая
- Время выдачи результатов: 30-40 минут
- Что входит в стоимость: Заключение + запись снимков
Что такое магнитно-резонансная томография коленного сустава
Способ создания снимков при магнитно-резонансной томографии основывается на эффекте ядерного магнитного резонанса атомов водорода в клетках тканей. ЯМР с радиоактивностью никак не связан, поэтому магнитно-резонансное исследование не сопряжено ни с какой лучевой нагрузкой на организм. Просто под воздействием сильного магнитного поля и радиочастотных импульсов протоны в атомах водорода начинают колебаться. Эти движения улавливает компьютер МРТ аппарата и переводит их в изображения тканей и органов. В ходе обследования установка делать множественные изображения в сагиттальной, корональной и аксиальной плоскостях, а затем строит объемные трехмерные черно-белые томограммы коленного сустава и прилегающих областей.
Показания
Врач может назначить магнитно-резонансную томографию в ситуации, если пациент жалуется на хронические боли, снижение подвижности и отечность колена. Помимо диагностики, это обследование позволяет хирургам и травматологам производить подготовку к хирургическим операциям, либо контролировать эффективность медикаментозного лечения.
Когда нужно сделать томографию
Как правило, направление на томографию колена выдает ортопед, травматолог, хирург или ревматолог. Врач направляет пациента на обследования:
- при травме передней крестообразной связки;
- кисте Бейкера (наличие жидкости, скопившейся за коленом);
- при подозрении на инфекционное поражение анатомических структур коленного сустава;
- если симптоматика боли в области колена заставляет предполагать повреждения связок, костей, мышц, сухожилий и хрящей сустава;
- результаты КТ сканирования колена или рентген костей сустава противоречат симптоматике заболевания и пациенту нужно дообследование.
Что видно на томографии колена
В базовый протокол обследования входят следующие структуры:
- суставной хрящ и суставные поверхности надколенника;
- суставные поверхности бедренной и большеберцовой костей;
- связки надколенника;
- сухожилия четырехглавой мышцы бедра;
- суставной хрящ обоих мыщелков большеберцовой кости;
- передняя крестообразная связка;
- задняя крестообразная связка;
- малоберцовая и большеберцовая коллатеральные связки;
- мениски;
- подкожно-жировая клетчатка;
- артерии и вены в зоне колена.
Что покажет МРТ колена
Проведение МРТ при заболеваниях суставов позволит врачу произвести комплексную оценку проблемной области. Проведя сканирование, рентгенолог получает достаточное количество информации для диагностики патологий костной ткани, хрящей, нервных окончаний, кровеносных сосудов, близлежащих мышц, связок, и окружающих сустав мягких тканей. С помощью магнитно-резонансного томографа можно выявить следующие и дифференцировать следующие патологические изменения:
- разрывы хрящей, менисков, внутрисуставных связок;
- трещины костей;
- повреждения тканевых волокон;
- отек костного мозга;
- закрытые и открытые переломы.
- артриты, бурситы и артрозы;
- хондромаляции суставного хряща;
- субхондральный склероз вдоль суставных поверхностей бедренной и большеберцовой костей;
- деформация межмыщелкового возвышения;
- краевые костные разрастания по краям суставных поверхностей;
- синовиты и тендинозы;
- изменения по типу бедренно-надколенникового конфликта;
Участки с нарушенным кровообращением.
Новообразования злокачественные и доброкачественные;
Изменения плотности костной ткани.
Подготовка
Для МР-исследования колена особая подготовка не требуется. Если нужно сделать МРТ коленного сустава с контрастом, за 2 часа до процедуры врачи рекомендуют отказаться от приема пищи, чтобы избежать рвотного рефлекса.
Если планируется МРТ исследование с контрастом, рентгенологу нужно сообщить о любых аллергиях на препараты.
При проведении исследования у пациентов, страдающих клаустрофобией или психическими расстройствами, может потребоваться прием седативных препаратов.
Если у человека есть боязнь замкнутого пространства, иными словами клаустрофобия, или металлосодержащие или электронные компоненты в организме - это может стать противопоказанием к томографии. Обо всех особенностях своего здоровья или наличии имплантов в теле нужно обязательно сообщить при записи на МРТ. Это поможет врачу сделать правильный выбор в сторону той или иной методики диагностирования. В случае противопоказания альтернативой МРТ станет УЗИ или КТ колена.
Если больной испытывает сильную боль и не может сохранять неподвижность, следует принят перед походом в медицинский центр обезболивающие препараты. Для быстрого купирования боли врачи иногда проводят перед МРТ процедуру блокады сустава. Блокада - это временное медикаментозное “выключение” одного из звеньев механизма развития боли. Осуществляется путем введения медикаментов определенного действия в виде уколов (чаще всего это местные анестетики) в область колена.
В диагностический центр лучше всего взять с собой назначение от врача, а также имеющиеся медицинские документы и данные предварительных исследований.
МРТ коленного сустава с контрастированием
В случаях подозрения на опухоль клинический специалист может назначить проведение МРТ коленного сустава с контрастированием. Контраст делает изображения мягких тканей на снимках более заметными, что облегчает диагностику новообразований и воспалительных процессов. Решение о целесообразности применения контраста обычно принимает лечащий доктор. Если пациент сам принял решение пройти магнитно-резонансную томографию колена в качестве профилактики, начинать свой диагностический путь лучше с базовой МРТ колена без контраста.
Противопоказания
К абсолютным противопоказаниям относятся:
- Установленные кардиоcтимулятор, инсулиновая помпа, если в паспорте импланта не стоит отметки о его совместимости с МРТ;
- Наличие клипс после операций на сосудах;
- Металл в теле: металлические (не титановые) спицы, пластины, скобы, стальные протезы в теле, аппарат Илизарова.
МР-исследование имеют ряд относительных противопоказаний:
- Масса тела более 150 кг;
- Клаустрофобия.
Конструкция закрытых томографов затрудняет обследование людей, страдающих клаустрофобией, или весящих более 150 кг - в этих случаях рекомендуется проводить сканирование на открытых аппаратах.
Если в процессе процедуры предполагается использование контрастного вещества, то список противопоказаний расширяется, и контрастирования не проводится при наличии:
- аллергий на препараты содержащие гадолиния;
- заболеваний почек с нарушением их функции;
- сахарного диабета в стадии декомпенсации.
Как проходит томографии
В диагностическом кабинете пациент ложится на стол томографа. При проведении сканирования требуется непродолжительное время лежать, не двигаясь. Четкость полученных снимков и достоверность результатов во многом зависят от правильности и точности выполнения этих указаний. Обследование длится в среднем 20-30 минут. По окончанию процедуры рентгенолог начинает процедуру расшифровки томограмм. Это занимает 40-60 минут.
По результатам томографии коленного сустава необходимо записаться на консультацию к своему лечащему ортопеду или травматологу, который уже назначает правильную терапию или направляет к более узкому специалисту.
Расшифровка
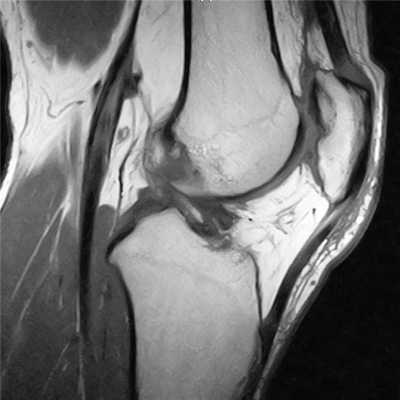
Пример расшифровки МРТ коленного сустава
На серии МРТ правого коленного сустава соотношения в суставе не нарушены.
Определяется скопление выпота в полости сустава и области околосуставных синовиальных сумок. Синовиальная оболочка с признаками.
Отмечается уплощение блока бедренной кости. Надколенник смещен кнаружи до 7мм, объем медиальной фасетки надколенника уменьшен. Костный контур надколенника в нижне-медиальных отделах деформирован, отмечается неоднородная структура суставного хряща надколенника в области медиальной фасетки за счет щелевидных дефектов, с фибрилляцией хряща на фоне субхондрального отека костного мозга в прилежащих отделах. Медиальный ретинакулум неоднородной структуры, в задних отделах разволокнен за счет разрыва его волокон. Целостность латерального ретинакулума не нарушена. Жировое тело Гоффа неоднородной структуры за счет участков отека. Связка надколенника локально неоднородной структуры на уровне прикрепления к надколеннику, с участками повышения интенсивности сигнала. Область бугристости большеберцовой кости не изменена.
Хрящевое покрытие мыщелков бедренной и большеберцовой костей неравномерно истончено, суставная полость сужена. Отмечается субкортикальный дефект в передненаружных отделах дистального эпиметафиза бедренной кости, участок кистовидной перестройки на фоне трабекулярного отека в прилежащих отделах. Определяются небольшие передне- и заднебоковые краевые костные разрастания мыщелков бедренной и большеберцовой костей.
Передняя крестообразная связка определяется на всем протяжении, утолщена, неоднородной структуры, контур связки четкий, общая целостность сохранена. Интенсивность МР-сигнала от задней крестообразной и коллатеральных связок не изменена, целостность их не нарушена.
Определяется повышение интенсивности МР-сигнала от латерального и медиального менисков, достоверно не распространяющееся на контур смежных суставных поверхностей.
В заднемедиальном отделе бедра, в области межмышечного пространства медиальной головки икроножной и полуперепончатой мышц, отмечается скопление жидкости.
Заключение: МР-признаки диспластических изменений правого пателло-феморального сочленения. МР-признаки, последствий острого вывиха правого надколенника, с повреждением волокон медиального ретинакулума, хондромаляции надколенника (2-3ст.); признаки подвывиха правого надколенника. МР-картина правостороннего гонартроза 2ст. МР-признаки дегенеративных
КТ, МРТ или УЗИ колена - что лучше
Вопрос, что лучше выбрать - МРТ или УЗИ коленного сустава, не имеет однозначного ответа. Диагностические возможности современных УЗИ аппаратов позволяют хорошо визуализировать мягкие ткани (мышцы и сухожилия), окружающие коленный сустав, однако исследование хрящей и костей колена на ультразвуке затруднено. Дело в том, что волна ультразвука не может пройти через кость, поэтому повреждения костных и хрящевых структур при данной диагностике будут видны плохо. Недоступны ультразвуку и глубокие отделы в коленном суставе, например, средние части менисков и крестообразные связки. Но при ультразвуковом обследовании медики могут хорошо оценить состояние кровоснабжения тканей коленной области в динамике, чего не может дать ни МРТ, ни КТ, ни рентген.
УЗИ суставов занимает в среднем 10 минут, и является полостью безболезненным для пациента видом обследования. Привлекательность этого метода в его дешевизне и отсутствие каких-либо противопоказаний. Для врача ультразвуковое исследование сустава - это способ оценить состояние колена в динамике. В ходе исследования диагност может попросить пациента подвигать коленом и посмотреть как выглядит сустав во время движения, и как меняется позиция мышц и костей. Будучи статичными видами обследования, когда обязательным условием успешности сканирования является неподвижность пациента, МРТ и КТ колена не могут дать рентгенологам такой возможности.
МРТ коленного сустав по сравнению с УЗИ будет более информативно по качеству получаемых изображений. Томография позволит оценить как поверхностные ткани, так и глубинные связки и хрящи. Если в ходе УЗИ обследования врач обнаружит опухолевые патологии или аномалии в суставной сумке, пациента оправят на дообследование с помощью МРТ.
Компьютерная томография коленного сустава является приоритетным методом диагностики костных повреждений. КТ коленного сустава лучше, чем МРТ, покажет состояние костей, переломы и костные опухоли. По данным компьютерной томографии врачи могу судить о степени остеопароза и остеонекроза. Поскольку КТ является более быстрой формой сканирования, когда за 2-3 минуты специалист может получить все нужные данные, именно ее используют в случае экстренной диагностики.
Хондромаляция надколенника

Среди клинических синдромов, встречающихся в ортопедо-травматологической практике, далеко не последнее место занимает хондромаляция надколенника. Хроническая перегрузка межмыщелкового сочленения приводит к постепенному размягчению хрящевой поверхности и обнажению лежащей под ней субхондральной кости. И только своевременная медицинская помощь позволяет избежать дальнейшего разрушения и существенно улучшить качество жизни пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 26 Апреля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины хондромаляции надколенника
Локальное повреждение хряща коленной чашечки — это результат ротационной или угловой деформации нижней конечности, приводящей к смещению надколенникового хряща. Данная патология имеет многофакторную природу. Спровоцировать её развитие могут:
- травмы
- хронические перегрузки (микротравмы)
- врожденные аномалии
- острые воспалительные заболевания коленного сустава и близлежащих мягких тканей
- мышечный дисбаланс, слабость четырехглавой мышцы бедра
- обменные нарушения
- гормональные расстройства
Значимым параметром, оказывающим направленное влияние на биомеханику пателлофеморального сустава, является размер угла квадрицепса (места соединения голени с бедром). Чем он больше, тем сильнее воздействие на надколенник. Так как у женщин этот показатель в норме на 4,6° выше, чем у мужчин, то и повреждение коленной чашечки у них встречается чаще.
Симптомы хондромаляции надколенника
По своей сути, размягчение хрящевой поверхности надколенника является начальным проявлением дегенеративно-дистрофического процесса. Постепенно развивающееся заболевание впервые дает о себе знать в подростковом или юношеском возрасте. Основная жалоба пациентов: постоянные или перемежающиеся боли. Вначале болевые ощущения возникают после интенсивных физических нагрузок или длительного сидения с согнутыми коленями под углом в 90°. Далее - даже при незначительных напряжениях, при подъеме и спуске с лестницы, приседаниях и пр.
В случае развития фронтальной нестабильности происходит отклонение («соскакивание») надколенника, сопровождающееся резкой и очень сильной болью. В ответ на постепенное размягчение хряща может развиваться реактивный синовит (воспаление синовиальной оболочки и накопление жидкости). За ним следуют иммунологические реакции, усиливающие воспаление и разрушение хрящевой и субхондральной ткани.
Стадии хондромаляции
По результатам артроскопии и МРТ определяется 4 стадии хондромаляции надколенника:
- I - мелкоочаговые зоны размягчения и набухания, неизменные внутренние контуры хряща
- II - разволокнение хрящевой ткани, расслоение на фрагменты, появление поверхностных трещин
- III - локальные изъязвления, увеличение фибрилляции волокон коллагена, разрушение надколенника на половину толщины
- IV - тотальная деградация хряща, обнажение, уменьшение плотности подлежащей под суставом кости
В зависимости от распространенности патологического процесса выделяется 2 вида повреждений надколенника: хондромаляция латеральной (наружной) и медиальной (внутренней) фасетки. Если дегенеративный процесс затрагивает все структуры, диагностируется комбинированное поражение коленной чашечки.
Диагностика
При постановке диагноза учитываются данные анамнеза и физикального осмотра. Для окончательной постановки диагноза применяются функциональные пробы и инструментальные методы визуализации:
- рентгенография, в положении стоя на больной ноге (определение угла отклонения конечности и центральной оси)
- компьютерная томография (оценка состояния подлежащей кости, обнаружение кистозных полостей)
- МРТ (получение информативных изображений всех мягких тканей пателлофеморального сустава, выявление субхондральных изменений, дисконгруэнтности суставных поверхностей, патологического разрастания сосудов в хрящевой ткани)
- диагностическая артроскопия (количественная характеристика дегенеративных повреждений)
Самым высокочувствительным методом диагностики признана магнитно-резонансная томография. Безопасная неинвазивная технология визуализации позволяет с точностью определять степени хондромаляции надколенника, оценить синдром нарушения равновесия и разработать дальнейшую лечебную тактику.
Тендинит связки надколенника
От перенапряжения сухожилий надколенника возникает тенденит с его неприятными симптомами и ограничением в движении. Но знание профилактических мер, своевременная диагностика и лечение позволят избавиться от заболевания.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Тендинит представляет собой воспалительный процесс в сухожилиях, вызывающий в дальнейшем дистрофию соединительной ткани. Чаще всего страдают от такого заболевания профессиональные спортсмены, люди, занятые физическим трудом, также болезнь поражает людей с малоподвижным образом жизни.
Возникает тендинит вследствие двигательной активности сустава или микротравм. Кроме этого может быть следствием другого заболевания, например, заболеваний щитовидной железы, артрита, подагры, инфекционных болезней, приема некоторых лекарственных препаратов. Врожденные аномалии костей так же могут вызывать воспаление сухожилий.
Тендинит колена
Самым распространенным, особенно среди мужчин, является тендинит коленного сустава, при этом поражается связка надколенника. Условно развитие болезни можно разделить на четыре этапа:
- боль в суставах возникает при максимуме физической нагрузки.
- Болевой синдром присутствует уже при стандартной нагрузке, носит приступообразный характер.
- Для третьей стадии характерно присутствие боли даже после продолжительного отдыха.
- На этой стадии боль купируется только обезболивающими препаратами, кроме того, существует большая вероятность разрыва сухожилия.
Стоит отметить еще один характерный симптом тендинита - болезненные ощущения при пальпации сухожилия, иногда появляется небольшая отечность и локальное повышение температуры в очаге поражения. Редко встречаются незначительные органические поражения.
Диагностика
Клинические проявления заболевания в комплексе с инструментальными исследованиями дают основание для постановки диагноза. Важным в диагностике является дифференциация тендинита с другими поражениями коленного сустава, ведущая роль в этом принадлежит рентгенографии коленного сустава. Другие исследования вроде МРТ, УЗИ на начальных этапах заболевания малоинформативные, данные исследования показывают уже значительные дегенеративные изменения в суставе.
Лечение
Лечебные методы тендинита колена делят, в зависимости от степени поражения сухожилия, на два способа:
- Классическое. Показан абсолютный покой, отсутствие физической нагрузки, особенно на пораженный сустав. Кроме того, обеспечивают неподвижность сустава с помощью пластиковой или гипсовой лонгеты. Назначается медикаментозное лечение противовоспалительными препаратами, лекарствами, купирующими болевой синдром. Прописывают физиотерапевтические процедуры (магнитотерапию- лечение электромагнитными волнами, УВЧ - воздействие высокочастотным электромагнитным полем, ионофорез - перенос ионов, с помощью электрического тока, лечебная физическая культура, массаж, электрофорез). В период ремиссии пациентам рекомендуют бережно относится к пораженному суставу, использовать для снятия нагрузки тейпы, ортезы. Разрабатывать сустав медленно и плавно.
- Хирургическое. Если заболевание зашло далеко, появились разрывы сухожилий и классическое лечение не дает положительной динамики, показано хирургическое вмешательство. В ходе операции удаляется пораженный участок ткани, выполняют реконструкцию связки надколенника в тяжелых случаях течения заболевания. В период реабилитации кроме классических мер назначают антибиотики.
Профилактика тендинита
Стоит заметить, что профилактические меры, предупреждающие воспаление в коленном суставе, довольно простые: обязательная качественная разминка перед любыми физическими упражнениями; не заострять надолго внимание на одной группе мышц; распределять нагрузку равномерно, избегать резких, импульсивных движений; не игнорировать периоды покоя и отдыха. Если есть необходимость поднимать тяжести, обязательно коленные суставы держать чуть согнутыми и не выпрямлять до конца. Здоровый образ жизни, отказ от вредных привычек также поможет сохранить здоровье, и качество жизни останется на высоком уровне.
Хондромаляция надколенника - это дегенеративное разрушение хряща, расположенного по задней поверхности надколенника. Проявляется болями при движениях, длительном пребывании в положении с согнутыми коленями. Диагностируется на основании жалоб, данных физикального обследования и результатов неинвазивных визуализационных исследований. Иногда выполняется артроскопия. Лечебные мероприятия включают коррекцию режима двигательной активности, ЛФК, физиотерапию, медикаментозную терапию. При неэффективности показано артроскопическое хирургическое вмешательство.
МКБ-10
Общие сведения
Хондромаляция надколенника (chondro - хрящ, malakia - мягкость) - размягчение хряща суставной поверхности кости. Является широко распространенной патологией, составляет 9,5-19,4% от общего количества дегенеративных заболеваний коленного сустава. Страдают преимущественно активные люди молодого возраста. Женщины болеют чаще мужчин, что объясняется различиями анатомического строения нижних конечностей. При длительном течении наблюдается частое сочетание с гонартрозом. Некоторые специалисты рассматривают хондромаляцию как раннее проявление артроза.
Причины
Современные исследователи считают, что хондромаляция надколенника является полиэтиологической патологией. В основе заболевания лежат постоянные перегрузки надколенника при нарушении питания хряща. В число этиологических факторов входят:
- Анатомические особенности. Риск возникновения болезни повышается при врожденном недоразвитии суставных поверхностей надколенника и бедренной кости, к которой он прилежит своей задней поверхностью.
- Травматические повреждения. Хондромаляция может формироваться у людей, перенесших прямую травму (перелом надколенника, сильный ушиб с повреждением хряща), вывих надколенника или разрыв связок.
- Повторяющиеся микротравмы. Непродуманная нагрузка, обычно при занятиях спортом (беге, прыжках, поднятии тяжестей) ведет к небольшим повторным травмам хрящевой ткани надколенника.
- Мышечный дисбаланс. В результате слабости четырехглавой мышцы или дисбаланса между мышцами наружной и внутренней поверхности бедра возникает нестабильность надколенника, повышающая вероятность микротравм.
- Заболевания сухожилий. При тендините и тендинозе квадрицепса отмечается перераспределение нагрузки на нижнюю конечность, которое также приводит к формированию нестабильности надколенника.
Значимым провоцирующим фактором является ожирение. Определенную роль отводят нарушениям обмена веществ и эндокринным патологиям. Имеют значение предшествующие воспалительные заболевания сустава. Отмечается важность размера угла между квадрицепсом и бедренной костью - в норме этот угол больше у женщин, что обуславливает более высокую вероятность заболевания, но встречаются анатомические вариации.
Патогенез
Из-за нарушений питания в местах наибольшей нагрузки формируются локальные повреждения хрящевой ткани. Появляются участки кистозной перестройки, возникают склеротические изменения. При распаде хрящевых клеток образуются метаболиты, которые попадают в синовиальную жидкость, вызывая реактивное воспаление. Хрящ истончается, покрывается трещинами, обнажается подлежащая субхондральная кость. На заключительной стадии болезни хрящ почти полностью отсутствует, кость претерпевает дегенеративные изменения.
Классификация
С учетом изменений, выявляемых при применении неинвазивных визуализационных методик, проведении артроскопии и морфологическом исследовании хрящевой ткани, специалисты в области ортопедии и травматологии выделяют четыре степени тяжести хондромаляции надколенника:
- 1 степень. При визуальном осмотре определяются мелкие очаговые изменения. При изучении образца ткани обнаруживаются участки отека и размягчения хряща.
- 2 степень. Видны небольшие дефекты. Хрящ разволокнен, фрагментирован. Эрозии и трещины распространяются вглубь менее чем на половину толщины хрящевой ткани.
- 3 степень. Хрящ истончен, видны глубокие дефекты. Фрагментация и разволокнение хряща усугубляются. Глубина трещин и эрозий составляет более половины толщины хрящевого слоя вплоть до подлежащей кости.
- 4 степень. Хрящевая ткань отсутствует на значительном протяжении, субхондральная кость обнажена, дегенеративно изменена.
Заболевание развивается постепенно. Первые признаки, как правило, возникают в подростковом периоде или молодом возрасте. Пациентов беспокоят ноющие боли, которые локализуются в глубине по передней поверхности колена или носят опоясывающий характер. Болевой синдром появляется без предшествующей травмы, реже развивается через некоторое время после травматического повреждения.
Вначале боли отмечаются только при интенсивной нагрузке на колено или при продолжительном пребывании в неподвижном положении (например, сидении с ногами, согнутыми под углом 90 градусов, во время лекций, на работе, при посещении спектакля). В последующем болевые ощущения появляются при незначительных нагрузках, например, ходьбе по лестнице. Болезненность максимально выражена при сильном сгибании сустава, например, при попытке глубоко присесть.
Некоторые пациенты сообщают об ощущении дискомфорта или нестабильности в суставе. Иногда жалобы крайне расплывчаты и не позволяют установить локализацию патологии. При осмотре у ряда больных определяется атрофия четырехглавой мышцы, обычно - нерезко выраженная. В суставе может выявляться жидкость. При движениях возможна крепитация.
Осложнения
Наиболее распространенным осложнением являются рецидивирующие синовиты. При длительном существовании болезни развивается деформирующий артроз надколеннико-бедренного сочленения. Данные относительно связи между хондромаляцией надколенника и гонартрозом неоднозначны, но многие специалисты считают, что эти заболевания этиологически и патогенетически связаны между собой.
Диагноз устанавливается ортопедом-травматологом. В процессе диагностики используются жалобы, данные анамнеза жизни и заболевания (наличие факторов риска, предшествующих травм и состояний, которые могут привести к хондромаляции надколенника) и результаты дополнительных исследований. План обследования включает следующие мероприятия:
- Внешний осмотр. Предусматривает изучение анатомических особенностей строения нижней конечности (в частности - определение угла между бедренной костью и сухожилием квадрицепса), состояния и тонуса мышц, оценку состоятельности связочного аппарата.
- Пальпация сустава. В ходе пальпации иногда определяют выпот в суставе. Используя специальные приемы (прижатие надколенника), устанавливают точки максимальной болезненности. Проводят пробу на смещение надколенника для обнаружения нестабильности.
- Рентгенография коленного сустава. При хондромаляции методика малоинформативна, у ряда пациентов подтверждает нарушение положения надколенника. Назначается для выявления аномалий развития, последствий травм, признаков артроза.
- КТ коленного сустава. Компьютерная томография дает возможность определить, в какой момент движения возникают патологические симптомы. На срезах обнаруживается кистозная перестройка, в тяжелых случаях - поражение субхондральной кости.
- МРТ коленного сустава. Визуализирует патологические изменения хряща. Позволяет подтвердить изменение структуры хрящевой ткани и истончение хрящевого слоя, определить наличие дефектов и их глубину.
- Артроскопия. Производится редко, обычно носит лечебно-диагностический характер. Применяется для оценки тяжести патологических изменений и исключения других причин боли.
При сходной клинической симптоматике может потребоваться дифференциальная диагностика хондромаляции с артрозом. Пациенты, страдающие артрозом, обычно относятся к старшей возрастной группе, на рентгеновских снимках обнаруживаются остеофиты и сужение суставной щели. Иногда проводят дифференцировку с препателлярным бурситом, разрывом медиального мениска, рассекающим остеохондритом и синдромом жировой подушки.
Лечение хондромаляции надколенника
Лечение обычно консервативное, производится в амбулаторных условиях, включает медикаментозную и немедикаментозную терапию. Хирургические вмешательства выполняются редко, требуются в запущенных случаях заболевания.
Консервативная терапия
Показана на ранних стадиях хондромаляции надколенника, осуществляется длительно (в течение нескольких месяцев). Проводятся следующие лечебные мероприятия:
- Охранительный режим. Пациенту рекомендуют ограничить нагрузку на коленный сустав. Необходимо исключить движения, которые могут стать причиной микротравм хряща, например, форсированное глубокое сгибание конечности. Нежелателен бег, выполнение действий с упором на колени, ходьба по лестницам.
- Фиксация сустава. Иммобилизация гипсовой повязкой не рекомендуется, поскольку это может усугубить атрофию четырехглавой мышцы и стать причиной ограничения движений в суставе. На время ходьбы можно накладывать эластичный бинт или фиксировать колено с помощью бандажа.
- ЛФК. Специальная программа включает упражнения для коррекции дисбаланса мышечных групп бедра и голени. Особое место в плане занятий лечебной физкультурой занимают статические упражнения для укрепления квадрицепса.
- Медикаментозная терапия. Прием производных салициловой кислоты на протяжении 3-4 месяцев в ряде случаев позволяет устранить размягчение хрящевой ткани на начальном этапе болезни. Возможно внутрисуставное введение хондропротекторов. Глюкокортикоиды не показаны из-за отсутствия интенсивных болей и риска усугубления дегенерации хряща.
В большинстве случаев перечисленных мер достаточно для устранения симптоматики. При сохранении болевого синдрома, хруста и выпота в суставе требуется оперативное вмешательство.
Хирургическое лечение
Операции проводятся с использованием артроскопического оборудования. Целью вмешательств является коррекция положения надколенника или стимуляция регенерации хрящевой ткани. Могут выполняться:
- Артроскопический лаваж. Обеспечивает быстрое восстановление функций сустава за счет ликвидации механических препятствий движениям и удаления продуктов распада тканей, поддерживающих воспаление. Результативен на начальных этапах болезни. На заключительных стадиях не рекомендован из-за кратковременности лечебного эффекта.
- Мобилизация надколенника. Мобилизацию наружного края надколенника осуществляют при явном наклоне кости. Операция может производиться сразу после артроскопического лаважа. Как и предыдущее вмешательство, эффективна на начальной стадии хондромаляции.
- Абразивная хондропластика. При проведении абразивной хондропластики поврежденные участки хряща удаляют, в ткань вводят стволовые клетки, которые стимулируют регенерацию. Показана при умеренном разрушении хряща.
- Мозаичная хондропластика. Предусматривает замещение дефектов небольшими костно-хрящевыми трансплантатами. Используется на II и III стадиях хондромаляции.
В послеоперационном периоде назначают реабилитационные мероприятия. На IV стадии хондромаляции и при тяжелом гонартрозе перечисленные оперативные методы малоэффективны или противопоказаны. При тяжелых нарушениях функции сустава, интенсивном болевом синдроме возможны пателлэктомия или контурная пластика надколенника.
Прогноз
У больных с ранними стадиями хондромаляции надколенника прогноз благоприятный. Возможно полное восстановление хрящевой ткани или существенное замедление прогрессирования патологического процесса. Трудоспособность полностью сохраняется. Ряду пациентов удается вернуться к активным занятиям спортом (в том числе - профессионально). При значительном разрушении хряща возможно ограничение функции сустава.
Профилактика
Профилактические мероприятия включают предупреждение травматизма, продуманный режим тренировок, позволяющий избежать перегрузок и микротравм коленного сустава. Необходимо своевременно выявлять и лечить гониты различной этиологии, тендинозы и тендиниты сухожилия квадрицепса.
1. Хондромаляция надколенника: современные концепции этиопатогенеза и лечения/Макушин В.Д., Чегуров О.К., Карасева Т.Ю., Солдатов Ю.П., Казанцев В.И.// Гений ортопедии - 1998.
2. Хондромаляция и другие повреждения хряща коленного сустава. Методические рекомендации/ Ассоциация травматологов-ортопедов России - 2016.
3. Роль МРТ в диагностике повреждений суставного хряща надколенника/ Чураянц В.В., Араблинский А.В.// Диагностическая и интервенционная радиология - 2011.
Бурсит коленного сустава - симптомы и лечение
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой Ирины Станиславовны, врача УЗИ со стажем в 12 лет.
Над статьей доктора Башкуровой Ирины Станиславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
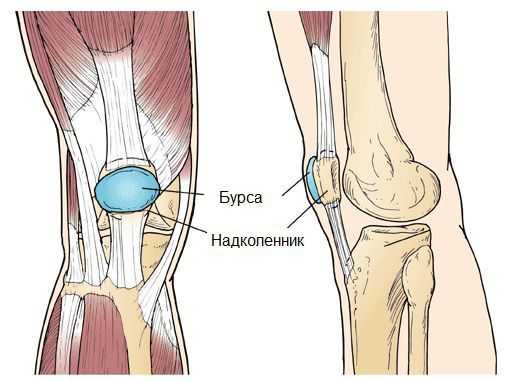
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10] .
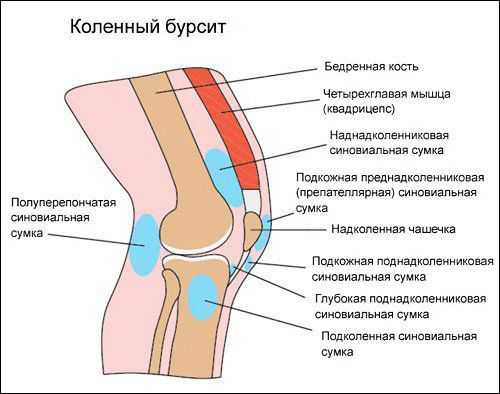
Причины возникновения бурсита коленного сустава могут быть различными [5] :
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
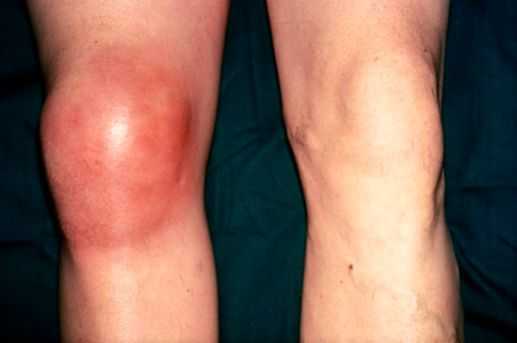
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
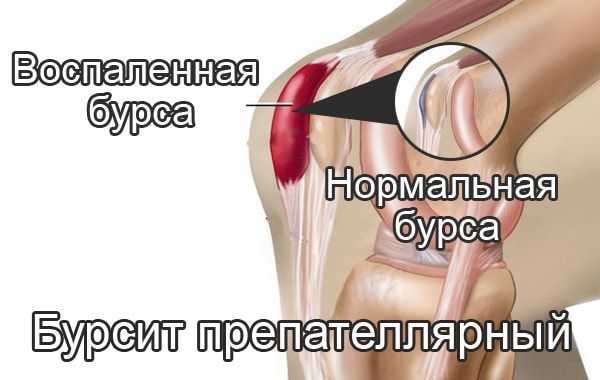
Препателлярный бурсит - боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит "гусиной лапки") — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
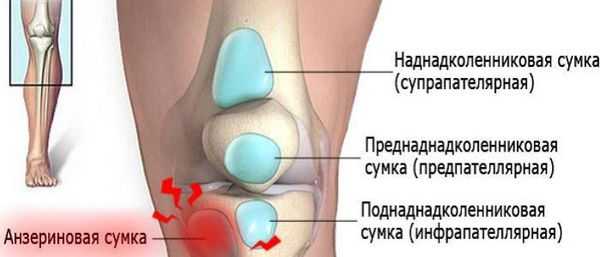
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1] . Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5] [8] . К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение; , подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
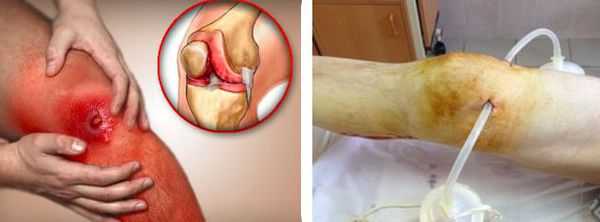
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8] .
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4] [9] .
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
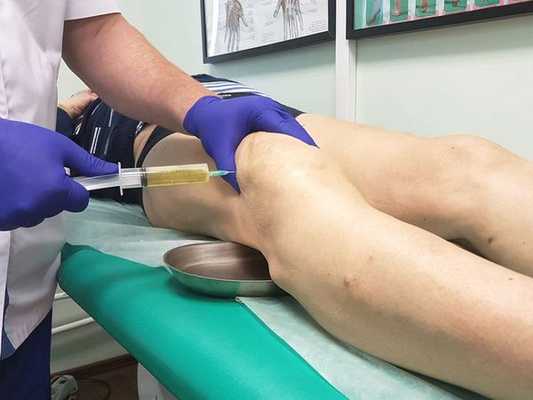
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7] .
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6] .
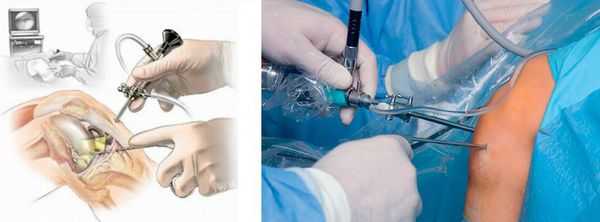
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе "осложнения", возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры ( состояние, при котором нога не может быть полностью согнута или разогнута) . В более сложных случаях это может привести к нарушению опорной функции конечности [1] .
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
Читайте также:
- Алгоритм ведения родов при нарушении сердечной деятельности плода.
- Лихорадка у детей при пневмонии
- Этапы реанимационных мероприятий. Тактика при остановке сердца.
- Показания, этапы, техника гемиколэктомии справа
- Раздельное исследование газового состава альвеолярного воздуха. Альвеолярный воздух при патологии
