Наружное кровотечение - причины, симптомы, диагностика и лечение
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
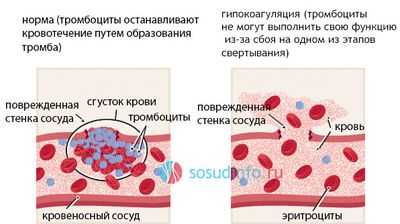
Гипокоагуляция - патологический процесс, характеризующийся нарушением работы свертывающей системы крови и приводящий к повышенной кровоточивости. Это одно из проявлений дисфункции гемостаза, сохраняющего жидкое состояние крови, поддерживающего структурную целостность сосудистой стенки и обеспечивающего ее быстрое тромбирование при повреждении. Гипокоагуляционный синдром встречается редко. Он бывает врожденным и приобретенным.
Кровь — биологическая среда организма, доставляющая кислород и питательные вещества к внутренним органам и тканям. У здоровых людей она находится постоянно в жидком состоянии. При повреждении кровеносных сосудов запускается процесс свертывания крови, образуется тромб, закрывающий дефект в сосудистой стенке. Пониженная способность крови к свертыванию называется гипокоагуляцией. Плохая свертываемость — причина длительных и повторных кровотечений, сильных кровоизлияний и большой кровопотери, которые могут образовываться самопроизвольно или из-за незначительной травмы. Эти явления чреваты проблемами со здоровьем. Поэтому важно своевременно выяснять их причины и принимать соответствующие меры. Даже самые простые хирургические манипуляции могут быть очень опасными для больного человека.
Гипокоагуляция не является самостоятельной нозологией. Это проявление целого ряда тяжелых заболеваний, а также одна из стадий жизненно опасного нарушения гемостаза — ДВС-синдрома. Развитию гипокоагуляции подвержены лица любого пола, возраста и происхождения. Нарушение свертываемости крови у женщин отмечается чаще, чем у мужчин. Это связано с особенностями физиологии женского организма и гормональными процессами, происходящими в нем. Причинами гипокоагуляции являются внутренние заболевания и внешние воздействия. У больных на коже появляются геморрагии, начинают кровоточить слизистые оболочки, возникают внутренние кровотечения. Симптоматика аномалии определяется местом локализации имеющегося сосудистого дефекта.
Этиология
Врожденный синдром гипокоагуляции — основа гемофилии, болезни Виллебранда и прочих патологий, передающихся по наследству и обусловленных отсутствием или дефицитом факторов свертывания крови.
Приобретенная гипокоагуляция может возникнуть в двух случаях:
- При повышении активности или концентрации антикоагулянтов,
- При недостаточной активности или дефиците прокоагулянтов.
Нехватка активных форм прокоагулянтов обусловлена снижением количества или изменением качества тромбоцитов. Тромбоцитопатии в отличии от тромбоцитопений характеризуются деструкцией и дисфункцией клеток, нарушением в них биохимических процессов. Пониженная свертываемость крови — результат недостаточного синтеза прокоагулянтов в печени или их слабой активации при сохранении количественных показателей. Также на процесс коагуляции оказывается влияние гиперактивация фибринолитической системы и противосвертывающих факторов.
Непосредственные причины приобретенной гипокоагуляции:
- гепатиты, цирроз и другие заболевания печени, в клетках которой вырабатываются факторы свертывания крови;
- гиповитаминоз К;
- недостаток фолиевой кислоты;
- дефицит кальция в организме;
- ДВС-синдром;
- апластическая анемия;
- гематологические заболевания;
- онкопатологии;
- массивные кровопотери;
- бесконтрольная антибиотикотерапия;
- длительный прием больших доз антикоагулянтов;
- лечение фибринолитиками;
- дисфункция иммунной системы;
- использование НПВС;
- аллергия с выбросом в кровь гистамина;
- плохая экология, занятость на вредном производстве.
Подобные факторы приводят к снижению концентрации в крови разных естественных факторов свертывания, форменных элементов, ферментов и прочих частиц.
Тенденция к гипокоагуляции отмечается у недоношенных детей, испытавших кислородное голодание в утробе матери, а также у младенцев, рожденных женщиной, которая употребляла во время беременности салицилаты, фенобарбитал, антибиотики.
Симптомы
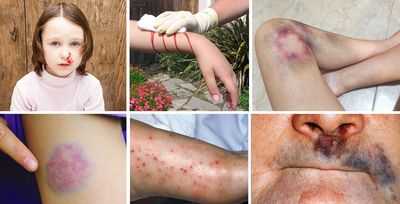
Клинические признаки патологии объединяют в несколько синдромов — кожный, болевой, анемический, геморрагический с внутренними и наружными кровотечениями, кровоизлияниями в органы, полости и ткани.
Основными проявлениями гипокоагуляции являются кровотечения различной интенсивности и продолжительности. Они возникают беспричинно и отличаются большой тяжестью. Остальные клинические признаки патологии зависят от этиологического фактора и общего состояния организма больного. К ним относятся:
- необъяснимо возникшие синяки,
- обильные менструации,
- частые носовых кровотечений, которые трудно остановить,
- кровоточивость десен,
- геморрагическая сыпь на коже в виде мелких точечных петехий,
- кровоизлияния в суставы и мышцы, обездвиживающие больного,
- кровь в кале - признак внутреннего кровотечения,
- крупные кровоподтеки и экхимозы на коже,
- головокружения, слабость и прочие проявления анемического синдрома.
Больные отмечают, что кровотечения даже из небольших ран очень долго останавливаются.
синяки и гемартрозы (кровоизлияния в суставы) при гемофилии
петехии и пурпура при тромбоцитопении
Появление перечисленных признаков требует немедленного обращения к врачу, который обследует пациента, определить причину проблемы и назначит лечение.
Диагностика
Чтобы установить причину гипокоагуляции, необходимо тщательно собрать анамнез болезни, проанализировать клинику патологии и данные лабораторных исследований - гемограммы, коагулограммы и прочих вспомогательных методик. Специалистам следует оценить характер кровоточивости и уточнить стадию коагулопатии, отражающую глубину нарушений. Врачи интересуются характером кровотечений, осматривают сыпь на коже и гематомы около суставов, выясняют наличие сопутствующих патологий и время возникновения основных симптомов.
Коагулограмма — основной диагностический метод, позволяющий определить свертывающую способность крови. При выявлении гипокоагуляции следует искать причину, вызвавшую нарушение.
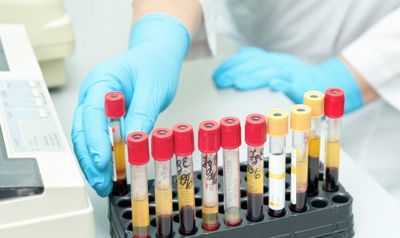
Лица, которым в обязательном порядке делают коагулограмму:
- перенесшим инсульт и инфаркт,
- страдающим заболеваниями печени и сосудов,
- беременным женщинам,
- готовящимся к операции,
- имеющим повышенную склонность к тромбозам.
показатели коагулограммы в норме
С помощью коагулограммы определяют время свертывания крови, протромбиновое время, протромбиновый индекс, фибриноген, тромбиновое время. Это основные показатели коагулограммы, которые определяются у всех обследуемых лиц.
Кровь берут из локтевой вены строго натощак. Больных предупреждают, чтоб накануне обследования они не ели острую, жирную и соленую пищу, не курили, не принимали антикоагулянтные препараты. Забор материала выполняют шприцем с широкой иглой без жгута. При этом медперсонал должен минимально воздействовать на вену, чтобы не сильно ее травмировать. Если в кровоток попадет много тромбопластина, результат исследования будет искажен. Пациенты получают результат анализа на следующий день.
В гемограмме определяют количество тромбоцитов, выявляют признаки воспаления и анемии, а в иммунограмме — уровень иммуноглобулинов каждого вида. По показаниям проводится УЗИ внутренних органов, стернальная пункция и гистологический анализ биоптата костного мозга.
Лечение
Лечение гипокоагуляции длительное и комплексное, зависящее от причинных факторов. Если нарушение свертываемости крови является проявлением врожденных патологий, проводится пожизненная терапия определенными лекарственными средствами. Тяжелое состояние пациента, сопровождающееся резким снижением свертываемости и обильными кровотечениями — повод для его госпитализации в стационар.
Препаратами выбора при данной патологии являются коагулянты — средства, способствующие коагуляционному гемостазу. Их назначают всем больным с признаками повышенной кровоточивости независимо от этиологических факторов и прочих особенностей процесса. Коагулянты бывают прямыми и непрямыми. Первые являются эндогенными факторами системы свертывания природного происхождения. Они принимают непосредственное участие в коагуляции. Непрямые коагулянты не сами повышают свертывание крови, а запускают синтез эндогенных факторов в гепатоцитах печени.
Группы лекарственных средств, используемых для лечения гипокоагуляции:
- коагулянты прямого действия, выделенные из донорской плазмы — «Тромбин», «Гемостатическая губка», «Фибриноген», «Кальция хлорид»;
- коагулянты непрямого действия, опосредованно повышающие свертываемость крови - витамин К1, К2, «Викасол»;
- ингибиторы фибринолиза, замедляющие растворение тромбов и оказывающие кровеостанавливающее действие - «Аминокапроновая кислота», «Транексамовая кислота», «Гордокс»;
- препараты, обладающие антигеморрагическим действием и стимулирующие адгезию и агрегацию тромбоцитов - «Дицинон», «Этамзилат», «Контривен»;
- железосодержащие средства - «Тардиферон», «Хеферол», «Ферронат»;
- заместительная терапия — переливания свежезамороженной плазмы, тромбоцитарной или эритроцитарной массы, криопреципитата, физраствора.
Конкретные препараты и их дозировки подбираются врачом индивидуально для каждого пациента. Необходимо строго соблюдать инструкцию по применению, так как передозировка таких средств может привести к негативным последствиям.
Неплохие результаты в лечении гипокоагуляции дают рецепты народной медицины и фитосборы. Средства, улучшающие состояние больных, которые имеют плохую свертываемость крови - отвары и настои лекарственных трав: тысячелистника, крапивы, скорлупы грецких орехов, арники, сушеницы топяной и кукурузы. В отдельных случаях использование народных средств может привести к появлению аллергических реакций. Перед их применением необходима консультация с врачом.

продукты содержащие витамин K
Специалисты рекомендуют обогатить рацион продуктами с высоким содержание кальция, калия, фолиевой кислоты и аминокислот. К ним относятся: свежие овощи, фрукты и ягоды, зелень, яйца, бобы, орехи, свежевыжатые соки, жирные сорта рыбы, печень трески, животные жиры, баранина, свинина, субпродукты. Больным необходимо полностью отказаться от алкоголя, крепкого чая и кофе, колбас, соусов, сдобы, конфет, полуфабрикатов, фаст-фуда. Питание должно быть сбалансированным, обогащенным витаминами и микроэлементами. Особенно необходим лицам с гипокоагуляцией белок и витамин К. Эти вещества участвуют в синтезе факторов свертывающей системы крови. Правильный рацион — немаловажный аспект лечения, помогающий быстрее восстановить здоровье.
Профилактика и прогноз
Мероприятия, позволяющие избежать развития гипокоагуляции:
- употребление продуктов с высоким содержание белка и витамина К,
- исключение травм,
- генетическое консультирование супружеских пар перед зачатием,
- регулярное обследование лиц из группы риска,
- диспансеризация здоровых людей.
Гипокоагуляция или пониженная свертываемость крови — опасное состояние, приводящее к серьезным и угрожающим жизни последствиям. При отсутствии лечения у больных на коже появляются большие гематомы самопроизвольно или при незначительном надавливании, регулярно возникают обильные кровотечения из носа, обнаруживается кровь в кале. Внутренние кровотечения и кровоизлияние в мозг — неотложные состояния, требующие оказания экстренной помощи и нередко приводящие к гибели больных.
Прогноз патологии неоднозначный. Он зависит от основного, причинного заболевания, тяжести нарушений гемостаза и своевременности начатого лечения. Гипокоагуляция легкой степени имеет благоприятный прогноз при условии, что будет вовремя проведена адекватная терапия. Если патологию обнаружили поздно и сразу не стали лечить, возникают тяжелые осложнения, приводящие к смерти. Чтобы этого избежать, следует при появлении первых симптомов расстройства обратиться к врачу.
Наружное кровотечение
Наружное кровотечение - это истечение крови из поврежденных сосудов во внешнюю среду. В зависимости от вида поврежденного сосуда (или сосудов) может быть как не требующим специализированной помощи, так и представляющим непосредственную опасность для жизни пациента. Диагностика наружных кровотечений обычно не представляет затруднений. Лечение хирургическое. Может выполняться ушивание раны, перевязка поврежденного сосуда, сосудистый шов, тампонада и т. д. Одновременно с оперативным лечением проводятся общие мероприятия для компенсации кровопотери и предотвращения развития осложнений.
МКБ-10
Общие сведения
Наружным кровотечением в травматологии и ортопедии называется истечение крови во внешнюю среду. Причиной может стать повреждение сосудов мышц, подкожной клетчатки, кожи или слизистых оболочек. Наружные кровотечения (за исключением некоторых мелких капиллярных) требуют немедленной специализированной помощи. При значительной кровопотере необходимы не только местные (операция), но и общие лечебно-реанимационные мероприятия.
Самые опасные кровотечения - артериальные. При повреждении крупных артерий человек может истечь кровью всего за несколько минут. Изливающаяся во внешнюю среду кровь видна невооруженным глазом, поэтому диагностика наружных кровотечений обычно проста, однако определение степени кровопотери на этапе первой помощи может вызывать затруднения.
Причины
Как правило, наружное кровотечение развивается в результате острой травмы - воздействия, по своей силе превышающего прочностные характеристики сосуда. Реже выявляются другие причины, например, несостоятельность швов при ушивании сосуда или расплавление стенки сосуда при флегмоне.
Классификация
В зависимости от вида поврежденного сосуда:
- Артериальное. Кровь ярко-красная, вытекает пульсирующей струей, при этом пульсирование соответствует ритму сердечных сокращений. При повреждении крупных артериальных стволов возможно фонтанирование. Из-за большого напора жидкости тромбы не успевают образовываться, поэтому самопроизвольной остановки не происходит. Повреждения артерий представляют наибольшую опасность из-за высокой скорости кровопотери. Необходимо наложение жгута и немедленная доставка больного в специализированное медицинское учреждение.
- Венозное. Кровь темная, с вишневым оттенком, струится из раны. В отдельных случаях (при повреждении крупных венозных стволов) возможна пульсация струи в такт с дыханием. Кровь при повреждении вены вытекает медленнее, поэтому сгустки образуются, однако, во многих случаях смываются током крови, поэтому самопроизвольная остановка наружного кровотечения может происходить со значительной задержкой и сопровождаться более или менее значительной кровопотерей. Пациента с таким кровотечением также надо немедленно доставить в мед. учреждение.
- Капиллярное. Кровь насыщенного красного цвета, похожа на артериальную, однако кровотечение в данном случае поверхностное. Может наблюдаться симптом «кровавой росы», при котором на поврежденном участке появляются медленно увеличивающиеся капли крови, похожие на конденсат или росу. Кровопотеря незначительная. При отсутствии патологии со стороны системы свертывания такое наружное кровотечение останавливается самостоятельно.
С учетом степени кровопотери:
- Легкое. Теряется не более 10-15% ОЦК (объема циркулирующей крови). Кровопотеря составляет не более 500 мл. Пульс и артериальное давление в норме, кожные покровы нормальной окраски, сознание ясное.
- Среднее. Теряется 16-20% ОЦК, кровопотеря от 500 до 1000 мл. Небольшое снижение АД, умеренная тахикардия, небольшое учащение дыхания. Кожа бледная, конечности холодные, головокружение, слабость, сухость во рту, некоторая заторможенность. Возможен обморок.
- Тяжелое. Теряется 21-40% ОЦК, кровопотеря от 1000 до 2000 мл. Пульс до учащен 120 уд. в минуту, АД снижено до 90-100 мм. рт. ст., дыхание заметно учащено, возможны нарушения ритма дыхания. Отмечается липкий холодный пот, синюшность конечностей, губ и носогубного треугольника, резкая бледность кожи и слизистых, потемнение в глазах, дрожание рук, затемнение сознания, выраженная жажда, патологическая сонливость, безучастность, зевота (признак кислородного голодания), тошнота и рвота.
- Массивное. Теряется 41-70 % ОЦК, кровопотеря от 2000 до 3500 мл. Пульс нитевидный, учащен до 140-160 уд. в минуту, на периферических артериях отсутствует, давление снижено до 60 мм. рт. ст. Отмечаются грубые нарушения ритма дыхания, бред или спутанность сознания, холодный пот, мертвенная бледность. Кожа с синевато-серым оттенком, черты лица заострившиеся.
- Абсолютно смертельное. Теряется более 70% ОЦК, кровопотеря составляет более 3000-3500 мл. Кома, агональное состояние. Резкая брадикардия или исчезновение пульса, снижение давления ниже 60 мм рт. ст., поверхностное агональное дыхание. Кожа «мраморная», холодная, сухая, зрачки расширены. Непроизвольное выделение кала и мочи, судороги. В дальнейшем - смерть.
С учетом времени возникновения:
- Первичные. Развиваются сразу после травмы.
- Ранние вторичные. Возникают через некоторое время после остановки, обычно из-за недостаточно качественного гемостаза раны, например, при несостоятельности лигатуры.
- Поздние вторичные. Развиваются в результате расплавления стенки сосуда при нагноении раны или при самостоятельном гнойном процессе.
Постановка диагноза, как правило, не представляет затруднений, поскольку симптомы наружного кровотечения очевидны: есть рана, из которой течет кровь. Однако определить тяжесть кровопотери на этапе первой помощи удается не всегда, особенно - если больного перемещали или переодевали, поэтому невозможно оценить количество вытекшей крови.
Необходимо также учитывать, что пациент может находиться в состоянии возбуждения и отрицать или преуменьшать тяжесть своего состояния из-за начальной стадии травматического шока. Кроме того, в некоторых случаях при тяжелых травмах кровотечение прекращается из-за интенсивного спазма сосудов. Поэтому при наличии хотя бы малейших сомнений в отношении степени кровопотери любое кровотечение следует рассматривать как состояние, требующее немедленной специализированной врачебной помощи.
Лечение наружного кровотечения
На этапе первой помощи при капиллярном или небольшом венозном кровотечении достаточно наложить давящую повязку. При артериальных кровотечениях применяется форсированное сгибание конечности, пальцевое прижатие или наложение жгута. Вначале, для того, чтобы немедленно остановить кровь, артерию прижимают пальцами или кулаком выше места повреждения, а затем накладывают жгут. Наилучший вариант - фабричный жгут в виде резиновой ленты. Если такого жгута нет, можно использовать любые подручные средства: бинт, платок, пояс, ремень или галстук. Нельзя применять предметы, которые могут повредить ткани в месте наложения (например, проволоку). Под любой жгут по возможности следует подкладывать широкую полосу ткани, свернутую в несколько слоев - это предохранит подлежащие ткани от повреждения.
Жгут при артериальных кровотечениях накладывается выше места повреждения - на среднюю треть бедра или плеча - нервы в этих местах проходят достаточно глубоко, поэтому нет риска, что жгут их повредит. В то же время, достаточное количество мягких тканей обеспечивает мягкое, нетравматичное, но эффективное «пережимание» просвета артерии и быструю остановку кровотечения. Наложение жгута на голень и предплечье нерационально - из-за недостаточного количества мягких тканей и особенностей месторасположения сосудов такой способ обычно недостаточно эффективен. Зимой у взрослых жгут накладывается на срок не более часа, у детей - на 10-15 минут. Летом у взрослых - на 1,5-2 часа, у детей - на 25-30 минут.
Окончательная остановка кровотечения производится в специализированном медицинском учреждении. Лечением пациентов с капиллярными и венозными кровотечениями обычно занимаются травматологи-ортопеды. Помощь больному с артериальным кровотечением могут оказывать травматологи или сосудистые хирурги. Для остановки наружного кровотечения применяется ушивание сосудов, реже - тампонада раны. При повреждении крупных артериальных стволов возможно наложение сосудистого шва. Операция по остановке кровотечения проводится в экстренном порядке и сопровождается общими мероприятиями, направленными на компенсацию кровопотери и предупреждение развития осложнений.
Кровотечение
Кровотечение - это излитие крови во внешнюю среду, естественные полости тела, органы и ткани. Клиническая значимость патологии зависит от величины и скорости кровопотери. Симптомы - слабость, головокружение, бледность, тахикардия, снижение АД, обмороки. Выявление наружного кровотечения не представляет затруднений, поскольку источник виден невооруженным глазом. Для диагностики внутреннего кровотечения в зависимости от локализации могут использоваться различные инструментальные методики: пункция, лапароскопия, рентгеноконтрастное исследование, эндоскопия и т. д. Лечение, как правило, оперативное.

Кровотечение - патологическое состояние, при котором кровь из сосудов изливается во внешнюю среду либо во внутренние органы, ткани и естественные полости тела. Является состоянием, при котором необходима неотложная медицинская помощь. Потеря значительного объема крови, особенно в течение короткого времени, представляет непосредственную угрозу жизни больного и может стать причиной летального исхода. Лечением кровотечений в зависимости от причины их возникновения могут заниматься травматологи-ортопеды, абдоминальные хирурги, грудные хирурги, нейрохирурги, урологи, гематологи и некоторые другие специалисты.
С учетом места, в которое изливается кровь, выделяют следующие виды кровотечений:
- Наружное кровотечение - во внешнюю среду. Есть видимый источник в виде раны, открытого перелома либо размозженных мягких тканей.
- Внутреннее кровотечение - в одну из естественных полостей тела, сообщающуюся с внешней средой: мочевой пузырь, легкое, желудок, кишечник.
- Скрытое кровотечение - в ткани или полости тела, не сообщающиеся с внешней средой: в межфасциальное пространство, желудочки мозга, полость сустава, брюшную, перикардиальную или плевральную полости.
Как правило, в клинической практике скрытые кровотечения тоже называют внутренними, однако с учетом особенностей патогенеза, симптомов, диагностики и лечения они выделяются в отдельную подгруппу.
В зависимости от типа поврежденного сосуда, различают следующие виды кровотечений:
- Артериальное кровотечение. Возникает при повреждении стенки артерии. Отличается высокой скоростью кровопотери, представляет опасность для жизни. Кровь ярко-алая, изливается напряженной пульсирующей струей.
- Венозное кровотечение. Развивается при повреждении стенки вены. Скорость кровопотери ниже, чем при повреждении артерии аналогичного диаметра. Кровь темная, с вишневым оттенком, течет ровной струей, пульсация обычно отсутствует. При повреждении крупных венозных стволов может наблюдаться пульсирование в ритме дыхания.
- Капиллярное кровотечение. Возникает при повреждении капилляров. Кровь выделяется отдельными каплями, напоминающими росу или конденсат (симптом «кровавой росы»).
- Паренхиматозное кровотечение. Развивается при повреждении паренхиматозных органов (селезенки, печени, почек, легких, поджелудочной железы), пещеристой ткани и губчатого вещества кости. Из-за особенностей строения этих органов и тканей поврежденные сосуды не сдавливаются окружающей тканью и не сокращаются, что обуславливает значительные трудности при остановке кровотечения.
- Смешанное кровотечение. Возникает при одновременном повреждении вен и артерий. Причиной, как правило, становится ранение паренхиматозных органов, имеющих развитую артериально-венозную сеть.
В зависимости от тяжести кровотечение может быть:
- Легким (потеря не более 500 мл крови или 10-15% ОЦК).
- Средним (потеря 500-1000 мл или 16-20% ОЦК).
- Тяжелым (потеря 1-1,5 л или 21-30% ОЦК).
- Массивным (потеря более 1,5 л или более 30% ОЦК).
- Смертельным (потеря 2,5-3 л или 50-60% ОЦК).
- Абсолютно смертельным (потеря 3-3,5 л или более 60% ОЦК).
С учетом происхождения выделяют травматические кровотечения, которые развиваются в результате травмы неизмененных органов и тканей и патологические кровотечения, которые возникают вследствие патологического процесса в каком-либо органе либо являются следствием повышенной проницаемости сосудистой стенки.
В зависимости от времени возникновения специалисты в области травматологии и ортопедии различают первичные, ранние вторичные и поздние вторичные кровотечения. Первичные кровотечения развиваются непосредственно после травмы, ранние вторичные - во время или после операции (например, в результате соскальзывания лигатуры со стенки сосуда), поздние вторичные - через несколько дней или недель. Причиной возникновения поздних вторичных кровотечений является нагноение с последующим расплавлением стенки сосуда.
Симптомы кровотечения
К числу общих признаков патологии относятся головокружение, слабость, одышка, сильная жажда, бледность кожи и слизистых оболочек, снижение давления, учащение пульса (тахикардия), предобморочные состояния и обмороки. Выраженность и скорость развития перечисленных симптомов определяется скоростью истечения крови. Острая кровопотеря переносится тяжелее хронической, поскольку в последнем случае организм успевает частично «приспосабливаться» к происходящим изменениям.
Местные изменения зависят от особенностей травмы или патологического процесса и вида кровотечения. При наружных кровотечениях имеется нарушение целостности кожных покровов. При кровотечении из желудка возникает мелена (дегтеобразный черный жидкий стул) и рвота измененной темной кровью. При пищеводном кровотечении также возможна кровавая рвота, но кровь более яркая, красная, а не темная. Кровотечение из кишечника сопровождается меленой, но характерная темная рвота при этом отсутствует. При повреждении легкого отхаркивается ярко-алая, светлая пенящаяся кровь. Для кровотечения из почечной лоханки или мочевого пузыря характерна гематурия.
Скрытые кровотечения - самые опасные и самые сложные в плане диагностики, их можно выявить только по косвенным признакам. При этом скапливающаяся в полостях кровь сдавливает внутренние органы, нарушая их работу, что в некоторых случаях может стать причиной развития опасных осложнений и смерти больного. Гемоторакс сопровождается затруднением дыхания, одышкой и ослаблением перкуторного звука в нижних отделах грудной клетки (при спайках в плевральной полости возможно притупление в верхних или средних отделах). При гемоперикарде из-за сдавления миокарда нарушается сердечная деятельность, возможна остановка сердца. Кровотечение в брюшную полость проявляется вздутием живота и притуплением перкуторного звука в его отлогих отделах. При кровотечении в полость черепа возникают неврологические расстройства.
Истечение крови за пределы сосудистого русла оказывает выраженное негативное влияние на весь организм. Из-за кровотечения снижается ОЦК. В результате ухудшается сердечная деятельность, органы и ткани получают меньше кислорода. При продолжительной или обширной кровопотере развивается анемия. Потеря значительного объема ОЦК в течение короткого периода времени становится причиной травматического и гиповолемического шока. Развивается шоковое легкое, уменьшается объем почечной фильтрации, возникает олигурия или анурия. В печени формируются очаги некроза, возможна паренхиматозная желтуха.
Виды кровотечения
Кровотечения при ранах
Резаные, колото-резаные, ушибленные, рваные и колотые раны сопровождаются излитием крови во внешнюю среду. Объем первой помощи зависит от вида кровотечения. При артериальном кровотечении на конечность накладывают жгут из эластичной резиновой ленты, предварительно подложив под него полосу ткани, сложенную в несколько слоев. Необходимо учитывать, что наложение жгута на голень или предплечье неэффективно, поскольку сосуды в этих сегментах расположены так, что их трудно «передавить» снаружи. Поэтому при ранениях верхней конечности, сопровождающихся артериальным кровотечением, жгут накладывается на плечо, а при ранениях нижней конечности - на бедро.
Область раны закрывают стерильной повязкой, пострадавшему дают обезболивающее и срочно доставляют в лечебное учреждение. Если транспортировка занимает значительное время, необходимо периодически ослаблять жгут, придавливая поврежденную артерию выше места ранения. Для взрослых максимальное время наложения жгута составляет 1 час, для детей - не больше 20 минут. При ранах, сопровождающихся венозным кровотечением, накладывается давящая повязка. При капиллярном кровотечении достаточно обычной стерильной повязки.
Постановка диагноза при наружных кровотечениях несложна. Ключевым моментом диагностики является выявление повреждений внутренних органов и важных анатомических образований. Если дно раны недоступно для непосредственного осмотра, а локализация не позволяет исключить нарушение целостности мышц, суставов, естественных полостей и внутренних органов, пациента направляют на дополнительное обследование и назначают консультации соответствующих специалистов: кардиохирурга, торакального хирурга, абдоминального хирурга, уролога и т. д. При необходимости могут быть проведены рентгенография грудной клетки, артроскопия, лапароскопия, УЗИ, МРТ и другие исследования.
Пациенты с повреждением внутренних органов переходят в ведение специалистов соответствующего профиля. Больных с повреждением капилляров, вен и небольших артерий направляют к травматологам. Лечением ран с нарушением целостности крупных артериальных стволов занимаются сосудистые хирурги. При поступлении всем пациентам с артериальным и венозным кровотечением делают анализ крови для оценки кровопотери. Лечение заключается в проведении ПХО. Операция выполняется под местной анестезией или общим наркозом. При повреждении крупных артериальных стволов на стенку сосуда накладывают швы или используют трансплантаты. Объем оперативных вмешательств при нарушении целостности внутренних органов зависит от характера и тяжести травмы.
Кровотечение при переломах
Все переломы сопровождаются кровотечением из поврежденных фрагментов кости. При открытых переломах кровь изливается наружу и в окружающие ткани, при закрытых внесуставных - только в окружающие ткани, при закрытых внутрисуставных - в полость сустава. Объем кровопотери зависит от локализации и вида перелома. При переломе пальца теряется всего несколько миллилитров крови, при переломе голени - 500-700 мл, при переломах таза - от 800 мл до 3 л. При повреждении сосуда острым отломком кости массивная кровопотеря возможна и в случаях, когда нарушается целостность относительно небольшой кости (например, плечевой). Потеря значительного объема ОЦК при переломах является одной из причин развития травматического шока.
Первая помощь заключается в обезболивании и иммобилизации шиной. При открытых переломах на рану накладывают стерильную повязку. Больного доставляют в травмпункт или травматологическое отделение. Для уточнения диагноза назначают рентгенографию поврежденного сегмента. При открытых переломах осуществляют ПХО, в остальном тактика лечения зависит от вида и локализации повреждения. При внутрисуставных переломах, сопровождающихся гемартрозом, выполняют пункцию сустава. При травматическом шоке проводят соответствующие противошоковые мероприятия.
Кровотечение при других травмах
ЧМТ может осложняться скрытым кровотечением и образованием гематомы в полости черепа. При этом перелом костей черепа наблюдается далеко не всегда, а больные в первые часы после травмы могут чувствовать себя удовлетворительно, что усложняет диагностику. При закрытых переломах ребер иногда наблюдается повреждение плевры, сопровождающееся внутренним кровотечением и формированием гемоторакса. При тупой травме брюшной полости возможно кровотечение из поврежденной печени, селезенки или полых органов (желудка, кишечника). Кровотечения из паренхиматозных органов особенно опасны ввиду массивности кровопотери. Для таких травм характерно быстрое развитие шока, без немедленной квалифицированной помощи обычно наступает летальный исход.
При травмах поясничной области возможен ушиб или разрыв почки. В первом случае кровопотеря незначительная, свидетельством кровотечения является появление крови в моче, во втором - наблюдается картина быстро нарастающей кровопотери, сопровождающаяся болью в поясничной области. При ушибах нижней части живота может возникнуть разрыв уретры и мочевого пузыря.
Первая помощь при всех внутренних кровотечениях травматической природы заключается в обезболивании, обеспечении покоя и немедленной доставке больного в специализированное мед. учреждение. Пациента укладывают в горизонтальное положение с приподнятыми ногами. К области предполагаемого кровотечения прикладывают холод (пузырь или грелку со льдом или холодной водой). При подозрении на пищеводное или желудочное кровотечение больному не дают есть и пить.
На догоспитальном этапе по возможности проводят противошоковые мероприятия, осуществляют восполнение ОЦК. При поступлении в мед. учреждение продолжают инфузионную терапию. Перечень диагностических мероприятий зависит от характера травмы. При ЧМТ назначают консультацию нейрохирурга, рентгенографию черепа и ЭхоЭГ, при гемотораксе - рентгенографию грудной клетки, при тупой травме живота - консультацию хирурга и диагностическую лапароскопию и т. д.
Лечение в большинстве случаев оперативное - вскрытие соответствующей полости с последующей перевязкой сосуда, ушиванием, удалением всего поврежденного органа либо его части. При незначительных кровотечениях может применяться выжидательная тактика, сочетающаяся с проведением консервативных мероприятий. При гемотораксе лечение, как правило, консервативное - плевральные пункции или дренирование плевральной полости. Во всех случаях осуществляется контроль над состоянием пациента, при необходимости проводится возмещение кровопотери.
Нетравматические кровотечения
Достаточно широко распространены нетравматические кровотечения из полных органов пищеварительной системы, преимущественно из верхних (пищевод, желудок), реже - нижних отделов желудочно-кишечного тракта. Причиной пищеводного и желудочного кровотечения может стать синдром Маллори-Вейсса, эрозивный гастрит, язвенная болезнь, злокачественная опухоль, полипы и варикозное расширение вен пищевода при циррозе печени. Кровотечение из нижних отделов пищеварительного тракта может наблюдаться при дивертикулах толстой и тонкой кишки, полипах, злокачественных опухолях, болезни Крона, неспецифическом язвенном колите, тромбозе или эмболии мезентериальных сосудов, а также разрывах аневризм мезентериальных артерий.
Диагноз устанавливают на основании местных (характерная темная рвота, мелена) и общих признаков внутреннего кровотечения. Для уточнения источника назначают специальные обследования: ФГДС, колоноскопию т. д. Лечение включает в себя восполнение ОЦК и устранение источника кровопотери. При синдроме Маллори-Вейсса применяют антациды, холод, аминокапроновую кислоту и стимуляторы свертывания; в тяжелых случаях производят гастротомию и прошивают разрывы слизистой оболочки. При язвенной болезни тактика определяется скоростью кровопотери и данными ФГДС. В легких случаях используют эндоскопические методики (обкалывание, электрокоагуляцию), в тяжелых выполняют резекцию желудка. При варикозном расширении вен пищевода проводят консервативное лечение: вводят зонд Блэкмора, назначают медикаментозную терапию. При продолжающемся кровотечении осуществляют экстренную лапаротомию с прошиванием субкардиального отдела желудка.
Кровотечение из легких и бронхов может развиваться при злокачественных опухолях, тяжелых формах легочного туберкулеза, митральных пороках сердца, аневризме аорты, инородных телах бронхов, гангрене легкого, инфаркте легкого, аденоме бронхов и бронхоэктазах. Диагноз устанавливают на основании характерных признаков и данных дополнительных исследований: рентгенографии грудной клетки, КТ грудной клетки, бронхоскопии и ангиографии бронхиальных артерий. В зависимости от причины излития крови возможно как консервативное, так и оперативное лечение. В ряде случаев проводят эндоскопическую тампонаду бронха.
2. Кровотечение, кровопотеря: учебно-методическое пособие/ Бордаков В.Н., Левченко П.А., Деркачев В.С. - 2012
Как определить внутреннее кровотечение
Внутреннее кровотечение является кровопотерей внутри тела человека, где истекание крови происходит в полостные структуры естественного происхождения (желудочная, легочная, почечная и разные другие полости) или в подпространства искусственного происхождения (забрюшинный тип пространства, пространства между мышцами и другие зоны). Внутренние кровотечения не доступны для наблюдения, на первых этапах кровопотери больной не всегда ощутит признаки внутреннего кровотечения, чувствовать себя он будет как обычно. Жалуется пациент в случае, когда геморрагические состояния достигли критических пределов.
Если при внутреннем кровотечении лечения нет, то возможен летальный исход. Симптоматика при внутренних кровотечениях зависима от локации и величины геморрагий. Зачастую симптомы внутреннего кровотечения содержат общий характер.
О видах геморрагических состояний
Подробно в медицине внутренний тип геморрагий не классифицируется. Если исходить из причины внутреннего кровотечения, существуют такие типы:
- Механический тип. Такое состояние бывает в случае травматизации сосудистых тканей, по которым течет кровь. Возникает из-за травм (часто бывает у мужчин) или из-за хирургической операции.
- Аррозивный тип геморрагий считается следствием некроза, затрагивающего сосудистую ткань или если прорастают и распадаются новообразованные структуры.
- Диапедезный тип. При данном состоянии сосудистая ткань не подвергается разрушению, но вследствие разных патологических процессов (геморрагические васкулитные изменения, фосфорное отравление и многие другие процессы) сильно проницаемой становится капиллярная сеть.
По типу сосудистой ткани существуют:
- Артериальный тип, где диагностируется деструкция артериального сосуда.
- Венозный тип, при котором повреждены вены.
- Капиллярный тип. Кровяная среда растекается равномерным образом из капиллярных сосудов. Если кровь изливается из разных органов, то это паренхиматозный вид геморрагий.
- Смешанный тип. Встречается при деструктивных изменениях венозных, артериальных и капиллярных сосудов.
Если учитывать локализацию, то существуют:
- Желудочные и кишечные виды геморрагий. Возможны вследствие язвенных процессов в желудке и двенадцатиперстной кишке, гастритных изменений, воспалений кишечника, также если потрескалась слизистая оболочка и имеются новообразованные структуры. Если наблюдаются геморрагии пищевода, то причина заключается в печеночной дисфункции. При геморрагиях кишечника или внутрибрюшинного кровотечения причина заключена в геморройных изменениях или прямокишечных трещинах.
- Геморрагии, локализованные в полостных пространствах плевры вследствие разорванных сосудистых тканей между ребрами (гемоторакс). Это состояние возникает при закрытом травмировании грудной клетки.
- Геморрагии, изливающиеся в перикард (околосердечная сумка), что сдавливает сердечную мышцу (гемиперикард). Если игнорировать это состояние, то оно способно проявляться недостаточностью сердца с последующим летальным исходом. Такая геморрагия может быть при механически поврежденной грудной клетке спереди, оперативном вмешательстве на сердечной мышце.
- Геморрагии внутрисуставные (гемартрозы). Зачастую проявляется данный вид кровотечений при повреждении суставных тканей (как правило, коленных суставов).
По локализации, где скапливается кровь, существуют:
- Геморрагии в полостях. Разделяются на кровотечение брюшной полости (при травмировании абдоминальной зоны, груди и разных органов), плевральной оболочки (если переломаны ребра), черепной коробки.
- Геморрагии внутри тканевых структур, где кровь накапливается в глубоких тканях, которые расслаиваются, что вызывает гематомные образования.
По величине кровопотери существуют:
- Легко выраженные геморрагии, где общие кровопотери имеют величину не больше 15% от общего объема кровяной циркуляции.
- Средне выраженные геморрагические состояния, где потеряно крови 20% от общего объема кровяной циркуляции.
- Тяжело выраженные кровотечения, где больной потерял примерно 1,5 литра крови
- Массивно проявленное геморрагическое состояние. Общий объем кровяной циркуляции уменьшен больше, чем на 30%.
- Смертельная кровопотеря наблюдается при уменьшении общего объема циркулирующей крови выше 60%.
Геморрагии могут протекать:
- Явно. Спустя определённое время кровь выходит во внешнюю среду через естественный тип отверстий больного.
- Скрыто. Основных симптоматических проявлений не наблюдается, возможно они проявляются слабо.
Учитывая временной промежуток, существуют:
- Первично выявленные кровопотери. Сигнализируют о себе после того, как сосудистая стенка разорвана.
- Вторично выявленные геморрагии. Наблюдаются спустя определенное время после спровоцировавшего их травматического фактора. Этот тип геморрагий разделяется на ранний, где проявления наступают через период от 1 до 3 дней из-за того, что вышел эмбол из поврежденной сосудистой ткани или был неверно наложен шов. Поздние вторично выявленные геморрагии проявляются спустя трехсуточный период после того, как повредился сосуд в результате присоединения инфекции к ране.
О причинах
Для внутреннего кровотечения характерны следующие обстоятельства:
- В результате травмы головы, происходит церебральный тип геморрагий.
- Реберные переломы как множественные, так и единичные, где затрагиваются артериальные сосуды между ребрами и плевральная оболочка.
- Сильная травма абдоминальной области, ведущая к деструкции органов, размещенных в брюшнополостной зоне, что вызовет внутрибрюшное кровотечение.
- Переломаны внутрисуставные ткани. Данные геморрагии не опасны, но лечение нужно провести обязательно, иначе возникнут обостренные состояния.
- Серьезно выраженные дисфункции желудка и кишечника в виде язвенных процессов, злокачественных опухолей, из-за чего возникнут кровотечения в брюшную полость.
- Циррозные изменения печени, также способствует тому, что у больного возможно проявится внутрибрюшное кровотечение.
- Аневризменное сосудистое изменение, из-за чего аорта расслаивается.
- Наличие пищеводных трещин слизистой ткани.
- Дефектные состояния системы репродукции: кистозные и полипозные изменения. Усиленный режим физических нагрузок, активные виды спорта способствуют тому, что киста разорвется. Геморрагии могут быть из-за того, что беременность протекает вне матки, в случае аборта, преждевременном плацентарном отслоении или плацента задерживается при выходе. Иногда кровотечения у женщин бывают после родов.
О симптомах геморрагий
Симптоматическая картина геморрагических состояний определяется стадией патологии. При данном диагнозе есть общий характер симптомов, определяющих наличие внутренних геморрагий, в том числе внутрибрюшного кровотечения. Распознать это состояние возможно по симптоматике, вызвавшей геморрагию:
- Бледному оттенку кожи.
- Общей слабости больного при пониженном АД.
- Ощущению того, что кружится голова, также больному будут видны характерные темные «мушки».
- Учащенному сердцебиению.
- Сухому состоянию ротовой полости, также больной сильно будет хотеть пить.
- Холодному липкому поту больного.
При кровотечении в брюшную полость симптомы соответствуют общим проявлениям, описанных выше. При разных степенях тяжести происходит следующее: при легко протекающей геморрагии ритм сердца немного учащен, АД понижено.
Другие состояния не проявляются.
Средне тяжелая геморрагия характеризуется:
- Сниженным систолическим видом АД до 80-81 мм рт. ст.
- Повышенным ритмом сердца до 100-101 ударов за 1 минуту.
- Руки и ноги охлаждены.
- Кожные покровы бледны.
Тяжело протекающие геморрагии проявляются тем, что:
- Кожа больного синеватого оттенка. Отчетливо видна носогубная зона с характерным треугольником.
- Пациент постоянно хочет заснуть.
- Присутствует дрожь в руках.
- Иногда больного может тошнить и рвать.
- Мочеиспускание у больного происходит редко.
- Реакция на окружающую обстановку у больного отсутствует.
Массивно протекающая геморрагия характерна тем, что:
- АД составляет 60-61 мм рт. ст.
- Пульсация учащена до 159-160 ударов за 1 минуту.
- Сознательная деятельность отсутствует или спутана.
- Под каждым глазом ярко выражен круг темного оттенка, глаза западают.
- Больной покрывается холодным липким потом.
Смертельно тяжелая геморрагия характерна тем, что больной находится в коматозном состоянии. АД определить нельзя, акт дефекации с мочеиспусканием проходят бесконтрольно. Каждый зрачок сильно расширен, пульсацию прощупать невозможно.
Важно понять, что это приводит к агональному состоянию и летальному исходу больного.
Как определить внутреннее кровотечение? Если геморрагии локализованы в желудке и кишечнике, то больной рвет коричневыми рвотными массами, также кровь присутствует в испражнениях. Это может свидетельствовать о том, что у больного внутрибрюшное кровотечение.
Когда каловые массы имеют насыщенный красный оттенок, вероятно, что у пациента геморрагии нижних сегментов кишечного тракта, имеются геморроидальные процессы. Также возможно и кровотечение в брюшную полость (интраабдоминальное), от чего проявляется болезненность этой зоны, снижающаяся при изменении позиции больного. При пальпаторном исследовании абдоминальной зоны также проявлена болезненность.
О диагностике
При диагностике внутреннего кровотечения выполняют следующие процедуры:
- Измеряют уровень АД с пульсом. При разных геморрагических состояниях, также если у больного кровотечение в брюшную полость, то эти параметры изменятся от нормы.
- Пальпаторное исследование абдоминальной зоны выполняется при измененной позиции тела больного.
- Диагностируют лабораторно рвотные массы (при наличии), каловые массы, кровь.
- Выполняют прямокишечную диагностику. Зондируют желудок, что требуется при дисфункциях желудка и кишечника.
- Бронхоскопическое обследование выполняют при наличии у больного патологических состояний системы организма, отвечающей за дыхание или при травмах груди.
- Цитоскопическое обследование выполняют при дисфункции мочевыделительной системы.
- Чтобы получить подтверждение или опровержение, свидетельствующее о том, что у больного кровотечение в брюшную полость, выполняют лапароскопическое обследование.
- Рентгенологическое обследование черепной коробки выполняют при мозговых кровоизлияниях.
- Для женщины необходимо проведение гинекологического обследования.
Почему это опасно и как помочь больному
Каким образом проводить оказание первой помощи? При внутренних кровотечениях первая помощь надо чтобы была проведена немедленно. Грамотно выполненная первая помощь при внутреннем кровотечении сохранит человеческую жизнь, вы узнаете порядок выполнения действий.
Как остановить внутреннее кровотечение, что делать? Остановка внутреннего кровотечения заключается в следующих этапах:
- Когда подозревается внутреннее кровотечение неотложная помощь надо чтобы была оказана больному, который должен лежать горизонтально.
- Выполнение неотложной помощи при внутреннем кровотечении при подозрении, что у больного кровотечение в брюшную полость, заключатся в том, что надо охладить абдоминальную зону (кладут пузырь, внутри которого имеются кусочки льда или охлажденную грелку на нижний участок абдоминальной зоны, подреберную область и поясницу, что зависит от местонахождения геморрагии);
- Надо вызвать неотложку, вызовите ее побыстрее. Транспортируют пациента в той же позиции, при которой ему оказана первая помощь в больницу. Сделать это надо немедленно.
При пренебрежении этих рекомендаций кровотечение в брюшную полость или иное геморрагическое состояние усилится и станет массивным кровотечением.
Это опасно и угрожает человеческой жизни.
В хирургическом отделении больному назначается лечебные меры:
- При незначительных геморрагиях с умеренно выраженной потерей крови, остановленных самостоятельно, если нет тяжелых повреждений и кровь в брюшной полости не скапливается, то выполняется наблюдение больного. Основные меры заключаются в том, что, внутривенно вводят растворы, содержащие соль. Лечат Рингером, Реосорбилактом, Рефортаном, физиологическим раствором. Из кровоостанавливающих средств лечат Этамзилатом, аминокапроновой кислотой. Так останавливают данную кровопотерю.
- При тяжелых геморрагических состояниях любой природы, не зависящих от первопричины и повреждений внутренних органов, экстренно оперируют больного с инфузионными терапевтическими мероприятиями.
Стоит помнить, что данный тип геморрагических состояний требует немедленных лечебных мероприятий. Если момент будет упущен, то человек погибнет.
Острая кровопотеря
Острая кровопотеря - это безвозвратная потеря крови в течение короткого времени. Возникает вследствие кровотечения из поврежденных сосудов. Влияет на состояние всех органов и систем. Потеря значительного объема крови сопровождается развитием геморрагического шока, представляющего угрозу для жизни больного. Причиной острой кровопотери может стать травма и некоторые заболевания. Проявляется бледностью, тахикардией, снижением АД, одышкой, эйфорией или угнетением сознания. Лечение - ликвидация источника кровотечения, инфузии крови и кровезаменителей.
Острая кровопотеря - состояние, при котором организм быстро и безвозвратно теряет определенный объем крови в результате кровотечения. Является самым распространенным повреждением человеческого организма в течение всей истории. Возникает при травмах (как открытых, так и закрытых) и разрушении стенки сосуда при некоторых заболеваниях (например, язвенных процессах в желудочно-кишечном тракте). Потеря большого объема крови представляет опасность для жизни вследствие резкого уменьшения ОЦК и последующего развития гипоксии, гипоксемии, гипотонии, недостаточности кровоснабжения внутренних органов и метаболического ацидоза. В тяжелых случаях возможно также развитие ДВС-синдрома.
Чем больше объем кровопотери и чем быстрее изливается кровь, тем тяжелее состояние больного и хуже прогноз. Кроме того, на реакцию организма влияют такие факторы, как возраст, общее состояние организма, интоксикации, хронические заболевания и даже время года (в теплое время года потеря крови переносится тяжелее). Потеря 500 мл (10% ОЦК) у взрослого здорового человека не приводит к существенным нарушениям гемодинамики и не нуждается в специальной коррекции. При потере аналогичного объема пациентом, страдающим хроническим заболеванием, необходимо восполнение ОЦК с использованием крови, крове- и плазмозаменителей. Тяжелее всего данное состояние переносят пожилые люди, дети и беременные, страдающие токсикозом.
Чаще всего причиной становятся травмы: ранения мягких тканей и внутренних органов, множественные переломы или повреждения крупных костей (например, тяжелый перелом таза). Кроме того, острая кровопотеря может возникнуть в результате тупой травмы с разрывом того или иного органа. Особенно опасны раны с повреждением крупных сосудов, а также ранения и разрывы паренхиматозных органов. В числе заболеваний, которые могут вызвать кровопотерю - язвы желудка и двенадцатиперстной кишки, синдром Маллори-Вейса, цирроз печени, сопровождающийся варикозным расширением вен пищевода, злокачественные опухоли ЖКТ и органов грудной клетки, гангрена легкого, инфаркт легкого и другие болезни, при которых возможно разрушение стенки сосуда.
Патогенез
При острой кровопотере легкой степени раздражаются рецепторы вен, в результате чего возникает стойкий и тотальный венозный спазм. Значительные гемодинамические нарушения отсутствуют. Восполнение ОЦК у здоровых людей происходит в течение 2-3 дней за счет активизации гемопоэза. При потере свыше 1 литра раздражаются не только венозные рецепторы, но и альфа-рецепторы артерий. Это вызывает возбуждение симпатической нервной системы и стимулирует нейрогуморальную реакцию - выброс корой надпочечников большого количества катехоламинов. При этом количество адреналина превышает норму в 50-100 раз, количество норадреналина - в 5-10 раз.
Под воздействием катехоламинов спазмируются сначала капилляры, а затем и более крупные сосуды. Стимулируется сократительная функция миокарда, возникает тахикардия. Печень и селезенка сокращаются, выбрасывая в сосудистое русло кровь из депо. В легких раскрываются артериовенозные шунты. Все перечисленное позволяет в течение 2-3 часов обеспечивать необходимым количеством крови жизненно важные органы, поддерживать АД и уровень гемоглобина. В последующем нервно-рефлекторные механизмы истощаются, на смену ангиоспазму приходит вазодилатация. Кровоток во всех сосудах снижается, возникает стаз эритроцитов. Обменные процессы в тканях еще больше нарушаются, развивается метаболический ацидоз. Все перечисленное формирует картину гиповолемии и геморрагического шока.
Тяжесть геморрагического шока определяется с учетом пульса, артериального давления, диуреза и лабораторных показателей (гематокрита и содержания гемоглобина в крови). Под воздействием альдостерона в почках открываются артериовенозные шунты, в результате кровь «сбрасывается», не проходя через юкстагломерулярный аппарат, что приводит к резкому снижению диуреза вплоть до анурии. Из-за гормональных изменений плазма не выходит из сосудов в интерстициальные ткани, что, наряду с ухудшением микроциркуляции, еще больше усугубляет нарушения тканевого обмена, утяжеляет ацидоз и провоцирует развитие полиорганной недостаточности.
Перечисленные нарушения полностью не удается купировать даже при немедленном восполнении кровопотери. После восстановления ОЦК снижение артериального давления сохраняется в течение 3-6 часов, нарушения кровотока в легких - в течение 1-2 часов, нарушения кровотока в почках - в течение 3-9 часов. Микроциркуляция в тканях восстанавливается только на 4-7 день, а полная ликвидация последствий занимает много недель.
Существует несколько систематизаций острой кровопотери. Наиболее широко в клинической практике используется следующая классификация:
- Легкая степень - потеря до 1 литра (10-20% ОЦК).
- Средняя степень - потеря до 1,5 литров (20-30% ОЦК).
- Тяжелая степень - потеря до 2 литров (40% ОЦК).
- Массивная кровопотеря - потеря более 2 литров (более 40% ОЦК).
Кроме того, выделяют сверхмассивную или смертельную кровопотерю, при которой пациент теряет свыше 50% ОЦК. При такой острой кровопотере даже в случае немедленного восполнения объема в абсолютном большинстве случаев развиваются необратимые изменения гомеостаза.
Симптомы острой кровопотери
К числу симптомов данного состояния относятся внезапная слабость, учащение пульса, снижение АД, бледность, жажда, головокружения, предобморочные состояния и обмороки. В тяжелых случаях возможна одышка, периодическое дыхание, холодный пот, потеря сознания и мраморная окраска кожных покровов. При травматическом повреждении обнаруживается кровоточащая рана либо выявляются признаки тяжелого закрытого повреждения скелета или внутренних органов.
Наряду с клиническими признаками существуют лабораторные показатели, позволяющие оценивать объем кровопотери. Количество эритроцитов снижается ниже 3х10¹²/л, гематокрит - ниже 0,35. Однако перечисленные цифры лишь косвенно свидетельствуют о степени острой кровопотери, поскольку результаты анализов отражают реальный ход событий с некоторым «отставанием», то есть, при массивной кровопотере в первые часы анализы могут оставаться нормальными. Особенно часто это наблюдается у детей.
Учитывая вышесказанное, а также неспецифичность признаков острой кровопотери (особенно легкой или умеренной), необходимо уделять особое внимание внешним признакам. При наружном кровотечении установление факта потери крови не представляет затруднений. При внутреннем кровотечении учитывают косвенные признаки: кровохарканье при легочном кровотечении, рвоту «кофейной гущей» и/или мелену при патологии пищевода, желудка и кишечника, напряжение передней брюшной стенки и притупление при перкуссии в отлогих отделах живота при повреждении паренхиматозных органов и т. д. Данные осмотра и анамнеза дополняют результатами инструментальных исследований. При необходимости выполняют рентгенографию, МРТ, УЗИ, лапароскопию и другие исследования, назначают консультации сосудистого хирурга, абдоминального хирурга, торакального хирурга и других специалистов.
Лечение острой кровопотери
Выбор лечащего специалиста определяется характером патологии, вызвавшей кровотечение. При значительной кровопотере к ведению больного привлекаются анестезиологи-реаниматологи. Тактика лечения зависит от объема потерянной крови и состояния больного. При потере до 500 мл специальные мероприятия не требуются, восстановление ОЦК происходит самостоятельно. При потере до 1 литра вопрос восполнения объема решают дифференцированно. При тахикардии не более 100 уд/мин, нормальном АД и диурезе инфузии не показаны, в случае нарушения этих показателей переливают плазмозаменители: физраствор, глюкозу и декстран. Снижение АД ниже 90 мм рт. ст является показанием для капельной инфузии коллоидных растворов. При снижении АД ниже 70 мм рт. ст. производят струйные переливания.
При средней степени (до 1,5л) требуется переливание плазмозаменителей в объеме, который в 2-3 раза превышает величину потери ОЦК. Наряду с этим рекомендуется переливание 500-1000 мл крови. При тяжелой степени необходимо переливание крови и плазмозаменителей в объеме, который в 3-4 раза превышает величину потери ОЦК. При массивной кровопотере требуется перелить 2-3 объема крови и несколько объемов плазмозаменителей.
Критерии адекватного восстановления ОЦК: пульс не более 90 уд/мин, стабильное АД 100/70 мм рт. ст., гемоглобин 110 г/л, ЦВД 4-6 см. вод. ст. и диурез более 60 мл/ч. При этом одним из важнейших показателей является диурез. Восстановление мочеотделения в течение 12 часов от начала кровопотери является одной из первостепенных задач, поскольку в противном случае почечные канальцы некротизируются, и развивается необратимая почечная недостаточность. Для нормализации диуреза используют инфузионную терапию в сочетании со стимуляцией фуросемидом и эуфиллином.
Читайте также:
- Вторичная головная боль. Субарахноидальное кровоизлияние. Менингит. Субдуральная гематома. Внутримозговое кровоизлияние.
- Самоизлечение рака века. Обратное развитие (регрессия) опухоли
- Вентиляционно-перфузионный коэффициент. Парциальное давление кислорода и двуокиси углерода
- Техника движений ног при плавании кролем
- Синдром Петжа-Клежа (Petges-Clejat)
