Нервно-кожный меланоз на МРТ головного мозга
Добавил пользователь Валентин П. Обновлено: 08.01.2026
ЦНС — центральная нервная система
ИМ — индекс метки
КТ — компьютерная томография
МРТ — магнитно-резонансная томография
Первичные меланоцитарные опухоли центральной нервной системы (ЦНС) представляют собой целый спектр редких новообразований, включающий как доброкачественные, так и злокачественные неопластические процессы. К данной группе опухолей, согласно классификации ВОЗ 2016 г., относятся оболочечные меланоцитоз, меланоцитома, меланома и меланоматоз. Они могут иметь ограниченный или диффузный характер роста, распространяясь по оболочкам [1].
В данной работе описан еще один случай меланоцитомы пинеальной области.
Клинический случай
Больной М., 67 лет, поступил в ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» с жалобами на снижение силы в ногах, нарушение памяти, ухудшение зрения, чувство слабости в левой руке и возникновение тремора при ее сжимании. Болезнь дебютировала в 2014 г. с появления чувства слабости в левой руке, в связи с чем больной обратился к неврологу по месту жительства. По рекомендации невролога проведена магнитно-резонансная томография (МРТ) головного мозга. В результате обследования выявлена опухоль пинеальной области, интенсивно и гомогенно накапливающая контрастное вещество, размером 2,5×1,9×2,0 см, без признаков окклюзионной гидроцефалии. Больной консультирован нейрохирургом по месту жительства, который рекомендовал наблюдение в динамике и выполнение МРТ каждые 6 мес. До августа 2017 г. пациент чувствовал себя удовлетворительно, при контрольных обследованиях с помощью МРТ опухолевая прогрессия не выявлена. В сентябре 2017 г. состояние больного резко ухудшилось, появились шаткость походки, снижение зрения и периодическое недержание мочи. Больному проведено контрольное обследование (МРТ), установлен диагноз: опухоль пинеальной области, окклюзионная гидроцефалия. Направлен в ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко».
При поступлении состояние больного средней тяжести. При неврологическом осмотре на фоне отсутствия признаков внутричерепной гипертензии отмечались умеренные мнестические расстройства, периодическое недержание мочи, нарушения статики и походки. Четких глазодвигательных нарушений не было, однако с учетом жалоб больного не исключалось наличие мягкой стволовой симптоматики уровня медиального продольного пучка.
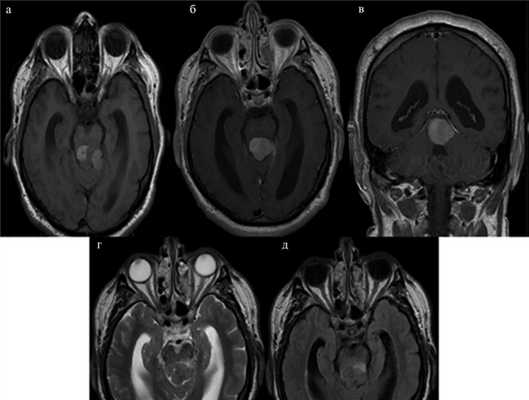
Картина, полученная при МРТ, представлена на рис. 1. Рис. 1. МРТ до операции (аксиальные, сагиттальные и фронтальные томограммы головного мозга, до и после контрастного усиления). а, б, в — томограммы, выполненные в режиме Т1; определяется объемное образование, с четкими ровными контурами, расположенное в пинеальной области, с дорсолатеральным распространением влево; на коронарной плоскости опухоль плотно прилегает к краю намета слева; г — томограммы, выполненные в режиме Т2, опухоль имеет гомоинтенсивный сигнал, четко прослеживается граница между опухолью и стволом головного мозга; д — томограммы, выполненные в режиме T2-FLAIR; визуализируется небольшой перитуморозный и перивентрикулярный отек. Максимальный размер образования составляет 20×26×21 мм.
На серии аксиальных, сагиттальных и фронтальных томограмм головного мозга определялось объемное образование, с четкими ровными контурами, расположенное в пинеальной области, с дорсолатеральным распространением влево. На коронарной плоскости опухоль плотно прилегала к краю намета слева (см. рис. 1, а—в). Опухоль резко деформировала средний мозг, но четко прослеживалась граница между опухолью и стволом головного мозга (см. рис. 1, г). Визуализировался небольшой перитуморозный и перивентрикулярный отек (см. рис. 1, д). Максимальный размер образования составлял до 20×26×21 мм.
В связи с наличием опухоли пинеальной области и окклюзионной гидроцефалии 19.09.17 выполнена операция удаления опухоли вырезки намета и верхних отделов червя мозжечка слева. Под эндотрахеальным наркозом в положении больного сидя произведен линейный разрез мягких тканей в шейно-затылочной области по средней линии. Края раны разведены. Осуществлена костно-пластическая трепанация над гемисферами мозжечка с обнажением нижних краев поперечных синусов. Твердая мозговая оболочка умеренно напряжена, она вскрыта полуовальным разрезом с основанием, обращенным к синусам. Осуществлен доступ к пинеальной области над правой гемисферой мозжечка к области вырезки тенториального намета. Произведено рассечение тенториального намета в связи с необходимостью доступа к опухоли. У проксимальных отделов прямого синуса обнаружена опухоль. Браншами пинцета раздвинуты поверхностные отделы опухоли, при этом вскрылась кистозная полость с ксантохромным содержимым.
На глубине нескольких миллиметров обнаружена опухолевая ткань практически черно-аспидного цвета, неоднородной структуры. Периферические ее участки представлены скоплением меланина, сравнительно мягкой консистенции, которые удавалось удалять с помощью кусачек и ультразвукового отсоса. Глубже располагались фрагменты опухоли с очень плотной стромой, которую приходилось рассекать на фрагменты микрохирургическими ножницами. В строме опухоли также имелась папилломатозная ткань черного цвета. Наиболее сложным оказалось удаление опухоли в каудальных отделах и с левой стороны, поскольку она была практически недоступна прямому обзору. На заключительном этапе при удалении опухоли наблюдалось весьма интенсивное кровотечение. Обнаружены довольно крупные артериальные ветви, которые располагались по заднему полюсу опухоли. Они коагулированы и пересечены. Кроме этого, с правой стороны имелся небольшой, обильно кровоснабжаемый узел опухоли, который удалось удалить лишь в конце операции. По всей вероятности, это было место исходного роста опухоли, скорее всего из края тенториального намета. Этот небольшой фрагмент опухоли тщательно коагулирован, кровотечение практически полностью прекратилось. После выполнения гемостаза твердая мозговая оболочка зашита наглухо. Кость уложена на место и фиксирована костными швами. Произведено послойное зашивание мягких тканей. Результат срочной биопсии — доброкачественная, меланоматозная опухоль, возможно, менингиома.
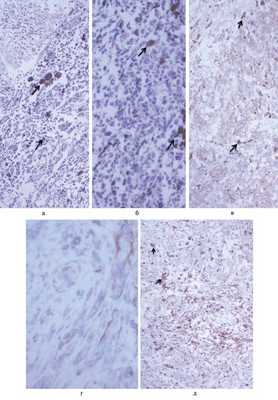
По данным окончательной биопсии: фрагменты опухолевой ткани, состоящей из удлиненных клеток, имеющих тенденцию к формированию «гнездных» структур, с фокальными отложениями пигмента (рис. 2, а, Рис. 2. Гистологическое и иммуногистохимическое исследование биопсийного материала. а — окраска гематоксилином и эозином, увеличение ×100. Стрелками показаны отложения меланина в опухолевых клетках, депонированные в меланосомах; б — окраска гематоксилином и эозином, увеличение ×200. Стрелками указаны меланосомы, имеющие характерную овоидную, в некоторых участках полигональную форму; в — иммуногистохимическое окрашивание ткани с помощью антител к антигену Melan-A, меченных пероксидазой хрена, увеличение ×100. Стрелками указаны клетки с четкой пероксидазной меткой; г — иммуногистохимическое окрашивание ткани с помощью антител к антигену Melan-A, меченных пероксидазой хрена, увеличение ×400. Видно выраженное цитоплазматическое накопление маркера Melan-A в клетках опухоли; д — иммуногистохимическое окрашивание ткани с помощью антител к антигену HMB-45, меченных пероксидазой хрена, увеличение ×100. Стрелками указаны пероксидазные метки на антителах к указанному маркеру, который экспрессируется на поверхности мембраны меланосом. б). Иммуногистохимическое исследование выявило положительную экспрессию клетками опухоли MelanA++ (см. рис. 2, в, г), S100 ±, HMB 45+ (см. рис. 2, д), индекс метки (ИМ) Ki-67 до 6—7%. Заключение прижизненного патологоанатомического исследования: морфологическая картина и иммунофенотип опухоли соответствуют меланоцитоме с повышенной пролиферативной активностью.
Послеоперационный период протекал тяжело. В неврологическом статусе отмечались признаки неврологического дефицита. Объективно выявлялись угнетение сознания до сопора, тетрапарез со снижением мышечного тонуса слева, оживлением сухожильных рефлексов справа, выраженные глазодвигательные расстройства: ротация взора вверх, расходящееся косоглазие, симптом Мажанди.
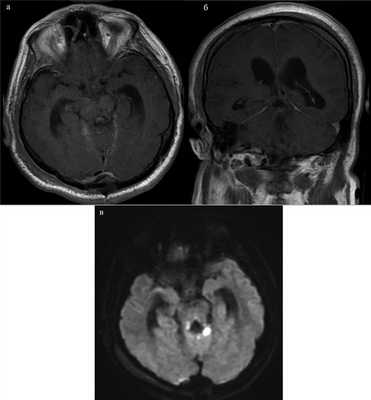
По данным МРТ головного мозга от 21.09.17, остатков опухоли в режиме Т1 не обнаружено (рис. 3, а, Рис. 3. МРТ после операции. а, б — томограммы, выполненные в режиме Т1, остатки опухоли не обнаружены; в — в режиме DWI визуализируется небольших размеров очаг ишемии в области верхней ручки мозжечка слева. б). В режиме DWI визуализировался небольших размеров очаг ишемии в области верхней ручки мозжечка слева (см. рис. 3, в).
Пациент находился на стационарном лечении длительное время. На фоне проводимой комплексной терапии отмечалось улучшение состояния, больной стал передвигаться в пределах палаты, выполнять инструкции. Сохранились разностояние глазных яблок по вертикали и левосторонний гемипарез до 4 баллов. Переведен в реабилитационный центр для дальнейшего лечения.
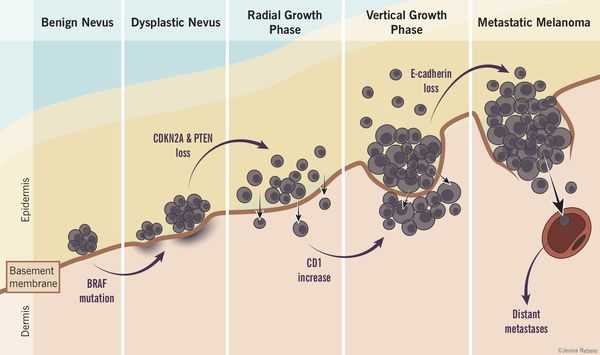
Меланоцитома представляет собой медленно растущее доброкачественное новообразование. Максимальный уровень заболеваемости наблюдается у людей в возрасте 40—50 лет. Меланоцитома локализуется чаще всего в шейном и грудном отделах позвоночного столба, задней черепной ямке и меккелевой полости, что, вероятно, связано с более высокой плотностью меланоцитов в нормальных мозговых оболочках на этих участках. Гистологически меланоцитомы состоят из хорошо дифференцированных меланоцитов с разной степенью пигментации, демонстрирующих нерезко выраженную клеточную и ядерную атипию и низкую пролиферативную активность (до одного митоза на 10 полей зрения с увеличением ×400) [6]. Генетически данный вид опухолей характеризуется наличием точковых мутаций в генах GNAQ или GNA11, часто с вовлечением кодона 209. Такие же мутации присутствуют в клетках увеальной меланомы и синего невуса, метастазирующих в ЦНС. Наиболее типичными цитогенетическими перестройками считаются делеции участков хромосомы 3 и длинного плеча хромосомы 6. Для иммуногистохимической верификации меланоцитомы применяются маркеры Melan-A и меланосомный HMB-45, при этом те же маркеры экспрессируются и в меланомах ЦНС.
Как и другие меланоцитарные новообразования, первичные меланоцитарные опухоли ЦНС развиваются из меланоцитов, происходящих из клеток нервного гребня [7]. Предшественники меланоцитов, так называемые меланобласты, мигрируют во время эмбрионального развития, в основном, через дорсолатеральный путь и перемещаются в кожу в ходе I триместра беременности [8]. Меньшее количество меланобластов проникает в слизистые оболочки дыхательных путей, пищеварительного и урогенитального трактов, во внутреннее ухо, в сосудистую оболочку глаза и лептоменингеальные структуры. Самая высокая концентрация меланоцитов в лептоменингеальном комплексе обычно наблюдается на вентролатеральных поверхностях продолговатого мозга и вокруг верхней части спинного мозга [9]. Функция меланоцитов в данных структурах остается малоизученным вопросом. Наиболее признанным является предположение, что лептоменингеальные меланоциты захватывают токсичные катионы и свободные радикалы из кровотока, обеспечивая процесс их детоксикации [10].
Дифференциальный диагноз первичной меланоцитомы включает меланому ЦНС и метастатические меланоцитарные опухоли.
Меланома — первичное злокачественное новообразование ЦНС, возникающее из лептоменингеальных меланоцитов и проявляющее свойства агрессивного опухолевого роста. Первичная меланома ЦНС гистологически похожа на меланомы любой другой локализации. Анапластические веретеновидные или эпителиоидные клетки, формирующие структуру рыхлых гнезд, пучков или имеющих сплошной характер роста, демонстрируют вариабельную цитоплазматическую экспрессию меланина. Некоторые меланомы содержат большие клетки с причудливыми ядрами, выявляются многочисленные типичные и атипичные митотические фигуры, определяется выраженный плеоморфизм, встречаются крупные ядрышки; в то же время другие варианты меланом плотноклеточные и менее плеоморфные, состоящие обычно из плотно упакованных веретенообразных клеток с высоким ядерно-цитоплазматическим соотношением. Меланомы более плеоморфны, анапластичны, митотически активны и имеют более высокую плотность клеток, чем меланоцитомы, и часто демонстрируют выраженную тканевую инвазию, возможен коагуляционный некроз.
Первичные меланомы ЦНС также содержат мутации GNAQ или GNA11, но встречаются они реже, чем в меланоцитомах. Опухоли, несущие данные мутации, по-видимому, прогрессируют до меланомы, аналогичной увеальной меланоме, в которой мутации GNAQ или GNA11 возникают как раннее событие в процессе канцерогенеза и сопровождаются инактивацией BAP1, а также мутацией SF3B1 или EIF1AX по мере их превращения в злокачественные опухоли. Мутации, обычно встречающиеся в кожных меланомах и метастатических меланоматозных очагах в ЦНС, такие, как мутации в промоторе гена TERT, генах NRAS, BRAF и KIT, редко встречаются в первичных меланоцитарных новообразованиях ЦНС у взрослых, наличие подобных перестроек в геноме является признаком метастатического поражения [11].
В недавнем крупном исследовании [12] подробно изучены генетические особенности и различия первичных опухолей — меланоцитомы, меланомы ЦНС и метастатических меланоцитарных опухолей. В данной работе показано, что в образцах кожной меланомы выявляются частые мутации NRAS или BRAF, несколько реже можно выявить наличие мутации в таких генах, как NF1, RAC1, PIK3CA и ARID1A. Метастазировавшие в ЦНС увеальные меланомы несли мутации в генах GNAQ, GNA11 и BAP1. Напротив, первичные меланоцитарные опухоли ЦНС почти исключительно демонстрировали мутации в генах GNAQ (71%) или GNA11 (12%). Интересно, что все опухоли с наличием мутации гена GNA11 и диагнозом первичной меланоцитомы ЦНС рецидивировали. В одном из случаев рецидива продемонстрированы также инактивирующая мутация BAP1 и делеция хромосомы 3. В то же время потеря хромосомы 3 и мутация гена BAP1 являются частыми событиями в увеальной меланоме, выступая доказанными маркерами плохого прогноза для данных пациентов [12].
Несмотря на отсутствие специфических признаков для диагностики, меланоцитомы пинеальной области, МРТ и компьютерную томографию (КТ) используют для подтверждения локализации опухоли. Меланоцитарные новообразования — это чаще всего изоденсные или гиподенсные образования, гомогенно накапливающие контраст, с признаками кальцификации на КТ или без таковых. Предоперационная МРТ помогает в диагностике, оценке степени поражения и в разделении внутричерепных меланом на мелатонические и амелатонические. В составе мелатонических опухолей — более чем 10% клеток, содержащих мелатонин. Парамагнитные свойства мелатонина обеспечивают укороченный период Т1 релаксации, что делает их гиперинтенсивными на Т1-взвешенных изображениях, гипоинтенсивными в режиме Т2. Амелатонические опухоли имеют в структуре менее 10% мелатонинсодержащих клеток, гипоинтенсивны в режиме Т1 и гиперинтенсивны в режиме Т2 [13, 14].
Выводы
Первичные меланоцитомы пинеальной области являются крайне редкой патологией и клинически проявляются преимущественно неспецифическими симптомами поражения указанной области, характерными и для опухолей другой гистологической природы, расположенных в этой зоне. Данные опухоли отличаются от остальных меланоцитарных опухолей медленным ростом и относительно благоприятным клиническим прогнозом.
Меланома - симптомы и лечение
Что такое меланома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляниной Елены Олеговны, онколога со стажем в 25 лет.
Над статьей доктора Беляниной Елены Олеговны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Меланома (от греч. melanos - "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга. [1] [2]
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого. [3]
В настоящее время и звестно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным дл я возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека. [1] [4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы меланомы
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.

Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
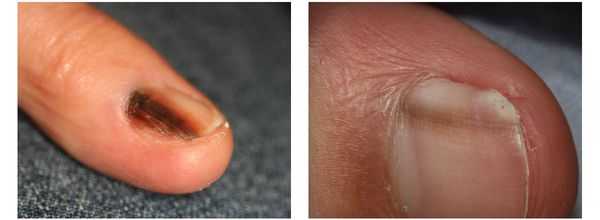
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.

2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
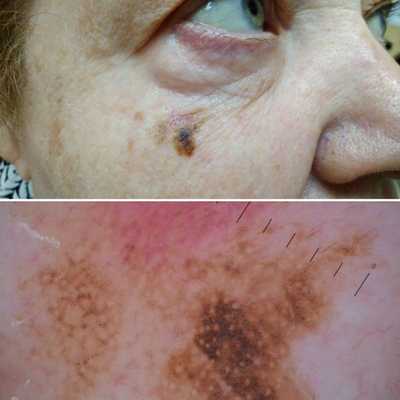
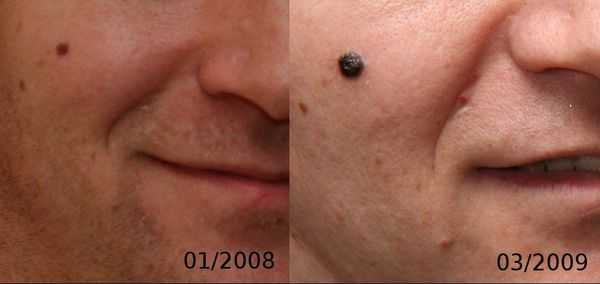
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
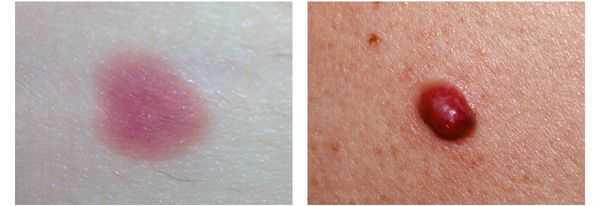
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
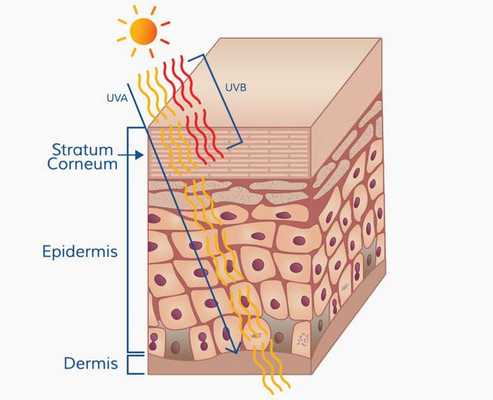
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций. [5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов , остальные 70% развиваются на неизменённой коже. [6] [7] [8]
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы. [4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
○ pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
○ pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
○ pТ2а — без изъязвления опухоли;
○ pТ2b — с изъязвлением;
○ pТ3а — без изъязвления;
○ pТ3b — с изъязвлением;
○ pТ4а — без изъязвления;
○ pТ4b — с изъязвлением.
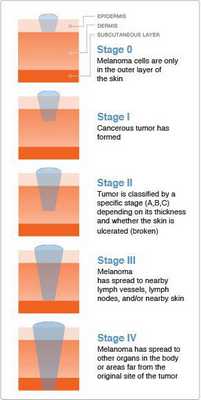
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах :
Врождённый меланоцитарный невус - симптомы и лечение
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова

Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1-3 % детей, крупные или гигантские — примерно у одного из 20-50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2-5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Нервно-кожный меланоз на МРТ головного мозга
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова — филиал ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России;
СПб ГБУЗ «Городская Мариинская больница»
- SPIN РИНЦ: 3090-4740
- Scopus AuthorID: 57215699728
- ResearcherID: V-7015-2017
- ORCID: 0000-0001-9721-3827
СПб ГБУЗ «Городская Мариинская больница»
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова — филиал ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» Минздрава России
- SPIN РИНЦ: 6402-9066
- Scopus AuthorID: 57213089279
- ORCID: 0000-0003-3573-0874
- SPIN РИНЦ: 8571-3190
- Scopus AuthorID: 52865171100
- ResearcherID: N-8406-2016
- ORCID: 0000-0001-6206-2133
Первичный диффузный меланоматоз мягкой мозговой оболочки: обзор литературы и собственное наблюдение
Журнал: Архив патологии. 2022;84(1): 27‑32
Первичные меланоцитарные опухоли центральной нервной системы (ЦНС) встречаются крайне редко и составляют лишь 1% всех меланом и 0,05% первичных опухолей головного мозга. В случае диффузно-инвазивного поражения мягких мозговых оболочек опухолью меланоцитарного происхождения (без признаков экстракраниальных метастазов) образование классифицируется как первичный диффузный менингеальный меланоматоз (ПДММ). ПДММ — крайне редкий подтип злокачественной опухоли ЦНС, с частотой встречаемости 1 случай на 20 млн человек. Несмотря на развитие методов нейровизуализации, в настоящее время морфологическое исследование остается основным и наиболее точным методом верификации меланоцитарных опухолей ЦНС. Сообщаем о летальном случае ПДММ, проявлявшегося эпилептическим синдромом, с быстропрогрессирующим течением.
Дата принятия в печать:
Первичные меланоцитарные опухоли центральной нервной системы (ЦНС) встречаются крайне редко и составляют лишь 1% всех меланом и 0,05% первичных опухолей головного мозга [1]. Эти опухоли возникают предположительно из меланоцитов мягких мозговых оболочек и являются первично-злокачественными образованиями с диффузным или солидным типом роста [2]. В классификации опухолей ЦНС 2016 г. эксперты ВОЗ выделяют 4 вида меланоцитарных опухолей мозговых оболочек: меланоцитоз, меланоматоз, меланоцитому и менингеальную меланому [2]. По определению ВОЗ, к меланоцитозу относят диффузную мультифокальную пролиферацию меланоцитов мягких мозговых оболочек, локализующуюся только в субарахноидальном пространстве. Опухолевые клетки могут распространяться в периваскулярные пространства Вирхова—Робена, однако инвазии вещества мозга не наблюдается в отличие от меланоматоза, для которого, кроме поражения субарахноидального пространства, характерна инфильтрация опухолевыми клетками ткани головного мозга [2].
Термин «меланоцитома» впервые был предложен C. Limas и F. Tio в 1972 г. [3], которые описали содержащую пигмент опухоль с гистологическими особенностями как менингиомы, так и образования меланоцитарного происхождения. Как и менингиома, меланоцитома проявляется в виде одиночного солидного образования, тесно прилежащего к твердой мозговой оболочке. Менингеальная меланома — высокозлокачественная меланоцитарная опухоль с характерными морфологическими признаками анаплазии, высокой митотической активностью, формированием некрозов.
При диффузно-инвазивном поражении мягких мозговых оболочек опухолью меланоцитарного происхождения (без признаков экстракраниальных метастазов) образование классифицируется как первичный диффузный менингеальный меланоматоз (ПДММ) [4]. ПДММ — это редкий подтип злокачественной меланомы ЦНС с частотой встречаемости 1 случай на 20 млн человек [4, 5]. Данная опухоль мягких мозговых оболочек может формировать как единичные, так и множественные сливающиеся очаги, из которых происходит распространение опухолевых клеток в вещество мозга. В медицинской литературе опубликованы данные о единичных случаях этого заболевания или сериях наблюдений, но не более 3 случаев. По данным G. Tolnai и соавт. [6], к 1966 г. по результатам аутопсий было описано 83 случая менингеального меланоматоза. Из них 17 случаев — это ПДММ у детей, у которых в отличие от взрослых он был связан с массивными кожными невусами и в отличие от других меланобластных поражений развивался до полового созревания. Кроме того, выявляются случаи амеланотического (беспигментного) меланоматоза [7, 8].
Клиническая картина при ПДММ отличается большим разнообразием: нередко встречаются менингеальная симптоматика, психические нарушения, очаговые поражения черепных и спинномозговых нервов, что сопровождается периферическими параличами и арефлексией. Характерны общемозговая симптоматика, судорожные припадки, гидроцефалия как следствие нарушения ликвороциркуляции [9].
ПДММ, а также другие первичные меланоцитарные опухоли ЦНС имеют отличительные признаки при визуализации. При проведении мультиспиральной компьютерной томографии (МСКТ) без контрастного усиления эти опухоли выглядят как сверхплотные поражения и усиливаются при внутривенном введении контрастного вещества [10]. Характерными признаками при магнитно-резонансной томографии (МРТ) являются повышенная интенсивность на T1-взвешенных изображениях и изогипоинтенсивность на T2-взвешенных изображениях в зависимости от количества меланина, содержащегося в опухоли, а также кровоизлияний [11—13].
В настоящее время морфологическое исследование остается основным и наиболее точным методом верификации меланоцитарных опухолей ЦНС [14].
Клинический случай
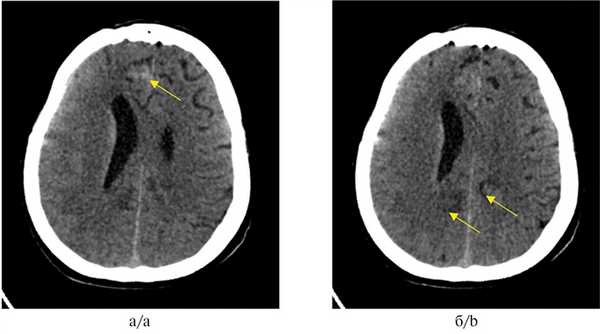
Рис. 1. МСКТ головного мозга.
а — опухолевый очаг в правой лобной доле, указан стрелкой; б — опухолевые очаги в левой и правой затылочных долях, указаны стрелками.
Во время проведения аутопсии при исследовании головного мозга в мягких мозговых оболочках обнаружены уплотненные очаги темно-коричневого цвета с нечеткими краями, частично сливающиеся между собой (рис. 2). На горизонтальном разрезе выявлена инвазия образования в кору головного мозга.
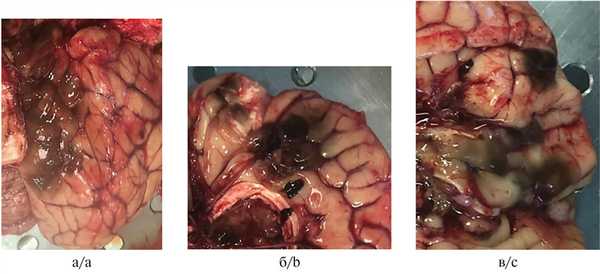
Рис. 2. Пигментные многоочаговые образования в мягких мозговых оболочках головного мозга, результаты аутопсии.
а — затылочная доля правого полушария головного мозга; б — медиальная поверхность лобной доли правого полушария головного мозга; в — базальная поверхность лобной доли левого полушария головного мозга.
При гистологическом исследовании аутопсийного материала выявлена опухоль мягких мозговых оболочек, состоящая преимущественно из округлых клеток с гиперхромными ядрами и центрально расположенным ядрышком, в цитоплазме которых выявлялись скопления большого количества гранул коричневого пигмента. Выявлены инвазия опухоли во все слои коры головного мозга (рис. 3, а, б), отмечены скопления опухолевых клеток в периваскулярных пространствах Вирхова—Робена (рис. 3, в), формирование опухолевыми клетками гнездных структур (рис. 3, г), при этом белое вещество головного мозга оставалось практически интактным. Опухолевые клетки также выявлены в зернистом слое мозжечка и сосудистых сплетениях (рис. 3, д, е). При проведении гистохимических окрасок отмечена отрицательная реакция с кислым ферроцианидом, что позволило исключить в гранулах пигмента наличие двухвалентного железа; в реакциях с 1% раствором щавелевой кислоты и 10% раствором перекиси водорода происходило обесцвечивание пигмента, что подтверждает его меланоцитарное происхождение. При проведении иммуногистохимических реакций выявлена положительная реакция с антимеланосомальным антигеном HMB45 (рис. 3, ж), а также низкая пролиферативная активность в большей части опухоли, составившая 1% по индексу пролиферативной активности Ki-67, однако обнаружены единичные «горячие» очаги с повышением пролиферативной активности до 8—10% (рис. 3, з).
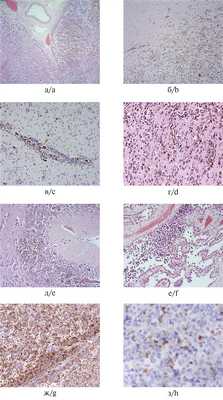
Рис. 3. Микроскопическая характеристика первичного диффузного менингеального меланоматоза.
а — большие полушария: мелкоклеточная опухоль мягких мозговых оболочек с пигментом, инвазирующая все слои коры, ×50; б — большие полушария: кора тотально выполнена опухолевыми клетками, содержащими коричневый пигмент, белое вещество интактно, ×100; в — большие полушария: скопления опухолевых клеток в периваскулярных пространствах Вирхова—Робена, ×200; г — большие полушария: гнезда опухолевых клеток, содержащих коричневый пигмент, в коре, ×200; д — мозжечок: опухолевые клетки с пигментом в зернистом слое, ×100; е — сосудистые сплетения: скопления опухолевых клеток с пигментом, ×200; ж — диффузная позитивная цитоплазматическая экспрессия HMB45 опухолевыми клетками, ×200; з — участки опухоли с повышенной пролиферативной активностью, ядерный индекс мечения Ki-67 8—10%, ×400; а — е — окраска гематоксилином и эозином, ж, з — иммуногистохимическая реакция.
Пигментных образований на коже, слизистых оболочках, в сетчатке глаз выявлено не было. Таким образом, учитывая отсутствие пигментных новообразований других локализаций, множественность поражения мягких мозговых оболочек и инвазию в вещество головного мозга, результаты гистохимических и иммуногистохимических реакций, можно утверждать, что у пациентки ПДММ.
Меланоциты обычно локализуются в коже, радужной оболочке глаза, цилиарном теле, сосудистой оболочке глаза, сетчатке, мозговом веществе надпочечников, а в ЦНС — в мягкой мозговой оболочке и substantia nigra [15]. Вероятнее всего, данные меланоциты по особенностям эмбрионального развития более сходны с таковыми увеального тракта, чем с меланоцитами в эпителии (например, эпидермисе и слизистой оболочке) [16]. В ЦНС меланоциты преимущественно локализуются на основании головного мозга, вокруг вентрального продолговатого мозга и вдоль верхнего шейного отдела спинного мозга. Меланоцитарные новообразования, связанные с нейрокожным меланозом, вероятно, происходят из клеток-предшественников меланоцитов, которые достигают ЦНС после приобретения соматических мутаций, в основном NRAS [17]. В связи с малочисленными наблюдениями специфических мутаций в меланоцитарных опухолях ЦНС в настоящее время не описано. Некоторые авторы отмечают, что ПДММ может быть связан с нейрокожными синдромами, такими как синдром нейрокожного меланоза, синдром Стерджа—Вебера и нейрофиброматоз I типа [18].
В редких случаях менингеальные меланоциты могут претерпевать злокачественную трансформацию в менингеальный меланоцитоз и меланоматоз и диффузно распространяться по мозговым оболочкам [19]. По мнению R. Hayward и соавт. [20], опухоль можно считать первичной злокачественной меланомой ЦНС, если наблюдается один или несколько из следующих факторов: единичное внутричерепное поражение, поражение с интрамедуллярным или лептоменингеальным поражением, поражение гипофиза или эпифиза, поражение с гидроцефалией и/или без злокачественной меланомы вне ЦНС.
Опубликованные клинические исследования лечения первичных злокачественных меланоцитарных опухолей ЦНС отсутствуют [21, 22]. По данным G. Makin и соавт. [23], прогноз при ПДММ крайне неблагоприятный, поскольку опухоль нечувствительна к химио- или лучевой терапии, и большинство пациентов умирают в течение 1 мес — 2 лет после дебюта заболевания, а средняя продолжительность жизни составляет 7 мес. N. Rochet и соавт. [24] сообщили о 3 пациентах с метастатической злокачественной меланомой ЦНС, получавших вемурафениб. Ни одно из внутричерепных поражений не отреагировало на терапию, но при этом в экстракраниальных очагах отмечена положительная динамика. Авторы предположили, что транспортные белки, в частности P-гликопротеин, могут предотвращать распространение вемурафениба в головном мозге. Причем также посчитали, что факторы, которые изменяют функцию гематоэнцефалического барьера (ГЭБ), такие как гипоксические или ишемические инсульты, воспаление, которое вызывает повышение эндотелиальной регуляции поверхностных молекул адгезии, и нарушение барьерной функции ГЭБ самой опухолью, могут изменять условия проникновения и снижать проницаемость препарата через ГЭБ [24]. Большинство публикаций посвящено лечению метастатических злокачественных меланом ЦНС, и только единичные — первичным злокачественным меланомам ЦНС. По данным литературы, только в одной публикации M. Troya-Castilla и соавт. [22] добились стабилизации состояния пациента без прогрессирования опухолевого процесса в течение 18 мес после лечения комбинацией дабрафениба (ингибитор BRAF) и траметиниба (ингибитор MEK).
Заключение
Представленный случай демонстрирует редчайшее первичное диффузное меланоцитарное новообразование ЦНС, проявлявшееся эпилептическим синдромом с быстропрогрессирующим течением. Несмотря на описанные неблагоприятные исходы при данном заболевании, выполнение стереотаксической биопсии образования, подтверждение его меланоцитарной природы и исследование генетического профиля (мутация BRAF) создают предпосылки для более благоприятного прогноза у данной категории пациентов.
Читайте также:
