Оценка функционального состояния плода. Показатели состояния плода
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Кардиотокография (КТГ) представляет собой метод одновременной регистрации сердечного ритма плода, а также тонуса матки. Это исследование благодаря высокой информативности, простоте выполнения и безопасности выполняется всем беременным.
Кратко о физиологии работы сердца плода
Сердце - один из самых первых органов, который закладывается в организме эмбриона.
Уже на 5 неделе беременности можно зарегистрировать первые сердечные сокращения. Это происходит по одной простой причине: в ткани сердца есть клетки, которые могут самостоятельно генерировать импульс и вызывать мышечные сокращения. Их называют водителями ритма, или пейсмекерами. А это значит, что работа сердца плода на ранних сроках беременности совершенно не подчиняется нервной системе.
Только к 18 неделе гестации к сердцу поступают сигналы от блуждающего нерва, его волокна является частью парасимпатической нервной системы. Благодаря влиянию блуждающего нерва происходит замедление сердечного ритма.

этапы развития сердца плода
А к 27 неделе окончательно формируется и симпатическая иннервация сердца, которая приводит к ускорению сердечных сокращений. Влияние симпатической и парасимпатической нервной системы на сердце представляет собой слаженную работу двух антагонистов, сигналы которых противоположны.
Таким образом, после 28 недели беременности сердечный ритм представляет собой сложную систему, которая подчиняется определенным правилам и воздействиям. Так например, в результате двигательной активности малыша преобладают сигналы от симпатического отдела нервной системы, а это значит, что сердечный ритм ускоряется. И наоборот, во время сна малыша доминируют сигналы от блуждающего нерва, что приводит к замедлению ритма сердца. Благодаря этим процессам формируется принцип “единства противоположностей”, который и лежит в основе миокардиального рефлекса. Суть этого явления заключается в том, что работа сердца плода в третьем триместре беременности зависит от двигательной активности малыша, а также ритма сон-бодрствование. Поэтому для адекватной оценки ритма сердца необходимо учитывать эти факторы.
Именно благодаря особенностям иннервации сердца становится понятно, почему кардиотокография становится максимально информативной именно в третьем триместре беременности, когда работа сердца подчиняется определенным правилам и закономерностям.
Как устроен кардиотокограф и что он показывает?
Данный прибор имеет следующие датчики:
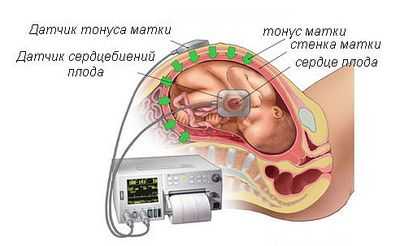
- Ультразвуковой, который улавливает движения клапанов сердца плода (кардиограмма);
- Тензометрический, определяющий тонус матки (токограмма);
- Кроме того, современные кардиомониторы оснащены пультом с кнопкой, которую нужно нажимать в момент шевеления плода. Это позволяет оценить характер движений малыша (актограмма).
Информация от этих датчиков поступает в кардиомонитор, где она обрабатывается и отображается на электронном табло в цифровом эквиваленте, а также регистрируется записывающим устройством на термобумаге. Скорость лентопротяжного механизма отличается на разных типах фетальных кардиомониторов. Однако, в среднем, она составляет от 10 до 30 мм в мин. Важно помнить, что для каждого кардиотокографа существуют специальная термобумага.
пример ленты КТГ: вверху - сердцебиение плода, внизу - значения тонуса матки
Как делают кардиотокографию?

Для того, чтобы данное исследование было информативным, необходимо придерживаться следующих правил:
- Запись КТГ проводится не менее 40 минут. Именно в течение этого времени можно проследить определенные закономерности изменения ритма.
- Беременная женщина должна во время исследования находиться в положении лежа на боку. Если во время регистрации КТГ беременная будет лежать на спине, то могут быть получены недостоверные результаты, что связано с развитием так называемого синдрома нижней полой вены. Это состояние развивается в результате давления беременной матки на брюшной отдел аорты и нижнюю полую вену, в результате чего может начаться нарушение маточно-плацентарного кровотока. Таким образом, при получении признаков гипоксии на КТГ, выполненной в положении беременной лежа на спине, необходимо переделать исследование.
- Датчик, регистрирующий сердцебиение плода, необходимо устанавливать в проекции спинки плода. Таким образом, место фиксации датчика зависит от положения плода в утробе матери. Так например, при головном предлежании малыша датчик нужно установить ниже пупка, при тазовом - выше пупка, при поперечном или косом - на уровне пупочного кольца.
- На датчик нужно нанести специальный гель, улучшающий проведение ультразвуковой волны.
- Второй датчик (тензометрический) нужно установить в области дна матки. Важно знать, что на него не нужно наносить гель.
- Во время исследования женщине необходимо дать пульт с кнопкой, которую нужно нажимать при шевелении плода. Это позволяет врачу сопоставить изменения ритма с двигательной активностью малыша.
Показатели кардиотокограммы
Наибольшей информативностью обладают следующие показатели:
- Базальный ритм - это основной ритм, который преобладает на КТГ, его оценить можно только после 30-40 минутной записи. Простыми словами, это некая средняя величина, отражающая ту частоту сердцебиения, которая характерна для плода в период покоя.
- Вариабельность - это показатель, который отражает кратковременные изменения сердцебиения от базального ритма. Иначе говоря, это разница между базальной частотой и скачками ритма.
- Акцелерация - это ускорение ритма более чем на 15 ударов в минуту, которое длится по времени более 10 секунд.
- Децелерация - замедление ритма более 15 уд. в мин. продолжительностью более 10 секунд. Децелерации в свою очередь разделяются по выраженности на:
- dip 1 - длятся до 30 секунд, после чего сердцебиение малыша восстанавливается.
- dip 2 - длятся до 1 минуты, при этом характеризуются высокой амплитудой (до 30-60 уд в мин).
- dip 3 - длительные, более 1 минуты, с высокой амплитудой. Считаются самыми опасными и свидетельствуют о выраженной гипоксии плода.
Какой тип КТГ во время беременности считается нормальным?
- Базальный ритм от 120 до 160 уд/мин.
- Присутствуют 5 и более акцелераций в течении 40-60 мин записи КТГ.
- Вариабельность ритма находится в диапазоне от 5 до 25 уд. в мин.
- Нет ни одной децелерации.
Однако, столь идеальный вариант КТГ встречается нечасто, а поэтому допускаются в качестве вариантов нормы следующие показатели:
- Нижняя граница базального ритма 110 в мин.
- Присутствуют кратковременные единичные децелерации, длящиеся не более 10 секунд и небольшие по амплитуде (до 20 уд.), после которых ритм полностью восстанавливается.
Когда КТГ при беременности считается патологической?
Существует несколько патологических вариантов КТГ:
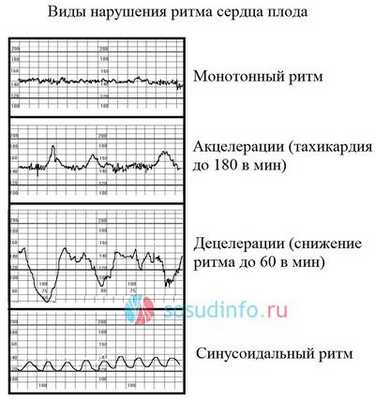
- Немая КТГ плода характеризуется отсутствием ускорений или замедлений ритма, при этом базальный ритм может находиться в нормальном диапазоне. Иногда такую кардиотокограмму называют монотонной, графическое изображение сердцебиения похоже на прямую линию.
- Синусоидальная КТГ имеет характерный вид синусоиды. При этом амплитуда небольшая, равна 6-10 уд. в мин. Этот тип КТГ является весьма неблагоприятным и свидетельствует о выраженной гипоксии плода. В редких случаях такой вид КТГ может появиться при приеме беременной наркотических или психотропных препаратов.
- Лямбда-ритм - это чередование акцелераций и децелераций сразу после них. В 95% случаев данный вид КТГ является результатов сдавления (компрессии) пуповины.
Кроме того, есть немало видов КТГ, которые считаются условно патологическими. Для них характерны следующие признаки:
- Наличие децелераций после акцелераций;
- Сниженная двигательная активность плода;
- Недостаточная амплитуда и вариабельность ритма.
Такие признаки могут появиться при:
- Обвитие пуповины;
- Наличии узла пуповины;
- Нарушении плацентарного кровотока;
- Гипоксии плода;
- Пороках сердца малыша;
- Наличии у матери заболеваний. Так например, при гипертиреозе беременной гормоны щитовидной железы могут проникать через плацентарный барьер и вызывать нарушения ритма у плода;
- Анемии малыша (например, при гемолитической болезни, связанной с иммунологической несовместимостью крови матери и плода);
- Воспалении плодных оболочек (амнионит);
- Приеме определенных лекарственных препаратов. Например, широко используемый в акушерстве “Гинипрал” может вызвать учащение ритма малыша.
Что делать, если показатели КТГ являются пограничными между нормой и патологией?
При регистрации КТГ и получении сомнительного результата необходимо:
- Провести дополнительные методы исследования (УЗИ, исследование скорости кровотока в маточно-плацентарной системе, определение биофизического профиля).
- Через 12 часов провести повторное исследование КТГ.
- Исключить прием препаратов, которые могут влиять на сердечный ритм малыша.
- Провести КТГ с функциональными пробами:
- Нестрессовый тест - заключается в изучении сердечного ритма в ответ на движения плода. В норме после шевелений малыша ритм должен ускориться. Отсутствие акцелераций после движений является неблагоприятным фактором.
- Стрессовый тест - характеризуется изменением сердечного ритма после введения 0,01 ЕД окситоцина. В норме после поступления данного препарата в организм беременной женщины происходит ускорение ритма плода, нет децелераций, при этом базальный ритм находится в допустимых пределах. Это свидетельствует о высоких компенсаторных возможностях плода. Однако, если после введения окситоцина у плода не наблюдается акцелераций, а наоборот, сокращения сердца замедляются, то это свидетельствует о внутриутробной гипоксии малыша.
- Маммарный тест - является аналогом стрессового, но вместо введения окситоцина, беременную просят массировать в течение 2 минут соски. В результате этого в организме выделяется собственный окситоцин. Результаты оцениваются также, как при стрессовом тесте.
- Тест с физической нагрузкой - беременную просят подняться по лестнице 2 этажа, сразу после этого выполняется запись КТГ. В норме сердцебиение плода должно увеличиться.
- Проба с задержкой дыхания - во время записи кардиотокограммы беременную просят задерживать дыхание на вдохе, при этом частота сердцебиения малыша должна снизиться. Затем необходимо задержать дыхание на выдохе, после чего ритм плода должен ускориться.
Как проводится оценка КТГ в баллах?
Для того, чтобы интерпретация результатов КТГ не была субъективной, разработана удобная система оценки данного вида исследования. В основе лежит изучение каждого показателя КТГ и присвоение ему определенных баллов.
Для удобства понимания этой системы все характеристики КТГ сведены в таблицу:
- КТГ считается хорошей, если набрала 9-12 баллов;
- Набор от 6-8 баллов свидетельствует о признаках гипоксии, в таких ситуациях требуются ежедневный контроль и лечение.
- Менее 5 баллов крайне неблагоприятно.
Важно! Выраженные патологические изменения на КТГ могут свидетельствовать о терминальном состоянии плода. Безусловно, в подобных ситуациях никаких функциональных тестов проводить категорически нельзя. В этих случаях может потребоваться экстренное родоразрешение, так как промедление очень опасно.
КТГ во время родов
Исследование сердечного ритма необходимо как в первом (открытие шейки матки), так и во втором (потужном) периоде родов. Это нужно для того, чтобы не допустить острую внутриутробную гипоксию, которая угрожает жизни плода и является показанием к экстренному кесареву сечению.
Именно по этой причине запись КТГ необходимо начинать уже при первых признаках родовой деятельности. При нормально протекающих родах достаточно регистрировать КТГ через каждый час.
Также показано данное исследование:
- После излития околоплодных вод;
- При проведении эпидуральной анестезии в родах (после введения анестетика).
Постоянная запись КТГ необходима при таких состояниях, как:
пример индикации при многоплодной беременности
Кровянистые выделения из половых путей;
Однако, следует помнить, что КТГ во время беременности и родов - не одно и то же. Поэтому к интерпретации результатов нужно подходить по-разному. Вполне закономерен вопрос: почему так происходит?
Дело в том, что во время схватки сокращаются мышечные волокна матки, а это значит, что происходит и спазм сосудов, расположенных в толще миометрия. В результате чего ухудшается маточно-плацентарный кровоток и развивается умеренная гипоксия плода. В этот период сердцебиение ребенка может замедлиться или, наоборот, быть чрезмерно быстрым. По этой причине расхожая фраза о том, что “роды для ребенка - это стресс” вполне имеет под собой конструктивное объяснение. Однако, после схватки плацентарный кровоток восстанавливается, и сердцебиение нормализуется. В связи с этим разработаны четкие критерии по оценке КТГ во время родов.
Нормальные показатели родовой кардиотокограммы характеризуются:
- Ритм сердца расположен в диапазоне от 110 до 160 ударов в минуту.
- Наличие как минимум двух эпизодов ускорения ритма (акцелераций) длительностью более 15 сек за период регистрации КТГ.
- Наличие вариабельности ритма от 5 до 25 ударов мин.
- После открытия шейки матки более, чем на 4-5 см допускаются ранние децелерации длительностью не более 30 сек.
КТГ считается сомнительной, если присутствуют следующие признаки:
- Ритм находится в диапазоне от 100 до 110, либо от 160 до 170 ударов в мин.
- В течение часа нет ни одного эпизода ускорения сердечного ритма.
- Низкая вариабельность (менее 5 уд. в мин.).
- Присутствуют замедления ритма, которые длятся от 30 до 60 сек.
Патологическая КТГ характеризуется:
- Слишком медленным (менее 100 в мин), либо слишком быстрым (более 170 уд. в минуту) ритмом.
- Длительные эпизоды децелерации, протяженностью более 1 минуты.
- Отсутствие вариабельности, иначе говоря, монотонный ритм.
- Так называемый синусоидальный характер КТГ, когда график сердцебиения напоминает синусоиду.
Как влияет КТГ на врачебную тактику?
К результатам исследования необходимо относиться со всей серьезностью. Врач, который оценивает КТГ, несет большую ответственность. Именно по этой причине каждая пленка с регистрацией сердечной деятельностью должна быть оценена ответственным врачом, заверена его подписью с указанием времени исследования и приклеена в историю родов.
Нормальная кардиотокограмма - это признак правильного и бережного ведения родов.
При получении сомнительной КТГ у врача есть не более 40 минут для коррекции родовой деятельности. На данном этапе необходимо устранить все факторы риска, приводящие к гипоксии:
- Прекратить введение “окситоцина” и препаратов на основе простагландинов;
- Объяснить женщине, как правильно дышать во время схваток;
- Определить положение плода и исключить сдавление пуповины;
- Выполнить УЗИ с целью исключения начавшейся отслойки плаценты;
- Вводить препараты, улучшающие реологические свойства крови.
Плохое КТГ является весомой причиной изменить тактику родоразрешения в пользу экстренного кесарева сечения, либо устранить причины острой гипоксии. Игнорирование патологической КТГ абсолютно недопустимо, потому как это может стать причиной гибели плода.
Иначе говоря, КТГ - это серьезный инструмент в руках акушера.
Выводы
Кардиотокография по праву является одним из наиболее широко используемых исследований в акушерстве. Однако, как и любая другая методика, она эффективна только при правильном ее применении (в соответствии со всеми нормами), а также при грамотной расшифровке полученных результатов.
К сожалению, до сих пор существуют споры и разночтения некоторых сложных и сомнительных случаев. По этой причине не стоит забывать, что существуют также и дополнительные методы исследования, которые могут либо подтвердить, либо опровергнуть возможные опасения.
Кроме того, результаты КТГ сохраняют свою актуальность и информативность не более 1 недели, а это значит, что залогом благоприятного течения беременности является регулярное наблюдение за состоянием плода.
Оценка плода
Категории МКБ: Дородовое обследование с целью выявления патологии у плода[антенатальный скрининг] (Z36), Наблюдение за течением беременности у женщины, подвергающейся высокому риску (Z35), Наблюдение за течением нормальной беременности (Z34)
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПВХ «Республиканский центр развития здравоохранения»
Министерства здравоохранения
и социального развития
от «10» декабря 2015 года
Протокол №19
Название протокола: Оценка плода
Оценка плода - оценка состояния плода во время беременности и в родах [1.2].
Код протокола:
Код(ы) МКБ-10:
Z34 наблюдение за течением нормальной беременности
Z34.0 наблюдение за течением нормальной первой беременности
Z34.8 наблюдение за течением другой нормальной беременности
Z34.9 наблюдение за течением нормальной беременности неуточненной
Z35наблюдение за течением беременности, подверженной высокому риску
Z35.0 наблюдение за течением беременности у женщины с бесплодием в анамнезе
Z35.1 наблюдение за течением беременности у женщины с абортивными выкидышами в анамнезе
Z35.2наблюдение за течением беременности у женщины с другим отягощенным анамнезом, касающимся деторождения или акушерских проблем
Z35.3 наблюдение за течением беременности у женщины с недостаточной предродовой помощью в анамнезе
Z35.4 наблюдение за течением беременности у многорожавшей женщины
Z35.5 наблюдение за старой первородящей
Z35.6 наблюдение за очень юной первородящей
Z35.7 наблюдение за беременностью у женщины, подверженной высокому риску вследствие социальных проблем
Z35.8 наблюдение за течением беременности у женщины, подверженной другому высокому риску
Z35.9 наблюдение за течением беременности, подверженной высокому риску неуточненного характера
Z36дородовое обследование с целью выявления патологии у плода (антенатальный скрининг)
Z36.0 антенатальный скрининг для выявления хромосомных аномалий
Z36.1 антенатальный скрининг для выявления повышенного уровня альфафетопротеина в амниотической жидкости
Z36.2 другой вид антенатального скрининга, основанный на амниоцентезе
Z36.3 антенатальный скрининг с помощью УЗИ или других физических методов для выявления аномалий развития
Z36.4 антенатальный скрининг с помощью ультразвука или других физических методов для выявления задержки роста плода
Z36.5антенатальный скрининг для выявления изоиммунизации
Z36.8 другой вид антенатального скрининга
Z36.9 неуточнѐнный
Сокращения, используемые в протоколе:
АП - артерия пуповины
БПП - биофизический профиль плода
ВДМ - высота стояния дна матки
ДГ - Допплерография
ЗВРП - задержка внутриутробного развития плода
ИАЖ - индекс амниотической жидкости
ИР - индекс резистентности
КТГ - Кардиотокография
МБПП - Модифицированный биофизический профиль плода
МА - маточные артерии
МГВП - маловесный к гестационному возрасту плод
НСТ - нестрессовый тест
ОЖ - окружность живота
ПИ - пульсационный индекс
ПС - перинатальна смертность
ПСС - пиковая систолическая скорость кровотока
СДО - систоло-диастолическое отношение
СМА - среднемозговая артерия плода
УЗИ - ультразвуковое исследование
ЧСС - частота сердечных сокращений
Дата разработки протокола: 2013 год (пересмотрен 2015 г.).
Категория пациентов: беременные женщины с физиологической и осложненной беременностью
Пользователи протокола: врач общей практики, акушер-гинекологи, акушерки.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез:
Жалобы:
· изменение характера шевеления плода.
Физикальное обследование:
общий осмотр:
· аускультация сердечного ритма плода - наличие/отсутствие сердечного ритма плода (смотрите приложение 2);
· измерение окружности живота и высоты стояния дна матки - отклонения от нормативных показателей гравидограммы (высота стояния дна матки не соответствует гестационному сроку) (смотрите приложение 1).
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· сбор жалоб (характер шевеления плода), анамнеза заболевания и жизни;
· физикальное обследование (измерение окружности живота и высоты стояния дна матки);
· аускультация сердечного ритма плода;
· подсчет шевеления плода;
· кардиотокография плода - при подозрении на ухудшение состояния плода (УД - IIA);
· определение биофизического профиля плода - при подозрении на плацентарную патологию;
· допплерометрическое исследование маточно-плацентарно-плодового кровотока - для оценки плацентарного кровообращения плода у беременных женщин с подозрением на плацентарную патологию, на подозреваемую задержку развития (I-A).
· динамическая ультразвуковая биометрия плода - при подозрении на задержку развития внутриутробного плода.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· ЭКГ плода - при подозрительном или патологическом КТГ;
· определения величины рН и кислотно-щелочного состава крови/лактатов из кожи головки плода (в родах) - при подозрительном или патологическом КТГ;
· газы пуповинной крови (после родов) - при асфиксии плода.
Инструментальные исследования:
Динамическая ультразвуковая биометрия плода - для подтверждения/исключения внутриутробной задержки развития плода;
Кардиотокография плода - для определения состояния внутриутробного плода;
Определение биофизического профиля плода:
Индекс амниотической жидкости:
· · >20 см - многоводие.
Максимальная глубина вертикального кармана:
· 2-8 см - норма;
· 1-2 см - пограничный;
· · 8 см - многоводие.
Полный протокол БПП смотрите приложение 3.
Допплерометрическое исследование плодово-плацентарного кровотока, гемодинамики плода - нарушения плодово-плацентарного кровотока (кровоток не нарушен, снижен диастолический компонент кровотока, нулевой диастолический кровоток, реверсный кровоток);
Пульсоксиметрия плода - определение кислородной насыщенности крови. Выявляет снижение сатурации кислорода;
ЭКГ плода - непрямая запись электрической активности миокарда плода. Выявляет нарушения сердечной деятельности плода.
Показания для консультации узких специалистов: в соответствии с конкретной клинической ситуацией.
Лабораторная диагностика
Лабораторные исследования:
Определения величины рН и кислотно-щелочного состава крови/лактатов из кожи головки плода (в родах): смотрите таблицу - 3
Недостатки метода определения величины рН и кислотно-щелочного состава крови/лактатов из кожи головки плода:
· кровотечение у плода и риск передачи инфекции (ВИЧ) вследствие контакта крови плода с кровью матери и влагалищным отделяемым.
Противопоказания к забору крови кожи головы:
· отягощенная наследственность по гемофилии;
· лицевое предлежание плода;
· присутствие материнской инфекции (ВИЧ, вирусы гепатита, простой герпес, подозреваемый внутриутробный сепсис).
При возможностях медицинской организации забор крови кожи головы для оценки состояния кислотно-основного состояния у женщин с "подозрительной/патологической" кардиограммой плода при сроке беременности > 34 недели рекомендуется проводить забор крови кожи головы плода/если цифровая стимуляция кожи головы плода не приводит к повышенному уровню сердечных сокращений плода (УД -IIIC)
Таблица - 2. Нормальные значения рН пуповинной крови и газов крови у доношенных новорожденных (данные от младенцев не отобранных пациентов с естественными родами)
| Значение | Среднее (+/- 1 СО) (n=3522) | Диапазон |
| Артериальная кровь | ||
| рН | 7.27 (0.069) | 7.2-7.34 |
| рСО2 (мм Hg) | 50.3 (11.1) | |
| HCO3 (meq/L) | 22.0 (3.6) | 18.4-25.6 |
| Избыток основного обмена (meq/L) | -2.7 (2.8) | -5.5-0.1 |
| Венозная кровь | ||
| рН | 7.34 (0.063) | 7.28-7.40 |
| рСО2 (мм Hg) | 40.7 (7.9) | 32.8-48.6 |
| HCO3 (meq/L) | 21.4 (2.5) | 18.9-23.9 |
| Избыток основного обмена (meq/L) | -2.4 (2) | -4.4-0.4 |
| Результат пробы крови плода (рН)* | Последующее действие |
| ≥7.25 | Взятие пробы надо повторить если аномальная ЧСС сохраняется |
| 7.21-7.24 | Повторить пробу в течение 30 минут или рассмотреть роды если сильное снижение с последней пробы. |
| ≤7.20 | Показаны роды |
| *все оценки рН кожи головы должны интерпретироваться с учетом первоначального измерения рН, уровня прогресса в родах, и клинических характеристик матери и ребенка | |
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица - 1. Дифференциальная диагностика ЗВУР и МГВП
| Критерии | ЗВУР | МГВП |
| УЗИ биометрия | Масса плода ниже 10-й процентили | Масса плода ниже 10-й процентили (ниже 7-ой процентили корелирует с повышенной неонатальной заболеваемотью и смертностью) |
| УЗИ биометрия в динамике | Нет роста плода/рост плода ниже 5-ой процентили | Отмечается динамический прирост массы плода |
| ИАЖ | Маловодие | Чаще норма |
| Нарушение плодово-плацентарного кровотока | Имеется | В пределах физиологической нормы |
| Исход | Корелирует с высокой перинатальной заболеваемостью и смертностью. Часто необходимость досрочного родоразрешенеия | Благоприятный, родоразрешение в доношенном сроке. |
Лечение
Цель протокола: снижение перинатальной заболеваемости и смертности путем своевременного выявления нарушений состояния внутриутробного плода и определения оптимальной тактики ведения беременности и сроков родоразрешения.
Тактика лечения:
Оценка состояния плода в антенатальном периоде;
· здоровые беременные женщины должны быть информированы о значении движений плода в третьем триместре беременности и должны выполнять подсчет шевелений плода, если они ощущают уменьшение движений плода (УД -IB);
· беременные женщины, которые отмечают уменьшение шевелений плода (менее 6-ти за 2 часа) должны срочно дообследоваться в течении от 1 - 12 часов (УД - IIIB);
· при нормальном результате нестрессового теста и отсутствии факторов риска, беременная женщина должна продолжать ежедневный подсчет движений плода (УД - IIIB);
· при нормальном результате нестрессового теста и наличии факторов риска провести оценку биофизического профиля и допплерометрию плодово-плацентарного кровотока в течение 24 часов. При нормальном показателях, продолжить ежедневный подсчет движений плода (УД - IIIB);
· при патологическом нестрессовом тесте: дальнейшее тестирование (биофизический профиль, доплерометрия плодово-плацентарного кровотока) должен быть выполнен как можно скорее. (УД IIIB) При отсуствии условий на ПМСП, обследование в стационаре (смотрите алгоритм 1)
Показания для расширенного мониторинга состояния плода:
· ухудшение шевеления плода, отмеченные беременной;
· отклонение параметров гравидограммы (подозрение на ЗВРП);
· преэклампсия;
· сахарный диабет;
· субкомпенсация или декомпенсация хронических заболеваний матери;
· антенатальное кровотечение;
· многоплодие;
· подозрение на патологию амниона (маловодие или многоводие);
· срок беременности 41 неделя и более (признаки перенашивания).
Интранатальная оценка состояния внутриутробного плода:
Во время активных родов:
· постоянная поддержка акушерки («два пациента» - одна акушерка). (УД - IA)
· мониторинг состояния внутриутробного плода, периодическая аускультация сердечного ритма плода.
Интенсивное наблюдение плода периодической аускультацией или электронным мониторингом плода требует постоянного присутствия сестринского и акушерского персонала.
Периодическая аускультация при родах:
· периодическая аускультация является рекомендуемым методом наблюдения плода во время родов у здоровых женщин без факторов риска неблагоприятного перинатального исхода;
· ЧСС плода подсчитывается в течение 60 секунд. Нормальная частота сердечных сокращений плода составляет 110 до 160 ударов в минуту;
Рекомендуемая частота аускультации:
· Q15-30 мин. - в латентную фазу
· Q5-15 мин. - в активную фазу
· В активную фазу второго периода - после каждой потуги не реже чем каждые 5 мин.
Путем аускультации определяются базовое значение ЧСС, ритм (ровный, неровный), аритмии (быстрая, медленная, или неровная), ускорение или снижение ЧСС от базовое ритма. Для принятия клинических решений с нормальными и аномальными результатами аускультации смотреть алгоритм 2.
Таблица - 3 Тактика при патологических данных аускультации
КТГ плода рекомендуется проводить роженицам
Показания к непрерывному электронному мониторингу плода:
Показания со стороны матери:
· роды с рубцом на матке (предшествующее кесарево сечение, консервативная миомэктомия и др.);
· преэклампсия;
· переношенная беременность (> 41 недель);
· индуцированные роды;
· длительный безводный период (> 48 часов);
· гестационный сахарный диабет, сахарный диабет;
· резус-конфликтная беременность;
· другие медицинские показания связанные с соматическими заболеваниями матери.
Показания со стороны плода:
· отклонение от нормального ритма сердцебиения плода при аускультации акушерским стетоскопом
· задержка развития плода;
· преждевременные роды (недоношенность);
· маловодие, многоводие;
· нарушение плодово-маточно-плацентарного кровотока по данным допплерографии
· сомнительная или патологическая кардиотокограмма в антенатальном периоде
· многоплодие;
· наличие околоплодных вод окрашенных меконием;
· тазовоепредлежание плода.
Состояния, связанные с течением родов:
· стимуляция родовой деятельности окситоцином;
· эпидуральная анестезия;
· вагинальное кровотечение во время родов;
· гипертермия матери (38 и выше);
· появление мекония в водах в процессе родов.
· При определенном нормальном результате КТГ, можно прервать электронный мониторинг плода до 30 минут с целью возможности передвигаться, принятия ванных процедур, или изменения позы, при условии, что (1) состояние матери и плода стабильное и (2). (III-B)
Классификационная система кривой интранатального КТГ использует термины "нормальная", " подозрительная " и "патологическая " (смотрите приложение 4, таблицу 4).
В зависимости от других клинических факторов, пониженный, нулевой или реверсный конечно-диастолический кровоток пупочной артерии является показанием для повышенного наблюдения за плодом или родами.
Шаги в систематическом толковании КТГ следующие:
· оценить качество получения сигнала;
· определить скорость бумаги и диапазон графика;
· определить, является ли способ записи внешний или внутренний;
· оценить базовое значение частоты сердечных сокращений плода;
· оценить вариабельность базового значения;
· оценить учащения сердечного ритма плода (акцелерации);
· оценить периодические или эпизодические децелерации;
· оценить картину родовой деятельности (характер сокращения, степень раскрытия шейки матки).
Пульсоксиметрия плода - новая технология, позволяющая непрерывно мониторить кислородное насыщение плода.
Не рекомендуется для рутинного использования в настоящее время. В группе риска является эффективным и более точным методом диагностики состояния внутриутробного плода.
Анализ кривой ST ЭКГ плода
Использование анализа кривой ST для интранатальной оценки аномального плода не рекомендуется для рутинного использования в настоящее время. (УД - IA) Так же является эффективным и более точным методом диагностики состояния внутриутробного плода чем КТГ.
Интранатальное тестирование лактата кожи головы плода
Интранатальное тестирование лактата кожи головы плода не рекомендуется для рутинного использования в настояшее время. (УД - IIIC).
Медикаментозное лечение: нет
Немедикаментозное лечение: нет
Другие виды лечения: нет
Хирургическое вмешательство: нет
Индикаторы эффективности лечения
· количество новорожденных с оценкой по шкале Апгар ниже 3-4 баллов на 5 мин;
· удельный вес асфиксий в структуре неонатальной заболеваемости и смертности.
Что показывает КТГ (кардиотокография) плода при беременности
Контролировать состояние ребёнка в утробе матери, следить за его нормальным развитием помогает кардиотокография плода (КТГ, KTG). Исследование входит в комплекс обязательных процедур (УЗИ и допплерометрия), благодаря которому можно определить патологические процессы на ранних стадиях развития (гипоксия, отклонения в сердечной деятельности).

Кардиотокография плода - что это такое
КТГ плода представляет собой наиболее точное исследование, которое позволяет дать комплексную оценку состоянию будущего ребёнка:
- оценить сердечную деятельность и сердечный ритм;
- определить двигательную активность малыша;
- изучить частоту сокращений матки и оценить реакцию ребёнка на подобные движения детородного органа.
Суть кардиотокографии заключается в том, что к животу матери крепятся 2 датчика, каждый из которых выполняет свою функцию:
- один электрод считывает сердцебиение плода (крепится в том месте, где ритм прослушивается лучше всего);
- другой датчик регистрирует маточные сокращения (располагается внизу живота - дно матки).
В процессе обследования информация передаётся в специальный аппарат, который формирует график значений. Полученные показатели сравниваются с нормальными параметрами, на основе чего делается расшифровка и заключение.
Как выглядят датчики вместе с считывающим устройством показано на фото. Здесь же указан коэффициент технической готовности оборудования.
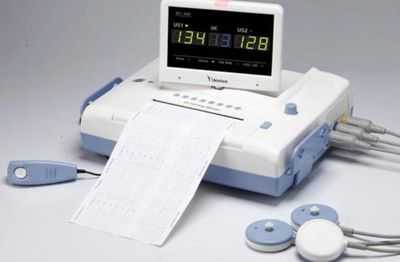
Что показывает КТГ при беременности
Используя метод KTG, специалистам удаётся выявить возможные патологические отклонения или опровергнуть их наличие.
Исследование способно определить развитие таких опасных состояний при беременности, как:
- нехватка кислорода у плода (гипоксия);
- развитие инфекционных процессов внутриутробного характера;
- недостаток или избыток количества околоплодных вод;
- аномальные процессы в сердечной деятельности малыша;
- функциональные нарушения в плаценте (плацентарная недостаточность);
- ускоренное созревание плаценты, что грозит преждевременными родами.
С какой недели делают КТГ
Мониторить сердечный ритм плода с помощью кардиотокографии можно на сроке 28 недель. В это время сокращения уже чётко прослеживаются, но ещё нельзя оценить деятельность сердечно-сосудистой системы в целом. Чтобы получить полную картину состояния плода, КТГ рекомендуется делать с 30 недели.
Начиная с последнего триместра, уже можно изучить не только уровень сокращений жизненно важного органа, но и исследовать ряд показателей:
- реакцию ребёнка на частоту сокращений матки;
- характер биения сердца в моменты движения самого плода;
- цикл активности и состояние сна или покоя малыша.
КТГ могут назначить раньше 30 недель в том случае, когда есть подозрения на негативные отклонения в нормальном вышивании плода. В зависимости от выявленных патологий процедуру могут делать с частотой от 2 раз в месяц до 1 раза в 5 дней. Если беременность протекает нормально, достаточно 2-3 процедуры за весь третий триместр.
Подготовка беременных к кардиотокографии
Исследование плода с помощью КТГ проводится в период бодрствования малыша в утробе матери. Поэтому важно перед процедурой убедиться, что ребёнок не спит, иначе показатели будут искажены. Чтобы обследование прошло хорошо и дало достоверные результаты, беременной женщине необходимо выполнить несколько простых правил.
- Не проводить обследование на голодный желудок. Рекомендуется не только хорошо покушать, но и съесть что-то сладкое. Поступление глюкозы в кровь растормошит плод.
- Проделать лёгкие физические упражнения - походить по ступеньках прогуляться на свежем воздухе, сделать несложные упражнения с фитболом.
- Провести дыхательную разминку. Делать глубокие вдохи и выдохи. Малыши положительно реагируют на подобные манипуляции. Но не стоит задерживать дыхание - нехватка кислорода может вызвать стресс у малыша и навредить ему.
Накануне обследования рекомендуется хорошо выспаться, избегать стрессовых ситуаций и эмоциональных перенапряжений. Если будет спокойной мама, у малыша не будет повода для беспокойства.
Важно! При подготовке к процедуре необходимо помнить, что пробуждение плода должно быть естественным. Запрещается стучать по животу, протирать его холодной водой или прикладывать холодные предметы. В противном случае это вызовит стрессовое состояние у маленького организма, что сильно исказит результаты анализа.
Как делают КТГ
Исследование проходит безболезненно и безопасно для матери и ребёнка. Беременной женщине нужно брать с собой подушку или плед, чтобы удобно расположиться на кушетке. После того, как пациентка приняла положение, лёжа или полулёжа на спине, оголяется живот и накладываются 2 электрода - 1 в месте наибольшей слышимости сердечного ритма ребёнка, 2 - внизу живота (дно матки).
Длительность исследования составляет от 35 минут до 1 часа. За это время датчики считывают значения основных показателей состояния плода на аппарат, который распечатывает их на бумажной ленте.
Расшифровка результатов обследования
Расшифровка КТГ подразумевает интерпретацию количественных и качественных показателей внутриутробного развития малыша.
Таблица «Описание основных параметров КТГ»
| Показатели | Норма | Возможные отклонения |
| Базальный сердечный ритм | 110-160 ударов/мин | Ниже 110 ударов/мин - брадикардия |
| Выше 160 ударов — тахикардия | ||
| Отклонение от нормы не больше 20 ударов в сторону повышения или понижения - лёгкая степень нарушений частоты сердечных сокращений (ЧСС) | ||
| Больше 20 ударов от нормы- гипоксия, внутриутробная инфекция, обвитие пуповиной | ||
| Вариабельность сокращений сердечной мышцы (амплитуда ЧСС). Бывает кратковременной (short-term variation, STV) и долговременной (long-term variation, LTV). Определяет компенсированное состояние плода | 6-25 ударов за 60 секунд |
STV - интервал в рамках 6-9 миллисекунд
LTV - 30-50 миллисекунд
Запись кардиотокографии длится от 35 до 60 минут. При длительном обследовании может прослеживаться потеря сигнала. Этот показатель не является обязательным условием в КТГ. Если частота потери сигнала увеличила, но общая картина без отклонений, всё в порядке.
При нормальном протекании беременности специалисты используют критерии Доуза-Родмана:
- амплитуда сердечного ритма в рамках 5-26 ударов в минуту;
- есть движения плода (хотя бы 1-2);
- SVT - от 3 миллисекунд;
- регистрации минимум 2 акцелераций за 10 минут;
- нет урежений ЧСС.
Шкала Фишера
В расшифровку результатов КТГ входит не только описание каждого параметра, но и их оценка. Для этого принято использовать 10-балльную шкалу Фишера. Все составляющие теста оцениваются баллами от 0 до 2, после чего значения суммируются и специалист может выделить показатель состояния плода (ПСП).
- От 8 до 10 баллов - хорошее KTG при беременности. Малыш чувствует себя отлично, вынашивание протекает нормально. Повторное исследование можно сделать уже ближе к родам.
- От 6 до 7 - начальное нарушение в подаче достаточного количества кислорода плоду.
- От 1 до 5 - плохое КТГ. Опасное состояние ребёнка в утробе матери.
Чем ниже суммарное количество баллов, тем выше риск преждевременных родов, так как большая вероятность гипоксии, внутриутробных инфекций, анемии или аномалий сердечно-сосудистой системы. Здесь требуется дополнительное обследование (УЗИ, допплер, лабораторные анализы) и назначение соответствующей терапии.
Индекс реактивности плода
Важный показатель состояния малыша в утробе матери. Он определяет уровень реактивности неверной системы на раздражители извне.
Индекс оцениваться по 5-тибальной шкале:
- нормальную реактивность нервной системы отображает высший балл - 5;
- начальные негативные нарушения - 4 балла;
- умеренное развитие патологический отклонений - 3 балла;
- выраженные нарушения реактивности - 2 балла;
- тяжёлая степень патологий в реактивности неверной системы - 1 балл;
- полное отсутствие у малыша реакции на внешние раздражители - 0 баллов.
Нестрессовый тест
Мониторинг и оценка сердечной деятельности осуществляется с помощью нестрессового теста. Хорошее значение такого показателя, когда он отрицательный. При этом должны присутствовать 2-3 акцелерации. В случае положительного результата или его отсутствия речь идёт о кислородном голодании плода. Это может быть и ложной тревогой, поэтому врач рекомендует повторное исследование.

Вред кардиотокографии
Кардиотокография является одним из немногих исследований, которое абсолютно безопасно для здоровья малыша и мамы. Оно не принесёт вреда даже при большой частоте повторений. В зависимости от выявленных отклонений, КТГ можно проводить на ежедневной основе, если этого требует состояние пациента. Кроме того, кардиотокография является обязательным мероприятием непосредственно перед родами и во время родовой деятельности, схватках. Её применение здесь не зависит от протекания беременности (нормальная или с патологиями), а помогает следить за состоянием малыша во время прохождения по родовым путям.

Беременным женщинам важно понимать, что КТГ не только самый эффективный метод мониторинга состояния плода, но и полностью безопасный. Переживать не о чем.
Наиболее точным методом исследования развития малыша в утробе матери выступает кардиотокография. Метод отличается высокой информативностью - оценивает состояние сердечной деятельности, нервной системы и активности малыша. С его помощью можно выявить патологические изменения в маленьком организме и вовремя их устранить. Обследование полностью безопасно и не вредит здоровью матери и малыша.
Значение одновременного использования автоматизированной кардиотокографии и ультразвуковой допплерометрии для оценки состояния плода во время беременности

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Кардиотокография и ультразвуковая допплерометрия в настоящее время являются ведущими методами оценки состояния плода во время беременности.
До недавнего времени расшифровка кардиотокографии производилась на основании ее визуальной оценки. Однако значительный субъективизм при таком способе анализа мониторных кривых приводил к существенным расхождениям получаемых результатов. Так, по данным М.В. Медведева и Е.В. Юдиной [9], расхождения в заключении при интерпретации мониторных кривых, проведенных различными авторами, колебались от 37 до 75%. Более того, установлено, что различие в трактовке кардиотокографии при первой и второй ее расшифровке тем же исследователем достигало 28% [19]. Поэтому для повышения точности правильной оценки состояния плода рядом авторов первоначально была предложена методика балльной [2,25], а затем и математической расшифровки кардиотокографии [1,7,10]. При этом наиболее высокая точность в установлении наличия или отсутствия нарушений у плода (86,5%) была получена при использовании уравнения, предложенного В.Н. Демидовым и соавт. [5]. Достаточно высокую надежность этого уравнения при оценке состояния плода в последующем подтвердили и другие исследователи [7,8]. Однако необходимо отметить, что ручная обработка кардиотокографии имеет существенные недостатки: во-первых, она достаточно трудоемка, во-вторых, ее использование не позволяет рассчитать все необходимые элементы кривой. Все это в определенной мере снижает возможности широкого использования такого метода расчета кардиотокографии в клинической практике.
Чтобы избежать указанных недостатков, в последние годы были предложены компьютерные программы и приборы, позволяющие полностью автоматизировать процесс расшифровки кардиотокографии [21,23,24,29,34]. Именно такой подход, по мнению некоторых авторов [10,11,34,35], может способствовать существенному повышению точности диагностики состояния плода.
Несмотря на то, что допплерометрия в настоящее время является ведущим методом в оценке состояния плода, данные о его информативности существенно расходятся. Так, С. Гудмундссон [4] при ретроспективном анализе кровотока при гипотрофии плода констатировал его патологические изменения только в 56% наблюдений. Более надежные результаты были получены другими исследователями: по данным S. Campbell и соавт. [20], нарушение кровотока при гипотрофии плода при ретроспективном анализе отмечено в 68,5% случаев, а при проспективном - в 64,5%; по данным A. Fleisher и соавт. [26],-в 85,5 и 86% соответственно; по данным D. Arduini и соавт. [14],-в 74 и 75%; по данным А.Т. Бунина и соавт. [1], - в 87,6 и 87,6%; по данным Г.А. Григоряна [3]-в 95,9 и 88,9%. B.J. Trudinger и соавт. [36], H. Almstrom и соавт. [12], R.C. Pattinson и соавт. [31] расценивают измерение кровотока в артерии пуповины в качестве ценного метода при ведении беременных высокого риска. В то же время R.B. Beattie и соавт. [15] считают, что допплерометрия кривых скоростей кровотока в пуповинной артерии в качестве скрининговой методики не информативна при гипотрофии плода, а перинатальные потери не всегда связаны со снижением кровотока в артерии пуповины.
С учетом изложенногое, цель настоящего исследования состоит в уточнении значения автоматизированной кардиотокографии и ультразвуковой допплерометрии в диагностике состояния плода во время беременности.
Материалы и методы
Из всех обследованных нами плодов отставание в развитии отмечено у 18. Из них гипотрофия I степени имела место у 3, II степени-у 8 и III степени у 7. Внутриутробное инфицирование (пневмония) при рождении установлено у 12 детей. Важно отметить, что для анализа были отобраны только те пациентки, у которых процесс родов не оказал существенного влияния на состояние ребенка.
Для проведения кардиотокографии мы использовали автоматизированный антенатальный монитор (ААМ-04), созданный фирмой "Уникос" (Россия). Обычно регистрация кардиотокографии осуществлялась в течение 1 ч. После окончания исследования на дисплей монитора выводились все необходимые расчетные показатели, интегральный показатель состояния плода, кривая частоты сердечных сокращений плода (после устранения артефактов), базальная линия, отмечались также акцелерации и регистрировалась двигательная активность плода. При использовании данного монитора значение показателя состояния плода от 0,0 до 1,0 свидетельствует о здоровом плоде, значение от 1,1 до 2,0 - о начальных нарушениях его состояния, от 2,1 до 3,0 - о выраженном внутриутробном страдании и от 3,1 до 4,0 - о резко выраженном нарушении состояния плода. Основная отличительная особенность прибора состоит в том, что сон плода практически не влияет на конечный результат, а в сомнительных случаях прибор предлагает продлить исследование еще на 30 мин. Прогноз состояния новорожденных в наших наблюдениях был достоверен в течение первых 3 сут после рождения ребенка.
Результаты
При анализе данных автоматизированной кардиотокографии были получены следующие результаты (табл. 1). Из 60 плодов I группы показатель состояния плода ниже 1,0 имел место в 55 случаях; у 54 плодов, родившихся с различными нарушениями состояния, показатель состояния плода выше 1,0 отмечался в 49 наблюдениях. Таким образом, специфичность и чувствительность кардиотокографии, по нашим данным, составили 91,7% и 90,7% соответственно (в среднем 91,2%). При этом точность диагностики начальных нарушений состояния плода была не очень высокой и равнялась 56,5%; в то же время правильность установления выраженных и резко выраженных нарушений его состояния оказалась значительно выше, составив соответственно 72,7% и 77,8%. В среднем точность диагностики состояния плода по группам равнялась 74,7%.
Расшифровка КТГ при беременности: что показывает кардиотокография плода
Из статьи вы узнаете, что такое КТГ (кардиотокография), что показывает обследование при беременности, как подготовиться к процедуре, расшифровка результатов.
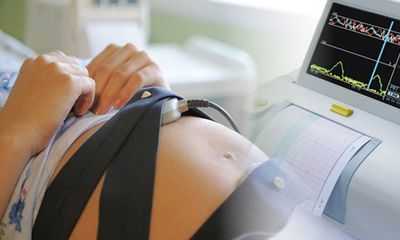
Кардиотокография (КТГ) - это современная методика оценки состояния плода по характеру его сердцебиения. Проводится КТГ только в третьем триместре беременности, а точнее после 32-ой недели, поскольку только после этого срока появляется взаимосвязь между сокращениями сердца плода и его фунциональным состоянием.
Кардитокография назначается с целью своевременной диагностики нарушений состояния плода, что позволяет врачу акушеру-гинекологу назначить правильное лечение, оценить его эффективность, при необходимости госпитализировать беременную в родильный дом, где по результатам КТГ, УЗИ и допплерометрии определяются оптимальные срок и метод родоразрешения.
На каком сроке делают КТГ при беременности (когда и с какой недели)
Как правило, обследование при помощи КТГ принято проводить начиная с 32 недели беременности. Хотя и с 26 недель метод может быть достаточно эффективен в плане диагностики.
Когда исследование наиболее информативно
Чтобы получить точную информацию, нужно учитывать время суток, когда младенец в утробе наиболее активен. Это два временных промежутка:
Чтобы результаты КТГ были точными, нельзя:
- проводить исследование натощак. Организм, находящийся в состоянии голода, продемонстрирует абсолютно иную реакцию, чем в стабильном состоянии с удовлетворенной пищевой потребностью;
- проводить исследование сразу после приема пищи. В это время главная задача организма — пищеварение. Оптимальное время для КТГ — спустя 1,5-2 часа после еды;
- вводить перед процедурой глюкозу;
- использовать седативные препараты или магнезию;
- проходить процедуру после испытанного стресса;
- курить или употреблять спиртное;
- приступать к исследованию сразу после физической активности — ходьбе по лестнице, резких движений, влияющих на сердечный ритм.
Сложно проводить диагностику у полных женщин, ведь значительная жировая прослойка заглушает сердцебиение ребенка.
Можно получить неверные данные, если неправильно наложить датчик. Он может регистрировать пульсацию аорты матери, тогда ритм сердцебиений будет достигать 65-80 ударов в минуту.
Подготовка к КТГ
Исследование проходит амбулаторно, в женской консультации. Это не больно и абсолютно безвредно. Поэтому волноваться не следует. Ведь КТГ — это обязательная процедура, которая позволит оценить состояние вашего малыша и в случае проблем поддержать его силы.
Перед проведением кардиотокографии необходимо:
- Хорошо выспаться. Если мама спокойна и достаточно отдохнула, малыш будет чувствовать себя хорошо и продемонстрирует хорошие результаты.
- Поесть перед выходом из дома. Посчитайте, сколько времени займет дорога до женской консультации и примите пищу в таком количестве, чтобы в кабинет гинеколога зайти сытой, но не испытывая чувство пресыщения.
- Придите в женскую консультацию немного раньше назначенного времени. Отдохните, восстановите дыхание, расслабьтесь — так восстановится ваш сердечный ритм.
- Возможно, вам нужно посетить туалет. По времени КТГ займет не менее 30 минут, подготовьтесь к этому заранее, чтобы не испытывать неудобства и не волноваться.
- Курить и употреблять спиртное — ни накануне, ни тем более перед проведением процедуры.
Что показывает КТГ плода
Состояние плода врач оценит по следующим данным КТГ:
- частоте сердечных сокращений;
- базальному ритму. Это количество сердцебиений малыша в момент между схватками (как правило, в течение 10 минут). Норма по этому показателю — 120-160 ударов в минуту;
- вариабельности базального ритма. Это высота изменений сердцебиений, она должна варьироваться в пределах 5-25 ударов;
- акцелерации. Короткое ускорение сокращений сердца на 15 секунд и более (или на 15 ударов сердца). Это внезапные подъемы сердечных сокращений. Они должны присутствовать в течение 10 минут, от двух и более раз, как реакция на движение плода;
- децелерации. Уменьшение частоты сокращений сердца в течение 15 секунд (или на 15 ударов сердца). В норме их не должно быть вовсе или присутствовать непродолжительно и быть неглубокими. Длительное снижение частоты сердечных сокращений свидетельствует о патологических состояниях.
Гипоксия плода и кардиотокография (возможные ошибки интерпретации)
- Гипоксия плода чаще всего обусловлена снижением доставки кислорода в маточно-плацентарный кровоток и нарушением функции плаценты. При этом ответная реакция сердечно-сосудистой системы плода возникает, соответственно, из-за наличия и степени выраженности снижения насыщения крови плода кислородом. Явное нарушение состояние плода при этом найдет свое соответствующее отражение в записи КТГ.
- В ряде случаев возможно относительно кратковременное нарушение кровотока в сосудах пуповины, например, вследствие их прижатия головкой плода. Это явление также будет отражаться на характере записи КТГ, как бы придавая ей патологический характер, хотя, на самом деле, плод и не страдает. При этом создается ложная иллюзия о нарушении состояния плода.
- В качестве защитной реакции у плода может снижаться потребляемость кислорода тканями и повышается устойчивость к гипоксии. Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.
- При различных патологических состояниях возможно снижение способности тканей к восприятию кислорода при нормальном его содержании в крови, что может не вызвать соответствующей реакции сердечно-сосудистой системы плода, несмотря на то, что ткани плода испытывают недостаток кислорода и плод страдает. Т.е. при такой ситуации запись КТГ будет нормальной, несмотря на нарушение состояния плода.
Таким образом, КТГ является всего лишь дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод.
Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Условия получения достоверной информации о состоянии плода на основании данных КТГ
Кардиотокографическое исследование проводится в положении беременной на спине, на левом боку или сидя в удобном положении.
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного - 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
С одной стороны, существует мнение о недостаточной информативности КТГ в диагностике нарушений состояния плода, о чем свидетельствует немалое количество ложноположительных результатов в группе с патологическими изменениями на кардиотокограмме. По другим данным точность прогноза удовлетворительного состояния новорожденных совпала с результатами КТГ более чем в 90% случаев, что указывает на высокую способность метода в подтверждении нормального состояния плода. Однако, на самом деле информативность метода во многом зависит от способа интерпретации полученных при исследовании данных.
Как расшифровать результаты КТГ
Расшифровка результатов КТГ проводится по системе специальных баллов. Подсчет ведется в количестве сердечных сокращений.
По параметру базального ритма начисляются:
- 0 баллов за частоту менее 100 или более 180 сердечных сокращений;
- 1 балл, если частота сердечных сокращений находится в промежутках между 100-120 или 160-180 ударами;
- 2 балла — если находится между 120 и 180 ударами.
Вариабельность оценивается:
- 0 баллов при высоте менее 3 ударов;
- 1 балл при высоте 3-6 ударов;
- 2 балла при высоте более 6 ударов.
Акселерации получают оценку:
- 0 баллов в случае, если подъемов сердечных сокращений нет;
- 1 балл — если подъемы случаются вне зависимости от активности плода;
- 2 балла — если они появляются лишь от случая к случаю, единично, как реакция на движения плода.
Децелерации оцениваются таким образом:
- 0 баллов при поздних, длительных и несистемных снижениях частоты сердечных сокращений;
- 1 балл при поздних, кратковременных и изменчивых снижениях частоты сердечных сокращений;
- 2 балла, если снижений частоты сердечных сокращений нет.
Кроме того оценивается амплитуда графика сердечных колебаний в минуту. Это происходит по таким критериям:
- 0 баллов за 5 колебаний (синусоидальная форма);
- 1 балл за 5-9 или более 25 колебаний;
- 2 балла за 10-25 колебаний.
Затем подсчитывается общее количество баллов. По такому параметру можно сделать следующие выводы:
Во многих клиниках при проведении кардиотокографии аппаратура самостоятельно рассчитывает показатель состояния плода. В норме он равняется 1,0. Если ПСП превышает норму на 0,5-1, это расценивается как начальные показатели ухудшения здоровья и корректируется терапевтическим лечением. Если показатель выше на 1,01 или 2 единицы — будущую маму необходимо госпитализировать и лечить в условиях стационара. Более высокие значения ПСП — показание для экстренного проведения родов.
Читайте также:
- Стандарты медицинской помощи в акушерстве и гинекологии
- Естественное течение атрезии легочной артерии. Признаки и клиника атрезии легочной артерии.
- Хроническая гранулематозная болезнь сетчатки у ребенка
- Участие ионов кальция в сокращении мышц. Гладкие мышцы
- Клиника и диагностика цитомегалии. Лечение и профилактика ЦМВ
