Перспективы искусственного паралича диафрагмы. Расширение показаний к парезу диафрагмы
Добавил пользователь Alex Обновлено: 28.01.2026
Парез диафрагмы (синдром Кофферата) - ограничение функции диафрагмы в результате поражения корешков CIII-CV диафрагмального нерва при чрезмерной боковой тракции в родах.
Что провоцирует / Причины Пареза диафрагмы (синдрома Кофферата):
Основной причиной травмы периферической нервной системы при родах являются акушерские пособия, оказываемые при запрокидывании верхних конечностей плода, затрудненном выведении плечиков и головки. Тракция и ротация головки при фиксированных плечиках и, наоборот, тракция и ротация плечиков при фиксированной головке приводят к натяжению корешков нижнешейных и верхнегрудных сегментов спинного мозга над поперечными отростками позвонков. В абсолютном большинстве случаев акушерские парезы возникают на фоне асфиксии плода
Симптомы Пареза диафрагмы (синдрома Кофферата):
Парез диафрагмы может быть одним из симптомов врожденной миотонической дистрофии. Клинически проявляется одышкой, учащенным, нерегулярным или парадоксальным дыханием, повторными приступами цианоза, выбуханием грудной клети на стороне пареза. У 80% больных поражается правая сторона, двустороннее поражение составляет менее 10%. Парез диафрагмы не всегда выражен клинически и часто обнаруживается лишь при рентгеноскопии грудной клетки. Купол диафрагмы на стороне пареза стоит высоко и малоподвижен, что у новорожденных может способствовать развитию пневмонии. Парез диафрагмы часто сочетается с травмой плечевого сплетения.
Диагностика Пареза диафрагмы (синдрома Кофферата):
Лечение Пареза диафрагмы (синдрома Кофферата):
Лечение заключается в обеспечении адекватной вентиляции легких до восстановления самостоятельного дыхания. Ребенка помещают в так называемую качающуюся кровать. При необходимости проводят искусственную вентиляцию легких, чрескожную стимуляцию диафрагмального нерва.
Прогноз зависит от тяжести поражения. Большинство детей выздоравливает в течение 10-12 мес. Клиническое выздоровление может наступить раньше, чем исчезнут рентгенологические изменения. При двустороннем поражении летальность достигает 50%.
Профилактика Пареза диафрагмы (синдрома Кофферата):
Профилактика пареза диафрагмы предполагает правильное ведение родов в тазовом предлежании и при дискоординации родовой деятельности, предупреждении гипоксии плода, применение кесарева сечения с целью исключения переразгибания его головки, выявление хирургически корригируемых поражений.
К каким докторам следует обращаться если у Вас Парез диафрагмы (синдром Кофферата):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пареза диафрагмы (синдрома Кофферата), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
ИДИОПАТИЧЕСКОЕ ДВУСТОРОННЕЕ ПОРАЖЕНИЕ ДИАФРАГМАЛЬНОГО НЕРВА: ПРЕДСТАВЛЕНИЕ КЛИНИЧЕСКОГО НАБЛЮДЕНИЯ И ОБЗОР ЛИТЕРАТУРЫ
Рассмотрены причины возникновения пареза диафрагмы в зависимости от уровня поражения, в частности, нейропатии диафрагмального нерва различной этиологии. Представлено клиническое наблюдение идиопатической двусторонней нейропатии диафрагмального нерва, приведены сведения из литературы по этой проблеме.
Ключевые слова
Полный текст
Нейрогенные парезы дыхательной мускулатуры осложняют течение ряда заболеваний центральной и периферической нервной системы. В отдельных случаях они могут быть преобладающими или единственно манифестными, вызывая диагностические трудности имитацией заболеваний дыхательной системы. Парезы диафрагмы и развившаяся на этом фоне дыхательная недостаточность могут быть следствием множества патологических процессов, включая миелит, болезни мотонейрона, полинейропатии, болезни нервно-мышечных синапсов, некоторые миопатии, герпетические полирадикулоневриты, травматические повреждения диафрагмального нерва, поражения шейного сплетения, заболевания грудной клетки и поддиафрагмальные патологические процессы [17]. Причины дисфункции диафрагмы можно классифицировать в зависимости от уровня поражения [4]. Продолговатый или спинной мозг поражается при демиелинизирующем процессе, однако парез диафрагмы довольно редко встречается при рассеянном склерозе [12, 18]. Высокое поражение спинного мозга (на уровне С1 или С2) приводит к параличу диафрагмы, в то время как при среднешейном поражении (на уровне С3-С5) функция диафрагмы частично сохраняется. Около 40% пациентов с поражением на уровне С3 нуждаются в искусственной вентиляции легких (ИВЛ), и лишь 15% пациентов с повреждением на уровне С4 или С5 [18, 33]. Заболевания верхних мотонейронов спинного мозга, как, например, боковой амиотрофический склероз или полиомиелит, часто приводят к дисфункции диафрагмы и дыхательной недостаточности. Парез диафрагмы может развиться как непосредственно сразу после инфицирования вирусом полиомиелита, так и спустя многие годы (в среднем, 35 лет) [9, 18]. К другим причинам, вызывающим парез диафрагмы и захватывающим мотонейроны спинного мозга относятся сирингомиелия, паранео-пластические моторные нейропатии и спиналь-ные мышечные атрофии. В большинстве случаев причиной осложнений и летального исхода при этих состояниях является дыхательная недостаточность [18]. Повреждение непосредственно самого диафрагмального нерва - чаще всего результат ятрогенного воздействия на него во время операции или сдавления опухолью [18, 21, 28]. В литературе описаны случаи проявления аневризмы грудного отдела аорты в форме паралича диафрагмального нерва. Симптомы также включали дисфонию, хроническую боль в груди и прогрессирующую дисфагию [5, 24]. К другим состояниям, способным вызвать непосредственное поражение диафрагмального нерва можно отнести травмы, инфекционные поражения (герпетическая инфекция, болезнь Лайма) и воспалительные процессы. Синдром Гийена-Барре часто осложняется вовлечением диафрагмального нерва [18, 31]. Так, от 20% до 30% госпитализированных пациентов с установленным диагнозом синдрома Гийена-Барре нуждаются в эндотрахеальной искусственной вентиляции легких [15]. Согласно данным исследования в Англии 25% и 23% [15] больным синдромом Гийена-Барре необходима ИВЛ [6]. Известно, что приблизительно у 5% пациентов с невралгической амиотрофией (синдромом Пэрсонейдж-Тёрнера) имеется вовлечение диафрагмального нерва [18, 29]. Болезни с нарушением синаптической передачи могут манифестировать с дисфункции диафрагмы. Острая дыхательная недостаточность часто возникает при миастеническом кризе, что приводит к необходимости искусственной вентиляции легких. Реже дисфункция диафрагмы встречается при синдроме Ламберта-Итона, ботулизме, наследственных и приобретенных миопатиях, а также при отравлении аминогликозидами, фосфорорганическими веществами [18]. Важно помнить о вероятности развития атрофии диафрагмы, которая может возникнуть даже после короткого периода искусственной вентиляции легких. Она связана с атрофией как быстро, так и медленно сокращающихся мышечных волокон. Так, недостаточное питание или такие метаболические сдвиги, как гипофосфатемия, гипомагниемия, гипокалиемия, гипокальциемия могут способствовать дисфункции диафрагмы и продлевать потребность в искусственной вентиляции [14, 18, 19]. Среди пациентов с диспноэ, ортопноэ или гиперкапнической дыхательной недостаточностью неуточненной этиологии следует учитывать возможность наличия нейропатии диафрагмального нерва (НДН) [30]. В современной литературе она часто описывается в сочетании с болью в шее и плече, часто возникающей после инфекционных заболеваний или операций, что позволило считать НДН возможной состовляющей невралгической амиотрофии плечевого пояса (синдрома Персонейджа-Тернера). Идиопатическая НДН, вероятно, является отдельной нозологической формой в спектре иммуноопосредованных фокальных нейропатий, и, напротив, не ассоциирована с такими симптомами как боли в плече, шее, парезом верхней конечности [16, 17, 20, 23, 29, 30, 32]. Различают одностороннюю и двустороннюю НДН. Односторонняя НДН зачастую не приводит к значимым дыхательным нарушениям и протекает клинически бессимптомно, что объясняет ее гиподиагностику и, как следствие, малую распространенность описаний в литературе [16, 23]. Интерес представляет клиническое наблюдение НДН, сделанное в нашей клинике. Больной К., 39 лет, поступил в приемное отделение Республиканской клинической больницы 09.04.2015 г. с жалобами на выраженную одышку экспираторного характера в покое, сухой непродуктивный кашель, повышение температуры до 37,6˚С. Заболел около 3 недель назад, когда на фоне полного здоровья появилась одышка в покое, усиливающаяся при физической нагрузке, надевании специализированной формы (больной работает пожарным). Одышка продолжалась на протяжении около 2 недель, затем присоединилось повышение температуры до 37,5˚С, кашель. Отмечает, что за неделю до начала заболевания появились ноющие боли в плече, не связанные с движением, продолжались 2 дня, затем появились ноющие боли в шее, которые купировались внутримышечным введением диклофенака в течение 3 дней. У пациента из сопутствующих заболеваний в анамнезе вирусный гепатит С, минимальной степени активности, по поводу чего один год назад получал лечение интерфероном. Пациент не злоупотребляет алкоголем, курил с 16-летнего возраста в течение 23 лет по 1-2 пачки сигарет в день, бросил курить в ноябре 2014 года. Наследственный анамнез не отягощен. При поступлении общее состояние тяжелое ввиду диспноэ. Температура тела 37,6˚С. Телосложение правильное, питание достаточное, костно-мышечная система без особенностей. Кожа и видимые слизистые физиологической окраски, теплые, нормальной влажности. Дыхание жестковатое, ослаблено в нижних отделах, хрипов нет, ЧДД 19 в минуту. Сатурация кислорода 93% без подачи кислорода. Тоны сердца приглушены, ритмичные, АД 160/100 мм рт. ст., ЧСС 89 в минуту. Живот мягкий, безболезненный, на вдохе западение передней брюшной стенки. Периферических отеков нет. В неврологичес- ком статусе: сознание ясное, поведение адекватное, команды выполняет. ЧМН: без особенностей. Объем активных и пассивных движений конечностей полный. Мышечная сила достаточная по всем группам. Сухожильные рефлексы с верхних и нижних конечностей равные, живые. Поверхностная, глубокая чувствительность не изменена. Координаторные пробы выполняет удовлетворительно, в пробе Ромберга устойчив. Менингеальных знаков нет. Функции органов таза не нарушены. Пациент был переведен в отделение реанимации и интенсивной терапии и подключен к аппарату “Dager Savina” в режиме BIPAP для проведения неинвазивной масочной ИВЛ. Проведены обследования: ИФА на гепатит С от 10.04.2015 положительный, RW, HBsAg, ВИЧ от 10.04.2015 отрицательно. ОАК от 09.04.2015: лейкоциты 10,0*109/л, эритроциты 4,77*1012/л, гемоглобин 144 г/л, гематокрит 41,5%, тромбоциты 287000. ОАМ от 10.04.2015: цвет соломенно-желтый; прозрачная; удельный вес 1015; белок - отрицательно; лейкоциты единичные в поле зрения; эритроциты 1-2 в поле зрения; бактерии +. БАК от 09.04.2015: калий 4,3 ммоль/л, натрий 136 ммоль/л, общий белок 67,5 г/л, мочевина 7,3 ммоль/л, креатинин 80 мкмоль/л, АЛТ 29 ед/л, АСТ 15 ед/л, КФК 137 ед/л, ЛДГ 118 ед/л, общий билирубин 4,4 ммоль/л, холестерин 4,32 ммоль/л. Коагулограмма от 09.04.2015: ПТИ 98%, фибриноген 4,3 г/л, АЧТВ 27 сек. ЭКГ от 09.04.2015: синусовый ритм с ЧСС 67 в мин., нормальное положение ЭОС (+41˚), RV5>V6>RV4. Рентгенограмма ОГК от 10.04.2015: легочная ткань воздушна. Легочный рисунок диффузно обогащен за счет перибронхиальных и периваскулярных уплотнений, интерстициальной сетчатости, сгущен в нижних отделах легких. Корни с не совсем четкой структурой, полнокровны. Высокое стояние диафрагмы. Костодиафрагмальные синусы свободны, тень сердца без особенностей (рис. 1). Спирометрия от 02.04.2015: ОФВ1 1,88л, ЖЕЛ 2,07 л, ФЖЕЛ 2,33 л, ОФВ1/ФЖЕЛ 81%, рестрикция средне-тяжелой степени, возможно умеренные обструктивные нарушения; после пробы с бронхолитиком без динамики (ОФВ1/ФЖЕЛ 80%). УЗИ плевральных полостей от 12.04.2015: в правой плевральной полости жидкость не визуализируется; в левой плевральной полости жидкость не визуализируется. РКТ легких от 02.04.2015: РКТ признаки компрессионных ателектазов обоих легких, релаксации обоих куполов диафрагмы (рис.2). Стимуля-ционная ЭМГ от 20.04.2015: латентность М-ответа при стимуляции диафрагмального нерва справа составила 6,2 мс, слева 6,3 мс (при норме от 6 до 9 мс); амплитуда М-ответа при стимуляции диафрагмального нерва справа составила 0,5 мкВ, слева 0,4 мкВ (при норме от 3,5 до 7,4 мкВ). Кино-МРТ от 20.04.2015: отме- чается двухстороннее отсутствие дыхательной экскурсии центральных и задних отделов диафрагмы с наличием слабой пассивной дыхательной экскурсии передних отделов диафрагмы, осуществляемой за счет движений передней брюшной стенки; МРТ-признаки двустороннего паралича диафрагмы. Таким образом, пациенту был выставлен диагноз: Двусторонний полисегментарный ателектаз-аневмония на фоне паралича куполов диафрагмы, обусловленного двусторонней идиопатической нейропатией диафрагмального нерва. Пациент получал лечение: неинвазивная масочная ИВЛ, 2,4% раствор эуфиллина 10,0 в/в капельно на 250,0 0,9% раствора натрия хлорида, клексан 0,4 мл п/к, ацетилцистеин 9,0 в/в, цефотаксим 1 г на 10,0 0,9% раствора натрия хлорида в/м №10. На фоне проведенной терапии состояние пациента нормализовалось, однако сохранялась одышка при физической нагрузке. При динамическом наблюдении до настоящего момента у пациента сохраняются жалобы на одышку при быстрой ходьбе, физической нагрузке, после еды и в положении лежа, объективно сохраняется парадоксальное дыхание. Ниже представлены основные выводы, полученные в результате анализа литературы, посвященной проблеме нейропатии ДН. S. Podnar (2015) выделил критерии диагноза НДН: 1) амплитуда М-ответа
Травмы диафрагмы
Травмы диафрагмы - это повреждения грудобрюшной преграды, возникающие в результате воздействия внешних факторов. При небольших разрывах симптоматика стертая. Обширные закрытые травмы могут проявляться признаками сдавления лёгкого, внутреннего кровотечения, ущемления желудка или кишечника. При открытых ранениях присутствуют симптомы нарушения целостности органов грудной клетки и (или) брюшной полости. Патология диагностируется с помощью осмотра, физикальных данных, УЗИ и лучевых методов исследования грудной и абдоминальной полостей, торако- или лапароскопии. После обнаружения дефекта диафрагмы осуществляется его хирургическая коррекция.
МКБ-10


Общие сведения
Травмы диафрагмы встречаются в 0,5-5% случаев всех сочетанных повреждений. Разрыв органа при закрытой травме чаще происходит в месте соединения его мышечной и сухожильной частей. Размер образовавшегося дефекта может существенно варьироваться (от 2 до 20 см). Из-за анатомических особенностей организма преобладают повреждения левого купола. Двусторонние, множественные разрывы выявляются редко. Ранение диафрагмы при открытой травме может локализоваться в любой её части. Из-за трудностей диагностики у 50-70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты погибают от тяжёлых сочетанных торакальных или абдоминальных травм, поздних осложнений недиагностированной патологии.
Причины
- Причиной открытых травм диафрагмы являются огнестрельные или колото-резаные торакоабдоминальные ранения, чаще встречающиеся в период военных действий.
- В мирное время превалируют закрытые травмы, возникающие вследствие дорожно-транспортных происшествий, при падении с высоты.
- К разрыву диафрагмы иногда приводит компрессия грудной клетки или живота при сдавлении тяжелым предметом.
Ранее считалось, что спровоцировать подобную травму может повышение внутрибрюшного давления при чихании, кашле, рвоте, а также у женщин во время родов. Современные экспериментальные исследования в области общей хирургии и травматологии указывают на то, что предпосылкой разрыва в таких случаях становится врождённое истончение мышечного слоя диафрагмы.
Патогенез
Открытые повреждения диафрагмы очень редко бывают изолированными. Обычно колюще-режущий предмет или пуля (при огнестрельном ранении) проходит из грудной полости в брюшную или наоборот, травмируя диафрагму, а также прилежащие к ней ткани и органы. При закрытом ранении разрывы диафрагмы обусловлены чрезмерным натяжением органа, возникающим из-за сдавления рёбер или живота. Дефект грудобрюшной преграды может также образоваться при её повреждении отломками рёбер.
Из-за разницы давления в грудной и брюшной полостях желудок, петли кишечника, селезёнка, реже печень и желчный пузырь пролабируют в грудную клетку, поджимают лёгкие и средостение, могут ущемиться в образовавшемся отверстии. Повреждение крупных сосудов становится причиной массивных внутренних кровотечений. Прилежащие к диафрагме листки плевры имеют большое количество болевых рецепторов. Раздражение этих рецепторов при чрезмерном натяжении плевры из-за пролапса органов или её повреждения, травмы других органов и массивная кровопотеря потенцируют развитие травматического шока.
Классификация
В зависимости от локализации места разрыва различают травмы левого или правого купола диафрагмы, а также нарушения целостности ее мышечной или сухожильной части. Ранения органа могут быть единичными и множественными, изолированными или сочетанными с другими травматическими повреждениями. Большое клиническое значение имеет деление травм грудобрюшной перегородки на:
Открытые
Возникают при проникающем ранении живота или груди. По клиническим проявлениям подразделяются на следующие группы:
- С преимущественно абдоминальными повреждениями. Преобладают признаки ранения органов живота. Травма ОГК незначительная. Явления гемо- или пневмоторакса отсутствуют.
- Спревалирующими торакальными поражениями. На первый план выходят симптомы тяжёлой травматизации плевры и лёгкого, выраженная дыхательная недостаточность.
- С признаками торакоабдоминальной травмы. Ярко выражены проявления ранений органов обеих полостей.
Закрытые
Не сопровождается нарушением целостности кожных покровов. Раневой канал отсутствует. Клиническая картина определяется размерами разрыва и степенью пролабирования органов живота в полость груди.
Симптомы травм диафрагмы
Клинические проявления диафрагмальной травмы очень разнообразны, зависят от величины разрыва и наличия сочетанных повреждений других органов. Патогномоничным симптомом диафрагмальной травмы является болезненность в области мечевидного отростка грудины. Иногда появляется некупируемая икота. При открытых травмах всегда присутствует глубокий раневой канал, нередко имеющий выходное отверстие. Ранение с повреждением брюшной полости характеризуется картиной острого живота. Пострадавшие жалуются на интенсивные, усиливающиеся при пальпации боли в животе, которые могут быть острыми или тупыми, разлитыми или локализованными. Ярко выраженный болевой синдром нередко сопровождается рвотой. Пациенты принимают вынужденное положение, беспокойны.
При сопутствующем повреждении ОГК больного беспокоят резкие боли в груди и затруднение дыхания. При вдохе со стороны входного отверстия раны слышен «сосущий» звук. При выдохе или кашле воздух выталкивается из раны вместе с пенистой кровью. Возникает и нарастает подкожная эмфизема. В области груди, шеи, лица появляется быстро распространяющаяся припухлость, при пальпации которой слышен характерный хруст. Травмы грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества рецепторов париетального и висцерального листков плевры может развиваться плевропульмональный шок, характеризующийся нарушением гемодинамики и выраженной респираторной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожных покровов, слабость, нарушение сознания наблюдаются при значительной кровопотере, обусловленной ранением крупных кровеносных сосудов. При пролабировании внутренних органов в грудную полость обнаруживаются признаки компрессии лёгкого, смещение средостения. У пострадавшего возникает одышка при малейшей нагрузке и в покое. Кожа приобретает цианотичный оттенок. Присутствует учащенное сердцебиение и нарушения сердечного ритма.
Осложнения
Из-за хорошего кровоснабжения диафрагмы травмы этого органа часто осложняются внутрибрюшным или внутригрудным кровотечением. Описаны случаи смерти пациентов от кровопотери, вызванной травматизацией грудобрюшной преграды во время плевральной пункции. Своевременно не диагностированные сопутствующие абдоминальные травмы через несколько дней приводят к развитию перитонита. Массивные торакальные повреждения нередко сопровождаются плевропульмональным шоком. Из-за сложностей диагностики небольшие по размеру травмы диафрагмы часто остаются невыявленными, в последующем формируются травматические диафрагмальные грыжи. Грозным осложнением таких грыж является ущемление в образовавшемся разрыве внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонита.
Диагностика
Диагностическим поиском при подозрении на травму диафрагмы занимаются травматологи, торакальные и абдоминальные хирурги. При массивном ранении явными симптомами разрыва грудобрюшной преграды считаются выпадение органов живота из раны на груди, истечение из неё желчи, желудочного или кишечного содержимого. Обнаружить небольшие повреждения перегородки при проникающей травме груди или живота часто бывает трудно из-за общего тяжёлого состояния пострадавшего. Наличие дефекта в диафрагме выявляется с помощью следующих методов:
- Осмотр и физикальные данные. При осмотре открытой раны оценивается состояние входного и выходного отверстий, определяется ход раневого канала. Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы.
- Лучевая диагностика. Выполняется рентгенография и КТ грудной полости, КТ брюшной полости. Выявить разрыв на рентгенограмме можно только при пролапсе органов пищеварения в область грудной клетки. Для уточнения локализации травматического дефекта грудобрюшной перегородки, дифференциальной диагностики травмы и релаксации органа осуществляется контрастная рентгенография желудка либо ирригография. Просматривается желудок или петли кишечника в левой половине грудной клетки, определяется смещение пищевода.

КТ органов грудной клетки/брюшной полости. Травматический дефект в передних отделах диафрагмы справа с эвентрацией кишечника, сальника, кровеносных сосудов в грудную полость
- Ультразвуковое исследование.УЗИ ОБП и УЗИ плевральной полости даёт возможность подтвердить наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Наблюдается высокое стояние одного из куполов диафрагмы. Левосторонний разрыв сопровождается разъединением плевральных листков с появлением неоднородного содержимого между ними. При правостороннем дефекте обнаруживается необычно высокое расположение печени - её верхний край может находиться на уровне второго ребра.
- Лапароскопия, видеоторакоскопия. Являются наиболее информативными методами диагностики. Позволяют визуализировать и локализовать разрыв органа. Применяются в сложных случаях, в том числе - для дифференцировки травмы с релаксацией диафрагмы. Видеоторакоскопия выполняется осторожно, верхним доступом из-за опасности повредить пролабирующие органы.

Лечение травм диафрагмы
В целях снижения летальности устранение жизнеугрожающих состояний, осложняющих диафрагмальную травму, должно быть максимально ранним и начинаться на догоспитальном этапе. Назначается адекватное обезболивание. Выполняется остановка кровотечения и восполнение ОЦК путем внутривенного вливания коллоидных плазмозаменителей и кристаллоидных растворов. Восстанавливается проходимость дыхательных путей, производится подача увлажнённого кислорода. Артериальная гипотензия купируется введением прессорных аминов.
В хирургическом стационаре осуществляется предоперационная подготовка, включающая в себя устранение пневмо- и гемоторакса, постановку назогастрального зонда и удаление содержимого желудка. Все эти мероприятия проводятся на фоне продолжающейся инфузионной терапии. Непосредственно во время операции выполняется прошивание кровоточащих сосудов, восстановление целостности внутренних органов, удаление патологического содержимого из полостей.
Объём оперативного вмешательства зависит от давности повреждения и состояния органов, перемещённых в плевральную полость (при наличии подобной патологии). Из-за отсутствия прочных сращений в течение нескольких часов или дней после травмы низведение осуществляется легко, лапаротомным доступом. При невозможности этой манипуляции или ущемлении органов дополнительно производится торакотомия. После восстановления нормального расположения внутренних органов производится ушивание дефекта диафрагмы. В послеоперационном периоде контролируются и корригируются витальные функции, назначается антибактериальная терапия.
Прогноз и профилактика
Прогноз во многом зависит от характера травмы и величины образовавшегося дефекта. Около 50% пациентов с разрывом диафрагмы погибают от летальных осложнений до установления диагноза. Смерть в постоперационном периоде наступает в 35% случаев, чаще обусловлена наличием сочетанных повреждений. У пострадавших с открытым ранением диафрагмы прогностические показатели хуже, чем у больных с закрытой травмой. К профилактике подобных повреждений можно отнести общие меры по предупреждению травматизма, соблюдение правил личной безопасности в быту и на рабочем месте.
3. Диагностика и хирургическое лечение повреждений диафрагмы/ Кубачев Г.К., Омаров И.Ш., Турдыев Д.С.
4. Повреждения диафрагмы при открытой и закрытой торакоабдоминальной травме/ Кубачев Г.К., Кукушкин А.В.
Перспективы искусственного паралича диафрагмы. Расширение показаний к парезу диафрагмы
Диафрагма (diaphragma от греч. — перегородка), или грудобрюшная преграда — это куполообразная перегородка, которая разделяет грудную и брюшную полости. Выделяют центральную сухожильную и краевую мышечную части диафрагмы. Сокращаясь и расслабляясь диафрагма принимает участие в акте дыхания.
Релаксация диафрагмы - одностороннее стойкое высокое расположение диафрагмы, сохраняющей свою непрерывность и прикрепление в обычных местах.
В основе заболевания — повреждение диафрагмального нерва, при котором диафрагма расслабляется и не сокращается (т.е. наступает её релаксация). Так как в брюшной полости положительное давление, а в грудной клетке в большей части отрицательное, то органы брюшной полости давят на релаксированный купол диафрагмы. Таким образом, купол диафрагмы поднимается выше обычного, сдавливая собой соответствующее легкое. Часто заболевание так и называют — релаксация купола диафрагмы.
При диафрагмальной грыже органы брюшной полости перемещаются в грудную клетку через образовавшийся дефект, слабую зону диафрагмы или через расширенное естественное отверстие диафрагмы. В отличие от грыж при релаксации диафрагмы имеется резкое истончение ее и отсутствие мышц в целом купоне диафрагмы или в какой-либо части. Этот участок или весь купол выпячивается высоко в грудную клетку вместе с прилежащими органами брюшной полости. Выраженные грыжевые ворота при этом отсутствуют, поэтому ущемление при этом заболевании невозможно.
Релаксация диафрагмы — причины
Наиболее частой причиной травмы диафрагмального нерва являются операции на органах средостения:
- маммарно-коронарное шунтирование;
- тимэктомия;
- удаление опухолей средостения;
- операции по поводу рака легкого с расширенной лимфаденэктомией;
- операции на диафрагме и другие.
Соответственно, основным методом профилактики является тщательная визуализация и предупреждение повреждений диафрагмального нерва во время операций на органах средостения.
На втором месте по частоте развития релаксации диафрагмы стоит травма груди и шеи. Повреждения диафрагмального нерва могут возникать при гематоме средостения, травме шейного отдела позвоночника, разрывах диафрагмы, в которые вовлечен диафрагмальный нерв.
Разделяют врожденную и приобретенную релаксации диафрагмы. Виды приобретенной:
- травматическая;
- вследствие воспалительных процессов;
- идиопатическая.
По расположению релаксация может быть:
- левосторонняя — релаксация левого купола диафрагмы;
- правосторонняя — релаксация правого купола диафрагмы.
Расслабление диафрагмы может быть полным (тотальным) или частичным (локальным).
Локальная релаксация диафрагмы
Частичная или локальная релаксация диафрагмы, как правило, наблюдается справа. Чаще всего ограниченная релаксация локализуется в передне-медиальном отделе диафрагмы справа, что может объясняться слабостью мышечных пучков, отходящих в этой области от задней поверхности грудины. Слева этот участок прикрыт париетальным листком перикарда и верхушкой сердца. При этом купол диафрагмы дугообразно выпячивается в сторону легкого, а печень деформируется, повторяя форму области релаксации.
Причиной ограниченной релаксации могут быть следующие заболевания:
- эхинококкоз печени и селезенки;
- поддиафрагмальный абсцесс;
- наддиафрагмальный осумкованный плеврит;
- кисты перикарда;
- базальная пневмония;
- ограниченная гипоплазия диафрагмы.
Главным признаком ограниченной релаксации является локальное дугообразное выпячивание передне-медиальной части диафрагмы и ее истончение на этом участке. Чаще заболевание протекает бессимптомно, реже больные предъявляют жалобы на боль в груди или в области сердца, кашель; могут встречаться и диспепсические явления.
Признаки релаксации диафрагмы
По клиническому течению релаксации диафрагмы выделяют 4 формы:
- бессимптомную;
- со стертыми клиническими проявлениями;
- с выраженными клиническими симптомами;
- осложненную (заворот желудка, язва желудка, кровотечение и др.).
Выраженность симптомов релаксации диафрагмы весьма различна - от полного отсутствия симптомов заболевания до значительных функциональных расстройств пищеварительной, дыхательной, сердечно-сосудистой и других систем.
Симптомы зависят от выраженности смещения диафрагмы и органов брюшной и плевральной полостей, а также от стороны поражения: наиболее выраженной, как правило, бывает левосторонняя релаксация. При этом из брюшной полости высоко вверх поднимаются желудок, толстая кишка, селезенка, реже - тонкая кишка. Смещенный вверх желудок претерпевает те же изменения положения, что и при диафрагмальной грыже - его большая кривизна поворачивается кверху и прилежит к диафрагме.
Наиболее характерные симптомы
- приступы боли и слабости;
- потеря массы тела;
- одышка;
- кашель;
- ощущение сердцебиения.
В каждом отдельном случае на первый план выступает определенная группа симптомов со стороны тех органов, функция которых наиболее нарушена. В зависимости от этого выделяют три основных синдрома:
- дыхательный,
- сердечно-сосудистый;
- пищеварительный.
У детей выделяют особую кардиореспираторную форму релаксации.
Дыхательный синдром проявляется одышкой после незначительной физической нагрузки, изменения положения тела и, что особенно характерно, после приема пищи. Частым проявлением дыхательного синдрома является раздражающий сухой кашель, также возникающий после приема пищи или изменения положения тела. Дыхательный синдром обусловлен выключением половины диафрагмы из дыхания, давлением ее на нижние отделы легкого.
Сердечно-сосудистый синдром связан со смещением сердца и характеризуется тахикардией, аритмией, ощущением сердцебиения и ангинозными болями. Он обусловлен смещением и ротацией сердца вследствие высокого стояния купола диафрагмы.
При пищеварительном синдроме отмечается:
- дисфагия (в том числе и пародоксальная);
- боли в эпигастрии и подреберье;
- чувство тяжести после еды;
- частые отрыжки;
- икота;
- изжога;
- урчание в животе;
- тошнота и рвота;
- метеоризм и запоры,
- дисфагия.
Причиной указанных жалоб является выпадение динамической функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с растяжением его и нарушением кровообращения, что может провоцировать развитие эрозивного гастрита, венозного стаза и язв. Осложнениями могут быть рецидивирующие желудочно-кишечные кровотечения; в литературе имеются даже описания случаев гангрены желудка.
ЭКГ. Инструментальные исследования дают возможность выявить нарушения функции внешнего дыхания, характерно значительное уменьшение ЖЕЛ. На электрокардиограмме у таких больных часто наблюдаются экстрасистолы, признаки замедления внутрижелудочковой проводимости и нарушения коронарного кровообращения.
Рентген. Рентгенологическое исследование является решающим в диагностике релаксации, при этом определяются следующие симптомы:
- стойкое повышение уровня расположения соответствующего купола диафрагмы до 2 - 5 ребра;
- в горизонтальном положении диафрагма и прилежащие к ней органы брюшной полости смещаются кверху;
- контур диафрагмы представляет собой ровную, непрерывную дугообразную линию.
Нередко выявляется ателектаз нижних отделов легкого и смещение средостения.
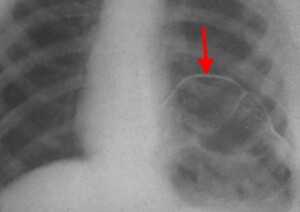
Релаксация диафрагмы рентген (левый купол)
КТ. Наиболее информативным методом исследования является компьютерная томография, дающая полную информацию о степени релаксации и характере изменений органов грудной и брюшной полостей. Во всех случаях релаксации, даже при небольшой ее выраженности, наблюдается ателектаз и воспалительные изменения базальных сегментов легкого. С внедрением компьютерной томографии практически отпала надобность в остальных традиционных методах дифференциальной диагностики.
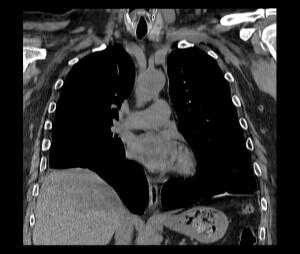
Релаксация правого купола диафрагмы на КТ
Лечение
Лечение релаксации диафрагмы только хирургическое.
Показанием к плановой операции является релаксация:
- сопровождающаяся болевым синдромом;
- сдавлением и уменьшением объема легкого с нарушениями функции дыхания;
- смещением средостения с нарушениями сердечно-сосудистой деятельности;
- высоким стоянием органов желудочно-кишечного тракта с нарушениями пищеварения.
Экстренные показания к операции возникают при завороте желудка, разрыве диафрагмы, остром желудочном кровотечении и других осложнениях.
Задачей хирургического вмешательства является восстановление исходного уровня стояния диафрагмы, в результате чего грудные и брюшные органы должны занять свое нормальное положение. Операция заключается в пластике диафрагмы собственными тканями или пластике сетчатым протезом.
Современным и перспективным направлением хирургии диафрагмы при ее релаксации являются торакоскопические и лапароскопические операции. Общеизвестные преимущества эндоскопических операций - прежде всего минимальное повреждение дыхательной мускулатуры грудной стенки.
В отделении торако абдоминальной хирургии и онкологии РНЦХ им. Петровского предпочтение отдается оперативному лечению диафрагмы из лапароскопического доступа. Опыт выполнения данных оперативных вмешательств из лапароскопического и торакоскопического доступов составляет более 10 лет.
Пластика диафрагмы проводится сетчатым протезом. Российский научный Центр хирургии является одним из основоположников хирургии диафрагмы с использованием синтетических протезов. Аллопластику (сетчатым протезом) диафрагмы применяют с 1951 г., у истоков создания метода стоял выдающийся отечественный хирург и основатель Центра хирургии, академик Б.В. Петровский.
Вас может заинтересовать: Хирургия диафрагмы, Грыжи диафрагмы.
Прогноз
Прогноз лечения благоприятный. Важно соблюдать рекомендации при выписке из стационара и исключения вредных социальных факторов. Выздоровление с восстановлением трудоспособности происходит через 1-2 месяца от операции.
Лечение в отделении торакоабдоминальной хирургии РНЦХ им. Петровского
Если Вы ищете клинику для лечения релаксации диафрагмы — обращайтесь в наш центр. Лечение в отделении торако-абдоминальной хирургии — это торакальные хирурги с огромным опытом работы, новейшее оборудование и комфортные условия стационара. Ознакомьтесь с отзывами пациентов нашего отделения.
Мы осуществляем лечение бесплатно по программе ОМС, ДМС и на коммерческой основе. Оказываем помощь в рамках высокотехнологичной медицинской помощи.
Релаксация диафрагмы МКБ 10 код: J98.6. Болезни диафрагмы.
Принимаем на лечение жителей всех регионов России. Узнайте подробности, как попасть на лечение в отделение торако-абдоминальной хирургии РНЦХ.
Для записи на консультацию позвоните по телефонам:
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Паралич дыхательных мышц причины, способы диагностики и лечения
Паралич дыхательных мышц (ПДМ) — это симптом острых неврологических заболеваний, который выражается в нарушении функций органов дыхания. Возникает вследствие повреждения нервных клеток позвоночника, ЦНС и головного мозга, а также из-за слабости дыхательной мускулатуры. В отличие от пареза, паралитическая форма симптома представляет собой полное отключение способности дышать. В случае появления первых признаков необходимо сразу вызвать скорую помощь. Лечением ПМД занимается врач-невролог, а также специалист, в компетенции которого находится лечение причины патологии.
Причины паралича дыхательных мышц
Паралич мышц дыхательных путей — это не самостоятельная болезнь, а характерный симптом, который вторично развивается на фоне заболевания или его осложнений. Выражается в полном отсутствии силы мышечной системы лёгких, диафрагмы, гортани и других органов. Причины ПМД:
- острые нарушения кровообращения в головном или спинном мозге;
- травмы, опухоли, абсцесс головного или спинного мозга;
- воспалительные мозговые патологии — энцефалит, миелит;
- распад белка (миелина), ускоряющего импульсы в нервных волокнах;
- рассеянный склероз, рассеянный энцефаломиелит;
- острая интоксикация нервно-паралитическими ядами;
- иммуновоспалительные заболевания органов дыхания;
- отсутствие рефлексов и слабость мышечного тонуса органов дыхания;
- болезни моторных нервных клеток, способствующих движению мышц;
- прогрессирующие заболевания нервно-мышечного аппарата;
- инфекции дыхания, пищеварения, желудочно-кишечного тракта;
- вегетативные и трофические расстройства;
- нарушения чувствительности;
- ферментные дефекты ЦНС и органов дыхания;
- поражения периферических и спинномозговых корешков;
- аллергические реакции на вакцинацию;
- нарушение мышечного обмена веществ;
- полинейропатия, полинейромиозит, полирадикулоневрит;
- дегенерации нервной системы;
- дефицит витаминов группы B;
- полиомиелит;
- ботулизм, миастения;
- туберкулёз;
- менингит;
- эпилепсия;
- аллергии.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Типы паралича дыхательных мышц
За любую двигательную или мышечную активность в организме отвечают центральная и периферическая нервная система. ЦНС и ПНС имеют различное строение, функции и особенности деятельности, поэтому проявления симптомов отличаются. Также паралич дыхания классифицируется по локации симптомов.
Спастический паралич дыхательных мышц
Выражается в нарушениях центральной нервной системы и двигательной активности грудной клетки, рёбер, диафрагмы. При этом сохраняется целостность корешков волокон и рефлексов органов дыхания. При развитии спастического типа могут появиться спазмы и судороги в мышцах.
Периферический паралич дыхательных мышц
Периферическое поражение функций дыхания выражается в полном отсутствии мышечного тонуса и естественных рефлексов органов дыхания, мышечной атрофии и дегенерации, снижении чувствительности, отсутствии реакции на внешние раздражители.
Типы паралича дыхательных мышц по локации поражения
- Коллатеральный. Развивается как вторичный симптом нарушений и болезней, сосредоточенных вдали от места поражения дыхательных мышц.
- Ипсилатеральный. Локализуется в месте повреждения мышечной группы и становится первым признаком патологии.
Типы паралича дыхания по локации мышц
Симптоматика патологии проявляется в зависимости от поражённой мышцы и её расположения:
- Диафрагма. Могут сохраняться рефлексы межрёберных мышечных тканей.
- Часть диафрагмы. Может сохраняться способность дышать.
- Межрёберная область. Характер вдохов и выдохов может меняться наоборот.
- Мозаичное поражение. Частично атпофируются мышечные функции разных органов.
Методы диагностики
При диагностике патологии врач собирает анамнез на основании жалоб больного или его близких и истории болезни. Проводит опрос — характер и длительность симптомов, схожие проявления в генетике, вероятность отравления на производстве. После опроса доктор осматривает пациента, оценивает его состояние и выявляет другие признаки неврологических расстройств.
Лабораторные анализы мочи и крови предназначены для определения уровня белка, эритроцитов, продуктов обмена веществ и токсинов. Другие методы диагностики:
Читайте также:
