Планирование бронхологического обследования. Варианты сочетания бронхологических исследований
Добавил пользователь Morpheus Обновлено: 28.01.2026
Одной из актуальных задач современной пульмонологии является создание единых стандартов диагностики и лечения различных заболеваний легких. Диагноз необходимо строить на основании данных анамнеза, клинических, лабораторных и других видов исследований.
В программе обследования больных с различной патологией легких и ЛОР-органов важное место занимает комплексное применение лучевых диагностических методов. В настоящее время рентгеновское изображение получают, используя прямые аналоговые, непрямые аналоговые и цифровые технологии.
Рентгенологический метод остается одним из основных способов исследования и включает общие и специальные виды исследования. Общие виды исследования, при которых отсутствует цифровая обработка, предполагают применение традиционной стандартной рентгенографии, рентгеноскопии и линейной продольной томографии. Рентгенография относится к методу прямой аналоговой технологии и обладает самым высоким пространственным разрешением. Это исследование отличается доступностью, помогает выявить широкий спектр патологических изменений, обеспечивает информацией, в большинстве случаев достаточной для постановки диагноза и определения тактики лечения. При динамическом наблюдении за пациентом рентгенография дает возможность произвести точную оценку течения заболевания, позволяет отследить формирование остаточных изменений, а при наличии возникающих осложнений — определить их характер.
Обследование больного следует начинать с производства снимков в двух взаимно перпендикулярных проекциях, лучше на пленке размерами 35 х 43 см на аппарате «Сиреграф Д-2М» с усилителем рентгеновского изображения (УРИ) на 3 рабочих места фирмы Siemens, «DX-90», фирмы Apelem или «Proteus XR/a» фирмы General Electric. Полипроекционная рентгенография позволяет судить о локализации и протяженности воспалительного процесса в легких, состоянии легких в целом, корней легких, плевры, средостения и диафрагмы. Снимок только в прямой проекции допускается для больных, находящихся в очень тяжелом состоянии.
Обзорные снимки грудной клетки выполняют при следующих технических данных: от фокуса рентгеновской трубки до пленки — 1,5 м (телеснимок) с применением отсеивающего растра 12; напряжение на рентгеновской трубке — 70-95 кВ, анодный ток — 100-250 мА, выдержка — 0,1-0,3 с. Однако снимки грудной клетки следует производить с использованием техники жесткого излучения (анодное напряжение — 120 кВ, выдержка — 0,02 с). На таких снимках прослеживается легочный рисунок в норме до периферии, выявляются патологические образования за тенью сердца, диафрагмы и мелкие субплевральные, которых не видно на обычных снимках. При этом появляется возможность интерпретировать интерстициальную структуру. Эффективная дозовая нагрузка составляет не более 1,0 мЗв.
В настоящее время все более широкое распространение получает цифровая рентгенография. К современным системам цифровой рентгенографии относятся цифровая рентгенография с экрана электронно-оптического преобразователя, цифровая люминесцентная рентгенография, цифровая селеновая рентгенография. Люминесцентная пластина обладает значительно большей экспозиционной широтой, чем общепринятые комбинации пленка-экран, благодаря чему расширяется интервал между недо- и переэкспонированием, что важно для получения снимка хорошего качества.
При цифровой рентгенографии (Agfa Diagnostic, Villa Systemi, «Амико», «Медицинские технологии», «Электрон») удается обнаружить участки инфильтрации в легком позади тени сердца, в паравертебральной области. Дозовая нагрузка при этом виде исследования составляет 0,03-0,6 мЗв. Важной особенностью малодозовой цифровой рентгенографии является возможность составления электронных архивов памяти и передачи изображений на расстояние. Создание электронных систем обработки и передачи изображений (РАСS) — новый шаг к формированию рентгеновских отделений будущего.
Рентгеноскопия — функциональный метод исследования, позволяющий исследовать сердце и органы дыхания во время их движения, судить об их функции. Для снижения лучевых нагрузок на пациента необходимо использовать рентгенодиагностические аппараты, оборудованные цифровыми УРИ. К ним относится флюорографический аппарат ФЦМБ «Ренекс — Флюоро», «Проскан-2000» и «Проскан-7000», ОКО ФЦ. Метод применяется по показаниям для выявления симптомов наличия плевральной жидкости и ее исходов. Важным методом дифференциальной диагностики различных заболеваний легких является линейная томография (послойный вид исследования). Послойное исследование устраняет суммационный эффект, свойственный рентгенографии. Томография позволяет определить характер, структуру и распространенность патологического процесса, локализующегося в паренхиме легкого и плевре, изучить состояние трахеобронхиального «дерева», корней легких, средостения.
Линейная томография легких (Philips, Siemens, Toshiba), в зависимости от поставленной задачи, проводится: в прямой, боковой и косых проекциях; с продольным, косым и поперечным видом размазывания теней; при вертикальном или горизонтальном положении пациента. Толщина выделяемого слоя при томографии зависит от угла поворота рентгеновской трубки. Чем он больше, тем меньше толщина выделяемого среза. При поперечном виде размазывания выделяемый слой тоньше, чем при продольном. При этом лучше отображаются контуры и структура томографируемого образования. Выделение толстого слоя при угле поворота рентгеновской трубки до 12 называется зонографией. Основное внимание при томографии уделяется правильному выбору глубины среза, определяющему диагностическую ценность получаемых томограмм. Для уточнения характера инфильтрата в паренхиме легкого следует проводить томографию в двух взаимно перпендикулярных проекциях.
Гортань и трахею следует томографировать в двух взаимно перпендикулярных проекциях, главные и верхнедолевые бронхи — в прямой и косой проекциях. Оптимальной проекцией для нижнедолевых бронхов легких является боковая, для среднедолевого и язычкового бронхов — косая. Бронхи верхушечного, заднего и переднего сегментов обоих легких томографируют в прямой и боковой проекциях. Оптимальной проекцией для получения просветов сегментарных бронхов средней доли и язычковых сегментов является косая проекция с углом поворота пациента на 50-55° относительно длины оси тела. Для получения просветов верхушечных сегментарных бронхов нижних долей используют боковую томографию. Томография базальных сегментов проводится в прямой и боковой проекциях. В этих проекциях получают отображение просветы базальных бронхов нижней доли. Зонография — более толстый выделяемый слой. Ее лучше применять для уточнения характера диссеминированных процессов легких, детализации рентгенологической картины фиброзных и склеротических изменений, легочного рисунка и корней легких.
Из современных специальных методов получения изображения в диагностике заболеваний легких и ЛОР-органов методом выбора является компьютерная томография (КТ). Цифровая вычислительная томография, основанная на высокой чувствительности метода и возможности количественной оценки, зарекомендовала себя как один из самых эффективных методов медицинской визуализации. Одними из наиболее современных и надежных компьютерных томографов являются спиральные, рентгеновские компьютерные томографы «Аура» (Philips), «Аквильон» (Toshiba), «Пронто» (Hitachi Medical). Поперечное изображение грудной полости позволяет изучить топографо-анатомическое соотношение нормальных и патологических изменений в легких, установить взаимосвязь с плеврой, корнями легких и бронхами. Чувствительность компьютерной томографии высокого разрешения при определении заболеваний легких составляет около 94% по сравнению с 80% при рентгенографии грудной клетки. При КТ рентгеноморфологические проявления воспалительных процессов в легких удается обнаружить на более ранних сроках заболевания. Спиральная компьютерная томография (СКТ) дает возможность значительно сократить время исследования, снизить облучение больного и выявлять в легких мелкие узелковые образования и патологические фокусы, не всегда определяемые при обычной КТ. СКТ во многих случаях способна заменить инвазивное исследование — ангиографию. Фирмой Picker разработана новая система для СКТ, позволяющая реализовать принцип «виртуальной эндоскопии». Эта система предназначена в первую очередь для выявления больных с обструктивными процессами верхних дыхательных путей, что позволяет заранее выбрать место биопсии. Данная методика может использоваться в качестве самостоятельной, а также служить связующим звеном между томографическим и обычным эндоскопическим исследованием. Доза облучения больного при компьютерной томографии не превышает получаемой при обычном рентгенологическом исследовании.
Альтернативными методами медицинской интроскопии, применяемыми в диагностике заболеваний легких, являются ультразвуковое исследование (УЗИ) и магнитно-резонансная томография (МТР) — томография на основе эффекта ядерно-магнитного резонанса.
При ультразвуковом сканировании получают информацию о состоянии плевры, плевральной полости, субплевральных зон легочной ткани. Если имеется необходимость уточнения наличия малого количества выпота в плевральной полости, не выявляемого при обычном рентгенологическом исследовании, и определения его характера, лучше применять УЗИ. Проходит клинические испытания новый способ визуализации в УЗИ — специализированный компьютерный метод обработки для синтеза ультразвуковых изображений с большим полем зрения при помощи обычных ручных ультразвуковых датчиков, позволяющий врачу более полно регистрировать исследуемые структуры.
Магнитно-резонансная томография — метод неинвазивной диагностики — широкого распространения пока не получила и требует дальнейшего изучения и уточнения. Преимущество МРТ (Hitachi Medical, Siemens) перед другими способами заключается в оценке сосудистого русла малого круга кровообращения.
Радионуклидные методы исследования используют для определения степени нарушения регионарного кровотока и региональной вентиляции. Метод дополняет данные рентгенографии. Он технически прост, не имеет противопоказаний, лучевая нагрузка незначительная.
В настоящее время невозможно себе представить клиники, не имеющей базы для проведения эндоскопических исследований. Эндоскопические методы, использовавшиеся вначале исключительно для диагностики, очень скоро превратились в лечебные и нередко соперничают с полостными операциями.
Бронхоскопию (Pentax, Karl Storz, Ломо) выполняют после обязательного предварительного рентгенологического исследования органов грудной полости в прямой и боковой проекциях, так как во время бронхоскопии можно осмотреть бронхи до V-VI порядков включительно и нельзя увидеть периферические отделы легких. Показаниями к бронхоскопии являются центральные или периферические, доброкачественные или злокачественные опухоли легких, выявленные рентгенологически, хронический бронхит, бронхоэктатическая болезнь, длительно текущая пневмония, муковисцидоз, абсцесс легкого, кровохарканье и легочное кровотечение неясной этиологии, опухоли средостения и патология плевры, инородные тела трахеобронхиального «дерева», подозрение на туберкулез.
При наличии у больного кровохарканья или длительно текущего кашля на фоне проводимого лечения при отрицательных рентгенологических данных, а также при изменении характера кашля у курильщика показания к бронхоскопии абсолютные.
Абсолютными противопоказаниями к плановым эндоскопическим исследованиям являются инфаркт миокарда в острой стадии, инсульт в острой стадии, сердечно-сосудистая и сердечно-легочная недостаточность 3-й степени, пароксизмальная тахикардия и мерцательная аритмия.
Несмотря на то что эндоскопические исследования с каждым годом все шире внедряются в клиническую практику, многие врачи, особенно в поликлинической сети, мало знакомы с возможностями диагностической и тем более лечебной бронхоскопии и склонны преувеличивать ее опасность. Конечно, при использовании инструментальных методов исследования не может не возникать осложнений, но в связи с усовершенствованием эндоскопических приборов (уменьшение диаметра и увеличение гибкости аппарата) их количество сводится к минимуму, и обусловлены они, как правило, не небрежностью или низким уровнем подготовки врача-эндоскописта, а основным или сопутствующими заболеваниями пациента. В настоящее время большинство лечебных учреждений оснащено современной дорогостоящей эндоскопической аппаратурой, и не использовать ее недопустимо.
В нашей стране наибольшей популярностью пользуются фиброэндоскопы и видеоэндоскопы японских фирм «Фуджинон», «Пентакс» и «Олимпас», так как они надежны в эксплуатации, имеют небольшой наружный и большой диаметр биопсийного канала, что очень важно при выполнении лечебных манипуляций. В современных видеоэндоскопах благодаря использованию высокоэффективных линз и точных систем цифровой обработки сигнала с помощью мегапиксельных ПЗС-матриц удается получить четкое высококачественное изображение, увеличенное примерно в 100 раз, при этом цветопередача не ухудшается. Видеоэндоскопы более надежны в работе, так как их можно изгибать под любым углом и даже завязывать узлом, не боясь повредить эндоскоп. Значительно уменьшилась нагрузка на глаза врача-эндоскописта. Благодаря использованию видеоэндоскопов удается выявить мельчайшие изменения слизистой оболочки пищевода, желудка, двенадцатиперстной и толстой кишки, а также трахеи и бронхов, что позволяет диагностировать рак этих органов на ранней стадии развития.
Диагностическое эндоскопическое исследование дает возможность поставить диагноз, верифицировать его морфологически, оценить распространенность процесса и выработать оптимальную лечебную тактику. Благодаря постоянному усовершенствованию эндоскопической аппаратуры и подсобного эндоскопического инструментария, а также разработке и внедрению новых способов лечения многие заболевания можно лечить через эндоскоп.
Среди всех эндоскопических методов исследования бронхоскопия давно занимает особое место. Сегодня это не только один из первых диагностических методов, но и важнейший и эффективный способ лечения пациентов с хроническими воспалительными и нагноительными заболеваниями носоглотки, гортани, трахеи и легких.
Как показал наш многолетний опыт, единичные курсы лечебных бронхоскопий эффективны при пневмонии, абсцедирующей пневмонии или абсцессе легкого, а при хроническом бронхите, муковисцидозе, бронхоэктатической болезни необходимо проводить лечебные бронхоскопии курсами. Основными лекарственными веществами, которые врачи используют во время лечебных бронхоскопий, являются антисептики, антибиотики, муколитики и иммуномодуляторы. В ходе лечебной бронхоскопии удается восстановить дренажную функцию бронхов, удаляя гнойное содержимое из бронхиального «дерева», осуществлять целенаправленное воздействие на микрофлору бронхов и вводить препараты, снижающие вязкость секрета. Санационные бронхоскопии выполняют через день. При этом лечение можно проводить в амбулаторных условиях. В зависимости от степени интенсивности воспалительного процесса в бронхах выполняют от 5-6 до 8-10 санационных бронхоскопий на курс лечения.
Из оперативных методов лечения во время бронхоскопии наиболее распространены удаление доброкачественных опухолей и извлечение инородных тел. Особенно актуальна проблема диагностики и удаления инородных тел для педиатрии.
Методика удаления доброкачественных опухолей носоглотки, гортани, трахеи и крупных бронхов с помощью радиоволновой коагуляции (прибор «Сургитрон») безопасна, так как на месте отсеченной опухоли не образуется коагуляционный струп, как при электрокоагуляции, который может отторгнуться на 3-7-е сутки и вызвать кровотечение.
В заключение следует подчеркнуть, что для выявления заболевания на ранней стадии развития необходимо проведение комплексного обследования, включающего клинические, лабораторные, лучевые, эндоскопические и морфологические исследования. Усилия врачей различных специальностей должны быть направлены в конечном итоге на раннюю диагностику злокачественных заболеваний носоглотки, гортани, трахеи бронхов и легких.
В России рак легкого занимает первое место в структуре заболеваемости злокачественными новообразованиями и ежегодно диагностируется более чем у 66 тыс. пациентов.
К сожалению, в настоящее время, как и в прошлые годы, центральный рак легкого чаще всего диагностируют на основании клинических симптомов, наличие которых уже указывает на распространенный характер опухолевого поражения, т. е. в поздней стадии заболевания.
Наиболее благоприятными для излечения являются самые начальные фазы развития рака легкого, когда еще нет метастазирования или его вероятность невысока. В настоящее время для этой категории пациентов разрабатывают новые методы органосохраняющих операций. К ним относятся различные варианты эндобронхиальной хирургии и терапии, включая: электрокоагуляцию, криодеструкцию, Nd:YAG-лазерную хирургию, брахитерапию и фотодинамическую терапию.
Свертывание во многих странах, включая и Россию, профилактических программ скрининга и диспансерного наблюдения в группах риска уменьшило и без того невысокий процент ранней диагностики рака легкого. Единственным источником активного массового выявления заболевания на ранней стадии развития остаются рентгенологическое и бронхоскопическое исследования, предпринимаемые по поводу различных доброкачественных заболеваний легких.
Повышение качества ранней диагностики рака легкого связано с использованием новых профилактических программ скрининга, основанных на применении компьютерного анкетирования, новых молекулярных, генетических биомаркеров и высокоинформативных методов уточняющей диагностики: флуоресцентной бронхоскопии, низкодозной спиральной томографии, цитологического исследования мокроты с использованием цитометрии и иммуноцитохимического исследования.
Техническое развитие и совершенствование указанных диагностических методов направлено в первую очередь на повышение их разрешающих возможностей и выявление раннего рака минимальных размеров, вплоть до интраэпитеальных микроочагов.
Н. Е. Чернеховская, доктор медицинских наук, профессор
Г. Г. Федченко, кандидат медицинских наук
А. В. Поваляев
РМАПО, Москва
Планирование бронхологического обследования. Варианты сочетания бронхологических исследований
Заболевания органов дыхания на протяжении ряда лет являются наиболее актуальной проблемой современного здравоохранения. Во всем мире наблюдается рост острых и хронических респираторных заболеваний (ХРЗ). Особую значимость приобретает рост заболеваемости хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой (БА). Немаловажное значение при диагностике ХРЗ имеют лабораторные методы исследования. Особый вес они приобретают при дифференциальной диагностике патологий, т. к. большинство пульмонологических заболеваний имеют схожие респираторные проявления. В статье представлены основные лабораторные методы исследования, применяемые при диагностике и дифференциальной диагностике ХРЗ. Приводятся показатели референсных значений при различных бронхолегочных заболеваниях. Уделяется внимание интерпретации и обоснованию исследования общего анализа крови, острофазовых белков, изменения уровня IgE, эозинофильного катионного белка. Обосновывается включение в план обследования натрийуретического пептида (NT-proBNP) при дифференциальной диагностике одышки, сочетанной с хронической сердечной недостаточностью. Основные положения лабораторной диагностики приведены в соответствии с современными отечественными и международными клиническими рекомендациями по ведению пациентов с ХОБЛ, БА, внебольничной пневмонией.
Ключевые слова: хроническая обструктивная болезнь легких, ХОБЛ, бронхиальная астма, лабораторная диагностика, хронические респираторные заболевания.
G.L. Ignatova, V.N. Antonov
South Ural State Medical University, Chelyabinsk
For several years, respiratory system diseases are the most urgent problem of modern health care. Acute and chronic respiratory diseases (CRD) are increasing worldwide. Of particular importance is the increase in the incidence of chronic obstructive pulmonary disease (COPD) and bronchial asthma in patients. By no means unimportant are the laboratory test methods in the CRD diagnosis. This has a special weight in the differential diagnosis of pathologies since most pulmonological diseases have similar respiratory manifestations. The article provides an overview of the main laboratory test methods used in the diagnosis and differential diagnosis of CRD. Also, it shows the reference value indices for various broncho-pulmonary diseases. The data on the interpretation and justification of complete blood count, acute phase proteins, changes in the IgE level, and eosinophilic cationic protein are presented. The article gives t he justification for the natriuretic peptide (NT-proBNP) inclusion in the differential diagnosis of dyspnea in a comprehensive course with chronic heart failure. The main provisions of laboratory diagnostics are given in accordance with modern domestic and international clinical guidelines for patient management with chronic obstructive pulmonary disease, bronchial asthma, and community-acquired pneumonia.
Keywords: chronic obstructive pulmonary disease (COPD), bronchial asthma, laboratory diagnosis, chronic respiratory diseases.
For citation: Ignatova G.L., Antonov V.N. Laboratory test method possibilities in the differential diagnosis of respiratory tract diseases. RMJ. Medical Review. 2019;9(I):14-17.
Для цитирования: Возможности лабораторных методов исследования в дифференциальной диагностике заболеваний дыхательных путей. РМЖ. Медицинское обозрение. 2019;3(9(I)):14-17.
В статье представлены основные лабораторные методы исследования, применяемые при диагностике и дифференциальной диагностике хронических респираторных заболеваний
Заболевания органов дыхания являются наиболее актуальной проблемой современного здравоохранения [1, 2]. Во всем мире наблюдается рост острых и хронических респираторных заболеваний (ХРЗ). Всемирная организация здравоохранения (ВОЗ) уделяет данной проблеме немалое внимание. Под эгидой ВОЗ в 2006 г. был создан Всемирный альянс по борьбе с хроническими респираторными заболеваниями (GARD С Global Alliance against Chronic Respiratory Diseases). Деятельность данной организации является частью глобальной работы по профилактике хронических заболеваний и борьбе с ними. По мнению ВОЗ, необходимо предпринять усилия по улучшению диагностики и медицинского обслуживания населения. Во многих странах недостатки диагностики большинства ХРЗ влекут недостаточность лечения данных заболеваний, а в некоторых случаях имеется дефицит основных лекарственных средств. К числу наиболее распространенных ХРЗ эксперты ВОЗ относят бронхиальную астму (БА), хроническую обструктивную болезнь легких (ХОБЛ), аллергические проявления респираторных заболеваний, профессиональные заболевания легких и легочную гипертензию (ЛГ). Основными факторами риска развития данных заболеваний являются курение табака, загрязнение воздуха вне и внутри помещений, различные аллергены, профессиональные факторы риска [1].
В клинической практике врачи первичного звена и пульмонологи сталкиваются как с изолированными формами данных заболеваний, так и с их сочетанным течением.
БА и ХОБЛ: для каждого заболевания характерны различные фенотипы, но у 10Р20% больных присутствуют признаки как ХОБЛ, так и БА [3]. В 2014 г. впервые выделен фенотип перекреста БА и ХОБЛ (ACOS: asthma-COPD overlap syndromе С синдром перекрывания астмы и ХОБЛ). Выявление данного синдрома позволяет прежде всего пульмонологу назначать рациональную терапию, в частности ингаляционные глюкокортикостероиды (ИГКС).
БА и аллергические заболевания: до 80% пациентов с симптомами БА имеют признаки тех или иных аллергических заболеваний [4]. В то же время наличие атопии не всегда говорит о присутствии у больного БА.
Профессиональные заболевания: в классификации основных профессиональных заболеваний особой строкой прописаны БА и ХОБЛ, развивающиеся вследствие воздействия промышленных аллергенов и ирритантов, вызывающих хронический воспалительный процесс [5].
ЛГ и ее прямое следствие С хроническое легочное сердце являются наиболее частыми осложнениями
ХРЗ [6].
Немаловажное значение при диагностике ХРЗ имеют лабораторные методы исследования. Особый вес они приобретают при дифференциальной диагностике, т. к. большинство пульмонологических заболеваний имеют схожие респираторные проявления.
Анализ крови
Общий анализ крови
Общий анализ крови (ОАК) относится к обязательным лабораторным методам исследования, рекомендованным международными и отечественными клиническими рекомендациями по соответствующим нозологиям, а также входит в алгоритмы оказания медицинской помощи согласно медико-экономическим стандартам [7, 8].
ОАК включает в себя определение концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов, скорости оседания эритроцитов (СОЭ), подсчет лейкоцитарной формулы. Последнее особенно важно в свете новых рекомендаций GOLD (Global Initiative for Chronic Obstructive Lung Disease С Глобальная инициатива по ХОБЛ) и GINA (Global Initiative for Asthma С Глобальная инициатива по бронхиальной астме) при учете эозинофильного воспаления у пациентов с БА и ХОБЛ. Референсные значения нормы составляют от 50 до 250 клеток в 1 мкл. Критическим уровнем является 450 клеток в 1 мкл, что указывает на патологический процесс, связанный с возможным влиянием эозинофилов на воспалительный процесс. При этом, как подчеркивают некоторые авторы, гиперэозинофилия может не коррелировать с тканевой эозинофилией и содержанием эозинофилов в бронхоальвеолярном лаваже [9]. Кроме того, уровень эозинофилов в периферической крови является важным показателем при решении вопроса о применении ИГКС у пациентов с ХОБЛ, а также при эскалации или деэскалации терапии.
Острофазовые белки
Острофазовые белки (ОБ) С это белки коагуляции, транспортные белки, которые также являются медиаторами иммунной системы. ОБ непосредственно участвуют в процессах элиминации повреждающих факторов, способствуют локализации очага повреждения и восстановлению нарушенной структуры клеток и органов, а также их функций. Фибриноген в большей степени имеет отношение к сосудистым реакциям при воспалении, в то же время другие маркеры, будучи многофункциональными, участвуют в реализации многочисленных иммунных процессов [10].
С-реактивный белок (СРБ) С стимулятор иммунных реакций, в т. ч. фагоцитоза, принимает участие в Т- и В-иммунных ответах, активирует классическую систему комплемента. Синтез СРБ происходит преимущественно в гепатоцитах, инициируется антигенами, иммунными комплексами, бактериями, грибами, при травме. Как правило, СРБ в сыворотке здорового человека отсутствует, за исключением некоторых физиологических процессов [10]. Тест на СРБ имеет прямую корреляцию с СОЭ. Оба показателя резко возрастают в начале заболевания, но СРБ реагирует раньше, чем изменяется СОЭ. В лабораторной диагностике этот тест применяется для наблюдения за течением заболевания и контроля эффективности проводимой терапии. Кроме того, концентрация СРБ в крови ассоциирована с активностью заболевания и стадией процесса.
Уровень фибриногена имеет тенденцию к увеличению при различных воспалительных реакциях, это чувствительный маркер воспаления и некроза тканей, основной белок плазмы, напрямую влияющий на скорость оседания эритроцитов. С ростом концентрации фибриногена СОЭ также увеличивается. Рост концентрации фибриногена в плазме, в т. ч. при нормальных значениях, коррелирует с увеличением риска осложнений сердечно-сосудистых заболеваний.
Прокальцитонин (ПКТ) является более специфичным маркером бактериальной инфекции, чем СРБ. Является предшественником гормона кальцитонина и вырабатывается несколькими типами клеток в различных органах под влиянием провоспалительных агентов, в первую очередь бактерий. Уровень ПКТ выше 2 нг/мл с высокой вероятностью свидетельствует об инфекционной природе воспаления [11]. Контроль динамики уровня ПКТ может служить дополнительным высокоинформативным методом оценки эффективности проводимой терапии при инфекционном процессе.
Натрийуретические пептиды
У 60% пациентов старше 65 лет наблюдается сочетанное течение ХРЗ, чаще всего с сердечно-сосудистыми заболеваниями. На этом этапе чрезвычайно важна дифференциальная диагностика одышки, как наиболее частого симптома при коморбидных заболеваниях. Определенную помощь в этом вопросе оказывает определение натрийуретических пептидов С BNP и NT-proBNP.
Для исключения хронической сердечной недостаточности принято использовать порог менее 125 пг/мл для возраста до 75 лет; порог менее 450 пг/мл для возраста старше 75 лет; для исключения острой сердечной недостаточности С менее 300 пг/мл [12].
Иммуноглобулин Е
IgE был выделен в 1960-х гг. из сывороток больных атопией и множественной миеломой. При контакте IgE, адсорбированного на клетках, с аллергеном образуются комплексы « IgE-специфический антиген», что сопровождается проникновением ионов кальция внутрь клетки-мишени, активацией в ней различных биохимических процессов и повышением концентрации гистамина и других биологически активных веществ (БАВ) из тучных клеток, базофилов и эозинофилов, на мембране которых как раз и фиксированы IgE. Поступление вышеперечисленных БАВ в межклеточное пространство сопровождается местной воспалительной реакцией, которую в клинике мы видим в виде ринита, бронхита, БА, анафилактического шока [13].
Как указывает ряд авторов, при анализе уровня IgE необходимо учитывать некоторые особенности и диагностические ограничения.
При определении специфического IgE не следует преувеличивать его диагностическую роль и диагноз аллергии выставлять лишь на основании этого показателя.
Обнаружение аллерген-специфического IgE не является 100% патогномоничным.
В то же время отсутствие специфического IgE или его низкая концентрация в сыворотке периферической крови не исключает возможности участия IgE-зависимого механизма.
Антитела других классов иммуноглобулинов, имеющие высокую специфичность для данного аллергена, особенно класса IgG, могут в некоторых случаях стать причиной ложноотрицательных результатов.
Высокие концентрации общего IgE, к примеру у отдельных больных атопическим дерматитом, могут давать ложноположительные результаты.
Сходные результаты для различных аллергенов не означают их одинакового клинического значения, т. к. способность к связыванию с IgE у разных аллергенов может различаться [13].
Для определения сенсибилизации к респираторным аллергенам и оценки вероятности аллергического характера патологии при неясной симптоматике у пациентов с заболеваниями верхних дыхательных путей применяется тест Phadiatop ImmunoCAP. Он направлен на выявление IgE к смеси наиболее распространенных ингаляционных аллергенов (пыльцы деревьев, трав, аллергенов шерсти домашних животных, клещей домашней пыли, плесени). Это исследование предназначено для первичного скрининга с учетом возможной одновременной сенсибилизации к разным аллергенам или перекрестной сенсибилизации с охватом аллергенов, которые обычно являются основой развития атопии.
Эозинофильный катионный белок
Эозинофильный катионный белок (eosinophilic cationic protein С ECP) представляет собой один из компонентов специфических секреторных гранул эозинофилов человека. Основные свойства ЕСР обусловлены высоким содержанием аргинина. ECP связан с механизмами антигельминтной, антибактериальной, противоопухолевой, а также определенной противовирусной активности эозинофилов. Выраженное эозинофильное воспаление, которое наблюдается при аллергической реакции, может приводить к повреждению собственных тканей, одним их механизмов которого является токсическое действие ECP. Уровень ECP в большинстве случаев коррелирует с тяжестью клинических симптомов БА, отражая выраженность эозинофильного компонента воспаления, и может служить маркером определения тяжести БА с определенными ограничениями. У пациентов с атопией наблюдаются более высокие концентрации ECP, даже когда число эозинофилов в периферической крови имеет нормальные значения. В условиях широкого применения иммунобиологических препаратов для таргетной терапии важно, что уровень ECP превышает норму как при IgE-опосредованной, так и при не-IgE-опосредованной атопии.
Определение a1-антитрипсина
В Федеральных клинических рекомендациях по ведению пациентов с ХОБЛ подчеркивается, что пациентам с ХОБЛ моложе 45 лет, пациентам с быстрым прогрессированием ХОБЛ или при наличии эмфиземы преимущественно в базальных отделах легких рекомендуется определять уровень α1-антитрипсина в крови [8].
Связь дефицита α1-антитрипсина с повышенным риском развития эмфиземы легких была впервые показана в работах Laurell и Eriksson, которые в 1963 г. описали отсутствие α1-фракции у больных с панацинарной эмфиземой [14]. В дальнейшем была описана связь врожденного дефицита данного белка с заболеваниями печени. При воспалительном процессе в легочной ткани α1-антитрипсин подавляет функцию эластазы, выделяющейся из нейтрофилов, предотвращая деградацию белка соединительной ткани (эластина) в стенках альвеол и развитие эмфиземы легких. Он модулирует локальный иммунный ответ, обладает антиоксидантным и антимикробным действием, ингибирует протеолитические ферменты апоптоза. Концентрация α1-антитрипсина значительно повышается при остром воспалении различной этиологии, инфекционных, ревматических заболеваниях, злокачественных процессах, при заместительной терапии эстрогенами, приеме пероральных контрацептивов, повышении уровня эстрогенов при беременности, воспалительных процессах в гепатоцитах. Дефицит α1-антитрипсина коррелирует с высоким риском развития патологии легких [8].
Цитология мокроты. Клеточный состав индуцированной мокроты может характеризовать тип воспаления, который определяют по содержанию в мокроте эффекторных воспалительных клеток С эозинофилов, нейтрофилов, лимфоцитов, макрофагов. В настоящее время принято различать 4 клеточных фенотипа: 1) эозинофильный, если количество эозинофилов более 2%; 2) нейтрофильный при числе нейтрофилов 61% и выше; 3) смешанный; 4) неэозинофильный (менее 2% клеток) и ненейтрофильный (менее 61% клеток) [8, 15].
Определение данных фенотипов имеет чрезвычайно важное значение в выборе терапии, в частности при назначении ИГКС или антибактериальных препаратов.
Бактериологический анализ мокроты имеет диагностическое значение только при инфекционном обострении заболеваний, а также при определении чувствительности к антибиотикам [8].
Заключение
Основу диагностики и дифференциальной диагностики основных респираторных заболеваний конечно же составляют клинические методы исследования. Тщательный сбор анамнеза, учет различных нюансов эпидемиологии, особенностей индивидуума обеспечивают до 90% точности диагноза. В этой связи нельзя не вспомнить блестящие клинические описания болезней классиков русской терапевтической школы, когда диагноз напрямую был связан с опытом и наблюдательностью врача. Применение современных методов диагностики существенно облегчает постановку диагноза, но и может увести от правильной трактовки клинической ситуации. В этой связи становится актуальным тщательный анализ всех полученных клинических, лабораторных, инструментальных методов диагностики. Только сопоставив и тщательно взвесив все данные, думающий врач может прийти к единственно правильному решению.
Большинство лабораторных показателей не имеют 100% патогномоничного значения. Риск врачебной ошибки при этом повышается. Задача клинициста и врача лабораторной диагностики С свести этот риск к минимуму. Поэтому правильная интерпретация лабораторных показателей с учетом всех возможных нюансов играет важную роль в клинической медицине.
Список литературы Свернуть Развернуть
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Статьи: Возможности современного бронхологического диагностического исследования и лечения больных с заболеваниями легких!
Благодарим организаторов и всю команду, работавшей на мероприятии.
И лично профессору В.В.Соколову и С. С. Пирогова, за предоставленную возможность, содействие и заботу о Эндоскопистах!
01 Соколов ВВ Приветственное слово
02 Aleš Rozman Cryobiopsy Cryorecanalization Cryodevitalization
003 Борисова ОВ Классификация доброкачественных и злокачественных опухолей трахеобронхиального дерева
04 Jochen Wiegand OLYMPUS Solutions for Bronchoscopy
Виды обследования легких
Необходимость в том или ином обследовании легких возникает не только при проявлении симптомов респираторного заболевания (кашель, одышка, проблемы с дыханием), но и в профилактических целях. Ежегодная флюорография направлена на своевременное выявление туберкулеза, вызванного палочкой Коха, которые присутствуют в организме каждого человека в «спящей» форме. Компьютерная томография легких (МСКТ) достоверно снижает смертность от пневмонии и рака легких, поскольку позволяет визуализировать патологические очаги, опухоли и метастазы даже очень небольших размеров. В этой статье мы рассмотрим, какие виды обследования легких существуют и расскажем о каждом из них подробнее.
Лучевая диагностика
К этой группе относятся неинвазивные и безболезненные методы диагностики с применением определенных видов излучения, технологий визуализации и обработки изображений. Такие исследования основаны на принципе разного ответа разных по плотности внутренних органов и тканей. Полученные изображения чем-то напоминают географические карты, только вместо ландшафтов на них темными и светлыми цветами обозначены анатомические структуры. На таких изображениях врачи видят патологические изменения: увеличенные лимфоузлы, опухоли, переломы ребер, инфекционно-воспалительные очаги и другие отклонения от нормы, характерные для той или иной болезни: эмфизема, интерстициальное заболевание легких, муковисцидоз и др.
КТ (МСКТ) грудной клетки
Современный высокоточный метод посрезового сканирования с использованием рентгеновского (x-ray) излучения и возможностью построения аутентичной 3D-модели костей, дыхательных путей, внутренних органов и сосудов. Преимущество компьютерной томографии заключается в том, что за несколько секунд томограф делает множество сканов, которые затем можно объединить в объемное изображение. Исследуют ткани любой морфологии: губчатую паренхиму легких, кости, органы.
При сканировании грудной клетки в область обзора попадают легкие, трахея, бронхиальное дерево, средостений, грудной отдел позвоночника и ребра. Для обследования сосудов и при подозрении на наличие онкологических опухолей проводится КТ грудной клетки с контрастом. Суть контрастирования заключается в том, что пациенту в плечевую вену предварительно вводится специальный препарат, который дополнительно «окрашивает» стенки сосудов и вен, а также позволяет визуализировать новообразования, уточнить их размер, а иногда и специфику (предварительно, для уточнения потребуется биопсия).
Компьютерная томография легких лучше чем другие виды диагностики показывает пневмонии, туберкулез, опухоли легких и средостения (в т.ч. тимомы), травмы ребер и грудного отдела позвоночника.
На КТ с контрастом в высоком разрешении визуализируются легочная артерия и грудная аорта. Врачи-рентгенологи видят мальформации, аневризмы, повреждения и сужение просвета сосудов в связи с тромбозом, атеросклерозом, компрессией и т.д.
Однако КТ грудной клетки не покажет грыжи межпозвонковых дисков. Для их диагностики подойдет МРТ.
МРТ грудной клетки
Магнитно-резонансная томография грудной клетки также относится к современным, информативным и сложным методам обследования, который позволяет осмотреть внутренние органы в высоком разрешении, в разных проекциях и воссоздать 3D-реконструкцию на основании множества томограмм. МРТ как правило применяется для исследования органов средостения. МРТ не подходит для исследования ребер, визуализации мелких очагов в паренхиме лекгих.
Ядра атомов водорода в организме человека, если на них воздействуют радиочастотные импульсы в магнитном поле, подают особые эхо-сигналы, которые можно использовать для визуализации внутренних органов во всех плоскостях и проекциях. Этот принцип заложен в основу МРТ-диагностики.
В отличие от КТ-обследования, основанного на ионизирующем облучении, магнитно-резонансная томография базируется на электромагнитном излучении, не оказывающем влияния на организм. Обследование можно проходить сколько угодно раз, и беременным женщинам (при наличии показаний) оно не противопоказано. МРТ нельзя проводить пациентам с протезами клапанов сердца и кардиостимуляторами (необходима консультация врача).
УЗИ грудной клетки
Ультразвуковое исследование грудной клетки назначается с целью визуальной оценки серозной оболочки дыхательных органов и плевральной полости, стенок грудной клетки, а именно для уточнения ее объема, целостности, наличия или отсутствия лишней жидкости, посторонних предметов. Женщинам в возрасте до 35 лет рекомендуется ежегодно в профилактических целях делать УЗИ молочных желез.
Преимущество этого метода заключается в том, что ультразвуковые волны абсолютно безопасны для организма человека. Эти же волны используют летучие мыши, чтобы ориентироваться в пространстве. Производимые УЗ-сигналы отражаются окружающими объектами и возвращаются к хищнику вместе с информацией, необходимой, чтобы обходить в темноте препятствия и охотитьсяю. УЗИ грудной клетки показывает опухоли молочных желез и стенок грудной клетки, скопление жидкости в плевре.
Обследование назначается при подозрении на онкологию и другие заболевания. Специальная подготовка не требуется. УЗИ стенкок грудной клетки делают на вдохе, пациенту нужно задержать дыхание на несколько секунд и поднять руки.
ЭХОКГ (УЗИ сердца)
Эхокардиография назначается пациентам с определенными патологиями легких. Функциональная диагностика сердца позволяет в реальном времени оценить деформацию каждого сегмента и клапана. Врачи рекомендуют проходить УЗИ сердца, например, при пневмонии, если пациент находится в группе риска по сердечно-сосудистым заболеваниям, или его беспокоят симптомы, характерные для миокардита, заболеваний миокарда, легочной эмболии.
Сердце и легкие расположены близко и работают «сообща»: легкие получают кислород, который с кровью транспортируется к сердцу. Сердце поставляет кровь, насыщенную кислородом, к другим органам и тканям, которым она необходима для энергии и поддержания жизнедеятельности.
У сердечной недостаточности и заболеваний легких есть один общий симптом — затрудненное дыхание. В этой связи важно понять, работа какого органа и почему нарушена.
При легочной гипертензии (заболевание вызвано закрытием просвета средних и мелких сосудов легких) пациентов обычно беспокоит быстрая утомляемость, дискомфорт или боль в левой части грудной клетки. Однако основной причиной легочной гипертензии является поражение сердечной мышцы (левых камер) на фоне ишемии, воспалительных заболеваний миокарда, пороков сердца. УЗИ (ЭхоКГ) сердца при легочной гипертензии позволяет оценить состояние внутреннего органа (клапанов и желудочков сердца, проходимость артериальных протоков).
Рентген грудной клетки
Доза рентгеновского облучения при стандартной рентгенографии крайне мала и составляет всего около 0,03 — 0,3 мЗв. Обследование назначается при подозрении на перелом костей (ребер, ключицы), а также если у врача-терапевта или пульмонолога есть подозрения на патологию легких.
Однако разрешающей способности рентгена и двухмерной техники визуализации не всегда достаточно для точной визуальной оценки дыхательного органа. Например, по статистике ВОЗ, выявляемость пневмонии, ассоциированной с вирусом SARS-Cov2, на рентгене всего 50-60%, в то же время на КТ — 95%.
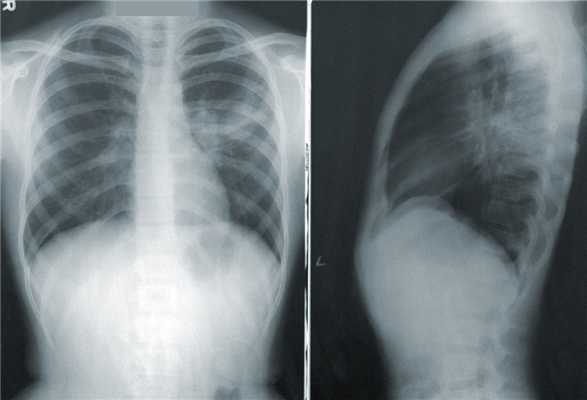
Флюорография
Относится к рентгенологическим исследованиям с лучевой нагрузкой, приблизительно равной 0,03 - 0,05 мЗв за одно исследование грудной клетки. Флюорография рекомендована в качестве ежегодного профилактического обследования, поскольку эффективно показывает туберкулез легких — заболевание, вызываемое палочками Коха, которые присутствуют в организме каждого человека в неактивной «спящей» форме.
На флюорографии выявляют опухоли и пневмонии, однако также как и в случае с рентгеном, 2D-техника визуализация, сравнительно небольшой поток рентгеновских лучей, эффект «наложения теней» не позволяют увидеть всех подробностей. Например, опухоли 3-5 мм и свежие «матовые стекла» на флюорографическом снимке с высокой долей вероятности заметны не будут.
Тем не менее, профилактическая флюорография может спасти человеку жизнь и остановить распространение туберкулезной инфекции.
Инструментальная диагностика
Легкие исследуют не путем «просвечивания» грудной клетки, а с помощью вспомогательных медицинских инструментов и приборов.
Бронхоскопия
Визуальное обследование трахеи и бронхов с помощью специального оптического прибора — бронхоскопа. Результаты этого обследования важны, когда у пациента выражены признаки воспалительного или гнойного заболевания легких. Плюс бронхоскопии в том, что врач во время процедуры может взять образец ткани на биопсию.
Торакоскопия
Высокоточный инвазивный метод обследования и хирургического лечения легких с применением эндоскопической техники. Эндоскоп представляет собой гибкую трубку диаметром 0,7 - 3 см, оснащенную микровидеокамерой и светодиодом. Доступ к плевре легких осуществляется через небольшой надрез в области грудной клетки рядом с подмышечной впадиной. Процедура проводится под анестезией.
Торакоскопия — не самый простой и приятный метод обследования, однако он обладает высокой информативностью и позволяет сразу выполнить необходимые хирургические манипуляции: удалить кисты и лишнюю жидкость из перикарда, рассечь спайки, прижечь свищи, взять образец ткани на биопсию.
Торакоскопия легких назначается пациентам, у которых выявлены подозрительные новообразования, метастазы или увеличенные лимфоузлы, а также при экссудативном плеврите, причина которого до конца не ясна.
Спирометрия (спирография)
Метод широко распространен в пульмонологии, поскольку его проходят для непосредственно функциональной оценки легких. Спирометрия показывает общий объем легких, скорость и глубину вдоха, его резервный объем и т.д. Обследование проходят при ХОБЛ и эмфиземе, чтобы определить степень заболевания.
Спирометр представляет собой небольшой аппарат с трубкой и зажимом для носа. Пациент вдыхает и выдыхает в трубку настолько интенсивно и глубоко, насколько это возможно. Врач регистрирует и интерпретирует показатели.
Лабораторная диагностика
Лабораторные анализы позволяют определить наличие тех или иных бактерий, вирусов или грибков в организме человека. Для этого у пациента берут кровь, мазок из носоглотки, мочу и др. Образец биоматериала исследуют с применением специального оборудования. С помощью лабораторной диагностики определяют состав крови, различные биомаркеры, антитела и др.
Цель клинического анализа мокроты из трахеи, бронхов и легких — выявить, какие патогенные организмы в дыхательных путях человека провоцируют образование слизи и лейкопению. В норме у здорового человека мокрота при кашле не отделяется.
При анализе врач-лаборант учитывает и другие факторы, например, количество и цвет мокроты. В мокроте могут присутствовать гной (скопления лейкоцитов), кровь, воспалительный экссудат.
Если исследование мокроты под микроскопом не выявило бактерий или других патогенных микроорганизмов, это не значит, что инфекции нет. Пациенту в этой связи может быть рекомендовано дополнительное обследование.

Биопсия (плевральная пункция)
Биопсия (или гистологическое исследование) — это чрескожный забор образца плевры для исследования в лаборатории. Диагностика позволяет определить возбудителя туберкулеза, а также отличить злокачественное новообразование от доброкачественного. Биопсия проводится хирургом (как торакоскопия) или пульмонологом. Процедура не требует подготовки. Для гистологического исследования обычно берут 3 образца материала за 1 прокол кожи.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Статьи: Гибкая диагностическая бронхоскопия
Современная программа исследования при заболеваниях органов дыхания и средостения в обязательном порядке включает диагностическую бронхоскопию. Своевременно и адекватно выполненное исследования позволяет эффективно установить диагноз при самых различных нозологиях.
К сожалению, в практической работе врача-эндоскописта нередки ситуации, когда неправильная тактика применения бронхологического исследования приводит либо к его неэффективности, либо к опасным и даже жизнеугрожающим осложнениям.
Эта памятка — своего рода подсказка для практических врачей, проводящих бронхологическое диагностическое исследование при различных заболеваниях трахеобронхиального дерева, легких и средостения.
Enter the password to open this PDF file:
Полный текст статьи:
1. Показания и противопоказания к гибкой диагностической бронхоскопии
• выявленные при рентгенографии, КТ или МРТ патологические изменения в легком и/или средостении;
• признаки стеноза бронхов и ателектаза легкого;
• кашель неясной этиологии;
• кровохарканье;
• подозрение на наличие инородного тела трахеи и бронхов;
• пред/послеоперационный осмотр в торакальной хирургии
• экссудативный плеврит неясной этиологии;
• затянувшаяся пневмония;
• подозрение на туберкулез бронхов, хроническое неспецифическое воспаление легких;
• наличие полости распада или киста легкого;
• интерстициальные и диссеминированные патологические изменения в легких;
• периферические новообразования в легком неясной этиологии;
• ателектаз легкого;
• подозрение на центральный рак легкого;
• лимфаденопатия средостения неясной этиологии;
• рак пищевода;
• подозрение на повреждение дыхательных путей.
Диагностическая бронхоскопия также показана при некорригируемых респираторных жалобах на протяжении более 1 мес и/или наличии изменений по данным методов лучевой диагностики.
Противопоказания
Абсолютные
• некорригируемая гипоксемия, декомпенсированная дыхательная недостаточность;
• нестабильная стенокардия;
• неконтролируемая аритмия сердечных сокращений.
Относительные
необъяснимая или тяжелая гиперкапния;
• обострение бронхиальной астмы, астматический статус;
• неконтролируемая коагулопатия;
• нестабильность шейного отдела позвоночника
• декомпенсированная недостаточность кровообращения и тяжелая дыхательная недостаточность;
• тромбоцитопения менее 50 000/мкл
Особые условия и ситуации при выполнении бронхоскопий
• диагностическая бронхоскопия не должна выполняться при обострении ХОБЛ;
• при наличии кардиальной патологии перед бронхоскопи- ей необходима консультация кардиолога;
• после инфаркта миокарда диагностическая бронхоскопия должна быть отложена минимум на 4 недели.
2. Условия для выполнения бронхоскопии
Оборудование комнаты для проведения бронхоскопии
• аппаратура для выполнения бронхоскопии в полной комплектации, наличие подводки кислорода с потоком не менее 3 л/мин, набора для реанимации.
Мониторинг
• до начала и после завершения исследования: постоянное измерение артериального давления, ЧСС, сатурации;
• во время бронхологического исследования: пульсоксиметрия; ЭКГ-мониторинг (в случае наличия кардиальной патологии).
Вопросы, на которые необходимо ответить перед выполнением бронхоскопии
• Показана ли данному пациенту бронхоскопия?
• Проверены ли анамнестические данные о наличии аллергических заболеваний;
• Есть ли в кабинете реанимационный набор.
3. Анестезия
Чем лучше и тщательнее выполнена анестезия перед гибкой бронхоскопией, тем более комфортно для врача выполнение диагностического исследования — сокращается время процедуры, легче корректировать возможные осложнения.
Все виды анестезии можно разделить на три вида: местная анестезия, седация и общий наркоз. За рубежом доминирует выполнение исследования в условиях седации (свыше 90 %). В России ситуация диаметрально противоположная — подавляющее большинство диагностических бронхоскопий выполняются под местной анестезией. Ниже в таблице представлены варианты применения каждого из методов обезболивания.
Местная анестезия
Препараты
Лидокаин и др.
Пути введения:
Спрей/Гель
Небулайзер
Препараты
Мидазолам
Пропофол
Фентанил
Тотальная
внутривенная
анестезия
+
миорелаксанты
Выбор анестетика
Наиболее часто для местной анестезии применяется лидокаин. Все местные анестетики, применяемые при бронхоскопии, можно разделить на две группы — амиды и эфиры (см ниже).
Перекрестная непереносимость анестетиков внутри одной группы вполне вероятна, а вот случаи тотальной непереносимости анестетиков из обеих групп крайне редки. Именно поэтому анестетиком резерва для гибкой бронхоскопии является новокаин, относящийся к отличной от лидокаина группе препаратов.
Лидокаин является анестетиком первого выбора, так как обладает наилучшими характеристиками, позволяя достичь обезболивания при минимальной вероятности побочных эффектов (в особенности метгемоглобинемии). Альтернативным препаратом для проведения местной анестезии является новокаин.
Перед выполнением анестезии следует тщательно собрать анамнез в отношении непереносимости лекарственных средств, прежде всего анестетиков.
Местная анестезия. Способы обезболивания и максимальная дозировка
Перед выполнением бронхологического исследования последовательно проводится анестезия гортаноглотки и носовых ходов (если предполагается трансназальная интубация), а в ходе самого исследования — дополнительная анестезия гортани, трахеи и бронхов через канал бронхоскопа.
Анестезия ротоглотки выполняется с помощью 10 % водного раствора лидокаина с помощью стандартного распылителя (на 1 нажатие распыляется доза препарата в 10 мг), как правило делается 5-6 распылений препарата. Рекомендуется первую дозу лидокаина нанести на слизистую щеки, в качестве теста на переносимость. Перед выполнением анестезии следует предупредить пациента об ожидаемых ощущениях анестезии — чувства «комка в горле», онемения и т. п.
Анестезия носовых ходов как правило выполняется 10 % раствором лидокаина — по 2-3 введения в каждый носовой ход. Следует предупредить пациента о том, что введение анестетика в носовой ход может сопровождаться раздражением слизистой носа — чувством жжения, рефлекторным чиханием, кашлем и слезотечением. Альтернативой лидокаин-спрею является использованием лидокаин-геля 2 % (Катеджель), который можно ввести в носовой ход с помощью гофрированного шприца, либо с помощью пропитанной гелем турунды.
Добавление анестетика во время исследования возможно как через канал эндоскопа, так и через специальный катетер-дозатор. Оба метода равноценны.
В ряде случаев, возможно выполнение дополнительного обезболивания с введением 2-3 мл 2 % лидокаина с помощью транскрикоидной инъекции через перстнещитовидную мембрану. Методика позволяет снизить выраженность кашлевого рефлекса и сократить общую дозу лидокаина, необходимую для выполнения исследования.
Альтернативой местной анестезии лидокаин-спреем служит введение анестетика через небулайзер. Для этого используется 4 % раствор лидокаина, объемом 3 мл, длительность введения составляет около 10-12 минут. Преимуществом такого метода анестезии является лучшая переносимость пациентом и возможность применения у лиц с измененным строением гортаноглотки. Недостаток такого метода — меньшая степень точности дозирования препарата, высокая абсорбция на слизистой ротоглотки.
Максимальная допустимая доза лидокаина при одном исследовании — 480 мг (24 мл 2 % раствора), рекомендуемая — 160 мг (8 мл 2 % раствора).
Применение атропина для местной анестезии
Согласно международным рекомендациям Британского и Американского Торака льных Обществ, Европейского Респираторного Общества, атропин в настоящее время не рекомендован для рутинной премедикации при выполнении бронхоскопии в связи с отсутствием клинических преимуществ при повышенном риске гемодинамических нарушений.
В нашей стране, тем не менее, большинство бронхологических исследований выполняется с применением атропина в качестве средства премедикации для коррекции возможных ваго-вагальных рефлексов, ларингоспазма и гиперсекреции слюнных и бронхиальных желез во время бронхоскопии. Окончательное решение относительно применения премедикации атропином остается на усмотрение врача, выполняющего бронхоскопию.
Седация
Частота применения седации при выполнении бронхоскопий за рубежом определяется тем, что сам врач, проводящий исследование, имеет полное право самостоятельно осуществлять седацию у исследуемых пациентов. В России такое право имеет лишь врачанестезиолог, соответственно выбор протокола седации лежит вне ответственности врача-эндоскописта.
В таблице ниже кратко перечислены основные препараты, применяемые для седации при бронхоскопии, и особенности их применения.
Читайте также:
- Малые ядерные РНК (UмяРНК) и малые ядерные рибонуклеопротеидные частицы (мяРНП)
- Железистые эпителии. Физиологическая регенерация эпителиев. Ткани внутренней среды.
- Снятие боли при раке. Какие анальгетики выбрать?
- Профилактика осложнений пульмонэктомии. Хирургическое лечение туберкулеза легких
- Средства транспортировки раненых в бою. Мониторинг
