Предоперационная оценка пациентов с абсцессом головного мозга. Критерии анестезиолога
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
1 балл - больные, заболевание у которых имеет локализованный характер и, как правило, не вызывает системные расстройства, т. е. практически здоровые люди.
2 балла - сюда относятся больные с невыраженными расстройствами, которые в умеренной степени нарушают жизнедеятельность организма без выраженных сдвигов в гомеостазе.
3 балла - больные с жизненными системными расстройствами, которые значительно нарушают функционирование организма, но не приводят к нетрудоспособности.
4 балла - больные с тяжелыми системными расстройствами, создающими высокую опасность для жизни человека и приводящими к нетрудоспособности.
5 баллов - больные, состояние которых рассматривается как критическое, высок риск смерти в течение 24 ч.
Объем и характер оперативного вмешательства:
1 балл - небольшие операции на: удаление поверхностно расположенных и локализованных опухолей, вскрытие небольших гнойников, ампутацию пальцев кисти и стоп, перевязку и удаление геморроидальных узлов, неосложненные аппендэктомии и грыжесечения.
2 балла - операции средней тяжести: удаление поверхностно расположенных злокачественных опухолей, требующих расширенного вмешательства; вскрытие гнойников, локализующихся в полостях; ампутация и экзартикуляция верхних и нижних конечностей; операции на периферических сосудах; осложненные аппендэктомии и грыжесечения, требующие расширенного вмешательства; пробные торакотомии и ла—паротомии; другие аналогичные по сложности и объему вмешательства.
3 балла - обширные хирургические вмешательства: радикальные операции на органах брюшной полости (кроме перечисленных выше); радикальные операции на органах грудной полости.расширенные ампутации конечностей, например чрезподвздошно-крестцовая ампутация; операции на головном мозге.
4 балла - операции на сердце, крупных сосудах и другие сложные вмешательства, производимые в особых условиях (искусственное кровообращение, гипотермия и прочее).
Классификация объективного статуса больного, разработанная Американским обществом анестезиологов (ASA).
1. Системные расстройства отсутствуют.
2. Легкие системные расстройства без нарушения функций.
3. Среднетяжелые и тяжелые системные заболевания с нарушением функций.
4. Тяжелое системное заболевание, которое постоянно представляет собой угрозу для жизни и приводит к несостоятельности функций.
5. Терминальное состояние, высокий риск летального исхода в течение суток вне зависимости от операции.
6. Смерть головного мозга, донорство органов для трансплантации.
43Премедикация: определение, задачи, применяемые медикаментозные препараты
Премедика́ция - предварительная медикаментозная подготовка больного к анестезиологическому пособию и хирургическому вмешательству. Цель данной подготовки - снижение уровня тревоги пациента, снижение секреции желез, усиление действия препаратов для анестезии. Премедикация производится комбинацией препаратов и в большинстве случаев включает в себя наркотический анальгетик, седативный и антигистаминный препарат.
Премедикация чаще всего состоит из двух этапов. Вечером, накануне операции, назначают внутрь снотворные средства в сочетании с транквилизаторами и антигистаминными препаратами. Особо возбудимым больным эти препараты повторяют за 2 часа до операции. Кроме того, обычно всем больным за 30-40 минут до операции вводят антихолинергические средства и аналгетики. Если в план анестезии не включены холинэргические препараты, то назначением атропина перед операцией можно пренебречь, однако, у анестезиолога всегда должна быть возможность его введения во время анестезии. Необходимо помнить что, если планируется использование во время анестезии холинэргических препаратов (сукцинилхолин, фторотан) или инструментальное раздражение дыхательных путей (интубация трахеи, бронхоскопия), то имеется риск возникновения брадикардии с возможной последующей гипотензией и развитием более серьёзных нарушений сердечного ритма. В этом случае, назначение в премедикацию антихолинергических препаратов (атропин, метацин, гликопирролат, гиосцин) для блокады вагальных рефлексов, является обязательным.
Обычно средства премедикации при плановых операциях вводят внутримышечно, перорально или ректально. Внутривенный путь введения нецелесообразен, т.к. при этом продолжительность действия препаратов меньше, а побочные эффекты более выражены. Только при неотложных оперативных вмешательствах и особых показаниях их вводят внутривенно.
Нейрометаболическая защита головного мозга при оперативных вмешательствах
Под общей анестезией понимают изменение физиологического состояния, характеризующиеся обратимой утратой сознания, полной анальгезией, амнезией и некоторой степенью миорелаксации (Бунятян А.А., Рябов Г.А. 1984). Введение в организм веществ, использующихся для наркоза, сопровождается изменениями всех жизненно важных органов и систем, их степень зависит от множества факторов: физико-химических, фармакодинамических, свойств анестетика, концентрации, длительности действия, возраста больного и характера заболевания, объема оперативного вмешательства и возможных хирургических осложнений. (Эйткенхед А.Р. 1999).
Общая анестезия помимо анальгезирующего эффекта обладает рядом побочных действий. Реакцию организма на операционную травму и наркоз принято рассматривать как универсальный ответ биологической системы на стрессорное воздействие, связанное с нарушением гомеостаза. Стресс-реакция реализуется в результате активации симпато-адреналовой и гипоталамо-гипофизарно-надпочечниковой систем и сопровождается увеличением секреции стрессорньгх гормонов (Журавель С. В., 1997г., Aitkenhead A.R., Smith G., 1999). Основной мишенью для большинства современных анестетиков служит центральная нервная система, как наиболее чувствительная к дефициту кислорода, лишенная собственных систем антиоксидантной защиты. Во время наркоза мозговая ткань страдает вследствие прямого воздействия препаратов и опосредованно за счет влияния на основные системы жизнеобеспечения (дыхание, кровообращение).
В период наркоза наблюдается изменение параметров системной и регионарной гемодинамики: препараты, использующиеся для анестезии, вызывают системную гипотензию, сопровождающуюся вазоконстрикцией или вазодилятацией церебральных сосудов, что приводит к гипо- и неэффективной гиперперфузии мозга. Изменение показателей внешнего дыхания, гемодинамики, неадекватная перфузия мозга в условиях общей анестезии - основные факторы риска развития гипоксии, ишемии, отека мозга и окислительного стресса (Бунясян А.А., Рябов Г.А., Маневич Н.3.,1984). Рядом исследований доказано угнетение биоэлектрической активности мозга и снижение мозгового кровотока при проведении общей анестезии (Журавель С.В. 1998, Тер-Хачатурова И.Е. 1997). Проведение даже "штатного" режима общего обезболивания может приводить к неврологическим осложнениям. Общее обезболивание, по-видимому, оказывает токсические и ишемически-гипоксические влияния, приводящее к запуску ишемического каскада метаболических реакций. По крайней мере, у 9% оперируемых пациентов отмечается хотя бы одно интраоперационное осложнение: аритмия, гипотензия, неадекватная вентиляция легких, усугубляющие гипоксию и в совокупности с операционной травмой окислительный стресс. Диапазон повреждений нервной системы при общем обезболивании весьма широк: от минимальной дисфункции до инсульта и даже смерти (Гусев Е.И, Скворцова В.И. 2001, Дж. Эдвард Морган-мл.1998, Эйткенхед А.Р. 1999, Hellenberg J.M. 1996).
Проблема защиты мозга при проведении хирургических вмешательств с использованием общей анестезии у детей является одной из актуальных в нейропедиатрии, детской анестезиологии и хирургии. В ряде работ, проведенных исследователями, доказана необходимость применения нейрометаболических препаратов с целью профилактики развития церебральных осложнений в интра- и постоперационном периодах (Бокерия Л.А. и соавт., 2000, Шнайдер М.А, Шнайдер В.А., 2003, Пантелеева М.В., 2003).
1. Целью пашей работы явилось исследование нейропротективных свойств препарата "Мексидол" в условиях оперативных вмешательств с использованием общего обезболивания. Мексидол (2-этил-6-метил-3-оксипиридина сукцинат) - ингибитор свободных радикалов, мембранопротектор, уменьшает активацию перекисного окисления липидов, повышает активность физиологической антиоксидантной системы. Мексидол является антигипоксантом прямого энергезирующего действия, активируя энергосинтезирующие функции митохондрий и улучшая энергетический обмен в клетке. Обладает гиполипидемическим, мембраностабилизирующим действием, оказывая модулирующее действие на мембраносвязанные ферменты, ионные каналы - транспортеры нейромедиаторов, рецепторные комплексы, в том числе бензодиазепиновые, ГАМК, ацетилхолиновые, улучшает синаптическую передачу. Улучшает и стабилизирует мозговой метаболизм и кровоснабжение головного мозга, улучшает реологические свойства крови, подавляет агрегацию тромбоцитов, улучшает деятельность иммунной системы (Гусев Е.И., Гехт А.Б. и др., 2000., Wahlgren N. G., 1997, Stiefel I., Dossetor D., 1998).
Нами проводилось синхронное исследование биоэлектрической активности головного мозга и церебрального кровотока, когнитивных функций в пред- и послеоперационном периодах у 45 детей в возрасте 11-16 лет, (средний возраст 12,3±2,9), среди них 27 (60%) мальчиков, 18 (40%) девочек, с различной врожденной или хронической приобретенной хирургической патологией (крипторхизм, варикоцеле, паховые грыжи, остеомиелит вне обострения). Всем детям проводилось плановое оперативное вмешательство с использованием комбинированной общей анестезии. Согласно данным анамнеза и клинического обследования, дети не страдали иными соматическими, а также неврологическими заболеваниями.
В предоперационном периоде и на 3-5 сутки после оперативного вмешательства всем детям проводилось синхронное исследование мозгового кровотока (транскраниальная допплерография левой средней мозговой артерии) и функциональной активности мозга (компьютерная электроэнцефалография), нейропсихологическое тестирование. При анализе результатов транскраниальной допплерографии оценивали систолическую и диастолическую линейную скорость кровотока и пульсационный индекс Гослинга (PI). Обработка электроэнцефалограммы включала визуальную оценку нативной ЭЭГ, частотно-спектральный анализ, поиск спайков и острых волн. Когнитивные функции исследовались с использованием модифицированной корректурной пробы Бурдона (кольца Ландольта) и теста "10 слов". В качестве лекарственной профилактики церебральных осложнений общего обезболивания в предоперационном периоде использовался препарат "Мексидол" в инъекционной и таблетированной формах.
Исходно во всех группах индивидуальные показатели мозгового кровотока, биоэлектрической активности головного мозга и когнитивных функций соответствовали возрастным нормативам.
В предоперационном периоде в группе сравнения средняя систолическая линейная скорость кровотока (ЛСКs) в левой средней мозговой артерии (лСМА) составила 118,9±3,2см/сек., средняя диастолическая линейная скорость кровотока (ЛСКd) - 61,1±1,6см/сек., пульсационный индекс Гослинга (РI) - 0,8± 0,03. При анализе ЭЭГ мощность спектра дельта-ритма составила 11,6±0,6 мкВ 2 , тета-ритма - 3,6±0,2 мкВ 2 , альфа-ритма - 2,8±0,1 мкВ 2 . Индекс точности в пробе Бурдона - 5,3±0,4, тест "10 слов" - 9,3±0,5.
При повторных исследованиях в послеоперационном периоде выявлены следующие изменения: достоверно значимое (р<0,001) снижение средних (равно как и индивидуальных) показателей
Во 2 группе в предоперационном периоде ЛСКs составила 114,5±1,6 см\сек., ЛСКd -74,9±13,6 см\сек., PI - 0,85±0.04 . Показатели спектральной мощности основных ритмов ЭЭГ были следующие: дельта-ритма - 11,6±0,6мкВ 2 , тета-ритма - 2,5±0,3 мкВ 2 , альфа-ритма -2,1±0,2 мкВ 2 . Индекс точности составил 5,7±2,12, тест "10 слов" - 9,6±0,84. В послеоперационном периоде достоверных изменений исследуемых параметров не произошло: ЛСКs -111,1±6,5 см\сек., ЛСКd- 75,3±13,6 см\сек., пульсационный индекс - 0,83±0,03. При исследовании биоэлектрической активности мозга отмечалась достоверно значимая (р<0,05) стабилизация ритмов низкочастотного диапазона: мощность спектра дельта-ритма составила 10,8±0,5 мкВ 2 , тета-ритма - 2,28±0,7 мкВ 2 . Параметры мощности спектра альфа-ритма достоверно не изменились - 2,04±0,2 мкВ 2 . При оценке когнитивных функций результаты при проведении пробы Бурдона и теста "10 слов" достоверно не отличались от исходных (6,36±1,6 и 9,6±0,5 соответственно).
У детей, получавших "Мексидол" в таблетированной форме, в предоперационном периоде ЛСКs составила 117,1±3,4 см\сек., ЛСКd - 78,3±10,7 см\сек., PI - 0,86±0,02 . Показатели спектральной мощности основных ритмов ЭЭГ были следующие: дельта-ритма - 12,7±0,5мкВ 2 , тета-ритма - 3,2±0,2 мкВ 2 , альфа-ритма - 1,9±0,1мкВ 2 . Индекс точности составил 6,4±1,82, тест "10 слов" - 9,4±0,55. В послеоперационном периоде достоверных изменений в исследуемых показателях не произошло: ЛСКs 117,1±3,8 см\сек., ЛСКd - 78,4±10,6см\сек., пульсационный индекс - 0,85±0,04. При исследовании биоэлектрической активности мозга также отмечалась достоверно значимая (р<0,05) стабилизация ритмов низкочастотного диапазона: мощность спектра дельта-ритма составила 11,8±0,5 мкВ 2 , тета-ритма - 2,46±0,3 мкВ 2 . Параметры мощности спектра альфа-ритма достоверно не изменились - 1,92±0,05 мкВ 2 . Показатели когнитивных функций также оставались на прежнем уровне: проба Бурдона - 7,08±1,31, тест "10 слов" -10,0±0,01.
Полученные данные свидетельствуют, таким образом, что после общего обезболивания, протекавшего без осложнений, у детей развивается когнитивный дефицит. Наблюдается депрессия мозгового кровотока, дисбаланс синхронизирующих и десинхронизирующих влияний структур лимбико-ретикулярного комплекса.
При проведении дискриминантного линейного анализа зависимости изменений исследуемых параметров мозгового кровотока и БЭАМ от вида наркоза не выявлено. При оценке силы парных связей показателей церебральной гемодинамики и биоэлектрической активности устойчивой корреляции не установлено, что подтверждает, на наш взгляд, значимость в возникновении когнитивных нарушений, как прямого токсического действия анестетиков, так и дисциркуляторных расстройств.
Полученные данные свидетельствуют о необходимости проведения превентивной нейропротективной терапии в предоперационном периоде.
Применение в предоперационном периоде препарата "Мексидол" внутримышечно двукратно в дозе 2 мл позволяет предотвратить риск развития церебральных осложнений: отсутствие достоверно значимых изменений церебрального кровотока, когнитивных функций, а также достоверная стабилизация функций неспецифических структур мозга. Использование мексидола в таблетированной форме в дозе 1 таблетка 3 раза в сутки также позволяет предупредить развитие церебральных осложнений общего обезболивания.
Полученные данные, таким образом, доказывают достаточные нейропротективные свойства препарата "Мексидол" и позволяют его использовать как средство профилактики церебральных осложнений при экстренных операциях (2 мл двукратно внутримышечно) и при плановых оперативных вмешательствах (I таблетка 3 раза в сутки 3-5 дней).
Диаграмма №1 Показатели линейной систолической скорости мозгового кровотока (см/сек)
Диаграмма №2 Показатели линейной диастоличской скорости мозгового кровотока (см/сек)
Диаграмма №3 Показатели пульсационного индекса Гослинга
Диаграмма №4 Мощность спектра основных ритмов ЭЭГ в группе сравнения до и после операции (мкВ 2 )
Диаграмма №5 Мощность спектра основных ритмов ЭЭГ в 2 группе до и после операции (мкВ 2 )
Диаграмма №6 Мощность спектра основных ритмов ЭЭГ в 3 группе до и после операции (мкВ 2 )
Диаграмма №7 Показатели индекса точности в пробе Бурдона
Предоперационная оценка пациентов с абсцессом головного мозга. Критерии анестезиолога
ООО «Медхэлп»;
Общероссийская общественная организация «Федерация анестезиологов и реаниматологов»
ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
Новая классификация оценки физического статуса пациента Американского общества анестезиологов (80 лет эволюции)
Журнал: Анестезиология и реаниматология. 2021;(6): 107‑109
В статье рассматривается история создания и развития классификационной системы определения физического статуса пациента, предложенной Американским обществом анестезиологов (ASA). За прошедшие 80 лет эта система неоднократно менялась и совершенствовалась. Последнее ее издание включает алгоритм оценки физического статуса пациента не только для взрослого населения, но и для детей и беременных. Несмотря на сохраняющуюся субъективность выбора, классификационная система физического статуса пациента ASA остается самой используемой системой оценки физического состояния пациента в мире.
Дата принятия в печать:
При оказании анестезиологической помощи для оценки физического статуса пациента наиболее часто используется классификация, предложенная Американским обществом анестезиологов (American Society of Anesthesiologists — ASA). История этой системы оценки началась в 1941 г., когда руководство ASA обратилось к M. Saklad, E. Rovenstine и I. Taylor с просьбой о разработке метода оценки состояния пациента перед анестезией [1]. В мае 1941 г. в журнале Anesthesiology опубликована классификация, которая позднее стала называться классификацией ASA и стала первой попыткой стратифицировать риски для пациентов, подвергающихся хирургическому вмешательству.
Пытаясь стандартизировать и определить то, что до этого считалось операционным риском, авторы обнаружили, что термин «операционный риск» не в полной мере подходит для оценки анестезии и оперативного вмешательства, исходы которых обусловлены преимущественно предоперационным физическим состоянием пациента.
Предложенная ими шкала учитывает только предоперационное состояние пациента, а не само оперативное вмешательство или другие факторы, которые могут повлиять на исход операции. В своей классификации M. Saklad (1941) описал шесть классов физического состояния пациентов и для лучшего понимания проиллюстрировал каждый класс клиническими примерами. Следует отметить, что все примеры также включают оценку функционального состояния пациента, которая подразделяется на два раздела по четыре класса в каждом. В первом разделе учитывается физическая активность, во втором — объективные признаки сердечно-сосудистых заболеваний. В последующих версиях классификации физического состояния ASA оценка функционального состояния не учитывается [2].
Результаты работы R. Dripps и соавт. [3] привели к тому, что первоначальная классификация ASA в 1962 г. была пересмотрена, а клинические примеры исключены [4]. В 1980 г. в классификацию был добавлен класс 6, который обозначает пациентов с констатированной смертью мозга, чьи органы забираются для донорских целей [5].
Очередной пересмотр классификации ASA состоялся в 2014 г., и в ней вернулись к описанию клинических примеров [6]. К сожалению, классификационная система физического статуса пациента ASA показывала плохую надежность у беременных и у детей [7].
13 декабря 2020 г. ASA опубликовало обновленную версию оценки физического статуса пациента ASA, которая учитывает физический статус взрослых, детей и беременных [8] (см. таблицу).
Таблица. Обновленная классификация физического статуса пациента Американского общества анестезиологов (ASA), 2020
Глава 8. Оценка состояния больного с острым нарушением мозгового кровообращения в палате интенсивной
Острое нарушение мозгового кровообращения (ОНМК) - остро развивающееся нарушение функций нервной системы вследствие поражения мозговых сосудов (синоним: инсульт. - Прим, перев.). Детальный разбор этого состояния (классификация, клиническая картина, патофизиология, лечение) - см. гл. 168. В данной главе рассмотрена тактика в отношении больного с подозрением на ОНМК в палате интенсивной терапии (ПИТ). В оценке и лечении больных с острым нарушением функций нервной системы есть два ведущих аспекта. Первый - дифференциальная диагностика ОНМК с клинически сходными патологическими состояниями. Второй - определение нуждаемости в раннем вмешательстве.
Дифференциальная диагностика ОНМК
Если у больного имеется картина острого нарушения функций нервной системы, прежде всего следует думать о конкретном сосудисто-мозговом заболевании. Однако другие факторы также могут вызвать острые нарушения функций нервной системы, клинически напоминающие ОНМК. Эти патологические ситуации включают:
Метаболические расстройства
Особенно гипонатриемия, гипогликемия, некетогенная гиперосмолярная гипергликемия, могут сопровождаться асимметричной неврологической симптоматикой. У этих больных необходимо исследовать содержание глюкозы и основных электролитов в плазме.
Интрацеребральные объемные процессы
Опухоль или абсцесс мозга могут проявиться внезапной картиной ишемическо-го инсульта при сдавлении сосуда или при резком увеличении объема в связи с кровоизлиянием в опухоль. УЗИ черепа обычно указывает на повреждение ткани мозга, хотя для более точной диагностики в последующем необходимы МРТ и биопсия.
Нарастающие экстрацеребральные объемные процессы
Например, суб- или эпидуральная гематома могут привести к внезапным неврологическим расстройствам. В анамнезе обычно имеется травма, диагностике помогает КТ.
Паралич после судорог
Если больной поступает с нарушением сознания и асимметричными двигательными расстройствами, следует исключить возможность послесудорожного паралича Тодда. Этот диагноз подтверждается наличием судорог в анамнезе, свидетельством очевидцев или улучшением состояния сознания и движений больного на протяжении ближайших часов (нарушение сознания редко отмечается при преходящем ишемическом приступе).
Острая мононевропатия
Определенные типы мононевропатии могут представлять некоторые трудности при их дифференциальном диагнозе с легким инсультом, особенно паралич Белла, невропатии лучевого и малоберцового нервов. Детальное неврологическое исследование показывает, что распределение парезов и нарушений чувствительности соответствует зоне иннервации какого-либо периферического нерва.
Психогении
Разнообразные психические расстройства, включающие истерию, симуляцию, кататонию, могут проявиться внезапно, их трудно клинически отличить от ОНМК. Отсутствие органических неврологических симптомов (особенно рефлекторных нарушений), нормальные результаты рентгенологического и лабораторного обследования, а также указания в анамнезе на наличие психических отклонений могут говорить о психогенной причине патологического состояния.
Синдромы, связанные с инсультом: раннее лечебное вмешательство
Профилактика дальнейшего ухудшения состояния больного при ряде упомянутых синдромов тесно связана с начальным лечебным пособием. Эти синдромы можно разделить на две группы: 1) синдромы, лечение которых снизит вероятность ухудшения состояния больного после уже развившегося инсульта, 2) синдромы, лечение которых предотвратит возникновение повторного инсульта.
Профилактика дальнейшего ухудшения состояния больного
У всех больных с ОНМК необходимо тщательно регулировать АД и нагрузку жидкостью. Поздние осложнения инсульта (отек головного мозга после обширного ишемического инсульта или обструктивная гидроцефалия после субарахноидаль-ного кровоизлияния) сами по себе могут вести к ухудшению состояния и увеличению летальности. Предвидение осложнений в первые дни и недели ОНМК поможет предотвратить опасные для жизни нарушения. Хотя у большинства больных инсультом экстренное вмешательство существенно не снижает вероятность дальнейшего ухудшения состояния, диагностические решения и терапевтические действия в первые часы могут изменить конечный результат ряда синдромов, связанных с ОНМК.
Динамика течения инсульта. При угрозе закупорки a. carotis, когда ее поражение ведет к нестабильному или прогрессирующему дефициту мозгового кровотока, раннее хирургическое вмешательство (каротидная эндартерэктомия) предотвращает дальнейшее развитие неврологических нарушений. Риск геморрагического осложнения снижается при нормальном АД во время и после операции. Решение о целесообразности оперативного вмешательства принимают, опираясь на клиническую картину и результаты ангиографии.
Распространение тромба может увеличить поражение головного мозга, постепенно прогрессирующее по мере дистального распространения тромба, захватывающего более мелкие ветви. Тромб, образовавшийся в расслаивающемся участке артерии, может вызвать эмболию. Терапия гепарином способна предотвратить это осложнение и уменьшить выраженность симптоматики инсульта. Решение о гепаринотерапии опирается на клиническую интуицию при отсутствии признаков внутричерепного кровотечения на КТ. Ангиография в этом случае необязательна.
Кровоизлияние в мозжечок. Хотя в большинстве случаев геморрагического инсульта достаточно поддерживающей терапии, кровоизлияние в мозжечок требует экстренного вмешательства. Даже среднее по размерам кровотечение может увеличиться, сдавить ствол мозга и быстро вызвать кому и смерть. Диагноз опирается на динамику симптомов и результаты КТ черепа. Хирургическое вмешательство может оказаться весьма успешным.
Субарахноидальное кровоизлияние в результате разрыва аневризмы влечет за собой два ранних осложнения, которые могут еще больше ухудшить состояние больного. Это повторное кровотечение из аневризмы и сосудистый спазм (из-за излившейся крови), ведущий к инфаркту мозга. Риск повторного кровотечения можно снизить, предотвратив повышение внутричерепного и артериального давления. Достоинства антифибринолитической терапии (е-аминокапроновая кислота внутривенно в дозе 36 г/сут), направленной на профилактику повторного кровотечения, не всегда превышают риск тромбоза. Хирургическое решение проблемы (наложение клемм на область аневризмы) обычно откладывают до 10-го дня после кровоизлияния, но оперативное лечение аневризмы в первые 48 ч завоевывает все большее признание. Назначение нимодипина (0,7 мг/кг в начальной дозе, затем 0,35 мг/кг каждые 4 ч) препятствует ухудшению состояния больного из-за сосудистого спазма, возможно, за счет его предотвращения или прямого защитного действия. Повышение АД путем инфузионной терапии эффективно снижает риск сосудистого спазма, но увеличивает вероятность повторного кровоизлияния.
Предупреждение повторного инсульта
Причиной инсульта у большинства больных являются сосудистые нарушения, вызванные атеросклерозом, длительной артериальной гипертензией и сахарным диабетом. Лечение таких больных может снизить риск последующего инсульта на годы вперед. Но, если на фоне хронического заболевания ОНМК уже произошло, этот фактор представляет угрозу возникновения повторного инсульта уже в ближайшие дни и недели, что следует обязательно учитывать. В ПИТ лабораторное обследование всех больных с OHM К должно включать как минимум: клинический анализ крови, подсчет тромбоцитов, определение содержания электролитов плазмы, глюкозы, ПВ/ЧТВ, СОЭ, тесты на сифилис и ЭКГ. Дополнительные исследования определяются основным заболеванием.
Инфаркт мозга (ишемический инсульт). Эмболический инсульт - эмболии, особенно из сердца, весьма часто могут быть повторными. К этому предрасполагают: ревматическое поражение сердца, трепетание предсердий, эндокардит (инфекционный или неинфекционный), ИМ в анамнезе, искусственные клапаны сердца, пролапс митрального клапана. Если при изучении анамнеза и клинической картины возникает подозрение на эмболический инсульт, следует выполнить Эхо КГ, бактериологический посев крови и мониторирование по Холтеру. Лечение основного заболевания должно включать применение антикоагулянтов, антиаритмических и антибактериальных средств в отдельности или в комбинации.
Тромботический инсульт. Определенные гематологические ситуации предрасполагают к сосудистому тромбозу. К ним относятся: гиперкоагуляция (вызванная беременностью, раком, парапротеинемией), повышение вязкости крови (полиците-мия, лейкоцитоз, тромбоцитоз), серповидно-клеточная анемия. Хотя во многих из перечисленных ситуаций диагностика возможна на основании клинического анализа крови, в ряде случаев гиперкоагуляции правильный диагноз требует прежде всего учета клинической картины, так как конкретных лабораторных подтверждающих тестов не существует. Иногда при гиперкоагуляции показано лечение гепарином. В случае повышенной вязкости крови, вызванной полицитемией, для лечения ишемии мозга выполняют кровопускание, при пролиферативных заболеваниях необходима химиотерапия.
Церебральный васкулит и фиброзно-мышечная дисплазия также предрасполагают к повторным инсультам. Специфическую этиологию следует уточнить, исследовав СОЭ, AHA, содержание в моче кокаина и амфетамина, тесты на сифилис; для подтверждения васкулопатии может потребоваться церебральная ангиография. При хроническом воспалительном заболевании сосудов показана иммуносупрессивная терапия, а также антибактериальная терапия, если речь идет об инфекции. При невоспалительном поражении сосудов сосудистая аномалия подлежит оперативному устранению.
Геморрагический инсульт. Риск повторного кровотечения весьма велик, если в основе поражения лежит первичный дефект свертывания крови, вызванный изменением тромбоцитов (идиопатическая тромбоцитопения или антитромбоцитарная терапия) или нарушение плазменной коагуляции (гемофилия, ДВС-синдром, анти-коагулянтная терапия). Эти состояния следует заподозрить, если в анамнезе есть повышенная кровоточивость, указания на антитромбоцитарную или антикоагулянтную терапию, аномальное число тромбоцитов или патологические результаты исследования системы коагуляции. Лечение направлено на нормализацию состояния свертывающей системы крови (переливание тромбоцитной массы при тромбоцито-пении, свежезамороженной плазмы и витамина К при терапии непрямыми антикоагулянтами), а также на устранение причины, вызвавшей нарушение коагуляции.
Клипирование аневризмы сосудов головного мозга и эндоваскулярная эмболизация
Аневризма - это патология, которая характеризуется расширением просвета сосуда, выпячиванием сосудистой стенки и формированием аневризматического мешка, обусловленная воздействием факторов врожденного или приобретенного характера. Как правило, аневризма развивается в стенке артерий, а не вен, и чаще всего локализуется в сосудах головного мозга и в аорте.
Операция клипирования аневризмы, используется в основном при локализации в сосудах головного мозга, поэтому речь пойдет о данной патологии.
Аневризма головного мозга встречается не только у взрослых, но и у детей. В последнем случае развитие патологии обусловлено врожденными причинами, в частности, формированием сосудистой (артерио-венозной) мальформации, или неправильного развития сосудов головного мозга плода во время беременности. У взрослых аневризма может никак себя не проявлять с детского возраста, или формироваться под воздействием приобретенных причин - атеросклероза, сифилиса, патологии сосудов и др.
Из клинических проявлений аневризмы головного мозга можно отметить как незначительные признаки (головные боли, тошнота, общая слабость, нечеткость и помутнение зрения), так и яркую симптоматику, обусловленную не только значительными размерами аневризмы, но и спонтанным ее разрывом с возникновением кровоизлияния в мозг. Опасность аневризмы в том, что человек с ее разрывом и кровоизлиянием может просто мгновенно погибнуть или остаться глубоким инвалидом. Поэтому при диагностированной аневризме сосудов головного мозга принимается решение о ее клипировании или эмболизации.
Сущность методики, преимущества и недостатки
Клипирование аневризмы головного мозга - это наложение специального устройства, называемого клипсой, на шейку аневризмы с внешней стороны сосуда. Такая операция является одной из самых сложных в нейрохирургии и проводится с помощью открытого доступа - трепанации черепа.
Клипирование аневризмы головного мозга
Эмболизация аневризмы, как альтернатива открытому клипированию - это внутрисосудистое, (эндоскопическое, эндоваскулярное) вмешательство, целью которого является заполнение аневризмы изнутри баллоном или спиралью, которые полностью «выключают» аневризматический мешок из кровотока.
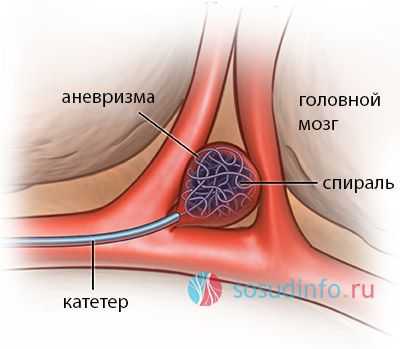
Каждый из методов имеет свои преимущества и недостатки. Так, например, эндоваскулярное вмешательство менее травматично для пациента, после него не остаются рубцы, а также минимален риск возникновения инфекционных осложнений. В то же время клипирование аневризмы предпочтительнее, так как оно более надежно в плане отключения аневризмы от мозгового кровотока.
Недостатком клипирования является тот факт, что операцию невозможно осуществить при глубоком расположении аневризмы в головном мозге пациента. Недостатком обеих методик является риск возникновения постоперационных осложнений (не более 8%).
Таким образом, выбор методики осуществляется не только в зависимости от исходного состояния аневризмы, но и от ее локализации. Поэтому в каждом случае должны быть тщательно взвешены и оценены показания для операции и риски возможных осложнений.
Показания к операции
Операция на аневризме сосудов головного мозга показана, если у пациента обнаружено аневризматическое выпячивание, размером более 7-10 мм, подтвержденное инструментальными методами диагностики:
- Ультразуковым исследованием сосудов головного мозга,
- МРТ и/или КТ головного мозга, в том числе с использованием рентгеноконтрастного вещества, введенного в сосудистое русло пациента,
- Спинномозговой пункцией с исследованием ликвора (спинномозговой жидкости) на предмет субарахноидального кровоизлияния при разорвавшейся аневризме.
Противопоказания для операции
Тактика хирургического лечения у пациентов с кровоизлиянием определяется на основании шкалы, разработанной специально для нейрохирургов (шкала Hunt и Hess (1968); шкала WFNS SAH Scale (1988)). Основными критериями здесь является наличие клинических проявлений аневризмы, двигательных или речевых нарушений, а также сосудистого спазма у пациента (ангиоспазма), диагностированного по результатам рентгеноконтрастного исследования. Так, у пациента с выраженным ангиоспазмом следует воздержаться от операции, так как риск постоперационных осложнений превышает пользу от операции.
Кроме этого, операция противопоказана при наличии у пациента тяжелых острых соматических заболеваний или декомпенсации хронических заболеваний - острого инфекционного процесса, нарушения свертываемости крови, тяжелого сахарного диабета, тяжелого обострения бронхиальной астмы и др.
Подготовка к клипированию аневризмы головного мозга
Подготовка к клипированию или к эндоваскулярному лечению аневризмы различается в зависимости от того, по каким показаниям проводится вмешательство.
Так, при проведении операции в плановом порядке пациент должен получить консультацию невролога, нейрохирурга, а также предоставить этим врачам методы обследования, подтверждающие диагноз и/или выписки из стационара, где пациент получал лечение.
Из необходимых анализов, требующихся для госпитализации в клинику, практикующую подобные операции, следует отметить общеклинические анализы крови и мочи, анализ крови на свертываемость, анализ крови на антитела к ВИЧ и вирусным гепатитам, и флюорографию.
После необходимого обследования и консультации нейрохирурга, определившего показания для клипирования, пациент направляется на госпитализацию в соответствующую клинику. Далее начинается этап непосредственно предоперационной подготовки.
При проведении операции по экстренным показаниям, когда пациент поступает в нейрохирургический стационар с клиникой развившегося внутримозгового кровотечения, после необходимого минимума обследований (КТ, МРТ или УЗИ сосудов) начинается предоперационная подготовка. Проводится коррекция высокого или низкого артериального давления, коррекция гиповолемии (обезвоживания) и водно-электролитного состава крови с помощью препаратов и лечебных растворов (физ. раствор, глюкоза, Рингер и др).
Как проводится операция?
Операция на аневризме всегда проводится с использованием общего наркоза.
При клипировании после осуществления доступа к головному мозгу обнажаются ткани, под которыми располагается аневризма. Далее острым путем рассекаются прилегающие ткани и обнажается несущая артерия. При выделении шейки аневризмы на нее накладывается клипса. При малых размерах аневризмы используются оптические инструменты с увеличением масштаба операционного поля. Иногда у пациента во время операции обнаруживается сложное анатомическое строение аневризмы и окружающих тканей, а также значительные размеры аневризматического выпячивания. В этом случае может быть использовано временное наложение клипс, которые снимаются после осуществления основного этапа операции - наложения клипсы на шейку аневризмы.
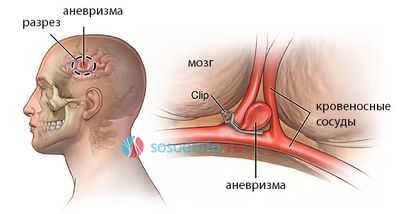
техника клипирования аневризмы головного мозга
При эндоваскулярном вмешательстве доступ к аневризме осуществляется путем пункции бедренной артерии и ведения зонда под МРТ-контролем к месту операции. На конце зонда располагается баллон, вводимый в просвет аневризмы. После того, как баллон установлен и зафиксирован в аневризме, происходит эмболизация («закупорка») аневризмы, и она становится функционально неактивной.
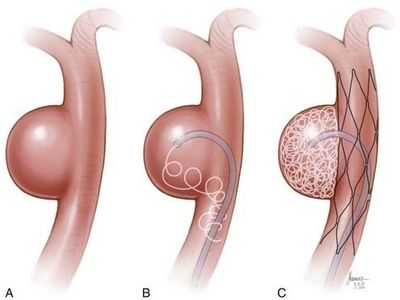
эндоваскулярная эмболизация аневризмы
Все этапы операции осуществляются под строгим МРТ или КТ-контролем. После вмешательства пациент около пяти суток находится в отделении реанимации, после чего может быть переведен в отделение нейрохирургии.
Какова стоимость операции
В связи с тем, что клипирование аневризмы является очень сложной и опасной операцией, ее проводят не во всех крупных городах России. Так, клиники с соответствующей кадрово-технической оснащенностью существуют в Москве, Тюмени, Уфе, Кирове, Волгограде, Краснодаре и некоторых других областных центрах.
Относительно стоимости операции следует отметить, что плановое вмешательство может быть выполнено по квоте, выделенной из средств Минздрава РФ, но для этого пациент должен обратиться в региональный отдел Минздрава и предоставить все документы, подтверждающие необходимость проведения вмешательства.
В том случае, когда пациент ждать несколько недель или месяцев не намерен, он может быть прооперирован в любом городе на свое усмотрение, но за свой счет. Стоимость операций при этом зависит от многих факторов и составляет от 12 тыс руб до 180 тыс руб при эндоскопической операции и от 22 тыс руб до 170 тыс руб при клипировании аневризмы.
аневризма до/после операции
Возможные осложнения
Осложнения при клипировании аневризмы составляют не более 8%. Однако определенный риск все равно существует, поэтому пациент должен быть тщательно осведомлен о всех возможных последствиях. Последствия могут быть как незначительными, так и серьезными, и даже жизнеугрожающими.
В первом случае после операции у пациента нарушается память, речь, внимание, развиваются двигательные нарушения, а также возникают интенсивные головные боли.
В последнем случае осложнения обусловлены развитием постоперационного сосудистого спазма, приводящего к возникновению ишемии и отека легких. Несмотря на тяжесть этих состояний, все они могут быть скоррегированы соответствующей терапией в условиях реанимационного отделения (антиоксиданты, нейропротекторы, маннитол и др).
При эндоваскулярном вмешательстве возможно прободение стенки сосуда или аневризмы баллоном или спиралью, а также тромбоэмболические осложнения, могущие стать причиной летального исхода.
Профилактикой осложнений является технически правильное проведение оперативного вмешательства, а также беспрерывное наблюдение за пациентом в раннем постоперационном периоде.
Образ жизни

Разумеется, операция по устранению аневризмы в подавляющем большинстве случаев приводит к полному ее выключению из кровотока, и отсутствию риска ее разрыва с кровоизлиянием в ткани мозга. Но это не означает, что пациент после операции может сразу приступить к привычному образу жизни, который он вел до вмешательства. Да, жизнь после операции меняется кардинально, и каждому пациенту перед хирургическим лечением следует это учитывать. Зачастую многим людям после операции приходится заново учиться ходить, принимать пищу, разговаривать, читать и писать. Но это вовсе не означает, что стоит отказывать от клипирования аневризмы, так как ее разрыв без хирургического лечения может стать причиной гибели.
После выписки из стационара, где проводилась операция, пациент направляется на долечивание и реабилитацию в поликлинику по месту жительства. На этом этапе лечением пациента занимается невролог, нейрохирург (если есть в штате поликлиники) и эпилептолог (если у пациента была или наблюдается симптоматическая эпилепсия). Кроме этого, немаловажную роль в реабилитации играют врач-реабилитолог, врач ЛФК, логопед, психолог и другие специалисты.
Прогноз
Прогноз в большинстве случаев после операции на аневризме головного мозга благоприятный. Однако, не стоит забывать о постоперационной летальности, которая в общем (по данным разных клиник), составляет не менее 10%. В то же время летальность среди пациентов, не получивших хирургического лечения, колеблется в пределах 20%. То есть летальность среди лиц, получивших оперативное лечение, ниже в два раза, чем среди лиц, такое лечение не получивших.
Относительно прогноза для здоровья можно сказать, что для 7% пациентов операция на аневризме является инвалидидизирующей, а 80-90% прооперированных пациентов возвращаются практически к исходному уровню здоровья. Относительно трудового прогноза - более 40% пациентов могут вернуться к трудовой деятельности.
В заключение следует отметить, что все показания и противопоказания к клипированию и к эндоскопическому лечению аневризмы определяются только врачами при очном осмотре пациента. Конечно, операция на головном мозге - это не банальная царапина, но в том случае, когда врач открыто говорит пациенту о том, что без операции он может умереть - на хирургическое вмешательство следует согласиться. Самое главное при этом - позитивный настрой и вера в благополучный исход операции, ведь летальный исход и осложнения, как правило, более вероятны у пациентов с гигантскими размерами аневризмы, а также с повторными кровоизлияниями в мозг.
Читайте также:
- Показания, подготовка к ревизионной реконструкции передней крестообразной связки (ПКС) коленного сустава
- Непульсирующие устройства вспомогательного кровообращения. MicroMed DeBakey и HeartMate II
- Рак пищевода: симптомы на ранних стадиях, диагностика онкологии пищевода
- Физиологическое значение сна. Мозговые волны
- Изменения сердечно-сосудистой системы при пневмонии.
