Признаки эмфиземы легких. Диагностика эмфиземы легких
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Термином «эмфизема легких» обозначаются патологические процессы в легких, характеризующиеся повышенным содержанием воздуха в легочной ткани, это хроническое легочное заболевание, характеризующееся нарушением дыхания и газообмена в легких. Название болезни происходит от греч. emphysao - «вдувать», «раздувать».
В последние годы частота эмфиземы легких возрастает, особенно среди лиц пожилого возраста.
Значительная распространенность этого заболевания, прогрессирующее течение, временная нетрудоспособность и ранняя инвалидизация больных из-за развития дыхательной недостаточности и легочного сердца наносят значительный экономический ущерб. Эмфизема легких наряду с хроническим обструктивным бронхитом и бронхиальной астмой относится к группе хронических обструктивных болезней легких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости, с чем и связано некоторое сходство их клинической картины. Однако каждая из форм ХОБЛ имеет свои специфические особенности, и правильная, своевременная диагностика этих заболеваний позволяет провести целенаправленную профилактику и рациональную терапию.
Причины эмфиземы легких
Основная причина заболевания - хронический бронхит, который подразумевает под собой хроническую инфекцию. Хронический бронхит развивается обычно в возрасте от 30 до 60 лет и встречается у мужчин гораздо чаще, чем у женщин. По сути, итогом хронического бронхита является формирование эмфиземы легких.
В развитии буллезной эмфиземы важную роль играют наследственные факторы, а также перенесенные заболевания легких ( туберкулез и др.).
Курение, загрязненность воздуха различными пылевыми частицами и некоторые условия труда, связанные, например, с постоянным вдыханием угольной пыли или частиц асбеста и кремния, также способствуют развитию заболевания.
В то же время эмфизема, приводящая к тяжелой дыхательной недостаточности, может развиться и без предшествующего заболевания дыхательных путей, то есть являться первичной.
Что происходит в легких?
Развитие эмфиземы связано с необратимыми изменениями в стенке бронхов и легких под влиянием длительного воспаления, длительного сужения дыхательных путей. Нарушаются эластические свойства легких: в них начинает оставаться после выдоха большее количество воздуха, чем должно быть в норме, что обусловливает перерастяжение (раздувание) легких. Такой избыточный воздух не участвует в дыхании и перерастянутая легочная ткань не работает полноценно. Что, в свою очередь, сопровождается потерей способности к достаточному сокращению и затрудненным выдохом, вследствие чего нарушается поступление кислорода в кровь и выведение из нее углекислого газа. Компенсаторно, с целью улучшения выведение углекислого газа, возникает одышка.
Также в бронхах и в легких начинает прогрессивно увеличиваться количество соединительной ткани, которая как бы "замещает" воздушные участки легочной ткани, а также способствует длительному сужению бронхов уже вне зависимости от существующего воспаления.
Вследствие этих изменений в легких образуются многочисленные воздушные мешки разных размеров, которые могут быть рассеяны по всему легкому (диффузная форма эмфиземы). Иногда раздутые участки легких сочетаются с нормальной легочной тканью (локальная форма эмфиземы). Также отдельно выделяют буллезную эмфизему (булла - это эмфизематозный (раздутый) участок размером более 1см).
Симптомы эмфиземы легких
К "классическим" проявлениям диффузной эмфиземы легких относят:
- выраженная одышка;
- цианоз;
- увеличение объема (бочкообразность) грудной клетки и уменьшение ее дыхательных движений;
- расширение и иногда выбухание межреберных промежутков;
- расширение или выбухание надключичных областей.
На ранних стадиях эмфиземы главным симптомом служит одышка при физической нагрузке. Вначале она непостоянна и чаще проявляется зимой, затем уже в любое время года. В дальнейшем одышка возникает при малейшем физическом усилии и, наконец, может отмечаться и в покое. У больных наблюдаются короткий, «острый», «хватающий» вдох и удлиненный выдох. Они осуществляют выдох при сомкнутых губах, надувая щеки («пыхтят»). Дыхательные движения грудной клетки уменьшены, в дыхании участвуют дополнительные мышцы: груди и шеи.
Одышка, что долгие годы, заметно не проявляясь и исподволь прогрессируя, она превращается в состояние, угрожающее жизни больного.
Пациенты с эмфиземой легких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенной вниз головой и плечевым поясом, что приносит им облегчение. Однако при тяжелой эмфиземе c выраженными изменениями грудной клетки и утомлением дыхательных мышц горизонтальное положение вызывает напряженную работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении. Больные эмфиземой легких нередко занимают положение сидя с несколько наклоненным вперед туловищем, опершись руками о колени или край кровати, что позволяет фиксировать плечевой пояс и включить дополнительную мускулатуру в акт дыхания.
В далеко зашедших случаях появляется цианоз: у языка появляется голубой оттенок; губы и ногти становятся синеватыми, особенно после физической нагрузки.
Осложнения
- дыхательная недостаточность;
- сердечная недостаточность;
- пневмоторакс (нагнетание воздуха в грудной клетки).
Любое из осложнений приводит к инвалидизации больного.
Что можете сделать Вы?
Лечение нужно начинать на стадии бронхита, еще до развития эмфиземы. Поскольку чаще всего из-за позднего обращения больного к врачу к моменту первого обращения в легких обычно уже произошли необратимые изменения, что значительно затрудняет последующее лечение.
Необходимо, чтобы больной человек принимал непосредственное участие в лечении. Он должен понимать и осознавать всю серьезность заболевания и возможных осложнений.
Необходимы категорическое исключение курения и других вредных, в т.ч. профессиональных, воздействий на легочную ткань, ограничение физической активности, рациональное трудоустройство.
Отказ от курения является чрезвычайно важным мероприятием. Оно должно занимать первое место в лечении данной патологии. При этом необходимо иметь в виду следующее: одномоментное прекращение курения имеет больший эффект, чем постепенное снижение количества выкуриваемых сигарет; высокая мотивация отказа от курения является основным фактором, определяющим успех; жевательные резинки и накожные аппликаторы, содержащие никотин, помогают снизить тягу к курению, особенно если они применяются в комплексе мероприятий, направленных на отказ от курения.
Лечение и профилактика
Что может сделать ваш врач?
Ваш доктор (пульмонолог или терапевт) проведет необходимые обследования:
- осмотр, аускультацию (выслушивание), перкуссию (постукивание) грудной клетки;
- рентгенологическое исследование легких (характерна раздутость легочной ткани и повышение ее воздушности, смещение диафрагмы вниз);
- компьютерную томографию легких, чаще применяют для диагностики и определении точного расположения булл;
- исследование функции внешнего дыхания: позволяет выявить степень нарушения функции легких (на уменьшение количества воздуха, которое способен выдохнуть больной).
Основные методы лечения эмфиземы:
- отказ от курения: как уже было сказано, основной метод профилактики и лечения эмфиземы;
- кислородотерапия (ингаляция воздуха с повышенным содержанием кислорода, возможно и в домашних условиях);
- специальная дыхательная гимнастика;
- адекватное и тщательное лечение заболевания, приведшего к эмфиземе (хронического бронхита, бронхиальной астмы): при инфекционных процессах и для их профилактики следует применять антибиотики. Также используют препараты, уменьшающие количество мокроты и разжижающие ее, что облегчает отхаркивание; вводят также вещества, расширяющие бронхи и снимающие спазм бронхиальных мышц.
При буллезной эмфиземе рекомендуют хирургическое лечение. Суть лечения — удаление булл. Такие операции могут выполняться как с помощью классического доступа со вскрытием грудной клетки, так и эндоскопически (с помощью специальных инструментов, через проколы грудной клетки). Своевременное удаление булл предупреждает развитие такого грозного осложнения, как пневмоторакс.
В любом случае нельзя заниматься самолечением. Если вы заподозрили у себя или у вашего родственника эмфизему легких, то должны немедленно обратиться к специалисту для своевременной диагностики и начала лечения. В случае тяжелых форм заболевания ваш доктор может предложить оформление группы инвалидности. Но для того, чтобы заболевание не привело к осложнениям и инвалидизации больного, нужно обращаться к специалисту и наблюдаться у него в случае, если вы болеете хроническим бронхитом , имеете вредные привычки или профессиональную вредность, связанную с вдыханием угольной пыли или частиц асбеста и кремния.
Эмфизема легких
Эмфизема легких - это хроническое неспецифическое заболевание легких, в основе которого лежит стойкое, необратимое расширение воздухоносных пространств и повышенное вздутие легочной ткани дистальнее концевых бронхиол. Эмфизема легких проявляется экспираторной одышкой, кашлем с небольшим количеством слизистой мокроты, признаками дыхательной недостаточности, рецидивирующими спонтанными пневмотораксами. Диагностика патологии проводится с учетом данных аускультации, рентгенографии и КТ легких, спирографии, анализа газового состава крови. Консервативное лечение эмфиземы легких включает прием бронхолитиков, глюкокортикоидов, кислородотерапию; в некоторых случаях показано резекционное хирургические вмешательство.
МКБ-10

Общие сведения
Эмфизема легких (от греч. emphysema - вздутие) - патологическое изменение легочной ткани, характеризующееся ее повышенной воздушностью, вследствие расширения альвеол и деструкции альвеолярных стенок. Эмфизема легких выявляется у 4% пациентов, причем у мужчин встречается в 2 раза чаще, чем у женщин. Риск развития эмфиземы легких выше у пациентов с хроническими обструктивными заболеваниями легких, особенно после 60 лет. Клиническая и социальная значимость эмфиземы легких в практической пульмонологии определяется высоким процентом развития сердечно-легочных осложнений, нетрудоспособности, инвалидизации больных и возрастающей летальностью.

Причины
Любые причины, приводящие к хроническому воспалению альвеол, стимулируют развитие эмфизематозных изменений. Вероятность развития эмфиземы легких повышается при наличии следующих факторов:
- врожденной недостаточности α-1 антитрипсина, приводящей к разрушению протеолитическими ферментами альвеолярной ткани легких;
- вдыхании табачного дыма, токсичных веществ и полютантов;
- нарушениях микроциркуляции в тканях легких;
- бронхиальной астме и хронических обструктивных заболеваниях легких;
- воспалительные процессы в респираторных бронхах и альвеолах;
- особенностей профессиональной деятельности, связанных с постоянным повышением давления воздуха в бронхах и альвеолярной ткани.
Патогенез
Под воздействием данных факторов происходит повреждение эластической ткани легких, снижение и утрата ее способности к воздухонаполнению и спадению. Переполненные воздухом легкие приводят к слипанию мелких бронхов при выдохе и нарушениям легочной вентиляции по обструктивному типу. Формирование клапанного механизма при эмфиземе легких вызывает вздутие и перерастяжение тканей легкого и формирование воздушных кист - булл. Разрывы булл могут вызывать эпизоды рецидивирующего спонтанного пневмоторакса.
Эмфизема легких сопровождается значительным увеличением легких в размерах, которые макроскопически становятся похожими на крупнопористую губку. При исследовании эмфизематозной легочной ткани под микроскопом наблюдается деструкция альвеолярных перегородок.
Классификация
Эмфизема легких подразделяется на первичную или врожденную, развивающуюся как самостоятельная патология, и вторичную, возникшую на фоне других заболеваний легких (чаще бронхита с обструктивным синдромом). По степени распространенности в легочной ткани выделяют локализованную и диффузную формы эмфиземы легких.
По степени вовлечения в патологический процесс ацинуса (структурно-функциональной единицы легких, обеспечивающей газообмен, и состоящей из разветвления терминальной бронхиолы с альвеолярными ходами, альвеолярными мешками и альвеолами) различают следующие виды эмфиземы легких:
- панлобулярную (панацинарную) - с поражением целого ацинуса;
- центрилобулярную (центриацинарную) - с поражением респираторных альвеол в центральной части ацинуса;
- перилобулярную (периацинарную) - с поражением дистальной части ацинуса;
- околорубцовую (иррегулярную или неравномерную);
- буллезную (буллезную болезнь легких при наличии воздушных кист - булл).
Особо выделяют врожденную долевую (лобарную) эмфизему легких и синдром Маклеода - эмфизему с неясной этиологией, поражающую одно легкое.
Ведущим симптомом эмфиземы легких является экспираторная одышка с затрудненным выдохом воздуха. Одышка носит прогрессирующий характер, возникая сначала при нагрузке, а затем и в спокойном состоянии, и зависит от степени дыхательной недостаточности. Пациенты с эмфиземой легких делают выдох через сомкнутые губы, одновременно надувая щеки (как бы «пыхтят»). Одышке сопутствует кашель с выделение скудной слизистой мокроты. О выраженной степени дыхательной недостаточности свидетельствуют цианоз, одутловатость лица, набухание вен шеи.
Пациенты с эмфиземой легких значительно теряют в весе, имеют кахектичный вид. Потеря массы тела при эмфиземе легких объясняется большими энергозатратами, расходуемыми на интенсивную работу дыхательных мышц. При буллезной форме эмфиземы легких возникают повторные эпизоды спонтанного пневмоторакса.
Прогрессирующее течение эмфиземы легких приводит к развитию необратимых патофизиологических изменений в сердечно-легочной системе. Спадение мелких бронхиол на выдохе приводит к нарушениям легочной вентиляции по обструктивному типу. Деструкция альвеол вызывает уменьшение функциональной легочной поверхности и явления выраженной дыхательной недостаточности.
Редукция сети капилляров в легких влечет за собой развитие легочной гипертензии и возрастание нагрузки на правые отделы сердца. При нарастающей правожелудочковой недостаточности возникают отеки нижних конечностей, асцит, гепатомегалия. Неотложным состоянием при эмфиземе легких является развитие спонтанного пневмоторакса, требующее дренирования плевральной полости и аспирации воздуха.
Диагностика
В анамнезе пациентов с эмфиземой легких отмечаются большой стаж курения, профессиональные вредности, хронические или наследственные заболевания легких. При осмотре пациентов с эмфиземой легких обращает внимание увеличенная, бочкообразная (цилиндрической формы) грудная клетка, расширенные межреберные промежутки и эпигастральный угол (тупой), выпячивание надключичных ямок, поверхностное дыхание с участием вспомогательной дыхательной мускулатуры.
Перкуторно определяется смещение нижних границ легких на 1-2 ребра книзу, коробочный звук по всей поверхности грудной клетки. Аускультативно при эмфиземе легких выслушивается ослабленное везикулярное («ватное») дыхание, глухие сердечные тона. В крови при выраженной дыхательной недостаточности выявляется эритроцитоз и повышение гемоглобина.
- Рентгендиагностика. При рентгенографии легких определяется повышение прозрачности легочных полей, обедненный сосудистый рисунок, ограничение подвижности купола диафрагмы и ее низкое расположение (спереди ниже уровня VI ребра), почти горизонтальное положение ребер, сужение сердечной тени, расширение загрудинного пространства. С помощью КТ легких уточняется наличие и расположение булл при буллезной эмфиземе легких.
- Исследование ФВД. Высокоинформативно при эмфиземе легких исследование функции внешнего дыхания: спирометрия, пикфлоуметрия и др. На ранних этапах развития эмфиземы легких выявляется обструкция дистальных отрезков дыхательных путей. Проведение теста с ингаляторами-бронходилататорами показывает необратимость обструкции, характерную для эмфиземы легких. Также при ФВД определяется снижение ЖЕЛ и пробы Тиффно.
- Лабораторные тесты. Анализ газового состава крови выявляет гипоксемию и гиперкапнию, клинический анализ - полицитемию (увеличение Hb, эритроцитов, вязкости крови). В план обследования необходимо включать анализ на α -1-ингибитор трипсина.
Лечение эмфиземы легких
Консервативная терапия
Специфическое лечение отсутствует. Первостепенным является устранение предрасполагающего к эмфиземе фактора (курения, вдыхания газов, токсических веществ, лечение хронических заболеваний органов дыхания).
Лекарственная терапия при эмфиземе легких симптоматическая. Показано пожизненное применение ингаляционных и таблетированных бронхолитиков (сальбутамола, фенотерола, теофиллина и др.) и глюкокортикоидов (будесонида, преднизолона). При сердечной и дыхательной недостаточности проводят оксигенотерапию, назначают диуретики. В комплекс лечения эмфиземы легких включают дыхательную гимнастику.
Хирургическое лечение
Хирургическое лечение эмфиземы легких заключается в проведении операции по уменьшению объема легких (торакоскопической буллэктомии). Суть метода сводится к резекции периферических участков легочной ткани, что вызывает «декомпрессию» остальной части легкого. Наблюдения за пациентами после перенесенной буллэктомии показывают улучшение функциональных показателей легких. Пациентам с эмфиземой легких показана трансплантация легких.
Прогноз и профилактика
Отсутствие адекватной терапии эмфиземы легких приводит к прогрессированию заболевания, нетрудоспособности и ранней инвалидизации вследствие развития дыхательной и сердечной недостаточности. Несмотря на то, что при эмфиземе легких происходят необратимые процессы, качество жизни пациентов можно повысить постоянно применяя ингаляционные препараты. Оперативное лечение буллезной эмфиземы легких несколько стабилизирует процесс и избавляет пациентов от рецидивирующих спонтанных пневмотораксов.
Существенным моментом профилактики эмфиземы легких является антитабачная пропаганда, направленная на предупреждение и борьбу с курением. Также необходимы раннее выявление и лечение пациентов с хроническим обструктивным бронхитом. Пациенты, страдающие ХОБЛ, подлежат наблюдению пульмонолога.
Буллезная эмфизема легкого ( Альвеолярная киста , Буллезная болезнь , Буллезное легкое , Ложная киста , Синдром исчезающего легкого )
Буллезная эмфизема легкого - это локальные изменения легочной ткани, характеризующиеся деструкцией альвеолярных перегородок и формированием воздушных кист диаметром более 1 см (булл). При неосложненном течении буллезной эмфиземы легких симптомы могут отсутствовать вплоть до возникновения спонтанного пневмоторакса. Диагностическое подтверждение буллезной эмфиземы легких достигается с помощью рентгенографии, КТ высокого разрешения, сцинтиграфии, торакоскопии. При бессимптомной форме возможно динамическое наблюдение; в случае прогрессирующего или осложненного течения буллезной болезни легких проводится хирургическое лечение (буллэктомия, сегментэктомия, лобэктомия).



Буллезная эмфизема легкого - ограниченная эмфизема, морфологическую основу которой составляют воздушные полости (буллы) в паренхиме легкого. В зарубежной пульмонологии принято различать блебы (англ. «blebs» - пузыри) - воздушные полости размером менее 1 см, расположенные в интерстиции и субплеврально, и буллы - воздушные образования диаметром более 1 см, стенки которых выстланы альвеолярным эпителием. Точная распространенность буллезной эмфиземы легкого не определена, однако известно, что данное заболевание служит причиной спонтанного пневмоторакса в 70-80% случаев. В литературе буллезную эмфизему легких можно встретить под названиями «буллезная болезнь», «буллезное легкое», «ложная/альвеолярная киста», «синдром исчезающего легкого» и др.

На сегодняшний день существует ряд теорий, объясняющих генез буллезной болезни (механическая, сосудистая, инфекционная, обструктивная, генетическая, ферментативная). Приверженцы механической теории высказывают предположение, что горизонтальное расположение I-II ребер у части людей приводит к травматизации верхушки легкого, вызывая развитие апикальной буллезной эмфиземы. Также существует мнение, что буллы являются следствием легочной ишемии, т. е. в развитии буллезной болезни участвует сосудистый компонент.
Инфекционная теория связывает происхождение буллезной эмфиземы легких с неспецифическими воспалительными процессами, главным образом, вирусными инфекциями дыхательных путей. В этом случае локальные буллезные изменения являются прямым следствием обструктивного бронхиолита, сопровождающегося перерастяжением участков легкого. Данная концепция подтверждается тем, что часто рецидивы спонтанного пневмоторакса случаются в периоды эпидемий гриппа и аденовирусной инфекции.
Возможно возникновение локальной буллезной эмфиземы в области верхушки легкого после перенесенного туберкулеза. На основании наблюдений выдвинута теория о генетической обусловленности буллезной эмфиземы легких. Описаны семьи, в которых данное заболевание прослеживалось у представителей нескольких поколений.
Морфологические изменения в легких (буллы) могут иметь либо врожденное, либо приобретенное происхождение. Врожденные буллы формируются при дефиците ингибитора эластазы - a1-антитрипсина, следствием чего является ферментативное разрушение легочной ткани. Высокая вероятность развития буллезной эмфиземы легких отмечается при синдроме Марфана, синдроме Элерса -Данлоса и других формах соединительнотканной дисплазии.
Приобретенные буллы в большинстве случаев развиваются на фоне имеющихся эмфизематозных изменений легких и пневмосклероза. У 90% больных буллезной эмфиземой легких в анамнезе прослеживается длительный стаж курения (10-20 лет при ежедневном выкуривании более 20 сигарет). Доказано, что даже пассивное курение повышает вероятность развития буллезной болезни на 10-43%. Другими известными факторами риска выступают загрязнение воздуха аэрогенными поллютантами, дымовыми газами, летучими химическими соединениями и пр.; частые респираторные заболевания, гиперреактивность бронхов, нарушения иммунного статуса, мужской пол и пр.
Процесс формирования булл проходит две последовательные стадии. На первом этапе бронхообструкция, ограниченные рубцово-склеротические процессы и плевральные сращения создают клапанный механизм, повышающий давление в мелких бронхах и способствующий образованию воздушных пузырей с сохранением межальвеолярных перегородок.
На второй стадии происходит прогрессирующее растяжение воздушных полостей. При дефиците а1-антитрипсина повышается активность нейтрофильной эластазы, вызывающей расщепление эластических волокон и деструкцию альвеолярной ткани. Дальнейшее расширение воздушных полостей а счет механизма коллатерального дыхания ведет к экспираторному коллапсу бронхов. Площадь дыхательной поверхности сокращается, развивается дыхательная недостаточность.
По отношению к паренхиме легкого различают буллы трех типов:
- 1 - буллы расположены экстрапаренхиматозно и связаны с легким посредством узкой ножки;
- 2 - буллы расположены на поверхности легкого и связаны с ним широким основанием;
- 3 - буллы расположены интрапаренхиматозно, в толще легочной ткани.
Кроме этого, буллы могут быть солитарными и множественными, одно- и двусторонними, напряженными и ненапряженными. По распространенности в легком дифференцируют локализованную (в пределах 1-2-х сегментов) и генерализованную (с поражением более 2-х сегментов) буллезную эмфизему. В зависимости от размера буллы могут быть мелкими (диаметром до 1 см), средними (1-5 см), крупными (5-10 см) и гигантскими (10-15 см в диаметре). Буллы могут располагаться как в неизмененном легком, так и в легких, пораженных диффузной эмфиземой.
По клиническому течению классифицируют буллезную эмфизему легких:
- бессимптомную (клинические проявления отсутствуют)
- с клиническими проявлениями (одышкой, кашлем, болью в грудной клетке)
- осложненную (рецидивирующим пневмотораксом, гидропневмотораксом, гемопневмотораксом, легочно-плевральным свищом, кровохарканьем, ригидным легким, эмфиземой средостения, хронической дыхательной недостаточностью).
Симптомы
Пациенты с буллезной болезнью легких часто имеют астеническую конституцию, вегето-сосудистые нарушения, искривление позвоночника, деформацию грудной клетки, гипотрофию мышц. Клиническая картина буллезной эмфиземы легких определяется, главным образом, ее осложнениями, поэтому длительный период времени заболевание никак не проявляет себя. Несмотря на то, что буллезно измененные участки легочной ткани не участвуют в газообмене, компенсаторные возможности легких долго остаются на высоком уровне. Если буллы достигают гигантских размеров, они могут сдавливать функционирующие участки легкого, вызывая нарушение функции дыхания. Признаки дыхательной недостаточности могут определяться у больных с множественными, двусторонними буллами, а также буллезной болезнью, протекающей на фоне диффузной эмфиземы легких.
Наиболее частым осложнением буллезной болезни является рецидивирующий пневмоторакс. Механизм его возникновения чаще всего обусловлен повышением внутрилегочного давления в буллах вследствие физического напряжения, поднятия тяжестей, кашля, натуживания. Это приводит к разрыву тонкой стенки воздушной полости с выходом воздуха в плевральную полость и развитием коллапса легкого. Признаками спонтанного пневмоторакса служат резкие боли в грудной клетке с иррадиацией в шею, ключицу, руку; одышка, невозможность сделать глубокий вдох, приступообразный кашель, вынужденное положение. Объективное обследование выявляет тахипноэ, тахикардию, расширение межреберных промежутков, ограничение дыхательных экскурсий. Возможно возникновение подкожной эмфиземы с распространением на лицо, шею, туловище, мошонку.
Диагностика буллезной эмфиземы легких основывается на клинических, функциональных и рентгенологических данных. Курация больного осуществляется пульмонологом, а при развитии осложнений - торакальным хирургом. Рентгенография легких не всегда эффективна в выявлении буллезной эмфиземы легких. В то же время, возможности лучевой диагностики существенно расширяет внедрение в практику КТ высокого разрешения. На томограммах буллы определяются как тонкостенные полости с четкими и ровными контурами. При сомнительном диагнозе удостовериться в наличии булл позволяет диагностическая торакоскопия.

Вентиляционно-перфузионная сцинтиграфия легких позволяет оценить соотношение функционирующей и выключенной из вентиляции легочной ткани, что чрезвычайно важно для планирования хирургического вмешательства. С целью определения степени легочной недостаточности исследуется функция внешнего дыхания. Критерием эмфизематозных изменений служит снижение OФВ1, пробы Тиффно и ЖЁЛ; увеличение общего объема легких и ФОЕ (функциональной остаточной емкости).

Лечение буллезной эмфиземы легких
Больные с бессимптомным течением буллезной эмфиземы легких и первым эпизодом спонтанного пневмоторакса подлежат наблюдению. Им рекомендуется избегать физического напряжения, инфекционных заболеваний. Предотвратить прогрессирование буллезной эмфиземы легких позволяют методы физической реабилитации, метаболическая терапия, физиотерапия. При развившемся спонтанном пневмотораксе показано немедленное выполнение плевральной пункции или дренирования плевральной полости с целью расправления легкого.
В случае нарастания признаков дыхательной недостаточности, увеличения размеров полости (при контрольной рентгенографии или КТ легких), возникновения рецидивов пневмоторакса, неэффективности дренирующих процедур для расправления легкого, ставится вопрос об оперативном лечении буллезной эмфиземы. В зависимости от выраженности изменений, локализации и размеров булл их удалении может производиться путем буллэктомии, анатомических резекций. Различные операции по поводу буллезной болезни могут выполняться открытым способом или с использованием видеоэндоскопических технологий (торакоскопическая резекция легкого). С целью предупреждение рецидива спонтанного пневмоторакса может осуществляться плевродез (обработка плевральной полости йодированным тальком, лазерная или диатермокоагуляция) либо плеврэктомия.
Без оперативного лечения буллезная болезнь сопровождается рецидивирующами пневмотораксами, что ограничивает бытовую и профессиональную активность пациента. После перенесенного хирургического лечения все проявления заболевания обычно исчезают. Профилактика буллезной болезни в целом аналогична мероприятиям по предупреждению эмфиземы легких. Необходимо безоговорочное исключение курения (в т. ч. воздействия табачного дыма на детей и некурящих людей), контакта с вредными производственными и средовыми факторами, предупреждение респираторных инфекций. Пациентам с диагностированной буллезной эмфиземой легких следует избегать ситуаций, провоцирующий разрыв булл.
1. Хирургическая тактика при осложненной локальной буллезной эмфиземе легких/ Высоцкий А.Г.// Актуальные проблемы современной медицины: Вестник украинской медицинской стоматологической академии. - 2006.
2. Этиология и патогенез буллезной эмфиземы легких/Высоцкий А.Г, Моногарова Н.Е., Пацкань И.И., Ярошенко О.В., Гринцов Г.А.// Актуальные проблемы современной медицины: Вестник украинской медицинской стоматологической академии. - 2007.
3. Буллезная эмфизема легких, осложненная спонтанным пневмотораксом: случай из практики/ Максимова С.М., Самойленко И.Г., Бухтияров Э.В.// Здоровье ребенка. - 2013.
Хроническая обструктивная болезнь легких (ХОБЛ) - симптомы и лечение
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Ирины Леонидовны, терапевта со стажем в 27 лет.
Над статьей доктора Никитиной Ирины Леонидовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Хроническая обструктивная болезнь лёгких (ХОБЛ) — заболевание, которое набирает обороты, продвигаясь в рейтинге причин смерти людей старше 45 лет. По данным за 2020 год, эта болезнь входит в тройку лидеров смертности населения. Она находится на третьем месте после ишемической болезни сердца и инсульта [6] .
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ - это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
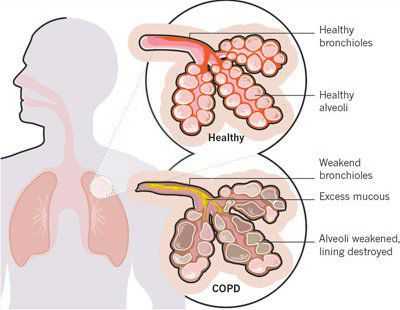
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- гиперплазию слизистых желёз (избыточное новообразование клеток) [4] ;
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
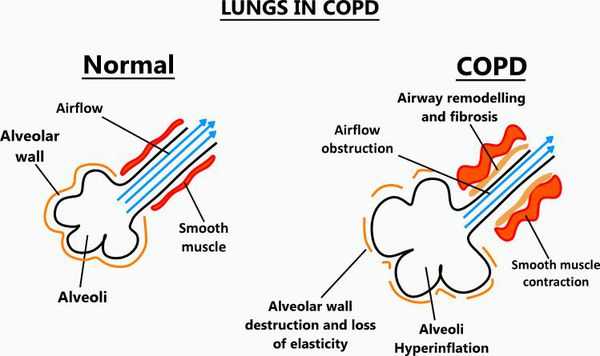
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
Классификация и стадии развития хронической обструктивной болезни легких
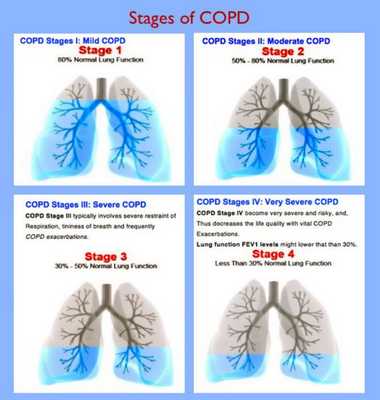
Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
При физикальном обследовании могут выявляться симптомы, характерные для длительно протекающего бронхита: «часовых стекол» и/или «барабанных палочек» (деформация пальцев), тахипноэ (учащённое дыхание) и одышка, изменение формы грудной клетки (для эмфиземы характерна бочкообразная форма), малая подвижность её во время дыхания, западение межреберных промежутков при развитии дыхательной недостаточности, опущение границ лёгких, изменение перкуторного звука на коробочный, ослабленное везикулярное дыхание или сухие свистящие хрипы, которые усиливаются при форсированном выдохе (то есть быстром выдохе после глубокого вдоха). Тоны сердца могут прослушиваться с трудом. На поздних стадиях может иметь место диффузный цианоз, выраженная одышка, появляются периферические отёки. Для удобства заболевание подразделяют на две клинические формы: эмфизематозную и бронхитическую. Хотя в практической медицине чаще встречаются случаи смешанной формы заболевания.
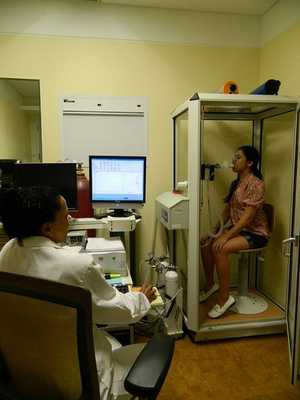
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно от личить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХО БЛ после приёма бронхолитика процент увеличения ОФВ 1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное зн ачение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) - пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Отказ от курения обязателен [7] . Именно это является наиболее эффективным способом, который снижает риск развития ХОБЛ.
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Медикаментозное лечение
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.

Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. ст. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
На прогноз заболевания влияет стадия ХОБЛ и число повторных обострений. При этом любое обострение негативно сказывается на общем течении процесса, поэтому крайне желательна как можно более ранняя диагностика ХОБЛ. Лечение любого обострения ХОБЛ следует начинать максимально рано. Важно также полноценная терапия обострения, ни в коем случае не допустимо переносить его «на ногах».
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения - абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.
Эмфизема лёгких
Эмфизема лёгких - это нарушение анатомической структуры легочной ткани, характеризующееся патологическим расширением воздушных пространств, которые расположены дальше терминальных бронхиол, сопровождающееся деструктивными изменениями альвеолярных стенок. Для лечения пациентов, страдающих эмфиземой лёгких, все условия созданы в Юсуповской больнице:
- Палаты с европейским уровнем комфортности, снабжённые притяжно-вытяжной вентиляцией и кондиционерами;
- Обеспечение пациентов качественным диетическим питанием и средствами личной гигиены;
- Использование новейшей диагностической аппаратуры ведущих мировых производителей;
- Лечение с помощью современных лекарственных препаратов, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Врачи индивидуально подходят к выбору схемы терапии каждого пациента. Тяжёлые случаи эмфиземы лёгких обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области пульмонологии коллегиально вырабатывают схему ведения пациентов.
Наряду с хроническим обструктивным бронхитом и бронхиальной астмой эмфизема относится к группе хронических обструктивных болезней лёгких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости. С этим связано некоторое сходство их клинической картины. Каждая из форм ХОБЛ имеет свои, специфические особенности. Правильная своевременная диагностика этих заболеваний позволяет пульмонологам Юсуповской больницы провести рациональную терапию и целенаправленную профилактику осложнений эмфиземы лёгких.

Причины и виды эмфиземы лёгких
По причине и механизму развития различают первичную и вторичную эмфизему лёгких. Первичная эмфизема лёгких является самостоятельной нозологической формой. Она развивается без предшествующей бронхолегочной патологии. В её развитии большое значение придают генетическим факторам (дефициту a1-антитрипсина). Вторичная эмфизема лёгких возникает на фоне других заболеваний органов дыхания, в первую очередь хронического обструктивного бронхита.
По распространённости поражения пульмонологи выделяют диффузную и локальную эмфизему лёгких. К диффузной форме заболевания относится первичная и вторичная эмфизема лёгких, которая развилась на фоне хронического обструктивного бронхита. Локальные формы эмфиземы лёгких (буллезная, иррегулярная, околорубцовая) развиваются при наличии следующих причин:
- Рубцовых изменений в плевре и легочной паренхиме;
- Врождённых изменений легочной ткани;
- Локальных нарушений бронхиальной проходимости;
- Перерастяжения части лёгкого вследствие сморщивания или хирургического удаления других его частей.
Большое значение в развитии эмфиземы лёгких играют следующие внешние факторы: загрязнение воздуха, курение, легочные инфекции. Повреждающее действие на легочную ткань оказывают поллютанты (химические вещества или соединения, которые находятся в воздухе в количествах, которые превышают фоновые значения) и профессиональные вредности, которые приводят к формированию в дыхательных путях хронических процессов и нарушению равновесия в системе протеолиз-антипротеолиз. При проникновении воздушных поллютантов ингаляционным путём происходит повреждение мембран верхушечной части эпителиальных клеток, выходят воспалительные медиаторы, лейкотриены и нарушается баланс в системе оксидант-антиоксидант. При истощении антиоксидантной системы продолжается воспаление слизистой оболочки дыхательных путей. К развитию эмфиземы приводит воздействие твёрдых частиц, взвешенной пыли, углеводородов. Особую опасность представляет ископаемая угольная пыль.
Тяжесть заболевания зависит от интенсивности и длительности курения. Развитию эмфиземы лёгких способствуют компоненты табачного дыма - кадмий, сера, окись азота. Они активизируют работу альвеолярных макрофагов и нейтрофилов. Это способствует повышению уровня металлопротеиназ, нейтрофильной эластазы. При длительном курении снижается активность ингибиторов протеолиза, а протеаз в условиях малейшей недостаточности функции антиферментов вызывают значительное повреждение эластических волокон и разрушение тонких структур респираторного отдела лёгкого. В табачном дыме содержатся оксиданты. Они подавляют активность антиэластазных ингибиторов, тормозят восстановительные процессы в поврежденном эластическом каркасе легкого. Под влиянием курения снижается содержание антиоксидантов в плазме крови, что в совокупности приводит к развитию эмфиземы лёгких.
Одной из причин развития эмфиземы лёгких является легочная инфекция. При наличии инфекционного воспаления происходит стимуляция протеолитической активности макрофагов и нейтрофилов. В качестве дополнительного источника протеолитических агентов могут выступать бактерии, респираторные вирусы. Сами по себе вирусы не стимулируют выработку нейтрофилов или макрофагов, но из-за способности подавлять иммунитет они способствуют обострению воспалительных процессов и развитию бактериальной инфекции.
Признаки эмфиземы лёгких
Клиническая картина эмфиземы лёгких включает проявления хронического бронхита, который часто предшествует её развитию или сопутствует заболеванию, самой эмфиземы, а также сердечной и дыхательной недостаточности, осложняющих её течение. Врачи записывают в историю болезни диагнозы ХОБЛ, бронхиальная астма, эмфизема. Все эти заболевания имеют сходные симптомы, но каждое из них проявляется характерными признаками.
Основной симптом эмфиземы лёгких - одышка. В начале болезни она появляется только при значительной физической нагрузке. Первоначально больные часто не замечают этого признака. Одышка у больных эмфиземой лёгких долгие годы заметно не проявляется. Она исподволь прогрессирует, она превращается в состояние, которое угрожает жизни пациента. Со временем резко снижается толерантность к физическим нагрузкам, так как компенсаторные возможности находятся на пределе даже в состоянии покоя.
Одышка обычно имеет экспираторный характер. У пациентов наблюдаются короткий, «хватающий» «острый» вдох и удлинённый, иногда ступенеобразный выдох. Больные «пыхтят» - осуществляют выдох при сомкнутых губах, надувая щёки. При этом давление в бронхиальном дереве повышается. Это уменьшает спадение мелких бесхрящевых бронхов на выдохе, обусловленное нарушением эластических свойств легочной ткани и возрастанием внутригрудного давления, способствует увеличению объёма вентиляции.
У больных эмфиземой лёгких кашель не выраженный. При обострении хронического бронхита кашель усиливается, отделяется слизисто-гнойная мокрота. О тяжёлом обострении обструктивной болезни лёгких свидетельствует появление непродуктивного кашля и прекращение отхождения мокроты. Это происходит при развитии синдрома утомления дыхательных мышц. Застою мокроты в просвете дыхательных путей способствует употребление противокашлевых и успокоительных средств.
Пациенты с эмфиземой лёгких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенными вниз головой и плечевым поясом. Это что приносит им облегчение вследствие повышения брюшного давления, поднятия вверх диафрагмы и улучшения её функции. При тяжёлой эмфиземе лёгких c наличием выраженных изменений грудной клетки и утомления респираторных мышц горизонтальное положение вызывает напряжённую работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении. Больные эмфиземой лёгких част сидят с наклонённым вперед туловищем, опершись руками о край кровати или колени. Это позволяет фиксировать плечевой пояс и включить в акт дыхания дополнительную мускулатуру.
Цвет кожных покровов при эмфиземе лёгких становится синюшным только в далеко зашедших случаях. При накоплении в крови избыточного количества углекислого газа язык приобретает голубой оттенок. Из-за повышения внутригрудного давления шейные вены набухают во время выдоха. Парадоксальный тип дыхания при эмфиземе лёгких проявляется втягиванием рёбер на вдохе в связи с тем, что уплощённая диафрагма располагается низко.
При осмотре грудной клетки пульмонологи выявляют бочкообразную грудную клетку. При перкуссии определяются следующие симптомы:
- Коробочный звук;
- Увеличение высоты стояния верхушек;
- Смещение нижних границ лёгких вниз;
- Выраженное ограничение подвижности нижнего легочного края.
Характерно уменьшение печёночной и сердечной тупости за счёт повышенной воздушности и увеличения объёма легочной ткани. Во время аускультации выслушивается ослабленное везикулярное дыхание, в тяжёлых случаях заболевания оно становится резко ослабленным. При форсированном выдохе могут появляться скудные сухие свистящие хрипы.
Пульмонологи Юсуповской больницы для уточнения диагноза проводят комплексное обследование пациентов с помощью следующих инструментальных методов:
- Рентгенологического исследования;
- Рентгенофункциональных проб (пробы ю. Н. Соколова и её модификации);
- Компьютерной томографии;
- Ангиографии;
- Радиоизотопных методов;
- Перфузионной сцинтиграфии.
При наличии показаний применяют электроимпедансную томографию - метод, который основан на измерении электрического сопротивления тканей, в том числе тканей грудной клетки. Торакоскопия - эндоскопическое исследование, которое позволяет выявить мелкие буллы (пузыри), расположенные под плеврой. Эмфизема лёгких на ЭхоКГ проявляется специфическими признаками. С помощью ингаляционных тестов с бронходилятаторами выявляют у больных эмфиземой стойкий необратимый характер бронхиальной обструкции. При развитии дыхательной недостаточности исследуют газовый состав крови.

Как вылечить эмфизему лёгких
Лечение эмфиземы лёгких - сложная задача. Пульмонологи Юсуповской больницы проводят комплексную терапию, направленную на лечение собственно эмфиземы, хронической обструктивной болезни, осложнений заболевания. Врачи проводят мероприятия, которые нацелены на повышение качества жизни больных и замедление прогрессирования заболевания. Первоочередное значение имеет отказ от курения.
Методы специфической терапии собственно эмфиземы лёгких, которые уменьшали бы потерю лёгкими эластичности, до конца не разработаны. Врачи проводят заместительную терапию дефицита a1-антитрипсина следующими препаратами:
- Донорской плазмой;
- Нативным А1-АТ из сыворотки здоровых доноров;
- A1-АТ, созданным методом генной инженерии.
Пациентам назначают аэрозоли a1-АТ. В целях повышения продукции a1-АТ используют синтетический анаболический стероид даназол. Для коррекции системы протеолиз-антипротеолиз назначают антиоксиданты (витамина Е, аскорбиновую кислоту, глутатион, b-каротин, микроэлементы цинк и селен, тиосульфат натрия). Пациентам назначают средства, которые влияют на сурфактантную систему лёгких, восстанавливают поверхностно-активные свойства альвеолярной выстилки. С этой целью используются следующие вещества для интратрахеального введения:
- Эвкалиптовое масло;
- Ментол;
- Камфора;
- Жирные кислоты;
- Пальмитиновая кислота;
- Дипальмитил-лецитин;
- Фосфолипиды.
Интратрахеально вводят липосомы. Положительно влияют на сурфактантную систему лёгких антагонисты кальция при их сочетанном применении внутрь и ингаляционно (лазолван, бромгексин, глицирам).
В большинстве случаев буллезной эмфиземы лёгких выполняют оперативные вмешательства. Наиболее перспективными являются видеоторакоскопические операции. В последнее время хирурги в качестве оперативных методов лечения эмфиземы лёгких применяют хирургическую редукцию легочного объёма и трансплантацию лёгких.
Для лечения ХОБЛ, которая протекает параллельно с эмфиземой лёгких, используют бронходилатирующие и мукорегуляторные средства, иммунокорригирующую терапию, антибактериальные средства, глюкокортикоиды. Врачи Юсуповской больницы при лечении эмфиземы лёгких уделяют большое внимание коррекции дыхательной недостаточности, которая достигается путем оксигенотерапии и тренировкой дыхательной мускулатуры. Предпочтение отдают длительной (18 часов в сутки), малопоточной (2-5 л в минуту) кислородотерапии. Наличие дыхательной аппаратуры экспертного класса позволяет врачам отделения реанимации и интенсивной терапии использовать при тяжёлой дыхательной недостаточности гелиево-кислородные смеси и неинвазивную вентиляцию лёгких с двумя уровнями положительного давления.
Специалисты клиники реабилитации обучают пациентов, страдающих эмфиземой лёгких, специальной дыхательной гимнастики, в том числе направленной на пассивизацию выдоха, используют приспособления, создающие положительное давление в конце выдоха. По показаниям применяют чрескожную электрическую стимуляцию диафрагмы.
Для того чтобы пройти обследование и курс адекватной терапии эмфиземы лёгких, записывайтесь на приём к пульмонологу он лайн или позвонив по телефону. Специалисты контакт центра предложат удобное вам время консультации ведущих специалистов в области заболеваний органов дыхания. В клинике реабилитации специалисты проведут курс восстановительной терапии, направленной на укрепление дыхательной мускулатуры.
Читайте также:
- Расстройство адаптации: случай успешного лечения подростка с сахарным диабетом
- Обследование полости рта в стоматологии. Опрос в стоматологии.
- Задачи лечения болезней периодонта. Принципы лечения гингивита и периодонтита.
- Легочный компонент II тона при стенозе легочной артерии. Тон изгнания при стенозе легочной артерии
- Доброкачественный невус
