Рак полового члена: причины, симптомы и лечение
Добавил пользователь Morpheus Обновлено: 01.02.2026
Андрология - раздел урологии, занимающийся вопросами сохранения мужского репродуктивного здоровья, а также предупреждением, диагностикой и лечением заболеваний мужской половой сферы. Сегодня проблема мужского здоровья стоит очень остро. Ежедневные стрессы, экологическое неблагополучие, вредные привычки, нерациональное питание, огромное количество половых инфекций имеют своими печальными последствиями рост количества мужских болезней и их отрицательное влияние на репродуктивное здоровье мужчины. По статистике почти в 50% случаев причина бесплодия пары кроется в мужской составляющей.
Абсцесс мошонки - это капсулированный гнойный очаг в тканях мошонки. Может быть первичным или вторичным, поверхностным или внутримошоночным. Встречается редко. Развивается при инфицировании атером, хирургических вмешательствах и травматических повреждениях либо является осложнением бактериальной инфекции в области яичка и его придатка. Симптомами абсцесса мошонки являются интенсивные боли, отек, гиперемия и локальная гипертермия в зоне поражения. Наблюдаются повышение температуры тела до фебрильных цифр, слабость, разбитость, головная боль, боли в суставах и мышцах. Лечение хирургическое, требуется вскрытие и дренирование абсцесса на фоне антибактериальной терапии. .
Абсцесс предстательной железы - это ограниченное скопление гноя в тканях простаты, развивающееся на фоне простатита или инфекционно-гнойного процесса экстрагенитальной локализации. Проявляется резкой пульсирующей болью в промежности и прямой кишке, интоксикацией, ознобами, лихорадкой, затрудненными мочеиспусканием и дефекацией. Диагностика включает ректальное пальцевое исследование простаты, ТРУЗИ, пункцию гнойника. В процессе лечения производят вскрытие абсцесса через промежность или прямую кишку, назначают противомикробную и дезинтоксикационную терапию. .
Азооспермия - нарушение сперматогенеза, характеризующееся отсутствием сперматозоидов в составе семенной жидкости. В зависимости от причин различают обструктивную и необструктивную азооспермию. Азооспермия сопровождается невозможностью зачатия естественным путем, а в некоторых случаях - и с помощью вспомогательных репродуктивных технологий. Азооспермия диагностируется в процессе обследования репродуктивного статуса мужчины (УЗИ, биопсии яичка, определения уровня гормонов, спермограммы, АСАТ). При обструктивной азооспермии требуется микрохирургическое восстановление проходимости семявыносящих путей; при секреторной форме патологии - проведение стимулирующей гормональной терапии. В случае невозможности естественного зачатия прибегают к использованию ЭКО (ИКСИ). .
Ангиокератома Фордайса — это частный случай сосудистого дерматоза с наиболее частой локализацией на коже мошонки. Новообразования единичные или множественные, напоминают небольшие темные узелки фиолетового или красноватого оттенка с чешуйчатой поверхностью. Патология бессимптомна, но может присутствовать зуд или болезненность, усиливающиеся после полового контакта или раздражения. Диагноз подтверждают жалобы, анамнез, осмотр (включая дерматоскопию) и результаты биопсии. Специфического лечения нет, при кровоточивости и частом инфицировании возможно хирургическое удаление. .
Андрогенный дефицит - это недостаточность тестостерона (мужского полового гормона) в организме мужчины. В подростковом возрасте проявляется задержкой полового созревания и отсутствием вторичных половых признаков. В зрелом возрасте вызывает снижение полового влечения, эрекции, уменьшение роста волос в андрогенозависимых зонах. Приводит к расстройству сексуальной жизни, бесплодию, личностным психологическим травмам. Диагностируется по данным гормональных тестов. Лечение подразумевает назначение заместительной гормональной терапии. .
Аномалии яичек - это группа пороков развития мужской половой системы, при которых наблюдаются нарушения количества (анорхизм, монорхизм), расположения (эктопия, крипторхизм) или структуры (гипоплазия) семенников. Симптоматика состояний разнообразна - от бессимптомного течения до тяжелых эндокринных сбоев и бесплодия. Диагностика производится посредством физикального осмотра, ультразвукового исследования, в некоторых случаях - определения уровня мужских половых гормонов в крови. Лечение подбирают в зависимости от типа патологии, чаще всего применяют хирургические вмешательства, гормональную терапию. .
Атрофия яичек - это уменьшение массы и объема половых желез, сопровождающееся нарушением функции или полным ее прекращением. Симптомы зависят от времени возникновения: в период предпубертата атрофия яичек сопровождается нарушением полового созревания, у взрослых мужчин развиваются эректильная дисфункция и бесплодие, связанные с андрогенной недостаточностью. Диагностические мероприятия коррелируют с клинической ситуацией: оценивают гормональный фон, спермограмму, выполняют УЗИ мошонки, проводят тестирование на ИППП. Лечение назначают с учетом патогенеза, чаще применяют препараты на основе тестостерона. .
Баланит — это воспаление головки полового члена на фоне инфекции или прочих причин. Симптомы включают локальную гиперемию, налет на головке, отек, боль, появление трещинок и эрозий, затруднение мочеиспускания. При неадекватной терапии может присоединиться ряд осложнений. Методы диагностики подразумевают определение заболеваний и факторов, влияющих на развитие состояния, идентификацию возбудителя, если баланит вызван инфекционным агентом. Лечение индивидуально и зависит от причины; может включать в себя гигиенические процедуры, местное применение мазей, антибактериальную и противогрибковую терапию, при наличии показаний - проведение циркумцизио. .
Баланопостит - это воспаление головки полового члена и препуция. Симптомы представлены болью, отеком, высыпаниями, скоплением выделений в препуциальном мешке. Диагноз устанавливают при физикальном осмотре, для выяснения причины проводят лабораторную диагностику: микроскопию мазка из уретры, бакпосев на флору и чувствительность к антибиотику, ПЦР-анализы на ИППП. Биопсию кожи выполняют при отсутствии положительной динамики на фоне терапии для исключения неопластического процесса. Лечение зависит от патогенетического фактора, может быть консервативным (антибиотики, антигистаминные, кортикостероиды), при опухолевой патологии и в отсутствие эффекта ‒ оперативным. .
Болезнь Пейрони - это патологическое изменение соединительной ткани полового члена, для которого типично образование плотных бляшек в белочной оболочке. Жалобы включают болезненные эрекции, деформацию пениса, что на продвинутой стадии приводит к невозможности сексуальной жизни. Диагностика базируется на данных осмотра гениталий, УЗИ, КТ полового члена. Лечение гиперпластической индурациии на начальной стадии может быть консервативным, предусматривает использование гормонов, витаминов и др. При значительной деформации обоснована хирургическая коррекция. .
Варикозное расширение вен малого таза у мужчин - застойное полнокровие тазовой области, обусловленное изменением архитектоники сосудов. Основное проявление - периодически возникающие ноющие тупые боли внизу живота, усиливающиеся при физической нагрузке. Некоторые мужчины отмечают симптомы дизурии: учащенное мочеиспускание, дискомфорт. Диагностика включает ТРУЗИ, допплерографию, МРТ (КТ) органов малого таза. Лечение коррелирует со степенью поражения сосудов и может быть консервативным (флеботоники, антикоагулянты, НПВС) с коррекцией поведения или оперативным, направленным на ликвидацию варикозного деформированных сосудов или причины, приведшей к патологии. .
Варикоцеле — это варикозное изменение вен семенного канатика, сопровождающееся нарушением венозного оттока от яичка. Проявляется тянущими и распирающими болями, чувством дискомфорта и тяжести в мошонке, видимым расширением вен. Может возникнуть воспаление или разрыв варикозных сосудов с кровоизлиянием в мошонку. Прогрессирующее варикоцеле ведет к уменьшению размеров пораженного яичка, нарушению сперматогенеза, развитию раннего мужского климакса и бесплодия. Диагностика - УЗИ мошонки с допплерографией. Лечение может быть малоинвазивным (эмболизация сосудов) или хирургическим, проводимым по различным методикам. .
Везикулит - это воспаление семенных пузырьков. Поражает преимущественно мужчин в возрасте сексуальной активности. В изолированном состоянии болезнь протекает редко, в большинстве наблюдений сопутствует простатиту. Ведущие клинические признаки - примесь крови в сперме и болезненные эрекции. При длительном процессе регистрируют изменения в спермограмме. Для диагностики используют пальпаторный осмотр, ТРУЗИ, сок простаты и семенных пузырьков, ПЦР-анализы на ИППП, культуральные исследования. Лечение подразумевает назначение антибактериальных и противовоспалительных препаратов, физиотерапию. .
Гидроцеле - это скопление жидкости между влагалищными оболочками яичка. Является самостоятельной патологией либо сопутствует некоторым заболеваниям: опухоли придатка или яичка, гидатиде, воспалительному процессу и пр. Симптомы представлены увеличением мошонки на стороне поражения (или с обеих сторон при двусторонней водянке яичек), чувством распирания. Диагностика включает УЗИ мошонки, ПЦР- анализы на венерические инфекции, спермограмму, тесты на онкомаркеры рака яичка. Операцию выполняют при значительном гидроцеле, ухудшающем качество жизни и влияющем на сперматогенез. При вторичной патологии проводят терапию основного заболевания. .
Гангрена полового члена - это некротическое изменение пенильных тканей с потенциально тяжелыми системными последствиями. Симптомы влажной гангрены представлены болью, отеком, появлением язв со зловонным отделяемым, нарушением мочеиспускания, повышением температуры и выраженной интоксикацией. При сухой гангрене гнойного отделяемого нет, кожа мумифицируется и приобретает коричневый или черный цвет. Диагноз устанавливают при осмотре с учетом данных анализов, УЗДГ, рентгеновских методов. Лечение подразумевает тотальную или частичную пенэктомию, назначение антибиотиков, дезинтоксикационную терапию, коррекцию экстрагенитальной патологии, связанную с инициацией пенильной гангрены. .
Гангрена Фурнье ‒ это острая инфекция наружных мужских гениталий с некротизацией мягких тканей. Начальные симптомы включают боль, отек и покраснение генитальной области, температурную реакцию, слабость. В течение 2-7 дней клинические проявления нарастают, цвет кожи изменяется на темный, появляется гнойное отделяемое и мокнутие, боль из-за усугубления процесса некротизации уменьшается. Диагноз устанавливают при осмотре, УЗИ и рентгенографии, возбудителя идентифицируют с помощью культурального исследования. Лечение подразумевает проведение дезинтоксикационной, антибактериальной, противошоковой терапии, хирургическое вмешательство. .
Гипертрофия семенного бугорка - избыточное развитие гладкомышечных волокон и соединительной ткани анатомического возвышения, расположенного в простатическом отделе уретры. Симптомы вариативны и связаны с размерами образования: если препятствий к оттоку мочи нет, проявления отсутствуют. При развитии инфравезикальной обструкции появляются вялая струя, учащенное мочеиспускание малыми порциями, дискомфорт внизу живота, болезненная эрекция при мочеиспускании, рецидивирующие инфекции. У взрослых пациентов может присутствовать диспареуния, раннее семяизвержение или ретроградная эякуляция. Для диагностики используют цистоуретрографию, уретроскопию. Лечение при выраженной гипертрофии оперативное. .
Гипоплазия яичек - врожденное недоразвитие одного или обоих яичек, приводящее к андрогенной недостаточности. Гипоплазия яичек сопровождается уменьшением размера и асимметрией мошонки, малым размером пениса, нарушением полового созревания, псевдогинекомастией, снижением либидо, импотенцией, мужским бесплодием. Диагноз гипоплазии яичек основан на осмотре и пальпации мошонки, результатах УЗИ органов мошонки, спермограммы, исследования уровня общего и свободного тестостерона. Лечение гипоплазии яичек включает заместительную гормональную терапию, протезирование недоразвитого яичка, трансплантацию донорского органа. .
Гормонорезистентный рак простаты — первичная опухоль, изначально не зависящая от уровня андрогенов, или прогрессирование заболевания на фоне достигнутого посткастрационного уровня тестостерона. Симптомы отсутствуют либо связаны с локализацией метастатических очагов и ростом новообразования. Типично усиление болевого синдрома и интоксикация. Диагностика подразумевает определение уровня ПСА, ТРУЗИ, МРТ (КТ) висцеральных органов, легких и малого таза, ПЭТ, сцинтиграфию костей скелета. Тактика может включать изменение схем гормонотерапии, назначение блокаторов выработки андрогенов надпочечников, иммунотерапию, моно- и полихимиотерапию, радионуклидную терапию. .
Доброкачественная гиперплазия предстательной железы — разрастание железистой ткани и стромы переходной зоны простаты, приводящее к увеличению органа. Аденома простаты может вызывать нарушения мочевыделения: слабую струю мочи, чувство неполного опорожнения мочевого пузыря, частые или ночные позывы, парадоксальную ишурию. Диагноз устанавливают по данным уровня ПСА, ТРУЗИ, урофлоуметрии и опросника оценки симптомов IPSS. Лечение коррелирует с объемом железы, возрастом, сопутствующей патологией и выраженностью симптомов: применяют тактику ожидания, медикаментозную терапию, оперативные вмешательства, включая малоинвазивные методики. .
Мужские болезни
Как самостоятельная медицинская дисциплина андрология существует всего несколько десятилетий. Значимость врача-андролога для здоровья мужчины сравнима со значимостью врача-гинеколога для женщины. По специфике своей деятельности андрология близка таким отраслям медицины как урология, эндокринология, венерология, хирургия, сексопатология, психотерапия.
Часто мужские проблемы начинаются еще в детском возрасте. Так, перенесенная мальчиком детская инфекция эпидемического паротита, в зрелом возрасте может привести к грозному осложнению - мужскому бесплодию. Поэтому андрология заботится о мужском здоровье на всех этапах жизни мужчины: от периода новорожденности до глубокой старости.
Половую систему мужчины образуют половой член, мошонка с яичками и их придатками, предстательная железа, семявыносящий проток и семенные пузырьки. Все вместе они осуществляют регуляцию половой функции в организме мужчины: выработку половых гормонов, образование спермы и ее выведение, осуществление полового акта.
Среди заболеваний мужской половой сферы встречаются пороки развития половых органов (гермафродитизм, патология развития яичек, искривление полового члена), воспалительные заболевания (баланопостит, уретрит, простатит, орхит, эпидидимит), опухолевые поражения (заболевания предстательной железы и рак яичка), травмы половых органов. Все они в той или иной степени ведут к сексуальной дисфункции, нарушению мочеотделения, предрасполагают к развитию синдрома андрогенного дефицита, в тяжелых случаях - приводят к мужскому бесплодию и невозможности половой жизни.
В сферу деятельности андрологии также входит лечение мужской сексуальной дисфункции: импотенции, преждевременного семяизвержения, снижения либидо. Относительно новым направлением андрологии является пластическая генитальная хирургия, занимающаяся устранением косметических недостатков мужских половых органов.
Проблемы и неудачи в интимной жизни способны испортить жизнь любому мужчине, разрушить семейное благополучие, лишить веры в себя и в свою мужскую полноценность.
Поэтому для поддержания своего здоровья каждому мужчине следует дважды в год проходить обследование предстательной железы (которую часто сравнивают с «вторым сердцем мужчины») и обследование на половые инфекции у специалиста-андролога. Такое обследование нужно потому, что часто заболевания предстательной железы и половые инфекции длительное время протекают стерто и выявить их можно только при прохождении регулярной диагностики.
Возможности андрологии на современном этапе очень велики. Сегодня практически все андрологические проблемы поддаются успешной коррекции, а это значит, что каждый мужчина может быть активным и здоровым, несмотря на годы.
На сайте «Красота и медицина» вы можете ознакомиться с услугами ведущих центров андрологии Москвы. Полезную информацию о самых распространенных мужских проблемах читайте в соответствующей рубрике Медицинского справочника болезней.
Случай развития рака полового члена на фоне длительного фимоза
В 2019 году в Клинику доктора Фомина обратился мужчина 28 лет с жалобами на большое опухолевидное образование в левой паховой области и невозможность открыть головку полового члена (фимоз).
До этого пациент обращался в онкологический диспансер, где ему дважды делали пункцию образования. Врачи поставили диагноз «лимфаденопатия» и рекомендовали лечиться у уролога по месту жительства.
Жалобы
На момент обращения лимфоузел был настолько большим, что мешал пациенту носить одежду, спать и двигаться.
Анамнез
Около года назад пациент заметил, что лимфатический узел стал увеличиваться и появилась умеренная болезненность. Через полгода мужчина обратился к врачам. Его обследовал инфекционист, онколог и хирург. Диагностировали фимоз, хронический баланопостит и паховую лимфаденопатию.
Фимоз пациента почти не беспокоил. Он был у мужчины с рождения, и за последнее время состояние не ухудшилось. Нарушения мочеиспускания и других симптомов пациент не отмечал.
Мужчина считал себя здоровым. Хронические заболевания (в том числе диабет), операции, травмы, приём лекарств и прочие особенности отрицал.
Обследование
При осмотре по органам и системам существенных особенностей не выявлено. Состояние удовлетворительное, у пациента нормальное телосложение, питается умеренно. Давление и пульс в норме. Живот мягкий, безболезненный.
В левой паховой области определяется образование размером до 20 см, плотное, с чёткими ровными контурами. На коже умеренное покраснение, пальпация (прощупывание) болезненная.
Крайняя плоть сужена, при пальпации плотная, смещается, на ней есть рубцы. Открыть головку невозможно, на коже крайней плоти умеренное покраснение.
Диагноз
Лечение
Пациенту было рекомендовано обрезать крайнюю плоть под спинальной анестезией. В дальнейшем планировался курс антибактериальной терапии.
Во время операции при вскрытии препуциального мешка (полости крайней плоти) появилось выраженное кровотечение. На внутреннем листке крайней плоти, частично спаянном с головкой, были обнаружены три плотных, бугристых опухоли до 3 см. Сразу определить степень поражения и связь со структурами головки было затруднительно, поэтому была проведена биопсия, в ходе которой взят материал опухоли для исследования. После этого выполнен гемостаз (остановка кровотечения), затем установлен уретральный катетер.
Согласно результатам гистологического исследования, у пациента был плоскоклеточный рак полового члена умеренной степени дифференцировки. Мужчина был направлен в онкоурологическое отделение № 6 Первого Санкт-Петербургского государственного медицинского университета. Ему провели органосохраняющее хирургическое лечение и эндоскопическую лимфодиссекцию (удаление лимфоузла). Назначили химиотерапию.
На фоне пяти курсов химиотерапии пациент чувствовал себя хорошо, послеоперационная область зажила, лимфатические узлы не определялись, пациент вёл активный образ жизни.
На шестом курсе химиотерапии развилась выраженная лейкопения (снизилось количество лейкоцитов), которая осложнилась пневмонией и острой полиорганной недостаточностью, что привело к гибели пациента. У мужчины осталось двое маленьких детей, младшему 8 месяцев.
Заключение
Этот случай не единственный в моей практике, когда такое распространённое и простое заболевание, как фимоз, который часто не лечат, становится причиной развития рака полового члена. Многие педиатры и детские хирурги не разъясняют матерям, как важно открывать мальчикам головку полового члена и правильно ухаживать за органом. Кроме этого, пациенты часто сами поздно обращаются с этой проблемой к врачу.
Чтобы избежать серьёзных осложнений фимоза, пациентам нужно идти к специалисту при первых его симптомах, а врачи должны быть более настороженными в отношении этой болезни.
Рак уретры - симптомы и лечение
Что такое рак уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Елкина Антона Вадимовича, онколога со стажем в 9 лет.
Над статьей доктора Елкина Антона Вадимовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Рак уретры — это злокачественная опухоль, которая локализуется в мочеиспускательном канале. Это довольно редкая патология, которая составляет менее 1 % от всех злокачественных новообразований [1] . Частота встречаемости — четыре случая на 1 млн человек в год [2] . У женщин встречается в пять раз чаще, чем у мужчин [3] . Выживаемость составляет 83 % при поверхностной локализации и 36 % — при прорастании в мышечный слой и окружающие ткани [4] .
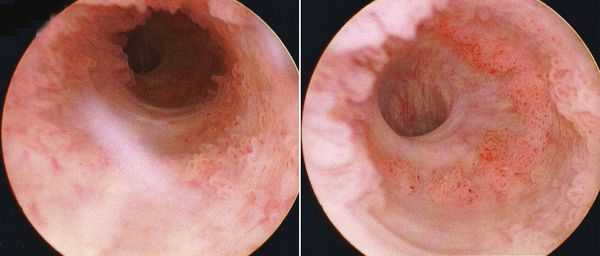
В абсолютном большинстве случаев встречается переходный тип и плоскоклеточный рак, и лишь менее, чем в 5 % случаев — аденокарцинома (непереходноклеточный рак) [5] . Гистологический тип опухоли определяет тактику медикаментозной противоопухолевой терапии. Непереходноклеточный рак является предвестником неблагоприятного прогноза, так как плохо отвечает на химио- и лучевую терапию.
Чаще всего (около 60 % случаев) первичный очаг локализуется в бульбо-мембранозном отделе (в том месте, где уретра проходит через мочеполовую диафрагму таза — от простаты к луковице полового члена), у 30 % пациентов — в пенильном отделе (отдел уретры, проходящий внутри полового члена), у 10 % в простатическом отделе уретры [6] .
Причины развития рака уретры досконально неизвестны. Однако имеются факторы риска, при наличии которых увеличивается вероятность возникновения опухоли. К ним относятся:
- хронические уретриты, которые могут быть вызваны инфекциями, передающимися половым путем (ВПЧ, хламидиоз, микоплазмоз, венерические заболевания), кишечной палочкой, грибковыми и вирусными инфекциями [4] ;
- хроническая травматизация уретры — такие состояния возникают при частой катетеризации мочевого пузыря или при мочекаменной болезни, когда происходит постоянное выделение с мочой кристаллов солей, которые травмируют слизистую мочеиспускательного канала;
- наличие в анамнезе рака мочевого пузыря или простаты;
- наличие дивертикулов (выпячивания стенки) мочевого пузыря;
- курение табака;
- наличие предраковых заболеваний, например, лейкоплакии (локального патологического изменения слизистой, или плоскоклеточная метаплазия уротелия), полипы уретры;
- профессиональная деятельность, связанная с воздействием на организм химических веществ, обладающих канцерогенным эффектом (например, ароматических аминов) [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака уретры
Симптомы рака уретры неспецифичны и могут присутствовать при других заболеваниях мочевыделительной системы. Также имеются особенности в зависимости от пола больного.
У мужчин могут быть следующие признаки [7] :
- затруднение мочеиспускания, вплоть до полной задержки мочи. Этот симптом обусловлен тем, что опухоль перекрывает просвет уретры. В результате сначала пациенты отмечают ослабление струи мочи и необходимость прикладывания усилий для полного опорожнения мочевого пузыря. При увеличении размера новообразования моча может выделяться капельно, а при полном перекрытие просвета самостоятельно произвести мочеиспускание невозможно.
- выделение гноя из уретры и/или кровотечение;
- гематурия — примеси крови в моче;
- пальпируемые новообразования в области уретры;
- боли в мочеиспускательном канале, которые могут иррадиировать в промежность и пах;
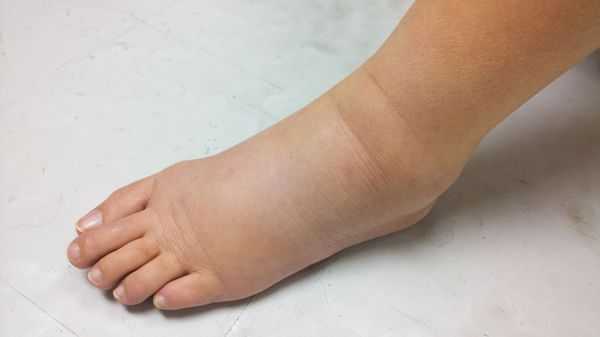
- увеличение паховых узлов, размеров мошонки и полового члена. Это связано с нарушением лимфооттока и развитием отёка;
- образование периуретральных абсцессов и свищей;
- приапизм — возникновение длительный болезненных эрекций, которые не связаны с сексуальным возбуждением;
- при меланоме уретры на головке полового члена могут обнаруживаться пигментные пятна.
У женщин могут наблюдаться следующие симптомы:
- рези, жжение и боли в уретре, которые усиливаются при мочеиспускании;
- гематурия;
- боли при половом акте;
- контактные и спонтанные кровотечения из уретры;
- недержание мочи;
- если опухоль переходит на стенки влагалища, могут развиваться вагинальные кровотечения и свищи;
- при переходе рака на вульву могут появится язвы;
- при распространении рака на стенку мочевого пузыря характерно развитие макрогематурии (выраженной степени гематурии), при которой моча приобретает красный цвет;
- если опухоль локализуется в области наружного отверстия уретры, ее легко обнаружить визуально и пальпаторно, в том числе при проведении гинекологического осмотра;
- при поражении паховых и тазовых лимфатических узлов может развиться нарушение лимфооттока с образованием лимфостаза, отёка и лимфедемы нижней половины тела.
Патогенез рака уретры
Развитие рака уретры — это многоступенчатый процесс, который может занимать несколько лет. Как правило, ему предшествуют другие патологические образования. Чаще всего это наличие хронической инфекции, под влиянием которой возникает дисплазия эпителия мочеиспускательного канала — клетки приобретают признаки атипизма. По мере прогрессирования процесса клетки становятся злокачественными и получают возможность бесконтрольно делиться. Опухоль начинает увеличиваться в размерах, инфильтрируя ближайшие органы и ткани.
Ещё одним свойством злокачественных клеток является способность к миграции — клетка отщепляется от первичного очага и с током лимфы доставляется в регионарные лимфоузлы. В них на некоторое время процесс сдерживается, но опухоль прорывает иммунный барьер и распространяется дальше. Гематогенный путь метастазирования (распространение по кровеносным сосудам) при раке уретры встречается редко [8] .
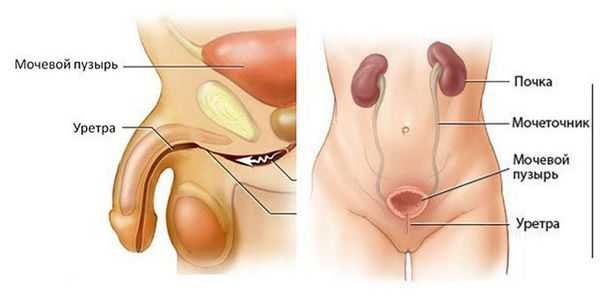
Классификация и стадии развития рака уретры
По происхождению выделяют первичный и вторичный рак уретры. Первичные опухоли возникают из эпителия мочеиспускательного канала. Вторичный рак является результатом распространения опухолей мочевого пузыря, предстательной железы или рака вульвы.
Гистологический вариант рака уретры обусловлен тем, в каком отделе органа развилась опухоль. Дистальный отдел уретры покрыт плоским эпителием, поэтому здесь развивается плоскоклеточный рак. Проксимальный отдел выстлан переходно-клеточным эпителием, соответственно в этой части образуется переходно-клеточный рак. Крайне редко в уретре образуются аденокарциномы, которые произрастают у мужчин из ткани предстательной железы, а у женщин из парауретральных желез. Ещё реже отмечается образование сарком и меланом. У мужчин меланома уретры чаще всего возникает в ладьевидной ямке.
Что касается макроскопической характеристики, выделяют следующие формы рака уретры [9] :
- экзофитная форма (основная масса опухоли растет внутрь просвета полого органа);
- полиповидная;
- язвенная;
- инфильтративная.
По степени дифференцировки (злокачественности) выделяют:
- высокодифференцированные опухоли;
- умеренно дифференцированные;
- низкодифференцированные;
- недифференцированные.
Чем менее дифференцировано новообразование, тем более неблагоприятен прогноз его течения. Иными словами, недифференцированные опухоли самые агрессивные. Они быстро распространяются в окружающие ткани и рано дают метастазы.
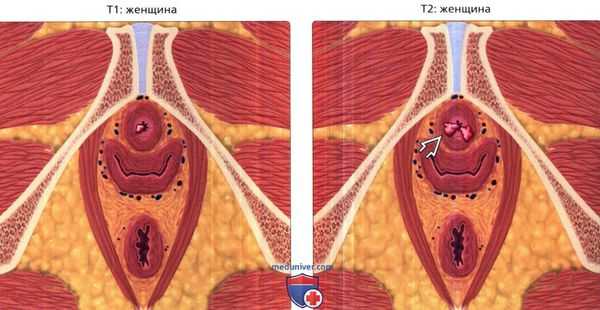
Стадия рака уретры определяется согласно классификации TNM, которая учитывает распространение первичного очага и наличие регионарных и отдаленных метастазов, где Т — это особенности распространения опухоли, N — поражение лимфатических узлов, а М — наличие отдаленных метастазов [7] :
- Т1 — рак не выходит за пределы эпителиального слоя уретры;
- Т2 — опухоль выходит за пределы стенки мочеиспускательного канала и затрагивает периуретральные мышцы и губчатое тело;
- Т3 — рак прорастает в пещеристое тело полового члена или клитора, в процесс вовлекается предстательная железа и шейка мочевого пузыря;
- Т4 — опухоль прорастает в смежные органы;
- N0 — нет поражения лимфатических узлов;
- N2 — имеется поражение 1 лимфатического узла;
- N3 — поражены 2 и более регионарных лимфатических узла;
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы.
Осложнения рака уретры
Осложнения рака уретры, как правило, развиваются на распространённых стадиях (опухоль даёт метастазы), когда в процесс вовлекаются смежные и отдалённые органы.
Наиболее частое осложнение — это кровотечение из опухоли, которое приводит к развитию анемии. Микрогематурия (обнаруживается лабораторно) характерна для язвенной формы рака уретры. Макрогематурия, когда примеси крови в моче видны невооруженным глазом, отмечается при распаде опухоли или её прорастании в кровеносные сосуды.
Помимо этого, возможно развитие следующих осложнений:
Диагностика рака уретры
Для диагностики рака уретры проводят следующие процедуры [7] :
- Изучение анамнеза и жалоб пациента. Доктор обращает внимание на наличие патологических симптомов (кровь в моче, патологические выделения из уретры), а также на перенесенные ранее заболевания (ИППП, инфекции мочевыделительной системы).
- Медицинский осмотр. Проводится осмотр наружной части уретры и пальпация мочеиспускательного канала на всем его протяжении. У женщин эта процедура сопутствует вагинальному исследованию, у мужчин уретру пальпируют по нижнему краю пениса, а скрытую часть через прямую кишку. В норме мочеиспускательный канал мягкий, без каких-либо утолщений или уплотнений.
- Уретроскопия — осмотр мочеиспускательного канала на всем его протяжении с помощью эндоскопического оборудования. При этом можно визуализировать опухоль, определить ее локализацию, размеры, тип роста и другие морфологические особенности. Дифференцировать злокачественную опухоль от доброкачественной можно по следующим признакам: рак имеет более высокую плотность, склонен к кровоточивости при контакте, инфильтрирует подлежащие ткани.
- Уретрография — рентгенологическое исследование мочеиспускательного канала после его заполнения контрастным веществом. Помогает определить стриктуры (сужения) мочевого пузыря, опухоли и наличие инородных тел в уретре. Применяется при невозможности уретроскопии или её недостаточной информативности.
- Магнитно-резонансная томография. Выполняется с контрастным усилением, или без него. Позволяет визуализировать мельчайшие новообразования вплоть до нескольких миллиметров.
- Вспомогательным методом обнаружения рака уретры является цитологическое исследование мазков-отпечатков, взятых из мочеиспускательного канала. Их исследуют на предмет обнаружения атипичных клеток.
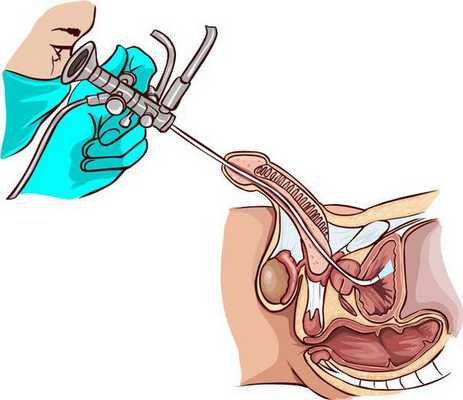
Главным методом диагностики является морфологическое исследование, которое позволяет подтвердить диагноз и определить вариант опухоли. Для этого проводят пункционную биопсию через уретроскоп. В некоторых случаях материал получают при трансуретральной резекции опухоли.
После постановки диагноза выполняют исследования, направленные на определение стадии развития заболевания. В частности определяют, распространилась ли опухоль на соседние ткани и структуры. С этой целью проводят цистоскопию (эндоскопическое исследование мочевого пузыря) и кавернозографию (рентгеноконтрастное исследование сосудов полового члена в состоянии эрекции). Если есть свищи, обязательно проводится фистулография.
Для выявления метастазов проводят лимфангиоаденографию, УЗИ лимфатических узлов и внутренних органов, КТ и/или МРТ. При подозрении на вовлечение в процесс костной системы назначается сцинтиграфия.
Лечение рака уретры
Так как рак мочеиспускательного канала встречается очень редко, для болезни не разработана стандартная тактика лечения. Большинство исследователей этой проблемы располагают лишь единичными случаями наблюдения.
Тем не менее можно с уверенностью утверждать, что большей эффективностью обладает комбинированное лечение, при котором применяется неоадъювантная химио- или лучевая терапия с хирургическим удалением опухоли.
Операции
Оптимальные объемы хирургического вмешательства остаются дискутабельными. Одни авторы считают, что при инвазивных опухолях необходимо проведение цистуретерэктомии (удаления мочевого пузыря, уретры и части окружающих тканей, например, влагалища или мошонки). Другие считают, что к этому вопросу следует подходить дифференцированно, и в некоторых случаях возможно проведение органосохраняющих вмешательств.
Открытым остается вопрос о необходимости удаления регионарных лимфатических узлов. Считается, что если регионарные лимфоузлы не увеличены в размерах, вероятность наличия в них микрометастазов низка, поэтому их превентивное удаление не требуется. Но бывает, что в при такой картине только консервативных методов лечения недостаточно, поэтому ряд исследователей считают, что лимфодиссекция обязательна во всех случаях.
Объём операции и техника её проведения зависят от стадии заболевания и пола пациента.
При неинвазивных формах рака мочеиспускательного канала могут применяться следующие техники [10] :
- Трансуретральная резекция — опухоль удаляется с помощью эндоскопа. Применяется при неинвазивном раке без обширного распространения.
- Трансуретральная фульгурация — опухоль прижигается переменным током высокой частоты. Используется для устранения новообразований, локализованных в верхних слоях слизистой оболочки.
- Лазерная хирургия — деструкция опухоли с помощью лазерного излучения.
- Если рак располагается в области наружного отверстия мочеиспускательного канала, может быть проведена циркулярная резекция уретры в пределах здоровых тканей.
При распространенных вариантах опухоли, когда имеется её прорастание в подлежащие ткани, требуется проведение расширенных вмешательств. Техника операции и объём удаляемых тканей зависит от пола пациента.
У женщин, если опухоль поразила большую часть уретры, удаляют весь мочеиспускательный канал, шейку мочевого пузыря, переднюю стенку влагалища и вульву. Для отведения мочи накладывают эпицистостому — выводят искусственное отверстие от мочевого пузыря на кожу передней брюшной стенки. Если требуется удаление всего мочевого пузыря, то производят выведение мочеточников на кожу или в прямую кишку.
У мужчин возможны следующие варианты проведения операции [11] :
- Открытая резекция уретры в пределах здоровых тканей. Производится при прорастании опухоли в губчатую часть мочеиспускательного канала.
- Частичная ампутация полового члена — показана при прорастании опухоли в кавернозные тела пениса.
- Полная ампутация полового члена выполняется при локализации рака в задней части уретры. В этом случае операция может быть расширена удалением мочевого пузыря. Для обеспечения оттока мочи производят наложение мочеточниковых свищей.
Лучевая терапия
При раке уретры может использоваться 2 вида лучевой терапии — дистанционная и внутритканевая (брахитерапия) [11] .
При дистанционной лучевой терапии ионизирующее излучение генерируется в специальных аппаратах — линейных ускорителях и направляется на облучаемую зону.
При брахитерапии в пораженную ткань вводится катетер, с помощью которого радиоизотопы доставляются непосредственно к опухоли. Это позволяет прицельно облучать злокачественную опухоль, минимально воздействуя на окружающие структуры. Этот способ даёт меньше осложнений и легче переносится пациентами, но его применение во многом зависит от особенностей опухоли.
Как правило, лучевая терапия применяется в комбинации с хирургическим вмешательством, но может использоваться и как самостоятельный метод лечения при обширных опухолях или категорическим отказом пациента от калечащей операции.
Химиотерапия
В настоящее время имеются различные стандартные схемы проведения химиотерапии. В большинстве случаев придерживаются следующей тактики:
- при переходноклеточном раке назначают схемы, содержащие метотрексат, винбластин, доксорубицин или цисплатин;
- при плоскоклеточном раке используется фторурацил, лейковорин, цисплатин;
- при аденокарциноме используется цисплатин и 5-фторурацил;
- при меланомах химиотерапия малоэффективна, поэтому ведутся исследования в применении таргетных препаратов.
Прогноз. Профилактика
Несмотря на агрессивные методы лечения, пятилетняя выживаемость при раке уретры колеблется в пределах 35-47 %. Это связано с поздним выявлением заболевания, его редкостью и невозможностью проведения полномасштабных клинических исследований эффективности методов лечения. Улучшают прогноз неинвазивность опухоли, радикальное лечение, молодой возраст, малый размер первичного очага и отсутствие регионарных метастазов [10] .
В рамках профилактики рака уретры предлагаются следующие мероприятия:
- Своевременное лечение заболеваний мочеполовой системы — воспалительные процессы, инфекции, передающиеся половым путем, мочекаменная болезнь.
- Незамедлительное обращение к урологам при возникновении патологических признаков.
- Регулярное прохождение профосмотров лицами, чья работа связана с профессиональными вредностями (контакт с химическими веществами на красильных, резиновых, каучуковых, нефтяных, алюминиевых и текстильных производствах) .
Кроме того, в рамках профилактики рака уретры актуальны рекомендации по ведению здорового образа жизни и отказа от вредных привычек.
Рак полового члена
Рак полового члена - это злокачественная опухоль, поражающая ткани пениса, чаще крайнюю плоть или головку органа. Заболевание характеризуется появлением опухолевого образования (узла, язвы, бляшки), развитием фимоза, патологическими выделениями, локальным изменением цвета кожи. Диагностика базируется на данных наружного осмотра, биопсии измененного участка, УЗИ полового члена, МРТ. Лечение патологии может включать циркумцизио или пенэктомию с лимфодиссекцией; лучевую терапию, брахитерапию, химиотерапию.
Общие сведения
Рак полового члена относится к достаточно редко встречающимся онкозаболеваниям в современной онкоурологии и андрологии. Среди новообразований мужских мочеполовых органов он составляет около 2-4%. Чаще новообразование возникает у мужчин в возрасте старше 60 лет. Течение рака данной локализации довольно агрессивное; у трети пациентов метастазы обнаруживаются уже на первой стадии онкопроцесса.
Причины
Этиология рака полового члена мультифакторна. Прослеживается взаимосвязь между курением, гигиеническими привычками, местными патологическими процессами и развитием рака полового члена. Мужчины-курильщики имеют больший риск возникновения злокачественных новообразований мочеполовой системы. Это обусловлено канцерогенным действием продуктов горения табака на клетки мочевых и половых органов и ослаблением иммунитета, неспособного обеспечить местную защиту.
Несоблюдение мужчиной личной гигиены приводит к скоплению под листком крайней плоти препуциальной смазки (смегмы) и слущенных клеток, которые поддерживают постоянное раздражение и воспаление головки полового члена, что в дальнейшем может вызвать ее онкологическое поражение. У четверти пациентов опухоли полового члена сопутствует фимоз. Установлено, что циркумцизио - обрезание крайней плоти, выполненное в младенчестве, снижает вероятность возникновения рака пениса на 70%.
К предраковым поражениям полового члена относятся кожный рог, облитерирующий ксеротический баланит (склерозирующий лихен), болезнь Боуэна, эритроплазия Кейра, лейкоплакия, остроконечные кондиломы. Отмечено, что рак пениса может развиваться у мужчин, проходивших ПУВА-терапию псориаза препаратом псорален в сочетании с длинноволновым ультрафиолетовым облучением.
Классификация
Рак пениса может протекать в различных клинических формах. Для наиболее частой язвенной формы характерен быстрый деструктивный рост, инвазия пещеристых тел и раннее появление метастазов в регионарных лимфоузлах. При узловой форме происходит поверхностный и инфильтративный рост опухоли, относительно медленное течение. Папиллярная форма имеет более благоприятное развитие: длительное течение и позднее метастазирование. Для самой редкой, отечной формы типичен стремительный рост опухоли, раннее метастазирование в лимфоузлы и отдаленные органы.
Гистологически поражение полового члена в 95% случаев представлено плоским ороговевающим раком. По типу роста различают эндофитные (язвенная, узловая, отечная формы) и экзофитные (папиллярная форма) опухоли. По TNM-классификации выделяют следующие стадии рака полового члена:
- Т1 - ограниченная опухоль менее 2 см в диаметре без признаков инфильтративного роста
- Т2 - опухоль размерами 2-5 см, распространяющаяся на субэпителиальные структуры
- Т3 - опухоль более 5 см в диаметре или меньшего размера, прорастающая пещеристое тело
- Т4 - прорастание опухолью уретры, простаты и других соседних органов
- N1 - единичное метастазирование в поверхностный паховый узел
- N2 - множественное поражение поверхностных паховых лимфоузлов с одной или двух сторон
- N3 - поражение глубоких лимфоузлов (подвздошных, тазовых)
- М0 - нет отдаленных метастазов
- М1 - метастазы определяются в отдаленных органах.
Метастазирование новообразования преимущественно лимфогенное с поражением регионарных паховых и подвздошных лимфоузлов. Гематогенные метастазы могут выявляться в легких, костях, печени, головном и спинном мозге, сердце.
Симптомы рака пениса
На ранней стадии отмечается появление небольшого ограниченного плоского или экзофитного очага. Наиболее часто рак локализуется в области головки (85%), реже - на крайней плоти (15%), стволе пениса и в венечной борозде (0,32%). Измененный участок кожи может иметь вид эрозии, язвочки, бляшки, узелка, бородавки, грибовидного разрастания в виде «цветной капусты, пигментированного пятна и т. д. В дальнейшем патологический очаг увеличивается в размерах и уплотняется, что может приводить к развитию фимоза.
Наличие локального деструктивного процесса сопровождается развитием зуда, болевого синдрома, болезненным мочеиспусканием, кровотечением из измененного очага, появлением сукровично-гнойных зловонных выделений из препуциального мешка. При отечной форме имеет место выраженный лимфостаз и раковый лимфангит, болезненность увеличенных паховых лимфоузлов. На поздних стадиях прогрессирует потеря веса, слабость, хроническое недомогание и утомляемость. В запущенных случаях может произойти аутоампутация пениса.
Диагностика
Проявления рака полового члена малоспецифичны, поэтому требуют дифференциации с доброкачественными образованиями пениса (ангиомами, папилломами, невусами и т. д.), ИППП (генитальным герпесом, сифилисом и др.), аллергией. Важное значение имеет осмотр мужчины врачом-онкурологом или андрологом, пальпация опухоли, оценка ее расположения, смещаемости, размеров. К основным методам дифференциальной диагностики относятся цитологическое исследование отделяемого патологического очага, биопсия полового члена и сторожевого лимфоузла с морфологией биоптата.
Биопсия новообразования позволяет установить форму и стадию неоплазии, определиться с тактикой последующего лечения. При поражении крайней плоти прибегают к выполнению диагностического циркумцизио. С помощью УЗИ полового члена оценивается глубина прорастания опухоли, ее распространение на кавернозные тела и спонгиозное тело. В ряде случаев показано выполнение ТРУЗИ простаты. Для исключения отдаленных метастазов проводится КТ (МРТ) малого таза, УЗИ брюшной полости, рентгенография грудной клетки.
Лечение рака полового члена
Хирургическое лечение новообразования может быть органосохраняющим или радикальным. Органосохраняющие методики применяются при небольших неинвазивных поражениях крайне плоти и головки. В этом случае может быть произведена лазерная деструкция или криодеструкция опухоли, ее удаление в пределах здоровых тканей, циркумцизио, скальпирование пениса с последующей пластикой ствола кожным мошоночным лоскутом.
Проведение органосохраняющих операций приводит к закономерному увеличению частоты местных рецидивов, поэтому в качестве стандартного вмешательства признана ампутация пениса - пенэктомия. При этом, если в процесс вовлечена только головка и дистальная часть ствола, возможна частичная пенэктомия полового члена на 2 см ниже края опухоли. После частичной ампутации оставшаяся культя полового члена может быть пригодной для микции стоя и осуществления сексуальной функции.
В случае выполнения тотальной пенэктомии для осуществления мочеиспускания осуществляется промежностная уретростомия. После операции возможна реконструктивная фаллопластика. Для подавления метастатических очагов рака проводится лучевая терапия внешними и внутренними источниками радиоактивного излучения (брахитерапия), химиотерапия.
Прогноз и профилактика
Рак уретры ( Рак мочеиспускательного канала )
Рак уретры - это злокачественная опухоль мочеиспускательного канала. У женщин проявляется жжением, болью, резями, уретроррагией, недержанием мочи, контактными кровотечениями. У мужчин отмечаются затруднения мочеиспускания, гематурия, наличие пальпируемой опухоли, гнойные выделения, нарушение эрекции. Диагностика заключается в проведении уретроскопии, цистоскопии, биопсии новообразования, уретрографии, цистографии, у мужчин - кавернозографии, простатографии. У женщин производится удаление уретры, наружных гениталий, части влагалища, мочевого пузыря; у мужчин может быть предпринята трансуретральная резекция опухоли, частичная пенэктомия, тотальная ампутация полового члена с простатовезикулэктомией и цистэктомией.
Рак уретры является злокачественным процессом редкой локализации, встречающимся в практической онкоурологии в 1-2 % случаев от всех опухолей мочевыводящих органов. Может развиваться у лиц обоего пола, однако наиболее распространен среди женщин постменопаузального возраста.
Рак женской уретры может располагаться в дистальном или проксимальном отделе мочеиспускательного канала, однако чаще возникает в области наружного отверстия, в зоне стыка уротелия и многослойного плоского эпителия вульвы. У мужчин опухоль обычно развивается в бульбарно-мембранозной части (59%), реже в висячем (34%) или простатическом (7%) отрезке мочеиспускательного канала. В области ладьевидной ямки чаще выявляется меланома.
Истинные причины рака уретры не выяснены. Считается, что основными факторами риска служат хронические уретриты, в т. ч. специфической этиологии. В анамнезе у пациентов нередко отмечается гонорея, микоплазмоз, хламидиоз, папилломавирусная инфекция и другие вензаболевания. К другим факторам риска относят постоянную травматизацию слизистой уретры, рак мочевого пузыря, рак простаты, дивертикулы мочеиспускательного канала. В числе факультативных предраковых заболеваний рассматривается лейкоплакия.
Гистологический тип рака уретры обусловлен видом эпителия, из которого развивается опухоль. Так, в дистальном отделе уретры, выстланном плоским эпителием, развивается плоскоклеточный рак; в проксимальном отделе, покрытом переходным эпителием, - переходно-клеточный. Аденокарциномы у мужчин исходят из железистой ткани простаты; у женщин - из парауретральных желез. Реже в онкоурологии встречаются саркомы, меланомы уретры. Согласно TNM-классификации выделяют следующие стадии инвазивного рака женской и мужской уретры:
- Т1- инвазия опухолью субэпителиальной соединительной ткани
- Т2 - опухоль распространяется на периуретральные мышцы, губчатое тело, простату
- Т3 - распространение опухоли на простату, простатическую капсулу, пещеристое тело, переднюю стенку влагалища, шейку мочевого пузыря Т4 - опухолевая инвазия смежных органов.
- N1 - единичный метастаз в регионарном лимфоузле менее 2 см
- N2 - единичный или множественные метастазы в лимфоузлах более 2 см в максимальном размере
- М0 - отсутствие отдаленных метастазов
- М1 - наличие отдаленных метастазов
По степени дифференцировки (G) рак уретры может быть высокодифференцированным, умеренно дифференцированным, низкодифференцированным или недифференцированным. По типу роста опухоли различают экзофитную, полипозную, язвенную и инфильтративную формы неоплазии. Метастазирование может происходить по лимфогенному и гематогенному механизму. В первом случае поражаются подвздошные и паховые лимфоузлы; во втором - легкие, плевра, кости, печень, надпочечники, слюнные железы, головной мозг, головка полового члена.
Проявления опухоли вариабельны и малоспецифичны. Рак мужской уретры характеризуется затрудненным мочеиспусканием, вплоть до его полной задержки; наличием пальпируемого уплотнения в мочеиспускательном канале, гноевидными выделениями, микрогематурией, уретроррагией. Позже присоединяется боли в уретре и промежности, формирование периуретральных абсцессов и свищей, увеличенные паховые лимфоузлы, развитие отека мошонки и пениса. Описаны случаи возникновения длительных болезненных эрекций (злокачественного приапизма). При меланоме на головке полового члена обнаруживаются пигментные пятна.
У женщин неоплазия проявляется жжением и болью в мочеиспускательном канале, резью при мочеиспускании, болями при половом акте, уретроррагией и контактными кровотечениями, недержанием мочи, изъязвлением слизистой вульвы. Переход опухоли на стенки влагалища сопровождается болями внизу живота, влагалищным кровотечением, формированием уретро-вагинальных свищей. При прорастании новообразования в мочевой пузырь определяющим симптомом становится макрогематурия.
При локализации опухоли в области наружного отверстия уретры объемное образование легко определяется визуально и пальпаторно. В случае опухолевого тромбоза лимфатических сосудов развивается лимфостаз с отеком нижней половины туловища. Метастазирование неоплазии в паренхиматозные органы сопровождается развитием соответствующей симптоматики.
Первичная диагностика рака уретры включает сбор анамнеза и физикальное исследование. Выясняется наличие в прошлом уретритов, ЗППП, доброкачественных опухолей уретры, рака мочевого пузыря, дивертикулов мочеиспускательного канала. При расспросе обращают внимание на наличие гематурии, кровянистых выделений из уретры (уретроррагии), затруднения мочеиспускания, сужения и разбрызгивания струи мочи, мучительных эрекций у мужчин.
Обязательным этапом является визуальное и пальпаторное исследование наружных гениталий и уретры. Врач-онкоуролог производит осмотр наружной уретры, пальпацию промежности и мочеиспускательного канала (у мужчин по нижней поверхности пениса и через прямую кишку; у женщин в ходе влагалищного исследования).
Осмотр уретры на протяжении проводится с помощью эндоскопического обследования мочеиспускательного канала - уретроскопии. Эндоскопия позволяет осмотреть слизистую мочеиспускательного канала, выяснить расположение, тип роста, размеры и глубину опухолевой инвазии. Рак уретры отличается плотностью опухолевого узла, легкой кровоточивостью при контакте, инфильтрацией подлежащих тканей. Уточнению диагноза помогает выполнение восходящей уретрографии и цистографии.
Задача гистологической верификации опухоли решается с помощью биопсии и морфологического исследования измененных тканей. Биопсия может выполняться пункционным способом через уретроскоп или в путем трансуретральной резекции образования. Для оценки распространения рака за пределы уретры показана цистоскопия, цистография, кавернозография, простатография. При наличии свищевых ходов необходимо проведение фистулографии.
Для исключения метастазов прибегают к выполнению экскреторной урографии, лимфангиоаденографии, рентгенографии грудной клетки, остеосцинтиграфии, УЗИ брюшной полости, УЗИ малого таза, МРТ различных органов. Патологию следует дифференцировать от стриктур мочеиспускательного канала, камней уретры; у мужчин дополнительно - от хронического простатита и уретрита, туберкулеза и рака простаты; у женщин - от рака вульвы, парауретральных кист, выпадения слизистой уретры.
У женщин при поверхностном локализованном новообразовании (Т0) может выполняться трансуретральная резекция, деструкция Nd:YAG или СО2-лазером, фульгурация опухоли. Если опухолевый процесс локализуется в области наружного отверстия, может быть предпринята циркулярная резекция уретры в пределах здоровых тканей.
К удалению мочеиспускательного канала, вульвы и передней стенки влагалища прибегают при распространении рака на большую часть уретры. При распространенных формах (Т3) показано удаление мочеиспускательного канала, вульвы, шейки мочевого пузыря, передней стенки влагалища и наложение эпицистостомы. Если в ходе расширенной резекции уретры производится цистэктомия, для обеспечения мочетотведения производится пересадка мочеточников кожу или кишку.
Варианты лечения неоплазии у мужчин также определяются распространенностью опухолевого процесса. На стадии Т0-Т1 можно ограничиться трансуретральной электроэксцизией опухоли. К открытой резекции уретры в границах здоровых тканей прибегают при локализации опухоли в губчатой части мочеиспускательного канала на стадиях процесса Т1-Т2.
В случае распространения рака переднего отдела уретры на кавернозные тела, показана частичная ампутация полового члена. При раке заднего отдела уретры показана тотальная пенэктомия, которая может дополняться простатовезикулэктомией и цистэктомией. Для осуществления мочеиспускания выполняется промежностная уретрокутанеостомия - формирование наружного мочеточникового свища. Любые оперативные вмешательства сочетаются с лучевой терапией.
В среднем 5-летняя выживаемость составляет 40%. Факторами благоприятного прогноза служат раннее выявление рака уретры, неинвазивный рост опухоли, отсутствие метастазов, радикальность лечения. Профилактические меры включают своевременную терапию уретритов, ИППП, раннее обращение к урологу при любых симптомах неблагополучия мочевыводящих путей.
Читайте также:
