Резекция двух долей. Показания и преимущество билобэктомии
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Предcтавлена медицинская технология - хирургического и комбинированного лечения распространённого рака лёгкого с поражением опухолью главного бронха и бифуркации трахеи.
Сущность предлагаемой технологии - применение реконструктивно-пластической органосохраняющей операции - лоб-, билобэктомии с резекцией бифуркации трахеи. Эти операции не только расширяют показания к радикальному лечению больных с низкими функциональными резервами, но и обеспечивают значительное улучшение качества и увеличение продолжительности их жизни.
Медицинская технология предназначена для врачей онкологов, торакальных хирургов - онкологов.
Технология может быть использована в медицинских учреждениях онкологического и хирургического профилей.
Авторы:
Харченко В.П. - академик РАМН, д.м.н., профессор, директор ФГУ "Российский научный центр Рентгенорадиологии Росмедтехнологий"
Чхиквадзе В.Д.- д.м.н., профессор, зам. директора по хирургии ФГУ "Российский научный центр Рентгенорадиологии Росмедтехнологий"
Паньшин Г.А. - д.м.н., профессор, зав. отделением лучевой терапии ФГУ"Российский научный центр Рентгенорадиологии Росмедтехнологий"
Сотников В.М. - д.м.н., ведущий научный сотрудник отделения лучевой терапии,
Гваришвили А.А. - к.м.н, ведущий научный сотрудник лаборатории торакальной хирургии,
Альбеков Р.З. - к.м.н, старший научный сотрудник лаборатории торакальной хирургии.
Учреждение разработчик: ФГУ "Российский научный центр Рентгенорадиологии" Росмедтехнологий.
г. Москва, Профсоюзная ул., д. 86.
Тел.: 333-90-60; 334-91-93; 120-11-14;
Федеральная служба по надзору в сфере здравоохранения и социального развития. Разрешение на применение новой медицинской технологии:
Операции при раке легкого
Рак легкого - это злокачественная опухоль основного органа системы дыхания, способная прорастать в окружающие ее ткани, разрушать их и создавать метастазы - дополнительные очаги заболевания в других органах.
Борьба с ней - задача крайне сложная, поскольку ее клетки быстро развиваются, бесконтрольно размножаются и перемещаются по телу по сосудам кровеносной и лимфатической Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа - межклеточная жидкость - омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из тела. систем.
На сегодняшний день существует множество методов, позволяющих уничтожать, сдерживать рост или уменьшать опасные новообразования, но единственным способом их полного удаления из организма остается хирургия.
Кому назначается операция при раке легких?
Хирургия редко используется как основное лечение мелкоклеточных опухолей, составляющих от 15% до 20% всех случаев рака легких. Такой подход объясняется их очень быстрым развитием - в большинстве случаев к моменту выявления они успевают поразить большое количество тканей организма, что крайне затрудняет борьбу с ними. Менее чем у 1 из 20 больных они обнаруживаются как единичный очаг, не распространивший свои клетки в лимфатические узлы Лимфатические узлы - это крошечные органы лимфатической системы, которые выявляют и обезвреживают опасные для организма вещества. или другие органы.
Пациентам с подобным диагнозом на начальных этапах может быть назначена операция с последующим проведением химиотерапии - приемом лекарств, уничтожающих измененные клетки. Кроме того, их проводят не только с целью полного удаления онкологии, но и как часть паллиативной терапии, задачей которой является облегчение симптомов и улучшение качества жизни человека.
В случае немелкоклеточных опухолей перспективы более оптимистичны - обычно на ранних стадиях такие новообразования можно полностью вылечить с помощью хирургии.
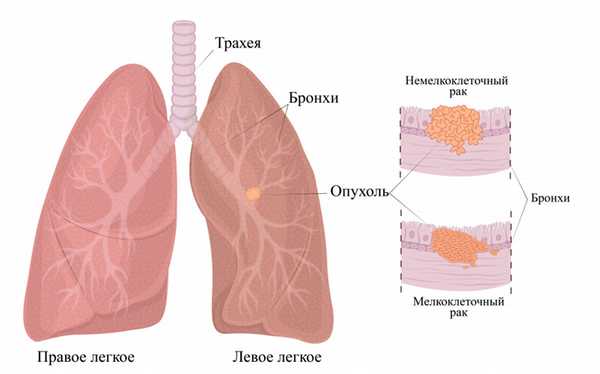
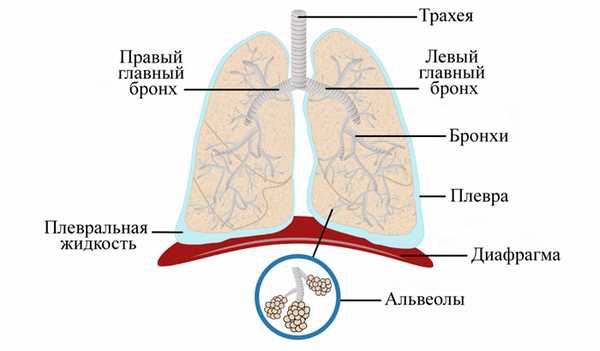
Что такое легкое и зачем оно нужно?
В здоровом организме человека есть два таких мягких, эластичных губчатых органа. Правое легкое состоит из 3 основных частей - долей, а менее крупное, расположенное рядом с сердцем левое - из двух.
Как мы дышим?
Воздух попадает в рот или нос, а затем в трахею, которая раздваивается на бронхи, разделяющиеся и образующие небольшие ветви - бронхиолы. На их конце расположены альвеолы - крошечные мешочки, которые поглощают - передают в кровь кислород и удаляют из нее углекислый газ во время выдоха.
Оба органа окружает тонкая защитная пленка - плевра, помогающая им скользить вперед и назад по грудной стенке во время расширения и сжатия.
Под ними находится диафрагма - тонкая, похожая на купол мышца, отделяющая грудную клетку от брюшной полости, которая содержит в себе основные жизненно важные органы, такие как кишечник, печень, почки, селезенка и другие. При дыхании она движется вверх и вниз, что позволяет легким увеличиваться и уменьшаться в объеме, набирая и выпуская воздух.
Можно ли удалить легкое?
Большинство людей могут обойтись только одним легким, если второе здорово, не повреждено, обеспечивает поступление достаточного количества кислорода и справляется с выведением углекислого газа.
Дыхательная система играет очень важную роль, а ее неправильная работа может повлиять на качество жизни человека. Именно поэтому врачи стараются сохранять максимум тканей, а изымать минимум - только небольшую область, или сегмент. К сожалению, такого вмешательства не всегда оказывается достаточно. При серьезных травмах, туберкулезе, тяжелой форме грибковых инфекций, некоторых заболеваниях, а также раке и его метастазах может потребоваться полное удаление легкого.
Подготовка к операции
До проведения хирургического вмешательства необходимо пройти подготовку:
Полное обследование, в ходе которого врачи оценивают состояние здоровья пациента, размер и контуры опухоли, количество пострадавших от заболевания тканей и выявляют метастазы - дополнительные онкологические новообразования в различных органах. Оно включает в себя сдачу анализов и выполнение целого комплекса диагностических процедур:
- анализы крови и мочи, позволяющие выявлять инфекции и сбои в работе внутренних органов;
- биопсия - забор тканей опухоли для изучения свойств ее клеток;
- эзофагоскопия - оценка состояния пищевода;
- бронхоскопия - осмотр бронхов Бронхи - это ответвления трахеи, по которым воздух проходит в легкие. ;
- торакоскопия - исследование органов дыхания через небольшие разрезы на груди и спине;
- КТ или МРТ, в ходе которых доктор получает четкое изображение внутренних органов, определяет размеры опухоли, ее точное местоположение и контуры;
- цитология мокроты - выявление раковых клеток в производимой дыхательными путями слизи;
- медиастиноскопия - изучение состояния лимфатических узлов;
- оценка состояния сердечно-сосудистой системы и других жизненно важных органов;
- функциональные легочные тесты, позволяющие определять качество работы органов дыхания и возможности обеспечения тела кислородом оставшимися после операции тканями;
- при необходимости доктор назначает и другие процедуры.
- О нарушениях свертываемости крови.
- Наличии всех известных пациенту заболеваний.
- Аллергии на йод, латекс и другие вещества, включая анестетики - обезболивающие средства.
- О беременности, в том числе возможной.
- Приеме препаратов, в том числе витаминов и добавок, а также разжижающих кровь лекарств, таких как аспирин.
До начала операции врач рассказывает о планируемом вмешательстве, его ходе, целях, возможных рисках, последствиях и осложнениях. После чего пациент или его законный представитель подписывает документ - информированное добровольное согласие на медицинское вмешательство.
Операции для лечения рака легких
Врачи применяют несколько методов хирургического лечения рака, каждый из которых требует госпитализации в клинику. Выбор типа вмешательства зависит от расположения опухоли, ее размеров, повреждения расположенных рядом с ней тканей и лимфатических узлов - «фильтров» нашего организма, которые задерживают и обезвреживают опасные вещества. Часто специалисты предпочитают делать более обширные операции для изъятия максимального количества измененных клеток, поскольку такой подход повышает шансы на полное выздоровление.
Все подобные процедуры проводятся под общей анестезией - с использованием препарата, погружающего пациента в глубокий сон с потерей сознания, и обычно выполняются через большой разрез между ребрами со стороны грудной клетки или спины.
В их ходе удаляются не только пораженные ткани легкого, но и ближайшие лимфатические узлы. Такое вмешательство необходимо для выявления поражения их измененными клетками и распространения онкологии за пределы тканей дыхательной системы.
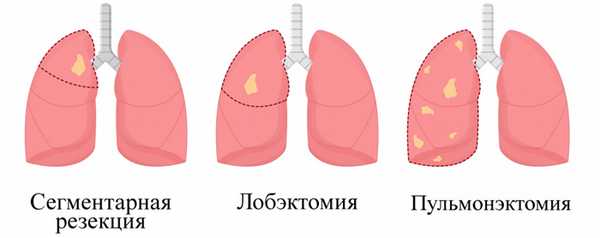
В зависимости от типа и размеров опухоли для лечения рака применяются:
Лобэктомия - удаление одной содержащей опасное новообразование доли.
Билобэктомия - изъятие двух долей правого легкого.
Сегментарная резекция - в ее ходе хирург вырезает только пораженный сегмент - небольшую часть доли. Данная процедура подходит для пациентов, чья дыхательная система не справится со своей функцией при удалении всей доли.
Пульмонэктомия - полное удаление легкого. Операция может потребоваться при расположении опухоли рядом с центром грудной клетки.
Рукавная лобэктомия - изъятие крупного очага онкологии, находящегося в главном или долевом бронхе. При ее проведении врач удаляет поврежденную часть дыхательного пути и сшивает оставшиеся ткани, находящиеся выше и ниже пострадавшего участка. Этот тип вмешательства может быть назначен как альтернатива пульмонэктомии, позволяющая сохранять максимум функций легких.
Видеоассистированная торакоскопическая хирургия - VATS
VATS - это малоинвазивная процедура для лечения ранней стадии рака, в ходе которой повреждается минимальное количество тканей.
Традиционные операции проводятся через крупный разрез, а видеоассистированные - через несколько маленьких проколов в грудной клетке. В них вводятся специальные инструменты и торакоскоп - прибор с источником света и камерой, которая выводит четкое изображение на монитор. Хирург контролирует свои движения и управляет ими, ориентируясь на данные видео, транслируемого в режиме реального времени.
Роботизированная торакоскопическая хирургия - RATS
RATS - это малоинвазивное лечение небольших опухолей с помощью роботизированной системы. При ее выполнении специалист сидит за пультом в операционной и управляет действиями манипуляторов, удаляющих новообразования через маленькие проколы в груди пациента.
Процедура обеспечивает даже большую маневренность и точность при перемещении инструментов, чем VATS.
VATS и RATS - сложные операции, результат проведения которых полностью зависит от мастерства хирурга. У них есть несколько важных преимуществ перед традиционными вмешательствами: они позволяют минимально травмировать ткани, сокращать время выздоровления, сроки нахождения в клинике, уменьшают потери крови и болевые ощущения. Кроме того, после них не остается крупных шрамов и рубцов на коже.

Как проходит традиционная операция по удалению опухоли легких?
Подготовленного пациента привозят в операционную, где ему вводят анестезию - препарат, который позволяет не чувствовать боли и погружает в состояние, похожее на глубокий сон.
Затем в его горло вставляется трубка, подключаемая к аппарату искусственного дыхания, а к телу прикрепляются датчики, измеряющие частоту сердечных сокращений, кровяного давления и другие данные. В мочевой пузырь вводится катетер - мягкая гибкая трубка, отводящая мочу.
Кожа в оперируемой области обрабатывается обеззараживающим средством, после чего на передней части груди выполняется разрез, идущий вдоль ребра, и заканчивающийся на спине. Специальный инструмент раздвигает ребра, после чего удаляется доля, ее небольшой фрагмент - сегмент, или все легкое.
В грудную клетку помещается одна или несколько трубок, необходимых для удаления воздуха или жидкости, образующейся при заживлении.
Рана зашивается или закрывается скобами, на нее накладывается повязка, а за пациентом продолжается тщательное наблюдение до того момента, пока он не придет в себя, а все показатели работы его организма не вернутся в норму.
Операции для улучшения качества жизни при раке легких
Хирургия применяется не только для полного удаления рака из организма, но и как часть паллиативного лечения на запущенных стадиях заболевания, задачей которого является облегчение симптомов и улучшение качества жизни.
Например, при появлении плеврального выпота - скоплении жидкости в груди за пределами легких, у пациента затрудняется дыхание.
В таких случаях могут быть назначены:
- Плевроцентез, или торакоцентез - ведение полой иглы в пространство между ребрами для слива жидкости.
- Плевродез - процедура, предотвращающая ее повторное образование. В ее ходе на коже делается небольшой разрез, через который удаляется жидкость, после чего внутрь подается вещество, заставляющее слизистую оболочку легкого и стенку грудной клетки слипаться. Такое вмешательство герметизирует пространство и ограничиввает дальнейшее накопление выпота.
- В части ситуаций удается обойтись введением катетера - тонкой гибкой трубки, которая водится через маленький прокол и выводит жидкость в специальную емкость.
У части пациентов образуется перикардиальный выпот - скопление жидкости в пространстве между сердцем и окружающей его оболочкой, что приводит к нарушению работы главного «насоса», перекачивающего кровь по телу. В таких случаях могут быть проведены:
- Перикардиоцентез - изъятие выпота с помощью иглы, вводимой под контролем УЗИ.
- Создание перикардиального окна - проведение операции по удалению части перикарда - сердечной оболочки. В ее ходе создается отверстие, которое позволяет жидкости не накапливаться, а стекать в грудную клетку или живот.
Удаление метастазов при раке легких
В отличие от обычных, нормальных клеток, раковые умеют перемещаться по организму. Они попадают в сосуды кровеносной и лимфатической Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа - межклеточная жидкость - омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из тела. систем, с их помощью распространяются в различные области, закрепляются в них и создают метастазы - дополнительные опухоли. Как правило, их возникает несколько, они повреждают большое количество тканей, и даже самый опытный врач не может удалить все пораженные участки.
Обычно операция имеет смысл только в том случае, если подобный очаг один, он располагается в мозге, его можно изъять без повреждения жизненно важных отделов органа, а основное новообразование в легком - полностью вылечить хирургически или с помощью лучевой и химиотерапии.

Где делают операции по удалению опухолей легких?
Удаление раковой опухоли легких или метастазов - сложное вмешательство, которое может выполняться только опытными хирургами в специализированных клиниках, государственных или частных.
В крупных бюджетных медицинских организациях есть все возможности для проведения подобных операций, но сроки их выполнения и условия пребывания в больнице нередко оставляют желать лучшего.
Тем, кто не хочет терять драгоценное время и дни своей жизни на ожидание, мы предлагаем пройти лечение в онкологическом центре «Лапино-2».
У нас есть все необходимые врачи - настоящие профессионалы своего дела с огромным стажем в области диагностики и борьбы с раком, самое современное оборудование и собственная лаборатория, сокращающая сроки получения результатов исследований до минимума.
Мы не создаем очереди, быстро выполняем все процедуры и проводим не только хирургическое, но и другое лечение онкологии, включая химио-, иммуно- и таргетную терапию с использованием оригинальных препаратов, дающих предсказуемый результат.
Наши специалисты в совершенстве владеют самыми передовыми инновационными техниками и выполняет любые вмешательства, а персонал делает все, чтобы нахождение в Центре было максимально комфортным для каждого посетителя.
Выписка после операции при раке легких
После того, как самочувствие пациента стабилизируется и позволяет проводить выписку, врачи уточняют сроки ближайшего приема и отправляют его домой. Как правило, это происходит на 5-10 сутки после вмешательства.
Сроки реабилитации зависят от типа перенесенной операции и количества удаленных тканей. Например, на возвращение к привычному образу жизни и полное выздоровление после пульмонэктомии может потребоваться от нескольких недель до месяца.
Что нужно делать после возвращения из клиники?
- Вставать и ходить как минимум несколько раз в день - движение крайне важно для восстановления и налаживания правильной работы дыхательной системы.
- Не поднимать ничего тяжелого на протяжении нескольких недель.
- Следовать всем инструкциям врача по приему препаратов, диете, уходу за ранами и дренажом - мягкой трубкой, через которую выходит образующаяся во время заживления жидкость.
- Выполнять назначенные дыхательные упражнения.
- Немедленно звонить врачу при: затруднении дыхания, повышении температуры, отеках - скоплении жидкости в некоторых областях тела, одышке - ощущении нехватки воздуха, тошноте или рвоте, а также кашле с отделением мокроты или без нее.
- Связываться с доктором при появлении любых вопросов - о симптомах, самочувствии и приеме любых лекарств, в том числе витаминов и добавок.
Обращаться за неотложной медицинской помощью необходимо при:
- Появлении кашля с кровью или коричневой мокроты.
- Головокружениях, обмороках или предобморочных состояниях.
- Нарушении частоты сердцебиения.
- Сильной боли в области грудной клетки.
- Опухании, покраснении, боли или повышенной чувствительности в ноге.
- При открытии раны, покраснении, опухании или выделении из нее гноя.
Риски и побочные эффекты операции на легких при раке
Операция по удалению раковой опухоли легких - серьезное вмешательство, которое может привести к развитию серьезных побочных эффектов. Количество и тяжесть таких последствий зависят в том числе от объема удаляемых тканей и общего состояния здоровья человека.
В течение первых нескольких дней после ее проведения пациент может ощущать не только дискомфорт, но и боль - в груди, руке, в области разреза или дренажной трубки, которая выводит жидкость, образующуюся во время заживления раны.
К рискам и возможным побочным эффектам хирургических процедур при онкологии дыхательных путей относят:
В чем разница между методами хирургического лечения?
Также операции различаются по объему удаляемой ткани: пневмонэктомия (удаление всего легкого), лобэктомия (удаление доли легкого), сегментэктомия (удаление сегмента легкого), резекция легкого с брохопластикой, атипичная резекция (неанатомическое удаление части легкого).
Чем отличаются открытые и минимально инвазивные операции?
Между открытыми и минимально инвазивными методиками существуют следующие отличия:
Послеоперационная боль. В ряде исследований было доказано, что видеоассистированные операции показали меньшую потребность в сильных обезболивающих, улучшение качества жизни в послеоперационном периоде, а также снижение хронической послеоперационной боли.
Легочная функция. Легочные показатели (жизненная емкость легких, минутный объем дыхания и др.) могут быть лучше сохранены после минимально инвазивных операций легких. Однако в отдаленном послеоперационном периоде значительных различий не наблюдается.
Осложнения. В целом осложнения при минимально инвазивных торакальных процедурах и открытых операциях схожи. Существует повышенный риск повреждения сосудов во время минимально инвазивной операции. Однако это не всегда приводит к необходимости смены оперативного доступа с закрытого на открытый или к увеличению тяжелых послеоперационных последствий. Минимально инвазивная хирургия усложняет борьбу с кровотечениями. Например, кровь может затруднять визуализацию в видеокамере, с помощью которой обеспечивается обзор области операции. Несмотря на это, частота переливания крови после видеоассистированной лобэктомии в целом ниже, чем после открытой операции.
Тщательный отбор пациентов для сложных минимально инвазивных вмешательств повышает вероятность успешного завершения операции. Хирург должен оценить состояние пациента с анатомической и медицинской точек зрения. Например, анатомические деформации грудной стенки могут ограничивать оптимальный доступ для закрытых операций, они должны быть выявлены на этапе выбора метода хирургического вмешательства. В роботизированной хирургии особенно важно наличие адекватного объема плеврального пространства для оптимальной визуализации и манипуляций.
Управлять торакоскопом (оптическая трубка, применяемая в минимально инвазивных торакальных операциях) и инструментами через грудную стенку легче у пациентов с нормальной массой тела. У пациентов, страдающих ожирением, операция может быть затруднена, т.к. жировая ткань заполняет полости, ограничивая пространство для манипуляций и затрудняя доступ к месту операции. Кроме того, внутрибрюшное ожирение поднимает диафрагму и уменьшает объем грудной полости.
Чем отличаются видеоассистированная и робот-ассистированная операции?
Видеоассистированный метод минимально инвазивной хирургии — традиционный вид закрытой операции, проводимой с помощью видеокамеры и инструментов. Робот-ассистированный метод — то же самое, но инструменты находятся не в руках человека, а являются частью робота, управляемого хирургом. В России робот-ассистированные операции пока являются достаточно эксклюзивным методом, так как только чуть больше 30 клиник по всей стране имеют специальное оборудование. Тем не менее есть некоторые результаты сравнения этих методик:
- , сравнивающий открытую, видеоассистированную и робот-ассистированную лобэктомию, показал, что последняя занимает больше времени, но имеет меньшую частоту осложнений и 30-дневной послеоперационной смертности.
- В исследовании установлено, что методы равнозначны в плане продолжительности жизни пациентов при ранней стадии немелкоклеточного рака легкого.
Однако данные о результатах сравнения видеоассистированной и робот-ассистированной минимально инвазивной хирургии достаточно скудны. Отсутствуют крупные проспективные рандомизированные исследования (то есть золотой стандарт исследований).
Как выбирается объем оперативного вмешательства?
Помимо выбора методики операции, перед врачом и пациентом всегда стоит животрепещущий вопрос: какой объем ткани стоит удалять? Когда можно обойтись малым объемом, а когда лучше склониться в сторону более обширной операции?
Возможность выполнения и объем операции определяют распространенность опухолевого процесса (критерии Т и N — размер самой опухоли и вовлеченность лимфатических узлов, гистологическая форма опухоли и общее состояние пациента. Также очень важно место расположения опухоли и ее взаимоотношения с близлежащими органами грудной клетки.
Хирург всегда примет решение в пользу сохранения такого количества здоровой ткани легкого, насколько это возможно, безопасно и целесообразно с онкологической точки зрения.
Совет: можно попросить хирурга нарисовать, где именно располагается опухоль, как она взаимодействует с другими органами (бронхами, сосудами, сердцем, грудной стенкой).
Стандартом радикальной операции при немелкоклеточном раке легкого является лобэктомия с лимфодиссекцией.
Можно ли выполнить еще меньший объем?
Да, иногда возможно выполнение сегментэктомии. Атипичная резекция не рекомендуется ни одним сообществом для радикального лечения рака легкого.
- В рекомендациях NCCN сегментэктомия предложена как один из возможных вариантов для:
- ослабленных пациентов;
- периферически расположенной опухоли размером менее 2 см.
В российских рекомендациях также говорится о возможности выполнения сегментэктомии, однако нет четких критериев, кому такая операция показана.
- В некоторых литературных источниках поддерживается выбор в пользу радикальной анатомической сегментэктомии по критериям, схожим с рекомендациями NCCN:
- при периферическом немелкоклеточном раке легкого;
- при размере опухоли менее 2 см;
- при отсутствии признаков поражения лимфатических узлов или отдаленных метастазов;
- у пожилых пациентов с ограниченной сердечно-легочной функцией.
Однако молодым пациентам рутинно выполнять сегментэктомию не рекомендуется, так как ситуация не так однозначна, кроме того, отсутствуют крупные исследования в этой области.
- По данным одного из исследований, сравнивающих состояние пациентов, перенесших сегментэктомию и лобэктомию, разницы не обнаружено.
- В другом исследовании при стадиях I и IA лобэктомия показала лучшие результаты с точки зрения онкологического прогноза. Но при опухолях менее 2 см существенных различий не выявлено.
Нередко опухоль выходит за пределы одной доли легкого, а значит, объема лобэктомии будет недостаточно. В таких случаях выполняется билобэктомия — удаление двух долей (возможно только справа, так как в правом легком три доли, а в левом — две) или анатомическая резекция легких с бронхопластикой. Это достаточно тяжелая операция как для пациента, так и для хирурга, однако зачастую является единственным способом избежать пневмонэктомии (удаления всего легкого). Бронхопластика — «творческий» и индивидуальный процесс, поэтому для полного понимания предстоящей операции хирург может нарисовать пациенту запланированный объем резекции.
Выводы:
Оперирующему хирургу приходится соблюдать баланс между необходимостью выполнения радикальной операции и попытками сохранить как можно больше здоровой легочной ткани.
Несмотря на то, что минимально инвазивные операции представляются более щадящими и все чаще выбираются хирургами, не всегда этот метод может быть лучшим для конкретного пациента.
Пациенту рекомендуется подробно обсудить с врачом предстоящую операцию и попросить нарисовать, где располагается опухоль и каким будет объем резекции.
Что значит торакальная хирургия?
Дословно — внутригрудная хирургия, то есть на органах грудной клетки, от латинского слова thorax — грудная клетка.
По характеру выполнения операции подразделяют на радикальные и нерадикальные.
Под радикальной операцией (R0) понимают удаление пораженного органа или его резекцию (удаление, иссечение) в пределах здоровых тканей с клетчаткой и лимфатическими узлами.
Операция считается нерадикальной, если по линии резекции удаленной ткани микроскопически выявляются опухолевые клетки (R1) либо в оставшейся части органа визуально определяется опухоль (R2).
По объему удаляемой ткани операции делятся на анатомические и неанатомические резекции.
В современной онкологии радикальное хирургическое лечение РЛ подразумевает пневмонэктомию (удаление всего легкого) или анатомическое удаление части легкого и лимфатических узлов.
Что значит анатомическая резекция легкого?
Это удаление легочной ткани по анатомическому строению легких. Анатомической резекцией является удаление одной доли (лобэктомия), двух долей (билобэктомия), сегмента (сегментэктомия) и бронхопластика легких.
К неанатомической резекции легкого относится атипичная (она же клиновидная или краевая) резекция легкого, применяемая в определенных ситуациях.
Пневмонэктомия — удаление всего легкого целиком.
Лобэктомия — удаление доли легкого, то есть анатомическая резекция доли. При удалении отдельной доли перевязываются входящие в нее сосуды и бронхи. В норме в правом легком три доли, а в левом — две. Соответственно, если удаляют одну долю справа — это одна треть легкого, удаление двух долей (билобэктомия) в правом легком — две трети, а удаление одной доли слева — половина легкого.
Сегментэктомия — удаление одного или нескольких сегментов путем разделения входящих в них сосудистых и бронхиальных структур. Один сегмент составляет приблизительно одну десятую часть легкого. Эта процедура часто применяется для лечения пациентов, которые по медицинским показаниям не смогут перенести удаление большого объема легочной ткани, или при очень маленьких опухолях.
![]()
Резекция с бронхопластикой является альтернативой пневмонэктомии или билобэктомии. Эта процедура позволяет сохранить легочную ткань путем удаления доли, содержащей опухоль, с частью вовлеченного бронха в здоровой доле. После удаления пораженного участка здоровые части бронхов сшиваются между собой.
![]()
Таким образом, альтернативой полному удалению легкого является бронхопластика с сохранением здоровой части легочной ткани. К сожалению, такие операции не всегда выполнимы, иногда даже во время операции приходится принимать решение об удалении легкого целиком.
Атипичная (клиновидная или краевая) резекция — это неанатомическое удаление части легкого, то есть сосуды и мелкие дыхательные пути не иссекаются и не перевязываются по отдельности. Клиновидная резекция легкого напоминает удаление куска пирога.
Хирургическая резекция легких может быть выполнена:
- открытым способом, то есть торакотомия;
- минимально инвазивными методами:
- видеоассистированная торакоскопическая хирургия;
- робот-ассистированная торакоскопическая хирургия.
Как производятся операции на органах грудной клетки?
Один из наиболее часто используемых доступов (разрезов) при открытых операциях — торакотомия. Разрез производится в одном из межреберных промежутков, его точное место зависит от расположения опухоли и планируемого объема операции. В разрез устанавливается ранорасширитель, чтобы хирурги могли работать инструментами в крайне ограниченном пространстве грудной клетки.
В минимально инвазивной торакальной хирургии используется торакоскоп, соединенный с видеокамерой. Объектив и инструменты, необходимые для проведения операции, вводятся между ребер в грудную полость через несколько небольших разрезов.
В отличие от открытых операций, руки хирурга остаются снаружи и манипулируют инструментами, находящимися внутри грудной клетки.
При роботизированном доступе хирург управляет инструментами с отдельной консоли.
![]()
Хирург во время операции находится за консолью, он видит перед собой изображение операционного поля и управляет инструментами. Непосредственно в теле пациента работает робот-манипулятор, оснащенный камерой и инструментами, которые перемещаются в режиме реального времени в ответ на движения рук хирурга на консоли.
Минимально инвазивные методы все чаще демонстрируют преимущества по сравнению с открытой торакотомией, например, более короткий период восстановления. С точки зрения онкологического прогноза сравнение минимально инвазивных и открытых лобэктомий ранних стадий рака легкого разницы не показало.
Выводы:
При раке легкого наиболее часто выполняется операция по удалению доли легкого с прилежащими лимфатическими узлами. Врачи всегда стараются сохранить максимальное количество здорового органа, поэтому вместо удаления целой доли может быть выполнено удаление сегмента, а вместо удаления целого легкого — резекция с бронхопластикой. И несмотря на, казалось бы, явные преимущества минимально инвазивной хирургии перед открытыми операциями, не всегда это может быть лучшим решением для конкретного пациента. Необходимо обсуждать с хирургом различные варианты оперативного вмешательства.
Кому показано хирургическое лечение?
Хирургическое лечение в виде удаления сегмента легкого (сегментэктомия), целой доли (лобэктомия) или всего легкого (пневмонэктомия) рекомендуется пациентам с I — IIIA стадиями немелкоклеточного рака легкого и I стадией мелкоклеточного рака легкого.
То есть операция показана, если опухолевый процесс развивается в одном легком либо в одном легком и лимфатических узлах корня легкого без отдаленных метастазов.
Однако в рамках этих стадий встречаются факторы, которые могут изменить сценарий лечения и заставить отказаться от хирургического вмешательства в пользу других методов.
Что влияет на выбор того или иного лечения?
1. Стадия и объем распространения опухоли. Первым фактором выбора хирургического лечения является стадия заболевания. Пациенты со стадией рака легкого больше IIIB считаются неоперабельными. При третьей стадии немелкоклеточного рака оцениваются также размер опухоли и наличие или отсутствие метастазов в ближайших к ней лимфоузлах. Выбор лечения таких пациентов обычно обсуждается на мультидисциплинарных комиссиях.
2. Морфологический вариант опухоли. Хирургическое вмешательство при мелкоклеточном раке легкого применяется лишь на первой стадии. Это связано с неблагоприятным прогнозом заболевания и обязательным применением уже на II стадии нескольких видов противоопухолевого лечения (лучевая и химиотерапия, химиолучевая терапия).
3. Состояние сердечно-сосудистой и дыхательной системы. Перед началом лечения взвешиваются польза и риск хирургического вмешательства для конкретного пациента. При принятии решения обязательно оценивается индекс кардиологического риска осложнений, включающий следующие факторы:
- ишемическая болезнь сердца;
- случаи острой сердечно-сосудистой патологии по типу инсульта, инфаркта и т.д. в течение жизни;
- нарушение функции почек (проявляющееся повышением креатинина крови в 2 раза);
- возможность радикальной операции только с удалением всего легкого.
Наличие одного или нескольких факторов увеличивает риск осложнений со стороны сердца во время и после операции. В этом случае требуются консультация кардиолога, лечение сопутствующего заболевания, а иногда и отсрочка операции в среднем на 6 недель.
Состояние дыхательной системы оценивается с помощью спирометрии. Это метод исследования, позволяющий измерить показатели объема вдыхаемого и выдыхаемого воздуха, частоту и скорость дыхания и т.д., по которым можно определить, есть ли нарушения в функционировании легких и какой у них характер.
![Спирометрия]()
Хирургия при немелкоклеточном раке легкого
I стадия. После лобэктомии (как открытой, так и торакоскопической операции) (Какие виды хирургического лечения существуют) по поводу рака легких:
- от 58 до 75 живы через 5 лет (в зависимости от уровня Т — размера опухоли в легком в рамках I стадии);
- рецидив опухоли непосредственно в легком в течение 5 лет после операции случается лишь у 5-10 человек из 100 (в зависимости от размера первичной опухоли в рамках I стадии).
II стадия. После лобэктомии по поводу рак легких:
- от 53 до 60 пациентов из 100 живыпять лет (в зависимости от уровня Т — размера опухоли в легком в рамках I стадии);случается соответственно лишь у 4 и 3 пациентов из 100.
III стадия. Спорная в отношении хирургического лечения немелкоклеточного рака легкого, и принимать решение здесь очень непросто как врачам, так и пациентам.
III стадия немелкоклеточного рака легкого требует в дополнение к операции или самостоятельного (как основной вариант лечения) применения химио- и химиолучевой терапии, в некоторых случаях — иммунотерапии. И далеко не для всех пациентов этой группы хирургическое вмешательство приведет к увеличению продолжительности жизни.
- не дает значимого преимущества в выживаемости и лишь половина пациентов будет в живых через 23 месяца;
- 8 пациентов из 100 при операции на IIIA — IIIB стадиях могут умереть от послеоперационных осложнений, главным образом после пульмонэктомии;
- рецидив случается у половины пациентов через 12 месяцев после операции и через 10 месяцев в случае, если проводилась только химиолучевая терапия.
Хирургия при мелкоклеточном раке легкого
I стадия. После лобэктомии (как открытой, так и торакоскопической операции) по поводу мелкоклеточного рака легких до половины пациентов живы через 3,5 года.
II стадия. После лобэктомии лишь половина пациентов будут живы через 1,5 года.
Неблагоприятный прогноз мелкоклеточного рака легких требует применения лучевой и химиотерапии уже на ранних стадиях заболевания, и хирургическое вмешательство не имеет здесь столь серьезного значения, как при лечении немелкоклеточного рака легких.
Есть ли альтернатива хирургии?
При невозможности или нецелесообразности проведения операции применяются другие методы лечения — химиолучевая терапия, лучевая терапия и химиотерапия.
На первых стадиях немелкоклеточного рака легкого возможная альтернатива — лучевая терапия. Однако для ранних стадий она дает худшие результаты, чем операция.
Для рака легких III стадии, когда хирургическое лечение невозможно, применяют химиолучевую терапию — метод лечения, при котором одновременно либо последовательно облучают опухоль и вводят химиотерапевтические препараты.
Где проводится хирургическое лечение?
Лечение рака легкого, как правило, проводится в крупных лечебных учреждениях — федеральных онкологических центрах и онкодиспансерах, где возможно междисциплинарное обсуждение (хирургом, патоморфологом, химиотерапевтом и лучевым терапевтом) случая конкретного пациента, прохождение обследования в полном объеме, осуществление малоинвазивных оперативных вмешательств.
Операции могут проводиться также в городских и областных больницах, имеющих отделения торакальной хирургии или отделения онкологии, специализирующиеся на хирургическом лечении рака легкого.
Читайте также:
- Нарушения интеллекта и мышления у пациента
- Бронхит от раздражения. Бактериальный бронхит. Бронхит при эмфиземе легких.
- Экзотоксины. Экзотоксины микроорганизмов. Классификация экзотоксинов. Группы экзотоксинов.
- Травма ногтей на пальцах рук и ног
- Для чего биопсия шейки матки? После биопсии шейки матки




