Синдром Лами-Марото (Lamy-Maroteaux) - синонимы, авторы, клиника
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Мукополисахаридоз VI типа (МПС VI) - это очень редкое аутосомно-рецессивное заболевание, которое развивается вследствие мутаций гена ARSB, приводящих к снижению активности лизосомального фермента арилсульфатазы В. Дефицит фермента вызывает нарушение деградации гликозаминогликанов (дерматансульфата) и их накопление в различных органах и тканях. Симптомы МПС VI (задержка роста, дисплазия костей, дисморфизм лица, ограничение подвижности в суставах, увеличение печени и селезенки, пороки клапанов сердца, обструктивная и рестриктивная дыхательная недостаточность, помутнение роговицы и др.) нередко появляются в раннем детском возрасте и быстро нарастают, однако возможно и медленное прогрессирование заболевания. В последнем случае диагноз обычно устанавливают только в зрелом возрасте. Первый этап диагностики - количественный и качественный анализ гликозаминогликанов в моче. Для подтверждения диагноза определяют активность арилсульфатазы В в лейкоцитах или культивированных фибробластах, а также проводят молекулярно-генетический анализ. Эффек тивный и безопасный метод лечения МПС VI - заместительная терапия рекомбинантной формой арилсульфатазы В (галсульфаза), которая улучшает рост, толерантность к физической нагрузке и функцию легких. Ферментозаместительная терапия не влияет на необратимые изменения органов и тканей, поэтому ее желательно начинать сразу после установления диагноза.
Мукополисахаридоз IV типа у детей
Мукополисахаридозы (МПС) - группа наследственных болезней обмена веществ, связанных с нарушением метаболизма гликозаминогликанов (ГАГ), приводящее к поражению органов и тканей. Обусловлены данные заболевания мутациями генов, контролирующих процесс внутрилизосомного гидролиза макромолекул.
Мукополисахаридоз IV типа (Синдром Моркио) - (синонимы: болезнь Моркио, спондило-эпифизарная дисплазия, хондроостеодистрофия, деформирующая остеохондродистрофия, Моркио - Брайлсфорда синдром, Моркио - Ульриха синдром, К - мукополисахаридоз, эксцентрохондроплазия, Дугве - Мелхиора - Клаузена синдром) - наследственная болезнь накопления, обусловленная дефицитом лизосомных гидролаз: галактозамин-6-сульфат-сульфатазы (МПС IVА) или β-галактозидазы (МПС IVВ), обусловлена отложением в соединительной ткани кератансульфата и характеризуется значительной деформацией скелета и отставанием в росте. Все вышеперечисленные признаки приводят к инвалидизации, а при тяжелом течении болезни - к летальному исходу 4.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
• Мукополисахаридоз IVА типа. Стеноз шейного и верхнегрудного отдела позвоночного канала. Миелопатия шейного отдела спинного мозга. Вальгусная деформация нижних конечностей, состояние после оперативного лечения. Правосторонний экссудативный отит. Аденоиды I степени. Правосторонняя кондуктивная тугоухость II степени. Двусторонний экссудативный отит. Левосторонняя сенсоневральная тугоухость I степени. OU катаракта вторичная начальная, смешанный астигматизм. OD начальная стадия помутнения роговиц. Недостаточность митрального и трикуспидального клапанов. ХСН 0ст. Состояние после надмыщелковой корригирующей остеотомии обеих бедренных костей от 2012г., медиального гемиэпифизеодеза дистальной зоны роста левой бедренной кости от 2015г.
В зависимости от первичного генетического дефекта, приводящего к снижению активность лизосомных ферментов выделяют несколько типов мукополисахаридозов.(табл. 1).
Таблица 1 - Классификация (номенклатура) МПС.
Этиология и патогенез
МПС IVА, ген GALNS локализован в хромосомной области 16q24.3. МПС IVВ -, ген GBS локализован в хромосомной области 3q21.33. Важно отметить, что мутация гена, кодирующего β-галактозидазу, вызывает также ганглиозидоз типа I.
Тип наследования: Наследуется по аутосомно-рецессивному типу.
Эпидемиология
Распространенность МПС IVА 1:250 000 новорожденных, МПС IVВ встречается еще реже.
Клиническая картина
Cимптомы, течение
Основные клинические проявления: значительные деформации скелета, особенно конечностей и грудной клетки 3.
Внешний вид: дети рождаются без признаков болезни. Первые симптомы появляются в возрасте 1-3 года; к 7-8 годам клиническая картина уже полностью выражена. Отмечается отставание в росте и физическом развитии. Кожа утолщена, ее тургор и эластичность снижены. Могут наблюдаться широкий рот, короткий нос, редкие зубы, возможно истончение зубной эмали. Аномалия грудной клетки, общая слабость мышц, Х-образная деформация ног, дисплазия тазобедренных суставов, укорочение шеи. Интеллект сохранён.
Костная система: болезнь характеризуется карликовостью (рост взрослого больного около 80-115 см), непропорциональным телосложением (относительно короткое туловище, микроцефалия, короткая шея). Выражена деформация скелета, особенно грудной клетки (куриная, бочкообразная, килевидная). Отмечается кифосколиоз грудного и поясничного отделов позвоночника, при тугоподвижности крупных суставов определяется расслабление связочного аппарата в мелких суставах, что приводит к их гипермобильности. Выявляются контрактуры в локтевых, плечевых, коленных суставах; вальгусная деформация нижних конечностей, плоскостопие.
Центральная нервная система: наиболее частым неврологическим осложнением у пациентов с МПС IV типа является шейная миелопатия. Причиной сдавления спинного мозга у этой группы пациентов является нестабильность шейных и грудных (реже) позвонков. В случае компрессии спинного мозга в шейном отделе отмечается поражение пирамидной системы, что может привести верхнему вялому и нижнему спастическому парапарезу. При грубых изменениях возникают условия для компрессии каудального отдела спинного мозга, что приводит к развитию вялого парапареза ног. Также могут иметь место нарушения тазовых функций. Интеллект обычно не нарушен или умеренно снижен. Характерно снижение слуха, с возрастом развивается глухота. Синдром запястного канала для пациентов с МПС IV типа не характерен.
Сердечно-сосудистая система: поражение сердца наблюдается довольно редко у детей. Типична недостаточность аортального клапана, реже митрального. Кардиомегалия обычно носит вторичный характер. На позднем сроке болезни проявления более выраженные.
Желудочно-кишечная система: отсутствует гепатоспленомегалия. Часто выявляются пупочные и паховые грыжи, расхождение прямых мышц живота.
Диагностика
Диагноз МПС IV устанавливается на основании совокупности клинических данных, результатов лабораторного исследования и молекулярно-генетического анализа (Приложение Г1).
В отличие от других типов, мукополисахаридозов IV тип характеризуется отсутствием снижения интеллекта, помутнения роговицы, гепатоспленомегалии 4.
• При сборе анамнеза и жалоб следует обратить внимание на следующие жалобы и анамнестические события 3:
Выраженность клинических проявлений в зависимости от возраста дебюта различных подтипов МПС IV, представлены в Приложении Г2.
Основные физикальные проявления - значительные деформации скелета, особенно конечностей и грудной клетки 5.
• Рекомендовано исследование активности галактозамин-6-сульфат-сульфатазы (в случае МПС IVA), β-галактозидазы (в случае МПС IVB) в культуре фибробластов, изолированных лейкоцитов, либо в пятнах крови, высушенных на фильтровальной бумаге.
Комментарий: у пациентов МПС IV типа выявляется снижение активности ферментов в зависимости от подтипа
• Рекомендовано молекулярно-генетическое исследование: выявление мутаций в генах GALNS (для МПС IVA) и GBS (для МПС IVB).
• Рекомендовано проведение ультразвукового исследования (УЗИ) органов брюшной полости, селезенки, почек.
Комментарии: выявляются деформации скелета, особенно грудной клетки (куриная, бочкообразная, килевидная), кифосколиоз грудного и поясничного отделов позвоночник. Выявляются уплощение и расширение тел позвонков, чем объясняется характерное укорочение туловища и необычно короткая шея. Выраженный углообразный кифоз. Рентген длинных трубчатых костей выявляет недоразвитость эпифизов, укорочение костей предплечья: локтевая кость не достигает лучезапястного сустава. Изменены кости таза: вертлужные впадины плоские и широкие, их крыша скошена, крылья подвздошных костей неправильной формы; контуры всех костей неровные; головки бедренных костей уплощены.
Комментарии: исследование позволяет оценить функциональное состояние мышечных тканей, нервов и нервно-мышечной передачи; стимуляционная электронейромиография (ЭНМГ) позволяет определить сдавление срединного нерва даже до появления симптомов и должна проводиться, начиная с возраста 4-5 лет ежегодно.
Комментарии: осуществляют для контроля изменений функции коры головного мозга и глубинных мозговых структур, своевременной диагностики эпилепсии.
Комментарии: для диагностики обструктивного апноэ сна проводится полисомнография, которая позволяет определить характер дыхательных нарушений (исключить центральный генез, связь с гипертрофией аденоидов, сердечной недостаточностью или комплекс причин).
Комментарии: регулярное проведение ЭКГ, Эхо-КГ, холтеровского мониторирования ЭКГ, суточного мониторинга артериального давления необходимо пациентам с данной патологией, так как с раннего возраста у них отмечаются сердечно-сосудистые нарушения.
Комментарии: клиническая картина неврологических проявлений и результаты объективных методов обследования не всегда коррелируют. Результаты магнитно-резонансной томографии (МРТ) головного мозга пациентов с МПС не являются диагностически значимыми для определения когнитивного дефицита.
Скрининг на клинические и визуализационные признаки компрессии спинного мозга. Нестабильность атлантоаксиального сустава может быть выявлена при рентгенографии шейного отдела позвоночника с нагрузкой, однако для подтверждения компрессии спинного мозга вследствие утолщения его оболочек требуется проведение МРТ.
• Рекомендовано проведение компьютерной томографии (КТ) головного мозга
Проводится с различными вариантами нанизма, наследственными заболеваниями скелета, сопровождающимися спондилоэпифизарными нарушениям,, 6.
Лечение
Очень важно симптоматическое лечение 2.
• Рекомендована коррекция нарушения осанки, контрактур суставов с использованием нехирургических методов включает физиопроцедуры и применение ортопедических устройств.
• При симптоматической эпилепсии рекомендовано назначение антиконвульсантов, однако дозировки рекомендуется использовать меньше среднетерапевтических для снижения риска развития возможных нежелательных эффектов.
Комментарии: подбор антиконвульсанта осуществляется психоневрологом в зависимости от вида приступов, локализации очага патологической активности.
• Коррекцию сердечно-сосудистой недостаточности, артериальной гипертензии рекомендуется проводить стандартными методами консервативного лечения, принятыми в детской кардиологии.
• Рекомендовано при рецидивирующих отитах, частых респираторных заболеваниях верхних дыхательных путей проведение симптоматической, по показаниям - антибактериальной терапии при отсутствии показаний к хирургическому вмешательству. При снижении слуха - подбор и ношение слуховых аппаратов.
• При офтальмологических нарушениях рекомендовано проведение лечения по показаниям, подбор терапии осуществляется на основании общепринятых рекомендаций по лечению соответствующих нозологий.
• При развитии сдавления спинного мозга, нестабильности атланто-аксиального сочленения рекомендовано хирургическое вмешательство.
• При наличии показаний к оперативному лечению шейной миелопатии и деформаций конечностей, первой рекомендовано производить оперативную декомпрессию спинного мозга. Только при благоприятном исходе данного вмешательства рекомендована оперативная коррекция деформаций конечностей. По показаниям рекомендовано осуществлять хирургическую коррекцию деформаций конечностей, исправление оси нижней конечности
• Несмотря на то, что нестабильность краниоцервикального перехода играет ведущую роль в патологии спинного мозга, рекомендовано рассмотреть вопрос проведения оперативной декомпрессии без окципитоцервикальной стабилизации, что может обусловить хорошие постоперационные результаты. Успешные результаты изолированной ламинэктомии с непродолжительном периодом наблюдения указывают на роль перманентного повреждения спинного мозга на фоне утолщения экстрадуральных мягких тканей, доказывая сочетанный патогенез изменений краниоцервикального перехода.
• В случае проведения спондилодеза после проведение оперативного вмешательства в течение длительного времени рекомендовано ношение гало-аппарата.
• При наличии показаний рекомендовано проведение других хирургических вмешательств: аденотомии, тонзиллэктомии, грыжесечения.
Медицинская реабилитация
Пациенту с мукополисахаридозом IV типа физиотерапевтом и врачом-ЛФК разрабатывается индивидуальный курс реабилитации, включающий массаж, лечебную физкультуру, физиотерапевтические процедуры (магнитотерапию, термотерапию, ударно-волновую терапию, метод биологической обратной связи и другие процедуры).
Реабилитационные курсы (массаж, ЛФК, физиопроцедуры, психолого-педагогическая помощь) желательно проводить в условиях дневного стационара проводится с частотой 3-4 раза в год, длительность - определяется тяжестью состояния и ответом на проводимые мероприятия.
Психолого-педагогическая помощь
Проводится в комплексе реабилитационных мероприятий. Коррекционно-педагогическое воздействие определяется в зависимости от тяжести и длительности течения болезни, структуры нарушений здоровья, степени недоразвития познавательной деятельности, типа эмоционального реагирования, особенностей поведения ребенка. Включение коррекционно-педагогического сопровождения в комплекс восстановительных мероприятий обеспечивает дополнительную оценку динамики психического развития как одного из важных показателей состояния здоровья, повышает эффективность терапевтических вмешательств, снижает экономическое бремя данной патологии за счет социализации пациентов и сохранения психологического потенциала трудоспособных членов семьи.
Необходимо оказание всесторонней помощи (медицинской, психосоциальной и материальной) детям с неизлечимыми ограничивающими срок жизни заболеваниями. В состав паллиативных служб входят врачи, медицинские сестры, психологи и социальные работники. Несмотря на тяжелое состояние и постоянную потребность в мониторинге, все пациенты преимущественно находятся дома в кругу своей семьи и друзей. Основной целью работы паллиативных служб является создание всех необходимых условий для обеспечения нахождения больных в домашних условиях, а не в стенах лечебного учреждения, что позволяет не только улучшить качество жизни больных и их семей, но и существенно снизить государственные затраты на постоянное стационарное лечение таких пациентов.
При проведении общей анестезии необходимо помнить о высоком риске компрессии спинного мозга вследствие нестабильности атлантоаксиального сустава. Короткая шея, ограничение подвижности нижней челюсти, увеличение языка, выраженная гипертрофия аденоидов и миндалин создают проблемы при проведении анестезиологического пособия, поэтому предпочтение следует отдавать местному или региональному обезболиванию. Пациент предварительно консультируется кардиологом, оториноларингологом, анестезиологом, невропатологом. Обязательно проведение полного кардиологического обследования, полисомнографии (для выявления степени дыхательных нарушений), при необходимости - эндоскопии носоглотки и компьютерной томографии легких. Оперативное вмешательство с анестезией необходимо проводить в крупных медицинских центрах, имеющих ОРИТ, так как интубация и последующая экстубация у таких пациентов может вызвать затруднения.
Прогноз
Летальный исход наступает до достижения возраста 20 лет вследствие сердечно-легочной недостаточности, развивающейся на фоне интеркуррентных заболеваний. Возможна внезапная смерть в результате смещения атланто-окципитального сочленения и повреждения ствола мозга.
Профилактика
Семьям с больными детьми рекомендуется медико-генетическое консультирование с целью разъяснения генетического риска. Как и при других аутосомно-рецессивных заболеваниях при МПС тип IV, для каждой беременности риск рождения ребенка составляет 25%. В семьях, где есть больной ребенок, существует возможность проведения пренатальной и преимплантационной диагностики. С этой целью генетик рекомендует родителям соответствующие диагностические лаборатории и медицинские центры.
Пренатальная диагностика возможна путем измерения активности ферментов в биоптате ворсин хориона на 9-11 неделе беременности. Для семей с известным генотипом возможно проведение ДНК-диагностики.
Заболевание имеет мультисистемную природу и необратимые, прогрессирующие клинические проявления, что обусловливает необходимость наблюдения не только узкими специалистами (оториноларингологами, хирургами-ортопедами, офтальмологами, кардиологами, пульмонологами, невропатологами, стоматологами), но и физиотерапевтами, логопедами, психологами и работниками паллиативных служб 1.
Пациенты с данной нозологией должны постоянно находиться под наблюдением; 1 раз в 6-12 мес. (в соответствии с тяжестью состояния) показано комплексное обследование в многопрофильных стационарах. Длительность нахождения в стационаре / дневном стационаре 21-28 дней.
Наблюдение больных по месту жительства (в амбулаторно-поликлинических условиях) должно осуществляться постоянно. Лабораторные и инструментальные обследования и рекомендуемая частота их проведения представлена в Приложении Г3.
Мукополисахаридоз
Мукополисахаридозы - это группа генетически обусловленных заболеваний, возникающих вследствие нарушения обмена кислых мукополисахаридов (гликозаминогликанов). Характерны системные поражения скелета и задержка физического развития. При некоторых формах наблюдается умственная отсталость. Возможны нарушения сердечной деятельности, патология органов зрения, образование грыж, неврологические нарушения, гипертрихоз, увеличение печени и селезенки. Диагноз выставляется на основании клинических признаков, данных рентгенографии и других исследований. Лечение симптоматическое.
МКБ-10
Общие сведения
Мукополисахаридозы - группа генетических заболеваний, сопровождающихся накоплением кислых мукополисахаридов в органах и тканях. Причиной развития является передающаяся по наследству неполноценность лизосомных ферментов. Впервые мукополисахаридоз был описан Гурлер в 1917 году. Лечение мукополисахаридоза осуществляют травматологи-ортопеды при участии кардиологов, офтальмологов, неврологов, отоларингологов и других специалистов.
Виды мукополисахаридоза
Мукополисахаридоз типа IH
Мукополисахаридоз типа IH или синдром Гурлер встречается у 1 новорожденного из 20-25 тысяч. Симптомы мукополисахаридоза появляются в течение первого года жизни, полная клиническая картина формируется к 1-2 годам. Для данной формы мукополисахаридоза характерны грубые черты лица и деформация черепа в форме лодочного киля (скароцефалия). Из-за увеличенных аденоидов и пороков развития в области лица и носа больные дышат ртом. Отмечаются прогрессирующие деформации конечностей и других частей скелета, отставание в росте.
Позвоночник пациентов с мукополисахаридозом искривлен, из-за чего в положении сидя возникает симптом «кошачьей спины». Отмечается укорочение шеи, высокое расположение лопаток и выстояние нижних ребер. Кисти широкие, напоминающие когтистую лапу. Со временем у больных мукополисахаридозом формируются контрактуры суставов. Вначале поражаются локтевые и плечевые суставы, затем - коленные, тазобедренные и голеностопные. Из-за ограничения движений возникает характерная походка - на цыпочках с полусогнутыми ногами.
Тоны сердца приглушены, границы расширены. При аускультации определяются систолические шумы, на ЭКГ выявляется диффузное поражение миокарда. Передняя брюшная стенка пациентов с мукополисахаридозом ослаблена, живот увеличен, часто выявляются гидроцеле, пупочные и паховые грыжи. Печень и селезенка увеличены. Характерны нарушения зрения и слуха. Возможно помутнение и увеличение роговицы, пигментная дистрофия сетчатки, глаукома, атрофия зрительных нервов и застойные явления в области глазного дна. У больных мукополисахаридозом этого типа развивается прогрессирующая умственная отсталость. Могут возникать нарушения координации движений, парезы и параличи. Выявляется избыточный рост пушковых волос.
Рентгенография позвоночника пациентов с мукополисахаридозом свидетельствует о характерной деформации позвонков. Позвонки имеют кубовидную форму, их контуры закруглены, в переходном отделе выявляется скошенность передневерхних углов, углообразный кифоз, утолщение и укорочение отростков. На рентгенографии грудной клетки определяется утолщение передних и истончение задних отделов ребер, сопровождающиеся их лопатовидной или саблевидной деформацией, укорочение и деформация ключиц, уменьшение и смещение головок плечевых костей.
Рентгенография таза подтверждает сужение тазового кольца, скошенность вертлужных впадин и уменьшение головок бедренных костей. На рентгенограммах трубчатых костей выявляется истончение кортикального слоя и расширение костномозгового канала. Рентгенография костей кисти свидетельствует о недоразвитии ногтевых фаланг, укорочении и расширении пястных костей, проксимальных и средних фаланг. На рентгенограммах черепа определяется недоразвитие костей лицевого черепа, краниостеноз и макроцефалия.
Мукополисахаридоз типа I-S
Мукополисахаридоз типа I-S или болезнь Шейе (описана в 1962 г. американским офтальмологом Шейе) является более поздним, относительно благоприятно протекающим вариантом мукополисахаридоза типа IH (синдрома Гурлер). До 3-6 лет развитие детей соответствует норме. Первым признаком мукополисахаридоза становятся сгибательные контрактуры пальцев рук. В последующем ограничивается разгибания в лучезапястных, локтевых и плечевых суставах. Контрактуры нижних конечностей, как правило, слабо выражены. Полная клиническая картина мукополисахаридоза формируется к началу подросткового возраста.
Пациенты с мукополисахаридозом коренастые, невысокие, с грубыми чертами лица и хорошо развитой мускулатурой. Отмечается повышенное оволосение (гипертрихоз). Часто возникают паховые или пупочные грыжи. Кожа на пальцах натянута и утолщена. Из-за сдавления срединного нерва возможно развитие синдрома запястного канала, сопровождающееся атрофией мышц области тенара и парестезиями в области III-IV пальцев. У некоторых больных мукополисахаридозом выявляется аортальный стеноз, недостаточность клапанов аорты, пигментная дистрофия сетчатки, глаукома и помутнение роговицы. Интеллект в норме, увеличение селезенки и печени нехарактерно. На рентгенограммах определяется картина, аналогичная мукополисахаридозу типа IH, но патологические изменения выражены менее резко.
Мукополисахаридоз типа II
Мукополисахаридоз типа II или синдром Хантера чаще выявляется у мальчиков и обычно развивается на 2-3 году жизни. Как и при мукополисахаридозе типа IH наблюдается скафоцефалия, огрубление черт лица, низкий голос и затруднения дыхания из-за деформации лицевого скелета. При этом характерный для мукополисахаридоза типа IH кифоз обычно не выявляется, симптом «кошачьей спины» отрицательный. Пациенты часто страдают от респираторных инфекций (бронхитов, трахеитов, пневмоний). Постепенно развиваются нарушения координации движений, возрастает агрессивность. Настроение неустойчивое, с резкими перепадами.
Также при данной форме мукополисахаридоза наблюдается незначительное увеличение селезенки и печени, прогрессирующая тугоухость, узелки на коже спины и некоторое снижение интеллекта. В последующем может развиться помутнение роговицы. Рентгенологическая картина - как при мукополисахаридозе типа I-S. Возможны два варианта развития болезни: благоприятный (вариант В) и неблагоприятный (вариант А). При благоприятном варианте симптомы выражены нерезко, иногда возникает незначительная умственная отсталость, пациенты с мукополисахаридозом могут доживать до 30 и более лет. Для неблагоприятного варианта характерна яркая клиническая картина и серьезные нарушения интеллекта. Летальный исход наступает в подростковом возрасте.
Мукополисахаридоз типа III
Мукополисахаридоз типа III или болезнь Санфилиппо (описана в 1963 г. американским педиатром Санфилиппо) развивается у 1 новорожденного из 100-200 тысяч. В первые годы жизни развитие соответствует возрасту, иногда наблюдаются затруднения глотания и неуклюжая походка. В возрасте 3-5 лет ребенок с мукополисахаридозом становится апатичным и начинает отставать в развитии. Возникают нарушения речи, огрубление черт лица, недержание мочи и кала. Со временем умственная отсталость прогрессирует и занимает центральное положение в клинической картине этого типа мукополисахаридоза.
Наряду с нарушениями интеллекта наблюдается умеренное увеличение печени и селезенки, повышенное оволосение, контрактуры и задержка роста. Патология со стороны глаз и сердечно-сосудистой системы для этой формы мукополисахаридоза нехарактерна. Рентгенологическая картина - без изменений или как при мукополисахаридозе типа I-S, но менее выраженная. Больные мукополисахаридозом третьего типа, как правило, погибают в возрасте 10-20 лет от инфекционных осложнений.
Мукополисахаридоз типа IV
Мукополисахаридоз типа IV или болезнь Моркио (описана в 1929 г. уругвайским педиатром Моркио) наблюдается у 1 новорожденного из 40 тысяч. До 1-3 лет дети развиваются нормально. В последующем возникает значительное отставание в росте, укорочение шеи и туловища, контрактуры и вальгусная деформация конечностей, сколиоз или кифоз, разнообразные деформации грудной клетки, снижение силы мышц, утолщение кожи и огрубление черт лица. При этом типе мукополисахаридоза часто развиваются паховые и пупочные грыжи, дистрофия роговицы и тугоухость. Интеллект сохранен.
На рентгенограммах позвоночника определяется кифоз, сколиоз, расширение и уплощение тел позвонков. При проведении рентгенографии таза и конечностей выявляются множественные деформации, неровность контуров, уплощение головок бедренных костей, укорочение костей предплечья и деформации стоп. Средняя продолжительность жизни больных мукополисахаридозом - менее 20 лет. Смерть при данной форме мукополисахаридоза наступает из-за сопутствующих заболеваний, осложняющихся сердечно-легочной недостаточностью.
Другие типы мукополисахаридоза
Мукополисахаридоз типа VI или болезнь Марото-Лами (описана в 1960 г. французами Лами и Марото) развивается в возрасте 2 года и старше. Возникает огрубление черт лица, отставание в росте, укорочение шеи, контрактуры суставов и бочкообразная деформация грудной клетки. Характерны частые простуды. Возможны грыжи, увеличение печени и селезенки. Интеллект не страдает. Наблюдается два варианта течения: классический и мукополисахаридоз со слабой выраженностью клинических проявлений. На рентгенограммах больных мукополисахаридозом определяется кубовидная или клиновидная деформация позвонков, треугольная деформация таза, недоразвитие и деформация головок бедренных костей, укорочение малоберцовых костей.
Мукополисахаридоз типа VII протекает, как мупоколисахаридоз типа III, различия выявляются только при проведении биохимических исследований. Мукополисахаридоз типа VIII по симптомам напоминает мукополисахаридоз типа IV, но, в отличие от него, сопровождается задержкой умственного развития.
Диагноз мукополисахаридоза устанавливается на основании характерной клинической и рентгенологической картины, выявления гликозаминогликанов в моче, изучения активности ферментов в клеточных культурах, генетического секвенирования. В ходе обследования больным мукополисахаридозом назначаются консультации различных специалистов: кардиолога, гастроэнтеролога, офтальмолога, отоларинголога, невролога, психиатра и т. д., проводятся инструментальные исследования для оценки состояния различных органов и систем.
Лечение мукополисахаридоза
Патогенетическая терапия не разработана. Лечение симптоматическое, может быть как консервативным, так и оперативным. Осуществляется профилактика и лечение респираторных инфекций, проводится коррекция нарушений зрения и слуха. При необходимости выполняются грыжесечение и герниопластика, операции по устранению контрактур и коррекции деформаций скелета.
Прогноз и профилактика
Прогноз при всех типах мукополисахаридоза неблагоприятный - продолжающееся накопление продуктов обмена в тканях приводит к усугублению патологических изменений со стороны всех органов и систем. Использование любых лечебных средств (переливания крови, введение гормонов и т. д.) при мукополисахаридозе обеспечивает лишь временное улучшение. Рекомендуется пренатальная профилактика.
1. Руководство по педиатрии. Врожденные и наследственные заболевания/ Новиков П.В., Баранов А.А., Каганов Б.С., Шиляев Р.Р - 2007
Мукополисахаридоз VI типа у детей. Клинические рекомендации.
Ферментная заместительная терапия - лечение, заключающееся в пожизненном введении препарата (рекомбинантного энзима) пациентам с врожденным дефектом метаболизма.
1. Краткая информация
1.1 Определение
Мукополисахаридоз VI типа (Синдром Марото Лами) Наследственная лизосомальная болезнь накопления, при которой недостаточность фермента N-ацетилгалактозамин-4-сульфатазы (арилсульфатазы В) приводит к нарушению ступенчатой деградации глюкозаминогликана (ГАГ) дерматансульфата 3.
Синдром Марото-Лами является клинически неоднородным заболеванием с точки зрения распространенности и скорости прогрессирования поражения различных органов и систем . Болезнь характеризуется отставанием в росте, изменениями со стороны органов зрения, огрубением черт лица, снижением слуха, тугоподвижностью в суставах, гепатоспленомегалией, постепенным развитием сердечно-сосудистой и дыхательной недостаточности. Все вышеперечисленные признаки приводят к инвалидизации, а при тяжелом течении болезни - к летальному исходу.
1.2 Этиология и патогенез
Недостаточность фермента N-ацетилгалактозамин-4-cульфатазы (арилсульфатазы В) приводит к нарушению ступенчатой деградации гликозаминогликана (ГАГ) дерматансульфата. ГАГ накапливается внутри лизосом и обусловливает клиническую картину тяжелого хронического прогрессирующего заболевания. Недостаточность арилсульфатазы В обнаруживается во всех тканях, в том числе в культуре фибробластов. Ген ARSB, кодирующий арилсульфатазу В, локализуется в хромосомной области 5q14.
Синдром Марото — Лами наследуется по аутосомно-рецессивному типу [3].
1.3 Эпидемиология
МПС VI типа встречается с популяционной частотой 1:300 000.
1.4 Кодирование по МКБ-10
E 76.2 - Мукополисахаридоз VI типа
1.5 Примеры диагнозов
Мукополисахаридоз VI типа (синдром Марото-Лами). Органическое поражение головного мозга, внутренняя гидроцефалия в стадии компенсации, состояние после наложения вентрикулоперитонеального шунта от 2007г. Слепота вследствие тотального помутнения роговицы обоих глаз и частичной атрофии зрительных нервов. Расходящееся косоглазие. Диспраксия походки и мелкой моторики рук. Сужение позвоночного канала в шейном отделе, компрессия спинного мозга в шейном отделе. Вторичная кардиомиопатия. Недостаточность митрального и аортального клапана. НК 2А степени. Синдром обструктивного апноэ сна тяжелой степени. Деформация позвоночника. Деформация грудной клетки. Сгибательные контрактуры локтевых и коленных суставов. Деформация лучезапястных суставов. Плоскостопие комбинированное 2 ст. Аденоиды 2-3 степени. Гипоплазия зубной эмали. Пупочная грыжа.
1.6 Классификация
В соответствии с дефицитом / отсутствием метаболических лизосомальных ферментам и соответствующим генным дефектам и тяжести клинической симптоматики выделяют несколько типов мукополисахаридозов (табл.1).
Таблица 1 - Классификация (номенклатура) МПС.
Дефицит или отсутствие идуронат-2-сульфатазы
Дефицит или отсутствие сульфоидуронат сульфатазы
Дефицит гепаран-?-глюкозаминид N-ацетилтрансферазы
Дефицит N-ацетилглюкозамин-6- сульфатазы
В настоящее время выделяют 3 формы Мукополисахаридоза VI типа (синдрома Марото-Лами): при тяжелой форме дебют заболевания происходит в возрасте 1-3 года, при среднетяжелой проявления начинают беспокоить с 6 лет, при легкой - после 20 лет.
1.7 Клиническая картина
Синдром Марото-Лами является клинически неоднородным заболеванием с точки зрения распространенности и скорости прогрессирования поражения различных органов и систем (Приложение Г1). Болезнь характеризуется отставанием в росте, изменениями со стороны органов зрения, огрубением черт лица, снижением слуха, тугоподвижностью в суставах, гепатоспленомегалией, постепенным развитием сердечно-сосудистой и дыхательной недостаточности 3.
Основными признаками болезни являются грубые черты лица при сохраненном интеллекте, контрактуры суставов различной степени выраженности, поражение сердечно-сосудистой системы, помутнение роговицы.
Внешний вид пациента характеризуется отставанием в росте (90-100 см при быстром прогрессировании; максимальный - 150 см), диспропорциональным телосложением - карликовостью с укорочением туловища. Отмечается изменение формы лица - большой нос с запавшей переносицей, пухлые губы, маленькие зубы с широкими зубными промежутками, позднее прорезывание зубов, макроглоссия. Возможна глухота, пупочная грыжа, паховая грыжа, уплотнение и утолщение кожи, грубые волосы, умеренный гирсутизм. На поздних стадиях развивается глухота, слепота.
Костная система: наблюдаются множественные дизостозы, умеренная тугоподвижность практически во всех суставах, сгибательные контрактуры межфаланговых суставов и клешневидная деформация кисти. Изменения тазобедренных суставов (дисплазия головки бедренной кости), деформация эпифизов бедренных костей с двух сторон ведет к прогрессирующей инвалидизации. Килевидная грудная клетка с широкими ребрами, дефект развития тел позвонков с передним переломом; Х-образное искривление ног; при рентгенографии - точечные пястные кости.
Органы дыхания: частые респираторные инфекции (риниты, отиты). Гипертрофия миндалин и аденоидов, увеличение языка, утолщение надгортанника и голосовых связок, обусловливают развитие дыхательных нарушений разной степени тяжести, включая обструктивное апноэ сна. Особенности деформаций грудной клетки (жесткая грудная клетка в сочетании с кифосколиозом и поясничным лордозом) способствует развитию рестриктивных дыхательных нарушений.
Органы зрения: отмечается помутнение роговицы, связанное с ее утолщением и увеличением (мегалокорнеа), ретинопатия, изменения диска зрительного нерва, внутриглазная гипертензия, глаукома. Поражение зрительного нерва может быть обусловлено отложением гликозаминогликанов в ганглиозных клетках зрительного нерва, компрессией зрительного нерва утолщенной твердой мозговой оболочкой или сужением костных структур вдоль тракта зрительного нерва, а также повышенным внутричерепных давлением. В случае изменения зрительного нерва или повышения внутриглазного давления следует провести исследование полей зрения. Зрительные вызванные потенциалы могут исследоваться для определения функции и сохранности зрительных нервов при затруднении фундоскопического исследования зрительного нерва выраженным помутнением роговицы.
Центральная нервная система: интеллект и поведенческие реакции у больных с данной нозологией обычно не страдают, однако высок риск развития миелопатии шейного отдела позвоночника. Возможно развитие компрессии спинного мозга вследствие сопутствующих нарушений опорно-двигательного аппарата. Описаны случаи сдавления спинного мозга, вызванного утолщением его оболочек или нестабильностью атлантоаксиального сустава (сопровождаются нарушением походки, мышечной слабостью, неуклюжестью при сохранных моторных навыках и дисфункцией мочевого пузыря).
Тяжелая форма болезни сопровождается открытой (сообщающейся) гидроцефалией, нарушениями резорбции спинномозговой жидкости (СМЖ), которые также вносят вклад в развитие неврологических нарушений
Признаки гидроцефалии зачастую появляются медленно и незаметно, и могут заключаться в изменении поведения, возникновении головной боли, нарушений зрения.
У пациентов с тяжёлой формой заболевания иногда наблюдаются судороги. Они могут иметь как фокальный, так и генерализованный характер. Появление судорог требует проведения оценки неврологического статуса. При прогрессировании заболевания часто наблюдаются генерализованные тонико-клонические пароксизмы.
Карпальный тоннельный синдром - нейропатия сдавления у пациентов с различными видами МПС. При отсутствии лечения может привести к необратимой контрактуре дистальных межфаланговых суставов, а также к нарушению или потере чувствительности первых 3 пальцев и к парезу мышц тенара.
Костные изменения при МПС VI типа приводят к снижению подвижности нижней челюсти, что ограничивает способность открывать рот и жевать. Нарушения глотания встречаются редко, отмечаются при среднетяжелом и тяжелом течении заболевания и, в основном, связаны с нарушением функционирования стволовых отделов головного мозга.
У пациентов наблюдаются признаки псевдобульбарного или бульбарного параличей. Симптомы дебютируют с редких поперхиваний твердой пищей, развиваются постепенно и в конечном итоге приводят к грубому нарушению функции глотания или полному ее исчезновению. Отсутствие правильной регуляции акта глотания приводит к забросу пищи, слюны в трахею и бронхиальное дерево и развитию вторичной инфекции в виде рецидивирующих аспирационных бронхитов и пневмоний. Это усугубляет дыхательные нарушения, являющиеся следствием отложения мукополисахаридов в верхних и нижних дыхательных путях.
Сердечно - сосудистая система: отмечается прогрессирующая дегенерация клапанов сердца с образованием стеноза (наиболее часто митрального и аортального). Проявления сердечно-сосудистых нарушений отмечаются с раннего возраста. Большинство пациентов имеют, по крайней мере, один признак ко второму десятилетию жизни. Кардиомиопатия отмечается нечасто.
Желудочно-кишечная система: синдром раздраженного кишечника, гепатоспленомегалия.
2. Диагностика
Диагноз МПС VI устанавливается на основании совокупности клинических данных, результатов лабораторного исследования и молекулярно-генетического анализа 3.
2.1 Жалобы и анамнез
При сборе анамнеза и жалоб следует обратить внимание на следующие жалобы и анамнестические события:
Мукополисахаридоз: орфанное заболевание в практике педиатра
Редкие (орфанные) заболевания - это встречающиеся с определенной частотой жизнеугрожающие или хронические прогрессирующие заболевания, приводящие без лечения к смерти или пожизненной инвалидизации пациентов. Сегодня в мире насчитывается около 7 тыс. редких заболеваний. Примерно половина из них обусловлена генетическими отклонениями. Симптомы могут быть очевидны с рождения или проявляться в детском и более старшем возрасте.
В разных странах определение и перечень орфанных болезней принимаются на государственном уровне, единого определения для них не существует, так же как нет единого критерия отнесения заболеваний к этой группе.
В нашей стране к орфанным относятся заболевания, которые имеют распространенность не более 10 случаев заболевания на 100000 населения. С 1 января 2012 года в силу вступил новый Федеральный закон от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», в котором впервые на государственном уровне введено понятие редких (орфанных) заболеваний. В список орфанных болезней внесено 230 наименований. Постановление Правительства РФ от 26 апреля 2012 г. № 403 определило перечень из 24 из них, согласно которому пациенты должны быть обеспечены за сч ет государства необходимыми лекарственными препаратами и лечебным питанием. Одним из заболеваний, включ енным в группу орфанных, является мукополисаха-ридоз (код по МКБ-10 Е76.1 - «нарушение обмена гликозаминогликанов»).
Мукополисахаридозы (МПС) - это группа наследственных болезней соединительной ткани, обусловленных нарушением обмена гликозаминогликанов (ГАГ) (кислых мукопо-лисахаридов) в результате генетически обусловленной неполноценности 1 из 11 известных ферментов, участвующих в их расщеплении. МПС относится к лизосомным болезням накопления (табл. 1). Таблица 1. Типы мукополисахаридозов
Тип МПС
Название
Дефицит фермента
Синдром Гурлер (Hurler)
Синдром Шейе (Scheie)
Синдром Гурлер-Шейе (Hurler-Scheie)
Синдром Хантера (Hunter)
Синдром Санфилиппо (Sanfilippo)
ацетил-КоA альфа-глюкозаминидин ацетилтрансфераза
Синдром Моркио (Morquio)
Синдром Марото-Лами (Maroteaux-Lamy)
Синдром Слая (Sly)
Синдром дефицита гиалуронидазы (Natowicz)
Подавляющее большинство МПС наследуются по аутосомно-рецессивному типу. Исключение составляет болезнь Хантера (МПС II типа), которая наследуется по X-сцепленному рецессивному механизму.
Для МПС характерно полисистемное поражение. Формируются множественные деформации скелета и задержка физического развития. При некоторых формах наблюдается умственная отсталость. Выявляются нарушения сердечной деятельности и функции бронхол егочной системы, патология органов зрения и слуха, образование грыж, неврологические расстройства, увеличение печени и селезенки 3.
Представляется клиническая и лабораторная характеристика заболевания на примере МПС II типа. На сегодняшний день в Московской области наблюдается 9 детей с МПС, из них 7 - с МПС II типа.
Мукополисахаридоз II типа (синонимы: недостаточность фермента лизосом-ной идуронат-2-сульфатазы (a-L-идуро-носульфатсульфатазы), синдром Гунтера (Хантера) - сцепленное с Х-хромосомой рецессивное заболевание, возникающее в результате снижения активности лизосомной идуронат-2-сульфатазы, участвующей в метаболизме ГАГ. Возникает почти исключительно у мальчиков (XY). У гетерозиготных женщин клинических проявлений синдрома Хантера, как правило, не наблюдается («носители»). К настоящему моменту описано лишь 2 случая заболевания у девочек, связанных с инактивацией второй, нормальной, Х-хромосомы [2].
Это панэтническое заболевание, частота встречаемости в мире - около 1 на 75 000 живых новорожд енных мальчиков. Частота заболевания в популяции варьирует от 1 на 165 000 (Австралия) до 1 на 34 000 (Израиль). Развитие МПС II типа обусловлено мутациями в структурном гене лизосомной идуронат-2-сульфатазы - IDS, расположенном на длинном плече Х-хромосомы в локусе Xq28. В настоящее время описано более трехсот различных мутаций в гене IDS. Более 50% мутаций составляют точечные мутации, около 26% - мелкие делеции и вставки, 11% - крупные де-леции и перестройки гена IDS. У пациентов из России ДНК-анализ гена IDS показал, что крупные делеции и перестройки гена IDS составляют только 5,4% числа найденных мутаций [2].
Клинический фенотип гетерогенен и довольно условно подразделяется на тяж елую и л егкую формы, различающиеся по тяжести клинических фенотипов. У пациентов с тяж елой формой наблюдают сходные с МПС I типа (синдромом Гурлер) клинические симптомы, но заболевание прогрессирует медленнее (рис. 1).
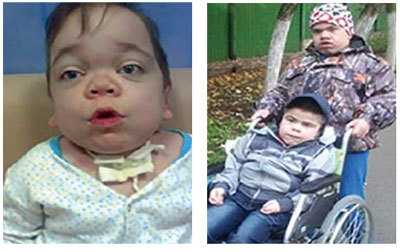
Рис. 1. У девочки (слева) диагноз МПС I типа (синдром Гурлер-Шейе). У мальчика (справа) диагноз МПС II типа (синдром Хантера).
(Фото из личного архива автора и Межрегиональной Благотворительной Общественной Организации «Хантер-синдром»)
Заболевание манифестирует в возрасте от 1 до 3 лет. Отмечается изменение черт лица по типу гарголоилизма, задержка роста, признаки множественного костного дизостоза, огрубление и утолщение кожи, прогрессирующее снижение интеллекта. Специфичными для данного типа МПС являются изменения на коже спины, груди, шеи цвета слоновой кости, «монголоидные пятна» в пояснично-крестцовой области. Нарушения функции органов пищеварения проявляются в виде гепатомегалии, хронической диареи. Среди неврологических нарушений преобладают симптомы прогрессирующей сообщающейся гидроцефалии, спастическая параплегия в результате компрессии спинного мозга и прогрессирующая тугоухость. У детей с синдромом Хантера отмечается тугоподвижность крупных и мелких суставов. Прогрессируют сердечно-легочные расстройства. Летальный исход обычно наступает на втором десятилетии жизни.
Для подтверждения МПС II типа проводится определение уровня экскреции ГАГ с мочой и измерение активности лизосомной идуронат-2-сульфатазы в лейкоцитах или культуре кожных фибробластов. В случае заболевания в моче возрастает суммарная экскреция ГАГ.
Проведение ДНК-анализа - длительная и сложная диагностическая процедура, позволяющая определить молекулярные дефекты, приводящие к болезни Хантера, наиболее часто используется для определения носительства и пренатальной диагностике в семьях, имеющих больного ребенка. Применяются методы косвенной ДНК-диагностики, основанной на исследовании локусов Х-хромосомы, расположенных близко к гену IDS. Кроме того, пренатальная диагностика проводится пут ем измерения активности идуронат-2-сульфатазы в биоптате ворсин хориона на 9-11-й неделе беременности или определения спектра ГАГ в амниотической жидкости на 20-22-й неделе беременности.
Наиболее часто дифференциальная диагностика проводится внутри группы МПС, а также с другими лизосомными болезнями накопления (муколипидозами, галактосиалидозом, ганглиозидозом и др.).
В качестве клинического примера приводится выписка из истории болезни Никиты Б., 11.12. 2011 г.р.
Анамнез жизни. Ребенок от II беременности (I беременность окончилась выкидышем на раннем сроке), протекавшей на фоне маловодия, гипоксии плода, угрозы прерывания, отеков. Роды срочные, самостоятельные. Вес при рождении 4040 г, рост 58 см. С рождения на грудном вскармливании. Формула развития: голову держит с 2 мес., переворачивается с 5 мес., сидит с 9 мес., ходит с 1 г. 1 мес. К году - 5 слов. Перенесенные заболевания - ОРВИ 2 раза, трахеит.
Анамнез заболевания. С рождения - водянка оболочек яичек, с 5 мес. - пахово-мошоночная грыжа, в 7 мес. диагностирован кифоз поясничного отдела позвоночника, в 12 мес. по данным ЭКГ - синдром ранней реполяри-зации желудочков НБПНГ, в 1 г. 3 мес. проведена Эхо КГ, выявлена аневризма МПП. В 1 г. 4 мес. ребенок обследован в МГНЦ РАМН, заподозрен и подтвержден биохимическим и молекулярно-генетическим методами МПС II типа.
При поступлении в клинику МОНИКИ (2013 г.) состояние реб енка средней тяжести. Вес 15 кг. Рост 93 см. Волосы жесткие, тусклые, макростомия, макроглоссия, короткая шея, легкие черты гарголоидизма, камподактилия 4 и 5 пальцев справа, широкое пупочное кольцо, кифоз поясничного отдела позвоночника, ки-левидная деформация грудной клетки, пахо-во-мошоночная грыжа слева, кожа плотная на ощупь. Гипертрофия миндалин 2-3 ст. Дыхание через нос не затруднено. Дыхание везикулярное. Тоны сердца ритмичные, акцент второго тона. ЧСС 120 уд/мин. Живот увеличен в объеме, печень +3,5см, +4, см верхняя треть. Селезенка не пальпируется. Стул оформленный. Дизурических явлений нет.
Неврологический статус: в сознании, гиперактивен, быстро возбудим, говорит отдельные слова. Общемозговых, менингеальных знаков нет. ОГ=50 см. глазные щели OD=OS. Зрачки OD=OS. Движение глазных яблок в полном объеме. Низкий тембр голоса. Быстро истощается, ходит самостоятельно, легкая атаксия. Мышечная гипотония. Сухожильные рефлексы живые.
Общий анализ крови и мочи без патологических изменений.
Биохимический анализ крови - умеренное повышение уровня АЛТ (42 Ед/л), АСТ (49 Ед/л).
ЭКГ: вертикальное положение ЭОС, выраженная синусовая тахикардия 182-200 на фоне беспокойства. В ортостазе ЧСС 111-166 уд/мин.
УЗИ брюшной полости: печень увеличена, правая доля 100 мм, левая - 45 мм. Структура однородная, стенки сосудов и протоков уплотнены. Эхогенность повышена. Поджелудочная железа 14×8×15 мм, структура неоднородная, эхогенность не изменена. Желчный пузырь - форма обычная, просвет чистый, стенки не утолщены. Селезенка не увеличена 62×32 мм. Структура однородная. Почки без патологических изменений. Яички в мошонке, вагинальный отросток брюшины расширен с обеих сторон до 3 мм.
ЭЭГ: диффузные общемозговые изменения биоэлектрической активности по органическому типу в виде доминирования дельта-активности частотой 3-4 Гц по всем отделам конвекса безградиентно в сочетании с отдельными группами низкочастотных тета-колебаний. Эпилептиформная активность, фотопа-роксизмальная реакция не выявлены.
На основании комплексного исследования установлен диагноз: мукополисахаридоз II типа (синдром Хантера). Дегенеративное заболевание нервной системы. Задержка речевого развития. Синдром гипервозбудимости. Множественный костный дизостоз. Порок развития L1-L2 позвонков, врожденный кифоз. 2-х стороннее гидроцеле. Пупочная грыжа.
По жизненным показания ребенку назначено внутривенное введение «Элапразы» в дозе 0,5 мг/кг еженедельно (15 кг×0,5=7,5 мг на введение). В комплексную терапию включены занятия с логопедом, дефектологом, курсы физиотерапии, ЛФК, L-карнитин (Элькар), Кудесан, Глицин, Церебролизин, МагнеВ6. В настоящее время ферментнозаместительную терапию ребенок получает по месту жительства.
Список литературы:
1. Neufeld E. F., Muenzer J. The mucopolysaccharidoses. In: Scriver CR, Beaudet AL, Sly WS, et al (eds). The Metabolic and Molecular Bases of Inherited Disease. New York: McGraw-Hill; 2001: 3421-3452.
3. Meikle P.J. et al. Prevalence of lysosomal storage disorders/ JAMA. - 1999. - 281: 249-254.
Читайте также:
