Синдром Жюэль-Ренуа (Juhel-Renoy) - синонимы, авторы, клиника
Добавил пользователь Alex Обновлено: 01.02.2026
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Житель района
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Мы в Telegram и "Одноклассниках"
Болезнь Рейно - одно из самых загадочных заболеваний, которым страдает около 5% населения планеты. Оно было впервые описано в 1862 году французским врачом, ученым и педагогом Морисом Рейно (Maurice Raynaud), который наблюдал девушку, страдающую внезапными приступами онемения конечностей. На основании анализа пяти подобных случаев автор сделал вывод о том, что эти симптомы принадлежат новому ранее неизвестному заболеванию, и подробно описал все его признаки.
Заболевание проявляется внезапными приступами спазма мелких артерий рук и/или ног, иногда других периферических частей тела - кончика носа и ушей. Вследствие этого кровь перестает поступать в достаточном количестве к клеткам этих частей тела, приводя к развитию так называемой ишемии (обескровливанию). Как правило, этому предшествуют переохлаждение организма или сильный стресс. Прогрессируя, болезнь может со временем привести к грозному осложнению - гангрене пальцев.
Чаще всего болезнь встречается у жителей стран холодного климата, преимущественно поражает людей среднего возраста (40-50 лет). Синдром Рейно у женщин встречается в 4 раза чаще, чем у мужчин.

Общий анализ крови

Диагностика синдрома Рейно
Говоря о данном заболевании, подразумевают два вида патологии: болезнь Рейно и синдром Рейно.
Болезнь Рейно считается самостоятельным заболеванием с неустановленной причиной.
Синдром Рейно может быть проявлением каких-либо других фоновых заболеваний. Когда говорят о феномене Рейно, то чаще всего (у большинства пациентов) имеют в виду синдром Рейно. И только у 15% пациентов - самостоятельное заболевание с одноименным названием.
Обязательный признак этого заболевания - симметричное поражение конечностей.
Причины синдрома Рейно
Синдром Рейно может быть следствием следующих болезней и факторов:
- различная аутоиммунная патология соединительной ткани (системная склеродермия, ревматоидный артрит, системная красная волчанка);
- воспалительные заболевания кровеносных сосудов - системные васкулиты (гранулематоз или болезнь Вегенера, узелковый полиартериит, лекарственные васкулиты, криоглобулинемический васкулит);
- болезни крови (тромбофлебит, тромбоцитемия, криоглобулинемия, лейкозы); (патология надпочечников и щитовидной железы);
- переохлаждение организма, стрессы, эмоциональное перенапряжение;
- длительный прием лекарств, обладающих сосудосуживающим действием (лечебные средства от мигрени).
Симптомы болезни Рейно
Симптомы болезни могут начаться совершенно внезапно, например, после стирки или мытья посуды в холодной воде, прогулки на морозе, иногда после воздействия стресса. Чаще всего поражаются 2-5 пальцы рук и ног, в более редких случаях - другие выступающие части тела: уши, нос, подбородок и даже язык.
Приступ проявляется резкой бледностью пальцев, они становятся белыми и очень холодными, затем цвет кожи приобретает синюшный оттенок, а после окончания приступа - пальцы становятся багрово-синюшными и болезненно горячими и отечными.
Со временем приступы учащаются, могут возникать без всякой причины, их продолжительность увеличивается до 2-х часов.
Вследствие нарушения питания кожи, подушечки кончиков пальцев уплощаются, кожа становится сухой, начинает шелушиться, вокруг ногтей могут появиться трудно заживающие язвочки. В тяжелых случаях может начаться и омертвение тканей - сухая гангрена.
Исследование капилляров (капилляроскопия) у пациентов, страдающих синдромом Рейно, нередко не выявляет значимых изменений.
Диагностика синдрома Рейно
Так как синдром Рейно нередко возникает на фоне ревматических и аутоиммунных заболеваний, то важное значение приобретают лабораторные методы исследования, направленные на их выявление. Сдаются следующие виды анализов (подробнее см. ревматологическое обследование):
Синдром Туретта - симптомы и лечение
Что такое синдром Туретта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Диордиева Максима Борисовича, психиатра со стажем в 8 лет.
Над статьей доктора Диордиева Максима Борисовича работали литературный редактор Вера Васина , научный редактор Владимир Вожжов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром Туретта (Tourette's syndrome) — это заболевание нервной системы, при котором возникают множественные двигательные и вокальные тики. Для постановки диагноза они должны присутствовать дольше года.

Впервые заболевание, похожее на синдром Туретта, было описано в 1486 году в книге «Молот ведьм». Там упоминался священник с моторными и вокальными тиками, считавшийся одержимым. В конце XIX века симптомы заболевания на примере нескольких пациентов описал вместе с коллегами французский невролог Жорж Жиль де ла Туретт, в честь которого и назван синдром [1] .
Обычно синдром Туретта проявляется уже в детстве, но часто заболевание выявляют поздно или не диагностируют вовсе, так как родители не обращают на тики должного внимания. Из-за этого маленькие пациенты не получают своевременной помощи и могут страдать не только от самих тиков, но и от психологических проблем, связанных с заболеванием. В Европе от возникновения первых симптомов синдрома Туретта до постановки диагноза проходит в среднем более 5 лет [2] .
Распространённость синдрома Туретта
Синдром Туретта очень распространён — он встречается примерно у 10 из 1000 детей. В России его диагностируют у 8 человек на 10 000 населения, им могут страдать до 5 % школьников [3] . Мужчины болеют чаще, чем женщины: соотношение между ними составляет примерно 3 к 1.
Причины синдрома Туретта
Синдром Туретта — это генетическое расстройство, которое передаётся от родителей. Однако точный механизм наследования и ген, ответственный за болезнь, не известны. Риск передачи заболевания ребёнку составляет около 50 %. В прошлом, в начале XX века, тики считались следствием психотравм, но современная медицина это отвергает, так как такое предположение не удалось доказать [4] . Психосоциальные факторы и аутоиммунные заболевания не являются причиной синдрома Туретта, но могут влиять на тяжесть течения болезни.
Существует теория, что недостаток магния в организме и связанные с ним нарушения обмена веществ могут влиять на развитие синдрома Туретта. Косвенным доказательством этого служит то, что препараты с некоторыми соединениями магния могут улучшать состояние больных. Однако большие исследования на эту тему не проводились [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Туретта
Синдром Туретта проявляется тиками — быстрыми, внезапными, повторяющимися навязчивыми движениями или произнесением звуков. Чаще всего они возникают у мальчиков в возрасте от 4 до 11 лет. Тяжесть тиков доходит до пика примерно в 10-12 лет и ослабляется в подростковом возрасте. Большинство тиков исчезают спонтанно, но примерно у 1 % детей они сохраняются во взрослой жизни [7] .
Выделяют две основные группы тиков:
- Моторные тики — это непроизвольные движения частей тела. Самый распространённый из них — усиленное моргание. Также могут возникать подпрыгивания, постукивания по себе, развороты и повороты тела, гримасы, плевки, нецензурная жестикуляция и повторения чужих движений (копропраксия и эхопраксия).
- Вокальные, или звуковые, тики — это навязчивое произношение звуков, реже слов. Может проявляться кашлем, покашливанием, кряхтением. Иногда таких детей ошибочно лечат от бронхитов, трахеитов и бронхиальной астмы. Синдром Туретта часто ассоциируется с копролалией — внезапным высказыванием нецензурных фраз или слов, которое зачастую сопровождается копропраксией. Однако копролалия возникает только у 10 % пациентов [6] . Помимо копролалии, они могут повторять чужие слова, собственное слово или фразу (эхолалия и палилалия).
При синдроме Туретта моторные тики обязательно сочетаются с вокальными. Если присутствуют моторные тики, но нет вокальных, то стоит заподозрить другие заболевания: органическое поражение головного мозга, эпилепсию, синдром дефицита внимания (СДВГ), обсессивно-компульсивное расстройство (ОКР).
У многих детей и подростков с синдромом Туретта также отмечается СДВГ, ОКР, повышенная агрессивность, тревожность и склонность к депрессиям.
При синдроме Туретта интеллектуальные способности не нарушаются. Дети с этим заболеванием могут сильно расстраиваться от подшучиваний своих сверстников. При эмоциональном напряжении, вызванном пристальным вниманием или насмешками окружающих, тики могут усиливаться.
Форма тиков при синдроме Туретта может меняться в течение суток или недели, например от лёгких единичных моторных тиков утром или в начале недели до сложных и множественных по вечерам или под конец учебной недели. Видимо, их выраженность зависит в том числе от психоэмоциональных нагрузок.
Иногда дети пытаются сдерживать тики, но такой контроль возможен лишь в некоторой степени. Когда ребёнок старается подавить тики, симптомы могут усилиться. Попытка сдержать тик вызывает выраженный дискомфорт, из-за чего возрастает тревога — тикозные движения, наоборот, немного успокаивают. Из-за стресса, тревожных состояний и усталости тики могут учащаться и усиливаться.
Патогенез синдрома Туретта
Патогенез синдрома Туретта до конца не изучен. Известно лишь, что расстройство вызвано генетическими причинами. Скорее всего, при определённых генетических факторах нарушается работа нейромедиаторных систем в подкорковых образованиях и лобной коре.
Помимо генетических факторов, в патогенезе может участвовать и органическое повреждение головного мозга, например при патологии беременности и родов, черепно-мозговых травмах или нейроинфекциях.
Основная роль в патогенезе заболевания, вероятно, принадлежит дисфункции лобных долей. Считается, что большую роль в развитии синдрома Туретта играет правая лобно-височная область, сенсомоторные отделы орбитофронтальной коры, моторная область, базальные ганглии и поясная извилина. Также важное значение имеют нарушения в кортико-стрио-таламо-кортикальном контуре — нейронных цепях, связывающих кору, базальные ганглии и таламус.

Нарушения в работе этих структур также характерны для детей с ОКР и СДВГ — эти заболевания часто сопутствуют синдрому Туретта. Даже известны генетически связанные с синдромом Туретта формы ОКР (преимущественно ОКР с навязчивыми действиями — F42.1).
Предположительно, при синдроме Туретта нарушается работа дофаминергической системы. Изменения, вероятно, затрагивают серотонин-, норадреналин-, глутамат-, холин-, ГАМКергическую и опиоидную системы. Косвенно на связь синдрома Туретта с дофамином указывает то, что тики уменьшаются при лечении препаратами, которые воздействуют на передачу нервного импульса, вызванную дофамином ( например, путём блокады постсинаптических D2-рецепторов) [2] .
Классификация и стадии развития синдрома Туретта
Синдром Туретта — это разновидность хронических тиковых (или тикозных) нарушений. В Международной классификации болезней (МКБ-10) заболевание кодируется как F95.2 Комбинированные голосовые и множественные двигательные тики.
В следующей Международной классификации болезней (МКБ-11) тики и синдром Туретта из психических расстройств перенесены в неврологические [1] .
Согласно классификации Американской психиатрической ассоциации (DSM-IV), тики подразделяются на следующие группы:
- по виду — двигательные или голосовые;
- по продолжительности — преходящие или хронические.
Преходящее тиковое расстройство — это множественные двигательные, голосовые или тики обоих видов, которые длятся от 1 до 12 месяцев. Хронические тиковые расстройства присутствуют больше года. Они могут быть одиночными или множественными, двигательными или голосовыми, но не оба вида сразу. Синдром Туретта относится к хроническому тиковому расстройству. Для постановки диагноза необходимо, чтобы множественные двигательные тики и хотя бы один голосовой тик наблюдались более года.
Стадии синдрома Туретта не выделяют. Но обычно расстройство начинается с преходящих двигательных тиков, как правило подёргивания лица, которые длятся до года. Часто это гримасничание, затем покашливание и шипение. Постепенно тики распространяются на руки, ноги и мышцы шеи. Затем, обычно через год, присоединяются вокальные тики, которые осложняют картину болезни.
Осложнения синдрома Туретта
Синдром Туретта может сопровождаться депрессией, тревожным расстройством, ОКР и СДВГ, что осложняет прогноз. Депрессия возникает из-за того, что детей с этим синдромом часто обижают и унижают. В результате у них формируется чувство одиночества и может развиться аутоагрессия, вплоть до попытки суицида. Поэтому важно не оставлять ребёнка один на один с этим расстройством: ему особенно необходима поддержка родителей и друзей.
При симптоме копролалии дети выкрикивают нецензурную брань, из-за чего могут подвергаться агрессии со стороны окружающих. Поэтому для таких пациентов очень важно организовать правильную социальную среду [7] .
Диагностика синдрома Туретта
Синдром Туретта диагностирует врач-психиатр или невролог, основываясь на наблюдении и сборе сведений об истории болезни, условиях жизни и перенесённых заболеваниях. Сейчас разрабатываются генетические карты, которые позволят с самого рождения определять совокупность генов, характерных для синдрома Туретта, но пока этот метод недоступен.
Чтобы установить диагноз «синдром Туретта», состояние должно соответствовать следующим критериям:
- присутствуют множественные двигательные тики и как минимум один голосовой тик;
- тики возникают много раз в день, почти ежедневно;
- расстройство длится более года, но необязательно непрерывно, ремиссии продолжаются меньше двух месяцев;
- симптомы появились в возрасте до 18 лет [8] .
Очень важно отличать тики при синдроме Туретта от вторичных тиков, которые появились на фоне инфекций или черепно-мозговых травм при беременности, родах или в раннем детстве. Их различают только на основе анамнеза и физикального обследования. Другие методы, например магнитно-резонансная томография и анализы крови, для диагностики синдрома Туретта не используются.
Лечение синдрома Туретта
Перед врачом всегда стоит выбор — назначать ли препараты при синдроме Туретта. При этом важно ориентироваться на состояние пациента, так как более чем в половине случаев симптомы исчезают без приёма медикаментов.
Психологическая помощь
Если тики не мешают человеку общаться, учиться и работать, то, скорее всего, принимать препараты не нужно. В такой ситуации будет полезно психологическое консультирование ребёнка и родителей. Важно рассказать родителям, что от ребёнка ни в коем случае нельзя требовать, чтобы он перестал кашлять и гримасничать, — это только усилит эмоциональное напряжение и, соответственно, тики.
В зарубежных странах, особенно в США, хорошо зарекомендовал себя метод под названием «Habit reversal training», т. е. тренировка отмены привычки [10] . Пациента учат отслеживать ощущение, предшествующее тикам, и пытаться заменить их на более приемлемые действия. Метод не избавляет от тиков, но заметно уменьшает их проявления.
Также для коррекции поведения используется когнитивно-поведенческая психотерапия [12] .
Медикаментозное лечение
Для лечения синдрома Туретта могут применяться антипсихотики (нейролептики) в невысоких дозировках, которые воздействуют на дофаминэргическую активность. Наиболее эффективны Арипипразол, Рисперидон и Галоперидол. Из них лучше всего переносится Арипипразол. Однако в российских инструкциях по лечению синдрома Туретта это лекарство не упоминается, хотя в США оно одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и активно используется в терапии. В России назначают Галоперидол и Рисперидон, а также ряд ноотропов (чаще всего гопантеновую и аминофенилмасляную кислоту) без достаточной доказательной базы.
Есть данные об эффективности Клонидина, но этот препарат опасен при передозировке. Среди возможных побочных эффектов — коллаптоидные состояния, т. е. резкое падение артериального давления, которое может привести к развитию обморока.
Существуют не подтверждённые данные об эффективности инъекции ботулотоксина в мышцы лица.
При возникновении сопутствующих заболеваний, таких как тревожно-депрессивное расстройство и ОКР, применяются селективные ингибиторы обратного захвата серотонина: Сертралин, Пароксетин, Эсциталопрам. При выраженной агрессии, направленной на себя или окружающих, назначаются нормотимики (препараты лития и другие) [12] .
Транскраниальная магнитная стимуляция
В настоящее время изучается влияние транскраниальной магнитной стимуляции на синдром Туретта как у детей, так и у взрослых, но пока недостаточно данных об эффективности этого метода [11] .
Нейрохирургическое лечение
При тяжёлом течении заболевания и выраженной устойчивости к медикаментам может применяться нейрохирургический подход — глубокая стимуляция подкорковых структур головного мозга (бледного шара и таламуса). Её используют для взрослых пациентов.
Прогноз. Профилактика
Прогноз благоприятнее и заболевание чаще заканчивается ремиссией или выздоровлением, если тики появились в возрасте до 7 лет.
Синдром Туретта часто вызывает у людей страх и ассоциации, что эта особенность мешает нормально общаться с другими. Но если грамотно подойти к терапии и исключить провоцирующие факторы, расстройство может протекать вполне благоприятно. Примером служит певица Билли Айлиш. Из-за тяжести заболевания она не ходила в школу и обучалась дома. Это не помешало певице в 2019 году записать сингл, завоевавший первые места в мировых хит-парадах, а в 2021 году войти в список 100 наиболее влиятельных людей года по версии журнала Time. Также синдромом Туретта, предположительно, страдал Вольфганг Моцарт [13] .
Синдром Туретта — это генетическое заболевание, поэтому предупредить его развитие нельзя. Однако если своевременно обратиться к врачу, можно снизить тяжесть болезни и предотвратить развитие депрессии, аутоагрессии и обсессивно-компульсивного расстройства.
При сильных тиках, не поддающихся лечению и мешающих общаться, учиться или работать, пациент может пройти медико-социальную экспертизу: специалисты оценят тяжесть состояния и, при необходимости, определят группу инвалидности.
Синдром Рейно причины, симптомы, методы лечения и профилактики
Синдром Рейно — вазоспастическое заболевание, расстройство артериального кровообращения в сосудах кистей и стоп. Патологическая реакция возникает под воздействием холода или эмоционального потрясения, волнения. Протекает в виде приступов, хотя предположительные первопричины нарушения тока крови по сосудам носят постоянный характер. К ним относятся заболевания крови, ревматоидный артрит, эндокринные, неврологические и другие патологии.
Болезнь Рейно стоит заподозрить при последовательном побледнении, цианозе и гиперемии кожи пальцев рук или ног, кончика носа, подбородка. Если такая реакция повторяется периодически, запишитесь на приём к врачу и пройдите обследование.
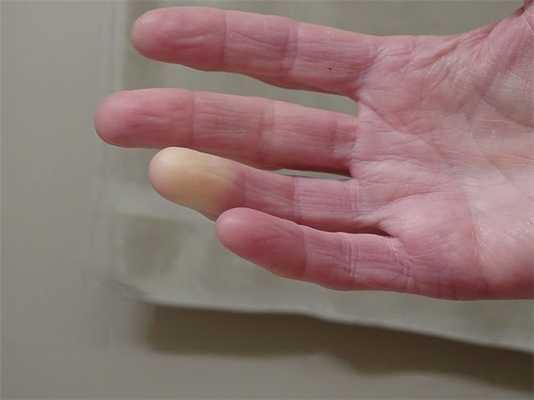
Симптомы заболевания обусловлены вазоспазмом и повреждением соединительной ткани и других тканей. Сначала приступы носят кратковременный характер, по мере прогрессирования болезни их продолжительность увеличивается. После воздействия холода, сильного стресса или даже после курения у больного возникают следующие симптомы:
- внезапная парестезия
- похолодание пальцев конечностей
- смена естественного цвета кожи на алебастрово-белый
- онемение, которое сменяется жжением, болью и ломотой, ощущением распирания
- резкой гиперемией кожного покрова и чувством жжения в финальной фазе приступа
Если ишемию сосудов не лечить, патология прогрессирует, течение приступов меняется. Они становятся более длительными, могут продолжаться до 1 часа и повторяются чаще. Между приступами стопы и кисти остаются холодными, бледно-синеватыми и влажными.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
Достоверные причины развития синдрома Рейно неизвестны. К предрасполагающим факторам, которые увеличивают риск патологической реакции кожных покровов, относят:
- частые или длительные эпизоды переохлаждения конечностей
- эндокринные заболевания, нарушения обмена вещества, расстройства в работе щитовидной и половых желез
- регулярные травмы пальцев, в том числе постоянно повторяющиеся микротравмы, например, у представителей рабочих профессий;
- стрессы, тяжёлые эмоциональные потрясения
- неблагоприятное производственное воздействие, пример, при работе с постоянным воздействием вибрации
- ревматические болезни — ревматоидный артрит, узелковый периартериит, системная склеродермия, красная волчанка, дерматомиозит и другие
Врачи относят перечисленные факторы лишь к предрасполагающим, но не считают их достоверными причинами развития синдрома Рейно. Дело в том, что люди по разному реагируют на их воздействие: у некоторых проявляются признаки патологии, у других — нет. При этом в группу риска входят женщины 20-40 лет, у которых болезнь Рейно часто сопровождается мигренью и повышенным тонусом симпатической нервной системы.
Стадии развития синдрома Рейно
В течение заболевания выделяют 3 основных стадии:
- ангиоспастическую — возникают кратковременные спазмы концевых фаланг на указательном, среднем, безымянном пальцах и мизинце, иногда — на 1-3 пальцах стопы, спазмы быстро проходят и сменяются расширением сосудов с покраснением кожи
- ангиопаралитическую — приступы становятся дольше, кожа приобретает цианотический окрас, развивается отечность пальцев
- трофопаралитическую — в запущенных случаях увеличивается вероятность образования язв, возникают очаги поверхностного некроза мягких тканей, после их отторжения — долго не заживающие язвы
Диагностика
Для диагностики синдрома стоит обратиться к терапевту или сразу к профильному врачу — ревматологу или сосудистому хирругу. Врач запишет жалобы, проведет осмотр, чтобы выявить патологические изменения в сосудах, назначит аппаратную диагностику — ангиографию сосудов, капилляроскопию, лазерную доплеровскую флоуметрию и другие аппаратные исследования.
Чтобы подтвердить болезнь Рейно, в клинике ЦМРТ пациенту рекомендуют пройти следующую диагностику:

МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
К какому врачу обратиться
При появлении тревожных симптомов необходимо обратиться к терапевту. Врач даст направление к ревматологу или другому профильному специалисту, в зависимости от причины недуга.
Как лечить синдром Рейно
Во время приступа болезни пациенту оказывают первую помощь — согревают конечности, дают теплое питье, если приступ затяжной — вводят инъекции спазмолитиков. Когда состояние нормализуется, терапию продолжают. Чтобы вылечить синдром, рекомендуют избегать провоцирующих факторов, назначают антиагрегантные лекарства, в тяжёлых случаях проводят хирургическую ганглиэктомию или симпатэктомию.
Осложнения
Если сосудистые нарушения в периферических артериях сохраняются в течение длительного времени, болезнь Рейно протекает в тяжёлой форме без своевременного лечения, у пациента могут развиваться опасные осложнения:
- трофические изменения — трофические язвы, которые плохо поддаются заживлению
- участки некроза
- дистрофическое поражение ногтевых пластин
- остеолиз
- деформация фаланг пальцев
- в наиболее тяжёлых случаях — гангрена
Последнее осложнение может стать поводом для ампутации и спровоцировать потерю работоспособности, возможности ходить и выполнять привычные действия руками.
При этом при своевременном начале терапии вылечить синдром Рейно просто. Чтобы предотвратить повторение приступов зачастую достаточно исключить воздействие провоцирующих факторов: избегать переохлаждения конечностей, уйти с работы на вредном производстве, отказаться от курения, по возможности не допускать стрессов.
Профилактика синдрома Рейно
Поскольку достоверные первопричины болезни Рейно неизвестны, первичных мер ее профилактики не существует. В рамках вторичной профилактики врачи рекомендуют:
Синдром Рейно
Синдром Рейно является заболеванием, при котором нарушается кровоснабжение сосудов кистей или стоп. Данное заболевание постепенно вызывает трофические изменения тканей. Болезнь и синдром Рейно встречается у 3-5% людей, преимущественно его развитию подвержены женщины. В 85% случаев синдром Рейно является признаком другого заболевания.
Врачи-ревматологи Юсуповской больницы имеют опыт лечения синдрома Рейно, поэтому они готовы предложить пациентам с признаками данной патологии комплексное обследование и последующие лечение. При проведении диагностики специалисты выясняют причины, провоцирующие расстройство артериального кровообращения в сосудах конечностей.
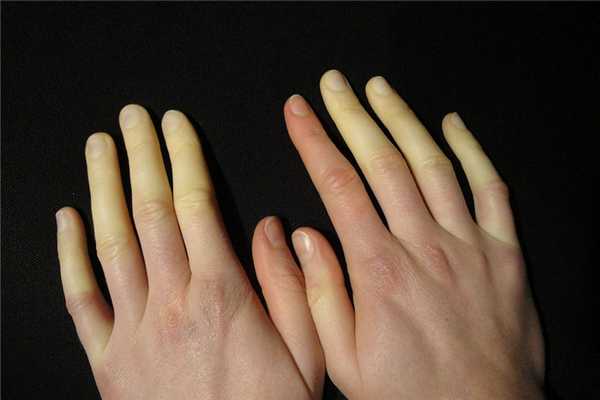
Синдром Рейно: МКБ 10
Синдром Рейно в классификации МКБ 10 отнесен к болезням периферических сосудов, кодирующихся под шифром I73. Для данного заболевания присвоен код I73.0. Синдром Рейно зачастую развивается на фоне патологий соединительной ткани, так, при диагностике артрита или склеродермии в некоторых случаях выявляется данное заболевание. Данная взаимосвязь объясняется тем, что стенки сосудов состоят из соединительной ткани, при заболеваниях которой их структура нарушается.
Синдром Рейно, симптомы и лечение при котором взаимосвязаны, характеризуется поражением капилляров и артериол, их стенки воспаляются и заметно сужаются. Резкое сужение сосудов вызывают также провоцирующие факторы, такие как стресс и холод. Проявления синдрома Рейно возникают у больных чаще всего в отделенных частях тела: пальцах ног и рук, подбородке, кончике носа, где кровь медленнее циркулирует.
Синдром Рейно, код в МКБ 10 для которого I73.0, имеет синонимичные названия: феномен Рейно, синдром Рейно-Лериша и Рейно болезнь. При постановке диагноза врачами-ревматологами Юсуповской больницы используется Международная классификация болезней 10 пересмотра.
Синдром Рейно у женщин
Синдром Рейно симптомы и лечение у женщин начинается в более раннем возрасте. Среди людей, страдающих данным заболеванием в возрасте до 50 лет, отмечается преобладание в пять раз болезни у женщин. Общими проявлениями синдрома Рейно являются: бледность, синюшность кожных покровов и потеря чувствительности определенных участков конечностей или лица.
Некоторые женщины игнорируют признаки заболевания на ранней стадии в результате чего развиваются другие серьезные заболевания, успешное лечение которых определяет своевременное выявление нарушения. Синдром Рейно развивается в несколько фаз:
- вазоконстрикторная фаза характеризуется появлением бледности кожных покровов, которая может сохраняться до 15 минут;
- цианотическая фаза длится несколько минут, бледность при данной фазе сменяется синюшностью;
- фаза реактивной гиперемии отличается покраснением кожи.
Данная последовательность наблюдается не у всех пациентов во время приступа. Продолжительность и порядок фаз зависит от течения болезни и общего состояния организма.
Синдром Рейно у мужчин
При игнорировании признаков и отсутствии терапии синдром Рейно прогрессирует. Во время приступов мужчины и женщины испытывают общие симптомы:
- болевой синдром, развитию которого предшествует недостаточное кровоснабжение тканей и нарушение обмена веществ;
- побледнение кожных покровов отмечается в первые минуты после действия провоцирующего фактора. Бледность кожи связана с резким спазмом сосудов и нарушением циркуляции крови;
- чувство онемения и покалывание, которые исчезают после нормализации кровообращения;
- синюшность кожных покровов появляется после бледной окраски, что объясняется застойным явлением и кровенаполнением вен;
- покраснение кожных покровов обусловлено притоком крови к сосудам, испытавшим спазм.
Синдром Рейно, симптомы и лечение у женщин и мужчин схожие, может развиваться при аутоиммунных ревматических заболеваниях. Врачи-ревматологи клиники терапии Юсуповской больницы занимаются научной деятельностью и изучают мировой опыт лечения синдрома Рейно.
Пациенту с признаками синдрома Рейно следует обратиться к врачу-ревматологу на консультацию, также в Юсуповской больнице при признаках данного нарушения обязательна консультация сосудистого хирурга. В ходе комплексной диагностики специалисты проводят исследования для выявления сопутствующих патологий, которые могли вызвать болезнь Рейно.
Диагноз синдром Рейно определяется специалистами после сбора анамнеза, изучения симптоматики и комплексного обследования пациента. При диагностике синдрома Рейно используются следующие лабораторные исследования:
- биохимический анализ крови;
- общий анализ крови для определения скорости оседания эритроцитов;
- общий анализ мочи позволяет выявить органические и функциональные поражения почек;
- иммунологические анализы;
- коагулограмма, при которой изучается свертываемость крови. При синдроме Рейно увеличена способность тромбоцитов и эритроцитов, а также отмечается повышенная вязкость крови.
В диагностическом центре Юсуповской больнице имеется европейское оборудование для исследования полученных материалов. Высокая точность результатов диагностики обеспечивается не только современными устройствами, но и профессионализмом сотрудников Юсуповской больницы. Синдром Рейно, лечение которого врачами-ревматологами Юсуповской больницы проводится по индивидуальному плану, может контролироваться различными методами в зависимости от течения болезни.
Синдром Рейно: лечение
Комплексный подход к устранению причин синдрома Рейно позволяет вылечить болезнь без хирургического вмешательства. При развитии вторичного синдрома Рейно, связанного с патологиями соединительной ткани, пациенту назначаются лекарственные средства для устранения симптоматики и причин болезни.
При самостоятельном синдроме Рейно медикаментозное и хирургическое лечение проводится в исключительных случаях. Синдром Рейно, симптомы и лечение которого взаимосвязаны, требует исключения провоцирующих факторов, таких как вибрации, стресс, курение, охлаждение. Врачами-ревматологами Юсуповской больницы в план лечения включаются также физиотерапевтические процедуры. Профессиональные психологи с многолетним опытом работы обучают пациентам приемам снятия стресса и напряжения, релаксации.
Лечение синдрома Рейно в Москве
Пациенты Юсуповской больницы получают медицинские услуги высокого качества, так как врачи и персонал ответственно подходят к выполнению своих обязанностей. Синдром Рейно, симптомы которого появляются у пациентов неожиданно, вызывает множество вопросов и опасений. Врачи-ревматологи Юсуповской больницы доступно объясняют пациентам особенности данной болезни, наиболее оптимальные методы ее лечения.
В клиники терапии Юсуповской больницы, где оказывают помощь пациентам с синдромом Рейно, имеется современное оборудование для выявления нарушений кровообращения и сопутствующих патологий, которые могут ухудшать качество жизни человека. При лечении болезни специалисты используют современные подходы и средства, обладающие минимальным количеством побочных эффектов.
Для комфортного пребывания пациентов в Юсуповской больнице действует система предварительной записи по телефону, поэтому для посещения специалиста не требуется длительного ожидания.
Синдром Криглера-Найяра
Синдром Криглера-Найяра - генетическое заболевание из класса ферментопатий, характеризующееся нарушением одного из звеньев процесса обезвреживания и выведения билирубина - конъюгации. Симптомами этого состояния являются желтуха печеночного генеза и тяжелые неврологические нарушения, которые могут привести к летальному исходу еще в младенческом возрасте. Диагностика синдрома Криглера-Найяра производится посредством биохимических проб и определения уровня неконъюгированного билирубина в плазме крови, а также молекулярно-генетическими методиками. Специфического лечения заболевания не существует (за исключением трансплантации печени), терапия сводится к увеличению разрушения и элиминации билирубина из организма (гемосорбция, фототерапия, плазмаферез, прием барбитуратов).
Общие сведения
Синдром Криглера-Найяра - тяжелое генетическое заболевание, характеризующееся нарушением связывания билирубина с глюкуроновой кислотой, что является ключевым этапом его обезвреживания и выведения из организма. Впервые это заболевание было описано в 1952 году двумя американскими педиатрами - Джоном Криглером и Виктором Найяром. Дальнейшее изучение синдрома Криглера-Найяра показало, что это состояние имеет генетическую природу и аутосомно-рецессивный характер наследования, кроме того, удалось выявить две клинические разновидности данной патологии. Заболевание достаточно редкое, поэтому точные цифры встречаемости не определены - большинство исследователей полагает, что она находится на уровне 1:1 000 000. Половое распределение больных синдромом Криглера-Найяра не имеет особенностей, заболевание с одинаковой частотой поражает как мальчиков, так и девочек. В лечении этого состояния крайне важна ранняя (в идеале - пренатальная) диагностика, так как от своевременности начатой терапии очень сильно зависят прогноз заболевания и качество жизни больного.
Синдром Криглера-Найяра относят к классу ферментопатий (по другой классификации - к группе неконъюгированных гипербилирубинемий), причина этого заболевания кроется в недостаточности уридиндифосфатглюкуронидазы 1, функцией которой является связывание билирубина с двумя молекулами глюкуроновой кислоты. В итоге этого биохимического процесса билирубин становится способным растворяться в воде, выводиться в составе желчи и, главное, значительно падает его токсичность. При синдроме Криглера-Найяра этот процесс резко замедлен или не происходит совсем, вследствие чего возникает задержка элиминации билирубина из организма и его накопление.
Билирубин обладает выраженной нейротоксичностью, при повышении концентрации в крови это вещество начинает откладываться в тканях кожных покровов и слизистых оболочек, приводя к развитию желтухи. Когда концентрация билирубина превышает определенный порог, соединение начинает проникать через гематоэнцефалический барьер в головной мозг, приводя к тяжелой энцефалопатии (особенно повреждаются базальные ядра). При отсутствии лечения больные синдромом Криглера-Найяра погибают от многочисленных неврологических расстройств и нарастающей печеночной комы.
Причиной низкой активности уридиндифосфатглюкуронидазы являются мутации гена UGT1A1, который располагается на 2-й хромосоме, отвечает за аминокислотную последовательность и выделение этого фермента. Помимо синдрома Криглера-Найяра дефекты этого гена могут приводить к ряду других нарушений билирубинового обмена наследственного характера - синдрому Жильбера, транзиторной неонатальной билирубинемии семейного типа. Механизм наследования мутаций гена UGT1A1 при синдроме Криглера-Найяра аутосомно-рецессивный. При этом описано несколько вариантов возможного повреждения этого гена, которые приводят к разному течению данного заболевания.
Классификация и симптомы синдрома Криглера-Найяра
В настоящее время описаны две основные клинические формы синдрома Криглера-Найяра, в основном различающиеся между собой тяжестью проявлений и прогнозом заболевания. Это обусловлено типом генетического дефекта в UGT1A1. Первый тип заболевания (СКН-1) вызывается миссенс-мутациями, приводящими к появлению неполноценного фермента, имеющего сигнальную последовательность аминокислот, характерную для подвергающихся внутриклеточной утилизации белков. Таким образом, при этой форме дефект гена поражает кодирующие участки (экзоны), что вызывает развитие патологии у гомозигот. Вскоре после своего образования уридиндифосфатглюкуронидаза 1 разрушается и конъюгации билирубина не происходит совсем.
Синдром Криглера-Найяра 1-го типа характеризуется тяжелым и стремительным течением - первые признаки гипербилирубинемии в виде желтухи обнаруживаются уже через несколько часов после рождения. Со временем к ним присоединяются неврологические нарушения - нистагм, судорожные приступы, иногда возникает опистотонус. Желтуха сохраняется на протяжении всей жизни ребенка, его умственное развитие резко отстает от такового у сверстников, симптомы заболевания неуклонно нарастают даже при интенсивном лечении. Обычно больные синдромом Криглера-Найяра 1-го типа умирают на протяжении первого года жизни из-за интоксикации билирубином и поражения базальных подкорковых ядер (ядерная энцефалопатия).
Причиной синдрома Криглера-Найяра 2-го типа также являются миссенс-мутации гена UGT1A1, однако они могут возникать как в кодирующей последовательности (экзонах), так и в промоторе - участке, отвечающем за экспрессию данного гена. У большинства больных СКН-2 наблюдается наличие на одной хромосоме дефекта экзона, на другой - промотора, то есть, такие лица являются компаунд-гетерозиготами. Результатом нарушения является продукция дефектной формы фермента уридиндифосфатглюкуронидазы, которая не разрушается, но имеет пониженную (на уровне 20-25% от нормы) функциональную активность. Поэтому синдром Криглера-Найяра 2-го типа характеризуется менее тяжелой клинической картиной и более благоприятным прогнозом.
В первые месяцы и даже годы жизни больных синдром Криглера-Найяра этого типа нередко проявляется только незначительной желтухой, при отсутствии лечения к подростковому периоду могут развиваться неврологические отклонения. В ряде случаев, особенно при правильно назначенных терапевтических мероприятиях, никаких нарушений со стороны центральной нервной системы не возникает вовсе. Проявления желтухи различной степени выраженности у больных синдромом Криглера-Найяра 2-го типа могут сохраняться на протяжении всей жизни и нередко расцениваются как индикатор осложнений и ухудшения состояния пациента. С возрастом иногда появляется нистагм, могут регистрироваться судорожные припадки, однако течение и выраженность симптомов заболевания всецело зависят от качества лечения и выполнения рекомендаций специалистов.
Диагностика синдрома Криглера-Найяра производится на основании данных общего осмотра ребенка, биохимических исследований крови, желчи и мочи, молекулярно-генетических анализов. При осмотре выявляется желтуха, возникшая в первые часы (при СКН-1) или месяцы (СКН-2) жизни, признаки неврологических нарушений (опистотонус, нистагм, длительное сохранение транзиторных рефлексов). У больных 2-м типом синдрома Криглера-Найяра неврологические расстройства могут регистрироваться во взрослом возрасте, тогда как у детей наблюдается только желтуха. Также с возрастом могут присоединяться такие проявления, как нейросенсорная глухота или хореоатетоз.
При биохимическом исследовании крови выявляется выраженная непрямая гипербилирубинемия (вплоть 200-350 мкмоль/л), отсутствие (при синдроме Криглера-Найяра 1-го типа) или резкое снижение концентрации прямого билирубина. Конъюгированная фракция этого соединения отсутствует в желчи при СКН-1 и присутствует в незначительных количествах при СКН-2. Фенобарбиталовая проба при синдроме Криглера-Найяра положительна только в случае наличия уридиндифосфатглюкуронидазы, то есть при СКН-2. Изучение концентрации неконъюгированного билирубина в моче показывает его увеличение. Молекулярно-генетическая диагностика синдрома Криглера-Найяра производится врачом-генетиком - он совершает прямое секвенирование последовательности гена UGT1A1 с целью выявления мутаций. При отягощенной по этому заболеванию наследственности у родителей может осуществляться пренатальная диагностика патологии. Дифференциальный диагноз следует проводить с обычной транзиторной желтухой новорожденных и синдромом Жильбера.
Лечение синдрома Криглера-Найяра
Специфического или этиотропного лечения синдрома Криглера-Найяра на сегодняшний день не существует, все терапевтические мероприятия назначаются для ускорения распада билирубина, его выведения из организма и защиты ЦНС. Особых отличий в терапии 1-го или 2-го типа заболевания нет (за исключением активизации микросомального окисления барбитуратами, которая не производится при 1-м типе), однако при СКН-1 лечение лишь незначительно оттягивает наступление летального исхода. Самым радикальным методом лечения синдрома Криглера-Найяра в настоящее время является операция по аллотрансплантации печени от родственника или генетически сходного донора - в этом органе происходит образование уридиндифосфатглюкуронидазы.
Синдром Криглера-Найяра 2-го типа лечат назначением умеренных доз барбитуратов для активации окисления билирубина и увеличения образования нужного фермента. Кроме того, показаны плазмаферез, гемосорбция, заместительное переливание крови - все эти процедуры направлены на удаление неконъюгированного билирубина из организма. Неплохие результаты у больных синдромом Криглера-Найяра дает фототерапия - облучение кожных покровов приводит к частичному разрушению билирубина и освобождению рецепторов тканей для новых порций этого токсина, что снижает его концентрацию в крови. Правильный питьевой режим и повышенное потребление жидкости ускоряет выведение токсина из организма, поэтому следует избегать обезвоживания. Необходим постоянный мониторинг уровня этого вещества в плазме крови, особенно опасным считается его количество свыше 300-340 мкмоль/л - при такой концентрации билирубин становится способным проникать через гематоэнцефалический барьер.
Прогноз и профилактика
Прогноз синдрома Криглера-Найяра 1-го типа исключительно плохой - из-за полного отсутствия активности фермента уридиндифосфатглюкуронидазы 1 больные умирают на протяжении первого года жизни из-за осложнений ядерной энцефалопатии. Течение СКН-2 зависит от таких факторов, как выраженность проявлений, своевременность диагностики и начала лечения, соблюдения рекомендаций специалистов, наличия или отсутствия сопутствующих заболеваний. В большинстве случаев прогноз относительно благоприятный - больные синдромом Криглера-Найяра 2-го типа могут прожить до преклонного возраста, из характерных проявлений патологии их может беспокоить только желтуха. Профилактика этого состояния возможна только в рамках консультации генетика для родителей, имеющих отягощенную наследственность по этому заболеванию, а также при помощи пренатальной диагностики.
Читайте также:
- Желтуха у ребенка при тирозинемии
- Сосочковая сирингоцистаденома века глаза: признаки, гистология, лечение, прогноз
- Синдром Гарре (Garre)
- Расстройство обоняния: причины, диагностика, лечение, прогноз
- Рентгенография при опухолях глаза: контрастирование ретробульбарного пространства и пневмография глазницы
